Хронически текущий первичный туберкулез характеризуется
Выше было приведено описание основных форм первичного туберкулеза у взрослых. Следует, однако, подчеркнуть, что нередко они сочетаются между собой или сменяют друг друга. Так, одновременно с бронхоаденитом выявляются гематогенные очаги в различных органах. Вскоре после рассасывания экссудативного плеврита обнаруживают первичный комплекс или очаги в легких. Бронхоадениту могут сопутствовать мезаденит или наружный лимфаденит, а поражению половых органов — экстрагенитальпый туберкулез и т. д.
При длительном наблюдении за больными первичным туберкулезом удается выявить различную его динамику: в одних случаях постепенное затихание и стойкое излечение, в других — затяжное и волнообразное течение, но с последующим выздоровлением, в третьих — неуклонное острое или хроническое прогрессировать нередко на протяжении многих лет. Последний вариант .эволюции болезни характерен для так называемого хронически текущего первичного туберкулеза, патолого-анатомический субстрат которого описали В. Т. Швайцар (1937), М. Г. Иванова и др. (1949), а клинические проявления были изучены нами.
Основным источником этой формы процесса являются обычно казеозные, фиброзно-казеозные или частично кальцинированные, главным образом внутригрудные, лимфатические узлы. Они могут образоваться в детском, а чаще в подростковом или более старшем возрасте, когда репаративные изменения в лимфатическом аппарате протекают сравнительно медленно, особенно если не применялось или оказалось по тем или иным причинам неэффективным специфическое лечение.
В таких случаях у больных длительно сохраняются симптомокомплекс туберкулезной интоксикации, ускоренная РОЭ, патологические сдвиги в гемограмме и протеинограмме, гиперергическая настроенность организма, наклонность к периодической диссеминации инфекции. Если при этом имеют место, кроме того, неблагоприятные условия труда, массивная и длительная экзогенная суперинфекция, то периодически наступает обострение процесса. Оно может проявляться в виде прорыва казеозных масс из внутригрудных лимфатических узлов в бронхиальную систему, поражения серозных оболочек и различных внутренних органов.
Помимо этих классических, наблюдаются и атипичные формы хронически текущего первичного туберкулеза, которые протекают под маской других патологических состояний. А. И. Струков (1956) различает такие их формы: нервнодистрофическую, эндокринную, сердечно-сосудистую, кроветворную и полисерозитную. Но их число можно увеличить за счет желудочно-кишечной, гепато-лиенальной, почечной, ревматоидной и др. Такое маскированное течение туберкулеза обусловлено не только интоксикацией и длительной сенсибилизацией организма, но и образованием параспецифических изменений, развитием спаек и сращений во внутренних полостях, диффузного склероза и фиброза в паренхиматозных органах, в стенках кровеносных сосудов.
Клиника этих состояний чрезвычайно сложна, многообразна и полностью еще не изучена. Иллюстрацией может служить следующее наблюдение.
У больной В. в 15-летнем возрасте был обнаружен туберкулезный перитонит. В 1930—1935 гг. отмечалось его обострение. В 1936 г. выявлен туберкулез правого придатка матки. В 1941 г. возник специфический левосторонний гонит. С 1945 г. стали часто отмечаться перифлебиты левой голени. В 1948 г. установлен туберкулезный мезаденит. В 1952 г. обнаружен туберкулезный очаг в зрительном нерве левого глаза, тогда же периодически наблюдалось обострение перитонита. В 1954 г. наступила атрофия левого зрительного нерва, в 1957 г. — вновь перифлебит левой голени, а в январе 1958 г. появился туберкулезный перихондрит II ребра, протекавший с повышением температуры до 38°С и эозинофилией (47%).
Рентгенологически у больной, достигшей 60-летнего возраста, обнаруживались крупные пакеты частично кальцинированных бронхиальных и мезентериальных лимфатических узлов.
Такие формы болезни мы наблюдали нередко в довоенное время и значительно реже в последние годы. Отмечающийся теперь хронически текущий и медленно прогрессирующий первичный туберкулез у взрослых, особенно старшего возраста, большей частью — наследие прошлого, когда эффективная терапия была малодоступной. В современную эру антибиотиков, широкого применения вакцинации БЦЖ и химиопрофилактики, а также более частого своевременного выявления первичного туберкулеза во всех возрастных группах удается во многих случаях предупредить развитие его хронически прогрессирующих форм.
При зажившем первичном аффекте - воспалительный специфический процесс в лимфатических узлах первичного туберкулезного комплекса прогрессирует, при этом развивается сенсибилизация организма - повышается его чувствительность к неспецифическим воздействиям.
Повышенная реактивность организма клинически выявляется кожными туберкулиновыми пробами и появлением в тканях и органах неспецифических изменений (различные мезенхимальные клеточные реакции в виде диффузной или узелковой пролиферации лимфоцитов и макрофагов), гиперпластические процессы в кроветворной ткани, фибриноидные изменения соединительной ткани и стенок артериол в органах, диспротеиноз, иногда развитие амилоилоза.
Гематогенный туберкулез.
Проявления заболевания, возникающие и развивающиеся в организме через значительный срок после перенесенной первичной инфекции (послепервичный) туберкулез.
Это люди, клинически выздоровевшие от первичного туберкулеза, но сохранившие повышенную чувствительность к туберкулину и выработавшие значительный иммунитет к микобактерии.
Гематогенный туберкулез возникает при наличии очагов отсевов в органы или не заживших фокусов в лимфатических узлах после первичной инфекции. Обострение в очагах происходит под влиянием каких-либо неблагоприятных факторов при наличии повышенной реактивности.
При гематогенном туберкулезе преобладает:
1. продуктивная тканевая реакция (туберкулезный бугорок)
2. гематогенная генерализация.
Выделяют три разновидности гематогенного туберкулеза:
- генерализованный гематогенный туберкулез;
- гематогенный туберкулез с преимущественным поражением легких;
- гематогенный туберкулез с внелегочными поражениями.
Генерализованный гематогенный туберкулез.
Встречается редко, наиболее тяжелая форма заболевания с равномерным высыпанием в органах туберкулезных бугорков.
В органах формируются некротические очаги без пролиферативной или экссудативной реакций – формируется острейший туберкулезный сепсис.
В других случаях в органах формируются мелкие милиарные продуктивные бугорки - это острый диссеминированный милиарный туберкулез (часто заканчивается менингитом).
Иногда наблюдается острый диссеминированный крупноочаговый туберкулез (встречается у ослабленных больных), характеризуется образованием в органах крупных (диаметром до 1 см) туберкулезных очагов.
В каждом случае генерализованного туберкулеза есть первичный очаг, являющийся источником обсеменения.
Гематогенный туберкулез с преимущественным поражением легких.
В других органах туберкулезные бугорки могут отсутствовать или быть единичными. Наличие в легких множества мелких милиарных бугорков - милиарный туберкулез легких, который по течению может быть как острым, так и хроническим.
Острый милиарный туберкулез-легкие вздутые, в них - мелкие бугорки, Часто эта форма туберкулеза заканчивается менингитом.
Хронический милиарный туберкулез - рубцевание бугорков и развитие стойкой эмфиземы легких, в связи с чем усиление нагрузка на сердце и гипертрофия правого желудочка (легочное сердце). Кроме того, выделяют хронический крупноочаговый, или гематогенно-диссеминированный туберкулез легких, который чаще у взрослых людей. Для него - кортико-плевральная локализация очагов в легких и продуктивная тканевая реакция, развитие сетчатого пневмосклероза, эмфиземы, легочного сердца и наличие внелегочного туберкулезного очага.
Гематогенный туберкулез с преимущественными внелегочными поражениями.
Развивается из очагов отсевов, занесенных в тот или иной орган гематогенным путем в периоде первичной инфекции. Поражаются кости скелета (костно-суставной туберкулез) и мочеполовая система (туберкулез почек, половых органов), кожа и другие органы.
Туберкулез костей и суставов.
Развивается из очагов отсевов в костном мозге - туберкулезный остеомиелит. Чаще всего - тела позвонков (туберкулезный спондилит), эпифизы костей, образующих тазобедренный (туберкулезный коксит) и коленный (туберкулезный гонит) суставы. Диафизы поражаются редко. Синовиальные оболочки вовлекаются в процесс вторично при переходе его с эпифиза кости на ткани сустава. Наиболее опасными при туберкулезе костей и суставов являются образование участков омертвения кости - секвестров. Происходит разрушение тел позвонков с образованием горба. Может наблюдаться деформация суставов. С кости специфический процесс распространяется на прилежащие к суставам мягкие ткани, что ведет к появлению натечных ("холодных") абсцессов и свищей.
Чаще у детей, реже у взрослых.
Очаги - в корковом слое, при прогрессировании процесса в сосочках пирамид; здесь начинается деструктивный процесс с образованием полостей. Вне каверн интерстиций почечной ткани инфильтрирован лимфоцитами, гистиоцитами с примесью эпителиоидных клеток - хронический интерстициальный нефрит. Закрытие просвета мочеточника казеозными массами приводит к развитию пионефроза. Далее переход на мочевыводящие пути, мочевой пузырь, предстательную железу, придаток яичка, а у женщин на слизистую матки, трубы, иногда яичники.
Туберкулез почек чаще односторонний, чаще у молодых людей в период полового созревания или в пожилом возрасте.
При гематогенном туберкулезе могут поражаться эндокринные железы, ЦНС, печень, серозные оболочки. При туберкулезе надпочечников нарушен обмен меланина, поэтому кожа приобретает вид "бронзового загара".
Не нашли то, что искали? Воспользуйтесь поиском:
Клиника.
У детей грудного возраста, в условиях массивной туберкулезной инфекции, первичный туберкулезный комплекс протекает по типу пневмонии, с обширным поражением внутригрудных лимфоузлов. Заболевание развивается, с высокой лихорадкой и повышением температуры до 39—40°, жалобами на кашель, сухой или с выделением слизистой мокроты, боли в грудной клетке.
Пневмония (долевая или сегментарная) принимает разлитой характер, что зависит от гиперергических реакций и незаконченной дифференцировки легких у малышей. У детей старшего возраста образуются небольшие первичные фокусы в легких, а у некоторых выявляются различные осложнения первичного туберкулезного комплекса. При обследовании ребенка обнаруживаются увеличенные периферические лимфоузлы (шейные, подмышечные), плотной эластичной консистенции, подвижные, без перифокального воспаления в окружающей ткани. При большом пневмоническом фокусе наблюдается отставание в акте дыхания одной половины грудной клетки; над ним притупление перкуторного тона; выслушиваются влажные мелкопузырчатые хрипы. При небольших легочных фокусах физикальных изменений нет.
В промывных водах бронхов, желудка находят микобактерии туберкулеза, которые попадают не только из инфильтративно-пневмонических очагов, расположенных в легких, но и из специфических изменений в бронхах.
Исследование крови выявляет умеренный лейкоцитоз со сдвигом нейтрофильной формулы влево, эозинопению, монопению и ускорение СОЭ.
Диагностика.
Для постановки диагноза первичного комплекса большое значение имеет анамнез – указание на контакт с бацилловыделителем, туберкулиновые пробы. Особенно ценен вираж туберкулиновых проб, который при свежем и активном первичном комплексе проявляется гиперергическими кожными туберкулиновыми реакциями. Большое значение имеет исследование мокроты, промывных вод бронхов и желудка на наличие туберкулезных микобактерий. Рентгенологическое исследование выявляет свежие легочные очаги с сопутствующим аденитом.
Осложнения первичного туберкулезного комплекса.
Наблюдаемые осложнения при первичном туберкулезном комплексе сводятся к прогрессированию процесса: вовлечению в процесс соседних органов (бронхов, плевры), образованию деструкции в легочной ткани, возникновению лимфогематогенных диссеминаций.
Дифференциальный диагноз первичного туберкулезного комплекса с неспецифическими пневмониями не затруднена. Начало неспецифических пневмоний острое, бурное, сопровождается ознобом, повышением температуры до 39—40°. На губах герпес. Объективно — богатые стетокустические данные: интенсивное притупление, усиление голосового дрожания, бронхиальное дыхание с обилием хрипов. Картина крови характерна высоким лейкоцитозом (15000—20000), нейтрофилией. Пневмония протекает с бурной клинической картиной и за короткий период кончается кризисом.
При первичном туберкулезном комплексе общее состояние сравнительно хорошее, отмечаются гиперергические туберкулиновые пробы, присутствие МВТ в мокроте, параспецифические изменения склер, кожи и суставов, медленная обратная динамика процесса.
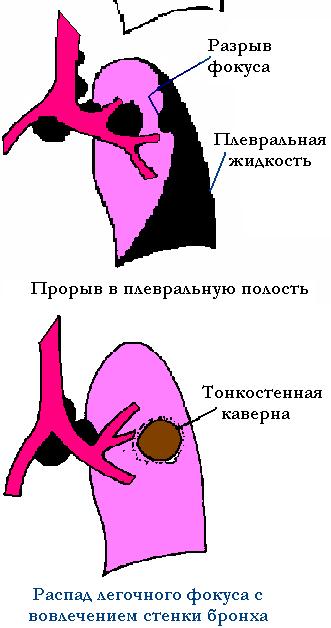
При поздней диагностике первичного туберкулеза и недостаточном лечении заболевание приобретает хроническое волнообразное течение. Хронически текущие формы первичного туберкулеза представляют прогрессирующее поражение лимфоузлов с массивным казеозным некрозом, не склонное к полному заживлению. Казеозный процесс в лимфоузлах является источником обострений и лимфогематогенных диссеминаций. Клинические формы хронического первичного туберкулеза характеризуются многообразными симптомами с поражением различных органов в сочетании с симптомами туберкулезной интоксикации. Периодические обострения могут проявиться в виде прорыва казеозных масс из внутригрудных лимфоузлов в бронхиальную систему, поражением серозных оболочек и т.д.
Атипичные формы хронически текущего первичного туберкулеза протекают под маской других заболеваний. Различают следующие атипичные формы: нервно-дистрофическую, эндокринную, сердечно-сосудистую, кроветворную, полисерозитную, гепатолиенальную, желудочно-кишечную, почечную. Такие формы в настоящее время встречаются редко. Своевременное выявление и лечение туберкуле¬за предупреждает развитие хронических прогрессирующих форм.
Большая роль в профилактике первичного туберкулеза принадлежит вакцинации и ревакцинации БЦЖ. Определенное значение имеет химиопрофилактика первичного туберкулеза у лиц с недавно наступившим виражом туберкулиновых проб, а также в условиях контакта с бацилловыделителями. При лечении первичного туберкулеза, прежде всего, необходимы методы, способствующие снижению повышенной чувствительности организма, восстановлению нормальной функции нервной системы и дезинтоксикации организма. Лечение должно быть комплексным, длительным, с правильной организацией гигиено-диетического режима. Необходимо длительное пребывание больных на воздухе в любое время года, при этом нельзя подвергать их длительной инсоляции, являющейся раздражающим фактором для сенсибилизированного организма.
Дозы антибактериальных препаратов детям рассчитываются на 1 кг веса. Лечение должно быть направлено на то, чтобы добиться полного рассасывания инфильтративных изменений, уплотнения или кальцинации очагов, устранения функциональных нарушений.
возникает прежде всего в тех случаях, когда при зажившем первичном аффекте воспалительный специфический процесс в лимфожелезистом компоненте первичного комплекса принимает медленно прогрессирующее течение с чередованием вспышек и затиханий. При этом наступает сенсибилизация организма - повышается его
чувствительность ко всякого рода неспецифическим воздействиям. Повышенная реактивность организма клинически выявляется кожными туберкулиновыми пробами и появлением в тканях и органахпараспецифических изменений (Струков А.И., 1948), под которыми понимают различные мезенхимальные клеточные реакции в виде диффузной или узелковой пролиферации лимфоцитов и макрофагов, гиперпластических процессов в кроветворной ткани, фибриноидных изменений соединительной ткани и стенок артериол в органах, диспротеиноз, иногда даже развитие амилоидоза.
Параспецифические реакции, протекающие по типу гиперчувствительности немедленного или замедленного типа, в суставах придают хроническому первичному туберкулезу большое сходство с ревматизмом и описаны под названием ревматизма Понсе.
О хронически текущем первичном туберкулезе говорят также тогда, когда образуется первичная легочная каверна и развивается первичная легочная чахотка (см. схему XXIV).
Гематогенный туберкулез объединяет ряд проявлений заболевания, возникающего и развивающегося в организме человека через значительный срок после перенесенной первичной инфекции, и представляет собойпослепервичный туберкулез. В этих случаях речь идет о людях, клинически выздоровевших от первичного туберкулеза, но сохранивших повышенную чувствительность к туберкулину и выработавших значительный иммунитет к туберкулезной микобактерии. Гематогенным туберкулез возникает у тех больных, у которых первичная инфекция оставила изменения в виде очагов отсевов в различные органы или не вполне заживших фокусов в
лимфатических узлах. Эти очаги долгое время могут оставаться латентными, их обострение происходит под влиянием каких-либо неблагоприятных факторов при наличии повышенной реактивности (повышенная чувствительность к туберкулину на фоне выработанного иммунитета к микобактерии). Поэтому при гематогенном туберкулезе преобладает продуктивная тканевая реакция (гранулема), выражена наклонность к гематогенной генерализации, которая ведет к поражению различных органов и тканей.
Выделяют три разновидности гематогенного туберкулеза (схема XXV): 1) генерализованный гематогенный туберкулез; 2) гематогенный туберкулез с преимущественным поражением легких; 3) гематогенный туберкулез с преимущественными внелегочными поражениями.
Генерализованный гематогенный туберкулез.Встречается в настоящее время крайне редко, представляет собой наиболее тяжелую форму заболевания с равномерным высыпанием во многих органах туберкулезных бугорков и очагов. В одних случаях во всех органах формируются некротические очажки без пролиферативной или со слабовыраженной экссудативной реакцией (так называемый некротический вид генерализованного туберкулеза). Это острейший туберкулезный сепсис. В других случаях во всех органах появляются мелкие милиарные продуктивные бугорки. Эту форму обозначают как острый общий милиарный туберкулез. Она часто заканчивается менингитом. Наконец, в некоторых
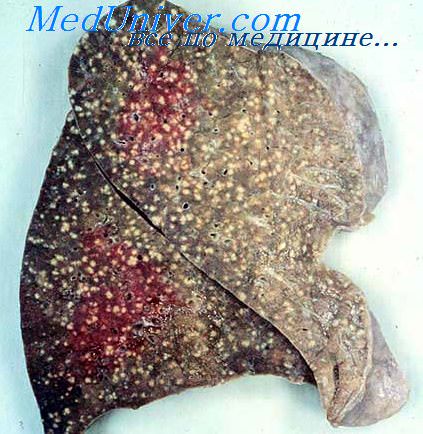
случаях наблюдается острый общий крупноочаговый туберкулез, который встречается обычно у ослабленных больных и характеризуется образованием в разных органах крупных (диаметром до 1 см) туберкулезных очагов (рис. 270).
В каждом случае генерализованного гематогенного туберкулеза необходимо найти очаг, являющийся источником обсеменения; обычно им оказывается не вполне заживший очаг периода первичной инфекции в лимфатическом узле, половых органах, костной системе и т.д.
Гематогенный туберкулез с преимущественным поражением легких.Характеризуется преобладанием в легких высыпаний, в то время как в других органах они отсутствуют или единичны. При наличии в легких множества мелких милиарных бугорков говорят о милиарном туберкулезе легких (рис. 271), который по течению может быть как острым, так и хроническим.
Рис.
270.Изменения селезенки при крупноочаговой генерализации гематогенного туберкулеза
271. 
Милиарный туберкулез легких:
1, 2 - элементы зажившего первичного комплекса
Рис.

Рис. 272.Хронический крупноочаговый (гематогенно-диссеминированный) туберкулез легких
При остром милиарном туберкулезе, который встречается редко, легкие бывают вздутыми, пушистыми; в них, как песчинки, прощупываются мелкие бугорки, которые всегда более густо рассеяны в верхних их сегментах, чем в нижних. Нередко эта форма туберкулеза заканчивается менингитом. При хроническом милиарном туберкулезе возможны рубцевание бугорков и развитие стойкой эмфиземы легких, в связи с чем усиливается нагрузка на сердце и наблюдается гипертрофия правого желудочка - легочное сердце. Выделяют, кроме того,хронический крупноочаговый, или гематогенно-диссеминированный, туберкулез легких, который встречается у взрослых людей. Для него характерны преимущественно кортикоплевральная локализация очагов
в обоих легких и продуктивная тканевая реакция (рис. 272), развитие сетчатого пневмосклероза, эмфиземы, легочного сердца и наличие внелегочного туберкулезного очага.
Гематогенный туберкулез с преимущественными внелегочными поражениями.Развивается из очагов-отсевов, занесенных в тот или иной орган
гематогенным путем в периоде первичной инфекции. Поражаются преимущественно кости скелета (костно-суставной туберкулез) и мочеполовая система (туберкулез почек, половых органов), кожа и другие органы. Различают очаговую и деструктивную формы, которые могут иметь острое и хроническое течение (см. схему XXV), т.е. формы туберкулеза становятся фазами его развития.
Туберкулез костей и суставов встречается чаще у детей, реже у взрослых. Развивается из очагов отсевов в костном мозге (туберкулезный остеомиелит). Излюбленной локализацией являются тела позвонков(туберкулезный спондилит, рис. 273, см. на цв. вкл.), эпифизы костей, образующих тазобедренный(туберкулезный коксит) и коленный (туберкулезный го- нит) суставы. Диафизы поражаются редко. Синовиальные оболочки вовлекаются в процесс вторично при переходе его с эпифиза кости на ткани сустава. Наиболее опасными при туберкулезе костей и суставов являются образование секвестров, т.е. участков омертвения кости, ее разрушение, образование горба и деформация суставов. С кости специфический процесс распространяется на прилежащие к суставам мягкие ткани, что ведет к появлению натечных абсцессов и свищей.
Туберкулез почек бывает обычно односторонним, чаще проявляется у молодых людей в период полового созревания, а также в пожилом возрасте. Ранние очаги возникают в корковом слое, при прогрессировании процесса они появляются в сосочках пирамид; здесь начинается деструктивный процесс с образованием полостей (рис. 274, см. на цв. вкл.). Вне каверн интерстиций почечной ткани инфильтрирован лимфоцитами, гистиоцитами с примесью эпителиоидных клеток (хронический интерстициальный нефрит - рис. 274, см. на цв. вкл.). Закрытие просвета мочеточника казеозными массами приводит к развитию пионефроза. Постепенно специфический воспалительный процесс переходит на мочевыводящие пути, мочевой пузырь, предстательную железу, придаток яичка. У женщин поражаются слизистая оболочка матки, трубы, редко яичники.
При гематогенном туберкулезе поражаются также эндокринные железы, ЦНС, печень, серозные оболочки (в последних туберкулез может возникать и в результате перехода специфического процесса с пораженных лимфатических узлов.
Вторичный, реинфекционный, туберкулез развивается в организме взрослого человека, перенесшего ранее первичную инфекцию, которая обеспечила ему относительный иммунитет, но не оградила от возможности повторного заболевания - послепервичного туберкулеза. Для него характерны: 1) избирательно легочная локализация процесса; 2) контактное и интраканаликулярное (бронхиальное дерево, желудочно-кишечный тракт) распространение; 3) смена клинико-морфологических форм, которые являются фазами туберкулезного процесса в легких.
В отношении происхождения вторичного туберкулеза существуют две
теории: экзогенного происхождения, т.е. нового заражения, и эндогенного происхождения.
Тот факт, что анатомические находки позволяют проследить длинную цепь событий, начиная от очагов первичной инфекции до образования свежих очагов реинфектов, позволяет большинству исследователей присоединиться к теории их эндогенного происхождения.
Патологическая анатомия.Различают 8 форм вторичного туберкулеза, каждая из которых представляет собой дальнейшее развитие предшествующей ей формы (схема XXVI). В связи с этим формы вторичного туберкулеза являются одновременно и фазами его развития (формы-фазы). Среди форм-фаз вторичного туберкулеза различают: 1) острый очаговый; 2) фиброзно-очаговый; 3) инфильтративный; 4) туберкулему; 5) казеозную пневмонию; 6) острый
кавернозный; 7) фиброзно-кавернозный; 8) цирротический.
Острый очаговый туберкулез встречается у людей в возрасте 20-25 лет и старше. Морфологически он характеризуется наличием в I и II сегментах правого (реже левого) легкого одного или двух очагов. Они получили название очагов реинфекта Абрикосова. А.И. Абрикосов в 1904 г. впервые показал, что эти начальные проявления вторичного туберкулеза состоят
Схема XXVI.Формы-фазы вторичного туберкулеза легких
из специфического эндобронхита, мезобронхита и панбронхита внутридолькового бронха. Специфический процесс по бронхиолам переходит на легочную паренхиму, вследствие чего развивается ацинозная или лобулярнаятворожистая бронхопневмония, вокруг которой быстро формируется вал эпителиоидных клеток с примесью лимфоидных и гигантских клеток Пирогова-Лангханса. В лимфатических узлах корня легкого развивается реактивный неспецифический процесс. При своевременном лечении, а в большом числе случаев спонтанно, процесс затихает, экссудативная тканевая реакция сменяется продуктивной, очаги казеозного некроза инкапсулируются и петрифицируются, появляются ашофф-пулевские очаги реинфекта и процесс на этом может закончиться.
Фиброзно-очаговый туберкулез представляет собой ту фазу течения острого очагового туберкулеза, когда после периода затихания болезни (заживления очагов Абрикосова) процесс снова вспыхивает. При заживлении очагов Абрикосова появляются довольно
крупные инкапсулированные и частично петрифицированные очаги, описанные немецкими учеными Л. Ашоффом и Х. Пулем (ашофф-пулевские очаги). Им придается значение в обострении процесса, которое характеризуется возникновением ацинозных, лобулярных очагов казеозной пневмонии, которые снова инкапсулируются, частично петрифицируются и превращаются в ашофф-пулевские. Однако склонность к обострению сохраняется. Процесс остается односторонним, не выходит за пределы I и II сегментов. Следует помнить, что в I и II сегментах среди осумкованных и обызвествленных очагов туберкулеза есть не только
ашофф-пулевские (зажившие очаги Абрикосова), но и те, которые представляют собой исход гематогенных отсевов в период первичной инфекции. Они описаны Г. Симоном и носят его имя. Симоновские очаги мельче ашофф-пулевских и в верхушках легких располагаются симметрично.
Инфильтративный туберкулез развивается при прогрессировании острого очагового или обострении фиброзно-очагового туберкулеза, причем экссудативные изменения вокруг казеозных очагов выходят за пределы дольки и даже сегмента. Перифокальное воспаление преобладает над казеозными изменениями, которые могут быть незначительными. Такой очаг называют очагом-инфильтратом Ассманна-Редекера (по имени ученых, впервые описавших его рентгенологическую картину). Неспецифическое перифокальное воспаление может рассасываться, и тогда в период заживления остаются только один или два нерассосавшихся небольших казеозных фокуса, которые в дальнейшем инкапсулируются, и заболевание снова приобретает характер фиброзно-очагового туберкулеза. В тех случаях, когда перифокальное воспаление охватывает всю долю, говорят о лобите как об острой форме инфильтративного туберкулеза.
Туберкулема - форма вторичного туберкулеза, возникающая как своеобразная фаза эволюции инфильтративного туберкулеза, когда перифокальное воспаление рассасывается и остается очаг творожистого некроза, окруженный капсулой (рис. 275). Туберкулема достигает 2-5 см в диаметре, расположена в I или II сегменте, чаще справа. Нередко при рентгенологическом обследовании вследствие довольно хорошо очерченных границ ее ошибочно принимают за периферический рак легкого.
Казеозная пневмония обычно наблюдается при прогрессировании инфильтративного туберкулеза, в результате чего казеозные изменения начинают преобладать над перифокальными. Образуются ацинозные,
лобулярные, сегментарные казеознопневмонические очаги, которые при слиянии могут занимать более крупные участки легких и даже всю долю. Лобарный характер имеет казеозная пневмония, развившаяся на фоне лобита. Казеозная пневмония наблюдается обычно у ослабленных больных и всегда на фоне более старых изменений (фиброзно- очагового, инфильтративно-пневмонического туберкулеза или туберкулемы). Она нередко возникает в терминальном периоде любой формы туберкулеза, чему способствует ослабление защитных сил организма. Легкое при казеозной пневмонии увеличено, плотное, на разрезе желтой окраски, на плевре фибринозные наложения. В настоящее время казеоз- ная пневмония встречается редко.
|

Острый кавернозный
ыстрое образование полости распада, а затем каверны на месте очага-инфильтрата или туберкулемы (рис. 276). Полость распада возникает в результате гнойного расплавления и разжижения казеозных масс, которые с микобактериями выделяются вместе с мокротой. Это создает большую опасность бронхогенного обсеменения легких, а также выделения микобактерий в окружающую среду. Образующаяся при этом каверна локализуется обычно в I или II сегменте (на месте очагов, из которых она развилась), имеет овальную или округлую форму, диаметром 2-5 см, сообщается с просветом сегментарного бронха. Стенка каверны неоднородна: внутренний слой ее состоит из казеоз- ных масс, наружный - из уплот- ненной в результате воспаления легочной ткани (см. рис. 276).
Фиброзно-кавернозный туберкулез (рис. 277), или хроническая легочная чахотка, возникает из острого кавернозного туберкулеза в тех случаях, когда процесс принимает хроническое течение. Стенка каверны плотная и имеет три слоя: внутренний - пиогенный (некротический), богатый распадающимися лейкоцитами; средний - слой туберкулезной грануляционной ткани; наружный - соединительнотканный, причем среди прослоек соединительной ткани видны участки ателектазов легкого. Внутренняя поверхность неровная, с пересекающими полость каверны балками; каждая балка представляет собой облитерированный бронх или тромбированный сосуд. Изменения более выражены в одном, чаще в правом, легком. В I и II сегментах изменения более старые, плевра утолщена. Каверна занимает один или оба сегмента. Вокруг нее определяются разнообразные очаги (в зависимости от типа тканевой реакции), бронхоэктазы. Процесс постепенно распространяется в апико-каудальном направлении, спускается с верхних сегментов на нижние как контактным путем, так и по бронхам, занимая все новые участки легкого. Поэтому наиболее старые изменения при фиброзно-кавернозном туберкулезе наблюдаются в верхних отделах легких, а наиболее свежие - в нижних. С течением времени процесс переходит по бронхам на противоположное
277. 
Фиброзно-кавернозный туберкулез легких
Рис.
легкое. Раньше всего бронхогенные метастатические очаги в нем возникают в III сегменте, где появляются ацинозные и лобулярные туберкулезные очаги. При их распаде возможны образование каверн и дальнейшее бронхогенное распространение процесса.
Цирротический туберкулез рассматривается как вариант развития фиброзно-кавернозного туберкулеза, когда в пораженных легких вокруг каверн происходит мощное развитие соединительной ткани, на месте зажившей каверны образуется линейный рубец, появляются плевральные сращения, легкие деформируются, становятся плотными и малоподвижными, появляются многочисленные бронхоэктазы.
При вторичном легочном туберкулезе в силу того, что инфекция распространяется, как правило, интраканаликулярным (бронхиальное дерево, желудочно-кишечный тракт) или контактным путем, может развиваться специфическое поражение бронхов, трахеи, гортани, полости рта, кишечника. Гематогенное распространение отмечается редко, оно возможно в терминальном периоде болезни при снижении защитных сил организма. В этих случаях находят туберкулезный менингит, органные внелегочные и другие поражения.
Осложнениятуберкулеза многообразны и упоминались при описании отдельных его форм. При первичном туберкулезе могут развиться туберкулезный менингит, плеврит, перикардит, перитонит. При костном туберкулезе наблюдаются секвестры, деформации, поражение мягких тканей, абсцессы и свищи. При вторичном туберкулезе наибольшее число осложнений связано с каверной: кровотечения, прорыв содержимого каверны в плевральную полость, что приводит к пневмотораксу и гнойному плевриту (эмпиема плевры). В связи с длительным течением заболевания
любая форма туберкулеза может осложниться амилоидозом (особенно часто он наблюдается при фиброзно-кавернозном туберкулезе).
Причина смертибольных легочным туберкулезом в настоящее время заключается в легочно-сердечной недостаточности, кровотечениях, амилоидозе и осложнениях послеоперационного периода у больных с тяжелым кавернозным процессом.
За последние годы клиническая и морфологическая картина туберкулеза в экономически развитых странах значительно изменилась. Изменения обусловлены главным образом социальным прогрессом, достижениями лекарственной и антибактериальной терапии и рассматриваются как естественный и индуцированный патоморфоз. Наблюдается резкое снижение и практически исчезновение прогрессирующих форм заболевания: первичного туберкулеза, гематогенного туберкулеза, казеозной пневмонии. К числу общих для всех клинико-анатомических форм признаков современного туберкулеза относят уменьшение специфических экссудативных изменений (рис. 278) и генерализации процесса, усиление неспецифического компонента туберкулезного воспаления и фибропластической реакции.
Рис.
278.Патоморфоз туберкулеза. Очищенная каверна, превратившаяся в кисту (препарат И.П. Соловьевой)
Читайте также:


