Иммунологические методы при трихомониазе
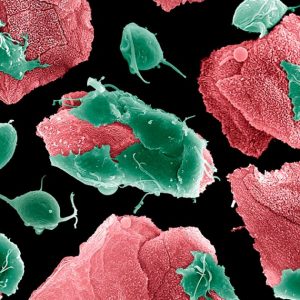
Современная лабораторная диагностика располагает множеством способов для подтверждения диагноза трихомониаза.
Относительно недавнее применение молекулярных тестов (обнаружение антигенов и амплификация нуклеиновой кислоты) значительно улучшило качество диагностики ИППП.
Своевременно и адекватно назначенные анализы способствуют лучшему контролю над трихомонадной инфекцией, предотвращают хронические воспалительные заболевания малого таза, уменьшают риск бесплодия, связанный с трихомониазом.
Эпидемиология
Выделяют 3 вида трихомонад, с которыми сталкивается человек:
- ротовые tenax (elongata);
- кишечные (hominis или abdominalis);
- вагинальные (vaginalis).
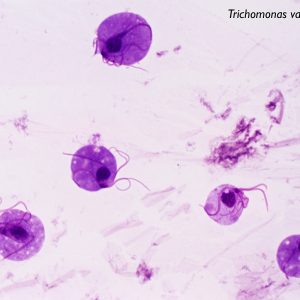
Наибольшую патогенность представляет Trichomonas vaginalis, обитающая исключительно в урогенитальном тракте. О возможности самостоятельно запускать патологический процесс прочих трихомонад до настоящего времени ведутся дискуссии.
Установлено, что Т. Tenax обитает на зубах, пораженных кариесом, а Т. Hominis является комменсалом флоры толстого кишечника, и иногда приводит к появлению диспепсических расстройств.
Небелковая оболочка способствует резистентности к антибиотикам, но разрушается при назначении противопротозойдных препаратов.
После хламидийной и гонококковой инфекции, трихомониаз занимает 3 место среди всех ИППП.
Трихомонада вагиналис имеет 5 жгутиков, их расположение обеспечивает поступательные волнообразные движения. Способ передачи инфекции — половой. Возбудитель крайне редко обнаруживается у женщин постклимактерического периода и у девственниц.
Признаки трихомонадной инфекции
Возбудитель инфекции — Trichomonas vaginalis, простейший одноклеточный патоген, высший процист, класс жгутиковых Flagella, семейство — Trichomonadidae, род — Trichomonas.
Специфичных клинических признаков трихомонадной инфекции нет. При остром процессе присутствуют обильные, раздражающие кожу, выделения, сильный зуд гениталий, через месяц клиника становится менее выраженной, до полного отсутствия симптомов и периодического их появления под действием провоцирующих факторов.
У некоторых пациентов симптомы трихомонадной инфекции полностью отсутствуют, бессимптомное носительство, по разным данным, составляет от 10 до 30% у мужчин, в 90% случаев патология диагностируется уже в хронической форме.
На основании одних клинических проявлений диагноз считается неверифицированным, сходная картина может быть у многих заболеваний: кандидоз, неспецифическое воспаление, венерические болезни и пр.
При осмотре пациента во внимание принимается возраст, так как в более зрелом возрасте иммунная система ослабевает, а значит, и клинические проявления могут быть стертыми.
Формы урогенитального трихомониаза
Формы урогенитального трихомониаза:
Чтобы инфекция перешла в хроническую форму, необходимо всего на 4 недели отложить специфическую терапию.
Урогенитальный трихомоназ может протекать в виде единственной инфекции, смешанной или сочетанной формы, это нужно учитывать при проведении комплексной диагностики.
В последнее время наметилась тенденция к уменьшению заболеваемости в некоторых регионах, но ситуация не является повсеместной.
Осложнения при трихомониазе
Трихомонады часто провоцируют воспаление в предстательной железе, что в ряде случаев приводит к нарушению фертильности. У мужчин трихомониаз чаще, чем у женщин протекает в виде носительства. В этом случае человек чувствует себя здоровым, но может заразить партнершу. Диагноз подтверждается лабораторными анализами.
Согласно проведенному исследованию, у пациентов с хроническим воспалительным процессом в простате в 30% случаев диагностирован сопутствующий трихомониаз.
У женщин эти патогены влияют на неблагоприятный исход беременности, развитие бесплодия и хронических воспалительных процессов органов малого таза.
Во время родов в 5% случаев происходит инфицирование ребенка, но из-за особенностей эпителия может наступить самовыздоровление. Внутриутробное инфицирование плода трихомониазом может привести к фатальным последствиям.
С инфекцией могут столкнуться даже девочки, у которых следствием может быть хронический сальпингоофорит, что в по достижении фертильного возраста осложняется патологиями в репродуктивной системе.
Как и все инфекции, передающиеся половым путем, трихомонады повышают вероятность инфицирования ВИЧ при сексуальном контакте с инфицированным партнером, а у женщин еще и способствуют развитию рака шейки матки, особенно в комбинации с ВПЧ.
Как выявить трихомониаз у мужчин и женщин?
Итак, как же все-таки можно выявить трихомониаз, и какие способы лучше, скомпонуем по многочисленным клиническим рекомендациям, которые однотипны и для России, и за рубежом.
Применяют четыре лабораторных метода:
- микроскопию нативного и окрашенного препарата — как первый этап диагностики;
- культуральный;
- иммунологический;
- генодиагностический.
Выделяют ряд факторов, оказывающих влияние на чувствительность лабораторной диагностики. Не всегда при однократном обследовании возможно достоверно установить диагноз трихомониаза.
Некоторые специалисты считают, что при ПЦР-диагностике, точность которой близка к 100%, встречаются ложно-отрицательные результаты, частота которых около 25%.
На недостоверность диагностики может повлиять вялотекущий инфекционный процесс.
По данным одного комплексного сравнения эффективности (T. Crucitti) диагностики различных модификаций метода, отличающихся по праймерам (ДНК-мишень), сделаны выводы, что уровень чувствительности ПЦР-способа — от 53 до 87 %.
Это связывают больше с техническими трудностями и человеческим фактором, поэтому для достоверности диагноза рекомендуется подтверждение, как минимум, 2 разноплановыми анализами. С каждым годом улучшается эффективность праймеров, поэтому вопрос об эффективности ПЦР-анализа требует дальнейшего уточнения, на сегодняшний день максимум — 95%.
Иногда лаборант может неправильно трактовать полученный результат: в литературе есть данные, что некоторые непатогенные жгутиковые простейшие (Pleuromonas jaculans) или кишечные трихомонады расценивались, как патогенные вагинальные трихомонады.
Есть положение, что диагноз подтверждает обнаружение живых форм микроорганизмов в мазках или посевах.
При взятии банального мазка затруднительно получить материал, поскольку патоген локализуется в складках цервикального канала или в ограниченных воспалительных очагах предстательной железы.
Бактериологическое обследование дает менее достоверные результаты у мужчин, так как в отделяемом уретры содержится меньшее количество возбудителей, а двигательная активность их снижена.
Диагностическая значимость микроскопического исследования нативного отделяемого из уретры, по сравнению с культуральными способами диагностики, составляет от 10-60%, чувствительность окрашенного мазка — около 60%.
Культуральный метод повышает уровень диагностики, но при неправильной транспортировке и гибели возбудителей или при маленьком их количестве достоверность результата вызывает сомнения.
В качестве альтернативной диагностики трихомониаза могут быть рассмотрены иммунодиагностические способы подтверждения диагноза.
Антитела в крови диагностируют с помощью ускоренной реакции иммунофлуоресценции.
По результатам специалистов, у пациентов с культурально подтвержденным трихомониазом, антитела присутствуют в 100% случаев.
К недостаткам способа относят невозможность определить эффективность лечения, так как положительный результат сохраняется в течение 12 месяцев после выздоровления.
С 1985 года в некоторых клиниках проводится ELISA-тест для оценки сывороточных иммуноглобулинов (IgG) и секреторных (IgA).
Тест положителен после перенесенной ранее трихомонадной инфекции и в качестве монодиагностики не может быть использован без выполнения бактериального посева.
Иммунологический метод считается более специфичным и чувствительным, по сравнению, с иммунофлюоресцентным анализом и реакцией гемагглютинации.
Проводились исследования, целью которых было установить наиболее эффективный способ диагностики среди различных модификаций ИФА. Выводы показали, что положительный результат иммунофлюоресцентного анализа далеко не всегда подтверждается прочими методами.
Из новейших способов диагностики можно рассматривать использование для детекции трихомонад варианта капиллярной жидкостной хроматографии. Результат исследования готовится несколько минут, чувствительность 83% и специфичность около 99%.
Если обобщить все данные отечественной и зарубежной литературы по диагностической чувствительности на трихомониаз, картина выглядит следующим образом:
- ПЦР — 55-95%;
- культуральный метод — 49-90%.
- микроскопия мазка — 30-79%.
Положительные результаты микроскопического исследования в подтверждении с любым другим способом диагностики позволяют достоверно установить диагноз трихомониаза.
Сексуально активные инфицированные женщины имеют высокий риск реинфекции; таким образом, следует выполнить повторный скрининг через 3 месяца после лечения.
Повторность обследований вагинального отделяемого у женщин и секрета предстательной железы у мужчин с воспалением в простате (предпочтительней после нескольких сеансов массажа) повышает выявляемость трихомонад.
С целью уточнения топического диагноза дополнительно проводят клинико-инструментальное обследование. У мужчин – ТРУЗИ, у женщин – УЗИ органов репродуктивной системы.
В обязательном порядке показано обследование на ВИЧ, сифилис (КСР) и гепатиты В и С.
Лечение получают оба партнера.
Мишина Виктория, уролог, медицинский обозреватель
7,484 просмотров всего, 1 просмотров сегодня
Трихомониаз – одна из самых распространенных венерических инфекции, и каждый врач венеролог с ней хорошо знаком. Однако поставить такой диагноз лишь на основании жалоб больного, без дополнительного лабораторного исследования, крайне трудно, а часто и вовсе не возможно.
Какие методы диагностики трихомониаза используются в современной медицине – разберем в нашем обзоре и видео в этой статье.

Клинические методы диагностики
Итак, как определяется трихомониаз? Согласно статистике, на основании жалоб больного и врачебного осмотра можно выявить лишь 12% случаев этой венерической инфекции. Но ведь именно с похода к специалисту и начинается весь диагностический поиск. Знание основных симптомов заболевания облегчает составления плана дальнейших действий.

Таблица: Симптомы трихомонадной инфекции у женщин и мужчин:
| У женщин | У мужчин |
| При развитии кольпита: |
- обильные, часто пенящиеся выделения из влагалища;
- чувство жжения в области НПО;
- гиперемия и отек половых губ;
- боли, дискомфорт во время полового акта;
- иногда – повышение температуры, другие признаки интоксикации.

- рези в мочеиспускательном канале;
- частые позывы к мочеиспусканию.

- Невыраженная боль по ходу мочеиспускательного канала;
- Учащение мочеиспусканий;
- Жжение и зуд в головке пениса.

- боли внизу живота;
- нарушение МЦ.

Обратите внимание! У представителей сильной половины человечества в 90% случаев венерическая инфекция протекает практически бессимптомно. Поэтому анализ у мужчин на трихомониаз желательно сдать даже при отсутствии жалоб.
В ходе осмотра врач может заподозрить трихомоноз на основании:
- зеленовато-желтых выделений из уретры или (у женщин) влагалища;
- гиперемии и отека НПО;
- при осмотре в зеркалах – признаки воспалительного поражения влагалища и шейки матки.

Важно! Ставить диагноз лишь на основании жалоб, анамнеза и осмотра – неправильно, даже если весьма типична для ЗППП. Подтвердить предположение врача должен анализ на трихомониаз – у женщин и у мужчин.
Лабораторные тесты
Как диагностируют трихомониаз с помощью современных лабораторных исследований? Стандартная медицинская инструкция предполагает проведение одного или нескольких тестов, описанных в разделах ниже.

Микроскопия биоматериала (как правило, выделений из половых органов) позволяет выявить острые и ярко выраженные формы заболевания. Для диагностики трихомонада изучают как нативные (свежие, ничем не обработанные), так и окрашенные мазки.
Для исследования врач проводит соскоб выделений из:
- мочеиспускательного канала;
- влагалища;
- цервикального, или шеечного канала (анализ цитологии).

Обратите внимание! Эта процедура немного неприятная, но не болезненная.
Как делают анализ на трихомониаз? Полученный материал собирается в подготовленную пробирку и направляется в лабораторию. Там его тщательно изучают под микроскопом.
Если в нативном мазке будет присутствовать трихомонада, ее выдадут:
- крупные размеры – 14-30 мкм;
- наличие 4-5 жгутиков;
- сохраненная подвижность.

- быстрота;
- достаточная эффективность (70-80%);
- доступная цена.
- необходимость исследования сразу после получения биоматериала (в идеале – в течение 10 минут);
- эффективность метода в некоторой степени зависит от квалификации лаборанта.
Микроскопия окрашенного мазка (по Граму или Романовскому-Гимзе) повышает шансы обнаружить трихомонаду. Эффективность метода – 80-85%.

По сравнению с микроскопией, культуральный (бактериологический) метод считается более эффективным: он позволяет обнаружить возбудителя в 90-95% случаев.
Это исследование заключается в посеве полученного от пациента биоматериала на питательные среды. Попав в благоприятные условия, влагалищные трихомонады активно размножаются, а значит риск их обнаружить становится значительно выше.

К сожалению, несмотря на высокую эффективность, провести этот диагностический тест удается не всегда. Дело в том, что он требует много времени (5-7 суток) и финансовых затрат.

К плюсам исследования можно отнести:
- очень высокую точность и специфичность (97-98%);
- быстроту (4-5 часов).
- сложность используемого оборудования;
- определенные требования к квалификации медперсонала;
- высокая стоимость.
В очень упрощенном виде она выглядит как взаимодействие двух борцов:

Логично, что на появление (и обнаружение посредством ИФА) специфических антител к трихомонадам должна быть причина – сами возбудители. Однако даже после успешного излечения от трихомоноза АТ какое-то время циркулируют в организме. Это повышает риск получения ложноположительных результатов.
Важно! Иммуноферментный анализ принято рассматривать в качестве дополнительного теста при исследовании на венерические заболевания.
Что же выбрать?
Как мы уже выяснили, без лабораторных тестов поставить диагноз ЗППП практически невозможно. Но какие анализы нужно сдать на трихомониаз, чтобы быть уверенным, что вы не пропустили болезнь?

Культуральное исследование — весьма надежный метод диагностики. Многие врачи предпочитают использовать именно его для выявления трихомониаза и других ЗППП. Однако не каждая лаборатория может похвастаться наличием дорогостоящих питательных сред или условиями для выполнения теста по всем правилам.
Сегодня все большую популярность в обследовании на венерические заболевания приобретает ПЦР. Такой анализ можно сдать в любой частной лаборатории, но для государственных поликлиник его стоимость все же высока.

ИФА и РИФ используются в случаях, когда нет возможности провести более точные тесты. Микроскопия нативного и окрашенного мазка из-за невысокой эффективности лучше подходит для скрининговых и профилактических исследований, но не для прицельной диагностики.
Как правильно подготовиться к исследованию
А что может сделать сам пациент, чтобы его анализы на трихомониаз были максимально точными? В большинстве случаев материалом для исследования служит мазок (соскоб) из уретры или половых органов. Если вам предстоит сдать именно его, постарайтесь следовать нескольким простым правилам.
Они необходимы, чтобы снизить риск ложноотрицательных результатов:
- Не мочитесь как минимум за 2 часа до забора мазка.
- Откажитесь от сексуальных контактов за 2 дня до исследования.
- В день анализа нежелательно тщательно подмываться.

Это интересно. Все эти мероприятия направлены на то, чтобы в половых органах накопилось достаточное количество Trichomonas vaginalis. Так обнаружить их под микроскопом или другими методами будет гораздо проще.
О важности контрольных анализов
Итак, диагноз подтвержден, и больному назначена адекватная терапия. После ее завершения необходимо контрольное обследование.
Когда сдавать анализы после лечения трихомониаза:
- первый контроль – сразу после завершения приема медикаментов;
- второй и третий – после окончания каждой менструации (для женщин) или через 1 и 2 месяца (для мужчин).

Помните, что стойкого иммунитета против трихомонады человеческий организм не вырабатывает, и без соблюдения мер профилактики совсем не сложно заразиться им вновь.
Вопросы врачу
Здравствуйте! Недавно сдала анализы на ЗППП, которые назначил мне врач. Получила такие результаты: трихомониаз IgG положительно, титр 1:20, уреаплазмоз IgG положительно, титр 1:80, хламидиоз отрицательно. Помогите мне их расшифровать. Все совсем плохо? На прием только через неделю.
Здравствуйте! Обнаружение титров антител к трихомонадам и уреплазмам может говорить как о том, что вы больны этими инфекциями в настоящий момент, так и о том, что вы были инфицированы ими ранее (и успешно вылечились). Сдайте дополнительные анализы на эти ЗППП, лучше ПЦР. Будьте здоровы!
Недавно у моего парня нашли трихомоз. Секс у нас всегда был в презервативе. Каких-то тревожащих симптомов у меня нет. Нужно ли мне сдавать анализы и проходить лечение?
Доброго дня! Риск заражения ИППП при использовании презервативов минимальный, но все же он есть. Рекомендую вам сдать анализы (например, ПЦР).
- ФГУН "Санкт-Петербургский научно-исследовательский институт эпидемиологии и микробиологии имени Пастера" Роспотребнадзора, Санкт-Петербург.
Резюме. Лабораторная диагностика трихомониаза - обязательная составляющая при постановке диагноза урогенитальный трихомоноз. Обзор освещает диагностические методы, направленные на выявление простейшего, антигенов T.vaginalis, специфических антител и ДНК возбудителя. Отражены существующие проблемы в интерпретации результатов и сведения об эффективности применения того или иного метода в алгоритме обследования пациентов.
Ключевые слова: лабораторная диагностика, урогенитальный трихомониаз.
The laboratory diagnostic of genitourinary trichomoniasis (literature review)
Abstract. The laboratory diagnostics of trichomoniasis is strongly recommended for the diagnosis confirmation. Current review summarizes diagnostic methods directed to identification by morphology of protozoa, by antigenic properties of T.vaginalis, by specific antibodies and by the pathogen DNA detection. Overview reflects the existing problems in the interpretation of results and information about the efficacy of each method in the patient's examination algorithm.
Key words: laboratory diagnostics, urogenital trichomoniasis.
Трихомониаз в структуре ИППП
Одно из центральных мест в структуре заболеваемости инфекциями, передающимися половым путем, занимает трихомоноз. Он широко распространен в странах Африки, Южной и Юго-Восточной Азии, а также в странах с большим притоком эмигрантов. В последние годы продолжается положительная тенденция к снижению уровня заболеваемости трихомонозом, однако отмечается рост скрытых и малосимптомных форм инфекции, затрудняющих своевременную диагностику трихомониаза и лечение [7,11].
Особенно распространен трихомоноз среди женщин [33], однако вопрос о значении T.vaginalis в патологии беременности остается открытым из-за противоречивости информации по этому вопросу [23,26]. Клиническая картина урогенитального трихомоноза характеризуется отсутствием специфических признаков и примерно у 50 % инфицированных трихомонозом имеет место бессимптомный характер течения заболевания, т.е. возможно трихомонадоносительство [49]. Недовыявление трихомонад - причина неконтролируемого их распространения среди сексуально активного населения. В результате это приводит к развитию хронических орхоэпидидимитов и простатитов у мужчин, а также хронических аднекситов у женщин, что в итоге может служить причиной бесплодия, невынашивания беременности, патологии новорожденных [25,29].
Трихомоноз имеет важное медицинское, социальное и экономическое значение не только из-за высокой распространенности инфекции, но и из-за доказанной роли T.vaginalis как кофактора ВИЧ-инфекции и рака шейки матки [33].
Диагностика урогенитального трихомониаза основывается на обнаружении в исследуемом материале T.vaginalis. Диагноз не может быть поставлен исключительно на основании клинической картины, поскольку патогномоничные симптомы встречаются только у 2 % пациенток. Ещё в 1980 году были представлены результаты, свидетельствующие о том, что если диагноз трихомоноза устанавливать только на основании клинической картины, то 88 % инфицированных T.vaginalis женщин будет дан ложноотрицательный результат, а у 29 % неинфицированных диагноз был бы поставлен ошибочно [27]. В связи с тем, что клинические симптомы зачастую не отражают реальной картины заболевания, в обязательном порядке необходимо применение лабораторных методов диагностики трихомониаза, причем актуальна задача своевременного проведения исследования.
До настоящего времени в соответствии с протоколом ведения больных урогенитальным трихомониазом [14] основными методами обнаружения трихомонад являются микроскопический и культуральный, т.е. прямая идентификация возбудителя в мазке либо при культивировании на питательной среде. Но сложилась парадоксальная ситуация: при высоком уровне заболеваемости трихомонозом в России отсутствует производственный выпуск стандартных, разрешенных к применению препаратов и питательных сред для диагностики трихомониаза. В практике используют зарубежные среды, что влияет на стоимость исследования, или приготовленные по прописям в лабораториях, что влияет на воспроизводимость и достоверность получаемых результатов.
Диагностика трихомониаза существенно осложнилась в последние годы в связи с распространенностью нетипичных округлых форм T.vaginalis, обнаруживаемых при световой микроскопии витальных препаратов [3].
Исторически микроскопия - это первый метод в лабораторной диагностике трихомоноза. Его использование экономически целесообразно в силу простоты и возможности одновременного просмотра мазка и на другие возбудители. Микроскопия может производиться в нативном препарате или в препарате, окрашенном по различным методикам. Нативный препарат необходимо исследовать в течение 10 минут после забора материала, поскольку утрачивается подвижность возбудителя, клетка округляется и получение однозначного результата затрудняется [30]. В положительных случаях микроскопии нативного препарата трихомонады обнаруживаются в виде грушевидной, овальной или округлой формы по величине несколько превосходящей лейкоциты [5]. Для подвижных форм характерны толчкообразные движения за счет жгутиков и ундулирующей мембраны, которые особенно хорошо видны при исследовании в микроскопе с темнопольным конденсором. Необходимо отличать подвижность T.vaginalis от подвижных жгутиковых представителей семейства Bodonidae. Подвижные бактерии, прикрепленные к лейкоцитам и создающие ложное впечатление движения, также вероятно ошибочно идентифицировать как крупную трихомонаду.
Микроскопия окрашенных препаратов несколько повышает процент выявления трихомонад по сравнению с нативными препаратами в силу того, что учитываются не только типичные жгутиковые, но и амастиготные формы. Кроме того окрашенные препараты можно использовать для косвенной оценки воспалительного процесса - скопление лейкоцитов на клетках плоского эпителия или вокруг них. Еще один косвенный признак урогенитального трихомоноза - наличие большого количества слизи в исследуемом материале [6]. Правда, с увеличением количества лейкоцитов в отделяемом из уретры у мужчин больных урогенитальным трихомонозом, вероятность получения ложноположительных результатов культуральным и микроскопическим методами увеличивается [12].
В препаратах, окрашенных метиленовым синим, трихомонады наблюдаются в виде округлой или овальной формы, расположенные в слизи между клеточными элементами. Четко просматривается оболочка паразитов, эксцентрично расположенное ядро, интенсивно окрашенное в синий цвет, протоплазма - светло-синяя, вакуоли - бесцветные. При таком способе окраски трихомонады имеют характерный вид и хорошо распознаются [8]. Для более детального просмотра клетки и выявления хорошо идентифицируемых жгутиков следует использовать дифференциальные методы окраски по Романовскому-Гимзе, Лейшману.
В целом микроскопия нативного препарата считается высокоспецифичным тестом (99,8 %), но имеет низкую чувствительность - от 38 % до 82 %. [1,10 ,17,48]. Во многом это связано с высокой долей субъективизма при визуальной оценке результатов.
В связи с низкой чувствительностью микроскопического метода и в соответствии с протоколом ведения больных урогенитльным трихомониазом [14] идентификацию T.vaginalis следует проводить культуральным методом, считающимся, по мнению большинства исследователей, "золотым стандартом".
Первое in vitro культивирование T.vaginalis было проведено в 1915 г [36]. С тех пор разработаны разные варианты жидких и полужидких питательных сред для диагностики трихомониаза: среда Джонсона-Трасселя (СPLM), Даймонд среда, модифицированная Даймонд среда с добавлением тиогликолята натрия, среда Купферберг STS, среда Купферберг Difco, среда InPouch TV, среда TYM.
Известна попытка создания бессывороточной питательной среды для культивирования трихомонад [35]. Была предложена синтетическая питательная среда, в которой лошадиная сыворотка была заменена на бычий сывороточный альбумин и холестерин, совместно либо с глицериновыми жирными кислотами, либо со смесью жирных кислот. Однако на такой модифицированной среде скорость роста и урожай T.vaginalis были низкими.
В 70-80-х годах прошлого века в отделе микробиологии ЦНИИКВИ была разработана модифицированная среда Джонсона-Трасселя - среда СКДС [5]. В состав этой среды входят: смесь гидролизата казеина и гидролизина или аминопептида, отходы фармацевтической промышленности при изготовлении лизоцима, ферментативный гидролизат биомассы микроорганизмов, а также экстракт кормовых дрожжей. Коммерчески среда СКДС не выпускается.
В настоящее время отечественные производители выпускают следующие готовые питательные среды: питательная среда для выявления влагалищных трихомонад (ООО "Диагност-Мед", г. Омск), основа питательной среды для культивирования трихомонад (НПО "Микроген", г. Махачкала) и питательная среда СВТ для визуальной диагностики трихомониаза (НИИЭМ имени Пастера, г. Санкт-Петербург).
Исследования, посвященные сравнению питательных сред, немногочисленны. Так, в США в 1989 г. были проведены сравнительные испытания питательных сред, используемых для культивирования T.vaginalis. В качестве посевного материала они использовали клинические образцы вагинальных секретов от больных трихомонозом [43]. Частота обнаружения на разных питательных средах была следующей: Даймонд среда (93,9 %), модифицированная Даймонд среда с добавлением тиогликолята натрия (92,3 %), среда Купферберг STS (38,5 %) и среда Купферберг Difco (49,2 %). Были отмечены высокие ростовые свойства питательной среды Даймонд и положительный эффект добавления. Авторы, однако, указывают на низкую селективность исследованных питательных сред в отношении дрожжеподобных грибов (в 32 % случаев наблюдался рост дрожжеподобных грибов).
В Англии в 1997 г было проведено сравнительное исследование чувствительности питательных сред InPouch TV, Diamond и Джонсона-Трасселя [21]. В 4 мл каждой из трех сред добавляли по 30 мкл инокулюма. Результат оценивали на первые, вторые и четвертые сутки. Было показано, что наибольшей чувствительностью обладает питательная среда InPouch TV (87 %) по сравнению с Diamond (60 %) и Джонсона-Трасселя (57 %).
Культуральная диагностика трихомониаза напрямую зависит от выпускаемых питательных сред. В оптимальном алгоритме лабораторной диагностики обязательной ступенью должно быть культуральное исследование, причем с использованием качественных стандартизированных питательных сред [9]. Этот вывод подтверждается исследованиями, проведенными в 1990 г в ЦНИКВИ [2], которые показали, что подавляющее число больных трихомонозом (72,8 %), как среди женщин, так и среди мужчин, были выявлены при использовании культурального метода.
Использование иммунохимических методов обнаружения антигенов возбудителя, таких как иммуноферментный анализ (ИФА) и реакция иммунофлуоресценции (РИФ), особенно актуально в случаях невозможности проведения культурального исследования или при расхождении результатов культурального и микроскопического методов.
Было показано, что чувствительность РИФ ниже, чем культурального исследования, но выше микроскопии нативного препарата [44]. Однако эта во многом субъективная методика к тому же требует отдельной обработки каждого мазка и люминесцентного микроскопа. Одновременная обработка всех проб в планшете и автоматическая детекция цветовых продуктов ферментативной реакции исправили некоторые основные недостатки РИФ.
В работах 80-х годов ИФА давал соизмеримый с культуральным методом процент положительных результатов. Однако авторы указывали, что из-за очевидной гетерогенности изолятов T.vaginalis при описываемых ими условиях ни один из них не имеет моноклональных антител, способных связываться с антигенами в клинических образцах [31,47]. Использование в качестве антигена отдельных иммуногенных белков для получения моноклональных антител несколько изменило сложившееся представление, и была продемонстрирована возможность обнаружения почти 90 % из протестированных клинических изолятов с положительным ответом.
Кроме того, явное преимущество этого метода перед методом "золотого стандарта" - это отсутствие строгих температурных требований. Авторы отмечают, что, возможно, важным звеном в получении достоверного результата служит процедура получения клинического материала, и важно использовать для образца буферный раствор, вследствие того, что помещение организма в фосфатно-солевой буферный раствор позволяет ему освобождать антигенную детерминанту, необходимую для связывания с антителом. Из этого следует, что ранее приписываемая гетерогенность T.vaginalis может быть обусловлена недоступностью антигенных детерминант для антитела, а не отсутствием антигена на поверхности трихомонады [34].
Стоит подчеркнуть, что в России отсутствуют коммерческие разрешенные к применению ИФА и РИФ тест-системы для диагностики трихомониаза.
Изучением иммунологии трихомоноза занимаются уже долгое время [3]. В литературе мало информации о природе иммунного ответа при трихомонозе, неизвестно влияние макро и микроорганизмов на наличие или отсутствие симптомов. Однако понятно, что природа этого механизма неоднозначна и многообразна [20].
Большая часть противотрихомонадных антител принадлежит к IgG-классу [37]. Тем не менее, в сыворотках больных женщин выявляют повышенное содержание специфических IgM, и IgA антител, а при остром трихомонозе в вагинальных смывах отмечается увеличение IgA [28]. Для определения противотрихомонадных антител у пациентов в разные годы пытались использовать реакцию связывания комплимента (РСК) [18], внутрикожную пробу [8], реакцию пассивной гемагглютинации (РПГА) [32, 37, 38], реакцию непрямой иммунофлуоресценции (РНИФ) [13].
В 1981 году для серодиагностики трихомоноза впервые был использован метод иммуноферментного анализа (ИФА). При использовании в качестве "подложки" цельноклеточного антигена чувствительность составила всего 80,4 % [45]. Позднее были предприняты попытки использовать в качестве антигена цистеиновые протеиназы T.vaginalis, поскольку предполагается, что они вовлечены в патогенез. Специфичность в этом случае составила 100 %, однако чувствительность не превысила 90 % [20, 46].
В России подобных работ не проводилось, и, по мнению наших исследователей, чувствительность метода составляет чуть более 30 %, и его использование может быть рекомендовано только в качестве вспомогательного теста [16]. Низкая эффективность серологических методов в диагностике трихомониаза связана также с тем, что антитрихомонадные антитела могут циркулировать в сыворотке крови в течение длительного времени после лечения, а значит, практически невозможно дифференцировать текущую и пролеченную формы заболевания [19].
Методы, основанные на выявлении нуклеиновых кислот. Методы генодиагностики на основе определения специфических нуклеотидных последовательностей (мишеней) ДНК возбудителя появились сравнительно недавно. Уже в 1992 Riley D. E. впервые сообщил об использовании ПЦР в диагностике трихомоноза [41]. В работе было показано, что этот метод при использовании электрофоретического способа регистрации результатов помогает выявлять от 10 до 100 трихомонад в исследуемом материале.
Чувствительность и специфичность ПЦР во многом обусловлена правильным выбором мишеней для амплификации [42]. В наибольшей степени исследованные локусы в геномах простейших - это гены рибосомальных РНК, отличающиеся мультикопийностью (254 копии 18S рРНК/на клетку T.vaginalis) [22]. Наряду с геном 18S pРНК исследован ген бета-тубулина T.vaginalis. Использование праймеров из этого гена обеспечивало чувствительность равную 98 % в сравнении с культуральным методом системы InPouch [39]. Вместе с тем, оценивая эффективность праймеров, следует учитывать генетически обусловленную внутривидовую вариабельность Т.vaginalis. Сравнение пяти наборов диагностических праймеров показало, что чувствительность ПЦР, в первую очередь, зависит от выбора праймеров и, в меньшей степени, от способа регистрации результата: иммуноферментный метод детекции продуктов ПЦР показал лучший результат, чем электрофорез в геле [24].
Согласно современным представлениям, применение метода ПЦР оправдано при диагностике латентного течения трихомоноза, для выявления Т.vaginalis при микст-инфекции урогенитального тракта, при скрининговых исследованиях (в комплексе с микроскопическим методом), а также для контроля качества микроскопического исследования. В целом, эффективность диагностики существенно повышается при использовании ПЦР в сочетании с культуральным и/или микроскопическими методами исследования.
Из-за отсутствия четкой клинической картины при хронических и стертых формах трихомоноза только лабораторные методы выявляют этиологический агент и устанавливают диагноз заболевания. В лабораторной диагностике острого трихомоноза при наличии в исследуемом материале типичных форм паразитов микробиологические методы дают однозначно интерпретируемые результаты, тогда как хронический трихомоноз, обусловленный неподвижными округлыми трихомонадами, представляет определенные трудности и требует использования комплекса лабораторных методов. Отметим, что, при очевидных преимуществах ПЦР, основным референс методом остается культуральное исследование.
Читайте также:
- Что такое вич инфекция 3 стадия субклиническая сколько живут
- Статья вич в россии
- У меня сифилис у него хламидиоз может ли быть такое
- Как обезопасить себя от сифилиса
- Изменение иммунного статуса при сифилисе


