Инкубационный период трихомониаза и гонореи
Бактерии интимной зоны
Инфекции, передающиеся половым путем, – явление достаточно распространенное, как и их сочетание. Как правило, мужчины обнаруживают у себя ЗППП и обращаются за медицинской помощью раньше, чем женщины. Болезни могут перейти в хроническую форму, а в дальнейшем повлиять на репродуктивную функцию.
Болезнь вызывается развитием в мочеиспускательном канале паразитического микроорганизма – гонококка. Инфекция поражает слизистую канала, вызывая ряд симптомов:
- нарушение мочеиспускания;
- появление болевых ощущений при попытке помочиться;
- частые позывы в туалет;
- появление густых выделений, имеющих желтовато-коричневый цвет и неприятный запах;
- формирование отека вокруг наружного отверстия канала мочеиспускания.
В прошлом веке гонорею называли триппером, под этим названием она и сегодня иногда встречается в специальной литературе. Особая опасность заключается в том, что заболевание может проходить бессимптомно в течение долгого времени, при этом способствуя развитию бесплодия.
Для лечения гонореи применяются антибиотики. Наиболее эффективна такая терапия на ранних стадиях заболевания: если недуг перешел в хронику, то избавиться от него уже сложнее.
Врач разрабатывает методику лечения, включающую два направления:
- укрепление иммунитета: прием витаминов, иммуномодуляторов, специальных препаратов;
- собственно устранение инфекции с помощью сильнодействующих антибиотиков, которые подбираются каждому пациенту индивидуально.
Еще одна проблема, связанная с данным заболеванием, заключается в том, что существуют разные виды возбудителя, в том числе и те, на которые не действуют антибиотики. Тогда врач подбирает отдельную, комбинированную терапию, включающую несколько препаратов. После окончания курса обязательно проводится повторная диагностика, которая должна подтвердить эффективность применяемых методов.
Трихомониаз образуется из-за простейших – влагалищной трихомонады, которая поражает влагалище у женщин и мочеиспускательный канал вместе с предстательной железой у мужчин. Самый распространенный способ заражения – половой, возможен и бытовой, но его вероятность очень мала и регистрируется патология крайне редко.

Инкубационный период трихомониаза составляет немногим больше недели, затем появляются явные признаки заболевания:
- боль во время мочеиспускания и в процессе полового акта;
- у мужчин чешется головка полового органа при мочеиспускании;
- появляются выделения из влагалища и уретры, обладающие характерным неприятным запахом;
- возможно появление прожилок крови в сперме.
Без терапии заболевание через месяц переходит в форму хроники, что грозит развитием бесплодия, хронического везикулита и простатита.
Лечение трихомониаза проводят комплексно или индивидуально. Первоначально назначаются противотрихомонадные препараты. При остром трихомониазе это метронидазол, который принимается по 2 грамма однократно или по 500 мг два раза в день. Курс составляет около недели.
Средство может выпускаться под другими коммерческими названиями:
Местное лечение в данном случае малоэффективно.
При развитии хронической формы применяют комбинированные методы, включающие дополнительно иммуностимулирующие препараты, физиопроцедуры, противомикробную терапию, общеукрепляющие препараты и иное.
Данное заболевание вызывается группой организмов, занимающих промежуточное положение между бактериальной и вирусной формами, – хламидиями. Возбудитель поражает мочеполовую систему человека и, развиваясь в течение 1 – 3 недель, проявляется в виде симптомов:
- появление по утрам необычных выделений из мочеиспускательного канала;
- слабость;
- небольшое повышение температуры тела;
- зуд и боль в процессе мочеиспускания;
- боль внизу живота у женщин;
- кровотечение между менструациями.

Как и предыдущие заболевания, хламидиоз может развиваться без выраженных симптомов, что затрудняет его своевременное диагностирование и начало лечения. При длительном развитии хламидиоз может распространиться дальше и привести к возникновению:
- хронического воспаления мочеиспускательного канала;
- у женщин – воспалительные процессы в матке и придатках и, как следствие, бесплодие;
- синдром Рейтера, при котором происходит поражение других систем организма, в том числе суставов, кожи, глаз и внутренних органов, приводящих к развитию их патологий.
Диагностика заболевания довольно сложная, наибольший процент точности дает методика полимеразной цепной реакции, которая и применяется в медицинских учреждениях.
Препараты для лечения хламидиоза зависят от тяжести протекания заболевания. При остром несложном течении назначают прием внутрь азитромицина по 1 грамму однократно или доксициклина по 100 мг дважды в день на протяжении недели.
Азитромицин в аптеках может продаваться под маркой:
Помимо доксициклина, лечить хламидиоз можно препаратами-аналогами:
При хроническом развитии заболевании антибиотикотерапия дополняется иммунотерапией, физиопроцедурами и другими методами.
Данная группа заболеваний редко поражает человека в одиночку, чаще всего ИППП встречаются в сочетании: гонорея с трихомониазом или гонорея с хламидиозом. При этом симптоматика может значительно отличаться, соответственно, отличается и методика лечения.

Гонорея и трихомониаз представляют интересную форму существования, при которой трихомонады могут поглощать гонококки, но не переваривают их. Последние сохраняют способность размножаться и дальше развиваться, в результате чего формируется малосимптомное, но довольно опасное заболевание.
Лекарствами для одновременного лечения обоих заболеваний являются:
- Цефтриаксон по 250 мг, вводимых внутримышечно в комбинации с 1000 мг Метронидазола, принимаемого в два приема в течение дня на протяжении недели.
- Вместо Метронидазола может выступать Тинидазол по 2 грамма внутрь или Орнидазол в той же дозе, делимой на 4 части в течение дня.
- В случае хронического развития обоих заболеваний изначально применяют внутримышечную инъекцию Солкотриховака по полмиллилитра через две недели, а затем Метронидазол с противогонорейными препаратами.
- В качестве местного средства используют Метронидазол в виде вагинальных шариков или вагинальные таблетки Орнидазол.
Передача одновременно двух заболеваний, гонореи и хламидиоза, обычно способствует более длительному инкубационному периоду и росту последствий, наносимых каждым из паразитов. По своему течению инфекция похожа на острый уретрит или эндоцервицит, параллельно у мужчин развиваются простатит и эпидидимит, а у женщин – хронические воспалительные заболевания в тазовых органах, что в конечном итоге приводит к бесплодию.
Обнаружить сочетание обоих инфекций сложно, поскольку одни из них – паразиты внутри клеток, а другие – снаружи, поэтому иногда врач, имея подозрение на сочетание этих инфекций, назначает их одновременное лечение.
Терапия гонорейно-хламидийной инфекции включает праименение одной из комбинаций:
- Цефтриаксон по 250 мг внутримышечно однократно в сочетании с таблетками Доксициклина по 100 мг дважды в сутки в течение недели.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Азитромицином внутрь по 1 грамму однократно.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Эритромицином по 0,5 грамм четырежды в день курсом 10 суток.
- Ципрофлоксацин внутрь по 0,5 грамма в день на протяжении 10 суток.
- Офлоксацин внутрь по 0,8 грамма в сутки в течение 1 – 2 недель.
Если в конце мочеиспускания появляются болевые ощущения, значит, инфекция постепенно распространилась по мочевым каналам выше, вызывая осложнения. Подобная ситуация требует отдельного лечения.
Сочетание хламидиоза и трихомоноза – вполне распространенное явление, поскольку данные микроорганизмы способны жить в симбиозе. В таких случаях врачи назначают параллельный прием антибиотиков, уничтожающих трихомонад, и противопротозойных препаратов для устранения хламидий.
Профилактика
Профилактические мероприятия для всех трех заболеваний, гонореи, трихомониаза и хламидиоза, одинаковые. Это ряд процедур:
- Использование презервативов во время полового акта.
- Поддержание отношений с одним половым партнером.
- В случае заражения проходить курс лечения совместно обоим партнерам.
- Регулярно посещать гинеколога и уролога.
- Следить за состоянием половых органов, обращая внимание на необычные выделения.
При соблюдении этих правил риск заражения снижается до минимума.
Трихомониаз – инфекция, вызывающая воспалительный процесс органов мочеполовой системы. Венерическое заболевание возникает вследствие внедрения в организм здорового человека бактерии трихомонады.
Каждая инфекционная патология проходит определенную стадию развития (инкубационный период). Этот срок характеризуется границами — от момента попадания возбудителя в здоровый организм и до того времени, как проявятся симптомы заболевания.
Инкубационный период трихомониаза не имеет определенных временных ограничений. Многие пациенты не проводят терапию заболевания по причине того, что даже не подозревают о его существовании.
Суть патологии и пути заражения
Основным путем заражения служит незащищенный половой контакт с инфицированным партнером. Так же существует риск передачи бытовым путем.
Инфекция сохраняет жизнедеятельность во влажной среде в течение нескольких часов, во влажных выделениях из половых органов – на протяжении суток.
В 5% случаев заболевание передается от матери к ребенку в момент прохождения по родовым путям. Но дети легче переносят заболевание, возможно даже самоизлечение.

Важно! Трихомонады способны поглощать других возбудителей инфекционных заболеваний и обеспечивать им защиту от медикаментозного лечения (уреаплазма, хламидии и другие).
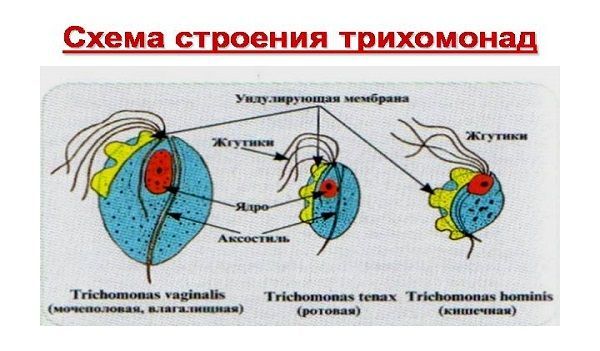
В организме человека паразитируют три вида трихомонад:
- Вагинальная (влагалищная, урогенитальная, генитальная).
- Кишечная.
- Ротовая (оральная).
В норме в микрофлоре кишечника и ротовой полости обитают трихомонады, однако, они не могут выступать в роли провокатора генитального трихомониаза.
Наиболее активным, опасным патогенным считается влагалищный вид бактерии.
Очаг инфекции у женщин локализуется во влагалище, влагалищной части цервикального канала, мочеиспускательном канале. У мужчин мишенями выступают уретра, простата, семенные пузырьки, яички и их придатки.
Болезнь по характеру протекания подразделяется на:
Коварство патологии заключается в бессимптомном его протекании на разных стадиях. При высоком уровне иммунной защиты человек может выступать в роли носителя трихомонады и даже не подозревать об этом (чаще это касается мужского организма).
Основная опасность трихомониаза заключается в негативном влиянии на репродуктивную систему – бесплодие, различные патологии беременности.
Инкубационный период
Распространенная ошибка тех, кто узнает об инфицировании трихомонадой своего полового партнера – это срочный визит в клинику. Человек проходит необходимые обследования, получив отрицательные результаты успокаивается и продолжает жить обычной жизнью. Однако, тем временем в его организме уже начали действовать патологические процессы, которые вызывают осложнения. При этом половая активность не нарушается, вследствие чего возможно распространение заболевания.
Такая ситуация происходит тогда, когда человек не проинформирован об инкубационном периоде. Сколько дней должно пройти с момента инфицирования до того чтобы современные методы диагностики смогли выявить инфекцию — важная информация.
Точное количество дней инкубационного периода трихомонады назвать сложно, поскольку зависит от факторов:
- Активность иммунной защиты организма. Зачастую инфекции и заболевания поражают организм тогда, когда его иммунная защита ослаблена. При низком уровне защиты симптомы заболевания проявляются быстрее. Крепкий иммунитет способен бороться с бактерией, при этом не давая клинической картине стремительно развиться. Без лекарств не обойтись, но инкубационный период иммунитет способен значительно увеличить (до нескольких месяцев). Не мало важную роль играет тот факт, какого возраста пациент. Чем старше – тем ниже уровень иммунитета.
- Прием антибактериальных препаратов. Для лечения различных инфекций разработаны специальные группы антибактериальных средств. При приеме антибиотиков широкого спектра действия период сокращается, а острая симптоматика может не проявиться вовсе.
- Различные заболевания. Если в период проникновения бактерии в организме происходят другие патологические процессы, то продолжительность периода инкубации сокращается до нескольких дней. Это происходит в результате того, что силы организма направлены на борьбу с другими болезнями. Защитная функция не справляется со своей задачей в полной мере.
- Состояние микрофлоры влагалища. Если в микрофлоре располагаются молочнокислые палочковые бактерии в большом количестве, то защита на высоком уровне. Значит, инкубационный период будет длительным. В случае преобладания кокковой микрофлоры период сокращается.
Инкубационный период гонореи у мужчин и женщин имеет свои особенности в зависимости не только от пола, но и от места, в которое попали патогенные микроорганизмы. Гонококк может поражать как шейку матки, слизистую влагалища, так и ткани прямой кишки, мочевыводящую систему, глаза.
Характеристика инкубационного периода при гонорее
Возбудители гонореи имеют определенные свойства, обеспечивающие вариабельность не только инкубации, но и клинических проявлений, последствий. Для этих микроорганизмов характерна антигенная изменчивость и определенные факторы патогенности:
- Ряд антигенов возбудителя имеет схожесть со структурами клеток человеческого организма, что является препятствием для быстрого распознавания иммунной системой и уничтожения. В результате клинические проявления гонореи могут быть очень скудными, что особенно характерно при ослабленной работе механизмов защиты организма.
- Гонококки обладают свойством проникать во внутреннюю часть клеток слизистых оболочек органов-мишеней, и это является значительным препятствием для нормального фагоцитоза и подавления заболевания. Иммунитет не может справиться с инфекцией, поэтому симптом развивается в большинстве случаев достаточно быстро.
- Осложнения гонореи также проявляются в короткий срок. Инфицирование становится предрасполагающим фактором к развитию таких состояний, как воспаление предстательной железы, аднексит, эндометрит, сальпингит.
- Причиной появления затруднений в лечении заболевания становится угнетение роста нормальной микрофлоры в половых путях лизоцимами и бактериоцинами гонококков.
Чем отличается инкубационный период гонореи у мужчин и женщин?
Инкубация возбудителей обычно отличается по времени в зависимости от пола больного, и обусловлено это анатомическим строением органов.
У женщин этот период может длиться до двух недель, у сильной половины – от одного дня до нескольких суток. У более молодых пациентов симптомы проявляются гораздо ярче, чем у пожилых. Большое значение играет и состояние иммунной системы. При ее ослаблении и наличии других хронических заболеваний гонорея может протекать в скрытой форме.
Период инкубации укорачивается, если заражение женщины произошло после аборта, родов, во вторую фазу менструального цикла. При наличии бактериального вагиноза и других половых инфекций симптомы гонореи проявляются гораздо быстрее. На фоне приема антибактериальных препаратов, частых стрессов и избыточного питания срок возникновения признаков болезни значительно уменьшается.
Факторами, предрасполагающими к высокой вероятности заражения гонореей мужского организма, являются как ширина мочевыделительного канала, так и его местонахождение. При наличии таких особенностей, как гипоспадия и эписпадия, риск возникновения болезни увеличивается в несколько раз.
Начальная симптоматика у мужчины проявляется в виде:
- дизурических признаков с наличием болезненности и легкого жжения при мочевыделении;
- склонности организма к частым позывам;
- наличия зуда в уретральном канале;
- неприятных ощущений в паховой области.
В дальнейшем наблюдается прогрессирование симптомов с присоединением отечности и покраснения головки полового члена, возникновением гнойных выделений, нарастании таких признаков интоксикации, как гипертермия тела, мышечная слабость, головокружения.
У некоторых мужчин уретрит гонорейной природы протекает без каких-либо ярких признаков.
При наличии сниженного иммунного статуса, связанного с хроническими заболеваниями, патогенные возбудители проникают из области мочевыделительного канала в ткани предстательной железы, яички. Подобные воспалительные процессы могут стать причиной развития мужского бесплодия.

Симптомы заболевания у представительниц женского пола обычно проявляются слабо или не развиваются совсем. Если гонорея имеет острую форму, в первую очередь воспалительный процесс поражает мочевыводящий канал.
Течение гонорейной инфекции имеет следующие этапы:
- Появляются боли и рези при мочеиспускании. Женщины отмечают не только повышение частоты позывов, но и возникновение дискомфорта в нижней части живота.
- В дальнейшем болевой синдром усиливается, и начинается гематурия.
- У женщины возникают выделения гнойного характера из влагалища, возможно кровотечение.
- О нарастании интоксикации говорит появление озноба, слабости, гипертермии, головных болей, тошноты.
Если женщина заражена гонореей, и заболевание протекает в острой форме, происходит поражение шейки матки с дальнейшим вовлечением в процесс эндометрия. При возникновении воспалительного процесса в яичниках и фаллопиевых трубах возможно развитие бесплодия.
Сколько длится инкубационный период при заражении гонореей?
Период инкубации гонореи у женщины в среднем составляет от двух недель и более. Иногда первые признаки заболевания начинают появляться только через месяц. У мужчины симптомы возникают гораздо быстрее: от двух до пяти суток. Эти сроки характерны для заражения половых органов. Если патогенный возбудитель проник через задний проход, период инкубации протекает бессимптомно более трех месяцев.
Если гонококковая инфекция попала в полость рта, то фарингит гонорейной формы проявляется обычно через 60 дней и более. Для заболевания характерно возникновение болей, желтого налета на задней стенке зева и гнойных выделений из горла. У большинства больных при инфицировании глотки симптоматика не проявляется.
Период инкубации увеличивается при приеме некоторых лекарственных препаратов, и если путь передачи возбудителя имеет бытовой характер. При алкоголизме, курении, увлечении наркотиками он удлиняется.
Гонорея у беременных и новорожденных детей

В период беременности заболевание редко проявляет себя яркой симптоматикой. У большинства женщин очаги инфекции располагаются в мочевыделительной системе или половых органах.
Опасность гонореи заключается в высокой вероятности развития плацентарной недостаточности, что может привести к задержке внутриутробного развития или гибели плода.
Зараженный во время родов ребенок может страдать желтухой, воспалительным заболеванием глаз. Если гонобленнорею не лечить, возможно сращивание век и развитие слепоты. Риск смертельного исхода от генерализованной гонококковой инфекции повышается у недоношенных детей.
При подозрении на наличие заболевания у беременной необходимо пройти гонорейный тест, для которого необходимо взять мазок цервикальной слизи. Если диагноз подтвержден лабораторными анализами, терапия женщины проводится незамедлительно. Врач назначает лечение пенициллином, сульфаниламидами. Одновременно беременной проводят местную обработку влагалища, назначается курс лекарственных тампонов.
Терапия новорожденных подразумевает применение тетрациклина, эритромицина, цефтриаксона. При поражении глаз ребенка гонорейной инфекцией назначаются капли с гидрохлоридом ципрофлоксацина.
Последнее обновление - 3 июля 2019 в 16:39
Время на чтение: 4 мин
На данный момент трихомониаз является одним из самых распространенных венерических заболеваний, обычно инкубационный период продолжается от нескольких дней до несколько недель. По какой причине возникает трихомониаз, это серьезный вопрос.
Очень много людей заражены, даже не подозревая об этом, так как признак болезни внешне не проявляющийся. Они продолжают передавать инфекцию половым путем.
Чаще всего мужчины являются носителями, а у женщин, как правило, проявляются ярко выраженные симптомы. Чем раньше выявить болезнь, тем быстрее можно от нее избавиться.
Возбудители трихомониаза
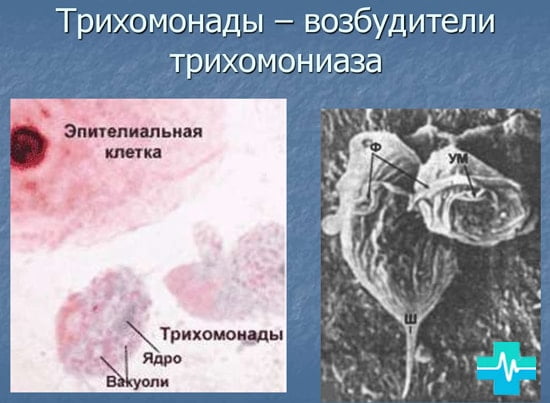
Трихомониаз возникает из-за попадания в мочевой пузырь возбудителя (а именно Trichomonas vaginalis) — это простейшее. Паразит может очень хорошо передвигаться и проходить в любые пространства.
Этим заболеванием можно заразиться половым путем и через предметы, которыми пользовались больные (полотенце, мыло, бритва и другие).
Существование простейших в обычной среде невозможно, так как они обычно за день или даже за несколько часов погибают. Они могут жить только во влажной среде, например в бани, ванной или бассейне.
У женщин трихомонады находятся во влагалище, очень редко они попадают в матку, но если попадут, то могут вызвать инфекционные заболевания. Женский трихомониаз обычно протекает бессимптомно.
У мужчин же находятся в половых органах, в кровь и кишечник эти простейшие не могу проникнуть. Мужской трихомониаз может дать осложнение: половой член краснеет, увеличивается в размерах, иногда даже появляются язвы.
Проявление трихомониаза
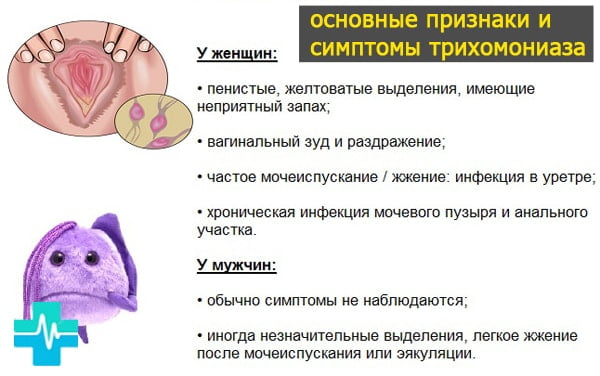
Симптомы заболевания мало выражены или вообще отсутствуют (так называемая скрытая инфекция), обычно люди в этот период заражают своих партнеров.
У женщин это заболевание более симптоматично, чем у мужчин. У женщин наблюдается выделение слизистой крови, гноя, ощущается дискомфорт и зуд иногда чувствуется боль и резь при мочеиспускании.
Трихомониаз у мужчин вызывает зуд и жжение при мочеиспускании, несвойственные выделения. Эти симптомы появляются только спустя какое-то время, не сразу после заражения.
Инкубационный период трихомониаза длится от 4 дней до 3 недель, нужно принять во внимание некоторые обстоятельства:
- иммунодефицит. Заразиться человек может лишь тогда, когда бактерий больное количество, если же простейшее проникает в здоровый организм в единичном числе, то иммунитет начинает принимать меры. Но это не значит, что человек способен победить это заболевание без использования медикаментов, инкубационный период при этом увеличивается;
- при вирусных и инфекционных заболеваниях, эта бактерия быстрее сможет проникнуть в организм, так как иммунная система организма очень ослаблен, за счет этого длительность инкубационного периода 2-4 дня.
Трихомониаз может проявиться из-за следующих факторов:
- вредная пища (горячее, соленое, острое, кислое);
- алкоголь и курение;
- злоупотребление антибиотиками;
- менструация и беременность;
- другие инфекционные заболевания.
Как распознать трихомониаз?
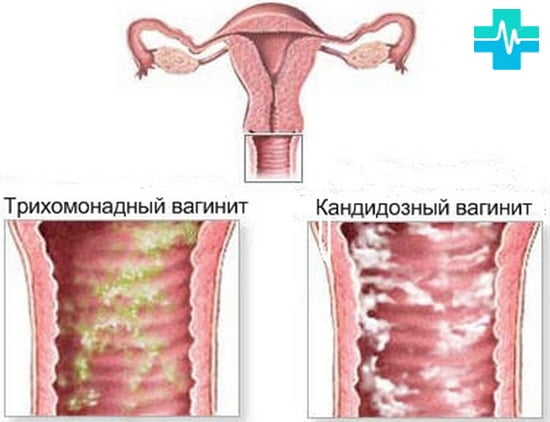
При обнаружении симптомов нужно обратиться в больницу. У женщин при осмотре возможна припухлость влагалища, покраснение слизистой оболочки, небольшие язвочки в матке и гной.
Для точного установления диагноза нужно пройти следующие анализы:
- мазок — микроскопическое исследование на нахождения патогенных бактерий;
- микробиологическое исследование (искусственная среда);
- иммунологический метод — основан на взаимодействии антигенов и антител;
- полимеразная цепная диагностика — точная диагностика для выявления;
- инфекционных заболеваний;
Если молодая пара планирует ребенка, то оба партнера должны наблюдаться у специалистов. Им должны назначить несколько обследований, анализ на тихомониаз входит в их число.
Лечение заболевания
Как уже говорилось, для начала нужно сдать анализы и только после этого врач назначит необходимые препараты.
Существует несколько правил, которые нужно знать:
- Лечение можно начинать при любой форме, не важно сколько дней вы уже болеете. Чем раньше, тем лучше.
- Не существует иммунитета против трихомониаза, если вы болели не исключено, что можете заразиться повторно.
- Если в вас есть один постоянный половой партнер, лечение лучше проходить вместе с ним.
- Нужно обязательно соблюдать режим применения препаратов против болезни.
- Трихомониаз может сочетаться с другими венерическими инфекциями, которые также требуют лечения.
- Строго запрещено принимать препараты без назначения специалиста, неправильное лечение грозит осложнениями.
- Беременным женщинам следует чаще посещать врача, если имеется данное заболевание.
- Категорически запрещено употреблять спиртные напитки во время лечения.
В аптеках существует много лекарственных средств, которые помогают от трихомониаза. Но использовать средства самостоятельно запрещено.
Антибиотики назначает врач, он рассчитывает длительность лечения и дозу, которая необходима. Применяют еще вагинальные свечи. Для того чтобы полностью вылечится от болезни терапия должна быть комплексной.
После улучшения состояния нужно сдать некоторые анализы, которые позволят понять выздоровели вы или нет. Если препарат не помогает, врач должен назначить другое лекарство.
Профилактика трихомониаза
Уже известно, что данная болезнь передается половым путем, отсюда следует, что беспорядочные половые связи могут стать причиной заражения.
Что нужно делать, чтоб не заразиться:
- нельзя пользоваться чужими средствами личной гигиены (полотенце, бритва, расческа, обувь);
- для дезинфекции подойдет раствор хлоргекседина;
- презервативы дают надежную защиты (если им правильно пользоваться);
- соблюдать личную гигиену;
- укрепление иммунитета (поливитамины, свежие фрукты и овощи, правильное питание;
- не злоупотреблять алкогольными напитками и сигаретами.

Трихомониаз (трихомоноз) – половая инфекция, вызывающая воспаление органов мочеполовой системы. Проявляется признаками кольпита, уретрита, цистита, проктита. Часто сочетается с другими генитальными инфекциями: хламидиозом, гонореей, микоплазмой, кандидозом и т. д. В острой стадии отмечаются обильные выделения из влагалища, зуд и жжение – у женщин и болезненность при мочеиспускании – у мужчин. При отсутствии адекватного лечения переходит в хроническую форму и в дальнейшем может служить причиной простатита, бесплодия, осложненной беременности и родов, детской патологии и смертности.
Общие сведения
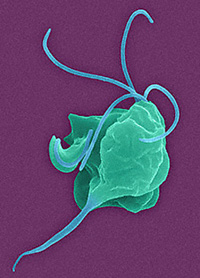
Трихомониаз (или трихомоноз) урогенитальный является заболеванием исключительно мочеполовой системы человека. Возбудитель трихомониаза – влагалищная (вагинальная) трихомонада, передающаяся половым путем.
Органы–мишени трихомониаза у мужчин - это уретра, простата, яички и их придатки, семенные пузырьки, а у женщин - влагалище, влагалищная часть цервикального канала, мочеиспускательный канал. Влагалищная трихомонада у женщин обнаруживается чаще по причине более выраженных проявлений трихомониаза и более частого посещения врача в профилактических целях. В основном, трихомониазом заболевают женщины репродуктивного возраста от 16 до 35 лет. Во время родов заражение трихомониазом новорожденного от больной матери происходит примерно в 5% случаев. У новорожденных трихомониаз протекает в легкой форме из-за особенностей строения эпителия и способен самоизлечиваться.
У мужчин, обычно, присутствие трихомонад не вызывает явной симптоматики трихомониаза, они зачастую являются носителями трихомонад и, не испытывая явного недомогания, передают инфекцию своим половым партнерам. Трихомониаз может быть одной из причин негонококкового уретрита, хронического простатита и эпидидимита (воспаления придатка яичка), способствовать развитию мужского бесплодия из-за снижения подвижности и жизнеспособности сперматозоидов.
Заражение трихомониазом в основном происходит при половых контактах. Бытовым путём - через загрязненное больным бельё, полотенца, купальники трихомониаз передается крайне редко.
Число заболеваний, связанных с трихомониазом, велико. Трихомониаз часто выявляется с другими возбудителями ИППП (гонококками, хламидиями, уреаплазмами, грибами рода кандида, вирусами герпеса). В настоящее время считают, что трихомонады способствуют развитию диабета, мастопатии, аллергии и даже онкологических заболеваний.

Биологические особенности возбудителя трихомониаза
Возбудители трихомониаза – трихомонады (Тип Простейшие, Семейство Жгутиковые) – одноклеточные анаэробные организмы – паразиты, широко распространены в природе. В теле человека паразитируют 3 вида трихомонад: вагинальная (наиболее крупная, активная, патогенная), ротовая и кишечная. Благодаря жгутикам трихомонады очень активны и подвижны. Трихомонады бесполы и всеядны, быстро размножаются в оптимальных условиях – при отсутствии кислорода и при t =35-37°С.
Трихомонады закрепляются в клетках слизистой оболочки мочеполового тракта и вызывают там воспалительный процесс. Продукты жизнедеятельности трихомонад отравляют организм человека, снижают его иммунитет.
Микроорганизмы (гонококки, уреаплазмы, хламидии, грибы рода кандида, вирусы герпеса, цитомегаловирус), попадая внутрь трихомонад, находят там защиту от действия лекарств и иммунной системы человека. Подвижные трихомонады могут разносить других микробов по мочеполовой системе и по кровеносным сосудам. Повреждая эпителий, трихомонады снижают его защитную функцию, и облегчают проникновение микробов и вирусов, передающихся половым путем (в том числе ВИЧ).
Хотя современная венерология владеет эффективными медикаментозными методами лечения большинства половых инфекций, избавиться от трихомониаза полностью чрезвычайно сложно даже в наши дни. Дело в том, что небелковая оболочка трихомонады не реагирует на действие антибиотиков и может быть разрушена только специальными противопротозойными препаратами.
Клиническая картина трихомониаза
Обычно инкубационный период трихомониаза длится от 2 дней до 2 месяцев. Если трихомониаз протекает в стертой форме, то первые симптомы могут проявиться через несколько месяцев после заражения при снижении иммунитета или обострении других хронических инфекций.
Трихомониаз (в зависимости от выраженности симптомов и длительности) может протекать в острой, подстрой, хронической формах и как трихомонадоносительство.
Клинические проявления трихомониаза у мужчин и у женщин различны. Трихомониаз у женщин протекает с более выраженными симптомами, мужской трихомониаз обычно существует в форме трихомонадоносительства.
Трихомониаз у женщин проявляется в форме уретрита, вульвовагинита, бартолинита, цервицита. Острая стадия трихомониаза имеет следующие проявления:
- значительные пенистые выделения желтого, зеленого цвета, с неприятным запахом;
- покраснение и раздражение слизистой гениталий (зуд, жжение), дерматит внутренней поверхности бёдер;
- повреждения слизистой гениталий (эрозии, язвочки);
- дискомфорт при мочеиспускании, дизурия;
- неприятные ощущения при половом контакте;
- иногда боли внизу живота.
Симптомы трихомониаза у женщин усиливаются перед наступлением месячных.
В детском возрасте трихомониаз наблюдается нечасто, как правило, у девочек. Заражение происходит неполовым путём от больных матерей через предметы обихода, бельё. Трихомониаз у девочек проявляется в виде вульвовагинита, при остром течении которого симптомы аналогичны взрослой форме заболевания.
Трихомониаз у мужчин протекает в виде трихомонадного уретрита (поражается мочеиспускательный канал) и сопровождается слизисто-гнойными выделениями, легким зудом, жжением сразу после полового акта либо мочеиспускания. При обследовании наблюдаются твёрдые инфильтраты, стриктура уретры. Трихомониаз может поражать предстательную железу и придатки яичек, вызывать простатит (в 40% случаев) и эпидидимит. Очень редко при трихомониазе у мужчин наблюдаются эрозии и язвочки слизистой, воспаление срединного шва.
Характер и количество выделений зависит от стадии воспалительного процесса: при хроническом трихомониазе отмечается незначительное количество слизистых выделений. Со временем они могут стихнуть, но выздоровление не наступает.
Свежий трихомониаз, при отсутствии лечения, переходит в хроническую форму (если от момента заражения прошло более 2 месяцев) или в трихомонадоносительство. Хронический трихомониаз может годами протекать с малой симптоматикой (
у 4% сопровождается дизурией и небольшими болевыми ощущениями,
Трихомонадоносительство выделяют как форму трихомониаза, при которой возбудитель выявлен лабораторно, но проявления заболевания отсутствуют. Это деление условно, так как разные формы трихомониаза могу переходить друг в друга. Стертые формы трихомониаза играют большую роль в распространении заболевания. Обитающий в мочеполовой системе возбудитель является источником заражения партнёра при половом акте и собственного повторного инфицирования.
Трихомониаз опасен своими осложнениями, т. к. увеличивает риск передачи других инфекций (в том числе ВИЧ), патологий беременности (преждевременные роды, мёртворождение), развитие бесплодия (мужского и женского), рака шейки матки, хронических заболеваний мочеполовой системы. При наличии сходных симптомов и даже при отсутствии их необходимо обследоваться на трихомониаз, и возможно другие ИППП. Это важно для женщин, планирующих беременность, для половых партнёров - трихомонадоносителей и больных трихомониазом; для всех, ведущих активную сексуальную жизнь.
Самолечение трихомониаза может привести к противоположному результату: трихомонады переходят в более агрессивную форму, начинают активнее размножаться, болезнь при этом приобретает скрытые или атипичные формы. Диагностировать и лечить трихомониаз в этом случае бывает гораздо сложнее.
Диагностика трихомониаза
Диагностика трихомониаза заключается в обнаружении возбудителя с помощью различных методов.
Достоверно трихомониаз выявляется с помощью лабораторных методов:
- микроскопии исследуемого материала (у женщин – мазки из влагалища и уретры, у мужчин - мазки из уретры);
- культурального (микробиологического) метода с использованием искусственных питательных сред;
- иммунологического метода;
- ПЦР – диагностики.
Трихомониаз у мужчин диагностируется труднее, из-за отсутствия симптоматики, кроме того трихомонады при таком течении заболевания находятся в нетипичной амебовидной форме. Перед планированием беременности и мужчина, и женщина должны пройти полное обследование на ИППП, в том числе на трихомониаз.
Лечение трихомониаза
Лечение трихомониаза проводят венерологи, гинекологи и урологи. Оно необходимо проводить при любых формах заболевания вне зависимости от наличия или отсутствии проявлений. Лечение трихомониаза нужно проводить одновременно для половых партнеров (даже при отрицательных анализах одного из них). Лечение трихомониаза только у одного из половых партнеров оказывается неэффективным, т. к. может происходить повторное заражение после лечения. Выработка антител против возбудителя трихомониаза не образует стойкого иммунитета, после лечения можно снова заболеть при повторном заражении.
Лечение трихомониаза необходимо сочетать с лечением других ИППП, которые часто сопровождают заболевание.
Необходимость лечения трихомониаза у беременной определяет врач, назначать его можно только во втором триместре беременности. По причине нечувствительности трихомонад к антибиотикам, при лечении трихомониаза назначают антипаразитарную терапию: используют препараты группы 5-нитроимидазолов. К ним относятся тинидазол, метронидазол, орнидазол, ниморазол, тернидазол. При лечении трихомониаза запрещено употреблять алкоголь даже в малых количествах, так как все препараты за исключением орнидазола вызывают антабусподобный синдром (влияют на обмен алкоголя в организме). Если трихомониаз протекает в неосложненной острой (подострой) форме, лечение заключается в приеме внутрь противопротозойных препаратов. При осложненном и хроническом течении трихомониаза предварительно назначается стимулирующая терапия. Симптоматическое и местное лечение применяют по показаниям. Только местное лечение трихомониаза (мази, свечи) будет неэффективно. При наличии смешанной инфекции (хламидии, уреаплазмы, гонококки, цитомегаловирус, кандиды) совместно с антипаразитарным препаратом назначается антибиотик.
Трихомониаз считают излечённым, когда возбудитель при диагностике не выявляется, и клинических симптомов не наблюдается. Половая жизнь во время лечения исключается. Необходимо сообщать своему половому партнеру о наличии трихомониаза и других ЗППП, о необходимости обследования и лечения.
Результат лечения трихомониаза зависит от нормализации микрофлоры мочеполовой системы и организма в целом. У женщин с этой целью используют вакцину против из инактивированных ацидофильных лактобацилл. Возможно назначение иммуномодулирующих препаратов.
Иногда встречается устойчивость трихомонад к определённому препарату группы 5-нитроимидазолов (обычно частичная), но изменение дозы, длительности приема или замена препарата этой же группы дают положительный результат в лечении трихомониаза. Чтобы избежать развития устойчивости трихомонад к антипаразитарным препаратам, проходя курс терапии, необходимо строго соблюдать все рекомендации врача.
Читайте также:


