Капельницы во время родов у вич
В молодости я была творческим человеком. На конкурсе от техникума я познакомилась со своей первой любовью. Это было самое прекрасное время в жизни. Мы были счастливы, молоды и влюблены. Мечтали после учёбы устроиться на гитарный завод в Москве. Но мой молодой человек погиб в результате несчастного случая. Я не смогла это пережить, не справилась с депрессией. В моей жизни стал всё чаще появляться алкоголь, а потом и наркотики.
Героину я отдала 20 лет своей жизни. Сейчас мне 36. Более двух лет я нахожусь в ремиссии.
Беременность
Когда я узнала о своей первой беременности, то перестала употреблять. Ребёнок родился здоровым, а я позже вернулась к игле. Героин умеет ждать. Сына оставила матери, с первым мужем разошлась, познакомилась со вторым, с которым прожили десять лет. Родила второго ребёнка, тоже здорового. Через некоторое время ушла из дома, оставив сына мужу. Дальше я забеременела третьим ребёнком от другого мужчины.
Я лежала в инфекционном отделении, ко мне приходили, узнавали, буду ли я оставлять ребенка. Говорили, мол, зачем мне это нужно, я же наркоманка. Отношение было не самое лучшее, хотя понятно почему: приехала на роды нетрезвая, что они могли обо мне ещё подумать.
Но я злилась и винила только себя за то, что ребёнок у меня тоже может быть с ВИЧ: я же не принимала никакой терапии во время беременности, даже не думала об этом. Когда употребляешь, ведёшь себя как животное, хотя даже животные так не поступают по отношению к своим детям.
С первых дней жизни ребёнку начали делать терапию. Он пробыл в роддоме месяц, и я к нему ходила каждый день. Нам попался очень хороший врач, который мне всё объяснял, рассказал о самом ВИЧ.
После родов у моей мамы, естественно, возник вопрос: почему меня выписали, а ребёнка нет? Я так и сказала, что у меня обнаружили ВИЧ, а сын проходит лечение. Было сложно говорить, но мама, узнав, что люди и с таким живут, в итоге не была в шоке. Хотя раньше, когда у меня появился гепатит, она вообще просила помыть ванную хлоркой после себя. Боялась в первую очередь за внуков, чтобы им не передалось.
Путь к восстановлению
С ребёнком на руках я поняла, что нужно что-то делать, потому что ситуация была хуже некуда. Нашла монастырь в Нижегородской области, куда через несколько дней и уехала с младенцем. Туда нас не взяли, потому что на тот момент я была в ужасном состоянии, да ещё и с ребёнком на руках. Поехали в другой монастырь, там сказали, что возьмут, но при одном условии: сын остаётся тут, а я еду в реабилитационный центр. Там я пробыла год, и это мне помогло. В то время, когда я лечилась, руководительница центра занялась обследованием ребёнка, за что ей огромное спасибо. Малыш оказался с отрицательным ВИЧ-статусом.
Осознавать, что я ВИЧ-инфицированная, начала, только находясь в реабилитационном центре. Конечно, корила себя за то, что могла и маленькому такую судьбу обеспечить, за то, что употребляла во время беременности и не сделала ничего, чтобы предотвратить ВИЧ.
Для себя я поняла несколько вещей: не переживайте это наедине с собой, постарайтесь ходить на собрания и встречи людей с вирусом. Также принять этот статус мне помогла обширная информация о ВИЧ, которую мне дали в Школе пациентов. Школа — это организация от центра, где я лечилась. Там люди получают поддержку и всю информацию о ВИЧ. Когда полностью понимаешь, чем ты болеешь, и всё знаешь об этой болезни, становится легче.
У меня в планах — стать равным консультантом, то есть человеком, у которого тоже ВИЧ, который научился с ним жить, прошёл профессиональную подготовку и теперь помогает справляться другим с такой же проблемой. Сейчас мне помогают близкие, в монастыре тоже поддерживают. Делаю ремонт в квартире, потому что пока детей туда не приведёшь. Как только закончу, буду там жить со всеми детьми.
Сложности жизни с ВИЧ и дети
Я стараюсь не говорить о своём статусе. Близкие всё знают, но могут быть проблемы с работой. Выбираю такие места, где не требуется медкнижка, где задают минимум вопросов. Я могла бы получать больше за свой труд, без положительного статуса было бы проще в этом плане. Работаю в основном на складах, на вахтах. Мне, на самом деле, нравится так работать, у меня большая география дружбы, живём большой компанией в общежитии. Был такой случай, что коллега узнала, что у неё ВИЧ, она это тяжело переживала, больно смотреть было. Но я старалась поддержать её, сказала что у меня такая же болезнь, что я живу и умирать не собираюсь.
У меня трое замечательных детей. О том, что у меня ВИЧ, я обязательно им скажу, но пока не пришло время. Когда они спрашивают о моём здоровье, объясняю, что в молодости я занималась плохими делами и теперь мне приходится всю жизнь лечиться. Скрывать от них ничего не буду. Я знаю, что всё равно они будут меня любить. Мама есть мама.
Старшему 14, он очень спокойный, невероятной доброты человек, даже немного страшно за него. Увлекается авиаконструированием. Он сейчас живёт у моей мамы. Среднему сыну десять лет, хулиган и бунтарь. 31 августа покрасил себе волосы в розовый цвет, представляете? Живёт он у отца, с которым мы тоже очень близки, лучшие друзья. Младшему два с половиной года. Он ангел, но в то же время своенравный товарищ. Сейчас он находится в монастыре при матушке. Она сказала мне, чтобы я не переживала, а работала, решала вопрос с ремонтом квартиры, а за ребёнком присмотрят.
В День матери я узнала, что беременна в четвёртый раз. Мне все говорят, что я сошла с ума, что рожать ребенка без отца в моем положении не нужно. Но, видимо, общение с людьми из монастыря поменяло моё мировоззрение. Я не могу пойти и сделать аборт. У меня есть руки и ноги, место, где жить, и я не собираюсь ложиться и умирать. Я со всем справлюсь. Безусловно, я чувствую ответственность за здоровье ребёнка, поэтому приступаю к активной терапии. Если с самого начала беременности проходить терапию, то на 99% со здоровьем малыша всё будет хорошо. Беременность и ВИЧ — совместимые вещи, просто нужно относиться к здоровью с большей ответственностью.
Мнение врача
По словам Антона Ерёмина, профилактика ВИЧ-инфекции у ребёнка начинается с первого дня жизни и продолжается в течение 28 дней. Если женщина во время беременности не принимала терапию, то после рождения ребёнку назначаются три препарата в качестве профилактики. Если же мать принимала терапию и достигла неопределяемой нагрузки, то ребёнку даётся всего один препарат.
В любом случае при рождении ребёнка от ВИЧ-позитивной матери его ВИЧ-статус необходимо отслеживать в течении полутора лет, говорит врач. До 6—12 месяцев после рождения у ребёнка сохраняются материнские антитела. Поэтому обследование ребенка заключается в определении наличия самого вируса в крови методом ПЦР. Для уточнения делаются два-три теста с периодичностью в несколько месяцев. Если статус положительный, то ребёнок продолжает лечение антиретровирусными препаратами, если отрицательный, ребёнок снимается с учёта.
Меню навигации
Пользовательские ссылки
Информация о пользователе
Поделитесь пожалуйста личным опытом.
Девочки пожалуйста расскажите как проходили ваши роды.
Ездили ли вы зарание в роддом договариваться и на каком сроке.
Как прошло КС или ЕР.
Как относились к вам и вашему малышу.
Кто даёт сиропчик в роддоме.
Через сколько после КС или ЕР вы были дома.
Ну и т.д. Очень интересно так как скоро самой рожать.
Я рожала в обычном роддоме, по договоренности. Лежала в отдельной палате, роды естественные, прошли хорошо, во время родов проводили специальную терапию. Ребенок находился со мной в палате, утром начали давать сиропчик (первый раз вместе с врачем, а потом сама) и далее по часам. Выписали на четвертый день.
Отношение конкретно ко мне было хорошее, т.к. зав. отделением наша знакомая и соответственно все было нормально, правда бывало ловила на себе косые взгляды мед.сестер, но я стараюсь меньше заострять внимание на подобных вещах, я ничем не хуже их, а в некотором отношении даже лучше и на лбу у меня ничего не написано.
Но много читала о негативных отношениях в больницах, поэтому считаю, что если есть возможность договориться, то лучше не экономить на этом.
Я рожала тоже в обычном роддоме, приехала на 37 неделе. Так как очень переживала за ход естественнных родов, договорилась с врачом о платных услугах. Родила я на 38неделе, роды прошли хорошо. Сначала малыша забрали в отдельный от остальных деток бокс, принесли мне его только на след.день. Сироп давала сама строго по часам. Осложнений после родов не было.
Сначала малыша забрали в отдельный от остальных деток бокс, принесли мне его только на след.день. Сироп давала сама строго по часам.
Мне очень интересно кто даст первый раз сиропчик через 6 часов. Я это точно не смогу сделать, я думаю. И где гарантия что вообще дадут.
я рожала в обычном роддоме в обсервационном отделении. для вич мамочек там отдельная палата с туалетом. родились мы в 36 недель, плановое кс, гестоз, гипотрофия второго плода, вобщем последнюю неделю со мной ужас что творилось. в родах капельница, эпидуралка, деток видела как мимо пронесли, сказали и рост и вес. на третий день их в больницу перевели, а меня через неделю к ним. сироп давали им мед. сестры. отношене нормальное, как ко всем.
mama*twins*mama у вас двойня?
да, девочка и мальчик!
поздравляю и желаю отрицательных анализов, здоровья и еще раз здоровья
поздравляю и желаю отрицательных анализов, здоровья и еще раз здоровья
Мне очень интересно кто даст первый раз сиропчик через 6 часов. Я это точно не смогу сделать, я думаю. И где гарантия что вообще дадут.
Почему не сможешь, это не так сложно как кажется?! Договорись с врачем на всякий случай. На сколько я помню кол-во высчитывается по весу ребенка, но там практически у всех одинаково, уточни в СЦ. Не переживай, все будет хорошо.
Делай для себя пометочки, что, во сколько, в каком кол-ве, и не обязательно только связанное с сиропчиком, я старалась записывать все назначения врачей и все что нас беспокоило на период пока не сняли с учета.
У меня всё уже на руках и дозу я знаю просто я же после КС буду как я встану что бы первый раз дать сиропчик.
Я просто не очень уверина в наших медсёстрах. Поэтому и переживаю.
Может надо перед КС конкретно с какой-то договоритсья?
Может надо перед КС конкретно с какой-то договоритсья?
Они же там по суткам работают, сутки трое восновном.
Что нибудь придумаю.
20 декабря поеду в роддом договариваться, уже.
И я поздравляю, я тоже очень хочу двойню. Здоровья ВАМ.
Девчёнки я собираюсь ехать в роддом договариваться, числа 20 где то.
Даже незнаю как это будет.
Что мне надо делать.
Зайду в кабинет к заведущей и сразу типа у меня вич и я хочу у вас рожать. Так что ли.
Зайду в кабинет к заведущей и сразу типа у меня вич и я хочу у вас рожать. Так что ли.
А в карте у тебя не записано это? Может просто карточку беременной дать и сказать, просмотрите, могу ли я у Вас рожать.
RozovaiaPantera
А ты в обычный роддом поедешь договариваться?
Девчёнки я собираюсь ехать в роддом договариваться, числа 20 где то.
Удачи тебе! Потом отпиши, как поговорила и что сказали. интересна реакция.
А в карте у тебя не записано это? Может просто карточку беременной дать и сказать, просмотрите, могу ли я у Вас рожать.
Конечно написано.
А на счёт могу ли я у вас рожать, то я 100% там буду рожать.
Пусть только попробуют отказать.
Точно приеду и карточку ей на стол положу.
RozovaiaPantera
А ты в обычный роддом поедешь договариваться?
Конечно в обычнов я же не в Москве или в Сан. Петер. живу.
У нас нет специалезированного.
Удачи тебе! Потом отпиши, как поговорила и что сказали. интересна реакция.
Короче решено, Голову повыше и вперёд.
Короче решено, Голову повыше и вперёд.
Конечно. Думаю, что не откажут. тем-более, что специализированного нет. просто сразу оговори палату и все такое, чтоб дискриминации не было в отношении
Отредактировано mylady2 (Суббота, 27 ноября, 2010г. 23:15:04)
чтоб дискриминации не было в отношении
Надеюсь что не будет. Я вообще этого не очень боюсь.
Главное что бы малышок хорошо себя чувствовал.
Я вообще этого не очень боюсь
А я боюсь. меня всегда этот вопрос волнует, когда к врачу иду. не знаю почему стесняюсь я этого своего плюса. ну а ты - молодец, так и надо. случилось и случилось, что уж теперь думать об этом. Действительно, главное, чтоб с малышем все было в порядке. Думаю, что у вас все будет ОК
Думаю, что у вас все будет ОК
А я боюсь. меня всегда этот вопрос волнует, когда к врачу иду. не знаю почему стесняюсь я этого своего плюса.
у меня такая же ситуевина, прям нервничаю постоянно на эту тему
Да, просто меня волнует, как люди на меня реагировать будут, как смотреть и т.п., а некоторым на это действительно нас. ть, может так и надо.
не нервничай, может с мужем сходишь. все поддержка будет! Или с мамой.
не нервничай, может с мужем сходишь. все поддержка будет! Или с мамой.
А я вот скоро же договариваться в роддом поеду. Как на ваш взгляд с кем лучше, с мамой или с Мужем. Или одной к ней в кабенет зайти.
Лучше с мамой пойди, она контактная? Может пусть она сначала зайдет и поговорит о тебе, ну там у дочки такая ситуация, + и все такое, вот боится. а тут потом и ты зайдешь.
Хотя, я бы и маму и мужа взяла - группу поддержки. когда видят, что чел нормальный, переживает, беспокоится и поддержать кому есть и все такое - относятся по другому
У меня вот подруга сначала сама ходила, ее заставляли какую-то страховку подписать (она -) . а когда с мужем пришла (он форму одел, таможенник), то и никакой страховки не понадобилось.
А Я НАОБАРОД СНАЧАЛО ХОТЕЛА ОДНА ЗАЙТИ! А ЕСЛИ БЫ МНЕ СТАЛО НЕ НРАВИТЬСЯ КАК ВРАЧ ОБЩАЕТСЯ Я БЫ МАМУ ПОЗВАЛА.
ПРОСТО МНЕ САМОЙ БЫ НЕ ОЧЕНЬ ХОТЕЛОСЬ ЧТО БЫ ОНИ ТАМ МОЮ МАМУ ВИДИЛИ, МАЛО ЛИ ЗНАКОМЫЕ.
А, ну ты смотри там по ситуации.
Девчонки сколько с собой бабулек взять (В роддом ДОГОВАРИВАТЬСЯ) что бы разговор пошёл.
Ты главное не одна иди Пантер, а с мамой. Одна растеряешься. Объясни все и про сиропчик и про болезнь. Главное поуверенней. Сама до жути боюсь, как всё пройдет. Про сиропчик, так вообще пригрозить нужно, не дай Бог не дадите и тд. А медю сестричкам по 1000 хватит я думаю. Главное первые три дня, а потом ребеночка отдадут и сама будешь. Тем более от наркоза отойдешь в этот же день.А так на время поссле операции пусть мама процесс контролирует, пока ты под накозом пусть оа про сиропчик напомнит. А уж если нет, лично я уже на крайняк думаю, хоть на лбу себе написать. Ой мамочки
Про сиропчик, так вообще пригрозить нужно, не дай Бог не дадите и тд.
Меня тоже это больше всего волнует.
Меня тоже это больше всего волнует.
Меня тоже волнует, поэтому попрошу маму пусть пока я под наркозом, звонит какой-нибудь мед сестре, которая будет работать и напоминает или дежурит поблизости.Если что не так так моя все разнесет там. А вообще я думаю Пантер может мы с тобой из мухи слона раздули, и вообще может такие вещи забывать им самим нельзя. А как очнусь так и сама буду контролировать. Говорят, дня 3 ребенка не увидешь
Отредактировано Цветочек (Воскресенье, 19 декабря, 2010г. 11:51:00)
Говорят, дня 3 ребенка не увидешь
почему дня три-то?
девочки не переживайте вы же не первые такие рожаете, врачи знают что делать. у нас тоже рожают в обычном роддоме,отношение прекрасное ко всем. делайте эпидуральную анастезию будете в здравом уме и твердой памяти, ребетенка увидите сразу, ну и врачу напомните про сироп, если так переживаете.
сестре после КС только день на третий принесли.
сестре после КС только день на третий принесли.
я вот сколько слышала про КС то явно не три дня приносили..хотя может смотря кто как отходит от этого
не знаю. мне дочку после КС принесли через 18 часов и отдали(((((скотское отношение,но это было 7.5 лет назад,тогда,как от чумной шарахались. ко мне в палату за сутки только три раза заходили-это утром уколы делали,вечером укол и уборщица быстренько полы мыла.я была в платной одноместной палате,мне 19 лет и детей я видела только на картинках. пошла в соседнюю палату,а там мамашка грудью своё чада кормила,спросила-а сколько нужно ребёнку питания давать?они и говорит-да грамм 30-не больше,даю я ей 30 гр,а она орёт у меня через каждые зо минут,что дурная,сама чуть живая,еле на ногах держусь,только про вич узнала,она орёт постоянно,у меня мастит начался,температура под 39-(начала сцеживать,а вместо молозива гной идёт,грудь как камень,боль адская просто) ребёнка так и не забрали,да я и не отдала бы,если уж ко мне такое отношение,представляю,что с ней бы сделали. потом начался застой в матке,даже чистить хотели,но один доктор-садист,решил,что не надо,посадил на кресло и сильно нажал на живот,дальше я ничего не помню,очнулась уже в палате,в луже крови. сил нет даже к ребёнку встать,держалась на одном парамедоле(не знаю как они из меня ещё и наркоманку на сделали)просто парамедол можно колоть только дня 4. короче,сбежала я из больницы через 7 дней,даже швы не сняли. ещё пару дней и я бы там не выжила

Роды у женщин, имеющих положительный ВИЧ-статус – это особая ответственность, как для врача, так и для самой пациентки. Роды – это, конечно, процесс, начинающийся спонтанно, и предсказать начало и течение родового процесса можно далеко не всегда, но в данном случае следует максимально подготовиться. Чем более пациентка привержена терапии, тем благоприятнее прогноз.
Далее мы рассмотрим факторы (аспекты) инфицирования, которые угрожают ребенку во время родов. Акушерско – гинекологические аспекты:
– Преждевременное вскрытия плодного пузыря и излитие вод. Каждый час безводного периода увеличивает риск инфицирования ребенка. Безводный период более 4-х часов повышает риск инфицирования вдвое, независимо от способа родоразрешения. А также при этом сокращается период возможности введения химипрофилактики ВИЧ в родах. Исходя из вышеизложенного понятно, что ВИЧ-положительным роженицам никогда не производят амниотомию (искусственное вскрытие плодного пузыря и разведение плодных оболочек).
– Стремительные роды. В этом случае сокращается время для проведения химиопрофилактики ВИЧ в родах, а также повышается риск родового травматизма матери и плода. Чем более выраженные разрывы у матери в родах, тем больше у ребенка контакт с кровью матери.
– Затяжные роды и аномалии родовой деятельности. Затяжные роды также увеличивают время контакта крови матери с кожей ребенка, что увеличивает вероятность инфицирования. Аномалии родовой деятельности помимо удлинения периода родов, предполагают проведение родоусиления или родовозбуждения. А такие мероприятия при ВИЧ-инфекции противопоказаны, в этом случае выбор делается в пользу родоразрешения путем операции кесарева сечения.
– Родовые травмы (разрывы слизистой влагалища и промежности с излитием большого количества крови, чем с большим количеством крови контактирует малыш, тем больше у него риск заражения).
Аспекты со стороны плода:
– Крупный плод – это всегда риск аномалий родового акта (клинически узкий таз, дистоция плечиков) и родового травматизма, а значит дополнительного контакта с кровью.
– Недоношенность и гипотрофия плода с массой тела менее 2500 граммов. У недоношенных детей недостаточно сформирована собственная иммунная защита, соответственно, гораздо меньше сопротивляемость любым инфекциям. У гипотрофичных и недоношенных деток, помимо того, очень тонкая кожа, которая легко травмируется.
– Первый ребенок из двойни. Первый ребенок из двойни дольше контактирует с тканями родовых путей матери, что увеличивает риск проникновения инфекции через микротравмы кожи.
– Внутриутробная инфекция плода с поражением кожного покрова (пузырчатка новорожденного, везикулопустулез). Любое поражение или травматизация кожи также увеличивает площадь и длительность контакта с кровью матери.
– Заглатывание околоплодных вод и аспирация (вдыхание околоплодных вод). Попадание околоплодных вод в дыхательные и пищеварительные пути увеличивает риск проникновения инфекции благодаря большой площади соприкосновения биологических жидкостей, а также из-за еще несформированного собственного иммунитета слизистых.
Ведение родов у беременных с ВИЧ
1. Дородовая госпитализация в 38 – 39 недель для определения тактики ведения родов. Пациентка должна поступать с заключением из СПИД-центра, где указаны иммунный статус, вирусная нагрузка, названия выданных на руки препаратов для химиопрофилактики и схема их применения.
Вирусная нагрузка менее 500 копий/мл – возможно консервативное ведение родов.
Вирусная нагрузка более 500 копий/мл или неизвестная – показано оперативное родоразрешение.
2. Родовая деятельность должна наступать спонтанно. При наличии ВИЧ-инфицирования не допускается применение родовозбуждения и родоусиления.
4. Исключается выполнение амниотомии (вскрытия плодного пузыря) и эпизиотомии/перинеотомии (инструментального рассечения промежности в родах), наложения акушерских щипцов и вакуум – экстрактора.
5. Динамический осмотр производится по общим правилам, то есть строго по показаниям, чем меньше мы проводим вагинальных осмотров, тем меньше травмируется слизистая родовых путей. Влагалищное исследование проводится при поступлении или при развитии родовой деятельности у пациентки, находящейся на дородовой госпитализации, далее в латентной фазе родов через 6 часов, в I периоде через 4 часа, в потугах 1 раз в час.
Дополнительные исследования показаны при:
– проведении обезболивания,
– излитии вод,
– появлении кровянистых выделений,
– урежении сердцебиения плода,
– при неясности положения и предлежания плода (головное или тазовое), вставления предлежащей части (неправильное или асинклитическое вставление головки служит показанием к операции кесарева сечения),
– после рождения первого ребенка из двойни,
– если возникает необходимость перевода женщины в другое ЛПУ,
– если решается вопрос об оперативном родоразрешении.
6. Обработка половых путей водным раствором хлоргексидина при каждом осмотре для снижения вероятности обсеменения вирусом.
7. Заблаговременное информирование врача – неонатолога о инфекционном анамнезе мамы, обязательное присутствие неонатолога на родах.
8. По возможности извлечение плода в целом плодном пузыре.
9. Пересечение пуповины на 1-ой минуте после извлечения.
10. Обработка кожи новорожденного сразу после извлечения. Гигиеническая ванна с 0.25% раствором хлоргексидина (50 мл 0.25% раствора хлоргексидина 10 литров воды температурой не менее 37 ºС) для удаления вагинального секрета, следов крови и амниотической жидкости с кожи ребенка.
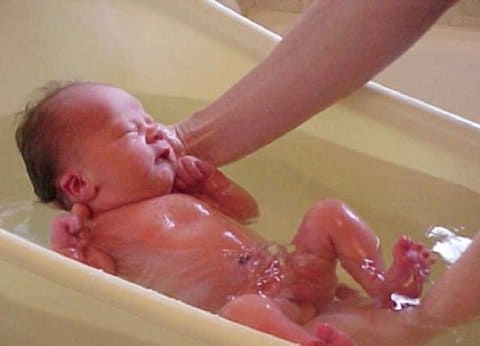
11. Отказ от прикладывания к груди.
Химиопрофилактика ВИЧ в родах
Химиопрофилактика передачи ВИЧ-инфекции во время родов назначается независимо от того, принимала ли женщина препараты ВААРТ во время беременности или нет.
Основанием для назначения химиопрофилактики служат:
– подтвержденная ВИЧ-инфекция в любой стадии,
– впервые полученный положительный или сомнительный результат тестирования на ВИЧ, включая экспресс – тестирования тест – полосками установленного образца,
– при невозможности проведения ИФА на ВИЧ и экспресс – тестирования, показанием для химиопрофилактики в родах служат данные анамнеза (внутривенное использование наркотических средств, половой контакт с ВИЧ-инфицированным партнером).
Схема №1 Азидотимидин (ретровир) внутривенно капельно от начала родовой деятельности до момента пересечения пуповины. Вводится он в дозе 0.2 мл на 1 кг веса пациентки в первый час схваток, а затем доза снижается до 0.1 мл на 1 кг веса все последующее время.
Схема №2 Невирапин (вирамун) в дозе 200 мг (1 таблетка) однократно с началом родовой деятельности, если роды длятся более 12 часов, то повторяют прием препарата.
Схема №1 более изучена и проверена, а №2 более удобна и экономически выгодна. В разных ситуациях вопрос о способе химипрофилактики решается индивидуально. При высокой вирусной нагрузке могут применяться оба препарата одновременно, так как невирапин усиливает чувствительность организма к азидотимидину.
Следующие схемы являются резервными, они применяются в том случае, если есть противопоказания к первым двум (непереносимость препаратов, затрудненность венозного доступа в экстренных ситуациях или при начале родов вне лечебного учреждения, выраженное побочное действие, либо устойчивость к терапии).
Азидотимидин (зидовудин, ретровир) в таблетках, 300 мг с началом родовой деятельности, затем по 300 мг каждые 3 часа до момента пересечения пуповины.
Фосфазид (никавир) в таблетках, 600 мг с началом родовой деятельности, а затем по 400 мг каждые 4 часа до момента пересечения пуповины. Если до этого беременная получала азидотимидин, то его следует отменить с началом приема фосфазида.
Показания:
– ВИЧ-инфекция у матери,
– анамнез матери (внутривенное использование наркотиков, контакт с ВИЧ-инфицированным партнером) даже при отрицательном результате на ВИЧ на данный момент.
Начало приема препарата рекомендуется с 8 часа жизни новорожденного, до этого в крови циркулирует препарат, полученный от матери. Начало химиопрофилактики позже 8 часов снижает ее эффективность, а спустя 72 часа не имеет смысла, так как, если произошло заражение, то вирус уже внедрился в клетки и начал свое размножение.
Азидотимидин (ретровир) в форме сиропа по 0.2 мл сиропа на 1 кг веса ребенка строго каждые 6 часов в течение 6 недель. Доза каждую неделю пересчитывается на вес ребенка.
Невирапин по 0,2 мл суспензии на 1 кг веса ребенка однократно в сутки в течение 3 дней с интервалом в 24 часа. Доза также корректируется по весу малыша.
Обе схемы являются основными, но вторая используется в тех случаях. Когда нет уверенности в том, что ребенок будет получать профилактику 6 недель.
Грудное вскармливание и ВИЧ-инфекция
ВИЧ-инфекция является абсолютным противопоказанием к грудному вскармливанию.
Во время грудного вскармливания попадание вируса от матери к малышу может происходить двумя путями:
– С грудным молоком. В грудном молоке высока концентрация вируса иммунодефицита и вероятность инфицирования ребенка составляет около 10% даже при однократном кормлении.
– Через проглатывание крови, которая может выделяться из трещин сосков. Таким образом, после родов сразу исключается прикладывание к груди. А далее необходимо грамотно и максимально бережно подавить лактацию, чтобы избежать типичных осложнений (лактостаз, мастит).
Сразу хотим предупредить, что перетягивание груди полотенцем или обкладывание льдом могут повлечь за собой осложнения, а вот лактацию подавят вряд ли. Воспалительные явления на фоне застоя молока всегда развиваются достаточно быстро, но у ВИЧ-инфицированных женщин, в связи с дефицитом иммунитета, они развиваются практически всегда, а также чреваты генерализацией инфекции, вплоть до акушерского сепсиса.
На данный момент применяют:
– Бромокриптин (аналоги: бромокриптин-рихтер, абергин, парлодел).
Для подавления лактации применяют по ½ таблетки 2 раза в день 2 дня, начиная с первого дня после родов или операции кесарева сечения. Препарат известен давно, применяется во многих клинических случаях, которые сопровождаются повышенным уровнем пролактина. Переносится, как правило, удовлетворительно. Чаще всего из побочных действий отмечается тошнота, возможна рвота, а также головокружения, головные боли, ортостатические коллапсы (обморок при резком вставании из положения лежа).
– Достинекс (аналоги: агалатес и берголак) для предотвращения лактации принимают 2 таблетки (1 мг) однократно в первый день после родов или операции кесарева сечения; для подавления установившейся лактации принимают по ½ таблетки 2 раза в день в течение 2-х дней (суммарная доза также 1 мг, но при уже запустившемся процессе лактации ее нужно подавлять плавно, чтобы не вызвать гормонального сбоя и обмороков). Препарат, как правило, переносится хорошо. Из побочных действий чаще других бывают головокружение, учащенное сердцебиение, реже тошнота и рвота.
ВИЧ-инфекция у новорожденного
При несоблюдении правил химиопрофилактики во время беременности и родов, при прикладывании к груди, ребенку грозит врожденная ВИЧ-инфекция (ВИЧ-эмбриофетопатия) либо приобретенная в раннем неонатальном периоде. Выкидыши на ранних сроках, случаются, как правило, при сочетании ВИЧ-инфекции с другими заболеваниями и хроническими интоксикациями.
ВИЧ-эмбриофетопатия:
– Задержка внутриутробного развития (ЗВУР) по диспластическому типу.
ЗВУР по диспластическому типу характеризуется наличием стигм дизэмбриогенеза и асимметрией тела.
Стигмы дизэмбриогенеза: микроцефалия (несоразмерное уменьшение мозгового отдела черепа), гидроцефалия (накопление жидкости в полостях головного мозга), дисплазия лица (выпирающие лобные бугры, короткий нос с деформированным или сплющенным корнем, косоглазие, экзофтальм – выпученные глаза), аномальное расположение и изъяны в формировании ушей, двойной зрачок, пороки развития нёба, крипторхизм (неопущение яичка).
Как правило, в формировании подобного симптомокомплекса принимает участие совокупность факторов, сопутствующих ВИЧ-инфекции (наркотические вещества, алкоголь, гепатиты В и С, хламидиоз, герпетическая и цитомегаловирусная инфекция).
В отличие от постнатального (инфицирование после родов), врожденное инфицирование ВИЧ характеризуется быстрым развитием симптомов и бурной прогрессией, у большинства развернутая клиническая картина наблюдается, начиная с 3 – 6 месяцев жизни.
Непосредственно после рождения такие детки часто страдают от дыхательных расстройств (РДСН), гипогликемии (снижения сахара крови), гипертермии (повышение температуры тела), метаболических расстройств (ацидоз) и неврологических нарушений.
РДСН (респираторный дистресс – синдром новорожденных) – это симптомокомплекс дыхательных расстройств, который характеризуется дыхательной недостаточностью, приступами апноэ (отсутствие дыхания). Причина РДСН в нарушении синтеза сурфактанта, жироподобного вещества, которое поддерживает воздушность легких после первого вдоха и препятствует спаданию альвеол.
Как наблюдают ребенка после родов?
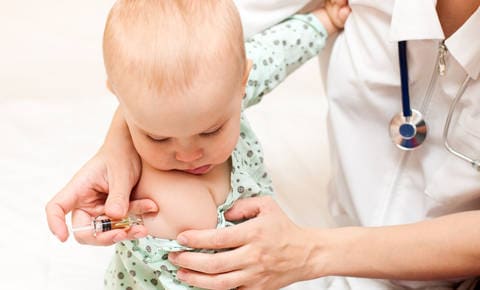
ВИЧ-экспонированные дети прививаются согласно общему календарю прививок, но с некоторыми особенностями.
– БЦЖ. В роддоме осуществляется вакцинация БЦЖ (вакцина против туберкулеза), после которой может наблюдаться регионарное увеличение лимфатических узлов, редко более тяжелые реакции. Без вакцинации БЦЖ у таких детей высок риск первичного инфицирования туберкулезной палочкой практически сразу после выхода из роддома.
– АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина), прививка от гепатита В являются инактивированными вакцинами, у ВИЧ-экспонированных детей сохраняется полноценный ответ на прививку, и вацинация проводится по общему графику.
– Оральная вакцина против полиомиелита нежелательна, вместо нее используется инактивированная полиовакцина (ИПВ), которая вводится по общему графику.
– Живые вирусные парентеральные вакцины против кори, краснухи, эпидемического паротита проводят по общим правилам.
– Сезонная вакцинация (включая гриппозную) проводится с заменой оральных живых вакцин на инактивированные.
– Проводится активная вакцинация против пневмококковой инфекции при помощи убитых вакцин, так как высок риск тяжелого течения пневмонии.
Иммунитет ВИЧ-экспонированных детей не всегда формирует полный ответ на вакцину, то есть защита от инфекции частичная. При контакте с инфекционным больным целесообразно дополнительно вводить готовые специфические сыворотки (противостолбнячную, противокоревую и так далее). Иммуноглобулины в таких сыворотках начинают действовать сразу.
После выписки из роддома
После того, как мать и ребенка выписали из роддома, необходимо в ближайшее время встать на учет в СПИД-центр. За ребенком наблюдают, контролируют лабораторные данные, а также (самое главное) определяют антитела к ВИЧ в крови малыша.
Исследования:
1) специальные исследования
– ПЦР (полимеразная цепная реакция) на ВИЧ в 2 и в 4 месяца
– ИФА (иммуноблоттинг по показаниям) на ВИЧ в 6, 12 и 18 месяцев
2) лабораторные исследования
– общий анализ крови + тромбоциты
– биохимический анализ крови (билирубин, АлАТ, АсАТ, щелочная фосфатаза)
– протеинограмма (количество и соотношение белков крови)
3) инструментальные исследования
– УЗИ органов брюшной полости в 6 и 12 месяцев
– ЭКГ в 1 – 3 месяцев, затем в 1 год (УЗИ сердца по показаниям)
Для снятия ребенка с учета должны быть выполнены 3 условия:
– отсутствие антител к ВИЧ методом ИФА
– отсутствие гипогаммаглобулинемии (гамма-глобулины – это защитные белки крови)
– отсутствие клинических проявлений ВИЧ-инфекции.
Такая тактика правомерна в случае отсутствии признаков врожденной ВИЧ-эмбриофетопатии, отсутствии признаков ВИЧ-инфекции (замедленный набор массы тела, замедленное психомоторное развитие, распространенное увеличение лимфатических узлов, увеличение печени и селезенки и другое). При наличии симптомов ребенок подлежит углубленному обследованию и лечению в любом возрасте.

Ответственность пациентки и слаженная работа медицинского персонала – это основа инфекционной безопасности, значит и здоровья ребенка. Это тот случай, когда от сознательности будущей матери действительно зависит прогноз для начинающего свою жизнь малыша. Следите за собой и будьте здоровы!
Читайте также:


