Лекарство от вич геном
Оценку препарату дали эксперты
В Москве приняли решение объединить стационары для пациентов с обычной и коронавирусной пневмонией. Всех поступающих с симптомами этих заболеваний будут сразу лечить от COVID-19. Поиски лекарства от коронавируса продолжаются в России и других странах мира. Сегодня из Австралии пришла сенсационная новость. Учёные института биомедицинских исследований выяснили, что противопаразитарный препарат "ивермектин" способен бороться с коронавирусом. Причём даже на поздних сроках заболевания. Поскольку это лекарство уже тестировали на людях, его можно сразу запускать в клиническую практику, минуя стадию испытаний на животных.

Видео не для слабонервных. Коронавирус стремительно поражает лёгкие. В альвеолах накапливается жидкость. На компьютерных томограммах становятся видны уплотнения. Они всё увеличиваются и увеличиваются. Похожи на потертые пятна - это называют симптомом "матового стекла". Дышать самостоятельно пациент с такой клинической картиной уже не может. И врачи часто не понимают, как его спасти.
Высокая температура, слабость, сухой кашель. Мышечные боли, затруднённое дыхание. Иногда - насморк, дискомфорт в горле. Характерных симптомов у Covid-19 нет. Такие же бывают при гриппе, при ОРВИ. Специфического лекарства - пока тоже. С начала эпидемии перепробовано множество медикаментов, но все они не против самой болезни - против ее типичных проявлений. Еще в середине февраля китайские медики предположили, что эффективно бороться с коронавирусом помогает противомалярийное средство - то самое, которое Дональд Трамп потом назовёт "Божим даром". Еще вроде бы работает лекарство от ВИЧ, против лихорадки Эбола. В общем, пока не густо. Фармацевты всего мира ищут решения. Из последнего - австралийские ученые обнаружили препарат, который якобы убивает геном коронавируса за 48 часов. Это средство от чесотки и педикулёза.
"Надо понимать, что научное исследование было выполнено в культуре клеток, а не с участием животных или людей, то есть это даже не полноценные доклинические исследования. Соответственно напрямую экстраполировать его результаты на человека пока невозможно. Более того, в России этот препарат зарегистрирован только в единственной лекарственной форме - крем для наружного применения, соответственно в России легально этого препарата нет", - рассказал эксперт по разработке, исследованию и регистрации лекарственных препаратов Николай Крючков.
Зато в России для борьбы с коронавирусом начали применять методы, которые уже показали свою эффективность за рубежом, в том числе в Китае. Один из них - переливание больным плазмы крови тех, кто выздоровел. Антитела, которые в ней содержатся, помогают легче справиться с болезнью. Процедуру уже провели нескольким пациентам. Донорами стали 11 человек. В Москве этим занимаются три медицинских центра, среди которых - Институт имени Склифософского.
Минздрав в четверг рекомендовал шесть препаратов для лечения коронавирусной инфекции. Почти все производятся в России. А в Федеральном медико-биологическом агентстве сообщили, что еще три медикамента тестируются. Активно разрабатывают и отечественную вакцину от COVID-19. Испытания на животных уже идут. В конце июня приступят к тестам на людях.
А вот в США посчитали, что в условиях пандемии целесообразно отказаться от тестирования препарата на животных и перейти сразу к экспериментам на людях. Крайне опасное решение, но выбора, как считают за океаном, просто нет.
И всё-таки эксперты не спешат обнадеживать: по их подсчетам, прививать от COVID-19 смогут начать не раньше, чем через год. Впрочем, есть предположение, что другие - уже существующие - препараты защищают людей от коронавируса. Не исключено, что противотуберкулезная вакцина БЦЖ, которую в России, а еще в Белоруссии и на Украине массово вводят новорождённым в первые дни жизни, ослабляет симптомы болезни. В Европе и США от этой прививки отказались. Возможно, и поэтому тоже там такой коллапс.
"Сейчас появились данные о том, что то население, которое проходило вакцинацию от БЦЖ, переносит заболевание легче, летальных исходов меньше. Приводятся данные и по соседним странам, где проводилась вакцинация, и по тем, где не проводилась. Наше население вакцинировано, и, если это достоверно, да, у нас в этой ситуации вроде как есть дополнительная протекция", - сообщил министр здравоохранения Михаил Мурашко. Впрочем, это еще не подтверждено. Ученые изучают вопрос.
Пока же самая эффективная мера - режим самоизоляции. Распространение вируса это не останавливает, но существенно замедляет. Цель, говорят ученые, растянуть эпидемию во времени и разгрузить систему здравоохранения, чтобы врачи успевали помогать заболевшим. Так поступили - и весьма эффективно - в Китае, так сейчас действуют в США, в Европе. Есть, однако, страны, которым этот подход не близок. В Британии долго отказывались вводить карантин - до тех пор, пока больницы перестали справляться с наплывом инфицированных. А Швеция и сейчас продолжает жить, как прежде. Школы, бары, рестораны открыты. Власти лишь рекомендуют соблюдать социальную дистанцию.
Результат налицо: клиники справляются плохо, и количество смертей в Швеции уже почти в 4 раза превышает численность тех, кто выздоровел. Для сравнения: в России, где действуют строгие меры, всё наоборот. Выздоровевших почти в сотню раз больше, чем погибших. Да, сидеть в четырех стенах непросто. Но оно того стоит, если заботиться, в первую очередь, о жизни и здоровье людей.
Ольга Оксенич, "ТВ Центр".


- На протяжении последних 40 лет мы пытаемся найти радикальное средство против вируса иммунодефицита человека. Приблизиться к этому удалось только сейчас благодаря технологиям генетического редактирования, - говорит заместитель директора Центра стратегического планирования Минздрава России Герман Шипулин. - ВИЧ встраивается в геном человека. А наша задача сегодня - "вырезать" его оттуда, "сломать" этот порочный механизм.
Почему это так важно? Недавно Всемирная организация здравоохранения в очередной раз включила ВИЧ в список десяти самых опасных угроз для населения планеты. Только по официальной статистике в мире инфицировано около 60 миллионов человек. Но эксперты говорят, что эту цифру можно смело умножать на два, - вот реальная картина заболевания. В год умирает около миллиона, заражается - почти вдвое больше. Многие вынуждены всю жизнь принимать препараты - "подавители" ВИЧ.


Проблема еще и в том, что они подавляют вирус не полностью: надежно заблокировать его с помощью традиционной "химии" невозможно. К тому же в мире растет устойчивость к противовирусным препаратам. И та заместительная терапия, которая сегодня помогает продержаться, через десять лет может быть уже не так эффективна.
Выход? Кто-то пошел по радикальному пути. Например, не так давно китайский ученый Цзянькуй Хэ объявил на весь мир о рождении генетически модифицированных детей - близнецов Лулу и Нану. Одна из девочек получила врожденный иммунитет к ВИЧ. Правда, этот эксперимент уже осудило мировое научное сообщество. Редактирование эмбрионов даже с благими целями признано неэтичным. Ведь никто не знает, как это отразится на потомках. А искусственно измененный геном выросшие близнецы передадут своим детям, внукам, правнукам.
Другое дело - вмешательство в ДНК уже взрослого человека: эти изменения он по наследству не передаст. Здесь по всему миру ведутся сотни разработок: в Германии, США, Японии, России.
В чем "фишка" технологии? Если совсем просто, то ВИЧ попадает в клетку человека через две "двери" (рецепторы CCR5 и CXCR4). И если первую "дверь" с помощью специального молекулярного лекарства закрыть можно, то вторую - ни в коем случае нельзя: она играет важнейшую роль в жизни клетки. Что делать? Можно поместить внутрь нее специальный белок, который "ловит" вирус и разрушает его. Но этот метод не дает полной гарантии: позволяет "отловить" только 70-80 процентов "нарушителей".
Третий метод - самый новый и перспективный - установить на "входе" в клетку "сторожевой" пептид, который будет встраиваться в мембрану и мешать слиянию вируса.
И если объединить все три механизма (закрыть вирусу одну из "дверей" в клетку, у второй "двери" поставить "сторожа", а внутри - специальный белок-"разрушитель"), вот тогда можно будет говорить почти о стопроцентном излечении и защите.
- Последние испытания, которые были проведены за рубежом и в нашей стране, говорят о том, что тройной механизм позволяет снизить вероятность закрепления ВИЧ в клетке человека практически до нуля, - говорит Герман Шипулин. - Это реальная перспектива именно для радикальной терапии вируса. То, о чем мы мечтаем на протяжении сорока последних лет.
Как лечение может выглядеть на практике? У человека берут стволовые клетки. Их сначала инфицируют, а потом "лечат" генетическим препаратом прямо в пробирке, клетки приобретают нужные терапевтические свойства. Затем эти клетки вводят в спинной мозг человека, они начинают там размножаться, постепенно излечивая организм.
В конце февраля правительство должно утвердить Научно-техническую программу развития генетических технологий в России в 2019-2027 годах, которая сейчас разрабатывается по поручению президента. В ней отдельной строкой прописана цель - разработка генетических редакторов для борьбы с ВИЧ.
Подробный проект программы на всероссийской конференции "Путь к успеху" в сочинском центре для одаренных детей "Сириус" представил Курчатовский институт. По всей стране планируется создать около 60 геномных лаборатории. Крупных направлений работы всего четыре: агроиндустрия, промышленная микробиология, биобезопасность и биомедицина. Последнее - одно из самых перспективных и динамично развивающихся во всем мире: здесь больше всего разработок, больше патентов.
Например, с помощью генетического редактирования ученые пытаются лечить не только ВИЧ, но и рак. В Евросоюзе и Китае идут клинические испытания на людях иммунного препарата, который позволит организму бороться с меланомой. Некоторые клеточные препараты позволяют достичь ремиссии, к примеру у детей с острым клеточным лейкозом, для которых неэффективны все другие методы лечения. Гемофилия, спинально-мышечная атрофия, возрастная деградация клетчатки - против всех этих заболеваний уже разработаны "генетические" препараты.
— Валерий Владимирович, насколько опасен новый коронавирус для ВИЧ-инфицированных?
— Наверное, правильнее будет оценивать новый вирус с позиции опасности для всего человечества. Да, если говорить простым языком, люди со сниженным иммунитетом находятся в группе риска. Но в первую очередь рискуют пожилые и беременные. Пациенты с ВИЧ при условии своевременного регулярного приема антиретровирусной терапии не отличаются от обычных людей. У них тот же период наблюдения, те же меры профилактики, та же ответственность перед обществом.
— Как вы относитесь к призыву не выходить из дома?
— Нужно его услышать и выполнить, и неважно, хороший у вас иммунитет или нет. Молодым тоже нужно побыть в изоляции — пусть они лучше переносят эту инфекцию, но они могут стать источником для близкого возрастного человека и не близкого. Нужно понимать, что возрастные люди рискуют не просто заболеть, а получить осложнения и умереть.
Ведущие инфекционисты и эпидемиологи мира пока не могут спрогнозировать, что будет завтра. У нас нет способа профилактики — вакцины, поэтому разобщение самый эффективный метод. Это один из законов эпидемиологии.
— Говорят, что коронавирус лечат теми же препаратами, что и ВИЧ. Это правда?
— Да, поэтому еще нужно выяснить, кто в большей группе риска — ВИЧ-инфицированные или остальные люди. Пациент, принимающий антиретровирусную терапию, может переболеть коронавирусом в легкой форме и даже не отличит его от ОРВИ.
Исторически сложилось так, что в ситуации, когда нет препарата против нового вируса, пробуют то, что имеется в арсенале. После ряда эпидемий в 2000-х годах врачи поняли, что ВИЧ-препараты работают.

— Как будет развиваться вирус? Может ли он мутировать и стать более опасным и для молодых людей?
В период пандемии уровень летальности выше, чем год спустя. Тот же вирус 2009 года уже перешел в категорию сезонного, он циркулирует, но за последние 10 лет потерял свою вирулентность — стал менее зловредным. С коронавирусом все пока непонятно, но скорее всего, с ним будет то же самое. А может, он и вовсе исчезнет.
— Что вы думаете по поводу рекламы противовирусных средств, которая утверждает о якобы эффективности против нового вируса? Некоторых производителей уже проверяет антимонопольная служба.
— Дело в том, что рекомендации исходят из инструкции, в которой может быть указано, что препарат работает в отношении коронавируса. Но нужно понимать, что коронавирус — это не новое для человечества явление. Просто тот, что обнаружили в Китае — новый. Поэтому к такой рекламе я отношусь в зависимости от того, как в ней расставлены акценты. Сейчас еще ведутся исследования нескольких десятков препаратов, существующих на рынке.
— Как вы относитесь к антипрививочникам и ВИЧ-диссидентам? Они сильно мешают борьбе с инфекциями?
— Крайне негативно отношусь к этим явлениям — как врач, который старается сохранить жизнь пациенту и улучшить качество его жизни. Мы сталкиваемся с единичными эпизодами ВИЧ-диссиденства. Неверие в сам факт болезни, отказ от лечения — это трагедия для одного человека. Но когда мать отказывается ребенка лечить — это катастрофа.
Что касается антипрививочников — все они сравнительно молодые люди, которые никогда не видели эпидемий, последствий дифтерии, полиомиелита, кори, паротита. Это как раз те заболевания, прививки от которых входят в национальный календарь. Причем сами антипрививочники привиты в большинстве случаев.

Никто не говорит, что вакцина абсолютно безопасна — как у любого эффективного препарата, у нее есть противопоказания и побочные эффекты. Но без вакцины мы получим вспышку. Если болезни нет, это не значит, что вокруг нет ее возбудителей. И привитость не исключает факт носительства.
— Периодически всплывают новости, что ученые создали вакцину против ВИЧ. Что вы думаете по этому поводу? Будет ли такая вакцина когда-нибудь?
— Каждый выпуск новых врачей приходит к нам с информацией о вакцине, которая вот-вот появится. Но пока по факту ее нет. А все разговоры о том, что якобы кто-то скрывает готовую вакцину — на уровне слухов, доказательств этому нет.
— То есть, вылечить ВИЧ пока невозможно?
— Вылечиться — это значит либо избавиться от болезни, либо выработать устойчивость к возбудителю. При ВИЧ такое пока невозможно. Все варианты помощи при этой инфекции сводятся к подавлению вируса до неопределяемого показателя. Он есть в организме, но он не вредит.
— А существуют ли люди, которые не подвержены заражению ВИЧ?
— Да, это люди с генетической мутацией белка, куда встраивается вирус. Из-за этого ВИЧ просто не может закрепиться на поверхности клетки и заразить ее.
— Были ли у нас случаи умышленного заражения ВИЧ?
— Прямо умышленного не припомню. Было неинформирование партнера, из-за чего люди подавали иски в суды. Но на моей памяти эти процессы закончились мировыми соглашениями.

— Однозначно ответить сложно. У нас есть проблема антибиотикорезистентности — когда из-за бесконтрольного употребления либо устаревания антибиотики перестают работать при известных болезнях. Это реально представляет опасность для человечества. Новых антибиотиков не появляется, и сомнительно, что кто-то изобретет суперантибактериальные средства.
В отношении вирусов все тоже очень сложно. ВИЧ сейчас нельзя уничтожить, и в целом человечество не вооружено на 100% в отношении инфекционных агентов. И если пофантазировать, что появится какой-то новый вариант… Да вот пример — коронавирус. Кто думал об этом еще полгода назад?
— Как думаете, вакцину от коронавируса изобретут?
— Думаю, да. По наблюдениям ведущих специалистов, коронавирус довольно устойчивый, он не меняет состав белков на своей поверхности, его структура не меняется. Это очень важно для создания вакцины.
А вот ВИЧ и вирус гепатита С многократно меняются в организме, у них нет маркеров-зацепок, в отношении которых могла бы сработать вакцина. Они просто быстрее меняются, прежде чем вакцина создается.
Факт
ЧИТАЙТЕ ТАКЖЕ:
Количество заболевших коронавирусом в Барнауле: последние новости на 30 марта 2020
Вместе с первой заболевшей коронавирусной инфекцией жительницей Барнаула в одном самолете летели несколько депутатов Госдумы , известные в крае бизнесмены и депутат Алтайского Заксобрания (подробнее)
Все больше людей приходят сдать анализ в алтайский СПИД-центр (подробнее)
Испытано на себе. Как провести анализ на ВИЧ в домашних условиях
Экспресс-тесты на наличие вируса иммунодефицита можно купить в обычной аптеке [видео]

В интернете можно найти немало информации о новом коронавирусе. Но далеко не все предоставленные сведения являются правдой. Для того, чтобы знать, как избежать заражения и не впасть в паническое состояние, необходимо отличать правду от лжи и домыслов. В период пандемии информационный детокс имеет огромное значение.
В частности, в сети можно найти информацию о сходстве ДНК и ВИЧ. Существуют даже различные конспирологические теории о том, что новое заболевание имеет неестественное происхождение. Вот от таковых необходимо сразу же отказаться.
Новая инфекция — не чье-либо биологическое оружие, а результат мутации уже существовавшего коронавируса. А вот в чем сходство ВИЧ и коронавируса, вы узнаете в нашей статье.
Сходства ДНК коронавируса и ВИЧ
О сходстве ДНК коронавируса и ВИЧ ученые начали говорить еще в феврале 2020 года. Исследователи из Индии вывели в геноме возбудителя новой коронавирусной инфекции четыре аномальные вставки. По словам ученых, у других вирусов из данной группы нет ничего похожего, однако нечто похожее есть у ВИЧ-ретровируса. По этой причине исследователи предположили, что у нового коронавируса искусственное происхождение.
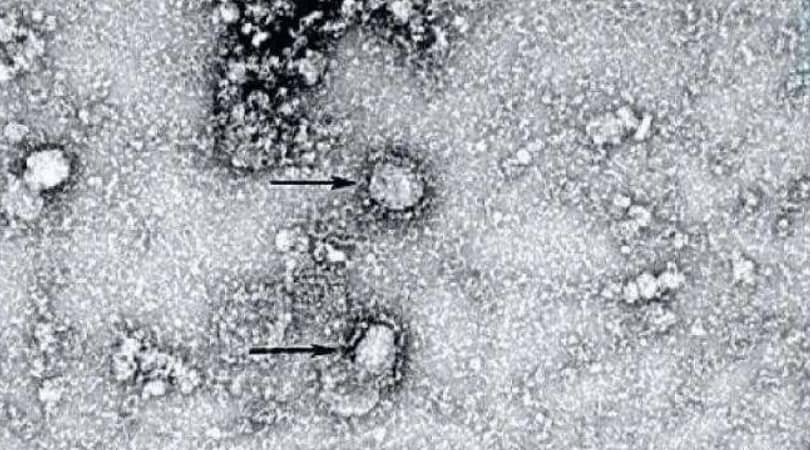
Материал из статьи индийских исследователей
Тем не менее, выводы индийцев критикуют как ненаучность. Одним из критиков является наш соотечественник, сотрудник Сибирского Института Клинической и Экспериментальной Медицины, Илья Цырлов. По его словам, выводы о сходстве вставок с белками генома ВИЧ ложны, и 2 из четырех содержатся в коронавирусе летучих мышей.
К аналогичному выводу пришел и доктор Конерманн из Стэнтфордского университета. Ученый утверждает, что 2 из указанных индийскими исследователями вставок действительно найдены в возбудителе коронавирусной инфекции у летучих мышей. Из оставшихся двух сходство с ВИЧ есть только у одной, но вставки вируса иммунодефицита гораздо длиннее. Поэтому сходство можно считать незначительным.
В свою очередь, ученый из Университета Джорджии Сонг Янг отмечает, что схожий набор генных вставок можно обнаружить в коронавирусе Bat-SARS Like CoV, который был отрыт в 2013 году. Все вышеперечисленные ученые сходятся во мнении, что вирус 2019-nCoV имеет естественное происхождение и не имеет отношения к ВИЧ.
Течение коронавируса при ВИЧ
Чтобы понять, каково течение коронавируса при ВИЧ, прежде всего необходимо вспомнить, что происходит с организмом при инфицировании вирусом иммунодефицита человека. Патоген в первую очередь оказывает влияние на иммунную систему заболевшего. Говоря простыми словами, иммунитет перестает справляться с болезнетворными бактериями и вирусами.
В свою очередь, у Covid-19 есть 2 стадии — легкая и тяжелая. Легкий период наступает сразу же после инкубации патогена. Стадия характеризуется такими симптомами, как сухой кашель, температура и общая слабость. Если иммунитет у больного достаточно крепок, он переборет болезнь, и здоровье человека придет в норму.
Если этого не произойдет, наступит тяжелая стадия, характеризующаяся атипичной пневмонией и невозможностью самостоятельно дышать. Бесконтролькое размножение патогена может привести к смерти пациента.
Учитывая деградацию иммунной системы, коронавирус при ВИЧ нередко протекает в тяжелой форме. Поэтому ВИЧ-положительных пациентов можно отнести к группе риска. Особенно это касается больных, не проходивших антиретровирусную терапию.
Почему коронавирус лечат лекарством от ВИЧ?
Калетра — это лекарственное средство, относящееся к антиретровирусной терапии. Как препарат от ВИЧ-инфекции, данное лекарство официально одобрено Минздравом и ВОЗ. Клинические опыты также показали, что лекарственное средство эффективно и при лечении Covid-19. Таким образом, Калетра — это лекарство от ВИЧ и коронавируса.
Препарат содержит сразу 2 активных компонента: Лопинавир и Ритонавир. Это — мощные ингибиторы белков РНК патогена, препятствующие активному синтезу вирионов. Новые вирусные агенты производятся с мутациями, делающими их нежизнеспособными.

Эффект от приема лекарства от ВИЧ и коронавируса зависит от диагноза и общего состояния больного. В случае ВИЧ, прием Калетры по назначению врача обеспечивает снижение вирусной нагрузки и избежание перехода заболевания в стадию СПИДа. При своевременном лечении Covid-19 можно обеспечить полное выздоровления больного.
Но почему коронавирус лечат лекарством от ВИЧ, если между этими вирусами нет подтвержденного генетического сходства? Дело в том, что для жизнедеятельности вирусу нужен белковый фермент протеаза. Лопинавир и Ритонавир блокируют данный белок, поэтому и используются в рамках борьбы с Covid-19. Следует уточнить, что все методы терапии коронавируса экспериментальны, точный способ лечения новой болезни еще не выявлен.
Прежде, чем приступить к изложению материала, хотелось бы сказать несколько слов о себе: участник сообществ по борьбе с отрицанием ВИЧ („ВИЧ/СПИД диссидентством“): в 2016-2018 годах „ВИЧ/СПИД диссиденты и их дети“, с 2018 года – „ВИЧ/СПИД отрицание и альтернативная медицина“.
Моё – и далеко не только моё – мнение состоит в том, что большинство случаев отказа от лечения ВИЧ-инфекции вызвано банальным непониманием того, что это контролируемая хроническая инфекция, а также стигматизацией людей, живущих с ВИЧ – применением к ним распространённого клише, что ВИЧ – болезнь низших слоёв общества либо же наоборот, „культурной элиты“. Это давно не так – в России примерно 1% населения живёт с ВИЧ, и ситуация не планирует становиться лучше.
Около года назад несколько статей на этом ресурсе сподвигли меня на написание пяти заметок об истории борьбы с вирусами. Целью этих статей было описание принципов работы различных типов лекарств от ВИЧ (консультантами выступали микробиолог и врач-инфекционист). Надеюсь, переложение этих заметок вам понравится.
Итак, несколько слов о вирусах вообще: они занимают промежуточное положение между живым и неживым миром; они неспособны к самостоятельному размножению, для этого требуются клетки организма-хозяина.
Вирус устроен достаточно просто: он несет в себе генетический код, код закрыт в капсид, капсид иногда окружен оболочкой. Код может быть представлен в самом различном виде. Носитель кода – это ДНК или РНК, т.е. нуклеиновая кислота (НК). Цепочек кода могут быть одна и две: двухцепочечная и одноцепочечная НК. Цепочка может быть замкнутой в кольцо или линейной. В 1971 года Дэвид Балтимор в соответствии с этими признаками разбил вирусы на 7 классов. Эта классификация используется по сей день и будет важна для объяснения принципов работы некоторых лекарств.
Сам по себе код для построения нового вируса не может проникнуть в саму клетку, ему нужен некий механизм проникновения. Поэтому существует белковая оболочка – капсид, которая и защищает НК вируса, и помогает проникнуть ей в клетку. В некоторых случаях у вирусов могут быть дополнительные липидные оболочки.
Чтобы проникнуть в клетку, вирус должен соединиться с её оболочкой. Для этого на поверхности вируса существуют белки, которые связываются с белками-рецепторами клетки организма-хозяина – местами на поверхности клеточной оболочки, к которым вирус способен прикрепляться. И они должны строго подходить вирусу, иначе он не сможет даже прицепиться к клетке.
Одно из средств, предназначенных для борьбы с вирусом – энфувиртид (фузеон) – является ингибитором белка gp41. Энфувиртид соединяется с этим белком, не допуская образования шпильки. Таким образом, капсид вируса не может слиться с клеткой и заражения не происходит. Этот препарат – единственный разработанный и одобренный ингибитор слияния (фузии).
Ретровирусы, к числу которых принадлежит ВИЧ, представляют крайне неудобную цель для лекарственных средств из-за своей изменчивости. Клетки человека гораздо менее изменчивы. Известно, что около 1% населения северной Европы обладают иммунитетом к ВИЧ: они являются носителями мутации CCR5-∂32, которая делает форму рецептора CCR5 неподходящей для соединения с ВИЧ.
К сожалению, изменить навсегда форму этого рецептора, в том числе для продолжающих появляться в организме человека новых клеток – задача крайне сложная (хотя попытки были), но вот разработать ингибитор рецептора – препарат, который бы присоединялся к рецептору клетки и тем самым мешал ВИЧ присоединяться к нему – вполне возможно.
В разработке находилось несколько ингибиторов рецепторов CCR5 и CXCR4, но единственный одобренный на сегодняшний день – это маравирок, ингибитор CCR5.
Что же происходит после слияния вируса с клеткой в случае с ВИЧ?
ВИЧ – вирус класса VI по Балтимору, он хранит свой геном в РНК. В ядре клетки находится ДНК, поэтому ВИЧ нужно превратить одну нуклеиновую кислоту в другую. Таким переписыванием (НК → НК) занимаются соответствующие ферменты, называемые полимеразами. Для РНК-зависимой (т. е. считывающей информацию с РНК) ДНК-полимеразы (т. е. на выходе которой появляется ДНК) существует специальное название – обратная транскриптаза. Обратная транскриптаза берёт нужный дезоксинуклеозид (для простоты изложения – на самом деле в деле участвуют дезоксинуклеозидтрифосфаты) и строит ДНК, комплементарную (соответствующую) вирусной РНК.
Возможно ли прервать этот процесс? Да, для этого нужно просто подсунуть обратной транскриптазе нечто, напоминающее дезоксинуклеозид, но не являющееся им. Именно так действовало самое первое лекарство против ВИЧ – зидовудин (азидотимидин, AZT). Он похож на дезокситимидин, но не является им.
Азидотимидин был разработан в рамках поиска веществ, которые могли бы бороться с опухолями. Предполагалось, что он будет встраиваться в постройку обычной ДНК человека, прерывая её. Таким образом, препарат бы наиболее сильно воздействовал на наиболее быстро делящиеся клетки – клетки опухолей. Были определённые основания думать так – синтезированный ранее другой препарат этой группы, 6-меркаптопурин, был эффективен в лечении лейкозов.
К сожалению, в процессе испытаний на животных препарат показал свою неэффективность и был забыт на какое-то время, пока в 1984 году вирусолог Марти Сент-Клер, работавшая в лабораториях фонда Burroughs Wellcome, не инициировала исследования по проверке всех имеющихся веществ на предмет возможности лечения ими нового заболевания – ВИЧ-инфекции.
Обратная транскриптаза „узнавала“ зидовудин, как дезокситимидин, и пыталась встроить его в ДНК. Синтез ДНК на этом месте прерывался, поскольку препарат был лишь похож на дезокситимидин. Зидовудин полностью подавлял репродукцию вируса, и испытания на людях были начаты практически незамедлительно.
ВИЧ-инфицированные добровольцы были разделены на две группы, одна из которых получала плацебо, а другая – AZT. Разница между двумя группами была настолько разительной, что дальнейшее проведение испытаний было признано негуманным – препарат показывал ошеломляющую эффективность.
Успех зидовудина послужил стимулом к исследованиям других нуклеозидных ингибиторов обратной транскриптазы (НИОТ), и в течение короткого времени появилось множество других лекарств. Наиболее интересным из первых препаратов является ламивудин, аналог другого дезоксинуклеозида, дезоксицитидина. Минусом ламивудина является то, что при монотерапии этим препаратом очень быстро, в течение около месяца, развивается резистентность. Это происходит благодаря одной-единственной точечной мутации ВИЧ, M184V. Несмотря на это, ламивудин желательно было оставлять в схеме. Дело в том, что вирус с этой мутацией оказывается гиперчувствителен к зидовудину, а сама по себе мутация снижает скорость репликации вируса.
В настоящее время ламивудин постепенно начинает уходить в прошлое, уступая место своему более современному аналогу – эмтрицитабину. И ламивудин, и аналог дезоксиаденозина – адефовир – показывают хорошие результаты при лечении гепатита B. К сожалению, адефовир показал свою неэффективность при лечении ВИЧ. Однако после небольшой модификации его молекулы на свет появилась его обновлённая версия – тенофовир. Тенофовир и эмтрицитабин входят в состав многих современных линий терапии.
Комбинация двух НИОТ могла значительно продлить жизнь людям, живущим с ВИЧ, однако было ясно, что для полноценного подавления вируса требуется включить как минимум один препарат иного типа действия, потому что рано или поздно вирус вырабатывал устойчивость к любому сочетанию НИОТ. Одними из первых веществ иного типа действия стал другой тип ингибиторов обратной транскриптазы – ненуклеозидных (ННИОТ). Хотя обратная транскриптаза (ОТ) хочет работать с чем-то, похожим на нуклеозид (нуклеозидтрифосфат), можно попробовать сделать такое вещество, которое будет связываться с ОТ и изменять её форму – так, чтобы она больше не могла выполнять свои функции.
В 1996 и 1998 годах соответственно были одобрены два таких вещества, невирапин и эфавиренз. Каждое их них эффективно подавляет работу ОТ, и в комбинации с двумя НИОТ составляет полную схему высокоактивной антиретровирусной терапии (ВААРТ) – достаточную для того, чтобы человек, живущий с ВИЧ, мог прожить полную жизнь, по продолжительности не сильно отличающуюся от жизни человека без ВИЧ.
В 2006 году был одобрен первый комбинированный препарат, предназначенный для однократного приёма в день: Атрипла. Атрипла состоит из двух НИОТ, эмтрицитабина и тенофовира (в форме тенофовира дизопроксила – пролекарства, химически модифицированной лекарственной формы, которая превращается в лекарство непосредственно в организме), и одного ННИОТ, эфавиренза. Атрипла стала качественно новым шагом на пути улучшения качества жизни пациентов. На сегодняшний день дженерики Атриплы являются одним из наиболее часто используемых лекарств в мире (в развивающихся странах).
Однако сегодня ННИОТ постепенно уходят с рынка – старые препараты вызывают различные побочные эффекты. Так, например, эфавиренц первые два месяца после начала приёма может вызывать у некоторых пациентов (далеко не у всех!) головокружение и другие похожие эффекты. Конечно, это намного лучше, чем неминуемая смерть; длится подобное состояние не так уж и долго, да и бороться с ним уже научились – однако современная тенденция – переход на такие лекарства, побочных эффектов от которых пациент не замечает вовсе.
Если обратная транскриптаза всё-таки выполнила свою работу, возможно ли остановить внедрение вирусной ДНК в ДНК клетки? Этим процессом занимается специальный фермент, называемый интегразой.
Процесс интеграции вирусной ДНК протекает в несколько стадий. Вначале интеграза соединяется с вирусной ДНК, удаляя с 3'-конца каждой цепи динуклеотид GT. Затем весь комплекс транспортируется в ядро, где интеграза катализирует стадию переноса цепи. Эта стадия представляет собой реакцию переэтерификации (обмена радикалами): нуклеотиды ДНК клетки становятся соединены не друг с другом, а с нуклеотидами вирусной ДНК. Интеграза атакует межнуклеотидные связи, расположенные на расстоянии пяти нуклеотидов. Таким образом, после интеграции остаются: процессинг 5'-концов цепей вирусной ДНК, достройка 5 недостающих нуклеотидов и лигирование (соединение двух нитей НК ферментом лигазой), которые выполняются при участии клеточных белков [1].
Скрининг около 250000 веществ в библиотеках химических соединений позволил найти вещества, которые бы ингибировали интегразу ВИЧ. Все они оказались соединениями 2,4-диоксобутановой кислоты. Они координировали ионы металла в активном центре интегразы – в той части, которая отвечала за перенос цепи. Дальнейшие попытки разработки ингибиторов интегразы ВИЧ-1 привели к появлению производного N-пиримидинона, вещества MK-0518, получившего название ралтегравир. [2]
Общими для ралтегравира и последующих ингибиторов интегразы являются хелатирующая триада (координирующая ионы металла) и галогенбензильное кольцо, взаимодействующее с предпоследним дезоксицитозином в 3′-конце связанной с ферментом вирусной ДНК.
Процесс интеграции вируса в клетку – это последний этап, на котором действенна постконтактная профилактика. После этого в организме человека появляются клетки, несущие в своём ядре ДНК ВИЧ. Наиболее эффективное окно для проведения постконтактной профилактики составляет порядка 6-10 часов.
Галогенбензильное кольцо в молекуле ингибитора интегразы взаимодействует с вирусной ДНК, а группа атомов кислорода – с двумя атомами металла. Эти атомы металла интеграза вируса использует для того, чтобы внедрить вирусную ДНК в клетку. В результате процесс интеграции блокируется.
Современные ИИ – такие, как долутегравир – смогли победить „детские болезни“ ралтегравира, связанные с быстрым формированием резистентности.
После того, как геном вируса проходит этап транскрипции, созданные вирусные РНК направляются к выходу из клетки. В процессе создания вириона участвует ещё один вирусный фермент, называемый протеазой. Протеаза разрезает длинные полипротеины на отдельные функциональные белки, в результате чего образуются вирусные ферменты и структурные белки вируса.
Протеаза проявляет активность не только в отношении белков ВИЧ, но и в отношении белков клетки-хозяина, что, возможно, объясняет цитотоксическое действие ВИЧ (гибель клеток).
Если заблокировать работу протеазы, вирион не сможет пройти стадию созревания и останется полностью нефункциональным. Протеаза ВИЧ-1 – это типичная ретровирусная аспартатная протеаза, имеющая в активном центре характерную аминокислотную последовательность Asp25 Thr26 Gly27 (аспаргиновая кислота – треонин – глицин). Первый ингибитор протеазы, саквинавир, был одобрен FDA 6 декабря 1995 года. Таким образом, именно после создания саквинавира впервые стала доступна высокоактивная антиретровирусная терапия.
Другим типичным представителем этой группы лекарственных средств является лопинавир (применяемый совместно с ритонавиром – калетра – одно из наиболее распространённых лекарств от ВИЧ в России). Ритонавир также является ингибитором протеазы, но используется как бустер – благодаря его действию повышается концентрация основного препарата.
Поскольку саквинавир и последовавшие ингибиторы протеазы (ИП) нацелены именно на активный центр фермента, то при развитии резистентности к одному ИП высока вероятность того, что возникнет резистентность и к другим ИП. Решением данной проблемы может быть создание таких ингибиторов, которые направлены на другие зоны протеазы.
Появившийся в 2006 году препарат дарунавир (презиста) в некоторой степени снял остроту проблемы резистентных к ИП штаммов ВИЧ-1, так как образовывал ранее не использовавшуюся связь с аспаргиновой кислотой в позиции 30.
Без участия протеазы вирус не может пройти процесс созревания. Ингибиторы соединяются с активным центром протеазы и не дают ей работать.
Ингибиторы протеазы являются высокоэффективными средствами при высокой вирусной нагрузке: поскольку в этот момент в организме рождается много новых вирионов, ИП не дают им созревать, таким образом, эффективно снижая вирусную нагрузку в течение короткого времени. Тем не менее, в настоящий момент ИП не применяются в терапии первой линии, уступая своё место ингибиторам интегразы (ИИ).
Причиной этого стали побочные эффекты: дело в том, что, например, та же калетра приводила к неспецифическому ингибированию протеолиза белков, поступающих с пищей, в результате эти белки попадали в тонкий кишечник и вызывали диарею. Соблюдение специфической диеты или применение новых ИП, таких, как презиста, позволяет свести этот эффект практически к нулю, но вот другой эффект, связанный с повышением уровня сахара, зачастую не позволяет употреблять ингибиторы протеазы бесконечно долго.
На сегодняшний день самыми современными считаются схемы, состоящие из ингибитора интегразы и из одного или двух НИОТ (долутегравир + абакавир + ламивудин; долутегравир + ламивудин – популярная двухкомпонентная схема, подходящая, однако, не для всех). Эти схемы позволяют человеку прожить полноценную жизнь, не отличающуюся по длительности от жизни человека без ВИЧ.
Несмотря на все успехи, полное излечение от ВИЧ до сих пор невозможно (пересадка стволовых клеток костного мозга от донора с мутацией CCR5-∂32 позволяет добиться такого результата, но, видимо, только в том случае, если возникнет реакция „трансплантат против хозяина“, в большом количестве случаев ведущая к смерти реципиента).
Разработанные методики борьбы с ВИЧ помогли в борьбе и с другими инфекционными заболеваниями: как упоминалось выше, ламивудин и тенофовир эффективны против вируса гепатита B (класс VII по Балтимору – полимераза гепатита B способна переписывать РНК в ДНК, поэтому некоторые НИОТ эффективны в борьбе с ним). Полученные знания помогли разработать препараты прямого действия против гепатита C, которые сегодня позволяют полностью вылечить это заболевание (у гепатита C нет латентной фазы, поэтому при подавлении вирусной нагрузки неоткуда взяться новым вирионам – заболевание полностью вылечено).
[1] Королев С. П., Агапкина Ю. Ю., Готтих М. Б. Проблемы и перспективы клинического применения ингибиторов интеграции ВИЧ-1
[2] Шахгильдян В.И. Ингибиторы интегразы ВИЧ — основа эффективной и безопасной антиретровирусной терапии
Читайте также:


