Лимфопатия у вич инфицированных

При ВИЧ лимфома — одно из самых частых злокачественных процессов и развивается буквально в 200 раз чаще, чем в прочих популяциях взрослых. При носительстве вируса иммунодефицита появление клинических признаков лимфомы свидетельствует о переходе инфекционного заболевания в терминальную стадию, когда значительно снижается численность иммунных клеток. Среди всех больных СПИД, страдающих злокачественными новообразованиями, пятая часть приходится на пациентов с лимфопролиферативным процессом.
Какие лимфомы развиваются при ВИЧ
Лимфомы многообразны, их десятки, но при вторичном иммунном дефиците возникают только несколько разновидностей.
Как правило, из десяти ВИЧ-пациентов с лимфопролиферативным процессом диагностируется:
- крупноклеточная В-лимфома — у половины;
- лимфома Беркитта — у трети;
- первичная лимфома ЦНС — головного мозга — только одна;
- болеет высоко агрессивной плазмобластной лимфомой тоже один.
По российской статистике на одного больного лимфомой Ходжкина приходится 13 страдающих другими неходжкинскими вариантами, не столь благоприятными по прогнозу.
На фоне нормального иммунитета — без признаков дефицита лимфома Беркитта чаще развивается в детском возрасте, взрослых пациентов с таким вариантом очень немного. Так же очень нечасто в клинической практике встречается и первичное поражение головного мозга.
При СПИД и Т-клеточные лимфомы — большая редкость, хотя именно Т-клетки становятся местом внедрения и воспроизводства вируса иммунодефицита.
Чем отличается течение лимфом при СПИД
Замечено, что СПИД-лимфомы агрессивнее аналогичных процессов у не инфицированных, ярче их клинические проявления и больше вероятность рецидива после успешной терапии.
Особенность лимфопролиферативных злокачественных процессов при ВИЧ и в преимущественно нетипичной локализации, когда опухолью поражена не только лимфатическая система, но и другие органы. У большинства пациентов скорость замещения опухолью нормальных тканей так высока, что болезнь диагностируется уже в продвинутой стадии.
Чаще всего при СПИД-лимфоме поражается желудочно-кишечный тракт, легкие, печень. Поражение лимфоидного аппарата кишечника, слизистая оболочка которого изобилует фолликулами, у больного без дефицита манифестирует переход давнего злокачественного процесса в стадию лейкоза, у ВИЧ-инфицированных с этого симптома может начинаться заболевание.
Для не компрометированных ВИЧ онкогематологических пациентов совсем не характерно изначальное поражение костного мозга или выстилающих внутренние полости серозных оболочек — плевры, брюшины и перикарда, что довольно часто отмечается у инфицированных в дебюте болезни.
Как лечат лимфомы при ВИЧ
Тактику лечения злокачественной лимфомы определяет агрессивность процесса, который на раннем этапе может проявляться многообразием клинических симптомов с интоксикацией в виде высокой температуры, сильнейшей слабости и ночной потливости.
Все страдающие злокачественными новообразованиями ВИЧ-пациенты должны получать противовирусную терапию (ВААРТ), но у некоторых её приходится откладывать из-за необходимости спасения жизни, которой угрожает генерализованный злокачественный процесс, с помощью химиотерапии. Первый курс химиотерапии, как правило, оказывает позитивное действие, и тогда присоединяют ВААРТ.
Если состояние пациента и скорость прогрессии лимфопролиферативного заболевания позволяют, лечение начинается именно с ВААРТ, как минимум, двухнедельного курса до начала химиотерапии. Противовирусные препараты прописываются с перспективой пожизненного приёма.
При СПИД лимфомы лечатся также, как и у обычных пациентов, но не без особенностей. СПИД проявляется не только снижением иммунных клеток, но и развитием на этом фоне инфекций и воспалительных процессов, причиной которых становятся не патогенные для обычных людей микроорганизмы. Оппортунистические заболевания протекают тяжело, трудно лечатся и часто рецидивируют, что накладывает ограничения на схемы противоопухолевой терапии.
Какая химиотерапия проводится при СПИД-лимфоме
При злокачественных лимфомах рекомендуется проводить стандартную высокодозную химиотерапию с последующей пересадкой донорских стволовых клеток. Лучевая терапия не помощник химиотерапии, поскольку не повышает эффективность лечения ВИЧ-инфицированных.
Начать химиотерапию можно при наличии в миллилитре крови более двухсот CD4-лимфоцитов. Для применения в схемах химиотерапии ритуксимаба важно содержание CD4-лимфоцитов и отсутствие носительства хронического гепатита В.
Соблюдение стандартных доз цитостатиков и интервалов между инъекциями — залог успешности лечения. Недостаточность популяции клеток крови в процессе курсовой химиотерапии часто приводит к тяжёлой гематологической токсичности, поэтому невозможно обойтись без стимуляторов кроветворения и даже переливания компонентов крови.
Одному онкогематологу не справиться с таким объёмом медицинской помощи, с пациентом постоянно должен работать инфекционист и специалист по реабилитационным программам, диетолог и диагносты, вовремя выявляющие нежелательное и направляющие клинический вектор в правильную сторону.
Дышковец А. А. Особенности противовирусной (Апрель 2020).
* Факты о лимфоме, связанные со СПИДом, написанные Мелиссой Конрад Стопплер, MD
- Лимфома - это рак лимфоцитов, тип лейкоцитов, важных для иммунного ответа.
- Связанная с СПИДом лимфома является лимфомой, которая возникает у людей с синдромом приобретенного иммунодефицита (СПИД). СПИД вызван заражением вирусом иммунодефицита человека (ВИЧ).
- Лимфома, связанная со СПИДом, может встречаться в лимфатических узлах, которые содержат обильные лимфоциты.
- Однако это происходит и в других местах тела, включая костный мозг, печень, менинги (тонкие мембраны, покрывающие мозг) и желудочно-кишечный тракт.
- СПИД-ассоциированная лимфома обычно является неходжкинской лимфомой.
- Связанная с СПИДом лимфома в центральной нервной системе (ЦНС) называется первичной ЦНС лимфомы, связанной со СПИДом.
- Признаки и симптомы включают лихорадку, потерю веса и ночные поты. Также могут присутствовать безболезненные, увеличенные лимфатические узлы.
- Лечение лимфомы, связанной со СПИДом, включает химиотерапию, лучевую терапию, целевую терапию и трансплантацию стволовых клеток в дополнение к антиретровирусным препаратам для ВИЧ-инфекции.
СПИД вызван вирусом иммунодефицита человека (ВИЧ), который атакует и ослабляет иммунную систему организма. Иммунная система тогда неспособна бороться с инфекцией и болезнями. Люди с ВИЧ-инфекцией имеют повышенный риск заражения и лимфомы или других видов рака. Затем человеку с ВИЧ-инфекцией, который развивает определенные виды инфекций или рака, диагностируется СПИД. Иногда у людей диагностируется СПИД и связанная со СПИДом лимфома одновременно. Информацию о СПИДе и его лечении см. На веб-сайте AIDSinfo.
Связанная с СПИДом лимфома - это тип рака, который поражает лимфатическую систему, которая является частью иммунной системы организма. Иммунная система защищает организм от посторонних веществ, инфекции и болезней. Лимфатическая система состоит из следующих:
- Лимфа: бесцветная, водянистая жидкость, которая несет лейкоциты под лимфоцитами через лимфатическую систему. Лимфоциты защищают организм от инфекций и роста опухолей.
- Лимфатические сосуды: сеть тонких трубок, которые собирают лимфу из разных частей тела и возвращают ее в кровоток.
- Лимфатические узлы: небольшие, бобовидные структуры, которые фильтруют лимфу и хранят белые кровяные клетки, которые помогают бороться с инфекцией и болезнями. Лимфатические узлы расположены вдоль сети лимфатических сосудов, обнаруженных по всему телу. Кластеры лимфатических узлов находятся в области шеи, подмышек, брюшной полости, таза и паха.
- Селезенка: орган, который делает лимфоциты, фильтрует кровь, хранит клетки крови и разрушает старые клетки крови. Селезенка находится на левой стороне живота около желудка.
- Тимус: орган, в котором лимфоциты растут и размножаются. Тимус находится в грудной клетке за грудью.
- Миндалины: две небольшие массы лимфатической ткани в задней части горла. Миндалины делают лимфоциты.
- Костный мозг: мягкая, губчатая ткань в центре больших костей. Костный мозг делает белые кровяные клетки, эритроциты и тромбоциты.
Лимфатическая ткань также встречается в других частях тела, таких как мозг, желудок, щитовидная железа и кожа.
Иногда лимфома, связанная со СПИДом, встречается вне лимфатических узлов в костном мозге, печени, менингах (тонкие мембраны, покрывающие мозг) и желудочно-кишечном тракте. Реже это может происходить в анусе, сердце, желчном протоке, десне и мышцах.
Лимфомы подразделяются на два основных типа:
- Ходжкинская лимфома.
- Неходжкинская лимфома.
Как лимфома Ходжкина, так и неходжкинская лимфома могут встречаться у пациентов со СПИДом, но чаще встречается неходжкинская лимфома. Когда у человека со СПИДом есть неходжкинская лимфома, это называется СПИД-ассоциированной лимфомой. Когда СПИД-ассоциированная лимфома встречается в центральной нервной системе (ЦНС), она называется первичной ЦНС лимфомы, связанной с ВИЧ.
Неходжкинские лимфомы сгруппированы по тому, как их клетки выглядят под микроскопом. Они могут быть ленивыми (медленно растущими) или агрессивными (быстро растущими). Связанные с СПИДом лимфомы являются агрессивными. Существует два основных типа неходжкинской лимфомы, связанных со СПИДом:
- Диффузная большая В-клеточная лимфома (включая В-клеточную иммунобластическую лимфому).
- Burkitt или Burkitt-подобная лимфома.
Эти и другие признаки и симптомы могут быть вызваны связанной с СПИДом лимфомой или другими состояниями. Проконсультируйтесь с вашим врачом, если у вас есть одно из следующих:
- Потеря веса или лихорадка по неизвестной причине.
- Ночные поты.
- Безболезненные, опухшие лимфатические узлы в области шеи, сундука, подмышек или паха.
- Чувство полноты ниже ребер.
Могут использоваться следующие тесты и процедуры:
- Физический осмотр и история: Экзамен тела для проверки общих признаков здоровья, включая проверку на наличие признаков заболевания, таких как глыбы или что-то еще, что кажется необычным. Также будет проведена история привычек здоровья пациента и прошлых болезней и лечения.
- Полный анализ крови (CBC): процедура, в которой образец крови отбирается и проверяется на следующее:
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, который переносит кислород) в эритроцитах.
- Часть образца состоит из эритроцитов.
- Экспериментальная биопсия: удаление всего лимфатического узла.
- Предварительная биопсия: удаление части лимфатического узла.
- Биопсия ядра: удаление ткани из лимфатического узла с использованием широкой иглы.
- Исконная аспирация (FNA): удаление ткани из лимфатического узла с использованием тонкой иглы.
Прогноз (вероятность выздоровления) и варианты лечения зависят от следующего:
- Стадия рака.
- Возраст пациента.
- Количество лимфоцитов CD4 (типа лейкоцитов) в крови.
- Количество мест в лимфоме тела находится вне лимфатической системы.
- Имеет ли пациент историю внутривенного (IV) употребления наркотиков.
- Способность пациента выполнять регулярные ежедневные занятия.
Процесс, используемый, чтобы выяснить, распространились ли раковые клетки в лимфатической системе или на другие части тела, называется стадией. Информация, собранная в процессе постановки, определяет стадию заболевания. Важно знать стадию, чтобы планировать лечение, но СПИД-ассоциированная лимфома обычно развивается, когда она диагностируется.
В процессе постановки можно использовать следующие тесты и процедуры:
- Исследования химии крови: процедура, в которой образец крови проверяется для измерения количества определенных веществ, высвобождаемых в кровь органами и тканями организма. Необычное (выше или ниже нормы) количество вещества может быть признаком болезни. Образец крови будет проверен на уровень ЛДГ (лактатдегидрогеназы).
- КТ-сканирование (CAT-сканирование): процедура, которая делает серию подробных изображений областей внутри тела, таких как легкие, лимфатические узлы и печень, взятые под разными углами. Изображения сделаны компьютером, связанным с рентгеновским аппаратом. Краску можно вводить в вену или проглатывать, чтобы помочь органам или тканям проявиться более четко. Эта процедура также называется компьютерной томографией, компьютерной томографией или компьютеризированной осевой томографией.
- ПЭТ-сканирование (позитронно-эмиссионная томография): процедура обнаружения злокачественных опухолевых клеток в организме. Небольшое количество радиоактивной глюкозы (сахара) вводится в вену. Сканер ПЭТ вращается вокруг тела и дает представление о том, где глюкоза используется в организме. Злокачественные опухолевые клетки проявляются ярче на снимке, потому что они более активны и потребляют больше глюкозы, чем нормальные клетки.
- МРТ (магнитно-резонансная томография) с гадолинием: процедура, которая использует магнит, радиоволны и компьютер для создания серии подробных изображений областей внутри тела. Вещество, называемое гадолинием, вводится пациенту через вену. Гадолиний собирает вокруг раковых клеток, чтобы они были ярче на картинке. Эта процедура также называется ядерной магнитно-резонансной томографией (NMRI).
- Поясничная пункция: процедура, используемая для сбора спинномозговой жидкости (CSF) из позвоночника. Это делается путем размещения иглы между двумя костями в позвоночнике и в CSF вокруг спинного мозга и удаления образца жидкости. Образец CSF проверяется под микроскопом на наличие признаков того, что рак распространился на мозг и спинной мозг. Образец также можно проверить на вирус Эпштейна-Барра. Эта процедура также называется ЛП или спинной кран.
Рак может распространяться через ткань, лимфатическую систему и кровь:
- Tissue. Рак распространяется с того места, где он начинался, растут в близлежащие районы.
- Лимфатическая система. Рак распространяется от того места, где он начинал, попадая в лимфатическую систему. Рак проходит через лимфатические сосуды в другие части тела.
- Кровь. Рак распространяется от того места, где он начинал с попадания в кровь. Рак проходит через кровеносные сосуды в другие части тела.
Этапы СПИД-ассоциированной лимфомы могут включать E и S.
СПИД-ассоциированная лимфома может быть описана следующим образом:
Стадия I, связанная со СПИДом, лимфома делится на I и I стадию.
- Этап I: Рак встречается в одной лимфатической области (группа лимфатических узлов, миндалины и близлежащая ткань, тимус или селезенка).
- Этап IE: Рак находится в одном органе или области за пределами лимфатических узлов.
Этап II. Связанная с СПИДом лимфома делится на стадию II и стадию IIE.
- Стадия II: Рак обнаружен в двух или более группах лимфатических узлов, расположенных выше или ниже диафрагмы (тонкая мышца ниже легких, которая помогает дышать и отделяет сундук от живота).
- Стадия IIE: Рак встречается в одной или нескольких группах лимфатических узлов, расположенных выше или ниже диафрагмы. Рак также встречается вне лимфатических узлов в одном органе или области на той же стороне диафрагмы, что и пораженные лимфатические узлы.
Этап III. Связанная с СПИДом лимфома делится на III стадию, стадию IIIE, стадию IIIS и стадию IIIE + S.
- Этап III: Рак встречается в группах лимфатических узлов выше и ниже диафрагмы (тонкая мышца ниже легких, которая помогает дышать и отделяет сундук от живота).
- Этап IIIE: Рак встречается в группах лимфатических узлов выше и ниже диафрагмы и вне лимфатических узлов в соседнем органе или области.
- Этап IIIS: Рак встречается в группах лимфатических узлов выше и ниже диафрагмы и в селезенке.
- Этап IIIE + S: Рак встречается в группах лимфатических узлов выше и ниже диафрагмы, вне лимфатических узлов в соседнем органе или области и в селезенке.
В IV стадии СПИД-ассоциированной лимфомы, рак:
- обнаружен на протяжении одного или нескольких органов, которые не являются частью лимфатической области (группа лимфатических узлов, миндалин и близлежащей ткани, тимуса или селезенки) и могут находиться в лимфатических узлах вблизи этих органов; или
- находится в одном органе, который не является частью лимфатической области и распространился на органы или лимфатические узлы вдали от этого органа; или
- содержится в печени, костном мозге, цереброспинальной жидкости (CSF) или легких (кроме рака, который распространился на легкие из близлежащих районов).
Пациенты, инфицированные вирусом Эпштейна-Барра или чья СПИД-ассоциированная лимфома поражают костный мозг, имеют повышенный риск распространения рака в центральную нервную систему (ЦНС).
Периферическая / системная лимфома
Лимфома, которая начинается в лимфатической системе или в другом месте тела, кроме мозга, называется периферической / системной лимфомой. Он может распространяться по всему телу, в том числе в мозг или костный мозг. Он часто диагностируется на продвинутой стадии.
Первичная лимфома ЦНС
Первичная лимфома ЦНС начинается в центральной нервной системе (головной и спинной мозг). Он связан с вирусом Эпштейна-Барра. Лимфома, которая начинается где-то в теле и распространяется на центральную нервную систему, не является первичной лимфомой ЦНС.
Вирус иммунодефицита обладает высокой тропностью к лимфатической системе и иммунным клеткам организма. Размножение и репликация вируса происходит только внутри Т-лимфоцитов. При попадании инфекционного агента в кровоток, он проникает в лимфатические узлы и только затем распространяется по другим органам и тканям. Лимфоузлы представляют собой своеобразный барьер для ретровируса.
Их функция заключается в замедлении инфекционного процесса. Иммунные клетки, из которых состоит лимфатический узел, вырабатывают антитела и ферменты, уничтожающие вирус. Повышенная противовирусная активность клинически проявляется гиперплазией лимфоидной ткани и последующим увеличением узлов. Лимфоузлы при ВИЧ-инфекции увеличены на всех стадиях заболевания. По мере прогрессирования болезни иммунокомпетентных клеток становится меньше, и вирус свободно распространяется по всему организму.
Функции лимфатической системы и лимфообразование
Лимфатическая система представляет собой разветвленную сеть сосудов и лимфоидных скоплений — узлов. Она является своеобразным коллектором для возбудителей или биологическим фильтром, который защищает наш организм от инфекционных агентов.
Лимфатическая система имеет несколько функций:
- фильтрация и очищение тканевой жидкости от продуктов обмена и инфекционных агентов;
- выработка защитных иммуноглобулинов всех типов;
- удаление из лимфы отмирающих клеток организма и крупных белков.
Тканевая жидкость, проходя по лимфатическим узлам, очищается, а затем из неё образуется лимфа. Химический состав лимфы во многом схож с составом жидкости внутри тканей. В ней постоянно присутствуют лимфоциты и нейтрофилы, которые выполняют защитную функцию. При попадании инфекционного агента в лимфатический узел, лимфоидная ткань не даёт ему проникнуть в кровоток или близлежащие ткани. Иммунные клетки быстро обезвреживают патоген, тем самым предотвращая генерализацию инфекции.
Лимфатические узлы представляют собой скопления лимфоидной ткани, расположенные в определенных частях тела. Как правило, они расположены группами из нескольких узлов и образуют скопления — регионарные лимфоузлы. Собранная от органов лимфа течет к региональным узлам, а от них направляется крупным лимфатическим сосудам. Эти крупные коллекторы собирают лимфу со всех отделов тела и направляются в большие венозные сосуды грудной полости.
Лимфоидные скопления являются местом первичной локализации не только для инфекционных возбудителей. Изменения в размерах и консистенции узлов — один из признаков злокачественных новообразований. Все онкологические заболевания метастазируют лимфогенным путём. Это значит, что распространение раковых клеток по организму происходит посредством их перехода на ближайшие лимфоузлы. Здесь злокачественные клетки оседают, и начинается рост нового опухолевого клона.
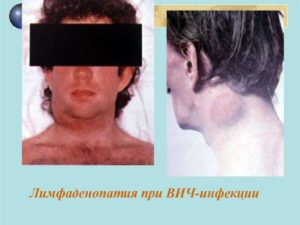
Лимфатические узлы при попадании ВИЧ в организм первыми сталкиваются с миллионами вирусных частиц. Они усиленно пытаются элиминировать их из крови и лимфы, что клинически проявляется острой воспалительной реакцией или гиперплазией лимфатического узла. Со временем лимфоузлы при наличии ВИЧ-инфекции и при СПИДе становятся большими и плотными. В клинической практике этот синдром является одним из ведущих критериев для постановки диагноза.
Лимфаденопатия при ВИЧ – что это такое
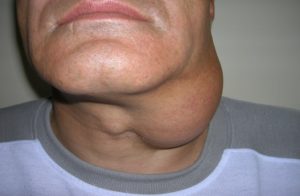
Клинический синдром, который характеризуется увеличением размеров лимфоузлов, называется лимфаденопатией. Лимфаденопатия — патологическое состояние, возникающее в ответ на вирусную инвазию и направленное на ограничение инфекционного очага.
Лимфаденопатия при ВИЧ является одним из ведущих симптомов болезней. Характерной особенностью лимфаденопатии у ВИЧ-инфицированных лиц становится гиперплазия множества групп узлов — генерализованная лимфаденопатия. Она, как правило, начинается с вовлечения в патологический процесс двух или трёх групп узлов, но по мере прогрессирования болезни гиперплазия распространяется на практически все лимфоузлы.
При наличии острой воспалительной реакции в лимфатической системе развивается лимфаденит. В отличие от лимфаденопатии лимфаденит характеризуется яркой клинической симптоматикой в виде болезненности и отечности тканей. Наличие воспаленных узлов может быть связано не только с ретровирусной инфекцией. Воспалительный процесс начинается в ответ на проникновение множества инфекционных агентов, поэтому наличие лимфаденита ещё не подразумевает положительный ВИЧ-статус.
Причины увеличения

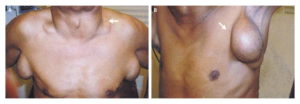
Первичное увеличение лимфоузлов при инвазии ВИЧ возникает у половины пациентов. Оно появляется через несколько месяцев после заражения на фоне абсолютного здоровья. Часто такое состояние путают с ОРВИ или гриппоподобным синдромом. При воспалении паховых узлов на начальной стадии может быть ошибочное подозрение на наличие скрытых инфекций, передающихся половым путём. По мере прогрессирования заболевания лимфоузлы начинают увеличиваться в диаметре, достигая при ВИЧ-инфекции до трех и более сантиметров.
Вторичная лимфаденопатия при ВИЧ-положительном статусе обусловлена снижением защитных свойств организма и проникновением новых инфекционных агентов, которые вызывают лимфаденит или лимфангит. Так, при респираторных инфекциях увеличатся в первую очередь шейные, подбородочные, затылочные, околоушные, подмышечные или над- и подключичные узлы. При возникновении инфекции урогенитального тракта начинают воспаляться группы лобковых, паховых и бедренных лимфоузлов.
Снижение иммунных свойств организма влияет и на противоопухолевую защиту. Это может приводить к онкологическим процессам. Для каждого онкологического заболевания существует своя группа метастазов, которые поражаются в 100% случаев.
Симптомы воспаления
Воспаление и болезненность лимфоузлов при ВИЧ — признак присоединения новой инфекционной патологии. Симптомы лимфаденита включают в себя местные проявления воспалительной реакции и общие признаки интоксикации.
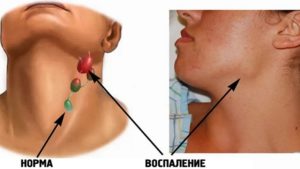
Локальная симптоматика лимфаденита представлена несколькими симптомами:
- резкая болезненность в области пораженного узла;
- увеличение в диаметре — размер лимфоузла может достигать 3 и более см;
- отечность и гиперемия кожных покровов и мягких тканей вокруг зоны воспаления;
- бугристая поверхность узла при пальпации, спаянность с подлежащими тканями.
Синдром общей интоксикации проявляется повышением температуры и общей слабостью. При большой концентрации токсинов в крови присоединяются головные и мышечные боли, нарушение сна и аппетита.
Болят ли лимфоузлы при ВИЧ
В лимфатических образованиях нет болевых рецепторов. Боль возникает в ответ на раздражение токсинами, образующимися во время жизнедеятельности возбудителей. Болят ли лимфоузлы при инфицировании ВИЧ, зависит от наличия воспаления. Если у пациента только лимфаденопатия, то болевой синдром отсутствует. Единственное, что беспокоит пациентов — сам факт наличия большого узла.
В редких случаях лимфоузлы при ВИЧ могут достигать чрезвычайно больших размеров и сдавливать расположенные рядом нервные стволы. В этом случае боль нарастает постепенно, в течение нескольких лет. Сначала наблюдается лёгкий дискомфорт и покалывание. На поздних стадиях сильное сдавление проявляется упорной стреляющей болью, иррадирующей по ходу нервного волокна. Болезненное состояние усиливается при движениях и не стихает в покое. Чтобы предупредить развитие такого грозного осложнения, при обнаружении увеличенного образования необходимо пройти полное обследование.
Лимфаденит отличается выраженными болями. Боль локализуется строго в проекции воспалённого узла и быстро прогрессирует, нарастая в течение нескольких суток. Характер болевого синдрома колеблется от слабовыраженных до сильных ноющих болей. Они усиливаются при надавливании на кожу над лимфоузлом или при пальпации самого узла.
Где и какие узлы воспаляются

Лимфаденопатия имеет диффузный характер и может локализоваться в любых местах. Какие лимфоузлы увеличиваются первыми при ВИЧ-инфекции, зависит от многих факторов. Значение имеет продолжительность заболевания и степень иммунодефицита.
На ранних стадиях у больных в патологический процесс вовлечено не более 3 или 4 групп лимфатических узлов. Наиболее часто в клинической практике наблюдается увеличение шейных узлов. Они расположены на передней поверхности шеи вдоль мышц. На втором месте по распространенности находятся подчелюстные или затылочные лимфоидные скопления. Гораздо реже могут воспаляться височные и околоушные лимфоузлы. Распространение лимфаденопатии происходит нисходящим путем. После головы и шеи поражаются подмышечные и околоключичные узлы, а затем в процесс вовлекаются лимфоузлы верхней конечности.
На лобке, в области паховых складок и промежности узлы воспаляются в 80% случаев. Сначала преимущественно поражается группа лобково-паховых лимфоузлов, затем процесс распространяется на область гениталий. На нижних конечностях лимфаденопатия проявляется на более поздних стадиях.
Виды диагностики
Предварительный диагноз устанавливается после физикального осмотра пациента. Врач пальпирует все группы лимфоузлов и оценивает их состояние. Учитывается болезненность, консистенция и подвижность узлов. Для лучшей визуализации назначают УЗ-исследование мягких тканей в области увеличенных узлов. Метод УЗИ позволяет точно определить их размеры и оценить состояние. Всем пациентам также показано проведение общеклинического и биохимического анализа крови для выявления симптомов воспалительной реакции.
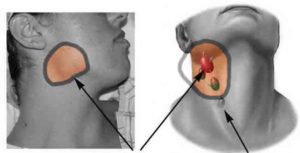
Диагностические мероприятия требуют проведения лабораторного обследования на ВИЧ и мазки на скрытые половые инфекции. Для женщин в список обязательных исследований включают онкоцитологический мазок, позволяющий исключить рак шейки матки. В некоторых случаях требуется проведение биопсии лимфатических узлов. Материал забирают тонкой пункционной иглой под зрительным контролем при помощи ультразвука. Для точного результата забор биоматериала осуществляется из нескольких пораженных узлов. Полученный материал исследуют под микроскопом для выявления аномальных (раковых клеток), воспаления или гиперплазии.
Лечение лимфоузлов при ВИЧ
Лимфаденопатия не имеет специфической фармакотерапии. Лечение подразумевает выявление и терапию этиологических факторов, послуживших причиной ее развития. При вторичных инфекциях подбирают схему антибиотикотерапии или противовирусные препараты. Для терапии лимфаденопатии, вызванной только вирусом иммунодефицита, назначают антиретровирусные медикаменты. При наличии болевого синдрома показана симптоматическая терапия: противовоспалительные и обезболивающие таблетки или мази. Выраженный положительный эффект оказывают курсы физиотерапии.
Читайте также:


