Наиболее частый исход первичного туберкулеза
1. Первичный туберкулез - заболевание, которое возникает:
1) после первого контакта с больным туберкулезом;
2) в связи с первым проникновением в организм вирулентных МБТ;
3) после завершения латентной туберкулезной инфекции и формирования микрокальцинатов;
4) в основном у невакцинированных БЦЖ детей первого года жизни;
5) в основном у вакцинированных БЦЖ детей первого года жизни.
2. Первичный туберкулез отличается от вторичного:
1) наклонностью к прогрессированию;
2) сниженной чувствительностью к туберкулину;
3) вовлечением в патологический процесс лимфатической системы;
4) наклонностью к формированию деструкции и бронхогенному распространению МБТ;
5) преимущественным поражением верхних отделов легких.
3. Удельный вес заболевших первичным туберкулезом среди впервые выявленных больных составляет:
4. У больных с неосложненным течением первичного туберкулеза чувствительность к туберкулину чаще:
5. При первичном туберкулезе параспецифические реакции нередко проявляются:
2) эпизодическим повышением температуры тела до субфебрильной;
5) психоэмоциональной лабильностью.
6. Особенностью туберкулезной интоксикации как формы первичного туберкулеза является:
1) малый объем специфических изменений;
2) локализация специфических изменений в периферических лимфатических узлах;
3) преобладание в клинической картине симптомов локального поражения;
4) частое наличие деструкции в зоне поражения;
5) частое развитие отрицательной анергии.
7. Туберкулезная интоксикация как клиническая форма туберкулеза обычно проявляется:
1) стойким повышением температуры тела до 38-38,5 °С;
2) одышкой и тахикардией;
3) постепенно усиливающейся головной болью;
4) различными функциональными расстройствами и микрополиаденопатией;
5) анорексией и дистрофией.
8. Длительность туберкулезной интоксикации как формы первичного туберкулеза редко превышает:
9. Установлено, что у больных с диагнозом туберкулезной интоксикации специфические изменения чаще поражают:
1) печень и селезенку;
2) внутригрудные лимфатические узлы;
5) внутренние половые органы.
10. При длительном течении туберкулезной интоксикации периферические лимфатические узлы:
1) чаще не изменены;
2) увеличены, мягкоэластической консистенции, безболезненные, иногда спаяны с кожей и подкожной клетчаткой;
3) увеличены, мягкоэластической консистенции, безболезненные, не спаяны с кожей и подкожной клетчаткой;
4) мелкие, плотной консистенции, безболезненные;
5) увеличены, с признаками периаденита.
11. Наиболее частой клинической формой первичного туберкулеза является:
1) первичный туберкулезный комплекс;
2) туберкулез внутригрудных лимфатических узлов;
3) туберкулезная интоксикация;
4) туберкулезный плеврит;
5) милиарный туберкулез.
12. Патологию тени корня легкого обычно выявляют у больных:
1) инфильтративным туберкулезом;
2) туберкулезом внутригрудных лимфатических узлов;
3) туберкулезной интоксикацией;
4) диссеминированным туберкулезом;
13. При туберкулезном бронхоадените поражены:
1) трахеобронхиальные лимфатические узлы;
14. Туморозную форму туберкулеза внутригрудньгх лимфатических узлов определяют в случае:
1) сочетания туберкулеза с опухолевым поражением;
2) наличия периаденита;
3) развития лимфогенной каверны;
4) значительного увеличения тени корня и достаточно четкой его наружной границы;
5) поражения всех групп внутригрудных лимфатических узлов.
15. Инфильтративную форму туберкулеза внутригрудных лимфатических узлов подтверждает обнаружение:
1) лимфогенной каверны;
2) туберкулезного поражения стенки бронха;
3) нодулобронхиального свища;
4) очаговой диссеминации;
5) размытой наружной границы тени корня легкого.
16. При малых формах туберкулеза внутригрудных лимфатических узлов обычно поражены:
1) 1-2 узла диаметром не более 15 мм;
2) 2-3 узла диаметром не более 20 мм;
3) не более 3 узлов диаметром не более 30 мм;
4) не более 2 узлов диаметром не более 30 мм;
5) 3-4 узла диаметром не более 15 мм.
17. Рентгенологически трудно отличить от пневмонии первую стадию:
1) туморозной формы бронхоаденита;
2) первичного туберкулезного комплекса;
3) туберкулезной интоксикации;
4) хронически текущего первичного туберкулеза;
5) инфильтративной формы бронхоаденита.
18. Наиболее частая локализация легочного компонента первичного туберкулезного комплекса:
1) хорошо вентилируемые сегменты обоих легких;
2) I сегмент правого легкого;
3) II сегмент правого легкого;
4) VI сегмент правого или левого легкого;
5) I-II сегменты левого легкого.
19. При первичном туберкулезном комплексе симптом биполярности чаще выявляют в фазе:
20. В исходе неосложненного первичного туберкулезного комплекса формируются:
1) очаг Гона и кальцинаты;
2) очаг Ашоффа-Пуля и кальцинаты;
3) очаг Гона, очаги Симона и кальцинаты;
4) очаг Абрикосова и кальцинаты;
5) очаги Симона и кальцинаты.
21. Неосложненное течение первичного туберкулеза у детей наблюдается:
1) в большинстве случаев;
22. Угроза развития первичной легочной каверны возникает при осложненном течении:
1) туберкулезного бронхоаденита;
2) туберкулеза внутригрудных лимфатических узлов паратрахеальной группы;
3) туберкулеза бифуркационных внутригрудных лимфатических узлов;
4) первичного туберкулезного комплекса;
5) реинфекционного первичного туберкулеза.
23. Наиболее опасное для жизни больного осложнение первичного туберкулеза:
3) нодулобронхиальный свищ;
4) лимфогенная и бронхогенная диссеминация;
24. Наиболее частое осложнение первичного туберкулеза:
1) легочное кровотечение;
2) спонтанный пневмоторакс;
4) легочно-сердечная недостаточность;
25. Реинфекционному первичному туберкулезу предшествует:
1) клиническое излечение;
2) анатомическое излечение;
3) биологическое излечение;
4) гиперсенсибилизация организма;
5) эндогенная реактивация.
26. Наиболее частый вариант излечения первичных очагов:
27. Явные признаки кальцинации в первичных туберкулезных очагах обычно обнаруживают, когда с момента их образования прошло:
5) не менее 12 мес.
28. Хронически текущий первичный туберкулез характеризуется:
1) наличием внелегочных поражений;
2) медленным обратным развитием;
3) волнообразным и неуклонно прогрессирующим течением;
4) преобладанием продуктивной тканевой реакции;
5) инапперцептным течением.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Исход всех вариантов первичного туберкулеза в большой степени зависит от своевременно начатого и рационально проводимого лечения. В основе его лежит применение различных туберкулостатических препаратов, выбор и сочетание которых определяются характером процесса, лекарственной чувствительностью микобактерий и переносимостью химио-препаратов больными. Следует иметь в виду, что при повышенной чувствительности организма у больных первичным туберкулезом сравнительно часто возникают побочные реакции. В связи с этим у них приходится одновременно назначать различные десенсибилизирующие, противовоспалительные, стимулирующие препараты, витамины и проводить такое лечение в условиях длительного санаторно-гигиенического и диетического режима. С целью десенсибилизации у части больных может быть использована туберкулинотерапия. В последнее время мы наблюдали успех от присоединения к химиопрепаратам преднизолона. Тонизирующий эффект на организм больных оказывают повторные гемотрансфузии (по 100— 150 мл крови).
В настоящее время при применении такой комплексной терапии можно во многих случаях не только предупредить прогрессирование и летальный исход болезни, но и достигнуть полного ее излеБольшие затруднения возникают при лечении больных Хроническими формами процесса, при которых даже с помощью всех указанных лечебных мероприятий далеко не всегда удается получить непосредственный лечебный эффект и предупредить прогрессирование болезни. Тогда может встать вопрос об оперативном удалении крупных и изолированных не только периферических, но и внутригрудных лимфатических узлов, особенно если они вызывают сдавление нервов, сосудов, ателектаз легкого, пенетрируют в крупные бронхи, сопровождаются свищами, флегмонами, вызывают образование массивного ограниченного пневмосклероза. В таких случаях хирургическое вмешательство в сочетании с этиотропной и патогенетической терапией часто дает благоприятные результаты. Об этом свидетельствует накопившийся за последнее время опыт оперативного удаления крупных наружных и внутригрудных лимфатических узлов. Иногда в таких случаях ганглиоэктомию приходится сочетать с одновременной резекцией части или даже всего легкого, пораженного в результате рубцового стеноза крупных бронхов или хронических бронхонодулярных свищей.
Накопленные в нашей клинике наблюдения подтверждают целесообразность и эффективность такого метода лечения, который был применен за последние 3 года у 30 больных (24 женщины и 6 мужчин); 6 из них были в возрасте до 20 лет, 12 — от 20 до 29 лет и столько же — от 30 лет и старше. У подавляющего большинства больных начало процесса относилось к детскому и подростковому возрасту, и болезнь протекала у них хронически, не уступая действию туберкулостатических препаратов. Большей частью бронхоаденит был изолированным, реже при этом обнаруживались те или иные изменения в легких.
Больной С. в 1951 г. в возрасте 10 лет перенес правосторонний экссудативный плеврит, после чего длительно отмечался сухой кашель. В 1966 г. больной, которому в то время исполнилось 25 лет, стал жаловаться на одышку, кашель, периодические приступы удушья. Эти симптомы наблюдались и при поступлении в клинику туберкулеза ЦОЛИУ врачей в 1969 г. В мокроте микобактерии не были обнаружены, гемограмма и РОЭ — в пределах нормы. При бронхоскопии патологических изменений не выявлено. Рентгенологически в верхней доле правого легкого определялись очаг Гона, небольшой обызвествленный очажок, а также крупные казеозные паратрахеальные и бифуркационные лимфатические узлы с элементами кальцинации. Произведена ганглиоэктомия с полной резекцией капсулы лимфатических узлов. При их гистологическом исследовании обнаружены обызвествленные казеозные массы, а в капсуле — скопление лейкоцитов и гигантских клеток типа инородных тел.
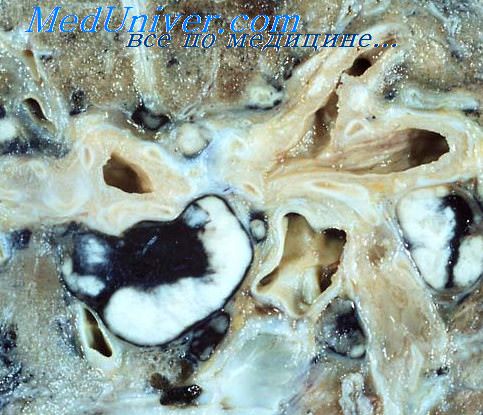
При массивном адгезионном плеврите приходится прибегать к декортикации, а при слипчивом перикардите — к кардиолизу. При обширных спаечных процессах в брюшной полости на почве слипчивого перитонита развивается нередко кишечная непроходимость, по поводу которой приходится прибегать к лапаротомии и рассечению сращений. При рецидивах пластического перитонита иногда повторно осуществляют эта операции, но, к сожалению, они не всегда приводят к излечению.
Большая роль в профилактике возникновения и развития прогрессирующих, распространенных и инвалидизирующих форм первичного туберкулеза у взрослых принадлежит вакцинации и ревакцинации БЦЖ. Значение этого мероприятия подтверждается многочисленными наблюдениями, согласно которым вакцинация БЦЖ на 75—80% снижает риск заболевания туберкулезом. При длительном наблюдении за воспитанниками нахимовских и суворовских училищ установлено, что вакцинированные БЦЖ заболевают туберкулезом в 5—6 раз реже, чем непривитые. Подобную закономерность установил Е. Б. Меве (1959) у лиц в возрасте 20—22 лет, уроженцев одних и тех же районов страны. Среди неинфицированных и невакцинированных различные формы первичного туберкулеза в течение года развились у 5%, а среди привитых — только у 1 %. О высокой эффективности профилактической вакцинации свидетельствуют материалы И. Е. Кочновой и соавт. (1972), отражающие наблюдения над большой группой студентов в Москве. Демонстративны в этом отношении и данные, касающиеся более 200 млн. привитых во всех странах мира за период 1956—1959 гг.
Смертность от туберкулеза среди них оказалась на 80% ниже, чем среди непривитых, а частота туберкулезного менингита — соответственно на 93%.
Важное значение имеет химиопрофилактика первичного туберкулеза. С этой целью длительно (до 2—3 лет) в виде периодических циклов сроком 2—3 мес назначают обычно тубазид лицам с недавно наступившим виражом туберкулиновых реакций даже без клинически выраженных общих и местных признаков заболевания. С успехом пользуются этим методом и у неинфицированных, имеющих тесный контакт с бацилловы-делителями. Так, Е. Г. Мазина (1967) установила, что при вираже туберкулиновых реакций у детей и подростков, леченных фтивазидом и ПАСК, в 5,5 раз реже, чем у нелеченых, развивается хроническая туберкулезная интоксикация, а в условиях контакта с бацилловыделителями в 5—6 раз реже возникают локальные формы процесса.
По данным Lotte, Rouillon (1960), среди лиц, перенесших первичную инфекцию в возрасте 10—24 лет и не подвергавшихся химиопрофилактике, заболеваемость туберкулезом в течение 4—5 лет составила 13%, а среди пользовавшихся ею — 2%. Ю. Л. Гамперис (1973) установил, что в Литовской ССР за 1961—1971 гг. заболеваемость контактов, подвергшихся химиопрофилактике, уменьшилась более чем в 20 раз и в настоящее время не превышает уровня заболеваемости туберкулезом всего населения республики.
Как показали материалы Французского национального института медицинских и гигиенических исследований, полученные в 5 крупных центрах страны на протяжении 1959—1969 гг., защитное действие изониазида, примененного у 2970 человек с туберкулиновым виражом, составило в среднем 64%. У детей 5—9 лет оно равнялось 57%, в 10—14 лет— 59%, а в возрасте 15—24 лет — 68%.
Однако химиопрофилактика в современной эпидемиологической ситуации не может заменить вакцинацию БЦЖ. И то, и другое мероприятие следует сочетать в определенной последовательности: сначала у неинфицированного должен быть достигнут нестерильный иммунитет посредством вакцинации БЦЖ, а затем, но не ранее чем через 2 мес после аллергической перестройки организма, при соответствующих показаниях следует приступить к химиопрофилактике. Ее характер и длительность должны быть индивидуализированы в каждом отдельном случае.
В генезе осложнений главная роль принадлежит лимфогематогенному и бронхогенному распространению инфекции, поэтому они могут развиться при любой форме первичного туберкулеза. Наиболее часто возникают следующие осложнения:
· туберкулез бронхов, бронхо-железистый свищ, бронхогенная диссеминация;
· бронхолегочные поражения (долевые, сегментарные процессы);
· лимфогематогенная диссеминация, туберкулезный менингит;
· хронически текущий первичный туберкулез.
Туберкулез бронхов развивается вследствие перехода воспалительного процесса с лимфатического узла на стенку прилежащего бронха. Распространение инфекции может идти периваскулярным или перибронхиальным путем. Чаще всего поражаются сегментарные или более крупные бронхи. Выделяют инфильтративную, язвенную и фистулезнуюформы туберкулеза бронхов.
Туберкулез бронхов может протекать бессимптомно, но обычно возникает сухой кашель или кашель со скудной вязкой мокротой, симптомы интоксикации. Реже наблюдаются одышка, боли в грудной клетке, кровохарканье.
Для диагностики туберкулеза бронхов следует выполнить бронхоскопическое исследование. При этом для инфильтративной формы туберкулеза бронхов характерно наличие ограниченного участка инфильтрации и гиперемии слизистой оболочки без дифференциации хрящевого рисунка в этом месте. Просвет бронхов сохранен, отмечается набухание бронхиальной стенки.
При язвенной форме туберкулеза бронхов отмечается разрастание грануляций, при удалении которых выявляется язвенная поверхность,
Если происходит разрушение стенки бронха, то развивается фистулезная форма туберкулеза бронха. При этом возникает бронхо-железистый свищ,иказеозные массы из лимфатического узла попадают в бронх. При бронхоскопии в месте поражения можно увидеть отек, утолщение и гипертрофию слизистой бронха, при надавливании на фистульное отверстие из свища выделяются беловатые казеозные массы. Во время кашля эти казеозные массы могут попасть в другие бронхи и через них – в легочную ткань, в которой возникают участки свежего туберкулезного воспаления. Этот процесс называется бронхогенная диссеминация, то есть распространение туберкулезной инфекции через бронхи.
Ателектаз развивается в результате закрытия просвета бронха, что происходит из-за его туберкулезного поражения с отеком, гипертрофией и рубцовой деформацией стенки. Ателектаз также может возникнуть при сдавлении бронха снаружи увеличенными лимфатическими узлами. Рентгенологически определяется уменьшение доли или сегмента легкого в объеме, их однородное затемнение с четкими втянутыми контурами. Прилежащие к ателектазу органы (диафрагма, средостение, корень легкого) смещаются в сторону поражения. Если продолжительность ателектаза будет более 1,5-2 месяцев, то после восстановления бронхиальной проходимости полного расправления легкого может не произойти из-за развития фиброзных изменений.
Бронхолегочное поражение возникает в том случае, если в зону ателектаза или гиповентиляции легочной ткани проникает инфекция (туберкулезная или неспецифическая). Клиническая картина разнообразная – от полного отсутствия симптомов до выраженных явлений интоксикации, кашля, одышки. На фоне противотуберкулезной терапии возможно полное рассасывание изменений и восстановление функции легочной ткани. Длительное существование бронхолегочных поражений приводит к развитию пневмосклероза, бронхоэктазов, очагов кальцинации.
Лимфогематогенная диссеминация происходит при попадании туберкулезных микобактерий в кровь из сосудов в зоне легочного поражения и/или с током лимфы из пораженных лимфатических узлов. МБТ проникают в правые отделы сердца и в легочную артерию, вызывая обсеменение всей поверхности легких с развитием множественных очагов туберкулезного воспаления. На рентгенограмме это проявляется синдромом диссеминации на фоне усиления легочного рисунка и наличия увеличенных внутригрудных лимфатических узлов. Иногда острая гематогенная диссеминация сопровождается развитием мелких, с просяное зерно, туберкулезных бугорков во всех внутренних органах, что характерно для милиарного туберкулеза. На рентгенограмме при этом определяется синдром диссеминации с размером очагов 1-2 мм. Клинические проявления милиарного туберкулеза не ограничиваются только поражением легких, туберкулезные микобактерии попадают в костно-суставной аппарат, почки, селезенку, глаза и другие органы. Следствием острой гематогенной диссеминации туберкулезной инфекции является поражение мозговых оболочек, или туберкулезный менингит – тяжелейшее осложнение первичного туберкулеза, которое при несвоевременной диагностике часто заканчивается смертью.
Плеврит – поражение плевры, которое иногда называют четвертым компонентом первичного туберкулезного комплекса. Плеврит считается осложнением первичного туберкулеза тогда, когда на рентгенограмме, помимо жидкости в плевральной полости, определяется картина первичного комплекса или туберкулеза внутригрудных лимфатических узлов. Если же изменения в легочной ткани или во внутригрудных лимфоузлах отсутствуют, то плеврит рассматривают как самостоятельную форму туберкулеза. При поздно начатом лечении возможно осумкование жидкости или развитие выраженных фиброзных наложений и обызвествления плевры.
Первичная туберкулезная каверна формируется при расплавлении казеозных масс первичного аффекта и выделении их через дренирующий бронх. Часто наличие деструкции выявляется только при рентгенотомографическом исследовании. В случае прогрессирования туберкулезного процесса полость распада может стать источником бронхогенного обсеменения. При полноценном лечении полость заживает с образованием рубца или плотного очага.
Казеозная пневмония развивается при неблагоприятном течении первичного туберкулеза. Казеозная пневмония начинается остро и характеризуется общим тяжелым состоянием, ознобом, фебрильной температурой, влажными хрипами в легких. Рентгенологически определяется обширное поражение легкого (вся доля или несколько сегментов), наличие множественных полостей распада и участков бронхогенного обсеменения. Казеозная пневмония может привести к летальному исходу в течение 6-8 недель. Раннее назначение специфической противотуберкулезной терапии приводит к частичной инволюции процесса, формированию фиброзных изменений, кальцинатов, туберкулезных каверн, участков буллезной эмфиземы. Одним из исходов казеозной пневмонии является ее переход в фиброзно-кавернозный туберкулез легких.
Хронически текущий первичный туберкулез возникает принеэффективном лечении или при отсутствии лечения свежих форм первичного туберкулеза. Формированию хронического первичного туберкулеза способствуют сопутствующие заболевания, перестройка эндокринного аппарата в подростковом возрасте, стрессовые ситуации, длительная экзогенная суперинфекция. Основное поражение локализуется во внутригрудных лимфатических узлах. Течение процесса волнообразное, распространение инфекции происходит по бронхам и лимфогематогенным путем. В результате могут поражаться другие группы лимфоузлов (периферические, мезентериальные), серозные оболочки, внутренние органы (позвоночник, почки, половые органы, глаза и др.).
Вопросы для самоконтроля
1. При каких условиях развивается первичный туберкулез?
2. Какие клинические формы относят к первичному туберкулезу?
3. Из каких компонентов состоит первичный туберкулезный комплекс?
4. На какие клинические формы разделяется туберкулез внутригрудных лимфатических узлов?
5. Что такое очаг Гона?
6. Каковы осложнения первичного туберкулеза?
7. В результате чего развивается ателектаз легкого при первичном туберкулезе?
8. Каков механизм развития бронхо-легочного свища при первичном туберкулезе?
9.При каких условиях возникает хронически текущий первичный туберкулез?
Не нашли то, что искали? Воспользуйтесь поиском:
Инструкция: Выберите один правильный вариант ответов
1. Ученый, открывший возбудитель туберкулеза:
4) Р. Кох;
4. Первый противотуберкулезный диспансер был открыт:
5. Какая туберкулиновая проба получила всеобщее признание в современных условиях:
6. Какие льготы получили больные туберкулезом в соответствии с постановлением Правительства РФ:
7. Схема государственной борьбы с туберкулезом включает все, кроме:
2) охрана материнства и детства;
8. Ученый, открывший Х-лучи, дающие возможность объективной диагностики туберкулеза внутренних органов и костей:
9. Ученый, открывший стрептомицин:
10. Возбудителем туберкулеза является:
11. Ученые, создавшие вакцину БУЖ:
12. Заболеваемость туберкулезом наиболее высока:
13. Эпидемическая ситуация по туберкулезу характеризуется показателями, кроме:
2) числа рентгенопозитивных;
14. Причины смертности от туберкулеза:
4) прогрессирование туберкулеза, нетуберкулезных заболеваний и
внешние причины;
15. Путь заражения туберкулезом - все, кроме:
16. Источник заражения человека туберкулезом - все:
17. Для несвоевременно выявленного туберкулеза типично:
3) обнаружение полости распада и бактериовыделения;
18. Наиболее высока заболеваемость туберкулезом:
19. О наличие туберкулеза свидетельствует все, кроме:
5) обнаружение в мокроте эозинофилов и спиралей Куршмана.
20. Распространенность туберкулеза- это:
3) число больных активным туберкулезом на 100 тыс. населения на
конец года;
21. Показатель заболеваемости туберкулезом- это:
5) число впервые выявленных больных туберкулезом на 100 тыс. населения.
22. Показатель смертности от туберкулеза- это:
1) число умерших на 100 тыс. населения на конец года;
23. К первичному туберкулезу легких относится все, кроме:
3) очаговый туберкулез легких;
24. Для патогенеза первичного туберкулеза характерно:
25. К исходам первичного туберкулеза относится:
5) кальцинаты в лимфатических узлах и очаги Гона в легких.
26. Ранней формой первичного туберкулеза считается:
4) туберкулезная интоксикация;
27. Для первичного туберкулеза типично:
28. К параспецифическим реакциям относится:
29. Морфология параспецифических реакций:
3) лимфоидные и лимфогистиоцитарные узелки с макрофагальной
инфильтрацией
30. При туберкулезе ВГЛУ наиболее типично поражение:
1) бронхопульмональных, трахеобронхиальных, паратрахеальных лимфатических узлов;
31. Выделяют формы туберкулеза внутригрудных лимфатических узлов:
32. Типичные клинические признаки при инфильтративном бронхоадените:
4) интоксикационный синдром и сухой кашель;
33. Симптом укорочения перкуторного звука ниже первого грудного позвонка- это:
1) симптом Кораньи;
34. Название очага при исходе первичного туберкулезного комплекса:
35. Диагноз туберкулезной интоксикации у детей и подростков ставится в первую очередь на основании:
36. Туберкулез внутригрудных лимфатических узлов осложняется:
1) бронхолимфатическим свищем;
37. Множественные полиморфные по размерам и по интенсивности очаги характерны:
2) подострого диссеминированного туберкулеза легких;
38. Кальцинация в зоне множественных полиморфных по
плотности и размерам очагов и плевроапикальные наложения характерны:
1) для хронического диссеминированного туберкулеза легких;
39. Генерализованный процесс- это:
3) милиарный туберкулез с множественной локализацией;
40. Для милиарного туберкулеза легких типично распространение:
2) гематогенное с поражением капиллярной системы легких;
41. Диссеминированный туберкулез легких вызывает:
а) туберкулез гортани;
42. Клинические варианты течения милиарного туберкулеза легких:
43. Диссеминированный туберкулез легких может протекать:
6) верно 1, 2, 3, 4.
44. Большое количество плотных кальцинированных очагов в обоих легких на фоне диффузного фиброза характерно:
5) хронического диссеминированного туберкулеза легких.
45. Милиарный туберкулез легких чаше осложняется:
2) менингитом и менингоэнцифалитом
46. Наибольшая летальность при диссеминированном туберкулезе легких отмечается:
1) при милиарной форме с множественной локализацией;
47. Дифференциальную диагностику острого диссеминированного туберкулеза легких проводят:
5) со всем выше перечисленным.
48. Туберкулез с наличием множества очагов в легких и других органах называется:
49. Ранней формой вторичного туберкулеза легких является:
2) очаговый туберкулез легких;
50. Туберкулез, развивающийся у человека, имеющего кальцинаты в корнях легких, называют:
51. Очаг в рентгенологическом понятии - это тень размером:
52. К своевременно выявленной форме туберкулеза относится:
3) очаговый туберкулез легких;
53. Под очаговым туберкулезом легких понимают наличие:
4) группы очагов размером не более 1 см в диаметре с локализацией в верхушке одного или (реже) обоих
легких.
54. Очаговый туберкулез выявляется:
3) на основе флюорографического обследования;
55. Дифференциальную диагностику очагового туберкулеза легких проводят с заболеванием:
56. Рентгенологическая картина фиброзно-очагового туберкулеза характеризуется наличием:
1) очагов повышенной интенсивности с четкими контурами на фоне пневмосклеротических изменений в области верхушки легкого;
57. При очаговом туберкулезе легких в фазе инфильтрации можно прослушать:
3) единичные мелкопузырчатые хрипы после покашливания;
58. При очаговом туберкулезе в фазе рубцевания и кальцинации возможны аускультативные изменения в виде:
4) единичных сухих хрипов на фоне жесткого дыхания;
59. Об активности очагового туберкулеза легких свидетельствует:
5) все перечисленное вместе.
60. Наиболее частый исход очаговой формы туберкулеза
легких:
4) ограниченный участок пневмофиброза с единичными плотными
очагами;
61. Исход очагового туберкулеза легких при его прогрессирующем течении:
5) переход в инфильтративный туберкулез легких.
62. Открыл возбудителя туберкулеза: туберкулезную бациллу
| Название | Исторический очерк Туберкулезный горб обнаружен у человека, который жил во времена |
| Анкор | Тесты фтизиатрия.doc |
| Дата | 29.01.2017 |
| Размер | 388.5 Kb. |
| Формат файла |  |
| Имя файла | Тесты фтизиатрия.doc |
| Тип | Глава #1000 |
| страница | 3 из 9 |
| Подборка по базе: Система обнаружения угроз.pptx, SODERZhANIE Горбунова Расчет.doc, 1Заикина В.И. Экспертиза меда и способы обнаружения его фальсифи, Растения. очерк эволюцииpptx — копия.pptx, курсовая ДОШКОЛЬНАЯ ПЕДАГОГИКА Горбунова ОН.doc, ТОС ГОРБАЧИ.docx, PRK1 Горбач.docx, PRK1 Горбач.docx, Сравнительно- исторический метод в языкознании..docx, Краткий очерк истории методов обучения рисованию.doc
Глава 7. Классификация 1. Правильной формулировкой диагноза является: 2) инфильтративный туберкулез с распадом, МБТ+; 3) туберкулез левого легкого в фазе распада, МБТ+; 4) пневмония туберкулезной этиологии верхней доли левого легкого в фазе уплотнения, МБТ- ; 5) единичная туберкулема нижней доли правого легкого, МБТ-. 2. Правильной формулировкой диагноза является: 1) кавернозный туберкулез II сегмента правого легкого в фазе инфильтрации, МБТ- ; 2) туберкулема с распадом, МБТ+; 3) туберкулез левого легкого в фазе распада, МБТ+; 4) туберкулезная пневмония доли левого легкого в фазе распада, МБТ+, кровохарканье; 5) конгломерат очагов в нижней доли правого легкого, МБТ-. 3. Согласно Международной клинической классификации болезней выделяют: 1) туберкулез легких и плевры, туберкулез костей и суставов, туберкулез нервной системы, туберкулез половых органов; 2) туберкулез органов дыхания, туберкулез нервной системы, туберкулез других органов и систем, милиарный туберкулез; 3) туберкулез органов дыхания, туберкулез костей и суставов, мочеполовой туберкулез, милиарный туберкулез; 4) туберкулез легких и лимфатических узлов, туберкулезный плеврит, туберкулезный менингит, туберкулез мочеполовой системы; 5) туберкулез легких, первичный туберкулез, вторичный туберкулез, диссеминированный туберкулез, абдоминальный туберкулез. 4. Формулировка клинического диагноза туберкулеза отражает: 1) метод выявления туберкулеза и функциональных нарушений в связи с заболеванием туберкулезом; 2) давность заболевания и распространенности туберкулезного процесса; 3) возраст больного и рентгенологическую характеристику туберкулезного процесса; 4) чувствительность к туберкулину и выраженность туберкулезной интоксикации; 5) клиническую форму и фазу туберкулезного процесса. 5. В Международной классификации болезней словесные формулировки диагнозов преобразованы: 1) в математические формулы; 2) в компьютерные символы; 3) в цифровые шифры; 4) в буквенно-цифровые коды; 5) в условные обозначения. Глава 8. Первичный туберкулез 1. Первичный туберкулез - заболевание, которое возникает: 1) после первого контакта с больным туберкулезом; 3) после завершения латентной туберкулезной инфекции и формирования микрокальцинатов; 4) в основном у невакцинированных БЦЖ детей первого года жизни; 5) в основном у вакцинированных БЦЖ детей первого года жизни. 2. Первичный туберкулез отличается от вторичного: 1) наклонностью к прогрессированию; 2) сниженной чувствительностью к туберкулину; 3) вовлечением в патологический процесс лимфатической системы; 4) наклонностью к формированию деструкции и бронхогенному распространению МБТ; 5) преимущественным поражением верхних отделов легких. 3. Удельный вес заболевших первичным туберкулезом среди впервые выявленных больных составляет: 4. У больных с неосложненным течением первичного туберкулеза чувствительность к туберкулину чаще: 5. При первичном туберкулезе параспецифические реакции нередко проявляются: 2) эпизодическим повышением температуры тела до субфебрильной; 5) психоэмоциональной лабильностью. 6. Особенностью туберкулезной интоксикации как формы первичного туберкулеза является: 1) малый объем специфических изменений; 2) локализация специфических изменений в периферических лимфатических узлах; 3) преобладание в клинической картине симптомов локального поражения; 4) частое наличие деструкции в зоне поражения; 5) частое развитие отрицательной анергии. 7. Туберкулезная интоксикация как клиническая форма туберкулеза обычно проявляется: 1) стойким повышением температуры тела до 38-38,5 °С; 2) одышкой и тахикардией; 3) постепенно усиливающейся головной болью; 4) различными функциональными расстройствами и микрополиаденопатией; 5) анорексией и дистрофией. 8. Длительность туберкулезной интоксикации как формы первичного туберкулеза редко превышает: 9. Установлено, что у больных с диагнозом туберкулезной интоксикации специфические изменения чаще поражают: 1) печень и селезенку; 2) внутригрудные лимфатические узлы; 5) внутренние половые органы. 10. При длительном течении туберкулезной интоксикации периферические лимфатические узлы: 1) чаще не изменены; 2) увеличены, мягкоэластической консистенции, безболезненные, иногда спаяны с кожей и подкожной клетчаткой; 3) увеличены, мягкоэластической консистенции, безболезненные, не спаяны с кожей и подкожной клетчаткой; 5) увеличены, с признаками периаденита. 11. Наиболее частой клинической формой первичного туберкулеза является: 1) первичный туберкулезный комплекс; 2) туберкулез внутригрудных лимфатических узлов; 3) туберкулезная интоксикация; 4) туберкулезный плеврит; 5) милиарный туберкулез. 12. Патологию тени корня легкого обычно выявляют у больных: 1) инфильтративным туберкулезом; 2) туберкулезом внутригрудных лимфатических узлов; 3) туберкулезной интоксикацией; 4) диссеминированным туберкулезом; 13. При туберкулезном бронхоадените поражены: 1) трахеобронхиальные лимфатические узлы; 14. Туморозную форму туберкулеза внутригрудньгх лимфатических узлов определяют в случае: 1) сочетания туберкулеза с опухолевым поражением; 2) наличия периаденита; 3) развития лимфогенной каверны; 4) значительного увеличения тени корня и достаточно четкой его наружной границы; 5) поражения всех групп внутригрудных лимфатических узлов. 15. Инфильтративную форму туберкулеза внутригрудных лимфатических узлов подтверждает обнаружение: 1) лимфогенной каверны; 2) туберкулезного поражения стенки бронха; 3) нодулобронхиального свища; 4) очаговой диссеминации; 5) размытой наружной границы тени корня легкого. 16. При малых формах туберкулеза внутригрудных лимфатических узлов обычно поражены: 1) 1-2 узла диаметром не более 15 мм; 2) 2-3 узла диаметром не более 20 мм; 3) не более 3 узлов диаметром не более 30 мм; 4) не более 2 узлов диаметром не более 30 мм; 5) 3-4 узла диаметром не более 15 мм. 17. Рентгенологически трудно отличить от пневмонии первую стадию: 1) туморозной формы бронхоаденита; 2) первичного туберкулезного комплекса; 3) туберкулезной интоксикации; 4) хронически текущего первичного туберкулеза; 5) инфильтративной формы бронхоаденита. 18. Наиболее частая локализация легочного компонента первичного туберкулезного комплекса: 1) хорошо вентилируемые сегменты обоих легких; 2) I сегмент правого легкого; 3) II сегмент правого легкого; 4) VI сегмент правого или левого легкого; 5) I-II сегменты левого легкого. 19. При первичном туберкулезном комплексе симптом биполярности чаще выявляют в фазе: 20. В исходе неосложненного первичного туберкулезного комплекса формируются: 1) очаг Гона и кальцинаты; 2) очаг Ашоффа-Пуля и кальцинаты; 4) очаг Абрикосова и кальцинаты; 5) очаги Симона и кальцинаты. 21. Неосложненное течение первичного туберкулеза у детей наблюдается: 1) в большинстве случаев; 22. Угроза развития первичной легочной каверны возникает при осложненном течении: 1) туберкулезного бронхоаденита; 2) туберкулеза внутригрудных лимфатических узлов паратрахеальной группы; 3) туберкулеза бифуркационных внутригрудных лимфатических узлов; 4) первичного туберкулезного комплекса; 5) реинфекционного первичного туберкулеза. 23. Наиболее опасное для жизни больного осложнение первичного туберкулеза: 3) нодулобронхиальный свищ; 4) лимфогенная и бронхогенная диссеминация; 24. Наиболее частое осложнение первичного туберкулеза: 1) легочное кровотечение; 2) спонтанный пневмоторакс; 4) легочно-сердечная недостаточность; 25. Реинфекционному первичному туберкулезу предшествует: 1) клиническое излечение; 2) анатомическое излечение; 3) биологическое излечение; 4) гиперсенсибилизация организма; 5) эндогенная реактивация. 26. Наиболее частый вариант излечения первичных очагов: 27. Явные признаки кальцинации в первичных туберкулезных очагах обычно обнаруживают, когда с момента их образования прошло: 5) не менее 12 мес. 28. Хронически текущий первичный туберкулез характеризуется: 1) наличием внелегочных поражений; 2) медленным обратным развитием; 3) волнообразным и неуклонно прогрессирующим течением; 4) преобладанием продуктивной тканевой реакции; 5) инапперцептным течением. Глава 9. Диссеминированный туберкулез легких 1. Удельный вес больных диссеминированным туберкулезом среди впервые выявленных составляет около: 2. Диссеминированный туберкулез отличается от неосложненного первичного туберкулеза: 1) хроническим течением; 3) субплевральной локализацией очагов; 4) формированием внелегочных очагов поражения; 5) биологическим излечением на фоне лечения. 3. Диссеминированный туберкулез отличается от вторичного туберкулеза: 1) преимущественно бронхогенным распространением МБТ; 2) расположением очагов в верхних отделах легких; 3) субплевральной локализацией очагов; 4) преимущественно гематогенным распространением МБТ; 5) клиническим излечением на фоне лечения. 4. Фактор, исключающий развитие диссеминированного туберкулеза легких: 2) биологическая изменчивость МБТ; 3) положительная анергия; 4) внелегочная локализация источника диссеминации; 5) экзогенная суперинфекция. 5. Для развития диссеминированного туберкулеза особое значение имеет: 6. При гематогенной диссеминации источником МБТ чаще бывает: 1) неравномерно обызвествленный внутригрудной лимфатический узел; 2) туберкулема с включениями солей кальция; 3) внелегочный осумкованный казеозный очаг; 4) свежая каверна; 5) фиброзная каверна. 7. При диссеминированном туберкулезе основной путь распространения 8. При диссеминированном туберкулезе чаще поражаются: 1) почки и мочеточники; 2) матка и маточные трубы; 4) сетчатка глаза и мягкая мозговая оболочка; 9. Диссеминированный туберкулез представляет особенно высокую опасность для жизни при поражении: 5) мягкой мозговой оболочки. 10. При туберкулезе типичный морфологический признак очагов диссеминации: 1) верхнедолевая локализация; 2) ранняя инкапсуляция; 3) интерстициальное расположение; 4) выраженная инфильтрация вокруг очагов; 5) неоднородность структуры. 11. Двусторонняя симметричная очаговая диссеминация в легких возникает при распространении МБТ: 1) контактным путем; 2) гематогенным путем; 3) лимфогенным путем; 4) бронхогенным путем; 5) спутогенным путем. 12. Двусторонняя асимметричная очаговая диссеминация в легких возникает при распространении МБТ: 1) контактным путем; 2) гематогенным путем; 3) лимфогенным путем; 4) бронхогенным путем; 5) спутогенным путем. 13. Поражение одного легкого множественными очагами возникает при распространении МБТ: 1) контактным путем; 2) гематогенным путем; 3) лимфогенным путем; 4) бронхогенным путем; 5) спутогенным путем. 14. Преимущественное расположение очагов в прикорневой зоне возникает при распространении МБТ: 1) контактным путем; 2) гематогенным путем; 3) лимфогенным путем; 4) бронхогенным путем; 5) спутогенным путем. 15. Двусторонняя нижнедолевая диссеминация в легких возникает при распространении МБТ: 1) контактным путем; 2) гематогенным путем; 3) лимфогенным путем; 4) бронхогенным путем; 5) перибронхогенным путем. 16. Среди форм диссеминированного туберкулеза наибольшую эпидемическую опасность представляет: 17. Штампованные каверны - типичный признак: 1) легочной формы милиарного туберкулеза; 2) хронической формы диссеминированного туберкулеза; 3) подострой формы диссеминированного туберкулеза; 4) тифоидной формы диссеминированного туберкулеза; 5) острого диссеминированного туберкулеза. 18. Выделяют следующие формы милиарного туберкулеза: 1) первичную, вторичную, третичную; 2) раннюю, позднюю, хронически текущую; 3) свежую, подострую, хроническую; 4) тифоидную, легочную, менингеальную; 5) абортивную, неосложненную, осложненную. 19. Больных диссеминированным туберкулезом легких чаще беспокоит: 3) выделение мокроты; 5) осиплость голоса. 20. У больных милиарным туберкулезом (тифоидная форма) при перкуссии и аускультациичаще выявляют: 1) неизмененный легочный звук, везикулярное дыхание; 2) коробочный звук, бронхиальное дыхание; 3) тимпанический легочный звук, жесткое дыхание, единичные мелкопузырчатые хрипы; 5) укороченный легочный звук в нижних отделах обоих легких, жесткое дыхание, крепитацию. 21. У больных милиарным туберкулезом при исследовании бронхиального содержимого обычно отмечают: 1) значительное количество МБТ; 2) умеренное количество МБТ; 3) единичные МБТ; 4) отсутствие МБТ; 5) наличие вторичной микробной флоры. 22. При милиарном туберкулезе на фоне специфической терапии чувствительность к туберкулину постепенно становится: 3) резко положительной; 23. Сроки появления очаговых теней на рентгенограмме при милиарном туберкулезе легких: 1) 1 день заболевания; 24. Обнаружение на рентгенограмме в обоих легких множественных однотипных малой интенсивности очаговых теней размером до 2 мм в сочетании с обеднением легочного рисунка и размытостью тени корней легких подтверждает диагноз: 1) казеозной пневмонии; 2) очагового туберкулеза; 3) милиарного туберкулеза; 4) подострого диссеминированного туберкулеза; 5) хронического диссеминированного туберкулеза. 25. Обнаружение на рентгенограмме в верхних и средних отделах обоих легких множества очагов размером 5-10 мм малой и средней интенсивности с тенденцией к слиянию в конгломераты неоднородной структуры подтверждает диагноз: 1) казеозной пневмонии; 2) очагового туберкулеза; 3) милиарного туберкулеза; 4) подострого диссеминированного туберкулеза; 5) хронического диссеминированного туберкулеза. 26. Обнаружение на рентгенограмме в верхних и средних отделах обоих легких множества полиморфных очагов в сочетании с сетчатым фиброзом, дислокацией корней вверх, апикальными наслоениями, капельным сердцем и базальной эмфиземой подтверждает диагноз: 1) милиарного туберкулеза; 2) подострого диссеминированного туберкулеза; 3) хронического диссеминированного туберкулеза; 4) очагового туберкулеза; 5) цирротического туберкулеза. 27. При милиарном туберкулезе легких множественные очаги поражают: 1) преимущественно верхушки; 2) преимущественно средние и нижние отделы; 3) все отделы, кроме прикорневой зоны; 4) в основном верхние и средние отделы; 5) равномерно все отделы. 28. Полиморфизм очагов при хроническом диссеминированном туберкулезе обусловлен: 1) одномоментным поступлением в кровь большого количества МБТ; 2) повторными волнами бактериемии; 3) непрерывным поступлением МБТ в кровь; 4) сочетанием бронхогенного и гематогенного путей распространения 5) одновременным распространением МБТ по гематогенным, лимфогенным и бронхогенным путям. 29. Характерным признаком хронического диссеминированного туберкулеза легких является: 2) мономорфная очаговая диссеминация; 3) подтягивание вверх и деформация корней легких; 4) гипертрофия левых отделов сердца; 5) гипертрофия правых и левых отделов сердца. 30. Типичное осложнение диссеминированного туберкулеза: 1) туберкулез кишечника; 2) туберкулезный увеит; 3) ревматоид Понсе; 4) туберкулез миндалин; 5) туберкулез гортани. 31. При своевременной диагностике и адекватном лечении почти все очаги диссеминации могут рассосаться у больных: 1) хроническим диссеминированным туберкулезом; 2) подострым диссеминированным туберкулезом; 3) милиарным туберкулезом; 4) первичным туберкулезным комплексом, осложненным лимфогематогенной диссеминацией; 5) туберкулезным бронхоаденитом, осложненным лимфогематогенной диссеминацией. Читайте также:
|


