Операции катаракта для вич
Нужно ли сдавать анализы перед операцией по коррекции зрения? И какие? В частности анализ на ВИЧ? Так как этого вируса в природе не существует, а делать на него тест, точнее на антитела к нему заставляют. У меня был негативный опыт сдачи этого теста, как потом выяснилось с ложноположительным результатом, который чуть не разрушил мою семью.
После этого я подобные тесты сдавать на хочу. В разных клиниках разные условия подготовки перед коррекцией, где-то вообще не нужно сдавать анализы, а где-то требуют все по полной. На все остальные анализы я готов сдать всё, кроме ВИЧ.
![]()
Здравствуйте.
Само понятие ВИЧ - это состояние нахождения вируса в крови человека, часто бессимптомное. СПИД - уже синдром иммунодифицита (с клиническими проявлениями), надо разграничивать данные понятия.
Если пациент ВИЧ-положителен, то это не является противопоказанием к лазерной коррекции зрения, тем более к такой микроинвазивной как ReLEx SMILE.
Без сдачи анализов проведение операции невозможно, т.к. это требования минздрава (больше для "перестраховки" медицинского персонала и соблюдения санитарных норм - операции проводятся отдельными (в т.ч. одноразовыми инструментами, которые потом идут в утилизацию, а не в стерилизацию), хирургия проводится в конце дня и т.д.). Кроме того, этот анализ "защищает" клинику от возможных судебных исков - т.е. что заражение произошло не в медицинской организации.
+ учитывая риски инфекционных осложнений, врач может скорректировать режим после операции.
Поэтому, тесты на ВИЧ, Гепатиты B, C и сифилис, если вы хотите сделать лазерную коррекцию зрения - обязательны, без этого вас просто не будут оперировать.
- больше, чем месяц назад
- Вопросы специалисту по лазерной коррекции зрения ReLEx SMILE
- Постоянная ссылка на этот ответ
- Страница :
- 1
- Безболезненность и быстрота
- Самая нежная и малотравматичная процедура из существующих на сегодняшний день, которая длится 26 секунд!
- Стабильность результатов коррекции
- Нет прогрессирования близорукости после проведенной операции!
- Отсутствие ограничений после коррекции
- Никакой длительной реабилитации и ограничений. Возвращайтесь к обычной жизни уже на следующий день!
- Нет рисков смещения лоскута
- Нет флепа (лоскута) - нет риска его смещения. Важно для людей, ведущих активный образ жизни (спортсмены, военные и т.д.)!
- Отсутствие следов операции
- Никто не увидит следов операции. Важно для прохождения ВВК - летчикам, силовикам и т.д.
Подробная история пациентки, которая сделала себе ReLEx SMILE

Консультации специалистов, обмен мнениями.

Подборка статей и исследований по методике SMILE

Обзор методов лазерной коррекции зрения
Ведущий российский специалист по коррекции ReLEx SMILE. Профессор, доктор медицинских наук, популярный блогер и телеведущая, главный врач.
Врач офтальмохирург высшей квалификационной категории, руководитель "Глазного Тканевого Банка" и направления кератопластики МНТК.
Катаракта – одно из наиболее частых заболеваний органа зрения в пожилом возрасте. Оно проявляется в виде заметного помутнения хрусталика. Причины, которые приводят к изменению прозрачности его структуры, могут быть различными, однако последствия их воздействия необратимы. Денатурация белковых молекул хрусталика прогрессирует, и главная оптическая линза глаза перестает нормально пропускать световые потоки. Это приводит к прогрессирующему ухудшению остроты зрения вплоть до полной его потери.
Единственный эффективный метод быстрого лечения болезни – операция по удалению поврежденного хрусталика с его заменой на искусственную интраокулярную линзу, которая способна эффективно выполнять все функции естественного природного хрусталика.
Технологии микрохирургических вмешательств постоянно совершенствуются, и удаление катаракты в последнее время проводится с использованием фемтосекундных лазеров. Это обеспечивает минимальную травматичность для пациента и сокращает период реабилитации до минимума.
Подготовка к операции мало чем отличается от предоперационных мероприятий в любой другой сфере медицины. Главной задачей этого этапа считается решение вопроса о готовности организма больного к операции в целом и наличия дополнительных рисков при ее проведении.
Врач-офтальмолог проводит все необходимые оценки функции зрения, а также назначает ряд общих анализов, которые можно сдать как в самой клинике, так и в поликлинике по месту жительства.
Диагностика катаракты
Современное оборудование позволяет выявить нарушения структуры хрусталика даже на начальных стадиях развития катаракты. Также сам пациент должен заметить характерные признаки – сужение полей зрения, потерю светочувствительности, визуальное помутнение внутриглазных сред, мешающее хорошему зрению. Катаракта чаще всего развивается у людей старшего возраста, наряду с другими патологиями зрительного тракта, особенно с пресбиопией – естественной возрастной дальнозоркостью.
Главный метод диагностики катаракты – биомикроскопия, которая подразумевает осмотр глазных сред при многократном увеличении под специальной щелевой лампой. Такое обследование позволяет установить величину и степень катаракты, сделать прогнозы в отношении скорости распространения процесса и срочности операции.
Важно также определить степень остроты зрения, сохранности поля периферического зрения, провести осмотр глазного дна на предмет изменений сосудисто-нервных структур глаза. Прием у офтальмолога после 40 лет обязательно должен сопровождаться тонометрией – измерением внутриглазного давления для диагностики глаукомы.
Оптическая когерентная томография – метод точного определения состояния сохранности внутриглазных структур. Далее используется моделирование и подбор подходящей интраокулярной линзы.
Перечень необходимых анализов
Предоперационный прием у офтальмолога – важный этап в лечении патологии. Во время консультации врач подтверждает диагноз, определяет степень и стадию заболевания, а также назначает необходимые обследования перед проведением хирургического вмешательства.
Обычно пациенту перед операцией выдается специальная обходная форма профилактического осмотра, где врачи смежных специальностей должны будут написать свои заключения. Пройти докторов и сдать анализы можно в самой клинике, поликлинике или в любом сертифицированным медицинском центре.
Перечень анализов для операции по удалению катаракты включает в себя:
- Общий анализ крови. Показывает наличие анемии, воспалительных процессов, отклонений в иммунных процессах и свертывающей системе крови.
- Биохимический анализ крови. Оценивает функциональную способность внутренних органов, состояние сосудов, общую готовность организма перенести операцию.
- Анализ крови на сахар. Уровень глюкозы для выполнения оперативного вмешательства должен быть в норме, а любые отклонения – откорректированы врачом.
- Маркеры гепатитов. Вирусные гепатиты В и С передаются с кровью и представляют большую опасность для хирургов, поэтому они должны быть заранее предупреждены о таком факторе риска.
- Анализ крови на RW. Реакция Вассермана – метод диагностики сифилиса, входит в список обязательных методов исследования для пациента перед операцией любого профиля.
- Общий анализ мочи. Нормальная функция почек позволит избежать проблем во время операции и реабилитационного периода.
Если у пациента нет сопутствующих заболеваний, ему необходимо пройти только стандартные методы инструментальной диагностики:
- ЭКГ. Нагрузка на сердце во время операции повышается в разы, поэтому необходимо убедиться в его нормальном функционировании, чтобы предупредить опасные для жизни риски.
- Флюорография. Если в течение года пациент не проходил рентгенологических исследований легких, ему необходимо сделать флюорографию.
Пациенту также необходимо пройти обследование узких специалистов:
Основное заключение о готовности к хирургическому лечению катаракты обычно дает терапевт на основании всех пройденных этапов обследования. После этого пациент может спокойно собираться в клинику для проведения операции по факоэмульсификации и замене пораженного хрусталика постоянной линзой.
Памятка пациенту
После оформления соответствующих документов пациенту необходимо прийти в назначенный день немного раньше времени операции. Специалисты операционного блока подскажут, как ему подготовиться, они полностью руководят лечебным процессом.
Провести в клинике придется около трех часов. После завершения операции пациенту будет необходима помощь сопровождающего – важно заранее договориться с родными или близкими друзьями.
Перед операцией рекомендуется:
- исключить физические нагрузки;
- принять препараты, которые вы принимаете на регулярной основе. Например, от артериального давления.
- воздержаться от употребления спиртных напитков, организовать последний прием еды за 4 часа до операции;
- принять душ и осуществить необходимые гигиенические мероприятия, поскольку в первые дни реабилитационного периода надо будет придерживаться ряда ограничений;
- подобрать белье из натуральных материалов и удобную сменную одежду;
- взять с собой солнцезащитные очки, которые помогут безопасно добраться домой из клиники.
Полный список анализов
1 - Анализ крови (формула), сахар крови - действителен 1 месяц.
2 - Анализ крови на свертываемость - действителен 1 месяц.
3 - Результат реакции Вассермана, ВИЧ, HBS-антиген, ACV-антиген - действителен 1 месяц.
4 - Анализ мочи (общий) - действителен 1 месяц.
5 - Электрокардиограмма с расшифровкой - действителен 1 месяц.
6 - Заключение стоматолога о санации полости рта - действителен 1 месяц.
7 - Заключение отоларинголога об отсутствии противопоказаний к глазной операции - действителен 1 месяц.
8 - Рентгенография придаточных пазух носа (описание) - действителен 1 месяц. *
9 - Рентгеноскопия органов грудной клетки (описание) - действителен 1 месяц. *
10 - Заключение терапевта об отсутствии противопоказаний к глазной операции - действителен 1 месяц.
Для больных сахарным диабетом дополнительно:
1 - Суточный анализ мочи - действителен 1 месяц.
2 - Определение азота мочевины и креатинина в крови - действителен 1 месяц.
3 - Заключение эндокринолога - действителен 1 месяц.
Важно помнить, что анализы действительны в течение определенного времени (не более 30 суток).
Катаракта — помутнение хрусталика глаза, которое может ослабить зрение. Более чем у половины всего взрослого населения в возрасте 65 лет и старше есть катаракта.
Какие причины возникновения катаракты?
Глаз функционирует наподобие камеры. Легкие лучи проходят через переднюю стенку глаза, проходя через роговую оболочку, затем — радужную оболочку, и прозрачную жидкость переднего глаза — на линзу. Линза затем преломляет легкие лучи, чтобы сосредоточить объекты на сетчатке в задней стенке глаза. Оттуда, сетчатка, оптический нерв, и мозг обрабатывают зрительные сигналы и изображения.
Катаракта возникает, когда есть скопление белка в линзе, который делает его мутным. Это препятствует тому, чтобы свет прошел через обычно ясную линзу, вызывая некоторую потерю зрения. Никто не знает, что вызывает скопление белка, ответственного за помутнение хрусталика.
Катаракта — линза, которая стала мутной.
Возрастные катаракты. Поскольку само название предполагает, что этот тип катаракты развивается в результате старения.
Врожденные катаракты. Младенцы иногда рождаются с катарактой в результате внутриутробной инфекции, которая может затем развиваться в детстве.
Вторичные катаракты. Они могут развиться в результате сопутствующих заболеваний таких, как диабет, или долгосрочный контакт с токсичными веществами, определенными лекарствами (такие как кортикостероиды или мочегонные средства), ультрафиолетовым светом, или радиацией.
Травматические катаракты. Они могут формироваться после перенесенной травмы глаза.
Другими факторами, которые могут увеличить риск возникновения и развития катаракты, являются: сигаретный дым, загрязнение воздуха, и употребление алкогольных напитков.
Каковы симптомы катаракты?
Катаракта часто развивается медленно и вызывает несколько симптомов:
Зрение, которое является мутным, расплывчатым, туманным или покрытым плёнкой.
Изменения в восприятии цвета — особенно желтого цвета.
Проблемы при вождении автомобиля, особенно ночью, из-за отвлекающего встречного света фар.
Проблемы с ярким светом.
Внезапное временное улучшение зрения вблизи.
Как диагностируется катаракта?
Ряд тестов может быть выполнен вашим офтальмологом. Будет проведен полный глазной осмотр, чтобы проверить, как хорошо вы можете видеть (не забудьте принести на осмотр ваши очки или надеть ваши контактные линзы. Ваш доктор также расширит ваш зрачок, чтобы исследовать состояние хрусталика и других частей глаза.
Как лечатся катаракты?
Глазной осмотр поможет доктору определить, насколько катаракта затронула ваше зрение. Если зрение является приемлемым, очки, включая бифокальные очки и контактные линзы, могут быть предписаны врачом, избавляя от необходимости проведения операции.
Если вы страдаете от потери зрения, которое нарушает привычное течение вашей ежедневной жизни, вы можете быть кандидатом на операцию по удалению катаракты, которая включает удаление помутневшего хрусталика и его замену прозрачным, пластмассовым.
Операция по удалению катаракты обычно проводится в амбулаторных условиях, и, как правило, успешна в восстановлении зрения. Фактически, это наиболее часто выполняемая операция в США, более чем 1.5 миллиона операций в год. В большинстве случаев у 9 пациентов из 10, перенесших операцию, наступает значительное улучшение зрения.
Поговорите со своим доктором, чтобы узнать, какое лечение является оптимальным для Вас.
Можно ли предотвратить появление катаракты?
Поскольку точная причина возникновения катаракты не найдена, не существует и никакого доказанного метода ее предотвращения. Несмотря на то, что катаракта настолько распространена среди людей пожилого возраста, важно исследовать ваши глаза регулярно. Согласно Американской Академии Офтальмологии, у людей в возрасте от 40 до 64 лет должен быть проведен всесторонний глазной осмотр каждые два — четыре года; у людей от 65 лет и старше должен быть проведен всесторонний глазной осмотр каждые два года.
Люди с длительной историей глазных заболеваний или других медицинских проблем, которые увеличивают риск глазных заболеваний, таких как диабет — должны проходить глазной осмотр более часто (один раз в год, или как рекомендует ваш врач).
Катаракта и руководство к здоровью
Руководствуясь принципами здоровья, Вы принимаете мудрые решения, чтобы улучшить состояние вашего здоровья.
Принимая решение, стоит учитывать, что:
Не все катаракты должны быть удалены. Ваше решение относительно того, согласиться на операцию или нет, вероятно, будет зависеть во многом от того, насколько катаракта влияет на качество зрения в вашей ежедневной жизни. Много людей с катарактой живут, пользуясь очками, или контактными линзами, и могут отложить день операции или вообще ее избежать.
Проблемы со зрением, вызванные катарактой, развиваются медленно, на протяжении длительного времени, таким образом вам вероятно не стоит спешить с операцией.
Операция по удалению катаракты влечет удаление хрусталика из вашего глаза. В данному случае хрусталик должен быть заменен. Если замена будет не возможна, то вам придется использовать очки или контактные линзы, чтобы таким образом компенсировать отсутствие хрусталика.
Если вам удалили катаракту, вы все еще должны будете носить очки или контактные линзы для лучшего зрения.
Медицинская Информация
В чем заключается операция по удалению катаракты?
Катаракта — безболезненная, мутная пленка на хрусталике глаза. При операции катаракты удаляется мутный хрусталик. Чтобы вы хорошо видели, хрусталик должен быть заменен. Это может быть сделано одним из двух способов:
Во время операции доктор может внедрить искусственный хрусталик в капсулу, которая держала естественный хрусталик. Большинство хирургов используют именно этот метод. Если нужно, вы можете также носить очки или контактные хрусталик после операции.
В некоторых случаях доктор, возможно, не в состоянии заменить хрусталик. После того, как ваш глаз оправился после операции, вам придется носить очки или контактные хрусталик, чтобы таким образом компенсировать удаленный естественный хрусталик.
Поскольку операция предполагает замену хрусталика в вашем глазу, сделайте так, чтобы ваш доктор подробно объяснил о всех преимуществах и недостатках контактных линз, очков, и внедренных хрусталиках.
Насколько эффективна операция по удалению катаракты?
Операция по удалению катаракты безопасна и эффективна. Если у вас нет других глазных заболеваний, таких как глаукома или проблемы с сетчаткой, Ваши шансы по улучшению зрения после проведенной операции на катаракте достаточно высоки. Но Вы все еще будете нуждаться в очках для чтения или очках для зрения вблизи.
Удаление катаракты может уменьшить необходимость пользования очками или контактными линзами, улучшая другие проблемы со зрением, такие как близорукость, дальнозоркость, или астигматизм. Но операция не делается только по этой причине.
Каковы риски при операции катаракты?
Осложнения при операции на катаракте нетипичны. Самое часто встречающееся осложнение после операции на катаракте – помутнение задней части хрусталика, покрывающего капсулу, которая остается после операции . Помутнение хрусталика, которое может развиваться постепенно, на протяжении более чем нескольких месяцев или лет, встречается приблизительно у каждого 4-ого прооперированного пациента в течение 5 лет после операции на катаракте. Если помутнение влияет на Ваше зрение, Вам могут предложить другую операцию — капсулотомию, чтобы исправить эту проблему.
В целом, серьезные осложнения после операции наблюдаются менее чем у 5 % прооперированных больных. Риск полной потери зрения после операции очень низок.
Возможные потенциальные осложнения :
Опухоль сетчатки, которая обычно проходит самостоятельно в течение нескольких недель.
Новые или видоизмененные формы астигматизма, которые можно обычно корректировать с помощью корректирующих линз, и они не будет влиять на ваше зрение.
Инфекция тканей глаза. Это затрагивает менее чем 1 % прооперированных больных. Эта серьезная инфекция может привести к полной потере зрения.
Воспаление роговой оболочки глаза, глаукома, отслоение сетчатки, и проблемы со зрением, которые могут быть вызваны частицами катаракты, возможно оставшимися после операции. Доктор может сделать процедуру, названную витректомией, чтобы удалить эти частицы и улучшить ваше зрение.
Развитие глаукомы после удаления катаракты.
Отслоение сетчатки. Пациенты, у которых была операция на катаракте, находятся в группе риска с возможным отслоением сетчатки.
Некоторые из этих осложнений могут успешно быть вылечены при помощи новой операции или дополнительной терапии. Но даже при оказанном лечении, эти осложнения могут быть следствием ухудшения зрения или привести к полной потере зрения. В некоторых случаях, само лечение может вызвать дальнейшие осложнения.
Ваше зрение может быть нечетким на протяжении 3 месяцев после операции на катаракте. Это — нормально, так как со временем пройдет, поскольку Ваш глаз заживает.
В каких случаях операция на катаракте нежелательна?
Если Вы решили не соглашаться на операцию по удалению катаракты, то со временем ваше зрение будет вероятно продолжать медленно ухудшаться. Это может ограничить вашу способность вести нормальную каждодневную жизнедеятельность и безопасно водить машину, особенно в ночное время. Проблемы со зрением могут привести к падениям, несчастным случаям и всевозможным ранам.
При операции на катаракте может возникать более высокий риск осложнений, если катаракта запущена. В Соединенных Штатах и в других странах, где доступны самые передовые технологии и методы лечения, операции по удалению катаракты редко вызывают слепоту.
Информация для Вас
Эта информация будет полезна Вам, если вы еще не решили, делать операцию или нет.
Эта информация, возможно, не пригодится, если:
У Вашего ребенка есть катаракта. Очень важно удалить врожденную катаракту, которая вызывает существенные проблемы со зрением, прежде чем ребенку исполнится 3 месяца, чтобы тем самым предотвратить постоянную потерю зрения.
Ваш доктор рекомендовал операцию на катаракте, чтобы была возможность контролировать другую проблему со зрением, такую как отслоение сетчатки.
Ваш выбор за Вами:
Подождите и рассмотрите возможность переноса операции, если проблемы со зрением, вызванные катарактой, начинают мешать вашему образу жизни.
При решении соглашаться на операцию или нет, имейте ввиду ваше личное состояние и медицинские факторы.
Решение: соглашаться на операцию катаракты, или нет?
Причины, соглашаться на операцию:
Причины, не соглашаться на операцию:
- Плохое зрение мешает вам выполнять вашу работу.
- Яркий свет солнца или фар беспокоит вас, особенно во время езды на машине.
- Плохое зрение ограничивает ваши возможности участвовать в нормальном досуге или общественных мероприятиях.
- Вы боитесь, что вы можете упасть и пораниться, потому что вы плохо видите.
- Ухудшение зрения угрожает потере вашей независимости.
- Другие причины, из-за которых Вы могли бы согласиться на операцию?
- Потеря зрения постепенна и не затрагивает работу или ежедневную деятельность.
- Другие глазные заболевания, такие как глаукома, диабетическая ретинопатия, означают, что операция катаракты не улучшит Ваше зрение.
- У вас плохое общее здоровье, и вы волнуетесь по поводу предстоящей операции.
- Очки или контактные хрусталик помогают улучшить ваше зрение.
- Вы не хотите соглашаться на операцию.
- Другие причины, по которым Вы не хотите соглашаться на операцию.
Мудрое решение для Вашего здоровья
Используйте эту рабочую запись, чтобы помочь себе принять правильное решение. После завершения работы с этим документом, у вас должно сложиться мнение по поводу того, нужна ли вам операция на катаракте. Обсудите эту рабочую запись со своим доктором.
Отметьте кружком ответ, который лучше всего вам подходит.
Каково ваше впечатление в целом?
Ваши ответы в вышеупомянутой рабочей записи предназначены для того, чтобы дать вам общее представление о том, где вы находитесь при решении этого вопроса. У вас может быть та или другая причина, соглашаться на операцию или нет.
Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
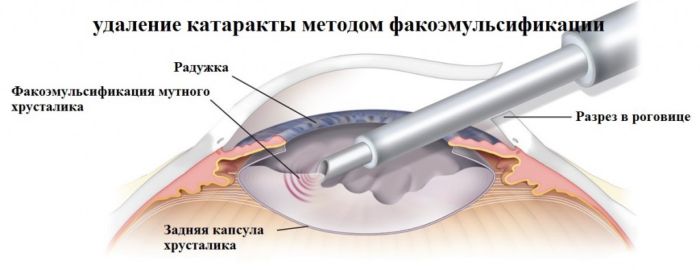
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
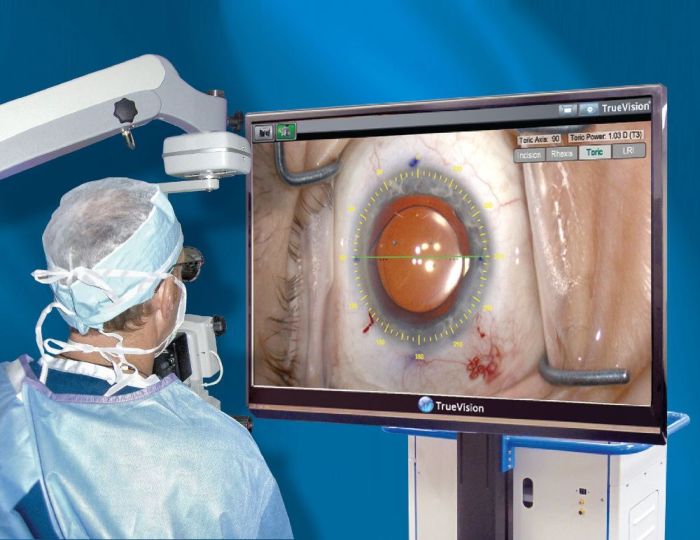
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
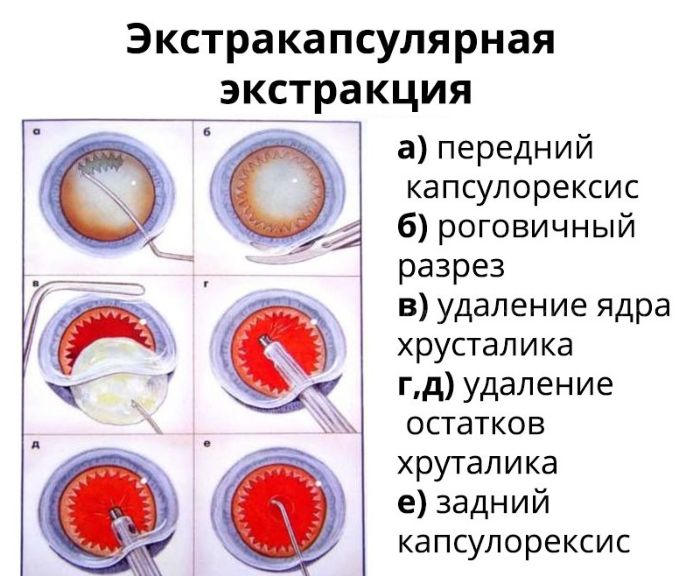
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
Читайте также:


