Первичная профилактика ветряной оспы

Ветряная оспа относится к числу наиболее распространенных заболеваний детского возраста. За последние годы заболеваемость ветрянкой в России увеличилась почти в 2 раза. Преимущественно болеют дети в возрасте от 1 до 10 лет, максимальная заболеваемость отмечается среди детей в возрасте 3-4 лет. Дети до 6 месяцев практически не болеют ветряной оспой, т.к. мать передает им собственный иммунитет через плаценту и во время грудного вскармливания. Пик заболеваемости отмечается в осенне-зимний период.
Что такое ветряная оспа?
Ветряная оспа – острая вирусная инфекция с воздушно-капельным путем передачи, характеризующаяся появлением на коже и слизистых оболочках сыпи в виде мелких пузырьков.

Возбудителем ветряной оспы является вирус Varicella zoster, относящийся к семейству герпетических вирусов. Во внешней среде вирус неустойчив и быстро погибает.
Единственным источником инфекции является человек. Восприимчивость к ветряной оспе очень высокая.

Больные становятся заразными в конце инкубационного периода (за 48 часов до появления сыпи) и до 5-го дня с момента появления последнего элемента сыпи.
Путь передачи инфекции –воздушно-капельный.
Вирусы в огромном количестве выделяются при чихании, кашле, разговоре. Также возможна передача вируса от матери плоду во время беременности. Через третьих лиц передача инфекции невозможна. На обуви и одежде принести вирус домой тоже нет шансов.
В связи с большой летучестью вируса, его распространение возможно с этажа на этаж, на расстояние до 20 метров.
Ветряная оспа у взрослых протекает намного тяжелее, чем у детей, и способна вызвать серьезные осложнения.
Инкубационный период продолжается от 10 до 21 дня (чаще 14-17 дней).


У детей заболевание начинается с подъема температуры до 38,5 – 39 о С, отмечается слабость, снижение аппетита, головная боль. Ребенок становится капризным, отказывается от еды. Одновременно с подъемом температуры появляется сыпь. Выраженность лихорадки соответствует обилию сыпи. Продолжительность лихорадки 3-5 дней. Каждое новое высыпание сопровождается подъемом температуры тела. Сыпь сначала имеет вид красных пятнышек, которые в течение нескольких часов превращаются в папулы, далее в пузырьки, а через 1-2 дня на месте сыпи остается корочка. Размеры пузырьков сопоставимы с размером булавочной головки. После отпадения корочки остается красное пятно, иногда – рубец. Первые элементы сыпи обычно появляются на коже лица, волосистой части головы, спине, животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует. Детей очень беспокоит зуд ветряночных пузырьков, в связи с чем дети часто их расчесывают, сдирают, после чего остается рубец, а также возможно нагноение в связи с присоединением вторичной бактериальной инфекции. Известны случаи, когда на протяжении всей болезни появляются только единичные элементы или даже сыпь отсутствует. Такие случаи встречаются, в основном, у детей.
Выздоровление наступает не ранее 10 дня с момента высыпаний.
Ветряная оспа считается доброкачественным заболеванием, однако, в ряде случаев могут развиться тяжелые осложнения. Среди осложнений ветряной оспы наиболее частыми являются гнойные поражения кожи – фурункулы, абсцессы и др. тяжело протекает специфическая пневмония, а самым грозным осложнением этой инфекции является поражение центральной нервной системы в форме энцефалита или менингита.
Для предотвращения присоединения вторичной инфекции необходимо следить за частотой рук, одежды, постельного белья больного. В период высыпаний и лихорадки больной должен соблюдать постельный режим.
Элементы сыпи рекомендуется смазывать раствором бриллиантового зеленого. В период высыпаний разрешается мытье с использованием щадящего мыла, мочалку использовать нельзя, так как существует опасность повреждения корочек.
Родители должны своевременно отреагировать на изменения сыпи и вызвать врача для предупреждения развития осложнений:
· если более недели держится температура выше 37 или температура с каждым днем растет,
· если сыпь распространяется на слизистые оболочки: глаза, ротовою полость, или на половые органы, т.к. аналогичные изменения могут быть на внутренних органах.
· при появлении кашля или насморка, т.к. герпетические высыпания могут находиться в носоглотке
· при появлении поноса и частой рвоты,
т.е. во всех случаях, когда ветрянка протекает атипично.
В любом случае, как только вы заметили первые признаки недомогания ребенка и сыпь, сразу вызовите врача. Только он точно определит, ветряная оспа у ребенка или другое заболевание (не опытному взгляду отличить симптомы ветряной оспы от аллергии или других заболеваний с сыпью довольно сложно), и будет контролировать течение болезни.
Ветряная оспа у взрослых

Ветряная оспа во взрослом возрасте протекает намного тяжелее. Отличительной особенностью ветряной оспы у взрослых являются выраженные симптомы интоксикации и частое развития осложнений, вплоть до летального исхода. Ветряная оспа у взрослых часто осложняется гнойничковыми поражениями кожи, конъюнктивитом, стоматитом. Самыми опасными осложнениями ветряной оспы являются поражения внутренних органов и головного мозга. В числе наиболее распространенных –пневмония, менингит, энцефалит, миокардит.
Ветряная оспа у беременных.

Беременная женщина, заболевшая ветряной оспой, нуждается в тщательном наблюдении врача. Инфекция опасна как для самой женщины, так и для плода. Ветряная оспа может вызвать патологию зрения, а также задержку умственного и физического развития плода.
Общая профилактика ветряной оспы заключается в своевременной диагностике заболевания, изоляции больного с последующим проветриванием и влажной уборкой помещения с целью предотвращения распространения инфекции. Больного ветряной оспой изолируют до 5-го дня от момента появления последних элементов сыпи. В детских коллективах карантин накладывается с 11 по 21 день от момента контакта.
На сегодняшний день разработана специфическая профилактика ветряной оспы. Вакцинация проводится детям, не болевшим ранее этой инфекцией. Вакцина вводится подкожно: детям, в возрасте от 1 года до 13 лет - однократно; детям старше 13 лет и взрослым необходимо двукратное введение вакцины с интервалами между введениями 6-10 недель.

Вакцинация показана лицам, относящимся к группе высокого риска: лицам, страдающим тяжелыми хроническими заболеваниями, больным острым лейкозом, лицам, получающим иммунодепрессанты, лучевую терапию, пациентам, которым планируется провести трансплантацию органа.
Среди привитых лиц случаи заражения ветряной оспой крайне редки. Если заражение произошло, то заболевание протекает в легкой или скрытой форме. После проведенной вакцинации у ребенка в этот же день начинает формироваться иммунитет, который заканчивает свое формирование через 6 недель. Именно с этого момента при контакте с больным ребенком не стоит опасаться заболевания.
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию - опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях - на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
- обычная вакцинация в возрасте 12-15 месяцев,
- обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Ветряная оспа – заболевание инфекционного характера, которое вызывает вирус человеческого герпеса третьего типа. Его можно считать детским, 70% болеющих – малыши от трех до шести лет. Однако если не удалось переболеть в детстве, заразиться вирусом можно в любом возрасте. У подростков и взрослых инфекция протекает очень тяжело, с осложнениями, способными спровоцировать летальный исход. Сберечь здоровье помогает только профилактика ветрянки. Существует целый ряд мер, позволяющих выработать пожизненный иммунитет к заражению.

Особенности вируса
Вирус Varicella Zoster – клеточный паразит, у которого молекула ДНК заключена внутри прочной липидной оболочки. Он может существовать и функционировать внутри человеческого организма. Попадая во внешнюю среду, быстро погибает под действием ультрафиолета. Боится он и резких перепадов температур. Но за короткое время существования вне организма человека вирус успевает поразить большое количество людей. Такое становится возможным из-за высокой летучести Varicella Zoster.
За пятнадцать минут разносимый потоками ветра, он способен разлететься на сотни метров вокруг. При контакте с больным заражаются все, кто ранее не болел ветрянкой. Если в семье заболел ребенок, даже при строгом соблюдении карантина заражаются все остальные члены семьи. У взрослых с пониженным иммунитетом к инфекции болезнь протекает тяжело и долго. Именно поэтому важно знать, как предупредить возможное заражение.
Вирус передается воздушно-капельным путем и, попадая внутрь человека, вызывает ветряную оспу. После выздоровления Varicella Zoster никуда не исчезает, селится в корешках спинномозговых нервов, впадает в латентную (спящую) форму и в таком состоянии паразитирует годами. Его присутствие позволяет иммунитету постоянно продуцировать антитела, способные контролировать активность клеточного паразита. Это объясняет, почему пациент, переболевший ветряной оспой, может не опасаться повторного заражения.
При воздействии факторов, способных снизить защитные силы организма, Varicella Zoster снова может начать активно размножаться и спровоцировать появление симптомов опоясывающего лишая.
Герпетический лишай сложное заболевание, которое протекает тяжело и вызывает появление сыпи на теле.
Распространение высыпаний вызывает сильную боль, которую трудно купировать обезболивающими средствами. У 15% больных она не проходит после завершения болезни, мучает человека годами, забирает последние силы и заставляет страдать. Больные герпетическим лишаем так же опасны для окружающих, как больные ветряной оспой. Пребывание с ними в закрытом помещении и в общественном транспорте обеспечивает 100% вероятность заражения. Риск заразиться на улице при разговоре на расстоянии одного-двух метров составляет 80%. Нельзя заразиться через третьих лиц и вещи больного (вирус погибает во внешней среде через 15 минут).
Почему советуют переболеть ветрянкой в детстве
Чем старше человек, тем сложнее симптоматика обоих заболеваний. В детстве ветрянка переносится легко. Вирус, попадая в организм ребенка через гортань, оседает в верхних дыхательных путях. Он внедряется в пространство клеток слизистой оболочки и пережидает там весь период адаптации. Большая часть вирусных молекул успевает погибнуть, но та, что остается, перестраивает клетки и заставляет их продуцировать вирусные частички.
Когда вируса становится много, он начинает мигрировать по системе сосудов лимфатической системы. На своем пути встречает естественную преграду в виде лимфатических узлов. Они исполняют роль биологических фильтров, задерживающих крупные частички. Скопление вируса приводит к воспалению лимфатических узлов. Поэтому до появления основных симптомов больной ощущает болезненность при пальпации всех лимфатических узлов, расположенных рядом с дыхательной системой.
Чаще всего они воспаляются под челюстью и за ушами. Болезненность умеренно выраженная, проходит вместе с основными симптомами ветрянки. После того, как вирус успешно преодолевает биологические фильтры, он попадает в общий кровоток. Заканчивается инкубационный период, и начинается продромальный. Вместе с вирусом в кровь попадает огромное количество токсинов – продуктов его жизнедеятельности. Они отравляют организм и вызывают появление симптомов интоксикации.

Больной в продромальный период может жаловаться на симптомы:
- головную боль,
- головокружение,
- слабость,
- сонливость,
- легкую тошноту.
Чем больше вируса в крови, тем сильнее повышается температура тела. У детей до 6 лет она редко поднимается выше 38 градусов, у подростков и взрослых – до 39-40 градусов. Самочувствие взрослого больного ухудшается, продромальный период затягивается на три дня. Через время на теле появляются обильные высыпания, которые сопровождаются сильнейшим зудом.
У детей волна высыпаний проходит за три-четыре дня. Во время ветрянки у взрослых может смениться две-три волны: одни пузырьки лопаются и заживают, другие только начинают формироваться. На пике развития заболевания наблюдается максимальное повышение температуры тела. Состояние у взрослого больного может длиться девять-десять дней. Положение усугубляется тем, что высыпания покрывают весь корпус тела и появляются на слизистой во рту, в глазах, на гениталиях.
Нередко к течению инфекции присоединяется бактериальный компонент (элементы сыпи начинают сочиться гноем). У людей старше пятидесяти лет чаще всего выявляются атипичные формы ветрянки, при которых содержимое везикул заполняется кровью или единичные элементы сыпи объединяются в большие буллы с гнойным содержимым. Висцеральная форма, связанная с массовым поражением внутренних органов, нередко заканчивается летальным исходом.
Дети болеют ветрянкой в среднем 5-7 дней (без учета инкубационного периода). Взрослые выходят из строя на две недели и долго восстанавливаются. Поэтому многие считают, что лучшая профилактика ветряной оспы – переболеть инфекцией в детстве. У переболевших ветрянкой вырабатывается стойкий иммунитет к повторному заражению. При иммунодефицитных состояниях возникают риски появления симптомов опоясывающего лишая. Но это случается у одного из четырех перенесших ранее ветряную оспу. Для предупреждения подобных состояний врачи рекомендуют проводить определенные профилактические мероприятия.
Что такое специфическая и неспецифическая профилактика
Осуществление профилактики ветрянки у подростков и взрослых имеет два направления.

Специфическая профилактика – вакцинация населения, склонного к тяжелому течению инфекции. В группе риска больные, готовящиеся к трансплантации органов, лица старше 50 лет, пациенты, в анамнезе которых есть заболевания группы высокого риска (лейкоз, рак, бронхиальная астма, аутоиммунные заболевания, хроническая почечная или печеночная недостаточность). Обязательно нужно прививаться от ветрянки взрослым, воспитывающим маленьких детей, посещающим детские сады и общеобразовательные центры. Прививка поможет не заразиться от больного ребенка. А также прививается персонал, работающий в инфекционных отделениях больницы, работники дошкольных детских учреждений, военнослужащие, работники лагерей и интернатов.
Вакцинация противопоказана беременным женщинам, больным СПИДом, тем, кто получает иммуноподавляющую терапию, и тем, у кого есть гиперчувствительность к неомицину (к одному из компонентов живой вакцины).
Активная иммунизация проводится в России при помощи двух препаратов. В каждом присутствует ослабленный вирус Varicella Zoster. Попадая в организм человека, он вызывает легкую форму ветрянки, которая протекает без выраженных симптомов. После этого у человека формируется иммунитет к инфекции.
Перед введением живой вакцины и иммуноглобулина важно убедиться в отсутствии иммунитета. Сделать это можно, сдав кровь на анализ. Существует несколько способов, позволяющих выявить наличие в организме человека антител к Varicella Zoster. Это иммуноферментный анализ крови (ИФА) и полимерно-цепная реакция (ПЦР). Положительные результаты говорят о наличии иммунитета, отрицательные позволяют получать направление на вакцинирование.
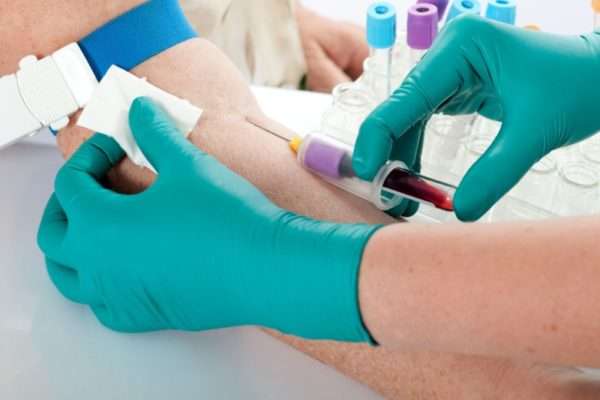
Неспецифическая профилактика основывается на своевременном выявлении больных и их изоляции от здоровых людей. Больной получает лечение от ветряной оспы в домашних условиях. За два дня до появления симптомов интоксикации он становится опасным для окружающих и носителем инфекции. В период появления на теле пятнисто-папулезной сыпи, плюс пять дней после того, как покроется корочкой последний элемент высыпаний, требуется обязательно изолировать пациента.
Чтобы членам семьи не заболеть ветрянкой, необходимо строго соблюдать правила карантина. Больной должен находиться в отдельной комнате с личной посудой, банными принадлежностями и постельным бельем.
Входить в комнату к больному можно только в марлевой повязке. Основной упор в лечении делается на правильный уход за кожей и обработку каждого элемента сыпи антисептическими составами. Делать это нужно обязательно в резиновых перчатках. После каждой процедуры нужно мыть руки и обрабатывать их антисептическим средством. Проводить в квартире дезинфекцию нет необходимости: вирус быстро погибает во внешней среде. Но в обязательном порядке врачи рекомендуют ежедневно проводить влажную уборку во всей квартире и хорошо проветривать каждую комнату.

Меры профилактики ветрянки у детей
Дети до года, находящиеся на грудном вскармливании, не болеют ветрянкой. Это происходит потому, что вместе с материнским молоком они получают антитела, составляющие основу его пассивного иммунитета. Он сохраняет свои силы еще полгода после завершения кормления, поэтому педиатры всего мира призывают матерей по возможности не отказываться от кормления грудью.
Начиная с года можно проводить вакцинацию живой вакциной. Она позволит не заболеть ветряной оспой в ближайшие десять лет. После этого врачи рекомендуют сдать кровь на анализ и в случае отсутствия антител привиться еще раз. Подросткам старше 13 лет для выработки стойкого иммунитета достаточно привиться один раз.
Неспецифическая профилактика у детей мало чем отличается от такой же профилактики у взрослых. Если в детском саду выявляется случай заражения ветрянкой, группа закрывается на карантин. Его длительность составляет 21 день. Если за этот период будут выявлены другие случаи заражения, карантин продлевается на четырнадцать дней. Дети, находящиеся на момент выявления заражения дома, в группу не допускаются. Остальные воспитанники могут посещать детский сад, но медицинские работники и родители должны внимательно следить за изменением их состояния. В случае выявления первых симптомов интоксикации важно оставить ребенка дома и вызвать врача. В первые три дня после прямого контакта с больным ребенком можно провести экстренную вакцинацию. Она позволит перенести инфекцию в легкой форме.

Профилактика беременных
Каждая женщина, планирующая стать матерью, примерно за три месяца до предполагаемого зачатия должна сдать кровь на выявление антител. При их отсутствии нужно обязательно пойти в поликлинику и привиться от ветряной оспы. Это позволит обезопасить себя и своего будущего малыша от возможного инфицирования.
Ветрянка и беременность – понятия несовместимые. Если женщина, ожидающая ребенка, заболеет на сроке до 12 недель, течение инфекции спровоцирует выкидыш. В противном случае возникнут риски появления на свет малыша с аномалиями в развитии. В 5% случаях рождаются дети с недоразвитыми конечностями и патологиями зрительного нерва, поражениями кожи, с отклонениями в развитии ЦНС. Во втором и в начале третьего периода риск рождения детей с отклонениями минимальный (всего 2%), но он есть. Если женщина заразится ветрянкой после 36 недель, родится малыш с врожденной ветрянкой. Тридцать процентов таких грудничков не выживает.
Существует ряд мер, позволяющих предупредить подобные угрозы. И если контакт с больным ветрянкой состоялся:
- Нужно сдать анализ на выявление антител.
- В случае их отсутствия сделать прививку противоветряночного иммуноглобулина (1 мл/кг внутривенно или 0,5 мл/кг внутримышечно).
- При заражении на сроке выше 37 недель женщине искусственно отсрочивают роды. Для этого используются специальные препараты. Подобная мера помогает предупреждать рождение малыша с диагнозом врожденной ветрянки. Даже если женщина в этот период переболеет активно инфекцией, она успеет через плаценту передать плоду антитела, поэтому после рождения у малыша ветрянка пройдет в легкой форме, без осложнений, не совместимых с жизнью.
Беременные, больные ветрянкой, рожают в обсервационном отделении. После родов грудничка изолируют в отдельный блок. Ему прямо с первого дня назначают курс противовирусной терапии и проводят пассивную иммунизацию инъекцией иммуноглобулина. Борьба за здоровье ведется в течение двух недель.
Что такое экстренная профилактика и когда проводится
Экстренная профилактика – это введение внутривенного или внутримышечного иммуноглобулина, полученного из плазмы крови человека, только что переболевшего ветряной оспой. Она эффективна, если его ввести в течение первых 72 часов после предполагаемого контакта с больным ветрянкой или опоясывающим лишаем. Инъекция помогает перенести инфекцию в легкой форме без осложнений.
Профилактика среди групп риска
Сегодня вакцинация против ветряной оспы не считается обязательной и осуществляется по воле человека за его счет. Но Министерство здравоохранения России настоятельно рекомендует сделать ее всем подросткам старше 13 лет и взрослым, не успевшим переболеть ветрянкой в детстве. Прививка поможет обезопасить себя и предотвратить возможный летальный исход. Она жизненно необходима:
- лицам, страдающим тяжелыми хроническими заболеваниями,
- больным острым лейкозом,
- пациентам, получающим курс иммунодепрессантов и лучевую терапию,
- людям, стоящим в очереди на трансплантацию органов.
Иммунизация среди такой группы риска проводится только при отсутствии симптомов, указывающих на наличие иммунодефицитных состояний, при условии течения полной гематологической ремиссии. Здоровым людям прививаться можно в любое время, вне обострения имеющихся в анамнезе хронических патологий.
Польза профилактики
Опыт применения живых вакцин показывает, что у детей старше тринадцати лет после прививки вырабатывается стойкий иммунитет в 100% случаях. У групп риска эффективность ниже до 80%, поэтому тот, кто в них входит, должен постоянно контролировать наличие в крови антител. При их резком уменьшении показана ревакцинация (повторное введение живой вакцины). Взрослые для выработки стойкого иммунитета должны привиться дважды с интервалом в 10 лет.
Проведение неспецифической профилактики помогает предотвратить распространение инфекции и улучшить эпидемиологическую ситуацию. В период вспышек, с осени по конец зимы, всем без исключения рекомендовано повышать иммунитет: правильно питаться, отказываться от вредных привычек, вести здоровый образ жизни, вовремя лечить любые простудные заболевания. Закаливание и прогулки на свежем воздухе благоприятно сказываются на здоровье. В холодное время года опасно переохлаждение. Негативно отражается на здоровье длительное воздействие стрессов, умственное и физическое переутомление.
Читайте также:


