Первичный очаг при туберкулезе
Первичный туберкулез характеризуется:
- 1) развитием заболевания в период инфицирования, т. е. при первой встрече организма с инфектом;
- 2) сенсибилизацией и аллергией, реакциями гиперчувствительности немедленного типа;
- 3) преобладанием экссудативно-некротических изменений;
- 4) наклонностью к гематогенной и лимфогенной (лимфожелезистой) генерализации;
- 5) параспецифическими реакциями в виде васкулитов, артритов, серозитов и т. д.
Как правило, путь заражения аэрогенный, возможен и алиментарный путь. Болеют преимущественно дети, но в настоящее время в связи с успешной профилактикой туберкулеза у детей первичный туберкулез наблюдается у подростков и взрослых.
Патологическая анатомия. Морфологическим выражением первичного туберкулеза является первичный туберкулезный комплекс. Он состоит из трех компонентов: очага поражения в органе - первичного очага или аффекта, туберкулезного воспаления отводящих лимфатических сосудов - лимфангита и туберкулезного воспаления регионарных лимфатических узлов - лимфаденита.
При аэрогенном заражении в легких первичный туберкулезный очаг (аффект) возникает субплеврально в наиболее хорошо аэрируемых сегментах, чаще правого легкого - III, VIII, IX, Х (особенно часто в III). Он представлен фокусом экссудативного воспаления, причем экссудат быстро подвергается некрозу. Образуется очаг казеозной пневмонии, окруженный зоной перифокального воспаления. Размеры аффекта различны: иногда это альвеолит, едва различимый микроскопически, но чаще воспаление охватывает ацинус или дольку, реже - сегмент и в очень редких случаях - всю долю. В казеозных массах первичного аффекта длительное время сохраняются эластические и аргирофильные волокна каркаса легкого. Постоянно наблюдается вовлечение в воспалительный процесс плевры с развитием фибринозного или серозно-фибринозного плеврита.
Очень быстро специфический воспалительный процесс распространяется на прилежащие к первичному очагу лимфатические сосуды - развивается туберкулезный лимфангит. Он представлен лимфостазом и формированием по ходу лимфатических сосудов в периваскулярной отечной ткани туберкулезных бугорков. Образуется как бы дорожка от первичного очага к прикорневым лимфатическим узлам.
В дальнейшем воспалительный процесс довольно быстро переходит на регионарные бронхопульмональные, бронхиальные и бифуркационные лимфатические узлы, в которых развивается специфический воспалительный процесс с быстро наступающим казеозным некрозом. Возникает тотальный казеоэный туберкулезный лимфаденит. Лимфатические узлы увеличиваются в несколько раз и на разрезе представлены казеозными массами. Изменения в регионарных лимфатических узлах всегда более значительны по сравнению с первичным аффектом.
В клетчатке средостения, прилежащей к казеозно-измененным лимфатическим узлам, развивается выраженное в той или иной степени перифокальное воспаление, в наиболее тяжелых случаях встречаются даже очаги творожистого некроза.
При алиментарном заражении первичный туберкулезный комплекс развивается в кишечнике и также состоит из трех компонентов. В лимфоидной ткани нижнего отдела тощей или слепой кишки формируются туберкулезные бугорки с некрозом и последующим образованием в слизистой оболочке язвы, которая и рассматривается как первичный аффект. Далее возникают туберкулезный лимфангит с появлением бугорков по ходу лимфатических сосудов и казеозный лимфаденит регионарных к первичному аффекту лимфатических узлов. Аналогичным образом проявляется первичный туберкулезный комплекс в миндалине (первичный аффект в миндалине, лимфангит и казеозный некроз лимфатических узлов шеи), коже (язва в коже, лимфангит, регионарный казеозный лимфаденит).
Возможны 3 варианта течения первичного туберкулеза:
- 1) затухание первичного туберкулеза и заживление очагов первичного комплекса;
- 2) прогрессирование первичного туберкулеза с генерализацией процесса;
- 3) хроническое течение (хронически текущий первичный туберкулез).
Затухание первичного туберкулеза и заживление очагов первичного комплекса. Эти процессы начинаются в первичном легочном очаге. Первоначально рассасывается перифокальное воспаление, экссудативная тканевая реакция сменяется продуктивной: вокруг очага казеозной пневмонии образуется вал из эпителиоидных и лимфоидных клеток, как бы отграничивающий очаг от окружающей легочной ткани. Кнаружи от этого вала появляются фиброзирующиеся туберкулезные гранулемы. Вокруг первичного аффекта формируется капсула, наружные слои которой состоят из рыхлой соединительной ткани с наличием мелких сосудов, окруженных клетками лимфоидного типа. Внутренний слой капсулы, прилежащий непосредственно к казеозным массам, постепенно обогащается волокнистыми структурами и сливается с наружным. Со стороны наружного слоя капсулы первичного аффекта врастают сосуды, которые могут достигать внутренних слоев капсулы и вступать в непосредственный контакт с казеозными массами. Последние постепенно обезвоживаются, становятся плотными, обызвествляются (петрификация). С течением времени во внутреннем слое, соприкасающемся с обызвествленными казеозными массами, появляются многоядерные клетки, рассасывающие обызвествленные казеозные массы. На их месте путем метаплазии образуются костные балки с клетками костного мозга в межбалочных пространствах. Так, петрифицированный первичный очаг превращается в оссифицироеанный. Такой заживший первичный очаг называют по имени описавшего его чешского патолога очагом Гона. На месте туберкулезного лимфангита в результате фиброзирования туберкулезных гранулем образуется фиброзный тяж. Заживление в лимфатических узлах происходит так же, как и в легочном очаге. Однако в связи с большими размерами поражения в лимфатических узлах оно протекает медленнее, чем в легочном очаге. Очаг казеоза в лимфатическом узле постепенно обезвоживается, обызвествляется и окостеневает.
Обызвествленные очаги в легких обнаруживаются у многих практически здоровых людей. В возрасте до 10 лет они встречаются в 6% вскрытий, от 10 до 15 лет -- в 25%, от 20 до 30 летв 45%, а после 40 лет - почти у всех людей. Таким образом, попадание туберкулезных микобактерий в организм человека ведет не только к заболеванию, но и к инфицированию, которое может оказать благоприятное влияние на становление иммунитета и предупреждение нового заражения. Доказано, что противотуберкулезный иммунитет является инфекционным, нестерильным. т. е. он осуществляется в организме при наличии слабовирулентных микобактерий. Их удается выделить даже из обызвествленных очагов первичного туберкулезного комплекса. Практически уже давно проводится вакцинация новорожденных и детей младшего возраста вакциной БЦЖ, приготовленной из ослабленных туберкулезных микобактерий. Обязательное введение противотуберкулезной вакцинации привело к тому, что в последние годы резко снизилась инфицированность в детском возрасте, оно отодвинуло сроки заражения людей более старших возрастных групп, защитные силы которых выражены в гораздо большей степени. Однако следует учитывать, что в казеозных обызвествленных и даже частично оссифицированных массах скапливаются маловирулентные микобактерии или их L-формы, которые могут проявлять свою жизнедеятельность при ослаблении защитных сил организма.
В кишечнике на месте первичной язвы при заживлении образуется рубчик, а в лимфатических узлах
петрификаты. Оссификация их протекает очень медленно.
Прогрессирование первичного туберкулеза с генерализацией процесса. Оно проявляется в 4 формах:
Гематогенная форма прогрессирования (генерализация) при первичном туберкулезе развивается в связи с ранним попаданием микобактерий в кровь (диссеминация) из первичного аффекта или из казеозно-измененных лимфатических узлов. Микобактерии оседают в различных органах и вызывают образование в них бугорков размером от милиарных (просовидных ) - милиарный туберкулез до крупных очагов величиной с горошину и более. В связи с этим различают милиарную и крупноочаговую формы гематогенной генерализации. Особенно опасно высыпание милиарных туберкулезных бугорков в мягких мозговых оболочках с развитием туберкулезного лептоменингита. Иногда при гематогенной генерализации появляются единичные разной величины отсевы в различные органы, в том числе в верхушки легких (очаги Симона), которые спустя много лет после затихания первичной инфекции дают начало туберкулезному поражению в месте локализации этого очага отсева.
Лимфогенная (лимфожелезистая) форма прогрессирования (генерализации) при первичном туберкулезе проявляется вовлечением в процесс специфического воспаления бронхиальных, бифуркационных, околотрахеальных, над- и подключичных, шейных и других лимфатических узлов. Особенно большое значение в клинике приобретает туберкулезный бронхоаденит. В тех случаях, когда пакеты лимфатических узлов напоминают опухоль, говорят об опухолевидном бронхоадените. При этом казеозно-измененные увеличенные лимфатические узлы сдавливают просветы бронхов, что ведет к развитию очагов ателектаза легких и пневмонии.
При первичном кишечном туберкулезе лимфогенная (лимфожелезистая) генерализация ведет к увеличению всех групп мезентериальных лимфатических узлов. Развивается туберкулезный мезаденит, который может доминировать в клинической картине заболевания.
Рост первичного аффекта - наиболее тяжелая форма прогрессирования первичного туберкулеза. При ней наступает казеозный некроз зоны перифокального воспаления, вокруг первичного аффекта образуются свежие участки экссудативного воспаления, подвергающиеся омертвению и сливающиеся между собой. Первичный очаг из ацинозного превращается в лобулярный, затем в сливной лобулярный, сегментарный, лобарный - возникает лобарная казеозная пневмония. Это самая тяжелая форма первичного туберкулеза, быстро заканчивающаяся гибелью больного ("скоротечная чахотка"). В других случаях первичный очаг лобулярной или сегментарной казеозной пневмонии расплавляется и на его месте образуется первичная легочная каверна. Процесс принимает хроническое течение, развивается первичная легочная чахотка, напоминающая вторичный фиброзно-кавернозный туберкулез, но отличающаяся от него наличием казеозного бронхоаденита.
Первичный кишечный аффект растет за счет увеличения туберкулезной язвы, обычно в области слепой кишки. Появляются ограниченный туберкулезный перитонит, спайки, пакеты казеозно-измененных илеоцекальных лимфатических узлов. Образуется плотный конгломерат тканей, который клинически иногда принимается за опухоль (опухолевидный первинный кишечный туберкулез). Процесс имеет обычно хроническое течение.
Смешанная форма прогрессирования при первичном туберкулезе наблюдается при ослаблении организма после перенесенных острых инфекций, например кори, при авитаминозах, голодании и т. д. В таких случаях обнаруживаются крупный первичный аффект, казеозный бронхоаденит, нередко осложненный расплавлением некротических масс и образованием свищей. В обоих легких и во всех органах видны многочисленные туберкулезные высыпания.
Обострение туберкулеза со стороны заживших петрифицированных лимфатических узлов наблюдается при длительном применении стероидных гормонов и иммунодепрессантов, снижающих сопротивляемость организма. Развивается массивный туберкулезный бронхоаденит с лимфогенной и гематогенной генерализацией, очень слабовыраженными общими явлениями и незначительной клеточной реакцией. Этот так называемый лекарственный (стероидный) туберкулез рассматривается как выражение эндогенной инфекции.
Исходы прогрессирующего первичного туберкулеза различны. В неблагоприятных случаях смерть больного наступает от общей генерализации процесса и туберкулезного менингита. При благоприятном течении заболевания и применении эффективных лекарственных препаратов прогрессирование первичного туберкулеза может быть приостановлено. Удается перевести экссудативную реакцию в продуктивную, вызвать инкапсуляцию и обызвествление очагов первичного комплекса и рубцевание его отсевов.
Хроническое течение (хронически текущий первичный туберкулез). Оно возникает прежде всего в тех случаях, когда при зажившем первичном аффекте воспалительный специфический процесс в лимфожелезистом компоненте первичного комплекса принимает медленно прогрессирующее течение с чередованием вспышек и затиханий. При этом наступает сенсибилизация организма - повышается его чувствительность ко всякого рода неспецифическим воздействиям. Повышенная реактивность организма клинически выявляется кожными туберкулиновыми пробами и появлением в тканях и органах параспецифических изменений (Струков А. И., 1948), под которыми понимают различные мезенхимальные клеточные реакции в виде диффузной или узелковой пролиферации лимфоцитов и макрофагов, гиперпластических пропессов в кроветворной ткани, фибриноидных изменений соединительной ткани и стенок артериол в органах, диспротеиназ, иногда даже развитие амилоидоза.
Параспецифические реакции, протекающие по типу гиперчувствительности немедленного или замедленного типа, в суставах придают хроническому первичному туберкулезу большое сходство с ревматизмом и описаны под названием ревматизма Понсе.
О хронически текущем первичном туберкулезе говорят также тогда, когда образуется первичная легочная каверна и развивается первичная легочная чахотка.
• Первичный туберкулез характеризуется развитием заболевания в период инфицирования; сенсибилизацией и аллергией, реакциями гиперчувствительности немедленного типа; преобладанием экссудативно-некротических изменений; склонностью к гематогенной и лимфогенной (лимфожелезистой) генерализации; параспецифическими реакциями в виде васкулитов, артритов, серозитов и т.д.
Болеют преимущественно дети, но в настоящее время первичный туберкулез стал чаще встречаться у подростков и взрослых.
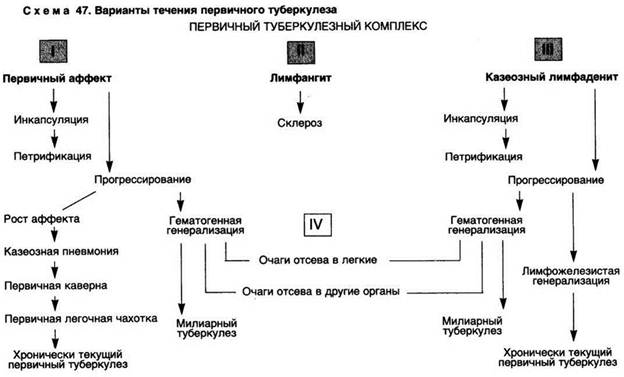
Патологическая анатомия. Морфологическим выражением первичного туберкулеза является первичный туберкулезный комплекс (схема 47). Он состоит из трех компонентов: очага поражения в органе (первичный очаг, или аффект), туберкулезного воспаления отводящих лимфатических сосудов (лимфангит) и туберкулезного воспаления в регионарных лимфатических узлах (лимфаденит).
При аэрогенном заражении в легких первичный аффект возникает субплеврально в наиболее хорошо аэрируемых сегментах чаще правого легкого -— III, VIII, IX, X (особенно часто в III сегменте). Первичный аффект представлен фокусом экссудативного воспаления, причем экссудат быстро подвергается некрозу. Образуется очаг казеозной пневмонии, окруженный зоной перифокального воспаления. Размеры аффекта различны: от альвеолита до сегмента и в очень редких случаях — доли. Постоянно наблюдается вовлечение в воспалительный процесс плевры — фибринозный или серозно-фибринозный плеврит.
Очень быстро развивается туберкулезный лимфангит. Он представлен лимфостазом и туберкулезными бугорками в периваскулярной отечной ткани.
В дальнейшем воспалительный процесс переходит на регионарные бронхопульмональные, бронхиальные и бифуркационные лимфатические узлы, в которых развивается специфический воспалительный процесс, быстро наступает казеозный некроз. Возникает тотальный казеозный туберкулезный лимфаденит. Изменения в регионарных лимфатических узлах всегда более значительны по сравнению с первичным аффектом.
При алиментарном заражении первичный туберкулезный комплекс развивается в кишечнике и состоит также из трех компонентов: в лимфоидной ткани нижнего отдела тощей или слепой кишки формируется первичный аффект в виде язвы, туберкулезный лимфангит связан с казеозным лимфаденитом регионарных к первичному аффекту лимфатических узлов. Возможен первичный туберкулезный аффект в миндалине с лимфангитом и казеозным некрозом лимфатических узлов шеи или в коже (в виде язвы с лимфангитом и регионарным казеозным лимфаденитом).
Различают три варианта течения первичного туберкулеза: 1) затухание первичного туберкулеза и заживление очагов первичного комплекса; 2) прогрессирование первичного туберкулеза с генерализацией процесса; 3) хроническое течение (хронически текущий первичный туберкулез).
Затухание первичного туберкулеза и заживление очагов первичного комплекса начинаются в первичном легочном очаге. Экссудативная тканевая реакция сменяется продуктивной; туберкулезные гранулемы подвергаются фиброзу, а казеозные массы — петрификации, а в дальнейшем и оссификации. На месте первичного аффекта образуется заживший первичный очаг, который по имени описавшего его чешского патолога называют очагом Гона.
На месте туберкулезного лимфангита в результате фиброзирования туберкулезных гранулем образуется фиброзный тяж. Заживление в лимфатических узлах происходит так же, как и в легочном очаге — очаги казеоза обезвоживаются, обызвествляются и окостеневают. Однако в связи с обширностью поражения в лимфатических узлах заживление протекает медленнее, чем в легочном очаге.
В кишечнике на месте первичной язвы при заживлении образуется рубчик, а в лимфатических узлах — петрификаты, оссификация их протекает очень медленно.
Прогреееирование первичного туберкулеза с генерализацией процесса проявляется в четырех формах: гематогенной, лимфогенной, росте первичного аффекта и смешанной.
Гематогенная форма прогрессирования (генерализация процесса). При первичном туберкулезе развивается в связи с ранним попаданием микобактерий в кровь (диссеминация) из первичного аффекта или казеозно-измененных лимфатических узлов. Микобактерий оседают в различных органах и вызывают образование в них бугорков размером от милиарных (просовидных) — милиарный туберкулез — до крупных очагов. В связи с этим различают милиарную и крупноочаговую формы гематогенной генерализации. Особенно опасно высыпание милиарных туберкулезных бугорков в мягких мозговых оболочках с развитием туберкулезного лептоменингита. При гематогенной генерализации возможны единичные отсевы в различные органы, в том числе у верхушки легких (очаги Симона), которые спустя много лет после затихания первичной инфекции дают начало туберкулезному процессу.
Лимфогенная форма прогрессирования (генерализация процесса) при первичном туберкулезе проявляется вовлечением в процесс специфического воспаления бронхиальных, бифуркационных, околотрахеальных, над- и подключичных, шейных и других лимфатических узлов. Особенно большое значение в клинике приобретает туберкулезный бронхоаденит. Возможна обструкция бронха при прорыве содержимого казеозного лимфатического узла в бронх (аденобронхиальные свищи), сдавление бронха увеличенными лимфатическими узлами, что ведет к развитию очагов ателектаза, пневмонии, бронхоэктазов.
При первичном кишечном туберкулезе лимфогенная (лимфо-железистая) генерализация ведет к увеличению всех групп мезентериальных лимфатических узлов. Развивается туберкулезный мезаденит, который может доминировать в клинической картине заболевания.
Рост первичного аффекта. Это наиболее тяжелая форма прогрессирования первичного туберкулеза. При ней наступает казеозный некроз зоны перифокального воспаления. Увеличение площади казеоза может привести к лобарной казеозной пневмонии. Это наиболее тяжелая форма первичного туберкулеза, быстро заканчивающаяся гибелью больного ("скоротечная чахотка"). При расплавлении очага лобулярной или сегментарной казеозной пневмонии образуется первичная легочная каверна. Процесс принимает хроническое течение, развивается первичная легочная чахотка, напоминающая вторичный фиброзно-кавернозный туберкулез, но отличающаяся от него наличием казеозного бронхоаденита.
Первичный кишечный аффект растет за счет увеличения туберкулезной язвы, обычно в области слепой кишки. Появляются ограниченный туберкулезный перитонит, спайки, пакеты казеозно-измененных илеоцекальных лимфатических узлов. Образуется плотный конгломерат тканей, который иногда принимается за опухоль (опухолевидный первичный кишечный туберкулез). Нередко процесс принимает хроническое течение.
Смешанная форма прогрессирования. При первичном туберкулезе наблюдается в случае ослабления организма после перенесенных острых инфекций, например кори, при авитаминозах, голодании и т.д. В таких случаях обнаруживаются крупный первичный аффект, казеозный бронхоаденит, нередко осложненный расплавлением некротических масс и образованием свищей. В обоих легких и во всех органах видны многочисленные туберкулезные высыпания.
Возможно обострение туберкулеза в результате активизации "дремлющей" инфекции в заживших петрифицированных лимфатических узлах при длительном применении препаратов стероидных гормонов и иммунодепрессантов, снижающих сопротивляемость организма. Развивается массивный туберкулезный бронхоаденит с лимфогенной и гематогенной генерализацией и незначительной клеточной реакцией. Этот так называемый лекарственный (стероидный) туберкулез рассматривается как выражение эндогенной инфекции.
Хроническое течение (хронически текущий первичный туберкулез) возникает прежде всего в тех случаях, когда при зажившем первичном аффекте в лимфожелезистом компоненте первичного комплекса процесс прогрессирует, захватывая все новые и новые группы лимфатических узлов. Заболевание принимает хроническое течение с чередованием вспышек и затиханий. Таким аденогенным формам туберкулеза уделяется особое внимание потому, что казеозно-измененные лимфатические узлы рассматриваются как "резервуары инфекций", которые могут стать источником не только прогрессирования, но и началом новых форм туберкулеза. Среди них туберкулез почек при переходе процесса с парааортальных и брыжеечных лимфатических узлов, обсеменение легких при аденобронхиальных свищах, поражение позвоночника при переходе процесса с паравертебральных лимфатических узлов и т.д.
При хроническом течении первичного туберкулеза наступает сенсибилизация организма — повышается его чувствительность ко всякого рода неспецифическим воздействиям. Повышенная реактивность организма клинически выявляется кожными туберкулиновыми пробами и появлением в тканях и органах параспецифических изменений (А.И.Струков), под которыми понимают различные мезенхимально-клеточные реакции. Такие реакции в суставах, протекая по типу гиперчувствительности немедленного или замедленного типа, придают хроническому первичному туберкулезу большое сходство с ревматизмом и описаны под названием ревматизма Понсе.
О хронически текущем первичном туберкулезе говорят также тогда, когда образуется первичная легочная каверна и развивается первичная легочная чахотка.

Своевременное выявление первичного туберкулезного комплекса – трудная задача даже для современной медицины. Заболевание не имеет специфических признаков, а имеющиеся симптомы расцениваются как проявления ОРВИ или пневмонии.
Общая информация
Первичный туберкулезный комплекс (ПТК) – один из клинико-морфологических видов туберкулеза, развивающийся у ранее неинфицированных лиц. Свое название он получил из-за специфических изменений, одновременно происходящих в легочной ткани и близлежащих лимфоузлах. В редких случаях (не более 3.5% всех клинических наблюдений) наблюдается кишечная форма первичного туберкулезного комплекса.
ПТК возникает только при первичном контакте организма с микобактерией и встречается преимущественно у детей и молодых людей (пик заболеваемости – 1-5 лет). В казуистических случаях возможно развитие ПТК у лиц престарелого и старческого возраста. В этом случае заболевание рассматривается как рецидив латентного (скрытого, неактивного) туберкулеза, бессимптомно перенесенного в детстве.
Причины развития
Появление ПТК связано с инфицированием высоко вирулентными (заразными) микобактериями и особенностями сопротивляемости организма к инфекциям. Способствуют появлению первичного туберкулезного комплекса врожденные (генетически обусловленная недостаточность фагоцитоза, системы комплемента, клеточного и гуморального ответа) или приобретенные (ВИЧ-инфекция, тяжелые хронические заболевания) иммунодефицитные состояния.
Чаще всего ПТК возникает после длительного и тесного контакта с бактериовыделителем, после чего микобактерия из верхних дыхательных путей попадает в легочную ткань. В легком формируется очаг воспаления и последующего некроза, а микобактерии проникают в лимфатический сосуд. Вместе с лимфой они достигают внутригрудных лимфоузлов, где оседают и способствуют развитию специфического воспаления.
В редких случаях (11-15%) ПТК является следствием уже имеющегося туберкулеза внутригрудных лимфатических узлов. В этом случае микобактерии попадают в легочную ткань из пораженных лимфоузлов по лимфатическим сосудам или по близлежащему бронху. Этот механизм возникновения получил название ретроградного (обратного).
Кишечная форма ПТК связана с алиментарным (пищевым) заражением палочкой Коха (употребление в пищу молочных продуктов от инфицированного крупного и мелкого рогатого скота). Проникновение возбудителя в кишечник также может быть следствием проглатывания собственной мокроты с микобактериями при наличии активного легочного туберкулеза.
Механизм возникновения и морфология
После попадания микобактерии в легочную ткань начинается каскад реакций, характерных только для ПТК. Первичный туберкулезный комплекс состоит из следующих морфологических элементов:

Похожие компоненты первичного туберкулезного комплекса выделяют и при кишечной форме заболевания. В этом случае зона первичного аффекта локализуется в тощей или слепой кишке (другие отделы поражаются крайне редко). Здесь впоследствии формируется язвенный дефект, лимфангит и брыжеечный лимфаденит (воспаление лимфоузлов брыжейки кишки).
Благоприятное течение заболевания характеризуется обратным развитием и формированием очага Гона – зарубцованного участка легкого, окруженного соединительнотканной капсулой, где впоследствии могут откладываться соли кальция (процесс петрификации или кальцификации).
При неблагоприятном течении первичного туберкулезного комплекса происходит дальнейшее распространение микобактерий по бронхолегочной системе и перенос возбудителя с током крови в другие органы.
Возможные симптомы
Заболевание имеет острое или подострое течение. В первом случае болезнь появляется внезапно и имеют ярко выраженную клиническую картину. При подострой форме (более 90% всех случаев) первичного туберкулёзного комплекса симптомы появляются постепенно. Острое течение с обилием симптоматики характерно для детей, что связано с незрелостью их иммунитета и организма в целом.
Клинические проявления первичного туберкулезного комплекса складываются из трех основных синдромов:
- интоксикационного – защитная реакция организма на попадание в организм микобактерии;
- бронхолегочного – нарушение функции внешнего дыхания из-за поражения легочной ткани;
- токсико-аллергического – следствие воздействия на организм продуктов жизнедеятельности возбудителя.
Интоксикационный синдром проявляется слабостью, немотивированной усталостью, лабильностью (переменчивостью) настроения, головными или мышечными болями и постоянной субфебрильной или фебрильной температурой. Степень выраженности симптомов зависит от индивидуальных особенностей организма.
Бронхолегочный синдром зависит от распространённости поражения легочной ткани. Он характеризуется кашлем со скудной и трудноотделяемой мокротой, нарастающей одышкой и признаками дыхательной недостаточности (синюшность кожных покровов, учащение дыхания, непереносимость незначительных физических нагрузок). В редких случаях при наличии обширного участка казеозного некроза легочной ткани возможно появление кровохарканья.

Среди всех перечисленных симптомов нет ни одного специфического, то есть характерного только для ПТК. Заболевание имеет полиморфную (разнообразную) и стертую клиническую картину, что и обуславливает сложности при диагностическом процессе.
Диагностика и дифференциальная диагностика
Обследование пациента начинается с физикального осмотра. Данные пальпации (ощупывания) грудной клетки, перкуссии (выстукивания) и аускультации (выслушивания) легких скудные или отсутствуют. При поражении одного или нескольких сегментов легкого врач может выявить укорочение перкуторного звука и ослабление дыхания.
Вслед за общим осмотром начинается этап лабораторно-инструментальных исследований:
- анализы крови и мочи – характерно повышение СОЭ до 25 мм/ч и более, повышение уровня лейкоцитов с появлением незрелых форм;
- туберкулиновая проба – наблюдается гиперергическая реакция;
- рентгенологические методы – обзорная рентгенограмма органов грудной клетки, компьютерная томограмма;
- микроскопия мокроты, ее посев на среду Левенштейна- Йенсена (питательная среда для роста микобактерий туберкулеза) или проведение ПЦР-анализа отделяемого из бронхов для определения бактериовыделения.
На рентгенограмме легких можно определить не только локализацию и распространенность процесса, но и стадию заболевания. Рентгенологическая классификация стадий развития ПТК:

Дифференциальная диагностика проводится со следующими заболеваниями:
- пневмония;
- лимфогранулематоз Вегенера;
- лимфолейкоз;
- лимфосаркома средостения;
- доброкачественные опухоли средостения (тератомы и дермоидные кисты);
- увеличение вилочковой железы или ее злокачественные новообразования (тимомы);
- медиастинальная форма саркоидоза Бека;
- загрудинный зоб.
Причиной постановки неверного диагноза (ПТК чаще всего расценивается как пневмония) является отсутствие каких-либо характерных симптомов туберкулеза. Интоксикационный синдром и периоды повышения температуры интерпретируются врачами как последствия ОРВИ и ее осложнений, а сомнения в выставленном диагнозе появляются лишь после 10-14 дней неудачной антибактериальной терапии
Причиной неверной интерпретации результатов рентгенологического исследования является недообследование пациента. В спорных случаях помимо прямого снимка легких обязательно выполняется боковая рентгенограмма и компьютерная томограмма. Решающее значение для исключения пневмонии и постановки диагноза ПТК имеет анамнез заболевания (контакт с бактериовыделителем) и гиперергические реакции на туберкулин.
Лечение
Основу терапии заболевания составляет длительный (от 2 до 6-9 месяцев) прием противотуберкулезных препаратов. Начальный этап лечения детей проводится в стационаре, взрослые без признаков бактериовыделения могут проходить химиотерапию в амбулаторных условиях. Схему терапии (режим химиотерапии) и продолжительность лечения определяют индивидуально с включением тех противотуберкулезных средств, к которым выявлена чувствительность микобактерии по результатам микробиологического посева.
Детям противотуберкулезные средства назначаются в максимально допустимой для их возраста дозировке, которая требует ежедневной корректировки. Согласно федеральным клиническим рекомендациям ребенка следует взвесить и только затем рассчитать дозу препаратов на предстоящие сутки.
В состав комплексного лечения также входят санитарно-режимные мероприятия, лечебное питание с повышенной калорийностью, дыхательная гимнастика и вспомогательное лечение, направленное на предупреждение и устранение симптомов заболевания. С этой целью применяются препараты из группы НПВС (противовоспалительные), гепатопротекторы, иммуномодуляторы, седативные средства и кислородотерапия.
Прогноз и осложнения
Благоприятным исходом легочной или кишечной формы заболевания является заживление очага казеозного некроза, неблагоприятным – прогрессирование заболевания и распространение микобактерии по бронхолегочной системе и другим органам.
Самоликвидация очага туберкулезной инфекции происходит в несколько этапов:
- формирование на месте казеозной пневмонии соединительнотканного рубца в легком с прочной капсулой вокруг – очаг Гона;
- отложение солей кальция и петрификация дефектного участка;
- образование волокон из соединительной ткани по ходу пораженного лимфатического сосуда;
- рубцевание и кальцификация лимфоузла.

Формирование очага Гона – прогностически благоприятный признак, говорящий о стабилизации и ограничении инфекционного процесса. Он не требует никакого лечения или изоляции от общества, но пациент должен быть проинформирован, что при резком и стойком ослаблении иммунитета возможна реактивация инфекции и развитие вторичного легочного туберкулеза.
При отсутствии рационального лечения ПТК может перейти в хроническую форму с постоянными рецидивами и прогрессировать в фиброзно-кавернозный туберкулез. При ослабленном иммунитете или обширном поражении легочной ткани возможно распространение микобактерий по лимфе и крови с дальнейшим появлением новых очагов туберкулезной инфекции в соседних органах.
Заключение
ПТК является самой тяжелой формой первичного туберкулеза легких. Для заболевания характерно сочетанное поражение легочной ткани, лимфатических сосудов и узлов с формированием участка казеозной пневмонии. Скудность и неспецифичность симптомов обуславливают позднюю диагностику и лечение болезни. Первичный туберкулезный комплекс может и самостоятельно перейти в неактивную форму, но без рациональной терапии возможны осложнения в виде хронизации процесса или быстрого распространения микобактерий по организму, особенно у детей и лиц с ослабленным иммунитетом.
Читайте также:


