Пневмоцистная пневмония у вич инфицированных гистология

МИНИСТЕРСТВО ОБОРОНЫ РОССИЙСКОЙ ФЕДЕРАЦИИ
97 ГОСУДАРСТВЕННЫЙ ЦЕНТР
СУДЕБНО-МЕДИЦИНСКИХ И КРИМИНАЛИСТИЧЕСКИХ ЭКСПЕРТИЗ
ЦЕНТРАЛЬНОГО ВОЕННОГО ОКРУГА
Начальник 97 ГЦ СМи КЭ (ЦВО) — Пудовкин Владимир Васильевич.
2. Филиппенкова Елена Игоревна, врач — судебно-медицинский эксперт отдела судебно-медицинской экспертизы 97 Государственного центра судебно-медицинских и криминалистических экспертиз (Центральный военный округ), стаж экспертной работы с 1996г., высшая квалификационная категория.
СЛУЧАЙ ДИАГНОСТИКИ ПНЕВМОЦИСТНОЙ ПНЕВМОНИИ
НА ФОНЕ ВИЧ-ИНФЕКЦИИ.
Пневмоцисту с 1988г. причисляют к царству грибов. Распространение повсеместное, входит в состав нормальной микробиоты человека, заселяя его лёгкие с раннего детства.
По Е.С.Белозерову, Ю.И.Буланькову (2006): пневмоциста имеет тонкую капсулу, может быть округлой или серповидной формы, её при световой микроскопии ошибочно можно принять за дрожжи или эритроциты. Инфекционная единица P.carinii — спорозоит, в ткани лёгкого превращающийся в трофозоит, размножающийся делением. Передаётся пневмоциста контактным путём. P.carinii — внеклеточный паразит со строгим тропизмом к лёгочной ткани, в просвете альвеол она осуществляет весь жизненный цикл. В результате жизнедеятельности P.carinii в лёгких происходит инфильтрация стенки альвеол мононуклеарами, а интерстициальной ткани — плазматическими клетками. Микроскопически пневмоцисты обнаруживаются в экссудате каждой альвеолы. Всё это приводит к 10-20-кратному увеличению альвеолярной стенки, обусловливающему альвеолярно-капиллярный блок с клиникой тяжёлой дыхательной недостаточности.Пневмоцистная пневмония относится к одной из распространённых суперинфекцией ВИЧ/СПИД, к поздним СПИД — ассоциированным заболеваниям, развивается у больных с выраженным иммунодефицитом, когда количество CD4+ лимфоцитов падает ниже 200 в 1 мкл.
По Р.А. Аравийскому, Н.Н. Климко, Н.В. Васильевой (2004) возбудитель Pneumocystis jiroveci (прошлое название Pneumocystis carinii) в отличие от других микромицетов Р. jiroveci не растёт на обычных питательных срезах in vitro, отсутствие эргостерола в клеточной мембране делает его нечувствительным к полиеновым и азольным антимикотикам. Отличаются нестойкостью клеточной стенки, малым количеством РНК-генов, а также особым механизмом вариации поверхностных антигенов.
Распространение: повсеместное, входит в состав нормальной микробиоты человека.
Характеристика возбудителя: Pneumocystis jiroveci не культивируется на искусственных питательных средах, растёт в культуре лёгочной ткани куриных эмбриолнов, а также в культуре фибробластов эмбриональной лёгочной ткани человека. Практически в настоящее время изучению доступны лишь тканевые формы возбудителя, полученные из патологического материала (гистологические срезы, БАЛ, мокрота). При рутинных методах окраски (гематоксилин-эозин) скопления возбудителя в тканях определяются как однообразные ячеистые массы. Диагностически значимые зрелые формы пневмоцист хорошо выявляются при импрегнации по Гомори — Грокотт, при окраске толуидиновым синим, тионином, при окраске по методу Бауэра. По Грамму пневмоцисты окрашиваются непостоянно.
Морфологически зрелые пневмоцисты представляют собой округлые клетки до 10 мкм в диаметре с плотной многослойной клеточной стенкой гетерополисахаридной природы. В зрелых пневмоцистах видны базофильные внутриклеточные тельца (аскоспоры). Вокруг зрелых пневмоцист сосредоточено большое количество молодых форм (трофозоидов), имеющих лабильные очертания, а также промежуточные формы —прецисты с более тонкой, чем у цист, стенкой. По мере созревания внутриклеточные тельца заполняют зрелые цисты, их оболочка разрывается, и внутриклеточные тельца выталкиваются в окружающие ткани, превращаясь в трофозоиды. Материнские клетки приобретают чашевидные или полулунные очертания и постепенно дегенерируют.
Патоморфология пневмоцистной пневмонии характеризуется двумя особенностями:
с одной стороны
с другой стороны
наличием пенистого экссудата в альвеолах, бронхиолах и мелких бронхах (скопления микроорганизма)
наличием пролиферативного процесса в межальвеолярных перегородках. Характерноотсутствие в тканях нейтрофильных лейкоцитов.
Заболевание: пневмоцистоз, обычно возникающий у иммуноскомпрометированных больных, чаще всего при СПИДе, злокачественных новообразованиях, применении иммуносупрессовров, у детей младшего возраста. Инфицирование ингаляционным путём. Основной клинический вариант пневмоцистоза — пневмония, характеризующаяся лихорадкой, выраженной прогрессирующей дыхательной недостаточностью, сухим непродуктивным кашлем.
На рентгенограммах — интерстициальная инфильтрация. Очаговые и деструктивные изменения а также плеврит не характерны. Экстрапульмональные поражения при пневмоцистозе встречаются относительно редко. P. jiroveci чувствителен к каспофунгину, а также к некоторым антибактериальным препаратам, например, к тримоксазолу.
Результаты микроскопии мокроты и БАЛ могут быть ложноотрицательными, поэтому у больного с высокой вероятностью пневмоцистной пневмонии необходимо проводить повторные исследования окрашенных мазков.
Методы диагностики:
— рентгенография или КТ лёгких;
— бронхоскопия, получение БАЛ, биопсия очагов поражения;
— микроскопия окрашенных мазков-отпечатков биоптатов, БАЛ, мокроты;
— гистологическое исследование биопсийного материала.
Труп женщины 37 лет. ВИЧ — инфицирована около 10 лет назад. Смерть на фоне прогрессирующей дыхательной недостаточности.
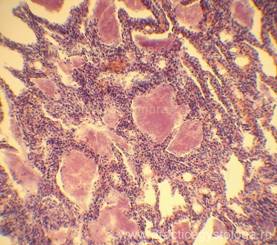
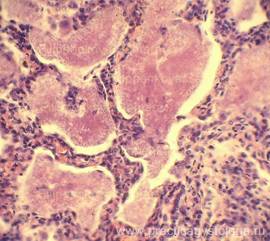
Рис. 1-10. Лёгкое с пневмоцистной пневмонией. Просветы большинства альвеол заполнены пенистым экссудатом, в толще которого видны округлые белесоватые клетки с плотной оболочкой. В зрелых пневмоцистах видны базофильные внутриклеточные тельца (аскоспоры). Вокруг зрелых пневмоцист сосредоточено большое количество молодых форм (трофозоидов), имеющих лабильные очертания, а также промежуточные формы — прецисты с более тонкой, чем у цист, стенкой. По мере созревания внутриклеточные тельца заполняют зрелые цисты, их оболочка разрывается, и внутриклеточные тельца выталкиваются в окружающие ткани, превращаясь в трофозоиды. Материнские клетки приобретают чашевидные или полулунные очертания и постепенно дегенерируют. Межальвеолярные перегородки утолщены в различной степени (вплоть до резко выраженного утолщения), с выраженной лимфогистиоцитарной инфильтрацией.
Окраска: гематоксилин-эозин. Увеличение х100 и х250.
При третьей, генерализованной форме, кроме поражения головного мозга, наблюдаются гепато- и спленомегалия, желтуха, язвенные поражения кишечника, миокардит, интерстициальная пневмония. В печени и селезенке имеются очаги реактивного миелоэритробластоза. В паренхиматозных органах выявляются некрозы, очаговая или диффузная лимфогистиоцитарная инфильтрация с примесью эозинофилов. Реже наблюдаются висцеральные формы заболевания без поражения головного мозга. Патологоанатомический диагноз врожденного токсоплазмоза ставится только в случаях обнаружения свободно лежащих паразитов — эндозоитов и цист в гистологических срезах или в мазках-отпечатках с поверхности разрезов органов, а также выявления токсоплазм методом биопроб.
Осложнения токсоплазмоза обусловлены поражением головного мозга и глаз, что ведет к истощению, параличам, умственной отсталости, слепоте, психическим заболеваниям. Возможно присоединение бактериальной инфекции с развитием гнойного менингоэнцефалита, пиоцефалии, сепсиса.
Пневмоцистоз, или пневмоцистная пневмония (плазмоцеллюлярная, интсрстициальная пневмония), вызывается возбудителем Pneumocystis carinii. Возбудитель пневмоцистоза легких относится к типу простейших. Форма пневмоцисты округлая, овальная или изогнутая, длина 2—3 мкм, ширина от 1,5 до 2 мкм. Паразиты располагаются эксцентрично в шаровидных слизистых образованиях, окруженных мембраной, дающей отчетливую ШИК-положительную реакцию. Размеры шаровидных образовании значительно крупнее самого паразита. В обычных условиях возбудитель не обладает высокими патогенными свойствами.
Пневмоцистная пневмония чаще возникает и тяжело протекает у недоношенных новорожденных и детей с врожденной гипотрофией. Заражение происходит воздушно-капельным путем от инфицированных матерей или обслуживающего персонала лечебных учреждений. Возможно заражение от домашних животных. Описан случай врожденного пневмоцистоза легких у мертворожденного доношенного плода.
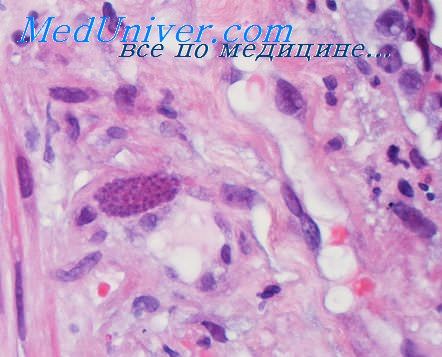
Развитие заболевания происходит постепенно, течение длительное, до 7—8 нед и более. Характерными симптомами являются нарастающая одышка, цианоз, сухой, коклюшеподобный кашель. Прогноз часто неблагоприятный. У детей более старшего возраста пневмоцистоз легких может развиваться как осложнение лейкоза, при современной полихимиотерапии, приводящей к иммунодепрессии. В таких случаях пневмоцистиое поражение легких характеризуется быстрым развитием процесса и является: инкурабельным. Пневмоцистоз встречается как осложнение при злокачественных опухолях. и иммунодефицитных синдромах.
При пневмоцистозе поражаются исключительно легкие. В других органах и системах возбудителя не находят. Аэрогенным путем пневмоцисты попадают в легкие, где размножаются последовательным делением. Массы паразита постепенно заполняют респираторные просветы, уменьшая их объем, что проявляется респираторной недостаточностью. В альвеолярных перегородках возникают реактивные изменения в виде отека, инфильтрации гистиоцитами, лимфоидными клетками, макрофагами и плазматическими клетками. В отношении плазмоцеллюлярной реакции высказывались сомнения.
При исследовании пневмоцистных пневмоний у новорожденных зрелые плазматические клетки действительно не обнаруживаются. Этот вопрос требует дальнейшего изучения.
Поверхность разрезов суховата, при надавливании отделяется небольшое количество слизисто-кровянистой жидкости. В просветах бронхов и трахеи обнаруживается вязкое пенистое содержимое. Слизистая оболочка дыхательных путей остается бледной. Решающим для диагноза пневмоцистной пневмонии является микроскопическое исследование легких. При пневмоцистозе находят утолщенные перегородки альвеол, альвеолярных ходов с инфильтрацией их гистиоцитами и лимфоидными клетками. Просветы альвеол, альвеолярных ходов, бронхиол заполнены скоплениями пневмоцист в виде своеобразной пенистой массы. Среди масс паразита клеточные формы обычно не обнаруживаются. Могут встречаться единичные макрофаги и лейкоциты. Пенистые массы паразита подвергаются уплотнению, уменьшаются в объеме, постепенно резорбируются альвеолярными макрофагами.
В разных полях зрения могут выявляться различные стадии процесса, включая ателектазы, участки эмфиземы. Осложнением пневмоцистоза может явиться присоединение вирусно-бактериальной инфекции, интерстициальная, медиастинальная и подкожная эмфизема, пневмоторакс. При затяжном течении болезни возможно развитие диффузного фиброза легких.
При третьей, генерализованной форме, кроме поражения головного мозга, наблюдаются гепато- и спленомегалия, желтуха, язвенные поражения кишечника, миокардит, интерстициальная пневмония. В печени и селезенке имеются очаги реактивного миелоэритробластоза. В паренхиматозных органах выявляются некрозы, очаговая или диффузная лимфогистиоцитарная инфильтрация с примесью эозинофилов. Реже наблюдаются висцеральные формы заболевания без поражения головного мозга. Патологоанатомический диагноз врожденного токсоплазмоза ставится только в случаях обнаружения свободно лежащих паразитов — эндозоитов и цист в гистологических срезах или в мазках-отпечатках с поверхности разрезов органов, а также выявления токсоплазм методом биопроб.
Осложнения токсоплазмоза обусловлены поражением головного мозга и глаз, что ведет к истощению, параличам, умственной отсталости, слепоте, психическим заболеваниям. Возможно присоединение бактериальной инфекции с развитием гнойного менингоэнцефалита, пиоцефалии, сепсиса.
Пневмоцистоз, или пневмоцистная пневмония (плазмоцеллюлярная, интсрстициальная пневмония), вызывается возбудителем Pneumocystis carinii. Возбудитель пневмоцистоза легких относится к типу простейших. Форма пневмоцисты округлая, овальная или изогнутая, длина 2—3 мкм, ширина от 1,5 до 2 мкм. Паразиты располагаются эксцентрично в шаровидных слизистых образованиях, окруженных мембраной, дающей отчетливую ШИК-положительную реакцию. Размеры шаровидных образовании значительно крупнее самого паразита. В обычных условиях возбудитель не обладает высокими патогенными свойствами.
Пневмоцистная пневмония чаще возникает и тяжело протекает у недоношенных новорожденных и детей с врожденной гипотрофией. Заражение происходит воздушно-капельным путем от инфицированных матерей или обслуживающего персонала лечебных учреждений. Возможно заражение от домашних животных. Описан случай врожденного пневмоцистоза легких у мертворожденного доношенного плода.

Развитие заболевания происходит постепенно, течение длительное, до 7—8 нед и более. Характерными симптомами являются нарастающая одышка, цианоз, сухой, коклюшеподобный кашель. Прогноз часто неблагоприятный. У детей более старшего возраста пневмоцистоз легких может развиваться как осложнение лейкоза, при современной полихимиотерапии, приводящей к иммунодепрессии. В таких случаях пневмоцистиое поражение легких характеризуется быстрым развитием процесса и является: инкурабельным. Пневмоцистоз встречается как осложнение при злокачественных опухолях. и иммунодефицитных синдромах.
При пневмоцистозе поражаются исключительно легкие. В других органах и системах возбудителя не находят. Аэрогенным путем пневмоцисты попадают в легкие, где размножаются последовательным делением. Массы паразита постепенно заполняют респираторные просветы, уменьшая их объем, что проявляется респираторной недостаточностью. В альвеолярных перегородках возникают реактивные изменения в виде отека, инфильтрации гистиоцитами, лимфоидными клетками, макрофагами и плазматическими клетками. В отношении плазмоцеллюлярной реакции высказывались сомнения.
При исследовании пневмоцистных пневмоний у новорожденных зрелые плазматические клетки действительно не обнаруживаются. Этот вопрос требует дальнейшего изучения.
Поверхность разрезов суховата, при надавливании отделяется небольшое количество слизисто-кровянистой жидкости. В просветах бронхов и трахеи обнаруживается вязкое пенистое содержимое. Слизистая оболочка дыхательных путей остается бледной. Решающим для диагноза пневмоцистной пневмонии является микроскопическое исследование легких. При пневмоцистозе находят утолщенные перегородки альвеол, альвеолярных ходов с инфильтрацией их гистиоцитами и лимфоидными клетками. Просветы альвеол, альвеолярных ходов, бронхиол заполнены скоплениями пневмоцист в виде своеобразной пенистой массы. Среди масс паразита клеточные формы обычно не обнаруживаются. Могут встречаться единичные макрофаги и лейкоциты. Пенистые массы паразита подвергаются уплотнению, уменьшаются в объеме, постепенно резорбируются альвеолярными макрофагами.
В разных полях зрения могут выявляться различные стадии процесса, включая ателектазы, участки эмфиземы. Осложнением пневмоцистоза может явиться присоединение вирусно-бактериальной инфекции, интерстициальная, медиастинальная и подкожная эмфизема, пневмоторакс. При затяжном течении болезни возможно развитие диффузного фиброза легких.
Что такое пневмоцистная пневмония?
Пневмоцистная пневмония (ПЦП, пневмоциста) — это вид пневмонии, который может быть опасным для жизни у людей с ослабленной иммунной системой. Возбудителем ПЦП является Pneumocystis jiroveci, малоизученный род грибов-аскомицетов. Люди, живущие с ВИЧ-инфекцией (вирус иммунодефицита человека), число СД4 клеток которых ниже 200, подвержены риску развития пневмоцистнарной пневмонии.
Симптомы могут включать лихорадку, одышку, сдавливание или боль в груди, усталость, ночные потоотделения и сухой кашель. К счастью, есть лекарства, которые могут эффективно предотвращать и лечить данную болезнь.
Сегодня ПЦП встречается относительно редко; тем не менее, заболевание остается распространенным среди людей, которые не знают, что они ВИЧ инфицированы, людей, которые не получают постоянной помощи в связи с ВИЧ, и людей с сильно ослабленной иммунной системой, в результате приёма иммунодепрессантов.
Причины и факторы риска пневмоцистной пневмонии
ПЦП — это тип пневмонии, вызванной грибком Pneumocystis jiroveci. Этот грибок не делает людей со здоровой иммунной системой больными, но может вызвать легочную инфекцию у человека с ослабленной иммунной системой.
Пневмоцистная пневмония — это одна из многих инфекций, которые могут развиться у людей, живущих с ВИЧ-инфекцией, которые также называются оппортунистическими инфекциями. Это происходит только в том случае, если ваша иммунная система достаточно ослаблена, и ваше тело становится уязвимым для инфекций, которые иначе не затронули бы вас. ПЦП является наиболее распространенной оппортунистической инфекцией среди людей, живущих с ВИЧ.
Пневмония — это инфекция и воспаление легких. По мере прогрессирования инфекции воздушные пространства в легких заполняются жидкостью, затрудняя дыхание.
Люди с ослабленной иммунной системой из-за ВИЧ (вирус иммунодефицита человека), рака, длительного использования кортикостероидных препаратов или трансплантации органов или костного мозга, более подвержены риску развития пневмоцистной пневмонии.
Люди с вирусом иммунодефицита человека наиболее подвержены риску развития ПЦП, в основном это люди, у которых:
- количество СД4 ниже 200;
- процент клеток СД4 ниже 14%;
- в истории болезни есть ПЦП;
- уровень СД4 ниже 300 с признаками ослабленной иммунной системы (такой как рецидивирующая молочница или бактериальная пневмония).
Клетки СД4 — это вид лимфоцитов (белых кровяных клеток крови).
Признаки и симптомы пневмоцистной пневмонии
Симптомы пневмоцистной пневмонии могут включать в себя:
- сбивчивое дыхание;
- лихорадку;
- сдавливание или боли в груди;
- сухой кашель;
- усталость;
- чувство слабости или недомогания;
- озноб/потоотделение;
- понос;
- потеря веса.
У людей, живущих с вирусом иммунодефицита человека, эти симптомы могут развиваться очень постепенно. Сначала признаки могут быть настолько слабовыраженными, что остаются незамеченными в течение нескольких недель.
Поскольку ПЦП может быть настолько опасным, если его не лечить на ранней стадии, если у вас есть симптомы ПЦП, такие как постоянный сухой кашель или одышка, важно, чтобы вы сообщили о них врачу как можно скорее.
Диагностика ПЦП
Симптомы пневмоцистной пневмонии являются общими как у многих инфекций, включая грипп и простуду, поэтому для подтверждения диагноза необходимо провести лабораторные анализы. Ваш врач может заказать один или несколько из следующих анализов:
- Индуцированный анализ мокроты — вдыхается пар с соленой водой, вызывающий кашель со слизью из легких (или мокроты). Образец мокроты затем проверяется в лаборатории на наличие грибка, который может вызывать инфекцию.
- Бронхоскопия с промыванием. Бронхоскоп представляет собой очень тонкую гибкую трубку, которая вводится через нос, вниз по дыхательной трубке и в легкие. Это позволяет врачу осмотреть легких внутри. Далее вниз по трубки пускается раствор соленой воды (этот процесс называется промыванием). Это позволяет врачу собрать образцы клеток и жидкости из легких. Когда раствор всасывается обратно в пробирку, образцы отправляются в лабораторию для исследования. До начало проведения бронхоскопии человеку могут быть назначены местные анестетики и препараты для расслабления мышц.
Если пневмоцистная пневмония диагностирован, могут быть проведены два других обследования, чтобы выяснить, насколько серьезна болезнь:
- Исследования функции легких — эти исследования дают врачу представление о том, насколько хорошо работают легкие. Они измеряют способность легких расширяться и удерживать воздух, скорость, с которой воздух поступает в легкие и из них, и количество кислорода, которое может проходить из легких в кровь.
- Анализ газов крови — чтобы узнать, сколько кислорода поступает из легких в кровь и сколько углекислого газа поступает из крови в легкие, из артерии берется образец крови, чтобы после её исследовать в лаборатории.
Результаты этих исследований могут помочь вашему врачу классифицировать ПЦП как легкую, умеренную или тяжелую; выбрать наиболее подходящее лечение; и определить, можно ли отправить человека принимать лекарства дома (на домашние лечение) или положить в больницу.
Лечение пневмоцистной пневмонии
Если у вас диагностирован острый случай ПЦП и вы еще не принимаете лекарства против ВИЧ инфекции, рекомендуется начать их приём, независимо от количества СД4 клеток. Это должно укрепить вашу иммунную систему и помочь вам бороться с инфекцией.
Ваш врач может посоветовать вам начать принимать лекарства против ВИЧ после того, как ваше лечение против ПЦП будет завершено, или через две недели после начала лечения пневмоцистной пневмонии.
Наиболее эффективным препаратом для лечения ПЦП является мощная комбинация антибиотиков триметоприм/сульфаметоксазол (TMP/SMX, ко-тримоксазол). Обычно продаются данные антибиотики под торговыми марками Септра или Бактрим. Он содержит сразу два антибиотика: триметоприм (TMP) и сульфаметоксазол (SMX).
Для большинства людей с легкой и средней тяжестью случаев пневмоцистной пневмонии, пероральный прием этих препаратов амбулаторно (дома) будет достаточным. Людям с умеренными и тяжелыми случаями ПЦП часто назначают кортикостероидные препараты в дополнение к триметоприму/сульфаметоксазолу.
Хотя длительное применение кортикостероидов может ослабить иммунную систему, кратковременное применение может помочь уменьшить воспаление и повреждение легких.
Приём кортикостероидных препаратов должны быть начаты как можно скорее — в течение 72 часов после начала приема триметоприма/сульфаметоксазола. Людям с тяжелым ПЦП и другими заболеваниями, которые затрудняют проглатывание лекарств, может потребоваться внутривенное введение антибиотиков (в/в) в больнице.
Триметоприм/Сульфаметоксазол также защищает от другой оппортунистической инфекции, называемой токсоплазмозом.
В рамках лечения вам также может быть предоставлен кислород для вдыхания через маску.
Лечение пневмоцистной пневмонии обычно длится 21 день. То, как организм реагируете на лечение, зависит от используемых лекарств, от того, были ли у вас предыдущие эпизоды ПЦП, тяжесть заболевания, состояние вашей иммунной системы и когда началась терапия.
Ваш врач должен внимательно следить за вашим лечением. Общие побочные эффекты от приёма TMP/SMX включают сыпь, лихорадку, тошноту, рвоту, потерю аппетита, низкий уровень лейкоцитов и низкий уровень тромбоцитов. Врач может порекомендовать дополнительные лекарства для устранения этих побочных эффектов.
Многие инфицированные люди вирусом иммунодефицита человека (ВИЧ-положительные) имеют аллергию или гиперчувствительность к этим препаратам. В этих случаях могут быть назначены альтернативные лекарства.
Имеются также данные, свидетельствующие о том, что в некоторых случаях, когда у людей гиперчувствительность к ко-тримоксазолу, начиная с небольшого количества триметоприма/сульфаметоксазола и увеличивая его до полной переносимости полной дозы, может помочь человеку преодолеть побочные реакции или помочь “десенсибилизировать” человека с повышенной чувствительностью к препарату.
Прием ко-тримоксазола беременными женщинами может увеличить риск врожденных дефектов у детей. Добавки фолиевой кислоты могут снизить этот риск. Поскольку женщина с ПЦП также сталкивается с более высоким риском преждевременных родов и выкидыша, беременные женщины, у которых ПЦП возник после 20 недель беременности, должны подвергаться мониторингу на предмет ранних сокращений матки.
Если после четырех-восьми дней лечения антибиотикотерапией пневмония не показала никаких признаков улучшения или ухудшилась, врач может порекомендовать другое лечение. Другие препараты используемые при ПЦП, такие как Дапсон в комбинации с Триметопримом, Примахин в комбинации с Клиндамицином или Атоваквоном, являются альтернативными лекарственными средствами для людей с непереносимостью триметоприма/сульфаметоксазола.
После того, как воспаление легких исчезнет, ваш врач может назначить приём дополнительного лекарственного препарата, чтобы предотвратить возвращение инфекции (так называемая профилактическая терапия). Это профилактическое лекарство следует принимать до тех пор, пока количество клеток СД4 не превысит 200 в течение как минимум трех месяцев подряд. Поговорите с врачом, прежде чем начать или прекращать приём каких-либо предписанных препаратов.
Профилактика и рекомендации
Лучший способ предотвратить возникновение ПЦП — это поддерживать иммунную систему в хорошей форме и уровень СД4 немного выше 200. Прием антиретровирусных препаратов может помочь сохранить уровень СД4 выше 200.
Если вы курите, есть еще замечательный способ помочь вам снизить риск заражения ПЦП — это бросить курить. Исследования показали, что у ВИЧ-инфицированных, вероятность развития пневмоцистной пневмонии гораздо выше, чем у некурящих людей с вирусом иммунодефицита человека.
Профилактические препараты должны принимать ВИЧ-инфицированные взрослые и подростки, в том числе беременные женщины и люди, принимающие антиретровирусные препараты, у которых количество СД4 ниже 200 или у них имеется данная болезнь в анамнезе.
Пневмоцистная пневмония или пневмоцистоз — редкий и тяжелый недуг, поражающий легкие. Возникает болезнь только при существенном снижении иммунитета, в результате тяжелых инфекционных заболеваний, например, туберкулезом или ВИЧ-инфекцией, злокачественными болезнями (циррозом печени), а также во время послеоперационного периода при пересадке органов.
Пневмоцистная пневмония и ее этиология
До недавнего времени считалось, что причиной пневмоцистной пневмонии является простейшее (протист) — одноклеточное, образующее большие колонии.
Но, в результате современных исследований медики доказали, что возбудитель пневмоцистоза — дрожжеподобный грибок pneumocystis jirovecii, который паразитирует только в организме человека. Животные никогда не заражаются pneumocystis jirovecii.
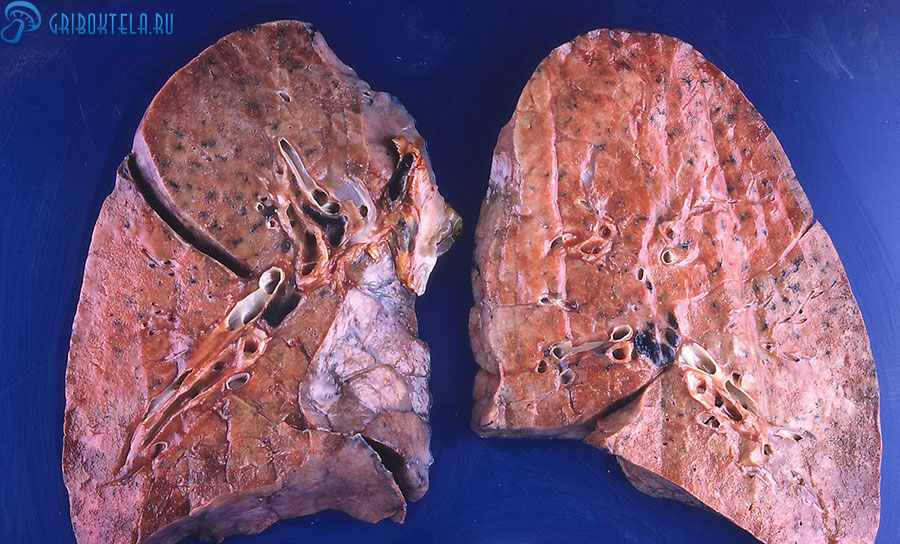
Еще один вид грибка pneumocystis carinii, обнаруженный у крыс тоже может считаться основанием для возникновения болезни, но только лишь в качестве названия.
Подсчитано, что в одном легком насчитывается около трехсот миллионов альвеол. В результате внедрения pneumocystis jirovecii (pneumocystis carinii) работа пузырьков нарушается, просвет в бронхах суживается. Благодаря обратному действию иммунитета (выраотка антител, уничтожающих собственные клетки), количество pneumocystis carinii увеличивается в геометрической прогрессии.
Токсичные вещества, попадающие в кровь, ухудшают общее состояние пострадавшего от пневмоцистоза. Если иммунная система получила серьезный сбой, хворь атакует почки, костный мозг, сердце и другие органы.
Грибок вида pneumocystis carinii провоцирует образование значительного количества слизи в легких и вязкой мокроты в бронхах.
Пути передачи
Иммунитет от заболевания не формируется, поэтому каждый новый подвид грибка может спровоцировать новое заражение. У ВИЧ — положительных рецидивы пневмоцистоза возникают вновь у каждого четвертого больного.

Лица, находящиеся в группе риска возможного заболевания пневмоцистозом:
- пожилые и старики;
- страдающие раком (особенно во время прохождения лучевой терапии), хроническими инфекциями и различными видами артрита;
- недоношенные малютки первого года жизни, у которых выявлены различные недостатки в развитии, а также, имеющие в анамнезе потерю дыхания;
- ВИЧ — положительные пациенты.
Важно! Врач, который поможет правильно установить диагноз и назначить лечение называется инфекционист.
Диагностика пневмоцистной пневмонии
Провести адекватную диагностику этого недуга сможет только врач. Существует немало видов комплексного обследования необходимых при подозрении на пневмонию пневмоцистную:
- Необходимо собрать анамнез больного (жалобы, возможные контакты, наличие сопутствующих хронических заболеваний, проверить генетику).
- Индивидуальный физический или физикальный осмотр (проводит только врач):
- перкуссия — прослушивание;
- аускультация — постукивание;
- пальпация — прощупывание.
- Обязательные лабораторные исследования:
- общий анализ крови (выявление признаков недостатка железа и воспалительного процесса),
- анализ мокроты или слизи (точное определение вида грибка);
- биопсия легких (определяет степень и стадию заболевания);
- серологический анализ крови (определение степени нарастания антител).
- Рентген или компьютерная томография, позволяющие наиболее точно установить диагноз и удостовериться в стадии болезни.
Пневмоцистная пневмония и ее симптомы
Течение пневмоцистной пневмонии имеет различие, как у деток разных возрастных групп, так и у взрослых. Начинается заболевание в большинстве случаев у пятимесячных и полугодовалых малышей из группы риска.
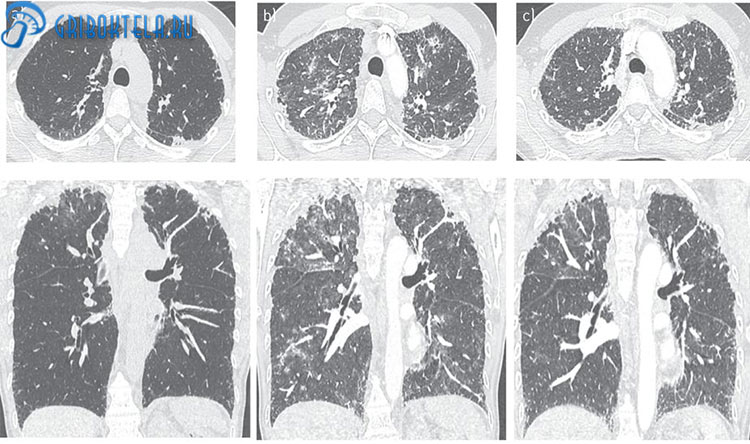
Признаками пневмоцистоза являются:
- ночной сухой надсадный кашель с удушьем;
- учащенное, но поверхностное дыхание;
- сильная одышка при нагрузке;
- слабость и потливость;
- периодическое повышение температуры;
- боли в груди и головные боли.
Заболевание имеет несколько стадий:
- Отечная. Наиболее тяжелая стадия всплеска симптомов. Нарастание симптомов происходит в течение от недели до десяти дней и характеризуется:
- изменениями в клетках альвеол;
- образованием и накапливанием слизи;
- повышением температуры тела (37,5º — 38ºС);
- жестким дыханием, при котором практически не слышно хрипов;
- учащенным поверхностным дыханием (как у собаки) — тахипноэ;
- периодическим сухим кашлем;
- отказом от пищи;
- слабостью и недомоганием;
- детки часто теряют вес или не набирают ежемесячную норму.
- Ателектатическая. Развивается месяц. В этот период нарушения в пузырьках альвеол переходят и в капилляры. Врач отмечает:
- хрипы и изменившийся звук при аускультации;
- одышку (до 150 дыхательных движений грудной клетки в минуту);
- синий оттенок носогубного треугольника и общая бледность кожных покровов;
- влажный кашель с вязкой мокротой;
- изменения в плевральной полости.
- Эмфизематозная. Наблюдается улучшение состояния пациента. Заканчивается выздоровлением, реже — осложнениями. Длится до двадцати дней, в зависимости от индивидуальных особенностей организма больного.
Пневмоцистоз в данной группе пациентов протекает как хронический воспалительный процесс бронхов и легких. Наиболее частые жалобы:
- сухой лающий кашель;
- существенная одышка, особенно при нагрузках;
- переменное повышение или спад температуры в течение дня;
- учащенное сердцебиение;
- увеличение потоотделения по ночам;
- отсутствие аппетита;
- чувство разбитости и усталости;
- похудение.
Проявления заболевания у взрослых ВИЧ-положительных граждан носят более тяжелый характер, отличающийся вялым и длительным течением (до полугода).
- интенсивный, изматывающий (надсадный) сухой или влажный кашель с пенистой мокротой, который может возникать утром, вечером и даже ночью, а также может сопровождаться рвотой;
- тахипноэ;
- постоянная лихорадка;
- цианоз в области верхней губы;
- общая слабость;
- дистрофичный вид и болезненность грудной клетки.
Иногда болезнь может иметь стертость — дыхание укороченное, нет одышки и кашля, но зато сильно страдает общее состояние, так как грибок может вызвать осложнение — распространение микробной инфекции, то есть воспаление легких.
Недуг сопровождает практически 80% больных ВИЧ-инфекцией и является первым признаком развития терминальной стадии – СПИДа.
Важно! Несоблюдение терапевтических мероприятий или неправильное лечение приводит к летальному исходу.
Лечение и профилактика пневмоцистоза
Условия стационара — необходимая часть комплексной терапии, направленной на уничтожение грибка, противовоспалительное и симптоматическое лечение. Обязателен постельный режим и соблюдение определенной диеты.
Особенность грибка — устойчивость к различным антимикробным препаратам. Лекарства, способные помочь зачастую имеют много побочных действий. В назначении препаратов ВИЧ-инфицированным и детям нужно быть особенно внимательными.
В зависимости от степени пораженности органов дыхания назначают бисептол или пентамидин, которые применяются как в таблетированной форме, так и в растворе для внутривенного и внутримышечного введения. Заметим, что лечение бисептолом предпочтительнее, так как его действие немного мягче.
Эти лекарственные средства подходят и для категории лиц, не страдающих иммунодефицитом. Кроме того, врачи практикуют сопутствующие препараты: отхаркивающие и противокашлевые, противовоспалительные и жаропонижающие, в отдельных случаях (когда выявлен недостаток кислорода в крови) — гормональные. Период лечения составляет две недели.
ВИЧ-положительные пациенты получают те же лекарства, что и все, но в дополнение идет АРВ — терапия (антиретровирусная).
Соблюдение специфического лечения крайне необходимо на фоне ослабленной иммунной защиты. Даже при правильном лечении смертность может варьироваться от десяти до тридцати процентов всех заболевших.
Для эффективного лечения таким больным прописывают альфа-дифторметилорнитин — современный препарат, назначаемый для предотвращения осложнений в виде сыпи, снятия лихорадки, уменьшения количества лейкоцитов в крови и побочных эффектов со стороны желудочно-кишечного тракта.
Обязателен строгий контроль дыхания, при необходимости больного подключают к аппарату искусственной вентиляции легких.
Терапия проводится в течение двадцати одного дня, а облегчение наступает примерно через четверо суток.
Если у вас выявлена пневмоцистная пневмония или любое другое заболевание легких, то следует придерживаться правил сбалансированного питания, а также соблюдать питьевой режим. Выпивать следует не менее полутора литров чистой воды (без учета других жидкостей).
В меню включают:
- рыбу (лосось, тунец, форель) и морепродукты (крабы, морская капуста);
- красное мясо (говядина);
- молочные и кисломолочные продукты;
- овощи: морковь, сладкий перец, томаты, тыква, огурцы, зелень, свеклу;
- фрукты: цитрусовые, ананас, гранат, киви, абрикосы, яблоки и груши;
- ягоды: малина, клубника, шиповник, виноград, смородина, черника;
- грецкие орехи;
- мед;
- приправы: чеснок, лук, имбирь, куркума;
- масла (оливковое, льняное) и животные жиры.
Читайте также:


