Половым путем передается гонорея и сифилис
В данной статье рассмотрим пути заражения гонореей, инкубационный период, признаки и профилактику.
Данная патология является очень опасным венерическим заболеванием. Неграмотное и несвоевременное лечение чревато развитием серьезных осложнений, одно из которых – необратимое бесплодие. Принято считать, что заразиться гонореей может исключительно человек, ведущий беспорядочную половую жизнь. Однако это не так. У гонореи путей заражения несколько. По этой причине каждый человек должен помнить и соблюдать весь спектр профилактических мер.
Каким путем происходит заражение сифилисом или гонореей, рассмотрим ниже.
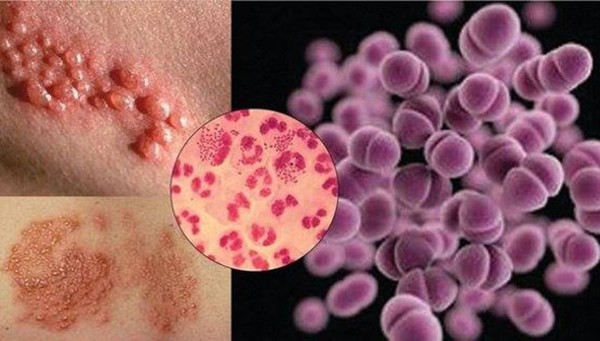
Особенности возбудителя
Гонорея, именуемая в простонародье триппером, начинает развиваться под воздействием гонококков, проникающих в тело человека. Данные микроорганизмы являются патогенными, они стремительно распространяются по всей мочеполовой системе и вызывают негативные для здоровья последствия.
Известно, что наиболее распространенный путь заражения гонореей – половой контакт.
Где локализуются?
Гонококки чаще всего локализуются в прямой кишке, в области анального отверстия, вульве, уретре, канале шейки матки, глазах, зоне носоглотки.
Возбудители заболевания с одинаковым успехом существуют в межклеточных пространствах и внутри клеток тела. Обусловлено это их особым строением. У них имеются особые наросты, с помощью которых они быстро передвигаются, цепляясь за ткани. В отдельных случаях гонококки могут поглощаться другими микроорганизмами, например, трихомонадами. Курс лечения от трихомониаза способствует выходу наружу гонококков, в результате чего развивается триппер.
Когда происходит их гибель?
Возбудители гонореи способны существовать и в условиях внешней среды. Гибель их происходит только при нагревании до температуры 56 градусов Цельсия и выше. Не выживают гонококки и под прямыми солнечными лучами.
Данные микроорганизмы не выносят засушливой среды. Они способны сохранять свою активность в биологических выделениях только до тех пор, пока последние сохраняют влажность. Последние исследования показывают, что от гонореи чаще страдают женщины. Незащищенный половой контакт с зараженным партнером способствует заражению 98 % женщин, в то время как мужчины заражаются лишь в 50 % случаев. Таким образом, заражение гонореей чаще всего возможно путем полового акта.
Заражение при половом контакте
Основным путем заражения является незащищенный половой контакт. Важно отметить, что заражение может произойти при сексе в любой форме. Необязательным является и полное проникновение, передача может произойти и при петтинге.
Заражение женщин происходит значительно быстрее, чем мужчин. Данный факт обусловлен особенностью строения половых органов. Микроорганизмы очень быстро проникают в шейку матки благодаря складчатой структуре влагалища. Причем даже полноценное спринцевание после полового акта не позволяет удалить всех гонококков.
У кого выше вероятность?
Вероятность заразиться значительно ниже у мужчин, так как возбудителям заболевания сложно попасть внутрь тела человека. Обусловлено это тем, что отверстие уретры довольно узкое. Даже при попадании гонококков в мочеиспускательный канал произойдет их дальнейшее вымывание спермой при эякуляции. Мужчина может значительно сократить риск заражения гонореей, если сразу после полового акта сходит в туалет. Однако риск заражения все же велик.
У женщин во время менструации происходит обострение заболевания. Активность микроорганизмов значительно повышается. В связи с этим половой акт в данный период многократно повышает риск заражения партнера.
Не исключена возможность передачи гонореи путем орального секса. Проникнуть в организм через прочные ткани носоглотки гонококкам не так просто. Но если у человека в этот период ослаблен иммунитет и снижены защитные функции организма, инфекции намного проще распространяться. Соответственно, вероятность заболеть при оральном сексе имеется.
Каковы еще пути заражения гонореей?

Бытовое заражение
Очень часто люди интересуются о существовании вероятности заражения бытовыми путями. Микроорганизмы имеют низкую жизнеспособность вне тела человека, тем не менее некоторое время они могут оставаться активными и во внешней среде.
Бытовых путей заражения гонореей несколько:
- При использовании личных вещей зараженного человека. Микроорганизмы могут передаваться через бритвенные принадлежности, мочалки, постельное белье, полотенца. Если один из членов семьи болен гонореей, рекомендовано выделить ему отдельный кусок мыла, который следует хранить вдали от зубных щеток.
- При пользовании одним туалетом. Унитаз становится рассадником бактерий. Данного способа распространения гонококков опасаться необходимо прежде всего женщинам.
- При использовании чужих предметов одежды. Носить юбки, брюки и тем более нижнее белье человека, зараженного гонореей, категорически запрещено.
- При посещении общественных мест, например, бань, бассейнов и саун. В группу риска попадают все посетители общественного места, если среди них находится инфицированный человек.
- При использовании общей посуды и столовых приборов. Гонококки в этом случае локализуются в носоглотке, а симптомы заражения напоминают ангину.
- При купании в водоемах. Случаи заражения таким путем довольно редкие, однако исключать такую вероятность полностью нельзя. Наиболее опасны водоемы, в которых стоячая вода.
- При поцелуе. Именно так передается гонорейный фарингит.
Несмотря на то что бытовых путей заражения гонореей довольно много, самым вероятным все же остается незащищенный половой акт.
Симптомы гонореи
Период инкубации гонореи составляет от двух дней до двух недель.
Симптоматика заболевания у мужчин следующая:
- Развивается уретрит – воспалительный процесс, который локализуется в мочеиспускательном канале. Мужчина начинает испытывать дискомфорт и болезненные ощущения в процессе мочеиспускания. Помимо этого происходит отделение гнойного секрета.
- При отсутствии своевременного лечения у мужчины развивается простатит. Наблюдается отек мошонки, появляется боль в нижней части живота, дискомфорт усиливается при наступлении эрекции.
Пути заражения гонореей на симптомы не влияют.
Проявления у женщин
Наиболее частыми проявлениями у женщин являются:
- Выделения гнойного характера из влагалища.
- Локализованный в мочевом пузыре воспалительный процесс.
- Краснота слизистых оболочек влагалища.
- Болезненные проявления внизу живота.
Мы рассмотрели, как передается гонорея, и симптомы данной патологии также были изложены.
Лечение гонореи
При обнаружении первичных симптомов гонорее важно как можно скорее обратиться к врачу, самолечение строго исключено.
Терапия триппера предполагает прием антибиотиков. Подбор препарата осуществляется с учетом выраженности симптоматики и общего состояния здоровья пациента. В основном врачи предпочитают использовать препараты, входящие в группу фторхинолонов или цефалоспоринов.
Эффективность лечения напрямую зависит от правильного выбора препарата, его дозировки и длительности курса лечения. Если у пациента обнаруживается непереносимость антибиотиков, следует отдать предпочтение сульфаниламидам.
Лечить гонорею следует комплексно и дополнять прием антибиотиков использованием местных препаратов в виде паст, гелей и мазей. Рекомендован также прием иммуномодуляторов и проведение физиотерапевтических процедур.
Важно пройти полный курс лечения, а не прекращать его после наступления облегчения. Прерванный курс терапии чреват перетеканием болезни в хроническую скрытую форму, обнаружение и лечение которой затруднено приобретенной устойчивостью гонококков к антибиотикам. Важно знать заранее пути заражения гонореей, чтобы проводить грамотную профилактику болезни.
Профилактика заражения
Гонорея имеет достаточно много путей передачи. Обезопасить себя и избежать заражения гонококками можно, если соблюдать несколько несложных профилактических правил:
- При половом акте следует обязательно использовать презерватив. Такая простая мера является одной из самых эффективных при защите от гонореи.
- Беспорядочные половые связи значительно повышают риск заражения триппером. Во избежание инфицирования следует тщательно следить за состоянием здоровья своих партнеров. Лучше отказаться от беспорядочных связей.
- После секса с человеком, здоровье которого вас настораживает, рекомендовано провести медикаментозную профилактику. Выбор препарата и подбор дозировки должен проводиться исключительно компетентным специалистом.
- Мужчинам с целью предотвращения заражения сразу после полового акта следует посетить туалет и опорожнить мочевой пузырь. Женщины могут воспользоваться внутривлагалищными мазями.
- Слудет регулярно посещать врача и проходить осмотр. Это позволит своевременно выявить заражение, если оно произошло. Важно помнить, что эффективность лечения любого заболевания в первую очередь зависит от правильной диагностики и вовремя начатой терапии.
- Необходимо учитывать, что риск заражения гонореей значительно выше у людей с ослабленным иммунитетом. Поэтому следует поддерживать защитную систему организма правильным питанием, спортом, приемом витаминно-минеральных комплексов.
Пути заражения сифилисом и гонореей
Между такими распространенными заболеваниями, как гонорея и сифилис, существуют значительные различия.
Обе болезни передаются в основном половым путем, однако имеют разного возбудителя. Гонорея развивается при воздействии гонококков, в то время как сифилис провоцирует активность микроорганизма Treponema palladium.
В отличие от гонореи, симптомы которой развиваются уже на 2-10 день после заражения и проявляются в виде зуда, жжения и выделений жидкости из ануса и половых органов, сифилис имеет несколько категорий, каждая из которых характеризуется отдельной группой симптомов.
При первичном сифилисе появляются болячки на тканях, чаще всего – во рту, на половых органах, в прямой кишке. Вторичная категория следует за начальным этапом болезни, развивается спустя несколько недель после того, как зажили шанкры. Человек при вторичном сифилисе чувствует головные боли, слабость. Появляется сыпь, происходит потеря аппетита.
Пути заражения сифилисом и гонореей очень похожи. При скрытом сифилисе человек по-прежнему остается заразным, но внешне болезнь не проявляется и может быть обнаружена только при проведении лабораторного исследования крови. Третичный сифилис представляет собой заключительный этап развития заболевания. Проявляется болью в костях, анемией, высокой температурой, появлением незаживающих язв.
Лечение сифилиса также совпадает с терапией гонореи – показан прием антибиотиков пенициллиновой или диоксициклиновой группы в комплексе с местными препаратами.
Основные методы профилактики сифилиса аналогичны случаю гонореи: важно предохраняться при половом акте и избегать взаимодействия с инфицированным человеком.
Пути заражения гонореей должен знать каждый.

Большинство людей считают, что бытовой сифилис является одним из видов сифилиса, но это мнение ошибочное. Форма заболевания зависит от стадии развития, вида сыпи на теле и путей инфицирования. Так вот, бытовой сифилис – это заражение организма не половым путем, а при бытовом контакте с больным.
Что такое бытовой сифилис
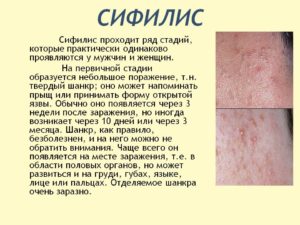
Передача бледной трепонемы в быту, а не половым путем называется бытовой сифилис. В результате инфицирования возбудитель поражает все жизненно важные отделы и системы организма, а при длительном отсутствии лечения может даже стать причиной летального исхода. Главным отличием бытового сифилиса от полового считается путь его передачи. На месте проникновения возбудителя через 1-2 месяца после контакта с больным появляется твердый шанкр, по которому можно судить, как произошло заражение.
При бытовом сифилисе сыпь может проявляться и передаваться:
- губах через поцелуй;
- ротовой полости через общую посуду, зубную щетку или даже сигарету;
- любой части тела, если есть раны или микротрещины.
Фото проявления бытового сифилиса.
В сухой окружающей среде бледная трепонема без носителя и при воздействии высокой температурой погибает очень быстро. Так, при воздействии на нее температуры +60°С – она гибнет в течение 15 минут, а при +100°С – сразу же. А вот с влажной окружающей средой и при низких температурах опасность возбудителя не снижается. Даже при температуре -70°С свою активность вирус может сохранять на протяжении 10 лет.
Как передается бытовой сифилис

Бытовое заражение сифилисом подразумевает использование одних средств личной гигиены с больным (зубная щетка, мочалка, бритвенный станок, полотенце, расческа, носовой платок и т. д.), одежды и постельного белья. Не редким способом является заражение при выкуривании одной сигареты, а также через посуду.
Также не менее опасными являются следующие пути передачи:
- при совместном сне инфицированных родителей с детьми, а также при использовании детьми общей посуды и санузла:
- через поцелуй;
- при наличии у здорового человека широких кондилом, в этом случае бледная трепонема с легкостью может проникнуть в организм;
- через тонкий эпителий без повреждений;
- через раны и микротрещины на коже;
- при пренебрежении правилами предосторожности во время анализа крови, спермы, мазков больных сифилисом (неиспользование защитных перчаток или несвоевременная их замена).
Как передается бытовой сифилис еще? Не менее опасным путем заражения считается использование чужой косметики. Например, губной помады или карандаша, так как на них может остаться слюна больного.
Может ли передаваться бытовой сифилис от ребенка к матери во время беременности? Да, такой вид передачи считается наиболее опасным. При ем, опасность заключается не для матери, а для ребенка. Инфицирование обычно наступает на последних месяцах беременности через плаценту или кровь. Риск преждевременных родов или выкидыша повышается в разы.
Во время заражения плода бледная трепонема разрушает костную ткань, мозг и внутренние органы. Очень часто ребенок рождается мертвым. Если во время инфицирования ребенок все-таки выживает, то рождается с сыпью по всему телу, а также рубцами и ранами. Такие дети имеют патологии глаз, голеней, сердца и печени, а также воспаление тканей головного мозга и деформацию черепной коробки, зубов и носа. Они значительно отстают в физическом и умственном развитии. Если болезнь плода будет выявлена на ранних сроках беременности, то благоприятный исход возможен.
Стадии

Бывает, что сифилис имеет те же стадии развития, что и сифилис при половом контакте. То есть существуют 3 основные стадии, на которых симптоматика и инкубационный период отличаются. Перед началом первой стадии и с момента заражения проходит в среднем 14-60 дней.
Все зависит от иммунитета человека и наличия сопутствующих заболеваний. На длительность инкубационного периода влияет несколько факторов. Так, если во время заражения человек принимает антибиотики пенициллиновой группы, то инкубационный период может длиться до полугода. А вот при повторном заражении длительность латентного периода сокращается до 7-8 дней.
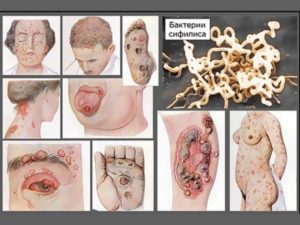
Стадии сифилиса:
- Первичный. Для него характерно появление первичных симптомов: твердого инфильтрата (шанкра) в месте проникновения вируса, а также наличие усталости.
- Вторичный. Появляются множественные заразные кожные высыпания.
- Третичный. На данном этапе наступает поражение внутренних органов и систем человека. На сегодняшний день третичная форма сифилиса встречается достаточно редко.
Стоит отметить, что в месте инфицирования возможно нарушение пигментации кожи.
Симптомы
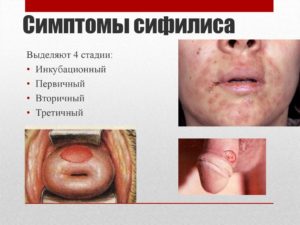
В самом начале заражения человек может долгое время не испытывать никаких неприятных ощущений или ярко выраженной симптоматики. Но при наступлении первичной стадии все меняется. Основные симптомы проявления болезни:
- Лимфатические узлы значительно увеличиваются в размере, наблюдается хроническая усталость без видимой на то причины.
- На теле или слизистой оболочке появляется твердый шанкр, имеющий ровные круглые края красного цвета, размером от 0,2 до 1,5 см. В середине шанкра находится серозное вещество, которое со временем превращается в корочку. Если ее удалить, то под ней оголится кровоточащая язва.
- Возможно повышение температуры тела.
- Головная боль.
- При наличии сопутствующих инфекций возможно развитие некроза.
- Не редкость развитие воспаления лимфатических сосудов, которые на ощупь твердые и напоминают жгуты.
При вторичной стадии наступает появление на коже и слизистых участках множественных высыпаний (папул). Они могут быть розового или красного цвета, плотные, с пузырьками или даже с гноем внутри, но им не свойственно слияние. При отсутствии лечения на этом этапе они исчезают сами через 2-3 недели.
Перед наступлением третичной стадии обычно проходит не менее 3 лет. Признаки на этой стадии состоят из поражения костной ткани, внутренних органов, спинного и головного мозга, что часто может привести к летальному исходу или инвалидности.
У детей клинические проявления те же, что и у взрослых.
Диагностика

Перед началом диагностики необходимо записаться к врачу дерматологу или венерологу. После клинического осмотра он выпишет направление на сдачу анализов, по результатам которых возможна будет постановка диагноза.
Диагностика заболевания включает следующие анализы:
- ПЦР-диагностика.
- Анализ крови RW на выявление возбудителя сифилиса.
- РИФ.
- РИБТ.
- Анализ ТРНА на выявление антигена к трепонеме.
Возможно прохождение КТ для получения информации о состоянии внутренних органов и нервной системы. Возможна сдача мазка, взятого с сыпи на наличие бледной трепонемы.
Как лечить бытовой сифилис
Лечение бытового сифилиса проходит в 2 этапа: назначение медикаментозного лечения и установление карантинного режима дома. Причем лечебная терапия для каждого пациента индивидуальна и должна назначаться только специалистом. Стоит отметить, что успешное лечение возможно только при 1 и 2 стадии развития, так как на 3 стадии изменения в организме уже необратимы.

Медикаментозная терапия состоит из следующих препаратов:
- Антибиотики. Назначаются в виде раствора для инъекций и таблеток, которые стоит принимать каждые 3 часа. Курс лечения составляет при первичном бытовом сифилисе 14 дней, при вторичном – 31 день. Наиболее распространенные препараты: “Ампициллин”, “Эритромицин”, “Карбенициллин”, “Эритромицин”, “Бензилпенициллин”, “Олететрин”, “Бициллин” и “Тетрациклин”. Все они входят в антибиотики пенициллиновой группы.
- Иммуномодуляторы. Необходимы для поднятия иммунитета и снятия воспалительного процесса в организме. Среди них выделяют “Циклоферон”, “Торфот” и препараты, содержащие алоэ.
- Витамины. Наиболее важными в этот период витаминами считаются А, В, С, Е.
Помимо вышеперечисленных препаратов, часто назначаются медикаменты, содержащие тяжелый металл. Они имеют противовоспалительное действие и пагубно влияют на вирус, но имеют массу побочных эффектов и противопоказаний. Одним из таких является “Бийохинол”, в случае аллергической аллергии возможна замена на “Бисмоверол”.
Осложнения
Наиболее серьезными осложнениями бытового сифилиса считаются патологии третичной стадии. В этом случае в организме наступают необратимые изменения. Лицо и тело человека поражено язвами, новообразованиями и рубцами после образованных язв. Поражены головной и спинной мозг, опорно-двигательный аппарат, сердце и печень. Нередко развиваются паралич, спинная сухотка, слепота и глухота, атаксия мышц нижних конечностей.
Нередко встречаются случаи наступления инфаркта и инсульта, а также летальный исход.
Профилактика и прогноз

Профилактические меры заключаются в соблюдении правил личной гигиены, необходима постоянная и регулярная обработка помещения антисептическими препаратами. Также не стоит пользоваться чужой одеждой (примерять в магазинах нижнее белье и купальники на голое тело), предметами личной гигиены. Посещать заведения общественного питания, если есть подозрения на не соответствующее выполнение санитарных норм. Посещение салонов красоты, парикмахерских и маникюрных кабинетов должно сопровождаться проверкой дезинфекции всех инструментов.
Немаловажным условием является и своевременное и регулярное комплексное медицинское обследование организма. Ведь заразиться сифилисом как бытовым, так и половым путем можно через несколько лет после полного выздоровления.
Что касается прогноза, то он весьма благоприятный. Первые две стадии на сегодня успешно поддаются лечению и достаточно в короткие сроки. Но если болезнь носит хронический, запущенный характер или находится на третичной стадии развития, то получения инвалидности, скорее всего, не избежать.
Бытовой сифилис не менее опасный, чем сифилис, передающийся половым путем, но при своевременном обнаружении и лечении успех гарантирован. Поэтому внимание за собственным здоровьем должно быть пристальное.

Пути передачи
Не забывайте, что гонорея в подавляющем большинстве случаев передается половым путем, то есть в результате незащищенного полового контакта. Причем характер сексуальной связи особого значения не имеет — была бы слизистая. Таким образом, подхватить гонококк можно через:
- классический вагинальный секс;
- анальный секс (особенно высок риск в том случае, если прямая кишка имеет повреждения, например трещины);
- оральный секс.
Если первые два варианта опасны для обоих полов, то в случае с оральными контактами наиболее сильно рискуют женщины. Дело в том, что в их случае половой орган партнера оказывается довольно глубоко в полости рта, а иногда и до горла достает, соответственно, микроорганизмы имеют куда больше шансов закрепиться на слизистых оболочках и привести к характерным симптомам гонореи.
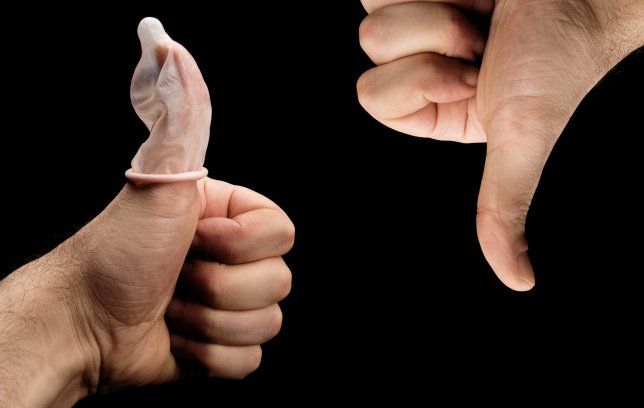
Является ли презерватив надежной защитой от триппера (народное название гонореи)? Да, безусловно. Более того, это самый верный способ профилактики заболевания. Однако риск все равно есть. Причин этому несколько:
- разрыв резинового изделия во время полового акта;
- некачественные контрацептивы, которые имеют на своей поверхности микроскопические разрывы (особенно это актуально для дешевой продукции).
Таким образом, полностью полагаться на презервативы нельзя, так как уровень защиты достигает всего 98-99%. Для увеличения этого показателя нужно внимательнее выбирать половых партнеров.

Заражение в бассейне гонореей в глубокой теории возможно, но на практике такой случай — нонсенс. Мало того что гонококк не выживет в условиях постоянной санитарной обработки, так и живет он в открытом пространстве совсем недолго.
Факторы заражения
- люди, ведущие беспорядочную половую жизнь;
- алкоголики, наркоманы, а в какой-то степени и курильщики;
- работники вредных производств;
- лица, часто сталкивающиеся в своей профессиональной деятельности с носителями инфекции, например, социальные служащие, полицейские и некоторые врачи.
К сожалению, отдельную группу риска составляют маленькие дети. Подхватить гонококк они могут из-за плохой санитарии или же в результате вертикальной передачи инфекции (от матери к плоду в момент рождения). Их иммунитет слаб, а значит, вероятность возникновения гонореи для них очень высока, особенно в случае с девочками.
Прогноз и профилактика
Гонорея сама не проходит, ее нужно лечить. Если пренебрегать терапией, то существует высокий риск развития осложнений:
- сужение мочеиспускательного канала;
- снижение сексуального влечения;
- импотенция
- хронический аднексит;
- простатит;
- бесплодие.
Кроме того, триппер сильно ослабляет иммунитет, что нередко становится причиной возникновения других инфекционных болезней, в том числе и СПИДа. Если не игнорировать необходимость лечения, то всех этих последствий можно избежать. Таким образом, можно увидеть, что прогноз по болезни благоприятный, но только при условии своевременного обращения к врачу.

Обнаружение данного заболевания во время вынашивания ребенка пугает беременных женщин, так как последствия могут быть достаточно серьезными. Вы можете узнать о симптомах и о рисках для плода и будущей матери.
Триппер легче предотвратить, чем вылечить. Его берут не все антибиотики, терапевтический курс иногда занимает немало времени, да и выявить болезнь не всегда получается быстро и точно. Для собственной защиты достаточно соблюдать простые правила:
- никакого незащищенного секса, в том числе анального и орального;
- нужно строго следить за личной гигиеной;
- откажитесь от использования чужого нижнего и постельного белья;
- с осторожностью принимайте пищу в сомнительных заведениях общепита;
- заботьтесь об укреплении иммунитета;
- не пренебрегайте периодическими профилактическими обследованиями в клинике.
Выполнение этих несложных правил защитит вас и ваших близких от опасного недуга. Гонорея не представляет особой опасности для тех, кто заботится о собственном здоровье. Берегите себя!
Также вы можете ознакомится, посмотрев данный видеоролик, с мнением специалиста о гонореи, как она передается, каков ее инкубационный период.
Основные факты
- Ежедневно происходит более одного миллиона случаев заражения инфекциями, передаваемыми половым путем (ИППП) (1, 2).
- По оценкам, ежегодно имеет место 376 миллионов новых случаев заражения одной из четырех ИППП — хламидиозом, гонореей, сифилисом или трихомониазом (1, 2).
- По оценкам, более 500 миллионов человек больны генитальным герпесом, вызванным вирусом простого герпеса (ВПГ) (3).
- Более 290 миллионов женщин имеют инфекцию, вызванную вирусом папилломы человека (ВПЧ) (1).
- Большинство ИППП протекают бессимптомно или только с незначительными симптомами, в результате чего ИППП может оставаться невыявленной.
- Такие ИППП, как ВПГ типа 2 и сифилис, могут повышать риск приобретения ВИЧ-инфекции.
- В 2016 г. 998 000 беременных женщин были инфицированы сифилисом, что привело более чем к 200 000 случаев мертворождения и гибели новорожденного (5).
- В некоторых случаях ИППП могут иметь серьезные последствия для репродуктивного здоровья помимо непосредственного воздействия самой инфекции (например, бесплодие или передача инфекции от матери ребенку).
- Программа по эпиднадзору за устойчивостью гонококка к противомикробным препаратам (Gonococcal Antimicrobial Resistance Surveillance Programme) выявила высокие показатели устойчивости к хинолонам, рост устойчивости к азитромицину и возникновение устойчивости к цефалоспоринам расширенного спектра. Лекарственная устойчивость, в особенности, возбудителя гонореи, представляет серьезную угрозу для деятельности по снижению бремени ИППП во всем мире.
Известно, что половым путем могут передаваться более 30 различных бактерий, вирусов и паразитов. Наибольшие показатели заболеваемости ИППП ассоциируются с восемью из этих патогенов. Четыре из этих восьми инфекций – сифилис, гонорея, хламидиоз и трихомониаз – в настоящее время излечимы. Другие четыре инфекции являются вирусными и не лечатся — это гепатит В, вирус простого герпеса (ВПГ, или герпес), ВИЧ и вирус папилломы человека (ВПЧ). Тяжесть симптомов или заболевания, вызванных не поддающимися лечению вирусными инфекциями можно смягчить или изменить с помощью терапии.
ИППП передаются преимущественно при половом контакте, включая вагинальный, анальный и оральный секс. Кроме того, ряд ИППП передается неполовым путем, например, через кровь или препараты крови. Многие ИППП, включая хламидиоз, гонорею и, главным образом, гепатит В, ВИЧ и сифилис, могут также передаваться от матери ребенку во время беременности и родов.
ИППП может протекать без явных симптомов болезни. К числу распространенных симптомов ИППП относятся вагинальные выделения, выделения из мочеиспускательного канала или чувство жжения при мочеиспускании у мужчин, генитальные язвы и боли в области живота.
Масштабы проблемы
ИППП оказывают глубокое негативное воздействие на сексуальное и репродуктивное здоровье во всем мире.
Ежедневно происходит более одного миллиона случаев заражения ИППП. По оценкам ВОЗ, в 2016 г. имело место 376 миллионов случаев заражения одной из четырех ИППП — хламидиозом (127 миллионов), гонореей (87 миллионов), сифилисом (6,3 миллиона) или трихомониазом (156 миллионов). Более 500 миллионов человек живут с генитальной инфекцией ВПГ (генитальным герпесом), и порядка 300 миллионов женщин инфицированы ВПЧ – основной причиной рака шейки матки. По оценкам, порядка 240 миллионов человек во всем мире живут с хроническим гепатитом В. Заражение инфекциями, вызванными ВПЧ и вирусом гепатита В, можно предотвратить благодаря вакцинации.
ИППП могут иметь серьезные последствия помимо непосредственного воздействия самой инфекции.
- Такие ИППП, как герпес и сифилис, могут в три или более раз повышать риск заражения ВИЧ.
- Передача ИППП от матери ребенку может приводить к мертворождению, смерти новорожденного, маловесности при рождении и недоношенности, сепсису, пневмонии, неонатальному конъюнктивиту и врожденным аномалиям. По оценкам, в 2016 г. порядка 1 миллиона беременных женщин были инфицированы сифилисом, что привело примерно к 350 000 случаев неблагоприятных исходов родов, из них 200 000 мертворождений и случаев смерти новорожденного (5).
- Инфекция ВПЧ ежегодно приводит к 570 000 случаев заболевания раком шейки матки и более чем к 300 000 случаев смерти от рака шейки матки (6).
- Такие ИППП, как гонорея и хламидиоз, являются основными причинами воспалительных заболеваний органов малого таза и бесплодия у женщин.
Профилактика ИППП
Консультирование и меры, направленные на изменение поведения, являются средствами первичной профилактики ИППП (включая ВИЧ), а также предотвращения нежелательной беременности. Они, в частности, охватывают:
- Всестороннее просвещение по вопросам сексуальности, консультирование в отношении ИППП и ВИЧ до и после тестирования;
- Консультирование в отношении более безопасного секса/снижения риска, пропаганда использования презервативов;
- Меры, ориентированные на основные и уязвимые группы населения, такие как подростки, работники секс-индустрии, мужчины, имеющие секс с мужчинами, и лица, употребляющие инъекционные наркотики;
- Просвещение и консультирование с учетом потребностей подростков.
Кроме того, консультирование может повысить способность людей распознавать симптомы ИППП и вероятность того, что они обратятся за медицинской помощью или порекомендуют сделать это своим сексуальным партнерам. К сожалению, общественная неосведомленность, отсутствие соответствующей подготовки у работников здравоохранения и стойкая и широко распространенная стигматизация всего, что связано с ИППП, по-прежнему препятствуют более широкому и эффективному применению этих мер вмешательства.
При условии их правильного и систематического использования презервативы являются одним из самых эффективных методов защиты от ИППП, включая ВИЧ. Женские презервативы эффективны и безопасны, но не используются в национальных программах так же широко, как мужские.
Диагностика ИППП
В странах с высоким уровнем дохода широко используются точные диагностические тесты на ИППП. Они представляют особый интерес для диагностики бессимптомных инфекций. Однако обеспеченность стран с низким и средним уровнем дохода диагностическими тестами остается на очень низком уровне. В тех странах, где тесты есть, они зачастую стоят слишком дорого и недоступны на местах; при этом нередко пациентам приходится слишком долго ждать результатов (или возвращаться за ними в диагностическое учреждение). В итоге оказывается затрудненным последующий контроль, а медицинская помощь или лечение не предоставляются в полном объеме.
В настоящее время единственными недорогими экспресс-тестами на ИППП являются тесты на сифилис и ВИЧ. Экспресс-тест на сифилис уже используется в некоторых странах с ограниченными ресурсами. Сегодня также доступен быстрый параллельный тест на ВИЧ/сифилис, при котором берется только один образец крови из пальца и применяется простой тест-картридж. Этот тест отличается надежностью, дает результаты через 15-20 минут и может быть использован при минимальной подготовке. Благодаря появлению экспресс-тестов на сифилис повысились показатели диагностики беременных женщин. Тем не менее, в большинстве стран с низким и средним уровнем дохода все еще необходимы дополнительные усилия для обеспечения того, чтобы диагностику на сифилис проходили все беременные женщины.
Разрабатывается ряд экспресс-тестов на другие ИППП, что позволит улучшить диагностику и лечение ИППП, особенно в странах с ограниченными ресурсами.
Лечение ИППП
В настоящее время имеются эффективные средства для лечения некоторых ИППП.
- Три бактериальные ИППП (хламидиоз, гонорея и сифилис) и одна паразитическая ИППП (трихомониаз), как правило, излечимы с помощью имеющихся эффективных схем однодозового приема антибиотиков.
- В отношении герпеса и ВИЧ самыми эффективными из имеющихся медикаментов являются антиретровирусные препараты, которые могут смягчать течение болезни, не обеспечивая при этом полного излечения.
- В отношении гепатита В есть иммуномодуляторы (интерферон) и антиретровирусные препараты, которые помогают бороться с вирусом и замедляют разрушение печени.
В последние годы устойчивость ИППП, в частности гонореи, к антибиотикам быстро растет, что сужает спектр вариантов лечения. Программа по эпиднадзору за устойчивостью гонококка к противомикробным препаратам (Gonococcal AMR Surveillance Programme, GASP) выявила высокие показатели устойчивости к хинолонам, все большую устойчивость к азитромицину и возникновение устойчивости к цефалоспоринам расширенного спектра, – препаратам последней линии. Возникновение сниженной чувствительности возбудителя гонореи к цефалоспоринам расширенного спектра наряду с уже имеющей место устойчивостью к пенициллинам, сульфамидам, тетрациклинам, хинолонам и макролидам ставит гонококк в ряд микроорганизмов, обладающих множественной лекарственной устойчивостью. Устойчивость других ИППП к противомикробным препаратам также имеет место, хотя пока остается менее распространенным явлением, что делает критически важными профилактику ИППП и их скорейшее лечение (7).
Ведение пациентов с ИППП
В странах с низким и средним уровнем дохода в основе лечения лежит выявление стойких, легко распознаваемых признаков и симптомов без проведения лабораторных тестов. Такой подход называется посиндромным. Посиндромная терапия, зачастую опирающаяся на клинические алгоритмы, позволяет работникам здравоохранения диагностировать конкретную инфекцию на основе наблюдаемых синдромов (таких как вагинальные выделения, выделения из уретры, генитальные язвы, боли в области живота).
Синдромная терапия является простой методикой, обеспечивающей быстрое предоставление лечения в день обращения за медицинской помощью, и исключает необходимость выполнения дорогостоящей или труднодоступной диагностики пациентов с симптомным течением заболевания. Впрочем, при таком подходе возможны случаи назначения ненужного лечения, а также упущения инфекций, поскольку большая часть ИППП протекает без симптомов. Таким образом, крайне важно, чтобы посиндромная терапия сопровождалась скринингом.
Для предупреждения распространения инфекции и профилактики рецидивов важной составляющей лечебной работы с пациентами с ИППП является лечение их сексуальных партнеров.
Вакцины и другие биомедицинские вмешательства
Против двух ИППП – гепатита В и вируса папилломы человека (ВПЧ) – существуют безопасные и высокоэффективные вакцины. Их появление стало большим достижением в области профилактики ИППП. В 95% стран вакцина против гепатита В включена в календарь прививок для детей, благодаря чему ежегодно удается предотвратить миллионы случаев смерти от хронической болезни печени и рака печени.
По состоянию на октябрь 2018 г. вакцинация против ВПЧ включена в календарь прививок в 85 странах, большинство из которых относятся к категории стран с высоким и средним уровнем дохода. Обеспечение высоких показателей (>80%) охвата молодых женщин (в возрасте от 11 до 15 лет) вакцинацией против ВПЧ позволило бы в ближайшее десятилетие предотвратить миллионы случаев смерти женщин в странах с низким и средним уровнем дохода, для которых характерна наибольшая заболеваемость раком шейки матки.
Близка к завершению работа по получению вакцин против герпеса и ВИЧ, и ряд кандидатных вакцин уже проходят первые стадии клинических испытаний. Работа над вакцинами против хламидиоза, гонореи, сифилиса и трихомониаза пока находится на более ранних этапах.
К другим биомедицинским мерам вмешательства для профилактики некоторых ИППП относятся обрезание у взрослых мужчин и использование микробиоцидов.
- Обрезание у мужчин снижает риск приобретения ВИЧ-инфекции среди гетеросексуальных мужчин примерно на 60% и в некоторой степени обеспечивает защиту от других ИППП, таких как герпес и ВПЧ.
- Использование геля, содержащего тенофовир, в качестве вагинального микробиоцидного средства дает неоднородные результаты в плане профилактики заражения ВИЧ, но демонстрирует некоторую эффективность против ВПГ-2.
Нынешних мер по сдерживанию распространения ИППП недостаточно
Несмотря на значительные усилия, прилагаемые для определения простых мер, способных уменьшить масштабы рискованного сексуального поведения, изменение поведения остается сложной задачей. Научные исследования выявили необходимость ориентации на тщательно установленные группы населения, проведения обширных консультаций с установленными целевыми группами населения и их привлечения к разработке осуществлению и оценке мер вмешательства.
Люди, желающие получить услуги по скринингу и лечению ИППП, сталкиваются с многочисленными трудностями. К этим трудностям относятся ограниченность ресурсов, стигматизация, плохое качество услуг и низкий уровень или отсутствие последующих мер в отношении сексуальных партнеров.
- Во многих странах услуги, касающиеся ИППП, предоставляются в отдельном порядке и не встроены в комплекс первичной медико-санитарной помощи, планирования семьи и других видов планового медицинского обслуживания.
- Во многих местах скрининг на бессимптомные инфекции зачастую оказывается невозможным из-за нехватки подготовленного персонала, лабораторного потенциала и соответствующих медикаментов.
- Маргинализированные группы населения с самыми высокими показателями заболеваемости ИППП, такие как работники секс-индустрии, мужчины, имеющие секс с мужчинами, лица, употребляющие инъекционные наркотики, заключенные, мобильные группы населения и подростки, часто не имеют доступа к надлежащим услугам по охране сексуального здоровья.
Деятельность ВОЗ
ВОЗ разрабатывает глобальные нормы и стандарты по лечению и профилактике ИППП, укрепляет системы эпиднадзора и мониторинга, в том числе в отношении лекарственно-устойчивой гонореи, и руководит процессом формирования глобальной повестки дня в области научных исследований, касающихся ИППП.
ВОЗ работает со странами для решения следующих задач:
- Наращивание масштабов оказания эффективных услуг в отношении ИППП, включая:
- ведение пациентов с ИППП и консультирование по вопросам, связанным с ИППП;
- тестирование на сифилис и его лечение, особенно среди беременных женщин;
- вакцинация против гепатита В и ВПЧ;
- скрининг на ИППП в популяциях с высоким риском ИППП;
- Содействие реализации стратегий по повышению эффективности профилактики ИППП, включая:
- интеграцию услуг по ИППП в объем работы существующих систем здравоохранения;
- укрепление сексуального здоровья;
- измерение бремени ИППП;
- мониторинг устойчивости ИППП к противомикробным препаратам и принятие ответных мер;
- Поддержка разработки новых средств профилактики ИППП, таких как:
- тесты для диагностики ИППП по месту оказания медицинской помощи;
- новые препараты против гонореи;
- вакцины и другие биомедицинские вмешательства против ИППП.
Читайте также:


