При трихомониазе может быть недержание мочи
Распространенной венерической патологией мочеполовой системы считается мочеполовой трихомониаз. Такая болезнь возникает у женского и мужского пола. Патология проявляется появлением выделений, болезненными ощущениями и чувством жжения при походе в туалет. Без эффективной и своевременной терапии болезнь приобретает хроническую форму и приводит к опасным осложнениям, в том числе и к бесплодию. Для предупреждения таких последствий, при развитии симптоматики нужно вовремя пойти в медицинское учреждение, пройти обследование и применить методы терапии.
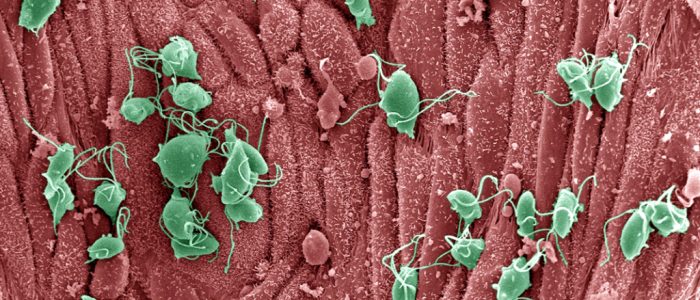
Что представляет собой урогенитальный трихомониаз?
Венерическое заболевание мочеполовой системы инфекционного происхождения, которое появляется при попадании в организм человека паразита трихомонады. Такой микроорганизм поражает мочеполовую систему только у людей. Вне организма человека трихомонады быстро гибнут. Длительность инкубационного периода патологии составляет от 3-х дней до 2-х недель. При отсутствии лечения болезнь часто становится причиной бесплодия и провоцирует серьезные осложнения на органы мочеполовых путей.
Причины заболевания
Главной причиной возникновения мочеполового трихомониаза считается попадание в организм человека трихомонад, которые поражают плоский эпителий мочеполовых путей. А также выделяют такие факторы, влияющие на возникновение патологии:
- незащищенный половой акт;
- снижение иммунитета;
- зараженные предметы быта;
- наследственный фактор — от больной матери к ребенку;
Какая же симптоматика у трихомониаза?
Проявления заболевания у женщин:

Симптомом болезни у женщин может быть жжение и зуд во влагалище.
- развитие воспалительного процесса в уретре, мочевом пузыре и яичниках;
- воспаление слизистой оболочки влагалища и вульвы;
- появление пенистых выделений желтого или зеленого цвета с плохим запахом;
- ощущение зуда и жжения во влагалище;
- боль при мочеиспускании;
- болезненный половой акт;
- тянущие боли в нижней части живота;
- гипертермия тела.
Симптоматика у мужчин:
- воспалительные процессы в уретре, простате и яичках;
- выделения пенистого, гнойного и водянистого характера;
- болезненные ощущения и жжение при мочеиспускании;
- боли при половом акте.
Особенности диагностики
При появлении первичной симптоматики трихомониаза, необходимо обратиться в больницу к специалистам. Врачи опросят больного и проведут осмотр. Далее проводится сравнительная диагностика с другими патологиями мочеполовой системы и направление пациента на специальные методы обследования. При трихомониазе пациенты проходят такие лабораторные и инструментальные методы диагностики:
Какие существуют методы лечения?
Если у человека появился трихомониаз мочеполовой системы, ему нужно пойти в медицинское учреждение, обследоваться и начать лечение. Проведение самостоятельного лечения в домашних условиях может вызвать опасные осложнения. Только лечащий врач поставит точный диагноз и составит план эффективного лечения.
Для лечения заболевания назначают медикаменты и применяют народные средства.
- Взять полкило корней и натереть на терке.
- Залить литром теплой воды и настаивать на протяжении суток.
- Затем профильтровать и обмывать больной орган.
- Измельчить 1 лист растения и выжать из него сок.
- Употреблять перед приемом пищи по 1 ч. л. 3 раза в день.
Осложнения мочеполового трихомониаза
- Развитие хронического воспаления яичников и маточных труб.
- Снижение местного иммунитета и нарушение урогенитальной микрофлоры.
- Развитие преждевременных родов.
- Невозможность зачатия и вынашивания плода.
- Переход заболевания в хроническую форму.
- Развитие цистита и других воспалительных процессов в уретре, простате и яичках.
- Возрастание риска появления опухолей.
Как предупредить развитие болезни?
Для профилактики появления трихомониаза урогенитальной системы необходимо своевременно проходить профилактические осмотры у врачей, сдавать мазки из влагалища и уретры. Обязательно при половом акте нужно применять методы контрацепции. Еще необходимо поддерживать в норме состояние защитных сил организма. При развитии любых симптомов заболевания, необходимо обратиться к лечащему врачу, пройти обследование и начать лечение.

Трихомониаз, он же трихомоноз или трихомонадная урогенитальная инфекция, все термины абсолютно равноправны. Всем известная инфекция, передающаяся половым путём, которой не очень-то и боятся заразиться, и тому есть объяснение — легко лечится. Но это всё-таки половая инфекция, и как все инфекции этой локализации способна вызывать воспаление органов, ответственных за репродуктивные возможности, и при неблагоприятном стечении клинических обстоятельств, приводить к бесплодию.
Трихомониаз (трихомоноз) относится к венерическим заболеваниям, и по закону без анализа на эту инфекцию получить медкнижку нельзя. Если вы когда-либо занимались сексом без презерватива, то у вас может быть трихомониаз. Дело в том, что у подавляющего большинства женщин он не проявляет себя никак.
Среди всех страдающих половыми инфекциями трихомониазом болеет каждый десятый, а нередко параллельно с ним сосуществуют и другие урогенитальные инфекции. Предполагается, что ежегодно в мире трихомонадную инфекцию переносит чуть больше 150 миллионов, в России в каждой тысяче взрослых граждан есть один больной трихомониазом, и в последние годы заболеваемость снижается. Правда, никто не поручится, что такая частота заболевания соответствует действительности, ведь к докторам приходит не более половины болеющих трихомониазом. Вторая половина даже не подозревает о наличии у них простейшего микроорганизма Trichomonas vaginalis.
Когда появился трихомониаз
Откуда берётся трихомонада
Но в середине 60-х годов из советской Эстонии пришло научное доказательство крайне плохой выживаемости трихомонады вне организма человека, посему заражение никаким иным способом, кроме полового, просто нереально. Трихомонада не любит солнечного света и горячей воды, и сразу же погибает от любого антисептика. Действительно, трихомонада настолько нежна, настолько требовательна к внешней среде, что даже в собранном с целью исследования секрете половых путей частенько погибает до того, как её донесут до микроскопа. С того времени заболевание, вызываемое Trichomonas vaginalis, признали венерическим.
Основной путь передачи трихомонады у взрослых, конечно, половой, но оральный секс не способствует инфицированию, во всяком случае, не смогли доказать оной возможности передачи. Больная трихомониазом роженица может инфицировать своего ребёнка, чаще это происходит с девочками. Такой путь передачи инфекции называется вертикальным. И сегодня у 2–17% новорожденных находят трихомонадные вагиниты или, по-старому, кольпиты, доставшиеся от мамы. Вполне возможно, ведь анализы у беременных берут за несколько недель до родов.
В группе риска по трихомониазу находятся имеющие несколько половых партнёров граждане, работники нелегальной секс-индустрии, наркозависимые и ВИЧ-инфицированные, социально неблагополучные, в общем, товарищи. Правда, до сих пор граждане активно используют идею насчёт заражения трихомониазом в бассейне, главное, чтобы лечились, а уж как объяснять партнёру появление Trichomonas vaginalis, пусть решают сами.
Симптомы трихомониаза
Трихомониаз часто может протекать совершенно бессимптомно, особенно характерно это для мужчин. Для жизни Trichomonas vaginalis выбирает плоский эпителий полового тракта и мочевыводящих путей — уретру, в 90% имеется сочетанное поражение уретры и гениталий, и только пять из сотни имеют изолированное поражение уретры.
Инфекция проявляется не сразу после заражения, а в среднем через две недели, хотя известны случаи совсем короткого, буквально 2 дня, и достаточно продолжительного инкубационного периода. Заболевание у женщин проявляется, как правило, остро с появления обильных мутных и пенистых выделений с неприятным запахом, что сопровождается зудом во влагалище или уретре. Острый период длиться неделю-две, после этого отмечаются не столь обильные выделения прежнего характера. Мужчины жалуются на зуд и жжение в мочеиспускательном канале.
При отсутствии лечения в процесс могут вовлекаться слизистые наружных половых органов, где возникают зудящие красные пятна, местами с отсутствием поверхностного слоя эпителия — эрозии. Половой акт может сопровождаться болью, возможны боли в уретре при мочеиспускании. Гинекологи видят отёк и покраснение слизистой, а на шейке матки — кровоизлияния, а сама слизистая шейки очень похожа на зрелую клубничку. Но такая клиническая картина возникает только у части инфицированных, другие же мирно сосуществуют с трихомонадой, что называется носительством.
Мирное ли это носительство?
Почему у кого-то развивается бурная симптоматика поражения половых путей трихомонадой, а кто-то даже не подозревает о пребывании простейшего, сказать определённо нельзя. Скорее всего, это обусловлено и штаммом инфузории и особенностями хозяина. Но у мужчин такое положение клинических дел отмечается на порядок чаще, чем у женщин.
Предполагается, что иммунный ответ на внедрение трихомонады может быть очень вялым, потому что она по генам чем-то похожа на красные кровяные тельца — эритроциты. А возможно, наоборот, местный иммунитет такой силы, что окончательно убить Trichomonas vaginalis не способен, но и спуску не даёт, не дозволяя ей активно проявляться.
Тем не менее, отсутствие клинических симптомов не делает носителя безвредным для полового партнёра, он такой же источник инфекции, как и осознающий себя больным половой инфекцией человек. Трихомонадоноситель опасен потому, что не ощущая венерической болезни, не считает нужным ограничиваться в половом поведении. Именно трихомонадоносителям обязаны мы довольно значимым распространением заболевания.
Носительство трихомонад позволяет значительно более лёгкому инфицированию другими половыми инфекциями и ВИЧ, поскольку защитные свойства слизистой при трихомониазе ниже, в слизистой половых органов возникают повреждения, через которые легко проникают другие возбудители. Есть подозрение, что хоть и трихомонада сама редко поражает канал шейки матки, но повышает вероятность развития не совсем доброкачественных изменений слизистой шейки — цервикальной неоплазии.
Диагностика
Наличие трихомонады в половых путях необходимо доказать обнаружением под микроскопом или вырастив её в специальной питательной среде.
Прицельно ищут Trichomonas vaginalis у женщин, жалующихся на выделения из половых путей, при длительно текущем и устойчивом к лекарствам воспалении влагалищной слизистой, и, конечно, у группы риска. Берут мазок из половых путей и сразу же смотрят под микроскопом. У мужчин проверяют мочу или выделения из пениса.
Если трихомониаз обнаружен, то стоит провериться на другие заболевания, передающиеся половым путём: вполне возможно, что они передались тогда же, когда и трихомониаз.
Выращивание возбудителя в питательной среде более результативный метод выявления Trichomonas vaginalis, но ещё выше — 100% результат даёт полимеразная цепная реакция — ПЦР, выявляющая ДНК трихомонады.
Лечение
Сегодня предлагаются гели с метронидазолом для смазывания, но они непригодны для терапии трихомониаза, потому что Trichomonas vaginalis живёт не только во влагалище, но и в мочеиспускательном канале. Беременных лечат на любом сроке и обязательно, кормящим мамам после приёма метронидазола предлагается на сутки отказаться от грудного вскармливания, тинидазол требует трёхдневного воздержания от кормления младенца.
Это одни из немногих антибиотиков, при приёме которых категорически запрещено употреблять алкоголь. В том числе в течение 24 часов после приёма метронидазола и в течение 72 часа после приёма тинидазола. Иначе может развиться крайне тяжёлая реакция с рвотой, ознобами, сердцебиением, падением артериального давления.
Лечатся все половые партнёры одновременно, после проведения диагностики. Через 2 недели после завершения терапии проводится контрольный анализ: микроскопия мазков или культуральный анализ, а ПЦР делается только через месяц. Излечение подтверждается дважды, второй анализ следует делать ещё через 3 месяца. Правильное лечение практически всегда успешно.
Презервативы защищают от передачи этого заболевания не на сто процентов (а спермициды и спринцевание вообще неэффективны), поэтому заниматься сексом можно только после окончания лечения и исчезновения симптомов (примерно через неделю после обращения к врачу). Важно помнить, что даже если мужчина не эякулировал, заболевание может передаться. Половой акт между женщинами также может привести к заражению. При сексе между мужчинами это случается реже. Бытовой путь передачи трихомониаза теоретически возможен, но о таких случаях медицине не известно.
Если вас беспокоят симптомы и вы хотите обследоваться - запишитесь на приём к дерматовенерологу. Для этого позвоните по телефону +7 (495) 308-39-92.
Медицинский справочник болезней
Трихомониаз. Симптомы и лечение трихомониаза.
Трихомониаз – инфекционное заболевание, вызыающее воспалительный процесс различных органов мочеполовой системы.
Возбудитель трихомониаза – Trichomonas vaginalis, одноклеточная бактерия класса жгутиковых, что обеспечивает подвижность бактерии.
Наиболее распространеннная из половых инфекций.
Трихомонады закрепляются в клетках слизистой оболочки мочеполового тракта. Трихомонады могут обитать не только в половых органах, но и даже в крови, куда проникают через лимфатические пути, межклеточные пространства.
Трихомонады могут видоизменяться, маскироваться под клетки плазмы крови (тромбоциты, лимфоциты), способны жить в симбиозе с такими бактериями, как хламидии, гонококк, микоплазма, уреаплазма, кандида, цитомегаловирус и другие. Подвижные трихомонады могут разносить других микробов по мочеполовой системе и по кровеносным сосудам.
В настоящее время есть версии, что трихомонады также могут способствовать развитию диабета, мастопатии, аллергии и даже рака шейки матки.
Пути передачи.
Передается в основном половым путем, но может передаваться и бытовым путем – через полотенце, мыло, постельные принадлежности.
Течение.
Инкубационный период трихомониаза длится от 2 дней до 2 месяцев. Возможно течение в стертой форме.
Первые симптомы могут проявиться через несколько месяцев после заражения при снижении иммунитета или обострении других хронических инфекций.
Трихомониаз может протекать в острой, подострой, хронической формах и проявиться как бессимптомное носительство.
Симптомы трихомониаза.
Симптомы трихомониаза проявляются по разному у женщин и мужчин.
У мужчин, часто, присутствие трихомонад проходит с незначительной симптоматикой, поэтому они зачастую являются носителями трихомонад. Если трихомониоз своевременно не лечится, то переходят в хроническую форму.
У мужчин может появляется жжение в области уретры, слизистые выделения по утрам, наличие болей, которые отдают в прямую кишку.
Это может стать причиной следующих заболеваний:
- Негонококкового хронического уретрита,
- Хронического простатита,
- Эпидидимита,
- Проктита,
- Вызывает снижение подвижности и жизнеспособности сперматозоидов, что приводит к мужскому бесплодию.
У женщин наблюдаются выделения серо-желтого цвета, пенистые и с неприятным запахом, зуд наружных половых органов и покраснение, отечность, болезненность внизу живота. При остром процессе количество выделений обильное, при хроническом трихомониазе отмечаются незначительные слизистые выделения из влагалища и уретры.
Трихомониаз вызывает следующие заболевания у женщин:
- Кольпит,
- Цервицит,
- Бартолинит,
- Уретрит,
- Цистит,
- Проктит,
- Аднексит.
- При несвоевременном или надекватном лечении хронический трихомониаз вызывает хроническоий аднексит, который проявляется тупыми тянущими болями внизу живота. В результате воспаления может развиться непроходимость маточных труб, что может вести к бесплодию.
- Возможно инфицирование плода во время родов от матери к ребенку.
Диагностика.
- Общий мазок отделяемого уретры или влагалища,
- Бактериологический посев отделяемого уретры или влагалища,
- Полимеразная цепная реакция – ПЦР-диагностика,
- Иммуноферментный анализ (ИФА) на обнаружение антител,
- Кольпоскопия у женщин.
Лечение трихомониаза.
Более эффективным является комбинированное лечение с одновременным применением пероральных и местных антибактериальных препаратов.
1. Пероральные антибактериальные препараты.
- Лечение трихомониаза комплексное, назначают один из препаратов Группы 5-нитроимидазолов.
Препараты обладают Противомикробными, Антибактериальным, Противопротозойным и Трихомонацидным эффектами.
Метронидазол - принимать по 200г 3раза в сутки или по 500г 2 раза в сутки, в течение 7 дней.
Орнидазол - принимать по 500 мг 2 раза в течении 5 дней или 1,5 грамма – однократно;
Тинидазол - принимать по 500 мг 2 раза в течении 5 дней или 2,0 грамма – однократно.
Принимать любой из этих препаратов надо после еды.
Дозировка для детей определяется из расчета 7,5мг/кг массы тела ребенка, через каждые 8 часов (3раза в день).
- Макмирор -производное нитрофурана , в виде таблеток.
При вагинальных инфекциях взрослым по 200 мг 3 раза в сутки, в течение 7-10 дней.
Для детей рекомендуемая суточная доза составляет 10 мг/кг/сут в 2 приема ежедневно в течение 10 дней.
2. Местные Антибактериальные препараты. Женщинам одновременно с приемом внутрь, могут назначать :
- Макмирор в виде вагинальных свечей – по 1 свече в день.
- Тержинан (Тернидазол – производное имидазола, оказывает трихомонацидное действие, активен также в отношении анаэробных бактерий, в частности гарднерелл. Нистатин – противогрибковый антибиотик из группы полиенов; Неомицина сульфат - антибиотик широкого спектра действия;
Преднизолоноказывает противовоспалительное действие.) вагинальные таблетки.
Назначается: по 1 вагин. таблетке на ночь в течение 10 дней; - Полижинакс в виде вагинальных капсул (содержит два антибиотика: Неомицин и Полимиксин В). Неомицин - аминогликозид широкого спектра действия, активен в отношении большинства кокков, коринебактерий, стафилококков, энтерококков, Е. сoli, Enterobacteraerogenes, Haemophilusinfluencae, Klebsiellapneumoniae, Proteusvulgaris.
Полимиксин В – антибиотик полипептидной группы, активен в основном в отношении Pseudomonasaeruginosa.
3. Энзимотерапия и другие восстанавливающие организм средства также могут применяться, в зависимости от показаний и состояния пациента.
Лечение должны проходить оба половых партнера. Половая жизнь во время лечения исключается.
При лечении ПРОТИВОПОКАЗАНО принятие алкоголя!
Трихомониаз считают излечённым, когда возбудитель при диагностике не выявляется, и клинических симптомов не наблюдается в течение 1-2 месяцев у мужчин и 2-3 месяца у женщин.
Выработка антител против возбудителя трихомониаза не образует стойкого иммунитета, после лечения можно снова заболеть при повторном заражении.
В структуре всех инфекций, способных передаваться половым путем, урогенитальный трихомониаз занимает одно из первых мест во всем мире. В развитых странах частота инфицирования среди женщин без явных клинических признаков составляет от 2 до 10%. Соотношение женщин и мужчин с этой патологией — 4:1 соответственно. Она обнаруживается у 18-50%, а иногда и у 80% женщин, которые обращаются к гинекологам по поводу выделений из половых путей, а среди мужчин с воспалением мочеиспускательного канала негонококковой природы — у 30-35%.
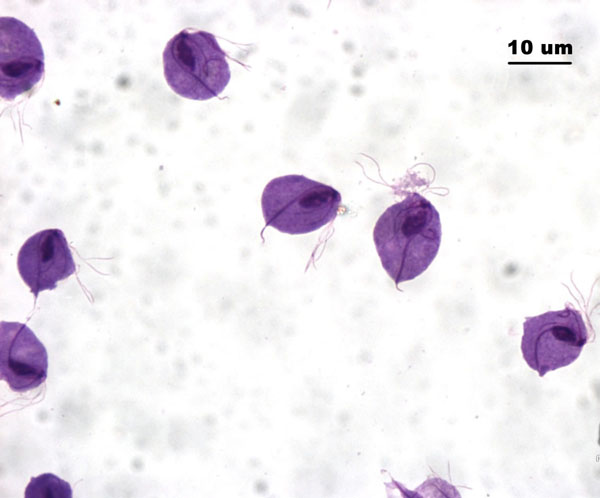
Причина и развитие болезни
Инфекционный возбудитель — одноклеточный паразит влагалищная трихомонада (Trichomonas vaginalis), передающаяся, преимущественно, при половых контактах. Заражение может произойти и при сохраненной девственной плеве.
Другой путь передачи микроорганизма также возможен, но наблюдается крайне редко: только в случаях пользования здоровыми людьми сильно обсеменными паразитом дужками душа для унитаза биде, сиденьями общего унитаза, общими полотенцами и т. д.
Заражение в банях, бассейнах, открытых водоемах при соблюдении обычных гигиенических правил невозможно из-за низкой концентрации возбудителя в водной среде. Вне организма человека вагинальная трихомонада неустойчива, хотя в моче, сперме и воде может сохраняться до 1 суток.
Она погибает в течение нескольких секунд при высыхании, на прямых солнечных лучах, при температуре около 40°С, под влиянием антисептических растворов, в результате медленного замораживания. К ее быстрому разрушению способны приводить даже мыльные растворы невысокой концентрации. На зараженном белье, мочалках или губках для мытья тела паразит сохраняется только до тех пор, пока эти предметы сохраняют влагу.
Заражаются в основном люди в активном половозрелом возрасте, причем большинство из них — это не состоящие в браке или разведенные (80%). Так, трихомониаз у мужчин наиболее часто встречается в возрастной группе от 15 и до 30, а у женщин — от 18 до 30 лет.
Инкубационный период, то есть время от момента заражения до появления первых симптомов заболевания, составляет от 1-го дня до 1 месяца, в среднем — от 5 до 15 дней. В течение этого времени паразит посредством контакта с клетками эпителия через пространства между ними и щели лимфатической сети внедряется в соединительную ткань, расположенную под слоями эпителия. В слизистых оболочках мочеполовых путей он фиксируется на эпителиальных клетках, проникает в железы и щели между их клетками.
Возбудитель в процессе своей жизнедеятельности выделяет сложный белок КРФ (клеточный разъединяющий фактор), который приводит к значительному разрыхлению тканей. В результате этого он сам, а также сопутствующие микроорганизмы и токсические продукты их обмена свободно проникают в межклеточное пространство.
КРФ активен в среде с определенными кислотностью и концентрацией эстрогенов, а для жизнедеятельности трихомонады необходимы жирные кислоты и железо, которых предостаточно в менструальной крови. Поэтому трихомониаз у женщин проявляется выраженной симптоматикой в период менструаций, особенно сразу после их окончания.
Все это может приводить к развитию острых воспалительных процессов в слизистых оболочках, вызывать слабую их реакцию, либо оставаться без явных последствий. Выраженность клинических проявлений зависит от:
- вирулентности (активности) вагинальной трихомонады и интенсивности ее воздействия;
- состояния эпителиального слоя слизистой оболочки половых и мочевыводящих путей;
- кислотности среды мочеполовой системы;
- ассоциации трихомонады с сопутствующей патогенной или условно патогенной флорой, ее характера, степени активности и количества бактериальных агентов, обусловливающих воспаление;
- степени ответной реакции организма; если она выше степени агрессивности микроорганизма, острый воспалительный процесс не развивается или выражен достаточно слабо.
Кроме того, трихомонада выделяет вещества, нейтрализующие Т-лимфоциты крови и образовавшиеся в организме зараженного антитела, а также способна поглощать и концентрировать на своей поверхности белки плазмы. Последнее не позволяет иммунной системе организма распознать возбудителя как чужеродное вещество. Поэтому стойкого иммунитета не вырабатывается. Хотя в крови перенесших заболевание и обнаруживаются антитела, однако последние неспособны обеспечить организм адекватной защитой при повторном инфицировании.
Еще одно свойство вагинальной трихомонады — это ее способность захватывать и резервировать другие условно-патогенные и патогенные микроорганизмы, что приводит к выраженной реакции тканей, повреждению и деструкции эпителия, формированию дисплазии эпителиального слоя. При сниженном же иммунитете организма и значительном воспалении возникают кровоизлияния и повреждение гладкомышечных слоев, прилегающих к воспаленной слизистой оболочке.
Клинические проявления
Симптомы трихомониаза зависят от выраженности воспалительного процесса. В то же время, если он вызван изолированно вагинальной трихомонадой, симптоматика может отсутствовать. Она во многом определяется инфекцией, которая почти всегда сопровождает или сочетается с трихомониазом.
Различают следующие формы болезни, в зависимости от выраженности воспаления и его длительности:
- Свежую с острым, подострым или малосимптомным (торпидным) течением.
- Хроническую, при которой малосимптомность и длительность заболевания составляют больше 2 месяцев. Она протекает с периодическими обострениями.
- Латентную, или трихомонадоносительство — отсутствие субъективной и объективной симптоматики при выявлении паразита в мазках из уретры или выделений из влагалища.
У мужчин
В момент заражения возбудитель заболевания попадает на эпителиальный слой слизистой оболочки в области наружного отверстия мочеиспускательного канала. В результате активного перемещения он распространяется по передней, а затем и по задней уретре, откуда попадает в ткань предстательной железы, в пузырьки семенных желез, вырабатывающих семенную жидкость, в придатки яичек, в которых накапливаются и созревают сперматозоиды, и в мочевой пузырь.
При отсутствии симптоматики и, соответственно, лечения вагинальная трихомонада длительное время живет в мочеполовых органах и нередко приводит к нарушениям функции репродуктивной системы. Свежая форма с острым течением сопровождается:
- Умеренными пенистыми выделениями из мочеиспускательного канала желто-зеленоватого цвета, которые особенно увеличиваются при легком надавливании на головку полового члена.
- Уретритом и циститом с расстройством мочеиспускания, зудом и покраснением слизистой оболочки в области наружного отверстия мочеиспускательного канала.
- Баланопоститом (воспаление головки полового члена), сопровождающегося ощущением зуда.
- Неприятными ощущениями при половом акте.
Осложнения в виде простатита, везикулита и эпидидимита встречаются у 30-50% мужчин и протекают с соответствующей симптоматикой.
Трихомониаз у женщин
Протекает с поражением слизистой оболочки нескольких участков половых органов и системы мочеотделения — от мочеиспускательного канала до мочевого пузыря, мочеточников и ткани почки. В воспалительный процесс могут вовлекаться и все отделы половой системы — от наружных половых органов (вульвит) до маточных труб, яичников и брюшины в области малого таза, но чаще он ограничивается областью внутреннего зева шейки матки. Кроме того, отмечены даже редкие случаи (около 5%) поражения слизистой оболочки верхних расширенных отделов прямой кишки, расположенных на уровне крестца (ампуллярный отдел прямой кишки).
Воспаление слизистой оболочки влагалища происходит в виде первичного острого или хронического инфекционного процесса, обострение которого характерно теми же клиническими проявлениями, что и при остром трихомониазе. При вагинальном осмотре явления кольпита (воспаление слизистой оболочки влагалища) обнаруживается у 40% больных трихомониазом женщин. Из их числа у 18% кольпит является изолированным, у 15% он сочетается с воспалением влагалищной поверхности шейки матки у 34% — с уретритом и воспалением цервикального канала.
Осложнения — бартолинит (воспаление бартолиниевых желез), эндометрит, сальпингит и сальпингоофорит.
Трихомониаз при беременности проявляется, преимущественно, в виде острого течения свежей формы или обострения хронического заболевания. Причем он, как правило, носит многоочаговый характер: поражаются уретра и зачастую мочевой пузырь, наружные половые органы, влагалище и слизистая оболочка прямой кишки.
У беременных женщин анатомические и физиологические изменения направлены на то, чтобы оградить развивающийся плод от негативного влияния внешней и внутренней среды, а значит и от восхождения инфекционного процесса. В связи с этим происходит и активизация иммунной системы организма будущей матери, включая и фагоцитарный ответ. Дополнительные защитные биологические механизмы формируются с момента зачатия и развиваются по мере роста зародыша и плода.
Поэтому степень возможности заражения зависит от сроков беременности. С самого ее начала происходит изменение характера слизи канала шейки матки. Увеличение ее вязкости создает значительное препятствие для проникновения трихомонады и других инфекционных возбудителей восходящим путем и для дальнейшего их распространения.
Вторым барьером с 16-й недели беременности становятся хорионическая и амниотическая оболочки плода, которые перекрывают внутренний зев цервикального канала. Если заражение трихомониазом происходит до закрытия внутреннего зева, вероятность распространения возбудителя восходящим путем остается достаточно высокой. Это угрожает развитием эндометрита и, чаще всего, заканчивается самопроизвольным прерыванием беременности. При более позднем заражении восхождение инфекции происходит крайне редко, а проведенная терапия способствует излечению, благополучному течению беременности, родов и послеродового периода.
Диагностика
Перечисленные выше симптомы трихомониаза не являются характерными именно для этого заболевания и не могут быть использованы в качестве надежных критериев. Большинство из них встречаются и при других инфекционных процессах урогенитальной системы. Кроме того, достаточно высокий процент этого заболевания имеет подострое и торпидное течение. Поэтому окончательный диагноз и выбор плана лечения возможны только после проведения лабораторно-диагностических исследований.
В этих целях используются, преимущественно, три метода обнаружения вагинальной трихомонады:
- Микроскопический.
- Культуральный, или микробиологический.
- Моллекулярно-биологический.
Микробиологический метод, чувствительность которого в среднем составляет 50-65%, целесообразно проводить двумя методиками:
- изучением мазка под микроскопом в фазовом контрастировании сразу же после забора материала;
- исследованием под микроскопом материала, окрашенного по определенной методике.
В качестве материала для диагностики используются соскобы и слизь из воспалительных очагов, максимально подозрительных на инфицирование трихомонадой — соскобы из влагалища, слизь и соскоб из цервикального и/или уретрального канала, сперма и т. д.
Если в исследовании по первой методике учитываются только подвижные микроорганизмы, то во втором случае — все формы возбудителя, а также косвенные признаки воспаления (количество слизи, скопления лейкоцитов и др.). Окрашенные препараты несколько повышают процент чувствительности методики. В то же время, микробиологический метод малочувствителен при заболеваниях с бессимптомным течением. Кроме того, он дает много ложноположительных и ложноотрицательных результатов.
Культуральный метод считается высоко чувствительным (73-89%) и эффективным. Он основан на культивировании (выращивании) микроорганизмов на специальных питательных средах с последующей их идентификацией под микроскопом. Особое значение микробиологический метод имеет при:
- отсутствии симптоматики (трихомонадоносительство);
- нетипичности клинических признаков;
- повторяющихся отрицательных результатов микроскопии;
- выявлении микроскопическим методом атипичных форм возбудителя;
- необходимости оценки результатов проводимой терапии.
Однако исследования с помощью культурального метода требуют длительного времени — 3-5 дней после посева культуры, а при первых отрицательных результатах — еще 6-12 дней.
Моллекулярно-биологический анализ основан на методах полимеразной цепной реакции (ПЦР) и тесте NASBA. Они позволяют обнаруживать ДНК или/и РНК возбудителя в низкой концентрации — даже при наличии в материале одного микроорганизма. При этом жизнеспособность трихомонады не имеет значения. Чувствительность этих анализов составляет 97%, а их специфичность — 98%. Метод целесообразно применять в случаях:
- выявления другими методами нетипичных форм трихомонады;
- сомнительного результата культурального метода;
- необходимости дополнительного исследования при наличии смешанной инфекции мочеполовой системы.

Полный курс терапии трихомониаза должны пройти оба партнера, независимо от того, есть ли симптомы
Как лечить трихомониаз
При лабораторном подтверждении диагноза необходимо лечение не только заболевшего, но и половых партнеров, независимо от наличия у них клинических проявлений и результатов их обследования. На выбор тактики лечения влияют возраст пациента, локализация воспаления, форма заболевания, характер сопутствующей инфекции, иммунное состояние организма.
Основное лечение трихомониаза проводится специфическими препаратами группы нитроимидазолов: Трихопол, Метронидазол, Орнидазол, Флагил, Тинидазол, Флюнидазол, Секнидазол и др. Во время их приема и в течение 1 суток после окончания курса лечения необходимо воздержание от употребления алкогольных напитков и продуктов с их содержанием. Это связано с возможностью развития тяжелой дисульфирамоподобной реакции (тошнота, кашель, рвота, снижение артериального давления, озноб, тяжелое общее состояние).
При остром течении болезни Метронидазол назначается в дозе 0,5 г 3 раза в день на протяжении 5 дней.
Существует утвержденная схема лечения хронического трихомониаза, а также рецидивирующего и различных локализаций: однократный в течение суток прием 2,0 г Метронидазола 7-10 дней или по 500 мг 3 раза в сутки на протяжении того же количества дней, Тинидазола — по 2,0 г однократно ежедневно в течение 3-х дней.
Высокоэффективным с хорошей переносимостью и незначительным числом возможных побочных эффектов является Орнидазол, или Орнизол, в дозе по 0,5 г — 2 раза в сутки 10 дней.
Разработаны и другие схемы лечения, например, внутривенное капельное введение раствора Метронидазола (500 мг) в течение получаса 3 раза в день 5-7 дней.
Лечение трихомониаза у беременных на любом сроке осуществляется однократным приемом 2 г метронидазола в целях предотвращения раннего разрыва плодных оболочек и возникновения преждевременных родов.
Применяются и иммуномодулирующие средства, обладающие также подавлением развития сопутствующей инфекции, например, грибковой — 3 орошения влагалища и цервикальной зоны 0,04% раствором препарата Гепон в дозе 5 мл — по 1 орошению с 2-х – 3-х-дневным интервалом.
Лечение должны проходить люди, у которых обнаружена вагинальная трихомонада, независимо от наличия у них воспалительных процессов. Также курс лечения должны пройти и лица, контактировавшие с зараженными, даже при отсутствии у первых клинических и лабораторных признаков наличия инфекции.
Читайте также:


