Только спящие клетки вич
ВИЧ — это вирус иммунодефицита человека, вызывается ретровирусом.
Для данного состояния характерно угнетение иммунной защиты, развивается синдром приобретённого иммунодефицита, (СПИД), как правило это первые симптомы ВИЧ-инфекции.
Существует такие стадии ВИЧ- инфекции:
- инкубационный период;
- острая;
- без симптоматики;
- лимфаденопатия (увеличение лимфоузлов);
- поражение кожи и слизистой оболочки (вторичные признаки);
- поражение внутренних органов;
- терминальная стадия.
В большинстве случаев, ВИЧ определяют уже при вторичных проявлениях, когда симптоматика уже явно видна.
На начальных стадиях, первые симптомы ВИЧ почти не выражены и проходят довольно быстро. Вирус иммунодефицита на начальной стадии проявляется одинаково как у мужчин, так и женщин.

Симптомы
ВИЧ- инфекция имеет основные симптомы : психологические и физические. Если брать психологические, то к ним можно отнести депрессию, которая часто появляется на фоне заболевания. Также можно наблюдать расстройства сна и частую тревогу. К физическим проявлениям можно отнести: расстройства стула, тошноту, рвоту. Дополнительно могут присоединиться лихорадка, высыпания на коже и заболевания гинекологического типа.
Период инкубации
После заражения некоторое время вирус никаким образом о себе не заявляет. Именно этот период является инкубационным. Длиться он может от 4 месяцев до 5 лет, иногда и больше. Следует отметить, что анализы еще не будут показывать какие-либо отклонения и внешне человек выглядит совершенно здоровым. Однако, уже является носителем. После инкубационного периода начинается острая стадия.
Острый период
При данной стадии заболевания можно наблюдать симптомы, напоминающие инфекционный мононуклеоз, в принципе, это и есть ранние симптомы ВИЧ . Внезапно может подняться температура, лимфоузлы при ВИЧ увеличиваются в размерах, начинается ангина. Вместе с тем, больной может ощущать постоянную слабость и головные боли. Печень и селезенка могут увеличиваться, что сопровождается ноющими болями.
Через некоторое время на коже можно обнаружить сыпь розового оттенка. Общий анализ крови часто показывает повышенный уровень лейкоцитов. Это более легкое течение инфекции и наблюдается примерно у 25-30% больных. В остальных случаях заболевание протекает в более острой форме. Это выражается частой тошнотой и рвотой, воспалением слизистой ЖКТ, общим недомоганием.

Бессимптомная стадия
Проходит без ярко выраженных симптомов. Но, в крови уже присутствуют антитела к ВИЧ. В случае, когда иммунная система поражена незначительно, такая стадия может длиться достаточно долго. Только в течение 5-6 лет можно обнаружить некоторые симптомы.
Лимфаденопатия
Данное заболевание очень часто является одним из главных признаков ВИЧ-инфекции. Характеризуется оно воспалением и увеличением лимфатических узлов, особенно в области шеи. Можно наблюдать увеличение лимфоузла от 2 до 6 см. Такие симптомы продолжаются до 3- 4 месяца, после чего у больного активно снижается масса тела.
Проявления вторичного плана
Чаще всего вторичная стадия сопровождается пневмонией. Появляется кашель, температура, при ходьбе может возникать одышка. В такой период горло при ВИЧ может быть воспаленным. Лекарства от ВИЧ инфекции – антибиотики и противовирусные средства оказывается малоэффективным.
Вторым проявлением может быть опухоль лимфатических сосудов. На голове или частях тела можно увидеть небольшие опухоли бордового цвета.
У женщин чаще наблюдается кандидоз, генитальный герпес и туберкулез. Может наблюдаться снижение памяти и умственной деятельности.
Первые признаки у женщин
В течение инкубационного периода признаки инфицирования вирусом иммунодефицита у мужчин и женщин могут проявляться со стороны разных органов и систем. Однако, первым признаком болезни будет стойкое повышение температуры, чаще до 38 градусов. Такое повышение температуры появляется беспричинно и длиться около 10 дней. Постепенно присоединяется кашель, мигрень, ухудшение сна и недомогание. Можно заметить появление сыпи. Пятна при ВИЧ могут иметь разный оттенок, от розового до темно-красного. Эти симптомы ВИЧ можно увидеть на фото ниже.

Женщин часто сопровождает сильная потеря веса, что в некоторых случаях даже приводит к анорексии. Вместе с этим прием пищи нередко заканчивается тошнотой и рвотой.
Из-за того, что ВИЧ- инфекция поражает иммунную систему, у женщин часто наблюдают заболевания мочеполовой системы. Также инфицированные молодые женщины часто выражают жалобы на очень болезненную менструацию и значительное увеличение лимфоузлов в области паха. Естественно, такие проявления часто и не относятся к данной инфекции, а могут быть лишь признаком переохлаждения или воспаления яичников. Но, если такая симптоматика наблюдается длительное время, то необходимо пройти обследование и провести анализы с целью исключения заболевания.
Многие специалисты уверены, что первое проявление ВИЧ заболевания — это увеличенные в размерах лимфатические узлы. Однако, именно у женщин такое явление можно наблюдать достаточно редко.
Бытует такое мнение, что инфекция в женском организме развивается не так быстро, как в мужском. Хотя, каких-либо медицинских подтверждений этому нет.
Особенности заболевания у детей
Дети, которые были заражены внутриутробно имеют более ранее проявление болезни, часто в первые 12 месяцев. А часть детей, не имеют клинических проявлений до 6-7 лет и даже 15-16.

Новорожденные
Женщины с данным заболеванием часто рожают недоношенных детей или же с задержкой развития в период беременности. Также, как и у взрослых, одним из первых признаков заболевания у детей выступает увеличение лимфоузлов, примерно до 1 см. Иногда лимфоузлы у детей при ВИЧ увеличены более чем на 1 см, ниже на фото. При пальпации узлы не болят и имеют обычный цвет.
При УЗИ можно заметит, что селезенка и печень ребенка увеличены. Такой симптом наблюдается часто и считается ранним проявлением инфекции. Заболевание провоцирует плохое физическое развитие. У таких детей наблюдается снижение роста, частые вирусные заболевания по типу ОРЗ, нарушения работы ЖКТ, иногда неустойчивое психоэмоциональное состояние.
Часто у детей можно наблюдать кожные заболевания. Причиной которых является грибковая или бактериальная инфекция. Проявляется в виде чесотки, васкулита и пятнистой сыпи.
У новорожденных часто диагностируется сердечно-сосудистая недостаточность на фоне негативного влияния инфекции на нервные клетки и кишечные заболевания. Позже, присоединяются поражения ЦНС (встречаются примерно у 60% детей).

Следует отметить, что дети с ВИЧ- инфекцией чаще всего подвержены к острым респираторным заболеваниям, которые, в свою очередь протекают тяжело и требуют длительного лечения.
В более редких случаях у детей могут быть обнаружены опухоли на третьей стадии болезни.
Признаки у мужчин
То, что первые признаки инфекции появляются не сразу, было описано выше. Поэтому, сразу перейдем к описанию:
- через 7-12 дней после инфицирования можно увидеть первый симптом — сыпь, которая может покрывать все тело. Первые симптомы ВИЧ у мужчин в виде сыпи, видим ниже на фото.
- больной ощущает увеличение лимфоузлов в области паха и шеи;
- через время присоединяется усталость и потеря аппетита, сонливость и нежелание работать.

Однако, не следует каждый перечисленный симптом воспринимать, как факт заражения инфекцией ВИЧ. Чтобы подтвердить опасения, необходимо сдать определенные анализы. Также не забывайте о мерах предохранения, чтобы избежать подобных страхов.
Факты о инфекции
Способы заражения инфекцией следующие:
- интимная связь без соответствующего предохранения;
- после переливания крови;
- внутриутробное, от матери к ребенку.

Статистика показывает, что примерно 85% случаев инфицирования происходит после гетеросексуальной связи. На второе место можно отнести употребление наркотиков (внутривенно).
К сожалению, процент инфицирования женщин с каждым годом увеличивается. Сейчас в мире более 20% женщин с диагнозом ВИЧ.
Но, есть и положительная тенденция — проявление болезни среди детей значительно уменьшилось. В первую очередь, это связано со своевременным обращением женщин в клиники, перед планированием зачатия.
Диагностика ВИЧ
Учитывая, что нет единого симптома, который бы отвечал за проявление ВИЧ- инфекции, то поставить диагноз по жалобам пациента невозможно.
Необходима такая диагностика за счет того, что общественность относится к ВИЧ заболеванию, как к болезни, не имеющей лечения и приводящей к скорому летальному исходу.

На сегодняшний день существует единственный метод, позволяющий максимально качественно определить наличие инфекции — это иммуноферментный анализ. При помощи такого анализа возможно определить наличие антител к заболеванию. Материал для анализа — кровь, берется из вены.
В период беременности, такой анализ является обязательным.
Следует отметить, что анализ нужно делать через некоторое время после предполагаемого заражения. Связано это с тем, что антитела могут образоваться примерно через 4-12 недель после инфицирования. Поэтому проведение анализа на ранних сроках не имеет никакой эффективности.
Если у вас есть подозрения о заражении, но анализ не определил наличие антител, то рекомендовано его сдать повторно через 5-7 недель. В том случае, когда получен положительный результат, также рекомендовано его пересдать, для проверки более чувствительными способами. К такому способу относят ПЦР. С его помощью возможно определить ДНК вируса. Сам анализ является весьма точным исследованием и позволяет определить вирус в организме, даже если не выработались антитела.
Далее после установления диагноза назначаются дополнительные исследования, которые помогут определить стадию болезни и как сильно пострадал иммунитет.
После того, как анализы сделаны и определена стадия, возможно начинать лечение болезни. Терапевтическое лечение проводится под диспансерным наблюдением, в связи со спецификой вируса подбираются лекарства от ВИЧ.

Конечно, сдача анализа на ВИЧ — это не принудительное дело и без согласия больного не проводятся. Однако, своевременно поставленный диагноз увеличивает шансы на положительный результат терапии. Если результат отрицательный, то человеку не о чем беспокоиться.
В случае обнаружение вируса, жизнь человека меняется в корне. Ему необходимо рассказать о болезни родственникам, во избежание их заражения. К тому же, болезнь влияет на психоэмоциональное состояние человека, на планирование детей и в общем на отношение к жизни. Пациентам с ВИЧ подбирается индивидуальная программа лечения, в зависимости от типа вируса и течения заболевания: антиретровирусные препараты, ингибиторы протеазы, иммунокоррегирующая и иммунозаместительная терапия.
2015 год стал прорывом в лечении, ученные научно-исследовательского института
США разработали революционное лекарство от ВИЧ — eCD4-IG.
Поиски эффективной вакцины от данного вируса ведутся уже более тридцати лет, но к сожалению, универсальный препарат против ВИЧ массового производства еще не выпущен.
Результаты анализов врачи обязаны хранить в тайне, разглашение приводит к правовой ответственности. Исключением может являться заражение партнера осознанно. Когда пациент знает о наличии вируса, а его партнер не имеет понятия.
Клетки, пораженные вирусом иммунодефицита человека, "прячутся" в организме во время лечения, а впоследствии вызывают рецидивы заболевания. Но недавно вирусологи из университета Мичигана выяснили, где именно скрывается ВИЧ. О важности этого открытия "Правде.Ру" рассказал кандидат медицинских наук, главный врач Кремлевской больницы Константин Зверев.

Ранее другие ученые расшифровали генетический код ВИЧ и исследовали структуру его ключевого фермента. На основании этих данных было обнаружено слабое место вируса и создана эффективная вакцина от СПИДа. Однако высокоактивная антиретровирусная терапия (HAART), увы, помогает избавиться от ВИЧ не навсегда. Дело в том, что количество вируса в организме становится столь низким, что существующие методы исследований не в состоянии его обнаружить, и он затаивается.
"У пациентов, которые перестали принимать лекарства, ВИЧ рано или поздно восстанавливает свою деятельность. Если мы хотим изменить ситуацию к лучшему, необходимо понять, какие клетки остаются инфицированными", — рассказывает руководитель нынешнего исследования Кэтлин Коллинс.
Итак, специалисты поставили перед собой задачу — выяснить, какие клетки являются "тайными убежищами" для ВИЧ. Таковыми уже были признаны Т-лейкоциты — клетки крови, участвующие в формировании иммунного ответа. Однако давно предполагалось, что у болезни существуют и другие "кладовые".
И вот недавно ученые выяснили, что ВИЧ "прячется" не только в Т-лейкоцитах, но и в стволовых клетках (HPC), расположенных в костном мозге и дающих начало иммунным клеткам. Оказывается, внутри них вирус спокойно переживает лечение, оставаясь совершенно нетронутым. Правда, лекарства не дают его геному встраиваться в новые клетки. Но, после того как курс терапии заканчивается, вирус вновь начинает беспрепятственно размножаться вместе со своей клеткой-хозяином.
В статье, опубликованной в журнале Nature Medicine, авторы исследования рассказывают, что для начала ими были взяты клетки костного мозга здоровых пациентов. Выяснилось, что ВИЧ может их заражать, убивать или оставаться при этом "замершем" состоянии (встраивать свой код, но не копировать его). При этом инфицированные вирусом клетки росли, как и здоровые, не вызывая иммунного ответа организма и не поддаваясь лечению обычными препаратами.
Во второй части эксперимента ученые взяли на анализ стволовые клетки 15 пациентов, прошедших курс HAART-терапии и не показывающих наличие вируса в течение, по крайней мере, шести месяцев. HPC вынудили "вырасти" во взрослые Т- лимфоциты и исследовали на наличие кода ВИЧ. Оказалось, что 40 процентов клеток были по-прежнему инфицированы.
Теперь ученые думают над тем, как "разбудить" спящие стволовые клетки еще во время приема пациентами лекарств. Чтобы к моменту, когда тесты покажут, что вируса в крови человека больше нет, он уже мог не беспокоиться о своем будущем. Не исключено, что в дальнейшем учеными будут открыты и другие "тайные убежища" ВИЧ.
Исследование, проведенное учеными из университета Мичигана, открывает путь к значительному сокращению затрат на лечение больных, что особенно важно для миллионов пациентов из бедных стран.
Своим мнением по поводу этого исследования с "Правдой.Ру" поделился кандидат медицинских наук, главный врач Кремлевской больницы Константин Зверев:
"Важность открытия американскими учеными ранее неизвестных мест дислокации в организме ВИЧ-инфекции очевидна. Теперь специалистам будет проще проводить дифференцированную терапию больных СПИДом. Ранее она была направлена лишь на блокирование размножения вируса в клетке хозяина. Полученные знания помогут проводить более точное лечение, тем самым продлевать жизнь таким пациентам. Мало того, теперь наука значительно преуспеет в раннем выявлении ВИЧ-инфицированных людей. А это, в свою очередь, позволит своевременно принять меры профилактики во избежание заражения окружающих. Снизить скорость распространения ВИЧ — важнейшая задача современной медицины. Кстати, можно вспомнить этапы исследования таких заболеваний, как вирусные гепатиты B и C, ранее считавшиеся неизлечимыми. На сегодняшний день их терапия довольно эффективна. Надеюсь и с ВИЧ-инфекцией ученым в скором будущем удастся досконально разобраться и справиться".
Все новости
Акушер-гинеколог рассказала об особенностях беременности у ВИЧ-положительных мам.
Врачи пермского центра СПИД в месяц принимают до 300 ВИЧ-положительных женщин, желающих иметь детей
К Марии Васильевой каждый месяц обращаются до 300 женщин с вирусом иммунодефицита, надеющихся родить здорового ребёнка.
Акушер-гинеколог краевого СПИД-центра Мария Васильева
Фото: Центр СПИД
— Мария Вячеславовна, самый главный вопрос: можно ли заранее определить, будет ли ВИЧ у ребенка инфицированной женщины?
— Это нельзя сделать даже сразу после родов — антитела ВИЧ-инфицированной матери сохраняются в организме малыша до полутора лет. Всё это время дети наблюдаются в СПИД-центре. Только после этого времени — когда и если у ребенка появятся собственные антитела к ВИЧ — врачи смогут сказать, что он заражен вирусом. Теоретически можно было бы взять анализы у малыша ещё в утробе, но любые процедуры, связанные с проникновением через кожу или слизистые оболочки, увеличивают риск заражения ребёнка. Мы идём на такой риск, только когда видим, что есть серьёзная патология в развитии плода. Но при этом важно, чтобы пациентка проходила терапию.
— Какова сегодня статистика по ВИЧ у новорожденных?
— Именно благодаря терапии, которую женщины принимали до и во время беременности, в прошлом году нам удалось добиться хороших результатов: только шесть из 611 детей, родившихся у ВИЧ-инфицированных пар в 2014-2015 году, имеют врожденный вирус. В этом году на свет уже появились 410 малышей. Им диагноз пока не поставлен.
— Как работает терапия, и почему она важна для рождения здоровых детей?
— Во время беременности организм воспринимает ребёнка как чужеродное тело, так как его клетки наполовину отцовские. И, чтобы плод не отторгался, женский организм снижает иммунную защиту, уменьшая уровень лимфоцитов — клеток, которые атакуют инфекцию и защищают нас от болезней — в крови. В этот момент ВИЧ активизируется, начинает активно размножаться в организме. Тогда высок риск того, что ребёнок тоже окажется заражённым. Чтобы этого избежать, нужна антиретровирусная терапия — она подавляет деление клеток вируса.
— Что происходит, если заражения все же не удалось избежать?
— Как не заразить ребёнка, если один из родителей ВИЧ-положительный?
— В парах, где один из родителей ВИЧ-положительный, а другой — нет, прежде всего важно не заразить своего партнёра и будущего ребёнка. Самый простой способ — перед зачатием снизить нагрузку вируса. В СПИД-центре мы предлагаем положительному партнёру пропить курс препаратов. Это позволит временно нейтрализовать вирус. По времени курс занимает от трех месяцев до полугода.
После рождения возможно заражение через грудное молоко. ВИЧ-инфицированным матерям нельзя кормить грудью, даже если их вирус спит. Грудное молоко — это биологически активная жидкость, которую производит организм, через него вместе с полезными веществами попадёт вирус. Ребёнка с самого рождения кормят специальными смесями, которые мамочки получают бесплатно.
Пермский СПИД-центр находится на улице Свиязева, 21
— Есть информация, что женщины с ВИЧ рожают только с помощью кесарева. Это действительно так?
— Это распространённый предрассудок. Большинство женщин, которые проходят терапию, рожают самостоятельно, и при этом ребёнок оказывается здоровым. Как правило, кесарево необходимо при обострившихся во время беременности патологиях, с которыми ВИЧ никак не связан.
Я хочу отметить, что ВИЧ — не приговор. Если так случилось, вне зависимости от срока беременности надо обратиться в СПИД-центр. Здесь любой может получить помощь узкого специалиста. Мы возьмём девушку под наблюдение и сделаем всё, чтобы её ребёнок родился здоровым. Это понимают не все, часто бывает, что мы узнаём о том, что девушка сделала тест на ВИЧ, результат которого оказался положительным, и начинаем её разыскивать — обзваниваем больницы, общаемся с врачами. Находим её, встречаемся, обмениваемся телефонами, чтобы она могла позвонить нам в любое время. Только когда будущая мать сможет нам доверять, тогда к её лечению подключатся эпидемиологи, гинекологи, инфекционисты, психологи — вся команда СПИД-центра.
14 октября 2013
- 19744
- 15,7
- 2
- 3
Распространенность СПИДа в мире на 2009 год.

Спонсор конкурса — дальновидная компания Thermo Fisher Scientific. Спонсор приза зрительских симпатий — фирма Helicon.
Иммунная система

Рисунок 1. Упрощенная схема иммунного ответа. Молниями указано, как один тип клеток активирует другие. Мф — макрофаг, Б — бактерия, ТХ — Т-хелпер, ВКл — B-клетка, ПлКл — плазматическая клетка, Ат — антитела, Б+Ат — бактерия, покрытая антителами, привлекающими макрофагов, В — вирус, ЗМф — зараженный макрофаг, ТК — Т-киллер, ЗК — клетка, зараженная вирусом, УК — умирающая (апоптотирующая) клетка, В+Ат — вирус, покрытый антителами.
рисунок автора статьи
Жизненный цикл ВИЧ
Видео. Жизненный цикл ВИЧ.

Обратная транскрипция осуществляется вирусным белком обратной транскриптазой [31]. Обратная она потому, что обычно в клетке все наоборот — информация переносится с ДНК на РНК (а с РНК — в последовательность аминокислот белков). РНК по сравнению с ДНК очень нестабильна, и поэтому для ВИЧ характерна огромная скорость мутации — в десятки тысяч раз быстрее, чем для человека. Если скорость нейтральных мутаций для ДНК составляет у различных видов и для различных генов в среднем меньше 10 −9 замен на сайт в год, то скорость мутирования генетического материала РНК-вирусов — около 10 −3 замен на сайт в год (у гена env ВИЧ: 10 −2 –10 −3 замен на сайт в год [21]). Это одна из причин, почему иммунная система не может справиться с ВИЧ — он слишком быстро изменяется.
Таким образом, после того как копия вируса в геноме клетки начинает действовать, на её поверхности появляются знакомые нам белки gp41 и gp120, в цитоплазме — остальные вирусные белки и вирусная РНК. И через некоторое время от зараженной клетки начинают отпочковываться всё новые и новые копии ВИЧ.
Способы уничтожения иммунной системы
При отпочковывании вирус использует клеточную мембрану клетки, и со временем это должно вызвать ее разрушение. К тому же, вирусный белок Vpu вызывает увеличение проницаемости мембраны клетки [6]. При активации вируса в клетке появляется неинтегрированная в геном двуцепочечная ДНК [19], наличие которой может рассматриваться клеткой как повреждение ее генетического материала и индуцировать ее смерть через апоптоз (С точки зрения организма такая клетка потенциально может стать раковой). Помимо этого, вирусные белки напрямую нарушают баланс про- и противоапоптотических белков в клетке. К примеру, вирусная протеаза p10 может разрезать противоапоптотический фактор Bcl-2. Белки Nef [26], Env [22] и Tat [24] вовлечены в возрастание количества клеточных белков CD95 и FasL, служащих индукторами апоптоза по т.н. Fas-опосредованному пути. Белок Tat положительно регулирует каспазу 8 [2] — ключевой фактор индукции апоптоза.
Если же клетки не погибли сами, они активно уничтожаются Т-киллерами. (Это стандартный ответ иммунитета на заражение любыми вирусами.)
Помимо этого, при производстве gp120 и Tat часть их выбрасывается зараженной клеткой в кровоток, а это оказывает токсическое действие на организм [4], [28]. gp120 оседает на все СD4 + -клетки (в том числе и здоровые), что имеет три последствия:
- Белок СD4 важен для взаимодействия Т-хелпера с фагоцитом, при слипании же СD4 с gp120 T-хелпер перестает выполнять эту функцию.
- На gp120 как на чужеродный белок образуются антитела; после оседания gp120 на здоровые клетки, последние маркируются антителами, и иммунная система их уничтожает [9].
- После обильного связывания Т-хелпером gp120 клетка умирает сама. Дело в том, что CD4 — это корецептор. Он усиливает сигнал от TCR (T-cell receptor) — главного белка, позволяющего выполнять Т-клеткам функцию иммунитета. В норме эти рецепторы активируются вместе. Если же активируется один тип рецепторов, но не активируется другой, это является сигналом, что что-то пошло не так, и клетка умирает посредством апоптоза.
Антитела, призванные препятствовать инфекции, в случае с ВИЧ часто, наоборот, ее усиливают [28]. Почему так происходит — не совсем понятно. Одну причину мы рассмотрели выше. Возможно, дело в том, что антитела сшивают несколько вирусных частиц вместе, и в клетку попадает не один, а сразу много вирусов. Помимо этого, антитела активируют клетки иммунитета, а в активированной клетке вирусные белки синтезируются быстрее.
Вдобавок, gp120 и gp41 имеют участки, похожие на участки некоторых белков, участвующих в иммунитете (например, MHC-II [25], IgG [23], компонент системы комплемента Clq-A [14]). В результате на эти участки образуются антитела, способные помимо вируса маркировать совершенно здоровые клетки (если на них будут эти белки), с соответствующими для них последствиями.
Так как на поверхности зараженной клетки появляется gp120, то она, как и вирусная частица, будет сливаться с другими СD4-содержащими клетками, образуя огромную многоядерную клетку (синцитий), неспособную выполнять какие-либо функции и обреченную на смерть.
На самом деле, помимо Т-хелперов, СD4 содержатся во множестве других клеток — предшественниках Т-киллеров/Т-хелперов, дендритных клетках, макрофагах/моноцитах, эозинофилах, микроглии (последние четыре — разновидности фагоцитов), нейронах (!), мегакариоцитах, астроцитах, олигодендроцитах (последние две — клетки, питающие нейроны), клетках поперечно-полосатых мышц и хорионаллантоиса (присутствует в плаценте) [29]. Все эти клетки способны заражаться ВИЧ, но сильно токсичен он лишь для Т-хелперов. Это и определяет основное клиническое проявление СПИДа — сильное снижение количества Т-хелперов в крови. Однако для других клеток заражение тоже не проходит бесследно — у больных СПИДом часто снижена свертываемость крови, имеются неврологические и психиатрические отклонения [16], наблюдается общая слабость.
Пути заражения ВИЧ
Внимание! Ввиду того, что СПИД является венерическим заболеванием, информация, приведенная в этом разделе, может вас оскорбить либо вызвать неприятные эмоции при прочтении. Будьте осторожны.
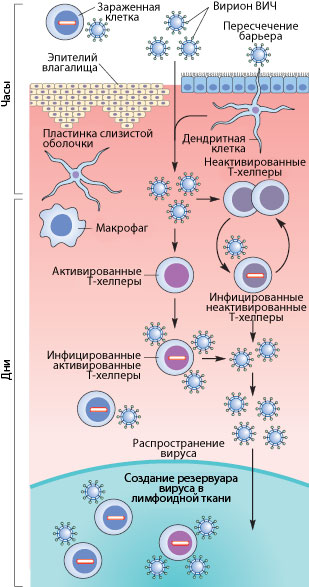
Рисунок 3. Пути проникновения ВИЧ в организм при половом контакте. Слева указано примерные временные рамки каждого этапа.
Как же происходит первичное заражение человека ВИЧ? Думаю, что с переливанием крови или с использованием общего шприца при употреблении наркотиков читателю все понятно — вирус доставляется напрямую из зараженной крови в здоровую. При вертикальном способе передачи инфекции (от матери к ребенку) заражение может произойти во время внутриутробного развития, в момент родов или в период кормления ребенка грудью (т.к. вирус и зараженные вирусом клетки содержатся в молоке матери) [17], [20]. Тем не менее, даже у ребенка, рожденного от ВИЧ-инфицированной матери, есть шанс остаться здоровым, особенно если мать использует ВААРТ (высокоактивную антиретровирусную терапию) [5]. А почему же люди заражаются при половом контакте?
Механизмы передачи вируса при половом акте не до конца ясны. Тем не менее, они понятны в общих чертах. Итак, рассмотрим барьеры, которые необходимо преодолеть вирусу, чтобы добраться до макрофагов и Т-хелперов. К сожалению, рассматривать особо нечего: барьер только один — это слой эпителиальных клеток и вырабатываемая ими слизь, находящиеся во влагалище (а также пенисе, прямой кишке, глотке). Барьер этот тонок — он может быть всего одну клетку в толщину, — но для вируса труднопреодолим, доказательством чего может служить сравнительно небольшой процент заражений — примерно 1–2 случая на 100 половых контактов. Итак, и какими же путями преодолевает вирус это препятствие?
Наиболее очевидный механизм — это микротравмы. При обычном половом контакте, а особенно при анальном сексе, почти неизбежно появляются микротрещины; при наличии же венерических заболеваний часто возникают изъязвления слизистой. Через эти микротравмы вирус, содержащийся в сперме и влагалищном секрете, может проникнуть к иммунокомпетентным клеткам [17], [20].
Помимо дендритных клеток, в кишечнике существует другой тип клеток, предназначенный для ознакомления организма с антигенами внешней среды. Это так называемые М-клетки, пропускающие через себя довольно крупные объекты неповрежденными из просвета кишечника. В т.ч. через них может проходить и вирион ВИЧ.
Свой вклад в заражение вносит и провоспалительный процесс, в норме присутствующий в женских половых путях из-за наличия в них спермы. Благодаря ему Т-клетки подвержены активации, что способствует их восприимчивости к инфекции.
Итак, риск заразиться ВИЧ возрастает в ряду (Классический секс → Анальный секс → переливание крови / использование общих шприцов при принятии наркотиков). Что же касается орального секса, то весьма небольшой шанс заразиться есть только у принимающей стороны — слюна и тем более желудочный сок инактивирует ВИЧ. Теоретически, этим способом может заразиться и мужчина, но для этого необходимы ранки на пенисе.
При поцелуях и обычных бытовых контактах вирус не передается — он очень неустойчив в окружающей среде .
Заключение
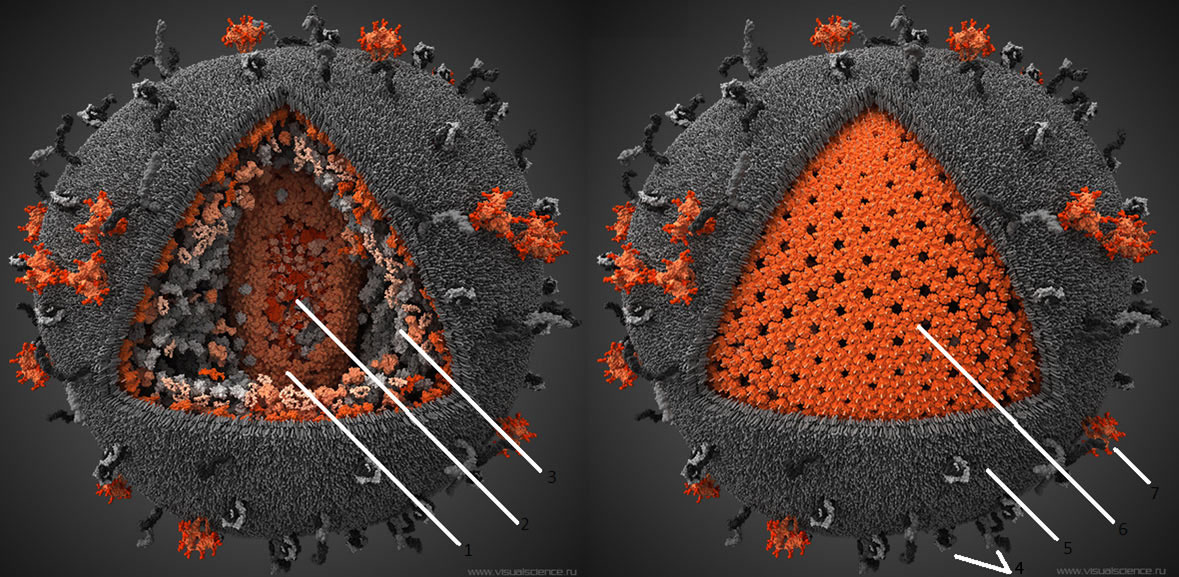
10000 нуклеотидов в каждой. Всего геном включает девять генов, которые в результате альтернативного сплайсинга кодируют 15 различных белков. 3 — Различные белки, захваченные вирусом из хозяйской клетки. 4 — Человеческие белки, обычно находящиеся на поверхности мембраны клеток. Захваченые в результате отпочковывания, они увеличивают вирулентность вируса. 5 — Внешняя оболочка ВИЧ, ведущая свое происхождение от цитоплазматической мембраны клетки, от которой когда-то отпочковался вирион. 6 — Матрикс, образованный тримерами белка р17. 7 — Тримерные комплексы белков gp120 и gp41, при помощи которых вирус проникает в клетку. На поверхности среднего вириона насчитывается около 20 таких тримеров. Чтобы увидеть рисунок в полном размере, нажмите на него.
. Все эти факты позволяют надеяться, что вскоре ВИЧ, как и оспа, останется в прошлом.
Читайте также:


