Туберкулез мозга симптомы у взрослых и вич
Врачи сталкиваются со сложностью выявления туберкулеза (чахотка, палочка Коха) у ВИЧ-положительных пациентов: из-за ослабленного иммунитета и изменения патогенеза болезни стандартные методы диагностики (флюорография и туберкулиновые пробы) становятся не информативными. Течение заболевания отличается тяжестью, злокачественностью, склонностью к осложнениям и генерализацией процесса – поражая сначала, например, легкие. Постепенно туберкулез распространяется на другие органы и системы.
Туберкулез среди ВИЧ инфицированных
Сочетание двух диагнозов – туберкулез и ВИЧ – явление достаточно частое. В современной медицинской литературе их даже называют инфекциями-спутниками, что обусловлено рядом факторов:
- схожий контингент для каждого заболевания: наркоманы, заключенные, лица с низкой социальной ответственностью;
- высокая инфицированность населения палочкой Коха, которая может годами латентно существовать в организме человека и никогда не спровоцировать болезнь при условии стойкого иммунитета; так как при ВИЧ иммунитет снижен и не может бороться с инфекциями, микобактерии начинают активно размножаться, что приводит к развитию туберкулеза;
- зависимость ВИЧ и туберкулеза от одних и тех же клеток – ВИЧ поражает в первую очередь Т-лимфоциты, которые так же в первую очередь отвечают за клеточный ответ при заражении микобактериями.
Статистика по комбинации двух болезней не утешительна:
- вероятность заболеть туберкулезом у ВИЧ-больного в несколько десятков раз выше, чем у здорового человека;
- чахотка занимает первое место по смертности при ВИЧ от вторичных инфекций;
- до половины больных СПИДом имеют открытую форму туберкулеза.
Сколько проживет человек, если у него диагностированы чахотка и ВИЧ, зависит напрямую от его образа жизни. Если следовать предписаниям врачей, принимать все необходимые лекарства, отказаться от вредных привычек (в первую очередь это касается наркоманов), то возможно добиться стабилизации состояния и прожить с двумя диагнозами 15-20 лет. Но при игнорировании лечения и отказе от должного поведения продолжительность жизни сокращается до 1 года.
ВИЧ-инфекция и туберкулез вместе
Генерализация очагов туберкулеза при ВИЧ зависит от стадии иммунодефицита и уровня CD4-лимфоцитов:
- высокий уровень (более 500 клеток на 1 мкл) – типичная клиническая картина туберкулеза с преимущественным поражением органов грудной клетки;
- средний уровень (350-500 клеток на 1 мкл) – помимо тяжелых легочных форм с плевритом – лимфогенная генерализация туберкулеза с поражением внутригрудных, периферических, брюшных и забрюшинных лимфоузлов;
- низкий уровень (менее 350 клеток на 1 мкл) – атипичные формы туберкулеза, гематогенная генерализация процесса с поражением костей, суставов, органов ЖКТ, кожи, головного мозга, сердца; самая тяжелая стадия – туберкулезный сепсис.
ВИЧ ассоциированный туберкулез может протекать в двух формах:
- латентная (или скрытая) – клиническая картина не ярко выражена, но в организме идет процесс распространения микобактерий и поражения лимфатической ткани и других органов;
- активная – ярко-выраженные проявления болезни в зависимости от генерализации процесса.
Туберкулез при ВИЧ еще больше усугубляет иммунодефицит, что способствует присоединению оппортунистических инфекций, вызванных условно-патогенными вирусами или бактериями, которые не опасны для здорового человека: пневмоцистная пневмония, грибковые поражения органов брюшной полости, бактериальный или грибковый менингит. Совокупность таких диагнозов практически не поддается лечению и чаще всего приводит к летальному исходу.
Существует три варианта развития чахотки при ВИЧ-инфекции:
- пациент заболел туберкулезом, уже имея ВИЧ-положительный статус;
- пациент изначально болел чахоткой и потом заразился ВИЧ;
- пациент одновременно инфицировался ВИЧ и палочкой Коха.
Третий вариант является самым тяжелым по клинике и исходу заболевания, чаще всего наблюдается у лиц с алкогольной или наркотической зависимостью.
Туберкулез при ВИЧ протекает тем сложнее, чем сильнее выражен иммунодефицит. Но существуют признаки, которые проявляются вне зависимости от формы, стадии и сопутствующих заболеваний:
- интоксикация организма – повышение температуры тела, ночная потливость, слабость, утомляемость, потеря массы тела больше 15%, истощение. Такое состояние может длиться от нескольких недель до полугода;
- бронхолегочные проявления (при генерализации процесса в органах грудной клетки) – кашель (сухой или с выделением мокроты), одышка, кровохарканье;
- увеличение лимфоузлов (шейные, надключичные, паховые); при пальпации узлы плотные, болезненные, без смещения. При прогрессировании заболевания возможно образование свищей и язв над лимфоузлами и прилежащими тканями;
- снижение уровня гемоглобина меньше 100 г/л;
- нарушения пищеварения: тошнота, рвота, запор или диарея, потеря аппетита;
- боль в костях и суставах.
Такая клиническая картина может встречаться и при других заболеваниях, но если пациент ВИЧ-положительный, то наличие хотя бы одного из перечисленных признаков может указывать на чахотку. В таком случае необходимо провести комплекс диагностических мероприятий для подтверждения диагноза:
- стандартные процедуры:
- осмотр фтизиатра,
- общие клинические анализы крови и мочи,
- рентгенография органов грудной клетки в двух проекциях,
- бактериологическое исследование мокроты,
- оценка кожной реакции на туберкулиновую пробу;
- специальные процедуры:
- иммуноферментный анализ крови, ПЦР или анализ плазмы крови на наличие микобактерий,
- бронхоскопия с биопсией по необходимости,
- УЗИ органов брюшной полости,
- МРТ внутренних органов, суставов, позвоночника или головного мозга,
- МСКТ органов грудной клетки,
- биопсия лимфатических узлов, костного мозга, селезенки.
Опасность кроется в сложности диагностики, нетипичности клинической картины, молниеносном течении и тяжести осложнений. Если у изначально здорового человека переход от одной стадии и формы туберкулеза к другой может занимать несколько лет, то у ВИЧ-инфицированного пациента манифестация чахотки может возникнуть сразу на последних неизлечимых стадиях.
Самым критичным для пациента является сочетание двух диагнозов – туберкулез и СПИД. Обычно при заражении палочкой Коха на стадии СПИД поражаются не легкие, а лимфоузлы, кости, сердце и другие органы. Вылечить такой комплекс болезней практически невозможно, становится сложным даже поддержание физической активности и нормальной жизнедеятельности пациента. Продолжительности жизни в таком случае сокращается до нескольких месяцев.
Туберкулез и ВИЧ у детей
В сочетании друг с другом туберкулез и ВИЧ в 6 раз чаще приводят к смертельному исходу у детей, чем у взрослых. Как правило, дети приобретают ВИЧ внутриутробно или во время родов от ВИЧ-инфицированной матери. Если мать вела асоциальный образ жизни или являлась наркозависимой, то велика вероятность рождения недоношенного ребенка с сопутствующей инфекцией (помимо ВИЧ) – вирусный гепатит, токсоплазмоз, грибковые заболевания, сифилис. С таким набором диагнозов не может справиться несформированная иммунная система новорожденного, и если к этому списку присоединяется туберкулез, то шансов на выживание у ребенка практически нет.
Обычно здоровым новорожденным на 3-5 день жизни делают прививку БЦЖ – вакцина против чахотки, приготовленная из ослабленных микобактерий. Но если ребенок рожден от ВИЧ-инфицированной матери, то такую прививку делать нельзя: иммунодефицитное состояние спровоцирует развитие туберкулеза даже от ослабленных возбудителей болезни.
Особенности назначаемого лечения
Высокий процент смертности при туберкулезе и ВИЧ обычно связан не с малоэффективностью противотуберкулезной или антиретровирусной терапии, а с тяжелым течением всех сопутствующих диагнозов при ВИЧ.
Профилактика туберкулеза среди ВИЧ-инфицированных больных имеет огромное значение. Можно выделить несколько ключевых направлений:
- Самым лучшим и результативным методом профилактики является своевременное и грамотное лечение ВИЧ: при поддержании CD4-лимфоцитов на высоком уровне снижается риск заражения туберкулезом, так как иммунная система еще в силах противостоять заболеванию.
- Исключение контакта с больными туберкулезом, что подразумевает изменение образа жизни – отказ от наркотиков, смена круга общения, соблюдение назначений врача и режима.
- Профилактические осмотры и обследования.
- Если у ВИЧ-инфицированных больных выявлена неактивная стадия болезни (латентное инфицирование палочкой Коха), то обязательна химиопрофилактика туберкулеза.
Соблюдение несложных мер и своевременное обращение к врачу может избавить пациента от тяжелых последствий ВИЧ-ассоциированного туберкулеза и значительно увеличить продолжительность и качество жизни.

Туберкулез у ВИЧ-инфицированных – сочетание двух иммунозависимых инфекций – представляет серьезную угрозу жизни человека. Помимо подавления иммунитета, опасность кроется и в лечении: в комбинации токсичных антиретровирусных и противотуберкулезных препаратов. Выявление туберкулезной инфекции на ранних стадиях ВИЧ-инфекции и жесткое соблюдение требований лечения является залогом продления жизни пациента.
Общая информация
Вирус иммунодефицита человека не только ослабляет иммунитет, но поражает различные органы и системы организма, что проявляется аутоиммунными патологиями, оппортунистическими инфекциями и опухолями.
ВИЧ-инфекция протекает стадийно:
- Инкубационный период. Длится от момента проникновения вируса в организм до первых клинических проявлений болезни (от месяца до 3 месяцев).
- Фаза первичных проявлений (бессимптомная — 2А, острая ВИЧ-инфекция — 2Б, острая инфекция с вторичными проявлениями — 2В). Длительность составляет от нескольких недель до нескольких месяцев.
- Субклиническая стадия. От 2-3 до 20 лет.
- Стадия вторичных заболеваний (4А, 4Б, 4В). На 4А стадии через 6-7 лет от момента инфицирования отмечается похудание на 10%, инфекционные поражения кожи и слизистых, рецидивирующие фарингиты, синуситы, герпес zoster. На 4Б стадии спустя 10 лет от заражения – похудание более 10% от первичной массы тела, диарея более месяца, стойкие инфекционные поражения внутренних органов, кожи, локальная саркома Капоши, рецидивирующий опоясывающий герпес. На 4В стадии через 12 лет от инфицирования – кахексия, нейропатии, тотальные инфекционные поражения органов, кожи, слизистых, злокачественные опухоли, менингиты, энцефалиты и пневмонии.
- Терминальная стадия — СПИД.

В подавляющем большинстве случаев активный туберкулез диагностируют на 4-й стадии ВИЧ-инфекции и на стадии СПИДа.
Известно, что туберкулезная инфекция активизируется при недостаточности именно клеточного звена иммунитета, которое и поражается вирусом иммунодефицита человека.
Туберкулез – инфекция-оппортунист при СПИДе, входит в список заболеваний, которые сопровождают ВИЧ и являются его маркерами. Поэтому всем лицам с диагностированным активным туберкулезом показан анализ на ВИЧ.
Особенности течения заболевания
Вирус иммунодефицита человека влияет на темпы развития активного туберкулеза, заражение окружающих людей, клинические проявления, а также смертность.
ВИЧ – наиболее серьезный из известных провокаторов риска активизации скрытого туберкулеза. ВИЧ-инфекция способствует переходу латентного туберкулеза в активный с риском 5-10% в течение года. При этом у лиц, не зараженных ВИЧ, инфицирование микобактерией заканчивается заболеванием с риском 5-10% в течение всей жизни.
В странах, где широко распространена ВИЧ-инфекция, так же часто встречается и туберкулез. При этом окружающие люди заражаются гораздо чаще, так как вирус иммунодефицита в значительной степени подавляет иммунитет, что является причиной более частых открытых форм туберкулезной инфекции у ВИЧ-инфицированных.
По мере течения ВИЧ-инфекции число лимфоцитов снижается, что и обуславливает прогрессию клиники туберкулеза. Симптомы легочной инфекции при ВИЧ определяются количеством Т-лимфоцитов в крови.
Основные симптомы сочетанной инфекции:
- выраженный астенический синдром;
- длительный кашель;
- лихорадка;
- похудание;
- диарея;
- увеличение лимфоузлов верхней половины тела.
На ранней стадии ВИЧ-инфекции, когда число Т-лимфоцитов более 350/мкл, иммунитет способен приостанавливать размножение палочек Коха. На данной стадии у ВИЧ-инфицированных чаще выявляют очаговую форму, а также бессимптомные каверны. Когда клеток становится менее 200/мкл, туберкулез прогрессирует, переходя в инфильтративную, милиарную разновидности. Туберкулез на стадии СПИДа отличается яркой клиникой и выявляется чаще.
Симптомы заболевания туберкулезом на ранней стадии ВИЧ-инфекции имеют схожесть с клиникой вторичного туберкулеза у лиц без ВИЧ. Отмечается бактериовыделение, положительные результаты микроскопического исследования, каверны. Клиника при СПИДе, наоборот, напоминает первичный туберкулез у пациентов без ВИЧ, а именно —отсутствие бактериовыделения. При выраженной степени иммунодефицита, когда количество Т-лимфоцитов достигает критического уровня, возрастает риск развития диссеминированного внелегочного распространения палочек Коха.

Нередко эти две болезни сопровождаются пневмоцистной пневмонией, грибковым поражением пищевода, криптококковым менингитом.
Принципы лечения
Пациентов с сочетанной инфекцией подразделяют на 2 группы:
- с положительной туберкулиновой пробой;
- с активным туберкулезом.
Лечение — профилактическое или химиотерапия — назначается в зависимости от статуса. В терапии туберкулеза важна приверженность пациента к лечению: соблюдение режима, регулярный прием лекарств продлевают жизнь.
Профилактическое лечение включает прием Изониазида сроком 6 месяцев. Учитывая нарушение метаболизма витамина В6 в организме при приеме Изониазида, одновременно назначаются препараты пиридоксина. Таким образом удается предотвратить нейропатию, которую усугубляет и ВИЧ-инфекция.
Основным препаратом химиотерапии при комбинации туберкулеза и ВИЧ-инфекции является Рифампицин, применение которого позволяет увеличить продолжительность жизни пациентов и снизить смертность.
Курс химиотерапии назначается параллельно с антиретровирусным лечением, направленным на подавление репликации вируса иммунодефицита человека. Начальная фаза лечения инфекции легких длится 2-3 месяца, основная фаза – 4-5 месяцев.
Нередко активный туберкулез выявляют раньше, чем ВИЧ, вирусная инфекция находится при этом на запущенной стадии. В таких ситуациях нельзя одновременно применять антиретровирусную терапию и противотуберкулезные антибиотики. Начинают химиотерапию, а затем противовирусное лечение. Это позволяет:
- снизить выраженность побочных эффектов;
- избежать взаимодействия препаратов;
- снизить вероятность нарушения режима лечения;
- снизить вероятность клинического обострения ВИЧ-инфекции после временного улучшения на фоне противовирусной терапии.
В процессе химиотерапии определяют уровень Т-лимфоцитов, чтобы понять, когда начинать антиретровирусное лечение. К нему приступают при падении Т-клеток ниже 350 в микролитре.
Стандартный режим лечения – высокоактивная антиретровирусная терапия (ВААРТ) — назначение трех противовирусных препаратов. Учитывают их токсичность, частоту приема и эффективность. Чем реже необходимо принимать таблетки, тем выше приверженность к лечению и шансы на успех.
Рифампицин меняет метаболизм лекарственных средств в печени, снижая их эффективность, поэтому дозировку некоторых противовирусных средств (ингибиторов протеаз) корректируют. При хронической диарее, которая часто сопутствует ВИЧ-инфекции, противотуберкулезные антибиотики вводят парентерально. Для профилактики других оппортунистических инфекций назначаются противогрибковые и противопротозойные средства.
Основными осложнениями сочетанного лечения являются токсический гепатит и панкреатит.
Прогноз
Успех лечения определяется:
- стадией вирусной инфекции;
- количеством лимфоцитов в крови;
- возможностью принимать назначенные препараты, проявлением побочных эффектов;
- приверженностью пациента к лечению, соблюдением режима ВААРТ и химиотерапии;
- наличием отягощающих факторов (потребление инъекционных наркотиков, алкоголизм).
При условии соблюдения режима химиотерапии и приема всего курса антибиотиков прогноз благоприятный. Несоблюдение режима гарантирует формирование устойчивых штаммов микобактерий.
Если ВИЧ, туберкулез сочетаются вместе с полирезистентностью, пациенты живут не более 1-2 лет, так как при множественной или широкой лекарственной устойчивости палочек Коха прогноз неблагоприятный. При выраженных побочных эффектах, развитии гепатита вследствие токсичности препаратов и невозможности принимать антибиотики назначенным курсом шансы на выживание уменьшаются.
Прогноз лечения туберкулеза легких при ВИЧ-инфекции на 4А, 4Б стадиях относительно благоприятный. Минимальные побочные эффекты от препаратов, чувствительность палочек Коха к антибиотикам, приверженность лечению, отсутствие отягощающих факторов позволяют приостановить размножение микобактерий на несколько лет.
Полезное видео
О взаимодействии между туберкулезом и ВИЧ можно узнать в этом видео:
Заключение
Вирус иммунодефицита человека является фактором, резко повышающим риск развития активного туберкулеза. Приблизительно в 30% случаев последний является причиной смерти у лиц с ВИЧ-инфекцией. Раннее выявление и активная терапия туберкулеза у пациентов с иммунодефицитом значительно снижают уровень смертности.
Когда возбудитель туберкулеза — палочка Коха либо микобактерия — распространяется за пределы легких и попадает в ткани нервной системы, зарождается заболевание головного мозга.
Большая часть всех пациентов на момент постановки такого диагноза уже страдали от патологии дыхательной системы. Наиболее тяжелым типом этого заболевания считается туберкулез головного мозга.
Описание
Туберкулез является инфекционной патологией бактериальной этиологии. Заболевание обладает не только медицинским, но и социальным аспектом: более остальных чувствительны к возбудителям люди с ослабленным иммунитетом, нездоровым питанием, а также проживающие в плохих санитарных условиях. На зарождение этой патологии влияет качество жизни человека. Однако в категории риска возникновения туберкулеза попадают все без исключения слои населения, без ограничений по возрасту и полу.
Особенности
Регулярность летальных исходов и высокая распространенность туберкулеза головного мозга объясняется не только социальными факторами, но и продолжительным периодом скрытого протекания, когда патология никак не проявляет себя и симптоматика полностью отсутствует. Именно это время считается самым благоприятным для лечения, а для определения наличия возбудителя в организме используется хорошо известная проба Манту.
Патогенез
Туберкулез головного мозга зарождается после заражения человека микобактерией либо палочкой Коха. Эта бактерия устойчива к воздействию окружающей среды, высокой температуре, долго сохраняя жизнеспособность даже при ее сильных колебаниях.
Способы инфицирования
Заразен ли туберкулез головного мозга? Заболевание поражает центральную нервную систему и оболочки главного органа, когда его возбудитель из очага поражения перемещается в кровь, после чего продвигается дальше.
Патология может возникнуть:
Как правило, это происходит одним из этих методов от уже присутствующего в организме очага. Место нахождения может быть в:
- почках;
- легких;
- лимфоузлах и других органах.

Как же передается патология? Микробы могут находиться в воздухе, попадать в пищу. Туберкулез головного мозга заразен, поэтому человек может инфицироваться во время полового контакта, алиментарно и через порезы.
Вдобавок существует вероятность первичного заражения. К примеру, при травмировании черепной коробки и проникновении палочки Коха в мозговую оболочку.
Кто подвержен патологии
В основные группы риска заражения туберкулезом входят люди, которые страдают от:
- ВИЧ-инфекций;
- наркозависимости;
- соматических патологий.
Кроме того, высокой предрасположенностью обладают те, кто прежде пострадал от черепно-мозговой травмы, перенес оперативное вмешательство, а также малыши с рахитом. Еще в категорию повышенного риска можно отнести людей, злоупотребляющих спиртными напитками, страдающих от истощения и недостатка питания, а также людей преклонного возраста.
Причины
Существуют факторы, значительно понижающие иммунитет и способствующие зарождению болезни во время контакта с носителем. Причины туберкулеза головного мозга могут заключаться в:
- курении табака;
- злоупотреблении спиртным;
- всех разновидностях наркомании;
- хронических патологиях;
- эндокринных заболеваниях, сахарном диабете;
- неправильном питании, дефиците витаминов;
- предрасположенности к легочным болезням;
- беременности;
- депрессивных состояниях, невротических сбоях;
- неблагоприятных социальных условиях.

Разновидности патологии
Бактерии туберкулеза, проникая в кровь, первым делом инфицируют спинной мозг, а потом с потоком ликвора попадают и в оболочку головного мозга. Процесс развития бактерий происходит довольно-таки стремительно и предотвратить его чрезвычайно сложно.
Существует две формы туберкулеза головного мозга.
- Менингит, при котором микробы влияют на оболочки и повреждают их. Зачастую развитие такой формы патологии сопровождается травмированием других систем и органов.
- Солитарная туберкулома, которая характеризуется местонахождением очага инфекции в стволовом отделе мозга или мозжечке. По мере своего прогрессирования патология порождает гнойные явления и провоцирует абсцесс. В результате развивается туберкулезный спондилит — травмирование центральной нервной системы.
Классификация ввиду локализации
Помимо этого, заболевание разделяется на несколько видов, в зависимости от места повреждения:
- при базальном туберкулезе поражается часть мозга, находящаяся возле основания черепа;
- конвекситальный процесс предполагает наличие очага в выпуклостях мозга, при этой форме нарушается сознание человека;
- менингоэнцефалитом называется воспаление оболочки при остром милиарном туберкулезе, обычно, эта форма заболевания приводит к летальному исходу;
- менингоэнцефаломиелит — параллельное воспаление спинного и головного мозга.
Вследствие разрушения оболочек происходит уплотнение стенок сосудов, из-за чего нарушается кровоток, появляется острая нехватка кислорода, порождающая ишемическое заболевание, при котором ткани главного органа становятся мягкими.
Обычно, патология зарождается в ослабленных организмах людей с расшатанным иммунитетом, болезнью ВИЧ или СПИД. Зная первые признаки и симптомы туберкулеза головного мозга, у больного намного больше шансов вовремя прибегнуть к специализированной помощи фтизиатра и получить должное лечение. Только так можно свести риски осложнения к минимуму.
Признаки туберкулеза головного мозга
Фото симптоматики этого заболевания поможет разобраться в особенностях патологии, ее клинической картине и вовремя выявить подобные явления. В зависимости от стадии, формы болезни и локализации ее очага, признаки туберкулеза могут проявляться совершенно по-разному.

На продромальной стадии пациента беспокоят повторяющиеся непродолжительные мигрени, появляющиеся примерно в одно и то же время. С развитием туберкулеза головного мозга симптом становится все более длительным, а в результате и вовсе — постоянным. Со временем у пациента нарушается сон, он становится раздражительным, нервным и конфликтным. Заметным становится общее недомогание, повышенная слабость, понижение внимательности и работоспособности. При этом лимфоузлы приобретают болезненность из-за воспаления. Длительность этой стадии может достигать двух месяцев.
На стадии раздражения у больного наблюдается сильная слабость, существенный упадок сил, повышенная температура тела. Мигрени усиливаются еще больше, громкие звуки и чересчур яркий свет выводит из равновесия. Пищеварительная система ухудшается, появляется тошнота и рвота, практически полное отсутствие аппетита. На этом этапе у пациента резко понижается масса тела вплоть до анериксичного состояния. Могут возникнуть определенные проблемы со зрительной системой — понижение остроты, цветовое и контрастное искажение, косоглазие.
Терминальная стадия развивается в случае прогрессирования патологии и отсутствия должного лечения. Симптомы туберкулеза головного мозга на этом этапе проявляются в виде высокой температуры и признаков паралича, при которых пациент может терять сознание. На терминальной стадии достичь полного выздоровления почти нереально, помимо этого, существует риск летального исхода. Но даже если пациенту удастся спастись, вернуться к полноценной жизни он уже точно не сможет.
Диагностика
Поскольку симптоматика туберкулеза мозга похожа на проявления других патологий инфекционного характера, для точного подтверждения диагноза пациенту необходимо пройти комплексное обследование. Состоит оно из нескольких основных этапов.
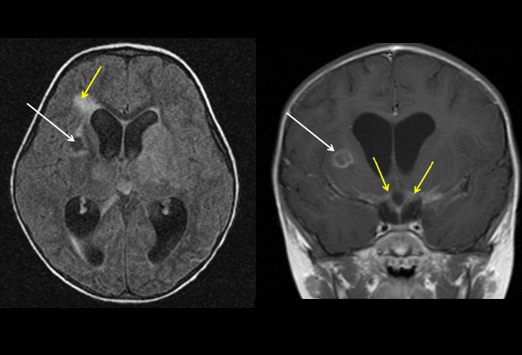
- МРТ, томография, рентген — помогают обнаружить инфекционные очаги и определить уровень повреждения организма. Примечательно, что на КТ туберкулеза головного мозга можно увидеть изображение не только поверхности оболочек, но и их внутренних слоев.
- Анализ биоматериалов, который необходим для проверки присутствия возбудителя инфекции в них. Одним из самых эффективных способов обнаружения бактерий считается ПЦР.
- Пункция спинного мозга играет решающую роль при постановке диагноза. Такая процедура позволяет оценить множество важных показателей, особое внимание при этом уделяется уровню глюкозы: чем запущеннее патология, тем ниже ее показатель.
Устранение болезни
Комплексное лечение такой разновидности туберкулеза осуществляется только под наблюдением специалиста в стационарных условиях. Занимает восстановление организма довольно-таки длительный период. В это время пациент может представлять угрозу для окружающих людей. К тому же стадия заболевания может требовать постоянного контроля медика.
Первым делом пациенту выписывается медикаментозная схема лечения туберкулеза головного мозга. Состоит она из нескольких составляющих:
На тяжелой стадии патологии специалист может назначить больному гормональные препараты и симптоматическую терапию, нацеленную на стабилизацию работы парализованных мышц, зрительного аппарата и прочих последствий.
В случае неэффективности лечения возможно подключение хирургического вмешательства. Как правило, необходимость в операции возникает на последней стадии заболевания для удаления очага воспаления.
После установления диагноза больного помещают в стационар, где он должен строго соблюдать постельный режим в течение двух месяцев. Только по мере облегчения общего состояния пациента и улучшения клинической картины, постепенно разрешается двигательная активность. На выписку из стационара больной может рассчитывать лишь через полгода.
Осложнения
Если по вине каких-то факторов своевременная диагностика и терапия не были проведены, риск появления пагубных последствий значительно возрастает.
Большая возможность развития таких последствий туберкулеза головного мозга:
- эпилепсия;
- ухудшение слуха;
- рецидивы болезни;
- гидроцефалия;
- потеря зрения вплоть до полной слепоты;
- невозможность двигательной активности — человек может остаться парализованным;
- нарушения в функционировании центральной нервной системы и разнообразные психические расстройства.

Если терапия полностью отсутствует, в организме прогрессируют необратимые осложнения, вследствие которых всего через несколько недель после инфицирования взрослый человек может погибнуть.
При появлении тяжелых последствий целиком восстановить все способности организма почти нереально, а шансы вернуть пациента к нормальной жизни чрезвычайно малы.
Но современная медицина, по большей части, дает больным с таким диагнозом благоприятные прогнозы и множество возможностей для полного выздоровления. В случае своевременного обращения к специалисту и корректной терапии избежать последствий не так уж и сложно.
Профилактика
Для предотвращения инфицирования туберкулезом головного мозга следует:
- регулярно контролировать показатели пробы Манту;
- проходить ревакцинацию БЦЖ и другие массовые вакцинации;
- изолировать переносчика патологии, чтобы бактерии не передавались здоровым людям воздушно-капельным путем;
- один раз на протяжении двух лет необходимо проходить флюорографическое обследование.
Читайте также:


