Вич и вакцины от полиомиелита живые
Полиомиелит — это острая инфекционная патология, при которой вирус поражает серое вещество спинного и продолговатого мозга. Ее последствиями являются параличи, ведущие к пожизненной инвалидности. Считается, что в России, странах Европы и Америки удалось победить это опасное заболевание, и сделать это помогли прививки от полиомиелита. График в России предусматривает их проведение на первых месяцах жизни ребенка.
Полиомиелит
Полиомиелит — это острая инфекция, которая вызывается вирусом, имеющим три серотипа. Источником инфекции являются больные люди и вирусоносители. Передается заболевание фекально-оральным и капельным путем. То есть заразиться можно при контакте, через воду, посуду, продукты, на которые попал вирус. Во внешней среде он достаточно устойчив, что может провоцировать эпидемии. Наиболее подвержены его действию дети от 3 месяцев до 5 лет. При типичных формах полиомиелита вирус поражает двигательные ядра ствола мозга и спинной мозг. Клинически это выражается либо менингитом, либо развитием параличей, парезов, атрофией мышц. Также заболевание может протекать бессимптомно или в стертой форме. Пожизненный иммунитет сохраняет человек, перенесший полиомиелит. График прививок позволяет с детства выработать искусственный иммунитет к этой инфекции. Но нужно иметь в виду, что при отсутствии вакцинации, даже переболев полиомиелитом, человек может вновь заразиться им, но возбудителем будет выступать уже другой тип вируса.
Виды вакцин
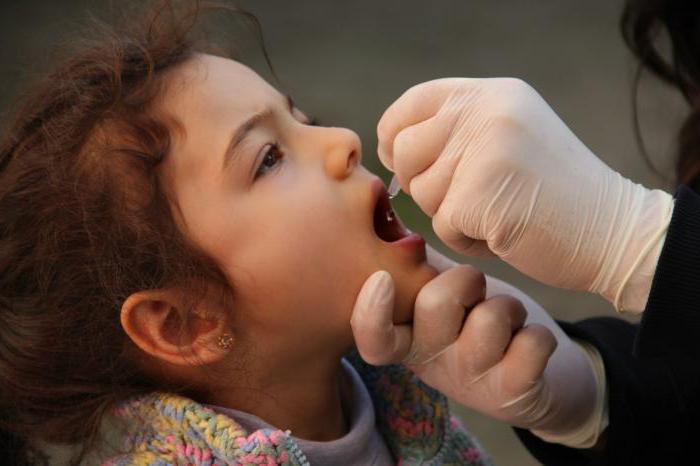
Оральная вакцина

ОПВ разработал в 1955 году американский вирусолог А. Сэйбин. В ее состав входит живой, но ослабленный вирус. Внешне вакцина представляет собой жидкость, окрашенную в красный цвет с горьковатым привкусом. Вакцина вводится через рот, закапыванием, в зависимости от ее концентрации, от 2 до 4 капель. График прививок от полиомиелита для детей до года рекомендует закапывать вакцину на корень языка, чтобы избежать срыгивания. У более взрослых людей ее закапывают на небную миндалину. После процедуры в течение часа нужно исключить еду и питье. Если ребенок все-таки срыгнул, повторно вводится та же доза.
Через лимфоидную ткань глотки ослабленный вирус попадает в кишечник, где начинает размножаться, в ответ на что иммунной системой начинают вырабатываться антитела, благодаря которым и формируется защита организма. При инфицировании настоящим, активным вирусом полиомиелита они активируются, благодаря чему болезнь не развивается или проходит в легкой форме, не вызывая парезы и параличи.
Инактивированная вакцина
Чуть ранее, в 1950 году, была Дж. Солком была предложена инактивированная вакцина, содержащая убитый вирус. Она вводится инъекционно и выпускается в виде одноразовых шприцев, содержимое которых составляет одна прививка против полиомиелита. График прививок обычно рекомендует использовать инактивированную вакцину для проведения вакцинации. ИПВ вводят внутримышечно в область бедра или плеча. В случае ее использования не требуется воздерживаться от еды и питья.
Многочисленные исследования подтвердили, что обе вакцины позволяют выработать эффективный и стойкий иммунитет к такому заболеванию, как полиомиелит. График прививок разрешает использовать ту или иную вакцину в зависимости от индивидуальных особенностей ребенка. Решение об этом обычно принимает педиатр, предварительно проведя обследование и собрав подробный анамнез. Только после того, как ребенок или взрослый был тщательно осмотрен, он допускается к вакцинации то такого заболевания, как полиомиелит (прививка).
График прививок
Календарь прививок, который является основным документом, регулирующим сроки иммунизации населения в нашей стране, предписывает проводить вакцинацию от полиомиелита в несколько этапов. При этом на первых из них (вакцинация) используют инактивированную вакцину, а на последующих (ревакцинация) — живую. Подобная схема считается оптимальной для получения устойчивого иммунитета к заболеванию.
Первая прививка от полиомиелита (график вакцинации поможет молодым родителям сориентироваться) делается ИПВ в возрасте 3 месяца. Следующая вакцинация проводится также ИПВ в 4,5 месяца, третья (ОПВ) — в 6 месяцев. Дальше проводят ревакцинацию, которая также происходит в три этапа:
Существуют также схемы иммунизации, при которых используются только инактивированные препараты. В этом случае вакцинация проходит:
Далее следует прививка от полиомиелита, график ревакцинации которой включает следующие сроки:
Как видно, при использовании ИПВ график несколько сокращается. Такие схемы используют многие страны, не запрещена она и в России.
Нужно отметить, что если по каким-то причинам график прививок смещается, то не стоит отказываться от последующих вакцинаций. 45 дней, которые заложены как промежуток между процедурами, являются минимальным сроком, и если его увеличить, то не произойдет ничего страшного. Формирование иммунитета за это время не прекратится, и вам не придется начинать иммунизацию сначала. То есть если был пропущен какой-либо этап вакцинации, то от такого заболевания, как полиомиелит, график прививок просто продолжится по схеме, а не придется начинать иммунизацию сначала. Кроме того, надо отметить, что ОПВ и ИПВ являются взаимозаменяемыми препаратами.
Кроме плановых мероприятий для детей, в России проводится и иммунизация взрослого населения. Это происходит в случае, если человек едет в район, где наблюдается высокий уровень заболеваемости этой инфекцией, или как мера профилактики в случае вспышки заболевания.
Реакция на прививку
Несмотря на то что современные вакцины обычно хорошо переносятся, в ответ на прививку может последовать индивидуальная реакция организма. Как правило, на ОПВ она проявляется сильнее. Выражаться это может в повышении температуры до 37,0—37,5° на второй неделе после прививки. Также в течение двух дней может быть небольшая диарея. Несмотря на то, что такая реакция встречается довольно редко, она является нормальной и не требует специального лечения. Как правило, все эти расстройства проходят самостоятельно.

При введении ИПВ на месте укола может быть небольшая припухлость, также возможен небольшой подъем температуры тела, нарушение аппетита, беспокойство.
Осложнения
Единственным серьезным осложнением этой прививки является вакцино-ассоциированный паралитический полиомиелит — ВАПП. К счастью, он встречается крайне редко. Как правило, он возникает после первого использования ОПВ (реже — при второй вакцинации) и протекает со всеми признаками настоящего полиомиелита (парезами, параличами, атрофией мышц). Риск возникновения ВАПП велик у детей с низким иммунитетом, пороками развития, страдающих ВИЧ или СПИД, в случае, если при вакцинации используется ОПВ. Во избежание осложнений данному контингенту для иммунизации применяют только ИПВ.
Обратите внимание — непривитый человек (независимо от возраста), страдающий снижением иммунитета (ВИЧ, СПИД) или принимающий препараты, его подавляющие, может заразиться ВАПП от ребенка, привитого ОПВ, так как тот в течение двух месяцев после вакцинации выделяет вирус в окружающую среду.
Противопоказания

График прививок от полиомиелита для детей выделяет следующие противопоказания для проведения иммунизации:
острые заболевания или обострения хронических патологий — вакцинация откладывается на срок до 4 недель после выздоровления, в случае несильного ОРВИ вакцинацию можно провести после нормализации температуры;
сильная аллергическая реакция на компоненты вакцины;
иммунодефицит, злокачественные образования, иммуносупрессивные состояния;
неврологические расстройства, которые проявились при предыдущих вакцинациях.
Полиомиелит является вирусной инфекцией, поражающей двигательные центры ЦНС и оставляющей впоследствии параличи и деформации костей на всю жизнь. Особо тяжелые случаи могут закончиться летальным исходом. Возрастных ограничений для болезни нет, но, все же, наиболее часто она поражает детишек в дошкольном возрасте.
Вирус, выделяясь из организма больного или вирусоносителя, до 4 мес. сохраняет активность в окружающей среде. Инфицирование происходит через пищеварительный тракт с употреблением зараженной вирусами водой или пищей. В начальный период заболевание напоминает ОРВИ.
В медицине нет лекарственных препаратов, способных вылечить от полиомиелита. Поэтому такое огромное значение имеет единственная возможность не допустить развития заболевания с помощью прививки от полиомиелита – формирования иммунитета, защиты организма от такой опасной, инвалидизирующей болезни.
Прививка от полиомиелита инактивированной вакциной используется для первых двух введений вакцины при иммунизации. Применение живой вакцины от полиомиелита для первой и второй прививки запрещено.
Родителей больше волнует применение живой ОПВ, при которой возбудитель, хоть и ослабленный, вводится в организм ребенка и создает риск возникновения вакциноассоциированного полиомиелита (ВАП).
Живая вакцина от полиомиелита российского производства содержит ослабленные вирусы всех 3 типов возбудителя полиомиелита. Ее применяют в виде капель – 2 или 4 в зависимости от концентрации препарата.

В случае возникновения рвоты после применения ОПВ вакцину вводят ребенку повторно. Попадая в пищеварительный тракт, вирусы проникают в лимфоидные образования стенки кишечника. В результате воздействия вакцины на иммунную систему в организме прививаемого формируется не только гуморальный иммунитет за счет образования антител против вируса полиомиелита, а и местный – защита тканей слизистой кишечника от вируса.
Поэтому специалисты считают, что прививка от полиомиелита живой вакциной более эффективная, способствует формированию более быстрого и более активного иммунитета.
Однако, именно живая вакцина может вызвать осложнение – вакциноассоциированный полиомиелит. В этом ее главный недостаток и опасность. Из-за риска развития ВАПв европейских странах живая полиовакцина не выпускается и не применяется в европейских странах. Там используется только инактивированная полиомиелитная вакцина.
Начальными проявлениями ВАП могут быть:
- вялость или беспокойство ребенка;
- насморк, кашель;
- повышение температуры;
- расстройство пищеварения (понос, рвота);
- судорожные подергивания мышц.
В последующем могут развиваться мышечная слабость, парезы, параличи, мышечная атрофия.
Сторонники применения ОПВ утверждают, что ВАП развивается только при иммунодефицитном состоянии ребенка, что после 2 введений инактивированной вакцины выработаются антитела, которые защитят организм и не допустят развития ВАП.
Однако, иммунная система у малышей недоразвита, предусмотреть ответ ее на введение ИПВ практически невозможно. Титры антител после ее введения лабораторно не проверяются. Поэтому исключить полностью риск развития ВАП после введения живой вакцины не представляется возможным.
Другим аргументом в пользу использования ОПВ указывают минимальность вероятности возникновения ВАП: 1 случай на 3 млн. привитых (хотя разные источники указывают и другие соотношения: 1 случай на 500000 привитых или 1 случай на 1 млн). Но ведь пострадавшему ребенку и его родителям не будет легче от того, что это 1 из миллиона случай.
Кроме осложнения (ВАП) после получения живой поливакцины могут возникать побочные аллергические реакции в виде высыпаний по типу крапивницы, кожного зуда, отечности лица.
Большое значение имеет и тот факт, что ребенок, получивший живую вакцину, в течение 2 месяцев представляет опасность для других лиц – не привитых, имеющих иммунодефицитное состояние. После прививки оральной полиовакциной дети не изолируются из детских коллективов. С ними могут контактировать детишки со снижением защитных сил в этот период (по той или иной причине) и заразиться вирусом.
Поэтому та волна протеста в РФ, которая поднялась против применения ОПВ, понятна и имеет основания. Не исключено, что министерское решение о применении ОПВ для иммунизации детей в России связано с финансовыми проблемами в государстве (инактивированная бельгийская вакцина дороже живой) или политическими мотивами (поддержка отечественного производителя).
Конечно, родители имеют законное право отказаться от проведения прививки ребенку живой вакциной и провести иммунизацию ИПВ. В этом случае они должны написать письменный отказ, и привить ребенка ИПВ, оплатив ее стоимость.
Противопоказания для оральной полиовакцины
Однозначно, применение ОПВ противопоказано при:
- иммунодефицитном состоянии (в результате СПИДа или возникшем по другой причине);
- злокачественном новообразовании;
- неврологических проявлениях при предыдущих прививках против полиомиелита;
- индивидуальная непереносимость компонентов вакцины;
- лечении препаратами с иммуноподавляющим действием;
- наличии в семье беременных женщин;
- проживании вместе с ВИЧ-инфицированными членами семьи или больными раком, получающими химиотерапию.
Во всех этих случаях проводится прививка инактивированной вакциной.
При наличии острого инфекционного заболевания или обострения хронического плановую вакцинацию откладывают до выздоровления или достижения ремиссии.
Что такое иммунизация?
Иммунизация (или вакцинация) необходима для профилактики болезней: ветряной оспы, гриппа, полиомиелита и других заболеваний. Вакцины вводятся в организм подкожно, перорально или интраназально.
Когда человек получает вакцину, его иммунная система вырабатывает антитела, чтобы в будущем защитить организм от инфекции.
ВИЧ может ослабить иммунную систему и осложнить борьбу с инфекциями. Поэтому людям, живущим с ВИЧ, рекомендовано соблюдать график вакцинации.
Вакцины предотвращают эпидемии: "чёрную" оспу, например, удалось победить только благодаря всеобщей иммунизации. Чем больше людей получают прививки, тем меньше шансов на вспышку заболевания.
Какие вакцины рекомендованы людям, живущим с ВИЧ?
Против Гепатита В.
Пневмококковая (против пневмонии).
Против столбняка, дифтерии и коклюша (АКДС) – вводится однократно, в детском возрасте. Каждые 10 лет рекомендуется повторять вакцину против столбняка и дифтерии (АДС).
Против вируса папилломы человека (ВПЧ) (людям в возрасте до 26 лет).
Другие вакцины могут быть рекомендованы ВИЧ-положительному человеку в зависимости от возраста, предыдущих прививок, факторов риска конкретного заболевания или особенностей, связанных с ВИЧ. Поговорите со своим врачом о том, какие вакцины рекомендованы лично вам.
Все ли виды вакцин безопасны для людей, живущих с ВИЧ?
Есть два основных типа вакцин:
Живые ослабленные вакцины – содержат ослабленный, но живой вид болезнетворного микроорганизма. Такую вакцину можно сравнить с "демо-версией" настоящего вируса или бактерии. Благодаря иммунизации, в организме вырабатываются антитела, которые в будущем смогут уничтожить возбудитель болезни.
Инактивированные вакцины – сделаны из "мертвых" микроорганизмов, поэтому для выработки иммунитета требуются большие дозы такой вакцины, многократное применение и введение веществ-помощников (так называемые адъюванты, способны усилить защитную реакцию организма).
Вакцина от одной и той же болезни может быть как живой, так и мёртвой (пример – прививка от полиомиелита). В целях безопасности, люди с ВИЧ должны получать инактивированные вакцины, чтобы избежать даже минимального шанса получить болезнь.
Но некоторые вакцины доступны только в "живом" виде (к примеру, вакцина против ветряной оспы и опоясывающего лишая). В определенных ситуациях они могут быть рекомендованы для людей, живущих с ВИЧ.
Может ли ВИЧ влиять на работоспособность вакцины?
Да. ВИЧ может ослабить иммунный ответ вашего организма на вакцину, то есть сделать прививку менее эффективной. Кроме того, стимулируя иммунную систему, вакцины могут вызвать временный рост вирусной нагрузки.
Антиретровирусные препараты (АРТ) подавляют размножение вируса и позволяют иммунитету восстановиться. Если человеку недавно поставили диагноз ВИЧ, возникает вопрос, стоит ли делать прививки до начала приёма АРТ. Но каждый случай индивидуален, этот вопрос стоит обсудить с лечащим врачом.
Вызывают ли вакцины побочные эффекты?
Любая вакцина может вызвать побочные эффекты. Как правило, они незначительны (болезненность в месте инъекции или субфебрильная температура) и проходят в течение нескольких дней.
Тяжелые реакции на вакцины редки. Перед вакцинацией поговорите со своим врачом о преимуществах и рисках вакцины и возможных побочных эффектах.
Путешествия и вакцины
Если вы планируете поездку, вам могут понадобиться прививки против ряда болезней: желтой лихорадки, бешенства, клещевого энцефалита или брюшного тифа.
Если у вас ВИЧ, поговорите со своим врачом о вакцинах, которые вам можно сделать до путешествия.
Если требуется иммунизация и доступна только живая ослабленная вакцина, узнайте, насколько высоки потенциальные риски и не превышают ли они потенциальную защиту.
Если вы начали проходить терапию, но число лимфоцитов CD4+ менее 200 клеток, ваш лечащий врач может рекомендовать отложить поездку, пока АРТ не подействует и иммунная система не восстановится.
Существует ли вакцина против ВИЧ?
Нет. За прошедшие десятилетия учёные несколько раз пытались разработать подобную вакцину, но иммунный ответ был слишком слаб, чтобы подавить размножение ВИЧ. Но разработки в этой сфере продолжаются. О текущей ситуации вы можете узнать из материала СПИД.ЦЕНТРа.
УТВЕРЖДАЮ
Руководитель Федеральной службы
по надзору в сфере защиты прав
потребителей и благополучия
человека
Г.Г.Онищенко
14 сентября 2006 года
Методические рекомендации
МР 3.3.1.2131-06
В настоящем документе изложены характеристика инактивированной полиомиелитной вакцины (ИПВ), медицинские противопоказания к применению, реакции на ее введение, порядок проведения иммунизации детей этой вакциной.
Методические рекомендации направлены на повышение эффективности вакцинопрофилактики полиомиелита, обеспечение безопасности реципиента вакцины при проведении иммунизации, профилактику поствакцинальных осложнений, прежде всего, вакциноассоциированного паралитического полиомиелита (ВАПП).
Методические рекомендации предназначены для лечебно-профилактических учреждений, независимо от организационно-правовых форм и ведомственной принадлежности, осуществляющих в установленном порядке деятельность в области иммунизации населения, а также для органов и учреждений Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, осуществляющих государственный санитарно-эпидемиологический надзор.
Глобальная программа ликвидации полиомиелита предусматривает использование оральной полиомиелитной вакцины (ОПВ), обеспечивающей быструю выработку местного иммунитета в кишечнике вакцинированного, препятствующего циркуляции дикого полиовируса.
В постсертификационном периоде иммунизация должна быть продолжена до полной ликвидации инфекции в мире. Однако при использовании ОПВ наряду с безусловно положительными результатами, имеет место минимальный риск развития ВАПП. Ежегодно в России регистрируется до 12-16 случаев ВАПП у реципиентов ОПВ и контактных детей, при этом 90% случаев заболеваний возникает у реципиентов вакцины и связано с первой дозой ОПВ.
После ликвидации полиомиелита в мире (прекращения циркуляции диких полиовирусов), и соответственно, окончании программ иммунизации ОПВ, возникнет необходимость ее замены на ИПВ для того, чтобы исключить возможность попадания вакцинного вируса в популяцию не иммунного населения.
ИПВ используется как для обеспечения полной схемы иммунизации, так и в сочетании с ОПВ.
ИПВ используется в виде монопрепарата или в составе комбинированных вакцин.
ИПВ производится из вирусов полиомиелита 1, 2, 3 типов, культивируемых на клеточной линии ВЕРО, очищенных и инактивированных формалином.
Одна доза вакцины (0,5 мл) содержит: вирус полиомиелита 1 типа инактивированный - 40 единиц D антигена; вирус полиомиелита 2 типа инактивированный - 8 единиц D антигена; вирус полиомиелита 3 типа инактивированный - 32 единицы D антигена; 2-феноксиэтанол - 2,5 мкл; формальдегид - 12,5 мкг; среда 199, вода для инъекций - до 0,5 мл.
Среда 199 (без фенола красного) является смесью аминокислот (включая фенилаланин), минеральных солей, витаминов (аскорбиновая кислота, биотин, инозит, кальциферол, кальция пантотенат, менадион, никотиновая кислота, никотинамид, парааминобензойная кислота, пиридоксаль гидрохлорид, пиридоксина гидрохлорид, ретинол, рибофлавин, тиамина гидрохлорид, фолиевая кислота, холина хлорид) и других компонентов (адениловая кислота, аденозина трифосфат натрия, аденин сульфат, альфа токоферола фосфат, деоксирибоза, декстроза, глутатион, гуанина гидрохлорид, гипоксантин, ксантин, натрия ацетат, полисорбат 80, рибоза, тимин, урацил, холестерол), растворенных в воде для инъекций. Возможно присутствие остаточного количества стрептомицина, неомицина и полимиксина В, используемых при производстве вакцины.
Вакцина представляет собой бесцветную прозрачную жидкость, выпускается в форме раствора для внутримышечного и подкожного введения, в шприцах (1 доза 0,5 мл, 1 шприц) и в ампулах (1 доза 0,5 мл, 20 ампул в упаковке).
Срок годности препарата 3 года, вакцина с истекшим сроком годности использованию не подлежит. Транспортирование и хранение ИПВ осуществляется в соответствии с санитарно-эпидемиологическими правилами при температуре от 2°С до 8 °С, замораживанию не подлежит.
При использовании ИПВ следует руководствоваться инструкцией по ее применению. ИПВ вводят внутримышечно или подкожно в дозе 0,5 мл.
В соответствии с Национальным календарем профилактических прививок курс иммунизации против полиомиелита состоит из 3-х вакцинаций в возрасте 3, 4,5 и 6 мес. и ревакцинаций в возрасте 18, 20 мес. и 14 лет.
ИПВ может применяться одновременно с другими вакцинами (кроме БЦЖ) при условии введения препаратов в разные участки тела с использованием разных шприцев.
Противопоказаниями к применению ИПВ являются:
- заболевания, сопровождающиеся повышением температуры тела;
- острые проявления инфекционного заболевания;
- обострение хронического заболевания;
- гиперчувствительность к стрептомицину, неомицину, полимиксину В;
- гиперчувствительность к компонентам, входящим в состав вакцины.
Общая частота реакций на введение ИПВ незначительна, составляет менее 0,01%.
Местные реакции (отек, болезненность, покраснение и уплотнение в месте инъекции), которые могут возникнуть в течение 48 часов после введения препарата, и длиться до 2-х суток, отмечаются в 20% от всех зарегистрированных случаев реакции. А в 10% - кратковременное увеличение температуры тела в течение 2-х суток после инъекции вакцины. Возможны также следующие реакции:
- со стороны органов кроветворения и лимфатической системы - увеличение лимфатических узлов;
- со стороны иммунной системы - реакции гиперчувствительности к компонентам вакцины такие, как аллергическая реакция (сыпь, крапивница), анафилактические реакции и анафилактический шок;
- со стороны костно-мышечной системы - болезненность мышц и суставов;
- со стороны нервной системы - возбуждение, сонливость, раздражительность; кратковременные судороги, судороги, вызванные повышением температуры тела; головная боль; кратковременные и средней продолжительности парестезии (в основном, конечностей), в течение 2 недель после введения.
При организации и проведении иммунизации детей инактивированной полиомиелитной вакциной ИПВ необходимо руководствоваться соответствующими нормативными и методическими документами, а также инструкцией по ее применению (характеристика препарата, техника его введения в организм, медицинские противопоказания, реактогенность, условия транспортирования и хранения и т.д.).
Иммунизации против полиомиелита ИПВ подлежат следующие контингенты детей.
6.1. Дети раннего возраста с клиническими признаками иммунодефицитного состояния
Такие дети должны получить полный курс иммунизации ИПВ (вакцинация и ревакцинация) в соответствии с Национальным календарем профилактических прививок.
6.2. Дети. ВИЧ-инфицированные или рожденные от ВИЧ-инфицированных матерей
Такие дети должны получить полный курс иммунизации ИПВ (вакцинация и ревакцинация) в соответствии с Национальным календарем профилактических прививок.
6.3. Дети из семей, где имеются больные с иммунодефицитными состояниями
Такие дети должны получить полный курс иммунизации ИПВ (вакцинация и ревакцинация) в соответствии с Национальным календарем профилактических прививок.
6.4. Дети с установленным диагнозом онкогематологического заболевания и/или длительно получающие иммуносупрессивную терапию
Такие дети должны получать полный курс иммунизации ИПВ (вакцинация и ревакцинация) в соответствии с Национальным календарем профилактических прививок.
6.5. Дети, находящиеся на 2 этапе выхаживания и достигшие 3 - месячного возраста
Такие дети должны быть трехкратно вакцинированы ИПВ. Ревакцинации проводятся ОПВ в соответствии с Национальным календарем профилактических прививок.
6.6. Воспитанники домов ребенка, дети в социальных приютах.
Такие дети должны быть трехкратно вакцинированы ИПВ.
Последующие ревакцинации проводятся ОВП в соответствии с Национальным календарем профилактических прививок.
6.7. Дети из многодетных и асоциальных семей, а также проживающих в общежитиях, коммунальных квартирах.
Такие дети должны быть трехкратно вакцинированы ИПВ. Последующие ревакцинации проводятся ОПВ в соответствии с Национальным календарем профилактических прививок.
6.8. Здоровые дети
Для иммунизации против полиомиелита здоровых детей ИПВ может применяться в сочетании с ОПВ.
Рекомендуются следующие схемы сочетанной иммунизации:
- первая вакцинация в возрасте 3-х месяцев ИПВ, вторая, третья вакцинация и последующие ревакцинации ОПВ в соответствии с Национальным календарем профилактических прививок.
- первая и вторая вакцинация в возрасте 3 и 4,5 месяцев ИПВ, третья вакцинация и последующие ревакцинации ОПВ в соответствии с Национальным календарем профилактических прививок.
- первая, вторая и третья вакцинация в возрасте 3, 4,5 и 6 месяцев ИПВ, последующие ревакцинации ОПВ в соответствии с Национальным календарем профилактических прививок.
При всех рекомендуемых схемах использования ИПВ для вакцинопрофилактики полиомиелита (ИПВ, ИПВ + ОПВ) целесообразно иммунизацию проводить одновременно с вакцинацией и ревакцинацией против коклюша, дифтерии, столбняка (АКДС).
Полиомиелит является крайне опасным заболеванием, приводящим к параличу и инвалидности.
Причина его развития – проникший в организм вирус, уничтожить который медикаментозными средствами проблематично. С целью профилактики проводится вакцинация. Как правило, используется при этом живая вакцина от полиомиелита.
Что представляет собой ОПВ
Живая полиомиелитная вакцина была разработана в 1955 году. Препарат содержит живой, но сильно ослабленный вирус. Это красноватая жидкость, обладающая горьковато-соленым привкусом. Медикамент ОПВ бывает нескольких типов.
- трехвалентный, предотвращает проникновение вирусов 1, 2, 3 типов;
- двухвалентный, защищает от 1, 3 штаммов;
- одновалентный, создает защитный барьер к полиовирусу 1 или 3 типа.
При вакцинации штаммы вируса проникают на лимфоидную ткань, после чего направляются в кишечник. Там они активно размножаются. В ответ на это иммунитет начинает активный синтез антител, формирующих защиту организма.
Иммунитет вырабатывается по тому же принципу, как при поражении организма самим заболеванием. Встретившись с настоящим вирусом, антитела активизируются. Развитие заболевания, как правило, не наблюдается. Если организм все-таки оказался поражен, болезнь протекает в легкой форме, без последствий.
Отличия от неживой вакцины
Иммунизация полиомиелита проводится с помощью двух видов препаратов: ИПВ (инактивированный), ОПВ (живой). Главным их отличием является состав. ИПВ содержит мертвые вирусы, а ОПВ живые, максимально ослабленные.
Отмечено, что прививка ИПВ переносится детьми легче, но стойкого эффекта не дает. Обусловлено это тем, что возбудитель заболевания может проникнуть в детский организм вместе с пищей.
Только термическая обработка способна привести к его гибели. Вымыть продукты водой недостаточно. Создать защитную микрофлору в кишечнике способна именно ОПВ.
Преимущества и недостатки ОПВ
Живая вакцина от полиомиелита обладает рядом преимуществ:
- способствует выработке антител в кишечнике;
- стойким эффектом;
- стимулирует синтез интерферона (естественного антивируса, защищающего от развития гриппа, острых респираторных болезней);
- отпадает необходимость постановки укола.
Недостатками препарата являются следующие:
- риск развития ВАП (вакциноассоциированный полиомиелит);
- возможны побочные реакции;
- вводится живой вирус (ребенок в легкой форме переносит реальную болезнь);
- через определенный промежуток времени малыш может заразить болезнью других детей.
Как вводится живая вакцина
Инструкция по применению препарата достаточно проста. Он выпускается в форме капель. Их капают в ротовую полость.
Капать медикамент на язык недопустимо. При этом отмечается чрезмерное слюноотделение, а ребенок глотает капли. Активные вещества сразу проникают в желудок, где сразу разрушаются. Иммунизация оказывается неэффективной.
В каком возрасте нужна иммунизация
Новорожденный ребенок не вакцинируется живой вакциной. Первые две процедуры (по достижению трех, четырех с половиной месяцев) выполняются путем введения инактивированного препарата. После этого прибегают к использованию ОПВ.
- полугодовалому малышу;
- в полтора года;
- в 1 год 8 месяцев;
- в четырнадцать лет.
Место проведения процедуры
Препарат капают, как правило, в детской поликлинике. Также процедуру можно пройти в детском саду, школе, частных клиниках.
Главное, следить, чтобы используемый препарат правильно хранился, а послу вскрытия флакона прошло максимум шесть часов. На упаковке должно быть написано время вскрытия.
Как переносится процедура
Дети переносят иммунизацию чаще всего легко. Опасность развития осложнений, появления побочных эффектов, минимальная. Последствия вакцинации появляются крайне редко, но полностью не исключаются.
Иммунный ответ организма после введения препарата выражен слабо.
- головные боли;
- незначительный подъем температуры;
- рвотные позывы;
- тошнота;
- понос;
- нарушения сна (чрезмерная сонливость, инсомния);
- слабость;
- мышечные, суставные боли;
- слабость;
- раздражительность;
- плаксивость;
- апатия.
Подобная симптоматика угрозы никакой не представляет. Она самостоятельно исчезает спустя непродолжительное время. Повода для беспокойства нет.
Редко отмечаются осложнения иммунизации.
- ослабленной иммунной системой;
- неправильным проведением процедуры;
- заражение полиомиелитом произошло до вакцинации.
Опасным последствием иммунизации является ВАП. Снизить риск его развития можно. Для этого следует перед процедурой пройти полный медицинский осмотр, исключить наличие противопоказаний.
Крайне важно, чтобы малыш был абсолютно здоров. Если недавно было перенесено заболевание, подавляющее иммунитет, вакцинацию откладывают до нормализации состояния.
Такие последствия вакцинации называют вакцинно-ассоциированным полиомиелитом (ВАП).
Если вакцинация проводится при наличии противопоказаний, появляется риск проявления вакцино-ассоциированного полиомиелита.
Отмечается несколько форм данного осложнения:
- Абортивная. Течение легкое. Выздоровление наступает спустя месяц.
- Паралитическая. Степень тяжести средняя. Возможно проявление паралича.
- Инвалидизация. ВАП тяжелой степени, приводящий к атрофии мышечных тканей, инвалидности. Есть риск смертельного исхода.
- гипертермия;
- симптоматика острого респираторного заболевания (кашель, першение горла, насморк);
- слабость мышц;
- нарушение процесса пищеварения;
- общее ухудшение состояния;
- головные боли;
- сон становится беспокойным;
- судорожный синдром;
- слабовыраженный паралич.
При появлении подобной симптоматики крайне важно сразу обратиться за помощью к педиатру. Нужна экстренная госпитализация.
После того как будет произведен осмотр, изучены жалобы, проведено комплексное обследование, удастся подобрать оптимальную тактику терапии. Она прописывается индивидуально. Учитывается состояние малыша, клиническая картина, форма ВАП, ряд других немаловажных факторов.
Противопоказания
Вакцинация проводится не всем детям.
- на момент выполнения процедуры обнаружены патологии, протекающие в острой форме;
- обострение хронических болезней;
- ярко выраженная реакция на ранее введенную вакцину;
- период вынашивания ребенка;
- первичный иммунодефицит;
- наличие новообразований;
- прием медикаментозных средств, подавляющих деятельность иммунной системы;
- в семье есть больные иммунодефицитом;
- мать малыша беременна;
- аллергия на компоненты препарата.
Опасность контакта с непривитыми детьми после иммунизации
Говоря о том, заразна ли вакцина, стоит отметить, что существует риск заражения малыша, ранее не прошедшего иммунизацию при общении с привитым ребенком. Поэтому контакт с непривитыми детьми рекомендуется исключить не менее, чем на месяц.
Как правило, дети, посещающие дошкольные, образовательные учреждения, прививаются путем введения ИПВ. Таким образом удается снизить риск заражения детей, у которых отсутствуют антитела к возбудителю болезни.
Если процедура проводилась с помощью ОПВ, общение с не иммунизированными детьми нужно ограничить. Непривитый ребенок должен выдержать карантин продолжительностью два месяца.
Сколько длится инкубационный период
Возбудитель заболевания определенное время находится в кишечнике малыша.
Инкубационный период составляет шестьдесят суток. Спустя пару месяцев организм вырабатывает должное количество антител и полностью уничтожает вирус.
Живая или инактивированная вакцина: что выбрать
Риск возникновения побочных эффектов, осложнений после ОПВ, минимальный. Тем не менее, первые две прививки малышам ставят путем введения инактивированного препарата. В дальнейшем рекомендуется использовать живую вакцину.
Обусловлено это тем, что мертвые возбудители полиомиелита, введенные в организм, не способны выработать стойкий иммунитет. Нужный эффект достигается благодаря применению ОПВ.
ОПВ – это широко используемая вакцина. С ее помощью удается предотвратить развитие полиомиелита, снизить риск осложнений болезни. Вакцинация включена в обязательный график прививок.
Поствакцинальные осложнения наблюдаются крайне редко. Как правило, дети процедуру переносят легко. Ухудшение состояния не отмечается.
Читайте также:


