Вич не самая страшная болезнь

Бешенство - одна из самых страшных болезней. Она протекает с тяжёлым поражением нервной системы, как правило, со смертельным исходом. Ежегодно от этой ужасной болезни погибает 55 тысяч человек. Заражение обычно происходит от укусов, ослюнения, царапин - именно так бешенство передается от животного к человеку.
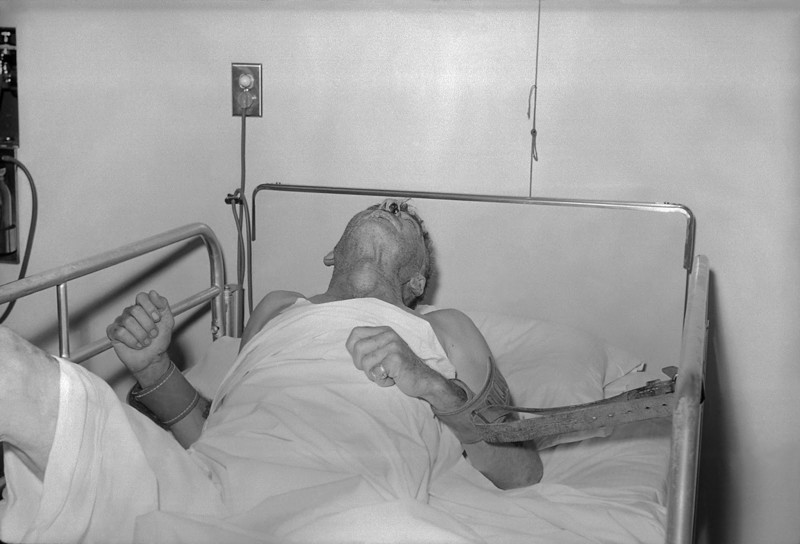
Развитие болезни происходит следующим образом: сначала больной чувствует зуд и боль в области укуса, затем появляется страх воды (когда человеку подносит к губам стакан с водой, у него начинаются судороги мышц глотки и гортани), потом присоединяются и галлюцинации, приступы буйства и агрессии, а потом возбуждение сменяется параличом мышц конечностей, лица, языка. Самое страшное - умирает больной в полном сознании и четко осознает весь трагизм своего состояния. На последней стадии бешенство неизлечимо, после смерти человека его тело подлежит кремации.

Эпидемический энцефалит - хронически текущая инфекция, возбудитель которой до сих пор не найден. В данное время новых случаев заболевания этой болезнью не регистрируется, но между 1915 и 1926 годом эпидемия летаргического энцефалита распространилась по всему миру.
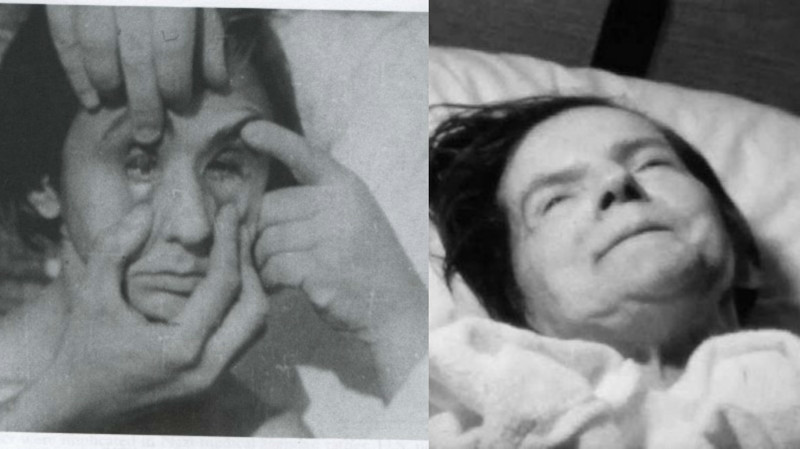
Почему болезнь имеет название "летаргический"? Потому что больной может заснуть в совершенно любых условиях. К основным симптомам заболевания относят слабость, высокую температуру, боль в горле, аномальные движения глаз, непроизвольно наступающий крик. Клиническая картина похожа на болезнь Паркинсона. Острая стадия заболевания может закончиться полным выздоровлением человека, но уже через несколько лет возникает хроническая стадия, обычно в виде прогрессирующего синдрома паркинсонизма. Лечения летаргического энцефалита не существует.

Кто не знает о таком заболевании, как сахарный диабет? Все знают. Но ведь оно так же является неизлечимым. Это состояние является для человека пожизненным и требует неуклонного соблюдения определенного режима питания и применения медицинских препаратов. Если вас беспокоят такие симптомы как учащенное мочеиспускание, постоянная жажда, повышение аппетита, но потеря веса, усталость - это повод проверить уровень сахара в крови, ведь вовремя не выявленный диабет может привести к фатальным последствиям.
Опасен диабет и своими осложнениями, среди которых диабетическая нефропатия, ретинопатия, стопа. При нефропатии происходит поражение почек, ведущее к почечной недостаточности. Ретинопатия ведет к отслоению сетчатки, а диабетическая стопа - основная причина ампутаций у больных диабетом.

Синдром Ундины - редкое генетическое заболевание, характеризующееся периодическими остановками дыхания во сне. Название происходит из немецкого фольклора, в котором русалка (ундина) прокляла предавшего ее возлюбленного, сказав ему "дыхание покинет тебя, как только ты уснешь".
Специфического лечения заболевания не существует, используют искусственную вентиляцию легких во время сна и имплантацию стимулятора диафрагмального нерва.

Это так же тяжелое генетическое заболевание. При нем возникают процессы патологического окостенения сухожилий, фасций, межмышечных перегородок и других структур, состоящих из волокнистой соединительной ткани, другими словами происходит замена мягких мышечных тканей организма на кости.
Прогноз у данного заболевания очень неприятный - как правило, больной доживает до 25-40 лет и умирает от нарушений дыхания, пневмонии, других расстройств со стороны внутренних органов. Каких-либо методов профилактики болезни на данный момент не разработано.
О других редких генетических заболеваниях узнайте в этом посте!

Это редкое наследственное заболевание, при котором человек умирает от бессонницы. Начинается оно обычно в возрасте от 30 до 60 лет, в среднем в 50. Болезнь продолжается от 7 до 36 месяцев, после чего больной умирает.
Сначала около 4 месяцев больной мучается бессонницей, паническими атаками, фобиями. Затем, подключаются галлюцинации. Потом, следует потеря веса. А на последней стадии человек перестает говорить и реагировать на все окружающее, после чего умирает.

Острая вирусная болезнь, надежной вакцины от которой на данный момент не изобретено.В период с апреля 2014 по декабрь 2015 от данного вируса погибло 11279 человек, 41% от всех заболевших на тот период. передача вируса происходит через слизистые оболочки и микротравмы кожи.
Заболевание начинается остро, с сильной слабости, сильной головной боли, болей в мышцах, диареи, болей в животе. Позднее появляется сухой кашель и колющие боли в области грудной клетки, развивается обезвоживание организма, рвота, появляется геморрагическая сыпь (примерно у 50 % заболевших), вместе со снижением функционирования печени и почек. Смерть наступает обычно на второй неделе болезни на фоне кровотечений и шока.

Болезнь Пика схожа с болезнью Альцгеймера. Средний возраст проявления болезни - 50 лет. При заболевании атрофируются височные и лобные доли мозга, что приводит к быстро прогрессирующему слабоумию.
Продолжительность жизни с момента диагностирования болезни составляет 6-8 лет. Лица, у которых развивается болезнь могут уже на начальном этапе уходить из дома, бродяжничать. У всех страдающих болезнью Пика наблюдаются речевые изменения, такие как ее упрощение, сокращение активного словарного запаса, многократное повторение слов, использование простейших речевых шаблонов, искажение грамматического строения предложений. Постепенно человек утрачивает самого себя.

Один из редчайших генетических дефектов. Организм и все его составляющие начинают преждевременно стареть. Различают детскую и взрослую прогерию. Средняя продолжительность жизни при детской прогерии — 13 лет, при взрослой - 30-40 лет.
Лечение симптоматическое, в основном направлено на профилактику атеросклеротических осложнений, устранение сахарного диабета, трофических язв.
Иголка в стоге сена
Генетикам давно известны гены устойчивости к некоторым вирусам у мышей, например к вирусу лейкоза. Но существуют ли подобные гены у человека, и если да, то какова их роль в защите против СПИДа?
Стивен О'Брайн и Михаэль Дин со своими коллегами из Национального института рака США много лет вели поиск таких генов у человека.
В начале 80-х годов американские ученые исследовали множество людей, которые по тем или иным причинам могли заразиться вирусом иммунодефицита. Они проанализировали тысячи образцов крови и обнаружили, казалось бы, необъяснимое явление: у 10-25% обследованных вирус вообще не выявляется, а около 1% носителей ВИЧ - относительно здоровы, признаки СПИДа у них либо отсутствуют, либо выражены очень слабо, а иммунная система в полном порядке. Неужели существует какая-то устойчивость к вирусу у некоторых людей? И если да, то с чем она связана?
Опыты на лабораторных мышах, крысах, морских свинках и кроликах показали, что устойчивость к различным вирусным инфекциям часто определяется целым набором генов. Оказалось, что сходный механизм определяет и устойчивость к вирусу иммунодефицита человека.
Известно, что многие гены ответственны за выработку определенных белков. Часто бывает, что один и тот же ген существует в нескольких измененных вариантах. Такие "многоликие" гены называются полиморфными, а их варианты могут отвечать за выработку различных белков, которые по-разному ведут себя в клетке.
Сравнив восприимчивость к вирусам у мышей, несущих множество разнообразных наборов генов, и у мышей с небольшим числом генных вариантов, ученые пришли к выводу, что чем разнороднее генетически были животные, тем реже они заражались вирусом. В таком случае можно предположить, что в генетически разнообразных человеческих популяциях генные варианты, определяющие устойчивость к ВИЧ, должны встречаться достаточно часто. Анализ заболеваемости СПИДом среди американцев различных национальностей выявил еще одну особенность: более устойчивы американцы европейского происхождения, у африканцев и азиатов устойчивость близка к нулю. Чем объяснить такие различия?
Ответ на этот вопрос предложил в середине 80-х годов американский вирусолог Джей Леви из Калифорнийского университета в Сан-Франциско. Леви и его коллеги пытались выяснить, какие именно клетки в организме поражает вирус. Они обнаружили, что после того, как вирус заражает иммунные клетки, они легко узнаются иммунными клетками другого типа, так называемыми Т-киллерами (убийцами). Киллеры разрушают зараженные вирусом клетки, препятствуя дальнейшему размножению вируса. Клетки-убийцы несут на своей поверхности особую молекулу - рецептор CD8. Она, как принимающая антенна, "узнает" сигналы от клеток, зараженных вирусом, и клетки-убийцы уничтожают их. Если из крови удалить все клетки, несущие молекулу CD8, то вскоре в организме обнаруживаются многочисленные вирусные частицы, происходит быстрое размножение вируса и разрушение лимфоцитов. Не в этом ли ключ к разгадке?
В 1995 году группа американских ученых под руководством Р. Галло обнаружила вещества, которые вырабатываются в клетках-киллерах, несущих молекулы CD8, и подавляют размножение ВИЧ. Защитные вещества оказались гормоноподобными молекулами, называемыми хемокинами. Это небольшие белки, которые прикрепляются к молекулам-рецепторам на поверхности иммунных клеток, когда клетки направляются к месту воспаления или заражения. Оставалось найти "ворота", сквозь которые проникают в иммунные клетки вирусные частицы, то есть понять, с какими именно рецепторами взаимодействуют хемокины.
Ахиллесова пята иммунных клеток
Вскоре после открытия хемокинов Эдвард Бергер, биохимик из Национального института аллергических и инфекционных болезней в Бетезде, США, обнаружил в иммунных клетках, в первую очередь поражаемых вирусом (их называют клетки-мишени), сложный по строению белок. Этот белок как бы пронизывает мембраны клеток и содействует "посадке" и слиянию вирусных частиц с оболочкой иммунных клеток. Бергер назвал этот белок "фузин", от английского слова fusion - слияние. Оказалось, что фузин родствен белкам-рецепторам хемокинов. Не служит ли этот белок "входными воротами" иммунных клеток, через которые вирус проникает внутрь? В таком случае взаимодействие с фузином какого-нибудь другого вещества закроет доступ вирусным частицам в клетку: представьте, что в скважину замка вставляется ключ, и вирусная "лазейка" исчезает. Казалось бы, все встало на свои места, и взаимосвязь хемокины - фузин - ВИЧ уже не вызывала сомнений. Но верна ли эта схема для всех типов клеток, зараженных вирусом?
Пока молекулярные биологи распутывали сложный клубок событий, происходящих на поверхности клеток, генетики продолжали поиск генов устойчивости к вирусу иммунодефицита у людей. Американские исследователи из Национального института рака получили культуры клеток крови и различных тканей от сотен пациентов, зараженных ВИЧ. Из этих клеток выделили ДНК для поиска генов устойчивости.
Чтобы понять, насколько сложна эта задача, достаточно вспомнить, что в хромосомах человека содержится около 100 тысяч различных генов. Проверка хотя бы сотой доли этих генов потребовала бы нескольких лет напряженной работы. Круг генов-кандидатов заметно сузился, когда ученые сосредоточили свое внимание на клетках, которые прежде всего поражает вирус, - так называемых клетках-мишенях.
Уравнение со многими неизвестными
Одна из особенностей вируса иммунодефицита заключается в том, что его гены внедряются в наследственное вещество зараженной клетки и "затаиваются" там на время. Пока эта клетка растет и размножается, вирусные гены воспроизводятся вместе с собственными генами клетки. Затем они попадают в дочерние клетки и заражают их.
Из множества людей с высоким риском заражения ВИЧ отобрали зараженных вирусом и тех, кто не стал носителем ВИЧ, несмотря на постоянные контакты с больными. Среди зараженных выделили группы относительно здоровых и людей с быстро развивающимися признаками СПИДа, которые страдали сопутствующими заболеваниями: пневмонией, раком кожи и другими. Ученые изучили разные варианты взаимодействия вируса с организмом человека. Различный исход этого взаимодействия, по-видимому, зависел от набора генов у обследованных людей.
Выяснилось, что люди, устойчивые к СПИДу, имеют мутантные, измененные гены рецептора хемокинов - молекулы, к которой прикрепляется вирус, чтобы проникнуть в иммунную клетку. У них контакт иммунной клетки с вирусом невозможен, поскольку нет "принимающего устройства".
В это же время бельгийские ученые Михаэль Симпсон и Марк Парментье выделили ген другого рецептора. Им оказался белок, который также служит рецептором для связывания ВИЧ на поверхности иммунных клеток. Только взаимодействие этих двух молекул-рецепторов на поверхности иммунной клетки создает "посадочную площадку" для вируса.
Итак, основными "виновниками" заражения клеток вирусом иммунодефицита служат молекулы-рецепторы, названные CCR5 и CD4. Возник вопрос: что происходит с этими рецепторами при устойчивости к ВИЧ?
В июле 1996 года американская исследовательница Мэри Керингтон из Института рака сообщила, что нормальный ген рецептора ССR5 обнаруживается лишь у 1/5 обследованных ею пациентов. Дальнейший поиск вариантов этого гена среди двух тысяч больных дал удивительные результаты. Оказалось, что у 3% людей, не заразившихся вирусом, несмотря на контакты с больными, ген рецептора ССR5 измененный, мутантный. Например, при обследовании двух нью-йоркских гомосексуалистов - здоровых, несмотря на контакты с зараженными, выяснилось, что в их клетках образуется мутантный белок CCR5, не способный взаимодействовать с вирусными частицами. Подобные генетические варианты были найдены лишь у американцев европейского происхождения или у выходцев из западной Азии, у американцев же африканского и восточноазиатского происхождения не нашли "защитных" генов.
Оказалось также, что устойчивость некоторых пациентов к инфекции лишь временная, если они получили "спасительную" мутацию только от одного из своих родителей. Через несколько лет после заражения количество иммунных клеток в крови таких пациентов снижалось в 5 раз, и на этом фоне развивались сопутствующие СПИДу осложнения. Таким образом, неуязвимыми для ВИЧ были только носители сразу двух мутантных генов.
Но у обладателей одного мутантного гена признаки СПИДа все же развивались медленнее, чем у носителей двух нормальных генов, и такие больные лучше поддавались лечению.
Не так давно исследователи обнаружили разновидности чрезвычайно агрессивных вирусов. Людей, зараженных такими вирусами, не спасает даже присутствие двух мутантных генов, обеспечивающих устойчивость к ВИЧ.
Это заставляет продолжать поиск генов устойчивости к ВИЧ. Недавно американские исследователи О'Брайн и М. Дин с коллегами обнаружили ген, который, присутствуя у людей лишь в одной копии, задерживает развитие СПИДа на 2-3 года и более. Значит ли это, что появилось новое оружие в борьбе с вирусом, вызывающим СПИД? Скорее всего, ученые приоткрыли еще одну завесу над загадками ВИЧ, и это поможет медикам в поисках средств лечения "чумы ХХ века". В многочисленных популяциях американцев афро-азиатского происхождения мутантные гены так и не найдены, но тем не менее есть небольшие группы здоровых людей, контактировавших с зараженными. Это говорит о существовании других генов защиты иммунной системы от страшной инфекции. Пока можно лишь предполагать, что в различных популяциях человека сложились свои системы генетической защиты. По-видимому, и для других инфекционных заболеваний, включая вирусный гепатит, также имеются гены устойчивости к вирусам-возбудителям. Теперь уже никто из генетиков не сомневается в существовании таких генов для вируса иммунодефицита. Исследования последних лет дали надежду найти решение такой, казалось бы, неразрешимой проблемы, как борьба со СПИДом. Кто станет победителем в противоборстве ВИЧ - человек, покажет будущее.
КАК ЛЕЧИТЬ СПИД. ПОИСК СТРАТЕГИИ
Результаты исследований последних лет заставили задуматься не только ученых и практических врачей, занимающихся проблемами СПИДа, но и фармацевтов. Раньше основное внимание уделялось комбинированному лечению инфекции, направленному против вируса. Применялись препараты, препятствующие размножению вируса в клетке: невипарин и атевирдин. Это так называемая группа ингибиторов обратной транскриптазы ВИЧ, которые не дают наследственному материалу вируса внедряться в ДНК иммунных клеток. Их сочетают с аналогами нуклеозидов типа зидовудина, диданозина и ставудина, которые облегчают течение болезни. Однако эти средства токсичны и обладают побочными действиями на организм, поэтому их нельзя считать оптимальными. Им на смену все чаще приходят более совершенные средства воздействия на ВИЧ.
В последнее время появилась возможность препятствовать "посадке" вирусных частиц на поверхность клеток. Известно, что этот процесс происходит за счет связывания вирусного белка gр120 с клеточными рецепторами. Искусственное блокирование мест связывания ВИЧ с помощью хемокинов должно защищать клетки от вторжения ВИЧ. Для этого нужно разработать специальные препараты-блокаторы.
Другой путь - получение антител, которые будут связываться с рецепторами ССR5, создающими "посадочную площадку". Такие антитела будут препятствовать взаимодействию этих рецепторов с вирусом, не давая доступа ВИЧ в клетки. Кроме того, можно вводить в организм фрагменты молекул ССR5. В ответ на это иммунная система начнет вырабатывать антитела к данному белку, которые также перекроют доступ к нему вирусных частиц.
Наиболее дорогостоящий способ обезопасить вирусные частицы - ввести в иммунные клетки новые мутантные гены. В результате сборка рецептора для "посадки" вируса на поверхности "оперированных" клеток прекратится, и вирусные частицы не смогут заразить такие клетки. Подобная защищающая терапия, по-видимому, наиболее перспективна при лечении больных СПИДом, хотя и весьма дорого стоит.
При лечении сопровождающих СПИД раковых заболеваний врачи чаще всего прибегают к высоким дозам химических препаратов и к облучению опухолей, что нарушает кроветворение и требует пересадки больным здорового костного мозга. А что, если в качестве донорских кроветворных клеток пересадить больному костный мозг, взятый от людей, генетически устойчивых к инфекции ВИЧ? Можно предположить, что после такой пересадки распространение вируса в организме пациента будет остановлено: ведь донорские клетки устойчивы к инфекции, поскольку не имеют рецепторов, позволяющих вирусу проникнуть через клеточную мембрану. Однако эту привлекательную идею вряд ли удастся воплотить в практику полностью. Дело в том, что иммунологические различия между пациентом и донором, как правило, приводят к отторжению пересаженной ткани, а иногда и к более серьезным последствиям, когда донорские клетки атакуют чужеродные для них клетки реципиента, вызывая их массовую гибель.
Т-киллеры - иммунные клетки, которые уничтожают зараженные вирусом клетки.
Рецепторы клеток - особые молекулы на поверхности, которые служат "опознавательным знаком" для вирусных частиц и других клеток.
Ген рецептора - ген, ответственный за выработку соответствующего белка.
Хемокины - гормоноподобные вещества на поверхности иммунных клеток, которые подавляют размножение вируса в организме.
Культура клеток - клетки, развивающиеся вне организма, в питательной среде пробирки.
Мутантные гены - измененные гены, не способные контролировать выработку нужного белка.
Клетки-мишени - иммунные клетки, которые в первую очередь поражает вирус.
- Сегодня в мире 29 миллионов зараженных вирусом иммунодефицита. 1,5 миллиона человек уже умерли от вызванного этим заражением СПИДа.
- Самый неблагополучный по СПИДу регион - Африка. В Европе лидируют Испания, Италия, Франция, Германия. С 1997 года к этим странам присоединилась Россия. На территории бывшего СССР зараженность ВИЧ распределяется так: 70% - Украина, 18,2% - Россия, 5,4% - Беларусь, 1,9% - Молдова, 1,3% - Казахстан, остальные - менее 0,5%.
- К 1 декабря 1997 года в России официально зарегистрировано около 7000 зараженных вирусом иммунодефицита, в основном при передаче инфекции половым путем.
- В России и странах ближнего зарубежья существует более 80 центров по профилактике и борьбе со СПИДом.

Живя в мире удивительного прогресса в области медицины, нельзя быть на сто процентов уверенным, что даже хваленые израильские врачи спасут твою жизнь. В мире есть чудовищные болезни, которые не лечатся. Сколько над ними не бьются, а вылечить не получается. Может, стараются плохо, потому что болезни чаще всего редкие, может просто вирус слишком сильный, и на его создание матушка-природа потратила все силы, ведь надо же как-то регулировать численность населения. Это не СПИД, не рак, а кое-что пострашнее. Болезни, которые больше напоминают магические проклятия или бред тронувшегося умом писателя-фантаста.
1. Бешенство
Воистину кошмарное вирусное заболевание, которое можно подхватить после контакта с бесчисленным количеством животных. Возможно, ты уже его подхватил и не знаешь об этом. Просто у коварного вируса есть особенность — он может находиться в состоянии покоя в течение длительного времени и никоим образом не напоминать о себе. Максимум — появятся те же симптомы, что и при заболевании гриппом. Но если тебя укусило животное, не важно, какое, олень, овца или собака (а особенно летучая мышь), то нужно срочно обращаться к врачу. Как говорится, лучше перебдеть, чем недобдеть, и месяц прививок — не самая плохая альтернатива смерти. Дело в том, что наука бессильна перед заболеванием на поздних стадиях, и единственный выход — убить вирус в зародыше.
Каковы эти симптомы, спросишь ты? Почти так же, как при гриппе: лихорадка, боль в горле, панические атаки, боли. А затем происходит страшное: повышенная чувствительность к яркому свету, различным звукам, шуму, и самое кошмарное — страшные судороги, которые не дают выпить воды. Пациенты мало того, что не могут выпить воды (водобоязнь весьма страшная штука), так еще и начинают в буквальном смысле становиться буйными и агрессивными. После этого исход один — летальный. Наступает удушье, которое чаще всего и является причиной смерти. Поэтому если тебя появились эти кошмарные симптомы, то милосерднее будет уйти в сарай и застрелиться, чем умирать в страшных муках. А лучше взять себе за правило, что очаровательные зверушки, которых так хочется погладить, могут одним укусом в течение недели сжить тебя со света.
2. Синдром проклятия Ундины
Невероятно странная болезнь, которую так до конца и не получается изучить. Основное ее коварство в том, что она убивает во сне, а методов излечения не существует.
Красивое название пришло из мифологии. Была такая нимфа по имени Ундина. Однажды она влюбилась в смертного, а тот, в свою очередь, поклялся, что каждый его вдох будет свидетельством его любви к ней. Но потом парень изменил ей, и рассерженная нимфа прокляла его, остановив дыхание кобеля, когда он заснул.
Наука еще не выяснила, чем это вызвано. Есть версия, что всё дело в генетике, но это не точно. Чаще всего болезнь проявляется у детей, и чуть реже у взрослых, после серьезной операции или травмы. Лекарства от болезни нет, разве что развить в себе паранойю и просыпаться каждые 10 минут.
3. Фибродисплазия оссифицирующая прогрессирующая
Наконец-то болезнь, название которой не похоже на дамский роман. Но сама по себе она достойна фантастических хорроров, потому как само ее течение напоминает превращение в камень. Только здесь превращение происходит на протяжении многих лет и вызывает большие страдания.
Весь этот кошмар вызвал ген, который обычно отключается еще в утробе матери, как только у плода формируются кости. Но у людей с ФОП ген не выключается и продолжает работать на полную катушку. В результате собственное тело становится для больных настоящей тюрьмой. Они не могут двигаться, жить нормальной жизнью. Обычный комариный укус приводит к серьезной отечности, которая не спадает месяц, а самое страшное, что место укуса со временем начинает костенеть. Нет никаких способов вылечиться, а удаление костных наростов только усугубляет болезнь. Больше десяти лет назад ученые начали исследовать возможность генотерапии, но так ни к чему и не пришли, до сих пор исследуют.
4. Фатальная семейная бессонница
У этой болезни, чье название подошло бы какой-нибудь черной комедии, есть один положительный аспект — она необычайно редкая. На сегодняшний день она была обнаружена лишь в 40 семьях по всему миру. Более того, больной может жить нормальной жизнью примерно до 50 лет. Но после 50 бессонница безо всяких шансов убьет больного. Кого-то за 7 месяцев, кого-то за 3 года, но иного исхода, кроме летального, нет и пока что, увы, быть не может. А убивать она будет методично, жестоко, беря измором, высасывая последние силы и изнуряя организм. Человек начисто лишается возможности спать. Снотворные не помогают, начинаются панические атаки, фобии, галлюцинации. Человек живет в кошмарном сне, сон путается с реальностью, и постепенно он сходит с ума. Всё это сопровождается нечеловеческими давлением и пульсом, обильным потоотделением и потерей двигательных навыков. Позже начинается истощение, человек ни на что не реагирует, перестает говорить и мучительно умирает. Самое страшное, что не всем везет умереть за 7 месяцев, в большинстве случаев на это уходит 30-36 месяцев.
Как лечить болезнь — наука не знает. Единственное, что она знает, — то, что болезнь наследственная и передается от родителей к детям. После этой болезни начинаешь как-то иначе ценить время сна и кладешь известный причиндал на работу в ущерб сну. Главное — спать, а то мало ли что.
5. Эбола
Можно сколько угодно рассуждать на тему того, бушевала ли лихорадка Эбола в октябре 2015 года, или это все были происки Госдепа, но сомневаться в самом существовании болезни не приходится. Она берет свое название от речушки Эбола в центральной Африке, где лихорадка впервые была зафиксирована в 1976 году. Речка скверная, находится в одном из отвратительнейших государств мира — Демократическое Конго — так что не удивительно, что такая злая зараза появилась в таком страшном месте.
Эпикриз у болезни следующий: сильная головная боль, лихорадка, слабость, усталость, боли в мышцах, рвота, диарея, необъяснимые кровотечения и боли в животе. Эти симптомы обычно появляются в период от 2 до 21 дня после инфицирования. Потом отказывают почки, печень, начинается обезвоживание, и пациент мучительно умирает. Правда, не всегда, бывает, что с Эболой умудряются прожить несколько лет, правда, изможденный иммунитет не всегда способен защититься от остальных заболеваний.
Эбола — это живучий вирус, который передается при прямом контакте с кровью, выделениями, другими жидкостями и органами инфицированного человека. Поэтому будь начеку, когда поедешь в Африку.

В XXI веке человечество пережило множество эпидемий. Успешно поборов большую часть из них, мы, к сожалению, не смогли справиться с самой незаметной и одновременно самой страшной болезнью – ВИЧ. И хотя современная медицина позволяет продлевать жизни ВИЧ-инфицированных в течение десятилетий, количество смертей на счету "чумы XXI века" не уменьшается. Давайте узнаем, как остановить эпидемию ВИЧ и что каждый из нас может для этого сделать.
ВИЧ/СПИД – заболевание, вызываемое вирусом, ослабляющим иммунную систему человеческого организма. Как правило, ее ресурсов хватает лишь на несколько лет борьбы с инфекционным агентом. В это время человек чувствует себя полностью здоровым и часто даже не подозревает, насколько серьезно болен.
Как только иммунитет теряет способность бороться с вирусом, инфекция начинает уничтожать Т-лимфоциты – клетки, отвечающие за "ремонт" организма. Развивается состояние, носящее название СПИД – синдром приобретенного иммунодефицита. Для него характерно возникновение так называемых оппортунистических заболеваний: туберкулеза, герпеса, пневмонии и т. д.
Главное опасность ВИЧ состоит в том, что он лишает организм возможности защищаться и восстанавливаться. Убить человека, ослабленного вирусом, может любая сопутствующая инфекция.

Люди, жившие в XX столетии, считали СПИД (ВИЧ) самым страшным заболеванием, гарантированно ведущим к летальному исходу. Сегодня люди с этим диагнозом не умирают, как раньше, благодаря приему антиретровирусных препаратов. Они хоть и вынуждены постоянно посещать больницы, сдавать анализы и контролировать состояние своего здоровья, ведут такую же жизнь, как другие члены общества.
Чем раньше человек обратится в врачу и выявит у себя наличие ВИЧ-инфекции, тем проще ему будет взять болезнь под контроль. В этом случае его жизнь окажется практически вне опасности.

К сожалению, пока человечество не умеет излечивать ВИЧ-инфекцию, и единственным эффективным способом борьбы с ней остается предупреждение заражения. Чтобы умело его использовать, нужно знать, как именно можно заразиться ВИЧ. Всего существует несколько путей заражения.

Итак, заразиться ВИЧ можно во время незащищенного сексуального контакта. Даже один-единственный половой акт, прошедший без использования презервативов, может привести к заражению, поэтому не стоит надеяться на знаменитый русский "авось". Риск инфицирования в этом случае будет зависеть от множества факторов:
- вида сексуального контакта (наиболее опасным считается травматичный анальный секс);
- наличия иных инфекционных заболеваний, передающихся половым путем (влияют на увеличение концентрации ВИЧ в сперме);
- пола (риск инфицирования у женщины в два раза выше, чем у мужчины);
- количества незащищенных контактов;
- стадии заболевания у инфицированного партнера (влияет на вирусную нагрузку).
Чтобы гарантированно защититься от заражения, во время полового акта необходимо использовать презерватив. Кроме того, снижает вероятность заражения грамотный прием антиретровирусных медикаментов.

Вертикальным путем называется передача вируса от ВИЧ-положительной матери к рожденному ей ребенку. В этом случае заражение происходит:
- во время беременности;
- в родах;
- при кормлении грудью.
Избежать передачи вируса ребенку можно, прибегнув к антиретровирусной терапии. Согласно статистике, у родителей, соблюдающих прием обозначенных врачом препаратов, в 99% случаев рождаются полностью здоровые дети.
Единственный нюанс заключается в том, что в зачатии и вынашивании ребенка в паре, где один или оба родителя больны СПИДом, будут всегда участвовать трое: мама, папа и лечащий врач, контролирующий процесс с медицинской точки зрения.

Парентеральное заражение, или заражение через кровь, происходит, когда вирус попадает в организм человека через поврежденную кожу или слизистые. Такое случается, например:
- при использовании инъекционных наркотиков (нестерильные иглы, шприцы и т. д.);
- при переливании крови ВИЧ-положительного донора;
- при нанесении татуировок и выполнении маникюра нестерильным инструментом и т. д.
Чтобы защититься от заражения ВИЧ через кровь, необходимо отказаться от употребления наркотиков, использования нестерильного инструментария и посещения сомнительных точек оказания услуг.

Существует множество мифов о том, как можно заразиться ВИЧ. Давайте развеем некоторые из них. Итак, заразиться ВИЧ нельзя:
- воспользовавшись общественным туалетом;
- поев из той же посуды, что и заболевший ВИЧ;
- плавая в бассейне или любом другом водоеме;
- занимаясь в тренажерном зале;
- отдыхая в бане или сауне;
- держась за поручни в общественном транспорте;
- употребляя пищу, приготовленную зараженным человеком;
- через укусы насекомых или животных;
- при поцелуе и т. д.
Запомните: бытовой контакт с болеющим СПИДом человеком полностью безопасен. Выживать в агрессивной окружающей среде вирус ВИЧ не приспособлен, поэтому, оказавшись вне организма, он быстро погибает.

Лучший способ побороть эпидемию ВИЧ – распространить информацию о вирусе и сохранить собственное здоровье. Для этого нужно:
- знать все о ВИЧ;
- держать под контролем свой ВИЧ-статус (регулярные анализы);
- отказаться от употребления наркотических веществ;
- использовать презерватив при сексуальных контактах.
Обратите внимание: и диагностика, и лечение ВИЧ в нашей стране осуществляются за счет государства.

Еще недавно ВИЧ считался болезнью неблагополучных людей, однако сегодня заразиться им может каждый. Если вы попали в список инфицированных, незамедлительно отправляйтесь к врачу. Чем раньше вы начнете бороться с вирусом ВИЧ, тем меньший урон он нанесет вашему организму.
Читайте также:


