Алгоритм забора крови при брюшном тифе
Производится при тифо-паратифозных заболеваниях, сепсисе, менингококковой инфекции или других инфекциях, сопровождающихся лихорадкой, причем на протяжении всего лихорадочного периода болезни, но лучше в начальном периоде или в разгаре болезни (при выраженной бактериемии). Для исследования берут кровь из вены локтевого сгиба, у маленьких детей кровь берут в меньшем количестве из мочки уха, пятки, пальца. Пробы крови отбирают после тщательной обработки кожи с соблюдением правил асептики, одноразовым стерильным шприцем. Посев на питательные среды стерильного материала (кровь или другие, содержащие микробов жидкости у здоровых лиц) также лучше делать у постели больного, либо помещать в стерильную посуду, содержащую вещества, препятствующие свертыванию крови 0,3% раствора цитрата натрия, 0,1% раствор оксалата натрия). Обычно берут 5-10мл крови и засевают во флакон, содержащий 50-100 мл среды. Для этого используют для флакона с питательной средой (один для аэробов, другой для анаэробов). Посев крови производится на жидкие питательные среды – 10% желчный бульон, 1% сахарный бульон, двухфазную среду, а также жидкие и полужидкие среды для культивирования анаэробов в разведении 1:10. Флаконы с питательной средой получают в лаборатории, переливание крови из шприца во флакон необходимо производить над пламенем спиртовки, предварительно сняв иглу. Флакон с посевом направляется в лабораторию, а в вечернее и ночное время помещают в термостат. Студенту важно помнить, что тем раньше от начала заболевания производится посев. Тем больше шансов получить положительный результат. И, наоборот, чем позже взята кровь, тем меньшее количество возбудителя в ней находится и положительные результаты получаются реже. А при нормальной температуре – совсем редко. Следует знать, что для повышения числа положительных результатов гемокультуры рекомендуется, при отсутствии противопоказаний, за 15-20 минут для взятия крови ввести подкожно 1мл 0,1% раствора адреналина, что способствует сокращению селезенки и выходу в кровяное русло возбудителей (например, при тифозно-паратифозных заболеваниях) Предварительный результат посева при тифо-паратифозных заболеваниях получают через 2-3 дня, а окончательный – через 7-10 дней. Следует помнить, что увеличение кратности посевов крови (три дня подряд на подъеме температуры) значительно повышают частоту выделения микробов из крови. У леченных больных кровь для посева следует брать 5-6 раз.
Люмбальную пункцию проводит врач.
Медицинская сестра осуществляет: - подготовку инструментов; - подготовку больного; - помощь врачу при проведении манипуляции; - обеспечение правильного ухода за больным после проведения пункции.
Цель проведения люмбальной пункции – лечебная и диагностическая.
Оснащение. Стерильные ватные шарики, пинцет, 3% спиртовой раствор йода (йодинола), шприц 2,0 мл или 5,0 мл, две иглы, 0,5% раствор новокаина, игла для спинномозговой пункции с мандреном, стерильные пробирки, спирт, стерильные салфетки, лейкопластырь, стерильные резиновые перчатки, бланки направлений в клиническую и бактериологическую лабораторию.
1. Больного поместить в положение сидя, нагнувшись вперед, или лежа на боку с приведенными к животу коленями.
2. Обеззаразить руки, одеть стерильные резиновые перчатки.
3. Место пункции (точка между четвертым и пятым поясничными позвонками) и близлежащую площадь обработать спиртовым раствором йода (йодинолом).
4. Провести анестезию кожи новокаином.
5. Провести люмбальную пункцию: иглу с мандреном ввести в точку между остистыми отростками четвертого и пятого поясничных позвонков.
6. Снять мандрен (из иглы струйно или капельно должна вытекать жидкость) и подставить стерильную пробирку. Собрать необходимое количество жидкости на исследование.
7. Вставить в иглу мандрен и осторожно извлечь иглу.
8. Обработать место прокола и наложить стерильную повязку.
Примечание: - транспортировка больного в палату осуществляется в горизонтальном положении, лежа на животе, на каталке; - первые 2-3 часа больной должен лежать на животе без подушки; - строгий постельный режим обязателен в течение суток.
1. Кровь для посева подвергают исследованию при подъеме температуры у больного в начале озноба.
2. Объем крови составляет 5-10 мл, берут из локтевой вены.
3. Посев рекомендуется производить непосредственно после взятия в 50-100 мл среды обогащения в колбу объемом 250 мл.
4. При невозможности проведения посева, сразу после забора крови, помещают в стерильную пробирку, содержащую антикоагулянт и транспонируют в лабораторию. Хранить материал можно не более 2 часов в холодильнике при +4°С.
Для получения копрокультуры у больных забирают испражнения:
1. Посев для выделения сальмонелл производят из жидкой части испражнений.
2. Посев фекалий можно производить прямым способом - на среды обогащения и плотные; при этом небольшое количество испражнений размешивают в физиологическом растворе. Оставляют на 30 минут для оседания крупных частиц. С поверхности берут одну каплю материала, которую засевают на дифференциально-диагностические среды для выделения сальмонелл (агар Плоскирева, висмут-сульфитный агар).
Для этиотропного лечения используют антибиотики или другие химиотерапевтические препараты.
Специфическая профилактика тифо-паратифозного заболевания проводится убитыми и химическими вакцинами по эпидемическим показаниям, контактным лицам - экстренная фагопрофилактика сальмонеллезными поливалентными бактериофагами.
Сальмонеллы - возбудители гастроэнтероколитов. К данной группе относятся возбудители сальмонеллезов, кли нически проявляющиеся у людей в виде гастроэнтероколитов, возни кающих в результате пищевых токсикоинфекций. К ним относятся разнообразные серовары сальмонелл: S. typhimurium, S. enterididis, S. anatum Патогенность и патогенез. К факторам вирулентности относятся микрокапсула, белки наружной мембраны клеточной стенки, которые способствуют адгезии на энтероцитах тонкой кишки. Затем они проникают в энтероциты и в составе фагосомоподобных вакуолей, где фагоцитируются макрофагами. Вместе с тем сальмонеллы мед ленно размножаются в организме из-за того, что они нуждаются в F++. Многие из них, например, S. typhimurium, имеют плазмиду ColB, которая способна отбирать Fe-н - от гемоглобина. Этот признак также можно рассматривать как проявление вирулентных свойств патоген ных бактерий. Существенное значение в возникновении и развитии сальмонеллезов имеет количество бактерий, поступивших в кишечник. При разрушении сальмонелл освобождается эндотоксин (ЛПС), оказывающий неспецифическое полифункциональное действие (на рушение функций нервной, сердечно-сосудистой и пищеварительной систем). Кроме того, сальмонеллы продуцируют энтеротоксин (типа термолабильного токсина Е. coli), механизм действия которого заключается в нарушении водно-солевого обмена, что приводит к диа рее и обезвоживанию организма. Заболевание обычно протекает в течение 3-5 дней и заканчивается выздоровлением. При генерализации процесса болезнь затягивается.
Иммунитет. При сальмонеллезах имеет место гуморальный и частично клеточный иммунный ответ, которые не приводят к развитию напряженного иммунитета, в отличие от брюшного тифа и паратифов.
Экология и эпидемиология. Как указывалось выше, сальмонеллезы являются зоонозно-антропонозными инфекциями. Заражение происходит при употреблении в пищу мяса крупного рогатого скота, свиней, кур, а также яиц. Инфицирование мяса может быть прижизненным, а также происходить в процессе убоя, разделки туш, при хранении, транспортировке и кулинарной обработке. Кроме мяса источником инфекции могут быть кондитерские изделия, при изготовлении которых используют зараженные яйца. К сальмонеллезам одинаково восприимчивы взрослые и дети, у которых заболевание про текает тяжелее. В отличие от многих других бактерий сальмонеллы могут размножаться при 4-6°С и длительно сохраняться в замороженных мясных изделиях. Лабораторная диагностика. Окончательный диагноз пищевой токсикоинфекции устанавливают только после выделения возбудите ля из организма больных людей и пищевых продуктов. Для этого проводят бактериологические исследования, которые обязательно за вершаются определением серовара выделенной чистой культуры саль монеллы, что необходимо для выявления источника инфекции. При пищевых токсикоинфекциях, вызванных другими бактериями (Е. coli, Proteus и др.), также необходима их идентификация с установлением вида и серовара или биовара. Определение серовара проводят с по мощью монорецепторных сывороток.
Профилактика и лечение. Основное значение в профилактике сальмонеллезов придается проведению ветеринарно-санитарных и других противоэпидемических мероприятий. Антибиотики применя ют только для лечения генерализованных форм сальмонеллеза
Сегодня практически невозможно представить себе работу медицинской сферы без биохимического тестирования крови, так как проведенные исследования дают намного больше информации врачам, чем жалобы пациентов. После того как человек обратился за помощью в поликлинику или лег в стационар, врач отправляет его на исследования подобного рода.
Объективные и достоверные данные о здоровье больного можно получить не только при помощи применения нового оборудования в качественных медицинских лабораториях. Существенное значение имеет то, насколько правильно провели все манипуляции. Порядок подготовки пациента к забору крови и другого биоматериала имеет ключевое значение в дальнейшей постановке диагноза и назначении правильного лечения. Рассмотрим в данной статье алгоритм забора крови из вены.

Подготовка к исследованию
После беседы с врачом не нужно сломя голову бежать в лабораторию по сдаче анализов. Как правило, в манипуляционном кабинете анализы сразу не возьмут. Необходима предварительная подготовка для того, чтобы забирать кровь из вены, находящейся на периферии. За день до манипуляции следует отказаться от плотного ужина.
Употреблять следует легкую пищу, а поужинать можно не позднее девятнадцати или двадцати часов вечера. Жирная, тяжелая, острая пища может изменить биологические и химические показатели крови, что даст неправильные результаты. Утром, перед исследованием, следует отказаться от завтрака, так как кровь сдают на пустой желудок. Вобщем, ничего сложного. И все же в чем заключается алгоритм забора крови из вены?
Необходимое оборудование
Набор необходимых материалов будет отличаться в зависимости от того, какое оборудование используется. Техническая сторона забора крови и порядок манипуляций при этом оказываются практически одинаковыми. Если используется обычный шприц, необходимы:
- жгут;
- ватка или ватный тампон;
- антисептик (семидесятипроцентный спирт);
- стерильный шприц одноразового использования;
- обеззараженный медицинский лоток;
- салфетка;
- обязательное наличие медицинской спецодежды;
- пробирка.
Алгоритм вакуумного забора крови из вены будет представлен ниже. Схема действий исключает использование пробирок и одноразовых шприцев. Манипуляционный кабинет оборудуется креслом для пациента, холодильником и штативами для пробирок.
Основные правила подготовки к операции
Перед введением инъекционной иглы медицинский персонал должен владеть алгоритмом действия забора крови из вены. Первое что нужно сделать, это вымыть руки, что является неукоснительным требованием для соблюдения правил гигиены. Затем следует надеть защитный халат или другую медицинскую одежду. В манипуляционный кабинет входит пациент лишь после того, как персонал готов провести данную процедуру. Следующий этап: регистрация направления на забор крови и идентификация личности пациента. Пациент получает разъяснения о предстоящих действиях и садится в кресло. Медицинский работник, в свою очередь, подготавливает нужное оборудование и начинает процедуру.

Приготовление места проведения венепункции
После полной подготовки оборудования медицинская сестра начинает выполнение манипуляций по забору крови. Зачастую для этих целей используется локтевая вена, так как она находится на поверхности и доступна. Выбирается место для проведения пункции, осматривается и прощупывается сосуд. Жгут накладывается выше места предполагаемого проведения процедуры, так, чтобы исключить передавливание артериальных сосудов. При этом отток крови по венам прекращается. Пациента просят сжать кисть в кулак несколько раз, чтобы увеличить приток крови. Если пациент не может сжимать руку в кулак по ряду причин, к месту забора прикладывают теплую грелку. Тепло способствует расширению сосудов, и приток крови также увеличивается.
После этого обязательно дезинфицируют место взятия крови. Обработку кожи проводят стерильным ватным тампоном дважды и ждут до тех пор, пока полностью не высохнет антисептический раствор. Ниже представлен алгоритм забора крови из вены шприцом. Он описан подробно.
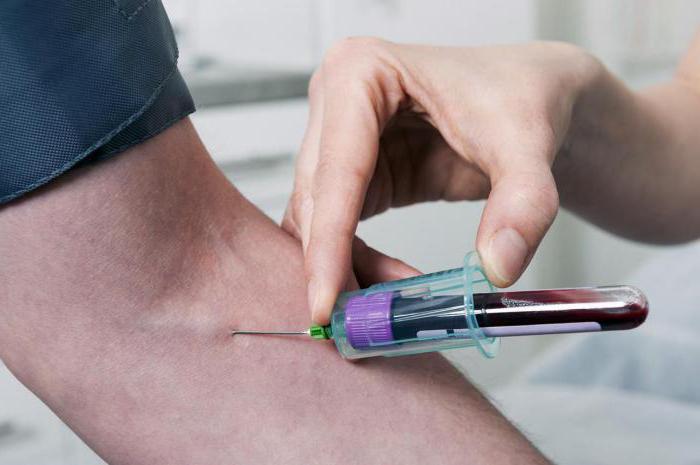
Алгоритм забора крови из вены при помощи одноразового шприца
Для проведения манипуляции готовят необходимое оборудование и открывают стерильный шприц. Упаковку с находящимся внутри шприцем держат в левой руке носиком вниз. Прозрачная сторона упаковки направлена от себя. Правой рукой разрывается бумажный элемент о подвижный поршень шприца. Затем надевается игла для инъекций. Изделие берется за поршень и боковые ушки, и вставляется игла. Такова техника забора крови из вены. Алгоритм довольно прост. Но он требует обязательного соблюдения всех правил.
Далее снимается защитный кожух иглы и выполняется процедура. Когда игла проникает в сосуд, создается ощущение попадания в пустоту. В носик шприца попадает кровь в небольшом количестве. Поршень тянут на себя, при этом в шприц поступает кровь из вены. Процедура продолжается до тех пор, пока крови не будет достаточно для исследования. Затем снимается жгут и вытаскивается из сосуда игла шприца. К месту пункции прикладывается стерильный ватный или марлевый тампон, смоченный антисептиком.
Пациент сгибает в локте руку. Игла выбрасывается в специальный контейнер, а кровь переливается в пробирку по стенке. После переливания всей крови в пробирку, шприц помещается в емкость для дезинфекции. Для выполнения данных манипуляций медперсоналу необходимо оттачивать навыки получения крови из вены в теории и на практике. Алгоритм забора крови из вены на исследование вакуумом тоже довольно прост. В чем же суть?
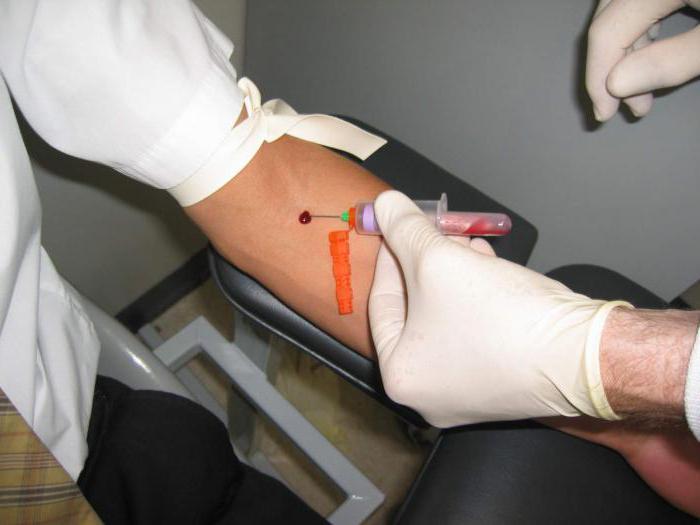
Алгоритм забора крови из вены вакуумной системой
Технический прогресс в медицинской отрасли не стоит на месте. Получение крови из вены вместо шприца проводят при помощи вакуумной системы. Порядок действий мало чем отличается. Для того чтобы получить кровь с использованием вакуумной системы, подготавливается игла и вставляется в держатель. Предплечье пациента обхватывается левой рукой, на три-пять сантиметров ниже места, в которое будут вводить иглу. Венепункцию делают в том случае, если натянута кожа. Игла вводится под углом в пятнадцать градусов. Алгоритм забора крови из вены вакуумной системой должен быть хорошо отработан. Никаких проблем тогда и не будет.
Если игла попала куда следует, в специальной ее емкости появляется кровь. Пробирка устанавливается в держатель, и вакуумная система забирает кровь из вены.
Пробирку извлекают из держателя после наполнения. Соблюдение правильной очередности заполнения требуется при заборе крови в несколько пробирок. Когда процедура завершена, игла вместе с держателем извлекается. К месту пункции прикладывают стерильный тампон, смоченный антисептическим средством, или наклеивается бактерицидный пластырь.
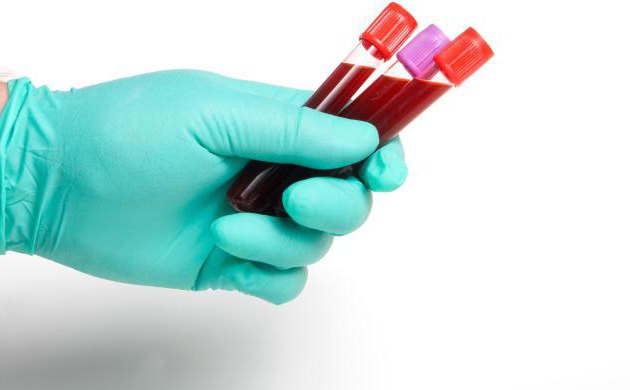
Все пробирки промаркированы определенным способом, с указанием фамилии и имени пациента, возраста и идентификационного номера, штрих-кода.
В обоих случаях забора крови после поступления ее в пробирку или шприц натяжение жгута ослабляется. Продолжительное пережимание вены приводит к изменениям в составе крови, в особенности - показателя свертываемости. Порядок действий изначально проделывают на тренировочном макете, для того чтобы не допустить ошибки в процессе выполнения на практике. Алгоритм забора крови из вены вакуумной пробиркой может применяться и у взрослых, и у детей.
У малышей
Порядок действий при получении крови из вены у детей такой же, как и у взрослых людей. При проведении манипуляций важно учитывать тот фактор, что дети очень сильно боятся таких процедур. Если проводить забор очень часто, следует отвлекать ребенка следующими способами: показывать любимые, красочные и яркие игрушки или мультимедийные панели. Главное, переключить внимание ребенка, чтобы он не был сосредоточен на происходящем.
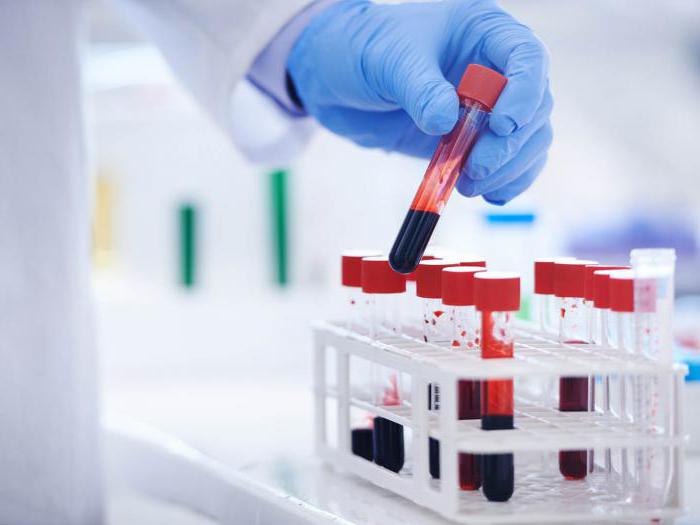
Возможные осложнения
Пристальное внимание следует уделить возможным осложнениям после процедуры. Во избежание таких моментов необходимо тщательное соблюдение правил обеззараживания после проведения такого рода процедур, а также четкое выполнение алгоритма забора крови из вены. Неукоснительное соблюдение порядка действий поможет избежать гематом и предотвратит инфекционно-воспалительные процессы в месте укола.
Показаниями к проведению бактериологического исследования крови служат:
- клиническая картина сепсиса;
- лихорадочные состояния неустановленной этиологии;
- пневмонии;
- подозрение на инфекционные заболевания — брюшной тиф и паратифы, сальмонеллезы, бруцеллез, возвратный тиф. лептоспирозы, малярию, эпидемический менингит, пневмококковые инфекции, ПТИ (при наличии лихорадки), стафилококковые и стрептококковые инфекции, сибирскую язву, туляремию, чуму.
Количество независимо отбираемых проб крови и время их взятия определяется лечащим врачом в зависимости от особенностей клинического состояния больного. Как правило, от пациентов берут не менее 2-3 проб крови из разных сосудов или разных участков одного сосуда. Это необходимо для дифференциации истинной бактериемии от случайной контаминации крови.
У больных, получающих антибактериальные препараты, пробы необходимо собирать непосредственна перед введением (приемом) следующей дозы препарата. При наличии лихорадки оптимально взятие крови на фоне позышения температуры тела (не на пике лихорадки!).
Рекомендуемое число отбираемых проб крови в зависимости от клинической ситуации
Острый сепсис., менингит, остеомиелит, артрит, острые пневмонии и пиелонефрит
Из 2 сосудов или 2 участков кровеносного сосуда перед началом антибактериальной терапии
Лихорадка неясного генеза
2 пробы из разных кровеносных сосудов (разных участков сосуда), через 24-36 ч — еще 2 пробы
Инфекционный эндокардит в период обострения
Из 2 участков сосудов (2 различных сосудов) в течение первых 1-2 ч лихорадки (не на пике лихорадки!) и до начала антибактериальной терапии
Подострыи или вялотекущий инфекционный эндокардит
Сначала 3 пробы с интервалом 15 мин и более, если все пробы отрицательные, на 2-е сутки — еще 3 пробы
Инфекционный эндокардит на фоне антибактериальной терапии
По 2 отдельные пробы в каждый из 3 дней с положительной клинической динамикой антибактериальной терапии
Вялотекущий сепсис на фоне антибактериальной терапии
6 проб в течение 48 ч; пробы необходимо собирать непосредственно перед введением (приемом) следующей дозы антибактериального препарата
Взятие проб крови
Пробы для определения наличия в крови биологических агентов получают пункцией периферических вен, артерий или из пятки (у новорожденных детей). С этой целью можно пользоваться стерильными одноразовыми или стеклянными шприцами объемом 20 мл (для взрослых пациентов) или 10 мл (для детей). Применение вместо них вакуумных пробирок, представляющих собой стерильные полностью закрытые системы, гарантирует от посторонней контаминации проб во время их взятия, транспортировки и хранения. Сбор проб из постоянного внутривенного или внутриартериального катетеров допускается только в случаях подозрения на возникший катетерный сепсис или отсутствия возможности ее получения венопункцией.
Выбранный для пункции кровеносного сосуда участок кожи дезинфицируют тампоном, смоченным 70% этиловым спиртом, а затем другим тампоном, смоченным 1 -2% раствором йода или другим дезинфектантом, круговыми движениями, начиная от центра, в течение 30 с. Нельзя пальпировать сосуд после обработки кожи перед введением иглы. Пункцию сосуда проводят после полного высыхания обработанного участка кожи. После взятия пробы и извлечения иглы место ее вкола обрабатывают 70% этиловым спиртом.
Пробы крови в вакуумные пробирки берут в следующем порядке:
После пункции кровеносного сосуда (независимо от того, какими средствами ее проводили), для предотвращения возможного раздражения (ожога) с участка кожи пациента стирают остатки йода с помощью тампона, смоченного 70% этиловым спиртом
При использовании флаконов промышленного изготовления со средой и реагентами, нейтрализующими антибиотики и разрушающими форменные элементы крови, или без них, отечественного и импортного производства, у взрослых получают с помощью шприца 10-20 мл крови, у детей — в зависимости от возраста.
Рекомендуемый для проведения бактериологического исследования объем проб крови детей
Медицина победила множество болезней. Такие опасные заболевания, как холера и оспа, сегодня почти не встречаются. Брюшной тиф, который еще сотню лет назад представлял огромную опасность для миллионов людей и уничтожал целые поселения до единого человека, тоже почти побежден. Почти, но не полностью.
Риск заразиться этой болезнью есть и в наши дни. Подхватить тиф можно и дома, и в путешествии. В таких странах, как Индия, Пакистан и Афганистан, Перу, Чили, Эквадор и Колумбия, Малайзия, Индонезия и Папуа-Новая Гвинея, а также во всей Центральной Африке тиф до сих пор является совершенно реальной угрозой. Эта болезнь особенно опасна тем, что заразиться ей очень просто, а симптомы брюшного тифа в начале заболевания легко спутать и с банальным пищевым отравлением, и с многими другими инфекциями.
Когда назначается анализ на брюшной тиф
Брюшной тиф — опасная инфекционная болезнь, которую вызывает сальмонелла S.typhi. Заразиться брюшным тифом несложно: достаточно съесть немытый фрукт, выпить зараженной воды, воспользоваться плохо промытой посудой или искупаться в водоеме, вода которого заражена бактериями. Инфекция может попасть в организм при контакте с зараженным человеком или через грязные руки.
Симптомы брюшного тифа неспецифичны, то есть совпадают с симптоматикой некоторых других заболеваний. Врач может заподозрить брюшной тиф, если пациент жалуется на:
- диарею или запор;
- кровь в кале или анальное кровотечение;
- тошноту и рвоту;
- снижение аппетита;
- упадок сил, бессонницу, общую слабость, апатию;
- плавное повышение температуры на протяжении 3–4 дней (температура может доходить до 40°C)
- сильную жажду;
- красную сыпь на коже;
- серый налет на языке (кончик языка при этом остается ярко-красным);
- боль в животе и правом подреберье.
Иногда к этим симптомам добавляется дезориентация и бред.
Если пациент незадолго до болезни бывал в странах, где брюшной тиф широко распространен, ел или пил что-то подозрительное или общался с кем-то с похожими симптомами, врач обязательно направит его сдавать анализ на брюшной тиф.
Анализ на брюшной тиф делают незамедлительно, еще до начала курса лечения антибиотиками. Все дело в том, что уже через двое суток такой терапии выделить возбудителя болезни становится очень трудно, однако это вовсе не значит, что его нет.
Для диагностики брюшного тифа в основном используются лабораторные методы, а биоматериалом для исследований является кровь. Вот типичный список исследований при подозрении на брюшной тиф:
- Общий анализ крови . Это первое исследование при постановке диагноза. Общий анализ крови не дает 100% точного результата, однако позволяет косвенно установить наличие бактериального поражения. На это, в частности, указывает лейкопения и высокая СОЭ.
- Биохимический анализ крови проводят, чтобы выявить наличие и концентрацию белков, вырабатывающихся во время острой стадии болезни.
- Серологический анализ крови . Это исследование позволяет заметить антигены к сальмонелле, если с момента заражения прошло 4–5 дней. Для брюшного типа характерно наличие О-, Vi- и Н-антигенов.
- Бактериальный посев . Надежный, но медленный метод, суть которого заключается в выращивании бактериальной культуры на питательной основе. Рост микрофлоры занимает около 5 дней и ускорить этот процесс нельзя. Зато по результатам специалисты могут не только идентифицировать бактерию, но и проверить, какие антибиотики наиболее действенны для ее уничтожения. Как правило, биоматериалом для посева становится кровь, но иногда используют мочу (на любом этапе болезни) или кал (по прошествии недели после заражения).
- Реакция иммунной флуоресценции (РИФ) — точный и быстрый метод, который выявляет наличие антител к возбудителю брюшного тифа на самых ранних стадиях. Суть метода состоит в том, что в биоматериал добавляют помеченные флуоресцентными веществами антитела. Если в пробе имеются антигены возбудителя болезни, антитела связываются с ним, и исследователь может заметить специфическое свечение, рассматривая препарат в микроскоп.
- Иммуноферментный анализ (ИФА) , показывающий присутствие антител и антигенов. Считается высокочувствительным методом и позволяет определить не только факт наличия антител, но и их количество. Поэтому ИФА применяется не только для диагностики, но и для отслеживания динамики состояния больного.
На данный момент основным биоматериалом для диагностики брюшного тифа является кровь. На точность результатов могут повлиять многие факторы, поэтому перед тем, как сдавать анализ на брюшной тиф, следует подготовиться, а именно:
- отказаться от приема лекарств за 72 часа до анализа. Если же в случае отказа может возникнуть риск для здоровья, необходимо проинформировать врача, что именно и в какой дозировке вы принимаете.
- сдавать кровь натощак, лучше всего утром, примерно в 8–11 часов.
- воздержаться от обильного ужина, а за сутки до анализа полностью отказаться от жирного, жареного, острого, копченого, молока и молочных продуктов, яиц.
- за двое суток до анализа воздержаться от употребления алкоголя в любых дозах.
- не курить перед сдачей анализа хотя бы пару часов.
- постараться не нервничать и избегать физических нагрузок — и то, и другое заметно влияет на биохимию крови.
- инструментальные исследования и физиотерапию лучше проводить после анализа крови, так как подобные вмешательства тоже могут сказаться на показателях и исказить результат.
При брюшном тифе общий анализ крови показывает повышение количества лейкоцитов в первые два дня болезни и понижение в последующие дни. Характерно также повышенное количество лимфоцитов, увеличение количества тромбоцитов и высокая СОЭ.
Как бы там ни было, результаты анализа — это еще не диагноз. Они предназначены для врача, и только специалист, сравнив результаты разных исследований, может сделать верный вывод, о чем идет речь — об острой либо хронической болезни или же о ложноположительном результате.
Анализ на брюшной тиф можно сдать в частных и государственных больницах, поликлиниках и лабораториях. Несмотря на то, что эта инфекция нетипична для России, диагностику тифа проводят практически везде, так как этот анализ необходим для получения санитарной книжки.
Серологический анализ в частных диагностических центрах обойдется примерно в 600–800 рублей. Общий анализ крови стоит около 300–400 рублей, биохимический анализ крови на иммуноглобулины при брюшном тифе стоит примерно столько же. Бактериологический посев в среднем стоит 700–900 рублей. Анализы методами РИФ и ИФА стоят приблизительно 500–800 рублей.
Специфика диагностики брюшного тифа такова, что для постановки точного диагноза требуется сопоставить результаты нескольких типов анализов. Лишь после этого врач сможет не только установить причину заболевания, но и определить стадию и назначить адекватное лечение.

Брюшной тиф развивается при попадании в организм бактерии сальмонеллы. Ею можно занести в кишечник через немытые продукты питания, загрязненную воду, пренебрегая правилами гигиены (например, при одновременном использовании полотенец с лицом, которое является носителем бактерии).
Путь передачи инфекции фекально-оральный. Поскольку клиническая картина заболевания не имеет специфических симптомов, то для подтверждения диагноза необходимо провести анализ на брюшной тиф, который поможет определить присутствие в организме возбудителя.
Когда сдается анализ на брюшной тиф
Анализ крови на брюшной тиф может сдаваться в двух случаях:
- при проявлении клиники характерной для кишечной инфекции;
- для предотвращения эпидемий (является обязательным анализом при продлении санитарной книжки).
Если пациент обратился к доктору с жалобой на проблемы с пищеварением и гипертермией, то врач, основываясь на проявлениях болезни, сделает предположение о развитии кишечной инфекции. На присутствие брюшного тифа указывают следующие жалобы пациента:
- боль в животе;
- признаки отравления (тошнота, рвота, слабость, потеря аппетита, гипертермия);
- проблемы со стулом (запор, несколько реже диарея);
- обезвоживание (сильная жажда, язык покрыт белым налетом, шелушение кожи);
- возможно образование розеол (сыпь на коже появляется через неделю после инфицирования. При нажатии на нее исчезает, а затем вновь появляется. Количество высыпаний от 4 до 25 элементов).
Брюшной тиф, как правило, протекает следующим образом. Острое начало течения болезни в 30% случаев. Симптомы отравления, ухудшение сна, боль в голове, слабость усиливаются постепенно. Температура тела увеличивается на протяжении нескольких дней и достигает фебрильных значений. Появляется заторможенность реакций, живот вздут, появляется метеоризм, урчание.
Возбудитель тифа в пресном водоеме может оставаться жизнеспособным до месяца, а в сельскохозяйственной продукции до 10 дней, в молочных продуктах он размножается и накапливается. Комнатная муха также способна перенести бактерию на продукты питания.
Первые признаки заболевания проявляются на 7–23 сутки после заражения, поэтому установить точно источник крайне сложно. Брюшной тиф нужно дифференцировать от туберкулёза, бруцеллеза, сыпного тифа, холеры, чумы и прочих болезней, при которых у пациента возникает лихорадка и интоксикация.
Какие анализы проводятся
Для подтверждения брюшного тифа назначаются лабораторные исследования, которые нужно провести еще до начала антибиотикотерапии (прием антибактериальных лекарств может сказаться на правильности диагностики).
Для обследования могут брать кровь, кал, мочу, желчь, спинномозговую жидкость (при подозрении на осложнение). В зависимости от стадии болезни и симптоматики могут назначать следующие анализы на брюшной тиф.
При нем изучается плазма крови. Необходимо для обнаружения специфических антител, вырабатываемых иммунитетом человека. Анализ может проводиться только спустя 4–5 суток после заражения брюшным тифом, поскольку ранее организм не синтезирует антитела.
Назначается для определения количественной характеристики всех клеток крови. При заражении брюшным тифом изменяются нормальные показатели крови.
Возникает лейкопения (количество лейкоцитов понижается), анэозинофилия (отсутствуют эозинофилы), повышается количество лимфоцитов, что указывает на присутствие в крови инфекции.
Также во время брюшного тифа увеличивается уровень нейтрофилов, лейкоцитов, синтезируемых организмом во время воспаления, понижается количество тромбоцитов, которые ответственны за свертываемость крови.
Развернутый анализ крови проводится обязательно при поступлении на стационарное лечение и во время терапии, чтоб проследить динамику. Для исследования берут анализ крови из вены или из пальца.
Обнаруживает белки острой фазы, проводить ее нужно еще до приема антибиотика. Для теста требуется 5–10 мл крови из вены, результаты исследования можно узнать в течение суток.
Во взятом образце крови мало бактерий, поэтому ее переносят в питательную среду (мясопептонный бульон) и ставят в термостатический аппарат. Микроорганизм в благоприятных условиях начнет образовывать многочисленную колонию, которая будет пригодна для исследования.
После используют химические реагенты и устанавливают вид бактерии. Подобный тест проводится всем пациентом с гипертермией, а также при проверке на брюшной тиф. Результаты можно получить на 4-5 день после проведения анализа, предварительный ответ будет дан через 2 суток. Бак посев наиболее точная лабораторная диагностика брюшного тифа.
Для обнаружения человека, который является переносчиком тифозной палочки, а также для контроля действия вакцинации против брюшного тифа применяется РНГА (реакции непрямой гемагглютинации) или пассивной гемагглютинации (РПГА). Этот метод помогает обнаружить антигены и антитела при помощи красных кровяных клеток, которые выпадают в осадок при контакте с антигеном.
Эритроциты, на которых адсорбированы антигены, склеиваются при контакте с антителом. При иммунологическом исследовании определяется уровень этих антител. У человека, болеющего брюшным тифом, он может быть на уровне 1:40, а у победившего инфекцию 1:2000, поэтому диагностика проводится с интервалом в 5 дней, чтоб следить за динамикой.
Данный анализ назначается редко, так как тифозная палочка выходит из организма только через 8–10 дней после заражения. Этот способ применяется для выявления людей, которые являются носителями инфекции, но сами не болеют.
Тифозная бактерия обнаруживается в урине только спустя 1–1,5 неделю после инфицирования. Анализ мочи может указать на такие косвенные доказательства брюшного тифа, как лейкоцитоз (на начальном этапе болезни количество белых кровяных клеток повышается, а в течение 7 дней резко падает), лейкопению, повышенное СОЭ, анэозинофилию, относительный лимфоцитоз.
Перед сбором мочи пациент должен провести гигиену наружных половых органов, затем собрать материал для анализа в стерильную баночку. Для диагностики будет достаточно 40–50 мл мочи. Для обследования на инфекцию используют осадок, который переносят на плотную питательную среду.
Возможность обнаружения возбудителя брюшного тифа микробиологическими методами напрямую связана с количеством бактерий в биологической жидкости и применением антибактериальной терапии. Через неделю после заражения сальмонеллой S. Typhi серологические агглютинационные тесты (РПГА на брюшной тиф) дают положительный ответ.
Серологические тесты менее специфичны, чем бактериологические методы, так как положительный ответ может свидетельствовать о перенесенной инфекции, вызванной другим видом сальмонелл. Дополнительное исследование через пять дней помогает следить за ростом титр, который характерен для острой инфекции.

Нужна ли подготовка к тесту
Анализ крови на брюшной тиф должны сдавать не только пациенты с характерными признаками заболевания, но и те, кто при работе сталкивается с большим количеством людей или продуктами питания. Делается это с целью профилактики распространения брюшного тифа, поскольку заразившийся человек способен длительное время быть разносчиком инфекции.
Наибольшее количество бактерий больной выделяет с фекалиями в период с первой до пятой недели заболевания, а с мочой в течение 2–4 недель. Каждый десятый перенесший инфекцию выделяет тифозную палочку во внешнюю среду на протяжении 3 месяцев, а 3–5% от всего количества больных тифом являются хроническими носителями инфекции, распространяя палочку в течение нескольких лет.
При прохождении и продлении санкнижки анализ на брюшной тиф является обязательным. Многие не знают, откуда кровь берут для проверки. Для проведения диагностики у пациента осуществляется забор венозной крови из области сгиба локтя.
Если уточнений нет, то следует придерживаться следующих рекомендаций:
- сдавать нужно кровь натощак;
- за день до проведения нельзя есть слишком острую, соленую, жирную или копченую пищу;
- необходимо исключить прием слабых и крепких алкогольных напитков, медикаментов как минимум за три дня до сдачи крови;
- питьевой режим менять не требуется, но от кофе все же лучше отказаться;
- за час до анализа не разрешается курить.
Если антитела к брюшному тифу не обнаружены, то это подтверждение того, что человек не является разносчиком инфекции. Если же присутствуют симптомы заболевания, а тест не показал наличие специфического белка, то, возможно, что иммунный ответ еще не сформирован, так как патология на ранней стадии.
Ложноположительный результат анализа возможен если в организме присутствует бактерия из рода сальмонелл, но вызывает другое заболевание, то есть микроорганизм есть и иммунитет реагирует выработкой антител. Какие анализы сдать при предполагаемом брюшном тифе или при проверке на бактерионосительство, а также где лучше сдать биологический материал, укажет врач.
Если брюшной тиф протекает в острой форме, то больной будет госпитализирован в инфекционную больницу. Пациенту назначаются антибиотики, диета и постельный режим. Избегать рекомендуется любого перенапряжения, даже при посещении уборной. Брюшной тиф, при отсутствии адекватного лечения, может привести к токсическому шоку, перфорации слизистой кишечника. Терапия длится от 2 до 4 недель.
Читайте также:


