Что такое столбняк и дизентерия
Шигеллёз? А что это?
Что с нами вытворяют шигеллы?
Попав к нам в желудок, бактерии там не задерживаются (им не нравится желудочный сок, не подходят клетки эпителия), а продвигаются в кишечник. Достигнув нужного места, шигеллы начинают выделять муцин, или цитотоксин, - фермент, разрушающий мембраны клеток. Это дает им возможность проникать внутрь эпителия кишечника и там размножаться. Таким образом, бактериальная дизентерия развивается очень быстро. Это еще не все. Живые шигеллы продуцируют:
1. Энтеротоксин, вызывающий усиленное выделение в кишечник из организма воды. Это как раз и есть причина поноса.
2. Нейротоксин, отравляющий у больного нервную систему и вызывающий головную боль, общую слабость, лихорадку.
Живут первоначальные (материнские) шигеллы недолго, до 14 дней, поэтому постоянно пополняют свои ряды. Но и умерев, бактерии продолжают вредить, выделяя в кишечник хозяина эндотоксин. Этот яд не только приносит массу неприятностей ЖКТ, но и проникает в кровь, вызывая серьезную общую интоксикацию.
Итог всему вышесказанному: дизентерия – это серьезнейшее инфекционное заболевание, развивающееся в кишечнике и вызывающее интоксикацию всего организма.
В результате активной деятельности шигелл у больного нарушается баланс полезных, нужных кишечнику бактерий, в результате чего появляется дисбактериоз. Кроме того, бактерии вызывают воспаление слизистого слоя кишечника, из-за чего образуются кровоточивые язвочки (отсюда столько слизи и крови в кале больного дизентерией).
Как можно подхватить заразу
Пути передачи дизентерии следующие:
1. От больного к здоровому при любых формах контакта. Бактерии способны жить до нескольких суток на предметах, которыми пользуется заразившийся человек, на дверных ручках, белье, полотенцах, посуде. Избежать такой возможности заражения несложно. Практически все виды шигелл погибают за пару минут под действием бактерицидных средств, поэтому мебель, ручки и тому подобное нужно тщательно обрабатывать. Кипячение бактерии способны выдержать всего мгновение, поэтому все, что можно подвергать высоким температурам (посуду, белье, предметы быта), нужно кипятить. Даже нагрев до 60 градусов шигеллы терпят только 20 минут. Значит, все, что кипятить нельзя (например, мягкие игрушки) нужно подвергать обработке теплом (паром). Солнечный свет для этих бактерий тоже смертелен. Его воздействие они переносят полчаса. А ультрафиолетовая лампа убивает их за 10 минут. Поэтому там, где соблюдаются элементарные правила гигиены, заражение дизентерией минимально. Кстати, холод шигелл не пугает, поэтому вынос продуктов и вещей на мороз или помещение их в морозилку от дизентерии не спасает.

3. Продукты. Требование мыть фрукты-овощи перед едой уже давно стало, как говорят, классикой жанра. Но почему-то многие им пренебрегают. А между тем, на фрукты, ягоды и овощи бактерии проще простого попадают с почвы благодаря многочисленным насекомым. Кроме того, шигеллы прекрасно себя чувствуют в молочных продуктах, салатах, холодных гарнирах и закусках. Особенно это относится к шигеллам Флекснера.
- мытье всего, что куплено на рынке и сорвано в огороде;
- чистота и свежесть приготовленных блюд.
Зимой дизентерией не болеют!
Те, кто так думает, глубоко ошибается. Инфекция дизентерия поражает и убивает круглогодично. Но пик заболевания, а особенно массовые эпидемии действительно наблюдаются в теплое время года. Причины:
- купание в водоемах, в которых делают, что угодно, только не анализы бактериальных загрязнений;

- стаи мух, пикирующих на продукты после прогулок неизвестно где;
- соблазны съесть прямо с куста аппетитную ягоду или фрукт.
Зимой и круглый год можно заразиться дизентерией так:
- В точках общепита, где не соблюдают санитарию, особенно если там есть болеющие и занимающиеся самолечением сотрудники.
- В любых общественных местах, где можно пересечься с носителем дизентерийных бактерий (транспорт, школы, магазины и прочее), если по возвращении домой или перед приемом пищи не вымыть рук. Кстати, отличным переносчиком заразы являются деньги, которые постоянно кочуют от одного хозяина к другому.
- Еще один путь заразиться дизентерией круглый год – через систему водопровода при авариях на очистных сооружениях. Это бывает редко, но случаи имели место.
Есть ли от дизентерии прививки?
Виды шигеллёза. Легкая форма
3. Острая, тяжелая.
Легкая форма дизентерии регистрируется примерно у 80% всех заболевших. Она характеризуется следующими симптомами:
- температура до 37,8-38 градусов Цельсия;
- слизь и кровь в стуле не наблюдается;
- количество позывов в сутки до 10;
- боли в области живота (умеренные).

Госпитализация и постельный режим в данном случае не требуется. Для лечения применяются:
- препараты из нитрофуранового ряда;
- пребиотики, восстанавливающими в кишечнике микрофлору;
- обильное питье, чтобы избежать обезвоживания.
Среднетяжелая форма
Такое течение болезни отмечается у 25% всех, подхвативших бактерии шигеллы. Симптомы дизентерии у взрослых при среднетяжелой форме следующие:
- температура до 39 градусов Цельсия;
- боли в животе волнообразные, от умеренных до резких;
- возможно присутствие крови и слизи;
- позывы более 10 раз в день;
- общая слабость, иногда головная боль;
- ложные позывы, не сопровождающиеся опорожнением.
При среднетяжелой форме больного госпитализируют. Постельный режим обязателен.
- обильное питье, возможно назначение растворов глюкозы;
- антибиотики фторхинолоновой группы;
- пробиотики, пребиотики, витамины.

Тяжелая форма
В таком состоянии болезнь переносят примерно 5% из всех заболевших. Симптомы дизентерии у взрослых при тяжелой форме следующие:
- температура выше 40 градусов Цельсия или около того;
- стул похож на кровянистую слизь с вкраплениями гноя;
- позывы свыше 30 раз в день;
- апатия, потеря аппетита;
- головные боли, ломота в костях;
- боли в области живота почти не прекращающиеся, резкие, мучительные.
При тяжелой форме дизентерии наблюдается сильный дисбактериоз - проблема желудочно-кишечного тракта, обусловленная изъязвлением стенок кишечника, воспалением прямой кишки.

Лечение дизентерии у взрослых при этой форме следующее:
- госпитализация, режим постельный;
- обильное питье, даже через силу; часто больному ставят капельницы с физраствором, глюкозой (в смеси с инсулином) или другими средствами дегидратации;
- антибиотики цефалоспориновой группы;
- пробиотики, пребиотики, широкая палитра витаминов;
- иногда больному выполняется плазмаферез (аппаратное очищение плазмы);
Острая дизентерия
По характеру начала заболевания и темпов его развития существуют такие виды дизентерии:
Острая характерна для тяжелых и среднетяжелых форм. Ее симптомы:
- резкое ухудшение самочувствия;
- повышение температуры до критических отметок;
- резкие, мучительные, схваткообразные боли в животе;
- частые и болезненные позывы к дефекации.
Острая дизентерия может начаться уже в первые сутки после заражения и мучить человека от 3-5 дней до 3 месяцев. Она, в свою очередь, подразделяется на три подгруппы:

Бактериями Зонне чаще всего вызывается гастроэнтероколитическая дизентерия. Заболевание охватывает весь желудочно-кишечный тракт (желудок плюс все отделы кишечника). Стартует оно стремительно и проявляется высокой температурой, резкими болями в районе живота, поносом, частыми и болезненными актами дефекации. Интоксикация и обезвоживание следуют также почти сразу за первыми признаками.
Хроническая дизентерия. Симптомы, лечение
Если заболевание продолжается 3 месяца и более, его классифицируют как хроническое. Характерные особенности:
- фазы рецидивов и ремиссии, вплоть до полного исчезновения симптомов;
- формы заболевания только легкая и среднетяжелая;
- иногда хроническая дизентерия длится постоянно, но ровно, без перерывов и резких скачков. Обычно она протекает в легкой форме.
Рецидивы могут наступать при нарушении диеты и имеют стандартную симптоматику дизентерии:
- повышение температуры до средневысоких отметок;
Если дизентерия притекает без перерывов, у больных, как правило, появляются анемия, гиповитаминоз, дисбактериоз, длящийся годами, раздражительность, головные боли, нарушение сна.
Лечение дизентерии у взрослых должно проводиться в комплексе, в зависимости от сопутствующих заболеваний. При рецидивах лекарства назначаются те же, что и при обычной дизентерии, плюс строгая диета, пищеварительные ферменты, эубиотики, вяжущие. Антибиотики приписываются с большой осторожностью, так как у бактерий к ним развивается привыкание. Спиртные напитки, естественно, из рациона исключаются. Чаще именно хронические больные являются бактерионосителями.
Диагностика
Печально, но факт: к врачу обращаются только при возникновении острой дизентерии в тяжелой и среднетяжелой формах. При легкой форме большинство граждан пытаются справиться с неприятными симптомами самостоятельно, что ведет к переходу заболевания в хроническую форму. На приеме врач обязан:
- тщательно обследовать больного, поинтересоваться симптомами, уточнить, как, по предположению пациента, могло возникнуть заболевание (заражение после контакта с дизентерийными больным или другие причины).
- произвести контактный осмотр путем обследования области живота.
- измерить давление (оно, как правило, пониженное, а пульс учащенный);
- осмотреть слизистые ротовой полости (язык сухой с белым налетом является косвенным признаком заболевания).
На основе этих данных составляется история болезни. Дизентерия уверенно диагностируется только по результатам лабораторных анализов. Больному назначают сдать кал на бакпосев. Также берут для исследования рвотные массы и мазок из прямой кишки. Колонии бактерий диагностируются на 4-е сутки. Если принципиально важно установить тип шигелл, проводят агглютинацию с сыворотками, отличающимися для каждого рода бактерий. Также выполняют копрологические тесты кала (под микроскопом), помогающие определить, есть или нет воспаление в кишечнике.
Для скорейшей диагностики выполняют следующие анализы:
- иммунофлюоресцентный (намного точнее бактериологического, но и намного дороже);
- иммуноферментный (определяет антигены шигелл в крови);
- ПЦР (полимеразная цепная реакция, выявляющая ДНК бактерий в любом образце больного – это кровь, моча, кал);
- реакция на угольную агломерацию:
Кроме того, выполняется инструментально ректороманоскопия, особенно в тех случаях, когда дизентерия протекает без характерных симптомов.
Осложнения дизентерии
Заболевание шигеллез опасно осложнениями, возникающими в процессе лечения и после него. По локализации их делят на кишечные и внекишечные.
К кишечным относятся:
- дисбактериоз (нарушается нормальная микрофлора кишечника);
- периколит (воспаление брюшины и всей толстой кишки; иногда он сочетается с перитонитом;
- дисфункция постдизентерийная (характеризуется дискомфортом в органах ЖКТ после выздоровления);
- выпадание прямой кишки (имеет место при частых позывах к дефекации)
К внекишечным осложнениям относятся:
- обезвоживание или шок гиповолемический (падает артериальное и венозное давление, нарушаются функции органов);
- шок инфекционно-токсический (осложнение смертельно);
- бактериемия (шигеллы попадают в кровь и растекаются по организму);
- другие инфекционные болезни;
- слабость, истощенность, угнетенность.
Профилактика
Как видим, дизентерия – это очень серьезное заболевание. Тем не менее уберечься от него несложно. Способ необыкновенно прост – чистота и еще раз чистота. Для этого всего лишь нужно:
- мыть руки перед едой и вообще почаще;
- соблюдать гигиену при приготовлении блюд;
- не купаться в сомнительных водоемах.
Сотрудники санэпидстанций обязаны осуществлять эпидконтроль на вверенных им территориях.
Работники общепита обязаны вовремя проходить профосмотры, а при первых признаках дизентерии отправляться не на работу, а к врачу.
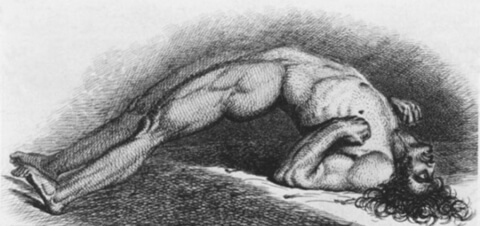
Что такое столбняк?
Столбняк это опасное инфекционное заболевание, способное поражать центральную нервную систему, вызывать судороги и приводить к смертельному исходу.
Столбняк является острым заболеванием, появляется вследствие получения заражения через раны на коже. Возбудителем выступает столбнячная палочка, которая прогрессирует в жаркую и влажную погоду. Наиболее распространено это заболевание в соответствующем климате экваториальных стран, но встречается и в европейских странах, унося ежегодно тысячи человеческих жизней.
Столбняк опасен для человека в любом возрасте и может поражать различные органы, вызывая при этом либо резкий летальный исход, либо медленное течение болезни. В этой категории отмечаются следующие особенности:
- столбняк у взрослого человека;
- столбняк новорожденного (заражение может произойти через еще не зажившую пупочную ранку);
- местная форма столбняка (поражаются мышцы или конечности вокруг раны, вызывает судороги);
- нейростолбняк;
- головной столбняк (поражает мышцы лица, шеи, глотки, приводит к летальному исходу).
Заражение спороносной палочкой столбняка может произойти через рану на коже при травмировании, через шов в послеоперационный период, вследствие получения ожогов и после инъекций или проведения аборта.
По форме течения заболевания столбняк может различаться на:
- легкую — температуры нет или она не сильно повышается, а признаки болезни проявляются лишь на 5-6 день;
- среднюю — признаки столбняка отмечаются уже в течении 3-4 дней, температура тела умеренная, появление судорог происходит периодически в течении суток;
- тяжелую — заболевание прогрессирует за 1-2 дня, судороги происходят часто, температура тела сильно повышается, потоотделение и сердцебиение усиливаются, наблюдается усложнение дыхания и глотания, мышцы в тонусе, мимика резко изменяется;
- крайне тяжелую — резкое ухудшение состояния здоровья, температура тела достигает отметки 40ºС, судороги почти не прекращаются, лицо принимает синюшный вид, появляется одышка и дыхание затрудняется вплоть до прекращения, летальный исход.
Исходя из распространенности столбняка в теле человека наблюдается несколько форм — первично острая форма, восходящая форма столбняка и нисходящая, местное развитие болезни.
Причины возникновения столбняка
Возбудитель столбняка может легко попасть на слизистые оболочки, в проколы и через другие повреждения кожи человека. Любые внутренние глубокие раны ухудшают состояние течения болезни, ведь далее заражение происходит без доступа кислорода. В природе столбнячная палочка — clostridium tetani — может обитать в почве и даже кишечнике животных и людей, однако, в таком случае она живет как сапрофит, не вызывая заболевания человека или представителей животного и растительного мира. Но стоит ей попасть в открытую рану, как из сапрофита она превращается в возбудителя болезни.
Слабый иммунитет и отсутствие своевременных гигиенических процедур, игнорирование полученных поражений, мелких и серьезных, без обработки ран антисептическими средствами может привести к серьезному заболеванию.
Что же может вызвать столбняк?
- проникающая рана, глубокие проколы острым предметом — гвоздь, заноза;
- отечность вокруг раны.
Какие повреждения и травмы могут привести к заболеванию?
- огнестрельное ранение;
- рана от острых колющих предметов;
- травмы с повреждением костей, их раздроблением;
- укусы различных животных;
- незаживающие и не обрабатываемые язвы на стопах ног.
Столбняк не может передаваться через контакт с зараженным человеком. Заболевание происходит только в том случае, если бактерия попадает во внутреннюю среду человеческого организма.
Столбнячная палочка выделяет экзотоксин, который в свою очередь состоит из фракций — тетаноспазмин (поражает ЦНС, вызывает спазм и судороги мышц) и тетаногемолизин (разрушает эритроциты). Попадая внутрь раны, бактерии начинают развиваться и размножаться, выделяя особые токсины. Как только токсин попал в организм, удалить его уже не представляется возможным. Поражение центральной нервной системы настолько сильное, что в большинстве случаев приводит к гибели человека. Если больного удается спасти, то процесс лечения может занять продолжительное время, порядка нескольких лет, вплоть до полного восстановления способностей организма.
Еще одной немаловажной особенностью заболевания столбняком являются осложнения после заражения. Ранние осложнения могут возникнуть вследствие судорог больного, это и вывихи, и переломы костей, повреждение мышц с разрывами связок. Также возможны спазмы дыхательного аппарата, приводящие к удушью. Поздние последствия перенесенного заболевания могут проявиться в течении нескольких лет, это сказывается на работе сердечной мышцы, может вызвать паралич черепного нерва и мышечную слабость.
Взрослый человек, как правило, может вылечиться от столбняка, но новорожденные дети от полученного заражения погибают в первые сутки. Перенесенное заболевание ни в коем случае не дает гарантии укрепления защитных сил организма при последующем контакте с бактерией. Повторное заражение возможно неоднократно!

Из общих симптомов, свидетельствующих о заражении, отмечается усиление головных болей, повышенная потливость, слабость организма, излишнее беспокойство и бессонница. В месте повреждения кожных покровов и попадания инфекции мышцы в тонусе, случаются непроизвольные подергивания, скованность мышечной ткани.
Инкубационной период течения болезни может составить порядка 4-14 дней, но и здесь могут быть исключения, и заболевание может дать о себе знать и в более поздний период. На длительность периода влияет — вид палочки, споры, степень повреждения и характер раны, полученная доза бактерии и возможности иммунитета, сил организма и микрофлоры вызывать заболевания. В это время бактерии столбняка вступают во взаимодействие с питательной средой организма человека, размножаются и выделяют токсины, вызывающие психоневрологические нарушения и расстройства.
Начальный период течения заболевания характеризуется появлением тупых тянущих болей в области повреждения. Жевательные мышцы подвержены судорожным сокращениям, затрудняется возможность открывать и закрывать рот.
Разгар болезни занимает в среднем 8-15 дней, в редких исключениях бывает и больше. Это зависит от того, насколько быстро больной обратился за помощью, какова площадь поражения тканей, была ли сделана противостолбнячная прививка. Этот период считается активным.
При своевременном обращении за лечебной помощью, больному сначала делают прививку против столбняка. Весь процесс выздоровления может занять не менее двух месяцев. В этот период велика вероятность развития осложнений заболевания, поэтому состояние больного должно быть на постоянном усиленном контроле врачей.
К признакам столбняка, на которые стоит обратить внимание и срочно обратиться в больницу, относятся:
Тонические и клонические судороги сменяют друг друга и вызывают у больного сильнейшие боли. Малейший скрип или другой громкий звук, толчки и даже прикосновения вызывают у больного раздражение и, как следствие, очередной приступ судорог. Вследствие сильнейших спазмов и сокращения мышц конечностей могут случаться переломы костей, поражение диафрагмы и дыхательных мышц, что вызывает асфиксию и смерть от удушья. Застойные явления из-за нарушения кровообращения могут повлиять на последующее развитие пневмонии.
От силы судорожных приступов напрямую зависит и температура тела, при частых и тяжелых судорогах она может подниматься до 42ºС. Происходит учащение пульса до 120 ударов в минуту. Тоны сердца отчетливые, громкие. При падении артериального давления прогнозы уже не могут быть утешительными. Вывод продуктов жизнедеятельности усложняется на фоне спазмов мышц промежности.
Несмотря на усугубление симптомов столбняка, человек остается в сознании и четко понимает обстановку на протяжении всего течения заболевания. Специфических изменений во внутренних органах не наблюдается.
Диагностика
Диагностировать столбняк лабораторными исследованиями не даст никакого результата. Анализ крови на токсин и титры антител не может выявить заражения из-за низкого показателя антигенного раздражителя. Изучение начинается лишь после симптомов заболевания, видимых нарушений ткани. Но и здесь сама диагностика скорее второстепенна и может лишь подтвердить уже выявленный по присущим столбняку признакам диагноз.
В некоторых случаях проводятся исследования раны бактериологическим методом:
- гистологическое исследование;
- микроскопия мазков;
- посевы проб из раны в условия, схожие с человеческим организмом.
По признакам заболевания во время клинического течения болезни диагноз ставится уже без затруднений и сомнений. Несмотря на то, что симптоматика может быть схожей с такими заболеваниями, как — бешенство, отравление стрихнином и гипофункция щитовидных желез, но тризм и страдальческая улыбка присущи исключительно столбняку.
Менингиты и менингоэнцефалиты, черепно-мозговые травмы, истерические и эпилептические припадки, обострения остеохондроза также требуют изучения при диагностике столбняка.
Лечение
Лечение столбняка проводится в условиях стационара в палате интенсивной терапии, реанимации, для постоянного наблюдения за состоянием больного. Максимально отсекаются любые возможные раздражители — яркий свет, громкие звуки, разговоры. Опытные врачи назначают комплексное лечение для контроля и исключения возникновения осложнений заболевания.
В первую очередь лечение направлено на уменьшение поступления и уничтожение столбнячного токсина. Для этого исследуются любые раны на теле, производится их вскрытие и лечение. Больной получает повышенные дозы противостолбнячной сыворотки.
Следующим шагом в лечении столбняка является уменьшение и полное исключение появления судорог у больного. для этого применяют наркотические средства, алкоголь, сернокислая магнезия, хлоралгидрат, а из новинок в области лечения — нейроплегические и курареподобные препараты.
Далее необходимо добиться улучшения состояния организма на общем фоне, нормализовать деятельность сердечной мышцы, восстановить легочную вентиляцию. Из немаловажного процесса лечения является профилактика возникновения вторичных осложнений и борьба с ними. К ним относятся — переломы костей, сепсис, пневмония.
План лечения состоит из таких пунктов:
- введение сыворотки путем обкалывания раны даже в случаях подозрения на столбняк;
- хирургическая обработка раны с удалением мертвых участков, без накладывания швов;
- прекращение приступов судорог — вводят противосудорожные и седативные средства, миорелаксанты для расслабления мускулатуры;
- подключение больного к аппарату искусственной вентиляции легких;
- регуляция функции почек и нормализация работы желудочно-кишечного тракта;
- профилактика возникновения пролежней;
- укрепление иммунитета полноценным питанием с наличием витаминов и микроэлементов, при необходимости введение осуществляется через зонд.
На фоне общего лечения добавляется курс антибиотикотерапии для исключения риска возникновения осложнений. Больной должен получать питание преимущественно в жидкой форме с достаточным количеством чистой воды для восполнения потери влаги организмом из-за повышенного потоотделения.
Лечение столбняка может занять период времени от 1 до 3 месяцев.
В первую очередь при малейших симптомах столбняка необходимо обратиться к инфекционисту за консультацией и изучением течения заболевания. При получении травм также обязательным будет наблюдение у травматолога. Зачастую может понадобиться и консультация ЛОР-врача и ревматолога.
В процессе самого лечения за больным наблюдают кардиолог, невролог и реаниматолог.
Какие осложнения требуют пристального внимания различных специалистов?
- затрудненное дыхание из-за спазма мышц и частых судорог;
- нарушение кровообращения с поражением внутренних органов — бронхит, пневмония, тромбоз, инфаркт;
- переломы костей конечностей и повреждение мышц и суставов вследствие судорожных движений;
- разрывы мышц и сухожилий;
- травма позвоночника;
- нарушения из-за повреждения нервов на отдельных участках тела.
Спазм голосовых связок, нарушение вентиляции легких и остановка сердца считаются самыми серьезными последствиями, ведь они приводят к смерти больного.
С целью профилактики возникновения столбняка в первую очередь необходимо применять меры предосторожности для предупреждения получения травм и повреждений покровов кожи. Детям обязательно проведение плановой вакцинации, а взрослым ревакцинация каждые 10 лет.
К неспецифической профилактике столбняка можно отнести:
- предупреждение травматизма в бытовых условиях и на производстве;
- устранение возможности заражения хирургических и пупочных ран;
- своевременную тщательную обработку полученных ран.
Специфическая профилактика обеспечивается путем проведения плановой вакцинации. Прививка помогает организму с выработкой необходимого антитоксина в случае заражения.
При травмах с загрязнением раны и повреждениях кожных покровов, глубоких ожогах и отморожениях, которые могут привести к заражению столбнячной инфекцией, проводится экстренная профилактика. Она включает в себя обработку ран, введение иммуноглобулина или специфической сыворотки. Комбинация препаратов зависит от наличия прививок у пациента.
Экстренная иммунопрофилактика столбняка в обязательном порядке проводится в кратчайшие сроки. Ранее перенесенное заболевание вирусом столбняка не дает шансов не заболеть повторно.
В целом прогнозы столбняка зависят от течения заболевания. Чем тяжелее заражение и быстрее разворачивается симптоматическая картина, чем короче инкубационный период, тем тяжелее будет лечение. А в случае малейшего промедления наиболее возможен летальный исход.
Легкую форму столбняка в первую очередь необходимо вовремя распознать и приступить к комплексному лечению. В таком случае отмечается благополучное излечение больного.
Меры предосторожности никогда не помешают, ведь игнорирование полученных ран и своевременной их обработки в любом случае является очагом инфекции. Если не столбняк, то другая бактерия или вирус может попасть в организм через открытую рану и не принесет ничего хорошего.
Наши дети часто падают и как минимум сдирают кожу на коленях и локтях. Порой это простые ссадины, а чаще кровоточащие царапины. Именно для защиты наших детей в это чудное время и впоследствии на протяжении всей жизни, важно приучить их вовремя обрабатывать ранки и ссадины. Проводить беседы и в игровой форме показывать, как вредоносные бактерии попадают в организм через кровь.
Со взрослыми людьми, которых с детства не приучили следить за своим здоровьем, также необходимо проводить информационные беседы и предупреждать о возможных последствиях.
Столбняк – это острая инфекционная болезнь, вызываемая спорообразующим анаэробом Clostridium tetani (C.tetani), который вырабатывает один из самых сильных токсинов – тетаноспазмин, и при попадании в организм человека через рану или порез поражает центральную нервную систему, вызывая судороги. Для человека смертельная доза токсина составляет всего – 2,5 нанограмм на килограмм веса.
Столбнячная палочка очень устойчива к различным внешним воздействиям, переносит кипячение, устойчива к фенолу и другим химическим агентам. Она десятки лет может сохраняться в почве и на различных заражённых испражнениями предметах. Её можно обнаружить в домашней пыли, земле, солёной и пресной воде, фекалиях многих видов животных.
После того как споры столбняка попали в поврежденные ткани они начинают размножаться и вырабатывать токсин, который проникает в отростки нервных клеток и попадает в центральную нервную систему. Токсин оказывает разрушительное действие на клетки крови (эритроциты), поражает нервную, сердечно-сосудистую и дыхательную системы.
Как можно заразиться столбняком
Столбнячная палочка может попасть в организм человека через рану – царапины, ранки и порезы. Считается, что столбняком можно заразиться, поранившись ржавым гвоздем. Столбнячные споры размножаются в почве, особенно загрязненной фекалиями человека и животных. В пищеварительном тракте многих видов травоядных животных (особенно у лошади и мелкого рогатого скота) можно обнаружить возбудителя столбняка, с их испражнениями столбнячная палочка попадает в почву. Если гвоздь лежал в такой почве (а ржавчина говорит о том, что гвоздь старый и пролежал долгое время) и человек наступил на него, то высока вероятность заражения столбняком, так как споры столбнячной палочки находятся и размножаются долгое время в почве. Но сама ржавчина столбняк не вызывает. От человека к человеку столбняк не передается. Пик заболеваемости обычно приходится на весенне-осенний период (май-октябрь). Основными группами риска считаются дети и лица, работающие на дачных и садовых участках.
Основной механизм и путь передачи возбудителя столбняка контактный – через поврежденные кожные покровы и слизистые оболочки (раны, проколы, занозы, ожоги, обморожения, травмы глаза, укусы диких и домашних животных). Так как возбудитель столбняка – это спорообразующий анаэроб, то для прорастания и размножения спор необходимо снижение уровня кислорода (то есть рана должна быть глубокой и без доступа воздуха или поверхностной, но загрязненной землей с бактериями из семейства клостридий и не обработанная).
В редких случаях столбняк может попасть новорожденному через пуповину при самостоятельных родах без медицинской помощи (пупочный столбняк).
Симптомы столбняка
Инкубационный период составляет в среднем 6-14 дней. Заболевание развивается по классической схеме: тянущие боли по ходу поврежденной части тела, спазмы жевательных мышц (тризм - то есть сведение челюстей в результате спазма, когда больной с трудом открывает рот), последовательное развитие спазма мимической мускулатуры с появлением фиксированной страдальческой улыбки с поднятыми бровями. В дальнейшем развиваются нарушения глотания, такие люди не могут есть даже жидкую пищу. Появляется постоянное напряжение и сокращение мышц затылка, груди, плеч, спины, бедер, что вызывает выгибание позвоночника.
Наблюдается повышение температуры, потливость, тахикардия, нарушение мочеиспускания (задержки мочи) и дефекации (запор) при сохранении сознания. Кроме того, внезапно появляются приступы судорог, которые захватывают дыхательные мышцы, диафрагму и могут привести к летальному исходу. В состоянии общих болезненных тонических спазмов такие люди не в состоянии говорить или плакать. Летальность при этой форме столбняка составляет до 50% в основном от асфиксии (нехватки кислорода).
Пупочный столбняк - наиболее тяжелая форма, которая имеет короткий инкубационный период (1-3 суток). Симптомами являются: постоянный крик ребенка, полный отказ от груди, судороги тела с запрокидыванием головы и поджатием рук и ног (поза лягушонка). Летальность очень высокая - 80-90%.
Диагноз устанавливается на основании клинических признаков болезни. Лабораторная диагностика столбняка имеет второстепенное значение.
Лечение столбняка
При подозрении на столбняк дети и взрослые подлежат немедленной госпитализации в отделение интенсивной терапии (реанимации) в связи с возможностью нарушения жизненно важных функций организма или в хирургические отделения. Пациенты должны быть размещены в отдельных палатах, максимально изолированных от внешних раздражителей, способных спровоцировать судороги (звуковые, зрительные, тактильные).
Основная цель лечения при столбняке – введение противостолбнячной сыворотки (противостолбнячного иммуноглобулина), столбнячного анатоксина, нейтрализация циркулирующего в крови токсина и проведение поддерживающей терапии. Для купирования судорог назначаются нейролептики, противосудорожные, миорелаксанты – лекарственные средства, снижающие тонус скелетной мускулатуры.
Лечение детей в стационаре при неосложненном течении в среднем составляет 14 дней, при осложненном течении – 1 месяц. Диспансерное наблюдение за переболевшим столбняком осуществляют в течение 2 лет. При этом наблюдение у невропатолога и клинические осмотры проводят в первые 2 месяца – 1 раз в месяц, далее – 1 раз в 3 месяца. По показаниям проводят консультации кардиолога и других специалистов.
Профилактика столбняка
Для предупреждения возникновения заболевания столбняком проводят неспецифическую и специфическую профилактику.
Неспецифическая профилактика направлена на предупреждение травматизма и исключение возможности заражения ран, тщательную хирургическую обработку раневой поверхности. Для этого при любых травмах с нарушением целостности кожных покровов и слизистых оболочек - при укусах змей и животных, при глубоких ранах, порезах предметами, которые контактировали с землей (ржавые гвозди, битое стекло и т.п.) необходимо обратиться в травмпункт. Мертвые ткани, грязь содействуют росту столбнячной палочки, поэтому своевременная хирургическая обработка раны (особенно глубоких проколов, укусов) имеет важное значение.
Статьи по теме
Специфическая профилактика (иммунопрофилактика) проводится в виде плановой иммунизации детей и взрослых в соответствии с национальным календарем профилактических прививок и экстренной иммунопрофилактики по поводу травм.
Экстренную профилактику столбняка проводят до 20 дня с момента получения травмы:
- противостолбнячным человеческим иммуноглобулином (ПСЧИ), а при его отсутствии – противостолбнячной сывороткой (ПСС) – пассивная иммунизация;
- или одновременным введением в разные участки тела противостолбнячного человеческого иммуноглобулина (а при его отсутствии - ПСС) и столбнячного анатоксина (АС) – активно-пассивная иммунизация;
- или столбнячным анатоксином (или дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигенов - АДС-м) для стимуляции иммунитета у ранее привитых людей – экстренная ревакцинация.
Самой лучшей профилактикой столбняка является своевременная вакцинация и предупреждение попадания инфекции в кровоток, поэтому сразу же необходимо обработать рану подручными дезинфицирующими средствами (перекисью водорода, физраствором (натрия хлорид), мирамистином, хлоргикседином, банеоцином), предварительно удалив грязь и инородные предметы и обратиться в травмпункт.
Читайте также:


