Еллинский н о холере
Холера – острая антропонозная карантинная инфекция с фекально-оральным механизмом передачи возбудителя, возникающая в результате бурного размножения в просвете тонкой кишки холерного вибриона, характеризующаяся развитием массивной диареи с быстрой потерей внеклеточной жидкости и электролитов, возникновением в тяжелых случаях гиповолемического шока и ОПН.
Этиология: Vibrio cholerae – Гр- палочка, 2 биотипа – классический Vibrio cholerae classica и Эль-Тор Vibrio cholerae El Tor.
Эпидемиология: источник – больные любой клинической формой и бактерионосители, выделяющие возбудителя с испражнениями, механизм передачи – фекально-оральный (через загрязненную воду, пищу).
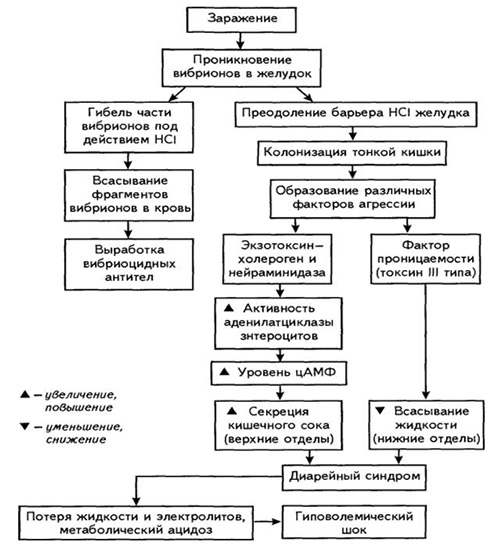
Патогенез: преодоление вибрионами кислотного желудочного барьера --> попадание в тонкую кишку --> интенсивное размножение с выделением нейраминидазы и экзотоксина (холерогена), состоящего из двух компонентов - А и В --> связывание компонента В со специфическим рецептором энтероцитов – ганглиозидом, модифицированным под действием нейраминидазы для обеспечения проникновения в энтероцит компонента А, активирующего аденилатциклазу --> увеличение внутриклеточного цАМФ --> нарушение работы ионных насосов --> секреция в просвет кишки огромного количества изотонической жидкости, которую не успевает всасывать толстая кишка (до 1 л/ч) --> профузная диарея, внутриклеточная дегидратация, гиповолемический шок и ОПН
а) по степени дегидратации: I степень – потеря жидкости 1-3% массы тела, II степень – потеря жидкости 4-6% массы тела, III степень – потеря жидкости 7-9% массы тела, IV степень – потеря жидкости 10% и более
б) по клинической картине: стертая форма; классический вариант; геморрагическая форма; молниеносная форма; вибриононосительство
Клинические проявления холеры:
- инкубационный период в среднем 1-2 дня (от нескольких часов до 6 сут)
- может протекать в стертой форме или с развитием обезвоживания легкой (потеря жидкости 1-3% массы тела), средней (потеря жидкости 4-6% массы тела), тяжелой (потеря жидкости 7-9% массы тела) и очень тяжелой (потеря жидкости свыше 9% массы тела) степени
- боли в животе отсутствуют или незначительные, тенезмов нет
- через некоторое время присоединяется рвота без тошноты и какого-либо напряжения вначале разжиженным желудочным содержимым, а затем рвотными массами такого же характера, как испражнения
- температура тела нормальная или субфебрильная, общие симптомы интоксикации отсутствуют
- тяжесть течения болезни соответствует степени обезвоживания:
1) легкая степень – дефекация не чаще 3-5 раз/сут, рвота не характерна, незначительные ощущения слабости, жажды, сухости во рту, длительность болезни 1-2 дня
4) очень тяжелая степень (алгидная) – массивные беспрерывные обильные дефекации и рвота, состояние алгида в течение первых 12 ч (падение температуры тела до 34-35,5°С, крайняя обезвоженность, одышка, анурия и др. проявления гиповолемического шока) характерны :
- больные в прострации, сопоре или коме
- дыхание от поверхностного тахипноэ до патологического типа Чейна-Стокса, Биота, афония
- живот втянут, при пальпации определяется судорожное сокращение прямых мышц живота; судороги болезненно усиливаются даже при легкой пальпации живота, что вызывает беспокойство больных
- выраженная гемоконцентрация – лейкоцитоз (до 20*10 9 /л), относительная плотность плазмы крови 1,035-1,050, гематокрит 0,65-0,7, гипокалиемия, гипонатриемия, гипохлоремия, декомпенсированный метаболический ацидоз
Клинические особенность холеры Эль-Тор:
1) часто протекает в стертой форме или с обезвоживанием легкой степени, возможно длительное вибриононосительство
2) характерна большая устойчивость возбудителя во внешней среде по сравнению с классическим вариантом холерного вибриона
1) эпидемиологический анамнез (пребывание больного в неблагополучной по холере местности, употребление некипяченой воды из открытых водоемов, купание в необследованных санитарной службой местах, групповой характер заболевания и др), характерная клиническая картина (острое начало с расстройством стула без болей в животе, общих явлений интоксикации, характерным видом стула и рвотных масс, прогрессирующим обезвоживанием), общеклинические исследования: ОАК (различной степени выраженности признаки гемоконцентрации), ОАМ (признаки ОПН), БАК (гипокалиемия, гипохлоремия, гипонатриемия и др.)
2) бактериоскопическое исследование и посев испражнений и рвотных масс больных, зараженной пищи и воды на пептонную воду (материал должен быть доставлен не позднее 3 ч после забора, положительный ответ можно получить уже в течение первых сут)
3) экспресс-диагностика: люминесцентно-серологический метод (обнаружение холерных вибрионов в люминесцентном микроскопе с использованием иммунофлуоресцирующих сывороток), метод иммобилизации вибрионов (при темнопольной микроскопии материала выявляют подвижность вибрионов, которая прекращается через 2-3 мин после добавления специфической холерной О-сыворотки)
4) серологические методы: РА, РИФ, РНГА и др. в парных сыворотках, определение вибриоцидных АТ, взятых с интервалом 7-10 дней – используется чаще для ретроспективной диагностики
Врачебная тактика в очаге холеры:
1) госпитализация всех лиц с подозрением на заболевание холерой, оповещение главного врача ЛПУ, ЦГиЭ, станции скорой помощи о возможной вспышке заболевания
2) после госпитализации больного – заключительная дезинфекция, выявление и провизорная госпитализация контактных лиц, их обследование и химиопрофилактика (доксициклин 0,2 г/сут в течение 4 дней)
2) проведение комплекса ограничительных мероприятий (ограничение въезда и 5-и дневная обсервация выезжающих с медицинским наблюдением и бактериологическим обследованием)
4) мероприятия по контролю за водоисточниками, предприятиями общественного питания, обеззараживание воды и т.д.
Лечебные мероприятия при холере:
1. Все больные с установленным диагнозом или лица с подозрением на холеру подлежат экстренной госпитализации в инфекционные стационары.
3. Этиотропная терапия: тетрациклин по 0,5 г 4 раза/сут внутрь 3 дня, доксициклин 0,3 г однократно, ко-тримоксазол (160 мг триметоприма + 800 мг сульфаметоксазола) 2 раза/сут 3 дня, фуразолидон по 100 мг 4 раза/сут 3 дня, при резистентности к данным АБ – эритромицин, левомицетин.
Критерии выписки: клиническое выздоровление и 3 отрицательных результата бактериологических исследований испражнений, 1 отрицательного результата исследования желчи. У работников пищевой промышленности, водоснабжения, детских и лечебно-профилактических учреждений испражнения исследуют пятикратно (на протяжении 5 дней) и желчь однократно.
Не нашли то, что искали? Воспользуйтесь поиском:

Общие сведения
Холера — острое антропонозное инфекционное заболевание, вызванное заражением вибрионом Vibrio cholerae и последующим его размножением в просвете тонкого кишечника с развитием диареи/рвоты и выраженного обезвоживания вследствие резкого нарушения водно-электролитного баланса (потери внеклеточной жидкости и солей), часто сопровождающееся гиповолемическим (дегидратационным) шоком. В настоящее время распространена преимущественно холера, возбудителем которой является вибрион Эль-Тор, протекающая часто в стертых форм и возможностью длительного вибрион носительства. В странах, эндемичных по холере болеют преимущественно дети 1-5 лет. В регионах в других, ранее свободных от холеры регионах заболеваемость среди взрослых и детей не отличается.
Несмотря на отсутствие в настоящее время пандемий холеры, которые были характерны для периода (1817-1926 гг.) на протяжении которого было зарегистрировано шесть опустошительных пандемий холеры, это заболевание продолжает оставаться угрозой для человеческой популяции до настоящего времени.
Это во многом обусловлено существенными изменениями патогенных свойств возбудителя холеры, который зачастую оказывается слабо и даже авирулентным, вызывая заболевание в крайне легкой (атипичной) форме или приводит к транзиторному носительству. Актуальность проблемы вызвана и тем, что значительная группа вибрионов, считавшихся ранее не холерными, приобрели способность вырабатывать высоко вирулентный токсин и вызывать заболевания, клинически не отличимые от холеры (так называемые вибрионы-хамелеоны). При этом, такие вибрионы имеют значительный эпидемический потенциал, сопровождаются тяжелым течением и высокой смертностью (до 5%). К тому же ситуация осложняется отсутствием эффективных профилактических средств против вибрионов-хамелеонов, что способствует их быстрому распространению.
Патогенез
Входными воротами возбудителя является пищеварительный тракт, в который холерные вибрионы попадают с инфицированной пищей/водой, где частично погибают. Вибрионы, преодолевшие желудочный барьер попадают в тонкий кишечник, щелочная среда которого способствует их размножению и быстрой колонизации его на слизистой оболочке и в ее просвете. Вибрионы проникают к мембранам энтероцитов, где и происходит их адгезия, после чего вибрионы утрачивают подвижность и в процессе размножения формируют своеобразные колонии в форме бляшек. Возникновение холерного синдрома обусловлено выделением вибрионами токсических веществ: экзотоксина холерогена и нейраминидазы, которая усиливает действие холерогена. Этот токсин, проникая в структуру клеток, нарушает их метаболизм, активирует синтез вазоактивного интестинального пептида и ферментов гуанидинциклаза и аденилциклаза.
Как следствие возрастает синтез цАМФ (циклического аденозинмонофосфата) и (цГМФ гуанидинмонофосфата), что и повышает интенсивность процесса секреции в кишечнике, вызывающего активизацию выделения в просвет кишечника изотонической жидкости при одновременной блокаде натриевого насоса с нарушением обратного всасывания жидкости. Возникает диарея, а несколько позже присоединяется рвота. Потеря изотонической жидкости, содержащей ионы хлора, натрия, калия составляет 15-20 л и более, что не характерно при кишечных инфекциях другой этиологии.
Соответственно эти явления обуславливают быстро развивающуюся изотоническую дегидратацию, сгущение крови, гипогидремию, гипергиротеинемию, дисбаланс электролитов, что нарушает кровоснабжение тканей и приводит к ацидозу, гипоксии и экстраренальной азотемии. На фоне таких нарушений больной может погибнуть из-за развившихся гиповолемического шока, тромбогеморрагического синдрома, нарушений мочеиспускания вплоть до анурии или холерной комы. Схематически этапы патогенеза холеры представлены на схеме ниже.
Классификация
В основу классификации положено несколько признаков.
По выраженности клинической симптоматики различают: типичную, атипичную, стертую, субклиническую и транзиторное носительство холерных вибрионов.
- гиповолемическая экзотоксическая форма;
- нормоволемическая эндотоксическая форма;
- экзоэндотоксическая смешанная форма;
- нормоволемическая атоксическая форма;
- субклиническая форма.
По тяжести течения выделяют легкую, среднетяжелую и тяжелую формы.
Причины холеры и факторы, способствующие заболеванию
Большинство людей знает какие бактерии являются возбудителями холеры. Это холерный вибрион. В доступной прессе можно встретить информацию об выделении возбудителя холеры в пробах воды, отбираемых в рамках гигиенического мониторинга состояния воды открытых водоемов и запрете на купание и ловле рыбы в них.
Вибрионы обладают общим для всех вибрионов холеры термолабильным жгутиковым Н-антигеном и липополисахаридным термостабильным О1-соматическим антигеном клеточной стенки, содержащим группоспецифический и типоспецифические антигены В и С. Таким образом, возбудителями холеры являются вибрионы холеры (vibrio cholerae) серогруппы О1 (биовары cholerae и eltor) и серогруппы О139. В зависимости от характеристики типоспецифических антигенов у серогруппы О1 различают 3 серологических типа: Ogawa, Inaba и Hikojima. Все условно патогенные и непатогенные V. cholera называют НАГ-вибрионы (неагглютинирующиеся вибрионы).
Однако, современными исследованиями доказана (при наличии благоприятных условий) возможность трансформации холерных в НАГ-вибрионы и обратно, а также их способность вызывать заболевание.
Холерные вибрионы образуют несколько видов токсинов, определяющих их патогенные свойства: энтеротоксин, эндотоксины Inaba и Ogawa, цитотоксин, мембранотоксин, вибриоцины; метаболитов (путресцин, кадаверин), активизирующих кишечную секрецию и ферментов – амилазу, муциназу, протеазу, нейраминидазу, обеспечивающие подвижность вибрионов и способствующих разжижению слизи.
Холерные вибрионы относительно устойчивы (особенно биовар Эль-Toр) к факторам внешней среды: сохраняют жизнеспособность в воде, сточных канализационных водах, почве, морской воде, в пляжном песке, на продуктах на протяжении 1-4 месяцев. При этом, при определенных условиях вибрионы могут размножаться в водоемах, иле. Малоустойчивы к высушиванию и прямому солнечному свету. При нагревании погибают при температуре 80 С в течение 5 минут, чувствительны к дезинфицирующим средствам и особенно к кислотам.
Источник инфекции — больной с манифестной/субклинической формами, выделяющий холерные вибрионы во внешнюю среду с испражнениями. Интенсивность выделения холерного вибриона зависит от формы и тяжести течения заболевания: особую опасность представляют пациенты с тяжелой формой холеры с многократной диареей и рвотой при которой необеззараженные испражнения попадают в водоемы и в дальнейшем в систему питьевого водозабора или водоемы, используемые для отдыха, или загрязняют продукты питания.
Больные со стертыми/субклиническими формами несмотря на то, что они выделяют меньшее количество вибрионов, однако, в силу своей активности этот контингент играет значимую роль и являются опасными в отношении распространения инфекции. Носители-реконвалесценты, продолжающие выделять вибрионы, здоровые (транзиторные) носители периодически (выделяющие возбудителя болезни) и пациенты со стертыми/субклиническими формами составляют основную эпидемически значимую группу людей, поскольку они в большинстве случаев не идентифицируются, редко обращаются за медицинской помощью и при тесном контакте с другими людьми представляют в отношении их инфицирования существенную опасность. Согласно данным ВОЗ инфицирующей дозой для холеры является 100 млрд вибрионов.
Холера, как и другие острые кишечные инфекционные болезни имеет фекально-оральный механизм распространения. Основные пути передачи, через которые реализуется механизм распространения холерного вибриона — водный, алиментарный и контактно-бытовой. Соотношение различных видов путей передачи холерных вибрионов приведено в таблице ниже (В.П. Малый).
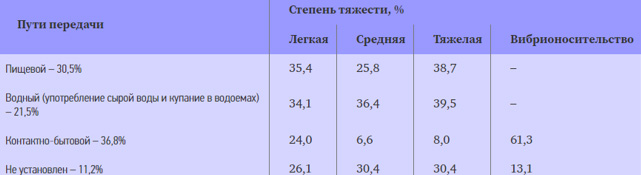
Водный путь инфицирования. Возникновение большинства эпидемий связано с водным фактором инфицирования, происходящее при употреблении зараженной вибрионами воды из открытых водоемов, при повреждении сетей водопровода и при заглатывании инфицированной воды во время купания и использовании для хозяйственных целей/приготовления пищи (мытье продуктов — овощей, фруктов, зелени). Основные причины попадания вибрионов в водоемы — неэффективная очистка/обеззараживание сточных и канализационных вод. Водоемы могут также служить временным резервуаром возбудителя, долго сохраняясь в иле водоемов и слизи канализационных систем, а также в организме рыб, ракообразных, лягушек и моллюсков. В таких случаях источником заболевания могут быть и плохо проваренные рыба и морепродукты. Одной из форм сохранения холерного вибриона в естественных биотопах (в водоемах) является трансформация патогенных вибрионов в L-формы, которая происходит при температуре воды
Похожие темы научных работ по истории и археологии , автор научной работы — Е. Л. Коноплёва, В. М. Остапенко, С. В. Нагорная
СОЦИАЛЬНО-ПРОСВЕТИТЕЛЬСКАЯ ДЕЯТЕЛЬНОСТЬ СМОЛЕНСКОГО НАУЧНОГО ОБЩЕСТВА ВРАЧЕЙ НА ПРИМЕРЕ ЛИКВИДАЦИИ ЭПИДЕМИИ ХОЛЕРЫ В 1892 ГОДУ
Е. Л. Коноплёва, В. М. Остапенко, С. В. Нагорная
Смоленская государственная медицинская академия
В 1892 г. в Смоленске и Смоленской губернии, как и во многих других регионах России, разразилась тяжёлая эпидемия холеры. Из-за вопиющей антисанитарии мест проживания, паники, малочисленности врачей и больниц, отсутствия сани-
Это трагическое время можно считать переломным в деятельности научного Общества смоленских врачей, так как, столкнувшись с серьёзной эпидемией на фоне крайней слабости городского и земского здравоохранения, Общество, существовавшее с 1886 г., впервые проявило себя как общественно-активная организация, способная на социальную инициативу, эффективное взаимодействие с другими властными и общественными структурами.
была выдвинута проблема общего оздоровления города и обеспечения бедного населения медицинской помощью. В санитарном отношении Общество должно было сосредоточить свои усилия на проведении в жизнь требований общественной и частной гигиены. Д. Н. Жбанков доказывал: «Отдельные врачи и врачебные общества преследуют преимущественно лечение, сообразно чему и публика требует только прописывания рецептов. Это ненормально и должно быть изменено в том смысле, чтобы врачи оказывали культурное и воспитательное влияние на своих пациентов, и на все учреждения, так или иначе соприкасающиеся со здоровьем населения. (. ) Распространение популярных брошюр и особенно народные чтения, публичные лекции, демонстрации, есть, по моему мнению, единственно верный путь, которым можно заполнить пропасть, отделяющую публику от специалистов. При этом достигается и побочная цель - борьба со всевозможными суевериями, знахарством и шарлатанством; не судебные преследования и наказания могут уничтожить этих врагов знания и человечества, а только один свет, широко разливаемый во все тёмные закоулки. Будь наша публика наперёд подготовлена и обеспечена хорошей врачебной помощью, ведь мы не пережили бы в настоящую холеру печальных историй в Астрахани, Саратове и пр., и несчастному Молчанову и другим товарищам не
По инициативе врачей состоялось несколько совместных заседаний Общества, местного врачебного отделения и санитарно-исполнительной комиссии, в ходе которых была выработана чёткая программа действий в ситуации эпидемии. Общество обратилось за содействием также к городской и губернской земской Управам, смоленскому Благотворительному Обществу и Местному Управлению РОКК, провизорам местных аптек. Общими усилиями были проведены в жизнь следующие мероприятия: устройство временной бесплатной амбулатории для приходящих больных (за первый же месяц её посетило более 1000 человек); устройство временных врачебных пунктов на окраинах города со снабжением каждого пункта антихолерной аптечкой; экспертиза всех источников водоснабжения, бань, боен, обжорного ряда и мест свалок нечистот; организация ночных дежурств врачей при аптеках; устройство санитарного надзора на рынках за качеством реализуемой продукции, особенно овощами и фруктами; разделение города на санитарные участки с заведыванием врачами-добровольцами и санитарными попечителями из числа городских обывателей; открытие бесплатных чайных для народа; использование шатров Красного Креста в дополнение к летним баракам губернской больницы для размещения холерных больных; регис-
издания этой лекции были перечислены в пользу голодающих. Доктор Чернышёв предложил совместно со смоленским кружком любителей музыки организовать вечер, первое отделение которого бы заняло чтение публичной лекции о народной гигиене, а второе носило литературно-музыкальный характер.
Все названные меры позволили локализовать эпидемию и в конечном счёте справиться
с ней. Можно утверждать, что в 1892 году произошло окончательное становление научного Общества врачей как социально востребованной и активной общественной организации, были выработаны основные принципы и определены формы санитарно-профилактической работы, что не могло не привлечь сочувствия органов местного самоуправления и населения к его деятельности.
1. ГАСО Ф. 65 Оп. 1 Д. 1598 Отношение смоленского городского врача о доставлении сведений о санитарной части
2. ГАСО Ф. 670 Оп. 1 (18563) Д. 17 Журналы заседаний Комитета общественного здравия
3. ГАСО Ф. 754 Оп. 1 (1842) Д. 184 По предложению начальника губернии о доставлении сведений по медицинской части
4. Киреев И. Е. К истории возникновения и деятельности Общества смоленских врачей // Из истории медицины, Т. 6, 1964. - С. 182 - 185
6. Протоколы заседаний Общества смоленских врачей. 1890-1894 г.г.
I
Холера (греч. cholera, от cholē желчь + rheō течь, истекать)
острая инфекционная болезнь, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма; относится к карантинным инфекциям.
Холера периодически распространялась на многие страны мира и целые континенты, уносила миллионы человеческих жизней; последняя, седьмая, пандемия болезни началась в 1961 г. Эпидемическая ситуация по холере в мире остается напряженной, ежегодно заболевает до нескольких тысяч человек. В странах Южной и Юго-Восточной Азии и в ряде стран Африки (на африканском континенте регистрируется более половины случаев заболеваний) существуют эндемические очаги холеры и периодически возникают эпидемии.
Этиология. Возбудитель — холерный вибрион Vibrio cholerae — имеет вид запятой, очень подвижен, хорошо растет на питательных средах со щелочной реакцией. Имеет два биовара: классический и Эль-Тор. Повсеместно преобладает вибрион Эль-Тор. Холерные вибрионы хорошо переносят низкие температуры, могут перезимовывать в замерзших водоемах, длительно сохраняться в прибрежных водах морей. Кипячение убивает вибрионы мгновенно. Они чувствительны к высушиванию, действию солнечного света, дезинфицирующих веществ. В воде поверхностных водоемов, или в теплое время года возможно даже размножение холерных вибрионов, чему способствует загрязнение воды отходами со щелочной реакцией, особенно банно-прачечными стоками.
Классический холерный вибрион и вибрион Эль-Тор принадлежат к так называемой Ol (имеющих соматический антиген Ol) серологической группе вибрионов. Из окружающей среды и от больных с диареей различного характера течения выделяют вибрионы, не агглютинирующиеся Ol-сыворотками, но обладающие общими с холерными вибрионами Н-антигенами, их называют неагглютинирующимися вибрионами (холероподобными), или НАГ-вибрионами. В течение болезни зачастую обнаружение в фекалиях типичного холерного вибриона сменяется выделением НАГ-вибрионов. Нередко при исследовании нескольких колоний из посева фекалий больного холерой одновременно обнаруживают агглютинирующиеся О-холерной сывороткой и неагглютинирующиеся вибрионы. Перед вспышками холеры и при их угасании часто в окружающей среде (например, из воды открытых водоемов) из фекалий здоровых людей выделяют НАГ-вибрионы.
Эпидемиология. Источником возбудителя инфекции является только человек — больной или носитель холерных вибрионов. При холере Эль-Тор гораздо чаще, чем при классической холере, встречаются стертые формы болезни и вибриононосительство (см. Носительство возбудителей заразных болезней), что приводит к более широкому распространению возбудителей среди населения. Холера передается только фекально-оральным механизмом передачи возбудителя. Основной путь передачи водный — при употреблении загрязненной воды для питья, мытья посуды, овощей, фруктов, при купании и т.п., а также через загрязненную пищу и при бытовых контактах. Восприимчивость к заболеванию высокая. В эндемичных очагах заболевают преимущественно в семьях с низким жизненным уровнем. Широкому распространению холеры способствует расширение контактов между жителями различных местностей, стран и регионов.
Патогенез и патологическая анатомия. Холерные вибрионы, попавшие в организм человека с водой или пищей, размножаются в тонкой кишке, выделяя экзотоксин, который вызывает поражение в первую очередь энтероцитов. При этом происходят значительная секреция воды и электролитов (натрия, калия, хлора, бикарбонатов) в просвет кишечника, потеря их с испражнениями и рвотными массами, что ведет к изотоническому обезвоживанию (см. Обезвоживание организма). При прогрессировании обезвоживания у больных развиваются сгущение крови, метаболический ацидоз, Гипоксия, Тромбогеморрагический синдром и острая Почечная недостаточность.
В слизистой оболочке желудочно-кишечного тракта отмечается катаральное воспаление, при этом функциональная способность эпителия сохраняется.
Иммунитет. После перенесенной болезни остается относительно стойкий иммунитет к данному серологическому типу возбудителя.
Клиническая картина. Инкубационный период — от 1 до 5 дней, чаще 1—2 дня. Болезнь обычно начинается остро, в ряде случаев могут быть продромальные явления в виде недомогания, слабости, иногда повышения температуры до 37—38°. Первым клинически выраженным признаком Х. является понос. Испражнения быстро становятся водянистыми, мутновато-белыми, напоминают рисовый отвар, без калового запаха. Рвота обычно появляется внезапно вслед за поносом без предшествующей тошноты, по виду рвотные массы также похожи на рисовый отвар. У большинства больных понос и рвота не сопровождаются болью в животе. Они ощущают нарастающую слабость, сухость во рту, боли и судорожные подергивания в мышцах, особенно икроножных.
Тяжесть течения болезни определяется степенью обезвоживания организма. У больных с обезвоживанием I степени потеря жидкости не превышает 3% массы тела; испражнения часто остаются кашицеобразными, рвоты может не быть, признаки обезвоживания и нарушения гемодинамики отсутствуют или слабо выражены.
При обезвоживании II степени потеря жидкости составляет 4—6% массы тела; появляются понос с водянистыми испражнениями и рвота. Кожа и слизистые оболочки сухие, голос ослаблен, часто снижен тургор кожи на кистях рук; отмечаются тахикардия, умеренная артериальная гипотензия, олигурия.
При обезвоживании III степени потеря жидкости составляет 7—9% массы тела, понос и рвота многократные. Наблюдаются жажда, судороги, адинамия, охриплость голоса, черты лица заострены, глаза запавшие, тургор кожи снижен преимущественно на конечностях, температура тела понижена; отмечаются тахикардия, выраженная артериальная гипотензия, олигурия или анурия.
При обезвоживании IV степени потеря жидкости максимальная — 10% и более массы тела (декомпенсироваиное обезвоживание). У некоторых больных с беспрерывной дефекацией и обильной рвотой такое состояние может развиться уже в первые 2—3 ч, у большинства больных — в течение 10—12 ч после начала болезни. Наблюдается афония, тургор кожи резко снижен, она холодная, липкая на ощупь, синюшная; характерны тонические судороги, снижение темпера туры тела до 35—34° (отсюда прежнее название болезни — алгид — холодный); развиваются шок (см. Инфекционно-токсический шок), анурия.
Диагноз основывается на клинической картине и данных эпидемиологического анамнеза (пребывание в течение предшествовавших болезни 5 сут. в местностях, не благополучных по холере; контакт с больными; употребление необеззараженной воды). Окончательный диагноз устанавливают на основании исследования фекалий или рвотных масс больного и обнаружения возбудителя. С этой целью свежевыделенные фекалии или рвотные массы в количестве 1—2 мл помещают в пробирку с 1% пептонной водой. Если лаборатория находится далеко, фекалии или рвотные массы в стерильной банке с притертой пробкой, помещенной в бикс, а затем в плотно закрывающийся опломбированный ящик, отправляют со специальным нарочным. Серологические исследования имеют вспомогательное значение. В крови выявляются лейкоцитоз, нейтрофилез, повышение плотности плазмы и гематокрита, гипокалиемия, гипонатриемия, гипохлоремия, метаболический ацидоз и др.
Дифференциальный диагноз проводят с пищевыми токсикоинфекциями (см. Токсикоинфекции пищевые) и другими острыми кишечными инфекциями, реже с отравлениями ядовитыми грибами (см. Грибы), солями тяжелых металлов, мышьяка (см. Отравления).
При пищевых токсикоинфекциях выражены признаки общей интоксикации (лихорадка, головная боль, боли в мышцах), с первых часов болезни появляются тошнота и рвота; характерны боли в животе, зловонные испражнения, признаки обезвоживания обычно умеренно выражены. При отравлении ядовитыми грибами отмечаются резкие, схваткообразные боли в животе, изменения психоневрологического статуса (помрачение сознания, бред, может быть нечеткость зрения, двоение в глазах, анизокория, птоз, миоз), на фоне стихания явлений гастроэнтерита на первый план выступают явления печеночно-почечной недостаточности. При отравлениях солями тяжелых металлов и мышьяком наблюдаются описанные выше симптомы (не характерные для холеры), за исключением очаговой неврологической симптоматики, кроме этого, может быть гемолиз и гипохромная анемия, в тяжелых случаях развитие комы.
Противопоказаны применение сердечно-сосудистых средств, обладающих мочегонным действием, введение прессорных аминов, способствующих развитию почечной недостаточности, коллоидных растворов.
Прогноз при своевременном и правильном лечении, как правило, благоприятный. Летальные исходы составляют менее 1%.
Профилактика. В нашей стране проводятся мероприятия, направленные на предупреждение возможности возникновения холеры; осуществляют меры по предупреждению завоза холеры из-за рубежа (см. Санитарная охрана территории). Важное значение имеют обеспечение населения доброкачественной питьевой водой, санитарная охрана источников водоснабжения (Источники водоснабжения), санитарный надзор за хранением и продажей пищевых продуктов, работой предприятий общественного питания (см. Пищевые продукты, Санитарный надзор), за обезвреживанием нечистот сточных вод, уничтожением мух.
При угрозе появления и распространения холеры на определенной территории (в районе, области) активно выявляют больных с острыми желудочно-кишечными заболеваниями, их госпитализируют в провизорные отделения с обязательным однократным бактериологическим обследованием на холеру. Устанавливают лиц, прибывающих из районов, неблагополучных по холере; при отсутствии удостоверений о прохождении обсервации (Обсервация) они подвергаются пятидневному медицинскому наблюдению с однократным бактериологическим обследованием на холеру. Ведется постоянный лабораторный контроль за зараженностью вибрионами воды открытых водоемов, источников централизованного водоснабжения, а также сточных вод.
Усиливается контроль за санитарной охраной водоисточников и снабжением населения обеззараженной водой (см. Вода), санитарным состоянием населенных пунктов, предприятий общественного питания и пищевой промышленности, мест скопления людей (пляжей, мест отдыха, вокзалов, пристаней, аэропортов, кинозалов, гостиниц, рынков и т.п.). общественных уборных. Создаются санитарно-контрольные пункты на железнодорожном, водном и авиационном транспорте, на шоссейных дорогах для выявления и госпитализации больных с желудочно-кишечными расстройствами в целях предупреждения завоза холеры.
При возникновении холеры на эпидемический очаг (дом, село, район города, город, возможно и район) по решению органов государственной власти по представлению органов здравоохранения может быть наложен карантин. Организация противоэпидемических мероприятий в очаге осуществляется чрезвычайной противоэпидемической комиссией. Проводятся активное выявление и госпитализация больных холерой, вибриононосителей, а также больных с острыми желудочно-кишечными расстройствами. Лиц, бывших в контакте с больными (с момента развития клинических проявлений) и вибриононосителями, изолируют на 5 дней (см. Изоляция инфекционных больных), за ними устанавливается медицинское наблюдение с трехкратным (в течение первых суток) бактериологическим обследованием на холеру и профилактическим лечением антибиотиками. Выявленных больных до госпитализации изолируют в отдельную комнату; лица, ухаживающие за больным, должны носить защитный костюм, строго соблюдать санитарно-противоэпидемический режим. В очаге проводится текущая и заключительная Дезинфекция. В отдельных случаях по эпидемическим показаниям в очаге осуществляется экстренная профилактика всего населения антибиотиками.
В случае выявления больного с подозрением на холеру врач немедленно сообщает об этом в вышестоящие органы здравоохранения, оказывает больному необходимую медпомощь и приступает к организации противоэпидемических мероприятий. При этом следует строго соблюдать меры личной профилактики, проводить текущую дезинфекцию (Дезинфекция).
За лицами, перенесшими холеру и вибриононосительство, в течение 3 мес. ведется диспансерное наблюдение, в первый месяц показано бактериологическое исследование фекалий один раз в 10 дней и однократно желчи, в дальнейшем фекалии исследуются один раз в месяц.
В течение года после ликвидации вспышки холеры проводится активное выявление (подворные обходы один раз в 5—7 дней) больных с острыми желудочно-кишечными расстройствами. Больных немедленно изолируют, госпитализируют и подвергают трехкратному (в течение 3 дней) бактериологическому обследованию на вибриононосительство.
В течение года после ликвидации вспышки холеры осуществляется постоянный контроль за соблюдением санитарно-профилактических мер. Не реже одного раза в 10 дней проводится бактериологическое исследование воды из источников питьевого водоснабжения, открытых водоемов и хозяйственно-бытовых сточных вод на наличие холерных вибрионов. Систематически ведется работа по гигиеническому воспитанию населения, в частнос0ти по профилактике холеры и других желудочно-кишечных болезней.
Библиогр.: Руководство по инфекционным болезням, под ред. В.И. Покровского и К.М. Лобана, с. 42, М., 16; Тропические болезни, под ред. Е.П. Шуваловой, с. 3, М., 1989.
II
Холера (cholera; греч. от cholē желчь + rheō течь, истекать; возможно, от греч. cholera водосточный желоб или от древнееврейского chaul rah дурная болезнь; син. холера азиатская)
острая инфекционная болезнь из группы кишечных, вызываемая холерным вибрионом (Vibrio cholerae), характеризующаяся фекально-оральным механизмом передачи и протекающая в типичных случаях с обильным водянистым поносом и рвотой, приводящими к обезвоживанию организма; отнесена к карантинным инфекциям.
Холера молниеносная — см. Холера сухая.
Холера сухая (с. sicca; син. X. молниеносная) — клиническая форма X., характеризующаяся сильнейшей интоксикацией при отсутствии поноса и рвоты.
Холера Эль-Тор (с. el-tor) — этиологический вариант X., вызываемый вибрионом Эль-Тор (Vibrio cholerae биовар eltor), обладающий всеми основными клиническими и эпидемиологическими характеристиками классической X.
Читайте также:


