Гиповолемический шок при холере
Лечение холеры и холероподобного течения острых кишечных инфекций представляет классический пример успешной патогенетической терапии. Общая для всех типов шока задача восстановления нормальной гемоциркуляции и тканевой перфузии решается при гиповолемическом шоке путем массивного введения кристаллоидных растворов, восполняющих дефицит воды и электролитов. Изотонический тип дегидратации обусловил применение солевых растворов при потере кишечных соков.
Несмотря на кажущуюся простоту регидратационной терапии, адекватное возмещение водно-солевых потерь и коррекция кислотно-основного состояния оказались зависимы от скорости и объема инфузии, ионного состава растворов, массы тела больного, климатических условий [Покровский В. И., Малеев В. В., Малеев В. В.].
Более точно определить необходимое количество солевого раствора можно с учетом показателя повышения относительной плотности плазмы (норма 1,024—1,025). На каждую тысячную долю повышения относительной плотности свыше нормы вводится 5—8 мл раствора на 1 кг массы тела. Практически применимы также расчеты с учетом площади поверхности тела (Никифоров В. Н., Коротеев А. В.]. При невозможности венепункции приходится прибегать к катетеризации подключичной вены или венесекции. Важно использовать иглы достаточного диаметра. Иногда приходится проводить инфузию одновременно в обе локтевые вены, чтобы достичь истинно струйного нагнетания солевого раствора.
Недостаточно интенсивная терапия может привести к повторной декомпенсации, углублению метаболических нарушении в органах, прежде всего в почках.

Обязательным условием успешной регидратации является достаточный подогрев вводимых солевых растворов. Чем выраженнее эксикоз, выше скорость струйного введения, тем выше подогрев раствора (30—40 °С). Сохранение подогрева во время инфузии может быть осуществлено с помощью грелок.
Быстрое улучшение состояния больного может привести к потере бдительности и раннему переходу от струйного введения к капельному. Наибольшее значение, помимо восстановления пульса, наполнения яремной вены, артериального давления, исчезновения одышки имеют восстановление тургора глазных яблок, нормализация температуры тела, относительной плотности плазмы крови, уровня электролитов. Следует помнить и о возможности излишней гидратации, особенно у пожилых лиц и при сопутствующей сердечно-легочной патологии. В этих случаях введение солевых растворов должно быть более медленным и осторожным.
В зависимости от степени обезвоживания последующая внутривенная инфузия по завершении первичной регидратации осуществляется в течение от нескольких часов до 3—4 сут, с учетом потерь жидкости и электролитов с кишечными соками, а с появлением мочеотделения — и с мочой. Преобладание мочеотделения над количеством испражнений является хорошим прогностическим признаком. Появление мочеотделения практически снимает опасность возникновения гиперкалиемии и алкалоза.
Этиотропное лечение при гиповолемическом шоке осуществляется внутривенно, одновременно с регидратацией, и включает антибиотики и иммунные препараты (как при бактериальных инфекциях), делагил — при малярии, солюсурьмин и глюкантнм — при висцеральном лейшманиозе. При холере вводят один из препаратов тетрациклинового ряда (морфоциклин, тетраолеан и др.) или левомицетина сукцинат натрия. Серьезную проблему для лечения представляют тяжелые формы спру и квашиоркора, протекающие с резким обезвоживанием и дефицитом электролитов. Такие случаи мы наблюдали в эндемичном районе Западной Африки. Инициальная регидратация являлась при этом первоочередным мероприятием для восстановления циркуляторных нарушений.
Кратковременные пирогенные реакции в процессе осуществления регидратационной терапии не являются серьезными осложнениями. В выраженных случаях прибегают к введению преднизолона, димедрола, пипольфена, заменяют инфузионную систему, повышают контроль качества растворов; необходимо исключить другие причины лихорадки: пневмонию, тромбофлебит, вторичную инфекцию и др. Избыток бикарбонатов может вызвать усиление одышки, психические нарушения, эпилептиформные судороги. В таких случаях необходим переход к введению растворов, содержащих ацетат натрия, введению глюконата кальция и аскорбиновой кислоты. Длительное состояние гиповолемии может привести к тяжелой почечной недостаточности.
Готовность к квалифицированному оказанию неотложной помощи при холере и холероподобном течении инфекций является одной из важнейших задач инфекционных стационаров и скорой помощи.

Гиповолемия — это патологическое состояние организма, которое возникает при значительной потере жидкости и электролитов. Соответственно, гиповолемический шок в обязательном порядке должен быть связан со снижением водно-солевого баланса.
Дегидратация возможна в результате утраты межтканевой жидкости или плазмы крови при значительной кровопотере, массивных ожогах, поносах, неукротимой рвоте. Лихорадочные состояния, длительное пребывание без воды в жарком климате тоже сопровождаются обезвоживанием.
Дети наиболее чувствительны к потере жидкости. У них гиповолемический шок наступает быстро при диспепсических и инфекционных диареях, в жарком помещении. В качестве первой помощи пострадавшим необходимо дать напиться.
Значение жидкости в физиологии человека
Вода входит в состав всего комплекса жидкостей, омывающих органы и ткани. Она является основным компонентом крови, лимфы, спинномозговой и межтканевой жидкости, секрета слюнных желез, желудочного и других соков, вырабатываемых внутренними органами, слез, мочи.
Жидкость создает универсальную внутреннюю среду для существования клеток. Через нее осуществляется:
Сохранность показателей гомеостаза гарантируется естественными тканевыми барьерами (кожей, слизистыми оболочками органов и сосудов). Равновесие может изменяться под воздействием регулирующих систем, но в очень узких пределах.
Поэтому по любым нарушениям в составе жидких сред можно судить о возникшей патологии. Уменьшение жидкости вызывает значительные изменения гомеостаза: одни вещества теряются вместе с водой, другие резко повышаются в концентрации. Патофизиологические нарушения могут касаться:
- клеточного состава крови;
- щелочного баланса;
- концентрации растворенных веществ.
Измененные условия становятся причиной многих заболеваний.
У человека об объеме жидкости удобно судить по показателю циркулирующей крови. Его вычисляют лабораторным путем. Снижение на 25% у здоровых людей хорошо компенсируется и не вызывает каких-либо существенных сдвигов гомеостаза. 90% крови находится в сосудистом русле, остальная часть депонирована в селезенке, костях. При необходимости она выбрасывается из запасников и восполняет потери.
Большие потери приводят к разной степени гиповолемии, при отсутствии компенсации и помощи — к гиповолемическому шоковому состоянию.
Какие причины вызывают гиповолемический шок?
Наиболее частыми причинами гиповолемического шока являются некомпенсированные потери:
- крови при массивных острых кровотечениях наружных или внутренних, вызванных травмой, оперативным вмешательством, скоплением в разных участках тела при переломах, на фоне гемофилии;
- плазмы — в случае распространенных ожоговых поверхностей, излияния в полость брюшины при перитоните, кишечной непроходимости, панкреатите, асците;
- изотонической жидкости — при часто повторяющейся рвоте, длительном поносе (например, в случае холеры, сальмонеллеза, гастроэнтеритов), с потом при высокой лихорадке, вызванной инфекционными заболеваниями с тяжелой интоксикацией.
Особое место занимает вариант депонирования (перераспределения) свободного объема крови в периферических капиллярах. Это характерно для сочетанных травм, некоторых инфекций. В таких случаях тяжесть состояния пациента обусловлена смешанными видами шока (гиповолемический + травматический + токсический) и поражающих факторов.
Что происходит в организме пострадавшего?
Патогенез шокового состояния при гиповолемии начинается с попыток организма самостоятельно прекратить потерю жидкости и компенсировать дефицит:
- из депо поступает запасной объем крови в общее русло;
- сужаются артериальные сосуды, направляющиеся к периферии (на руках и ногах) с целью задержать необходимое количество крови для мозга, сердца и легких.
Принято выделять 3 стадии (фазы) развития шока:
- Дефицитную — ведущим является возникновение острого дефицита жидкости, снижение объема крови, что приводит к падению венозного давления в центральных венах, снижению притока крови к сердцу. Жидкость из межтканевого пространства переходит в капилляры.
- Стимуляции симпатоадреналовой системы — рецепторы, контролирующие давление, сигнализируют в мозг и вызывают повышение синтеза катехоламинов (адреналин, норадреналин) надпочечниками. Они увеличивают тонус сосудистой стенки, способствуют спазму на периферии, росту частоты сокращений сердца и усилению ударного объема выброса. Действия направлены на поддержку артериального и венозного давления для кровообращения в жизненно важных органах за счет уменьшения притока крови к коже, мышцам, почкам, пищеварительной системе. При быстром лечении возможно полное восстановление кровообращения. Если период, благоприятный для неотложных вмешательств, упущен, то развивается полномасштабная картина шока.
- Собственно гиповолемический шок — продолжается падение объема циркулирующей крови, резко уменьшается поступление в сердце, легкие и мозг. Появляются признаки кислородной недостаточности всех органов, изменения метаболизма. От потери компенсаторной защиты первыми страдают кожные покровы, мышцы и почки, следом — органы, расположенные в брюшной полости, затем жизнеобеспечивающие.
Детально о механизмах развития шока и последствия для организма рассказано в этом видео:
Клинические проявления гиповолемического шока
Клиника гиповолемического шока определяется:
- общим объемом потери жидкости;
- скоростью кровопотери при геморрагическом шоке;
- возможностями организма к компенсации (связаны с возрастом, наличием хронических болезней, тренированностью).
Спортсмены и люди, длительно проживающие в жарком климате, условиях высокогорья, отличаются устойчивостью к потере крови и других жидкостей.
По симптомам можно судить о величине кровопотери и наоборот, врачи пользуются классификацией оценки состояния больного в зависимости от объема циркулирующей крови (ОЦК). Они приведены в таблице.
| Степень потери ОЦК в % | Гемодинамические признаки | Особенности проявления симптомов |
| до 15 | при подъеме с кровати частота ударов сердца увеличивается на 20 и более за минуту | в лежачем положении не определяются |
| 20–25 | артериальное давление снижается, но верхнее не ниже 100 мм рт. ст., пульс в пределах 100 – 110 в минуту | в лежачем положении артериальное давление нормальное |
| 30–40 | верхнее давление ниже 100 мм рт. ст., пульс нитевидный чаще 100 | кожа бледная, холодные руки и ноги, снижается выделение мочи |
| более 40 | артериальное давление резко снижено, пульс на периферических артериях не определяется | кожа бледная с мраморным оттенком, холодная на ощупь, нарушено сознание до степени коматозного состояния |
Обычные жалобы пациента на:
Диагностика
В диагностике важно определить вид потери жидкости. При наличии или информации о кровотечении, рвоте, поносе, большой ожоговой поверхности симптомы сами указывают на первопричину патологических нарушений. Значительные трудности испытывает врач, если кровотечение внутреннее с неясной причиной.
Больной должен быть доставлен в стационар как можно быстрее. Здесь обязательно берут:
- анализы крови;
- определяется группа и резус фактор;
- ОЦК;
- мочу исследуют на удельный вес (показатель концентрации), белок и эритроциты.
Для выявления скрытых переломов проводятся рентгеновские снимки.
При подозрении на кровь в брюшной полости необходима лапароскопия.
На фоне лечения исследуется электролитный состав, щелочной баланс. Эти показатели важны для выбора растворов нужной концентрации и состава.
Геморрагический шок считается одним из видов гиповолемического. Практически важно определить величину кровопотери. Для этого существуют разные способы.
Расчет шокового индекса путем деления частоты пульса на верхнее давление: если в норме этот коэффициент составляет около 0,54, то при шоке — растет.
Для установления кровопотери при переломах у взрослого человека пользуются средними показателями в зависимости от вида:
- перелом бедренной кости — 1 л;
- костей голени — около 750 мл;
- плечевой — до 500 мл;
- тазовых костей — до 3 л.
Рентгенологи при исследовании органов грудной клетки примерно определяют количество излившейся крови в плевральные полости:
- если можно четко увидеть уровень жидкости — до 0,5 л;
- при затемнении полей легочной ткани — до 2л.
Осматривая пациента с подозрением на внутреннее кровотечение в брюшную полость, хирург ориентируется на симптом баллотирования жидкости. Это означает, что в полости находится не менее литра жидкости.
Лечение
Основной задачей лечения является:
- восстановление кровоснабжения сердца, мозга и легочной ткани, устранение их кислородной недостаточности (гипоксии);
- борьба с нарушением кислотно-щелочного баланса;
- возмещение потерянных электролитов, витаминов;
- нормализация кровоснабжения почек и суточного диуреза;
- симптоматическая поддержка функционирования сердца, мозга.
Легкие симптомы гиповолемии можно устранить медленным приемом обычной воды, а лучше слегка подсоленной. При высокой температуре, обильном потоотделении, поносе врачи рекомендуют больше пить чая, соков, компота, отваров трав. Исключается кофе, алкоголь, газированные напитки, влияющие на сосудистый тонус и поверхность желудка.
Алгоритм неотложной помощи включает начальные действия окружающих людей, способных оказать содействие пострадавшему.
К плановым мерам относят:
- коррекцию метаболического ацидоза с помощью растворов бикарбоната натрия (до 400 мл в сутки);
- во вливаемые растворы добавляют Панангин (препарат с калием и магнием).
Об эффективности мероприятий судят по:
- достаточной стабилизации уровня артериального давления;
- контролю за выделением мочи (диурезом).
Нормальным считается выделение по мочевому катетеру по 50–60 мл мочи за час. Если дефицит потери жидкости считается восполненным, а мочи выделяется недостаточно, необходима стимуляция Маннитолом (суточное медленное капельное введение не более 1л).
Измерение центрального венозного давления и повышение его до 120 мм вод. ст. позволяет убедиться в достигнутой стабилизации.
Особенности гиповолемического шока у детей
Важной особенностью детей в период новорожденности является:
- анатомическая и функциональная ограниченность системы кровообращения;
- вероятность незакрытия овального окна или артериального протока;
- недостаточность механизмов приспособления для обеспечения компенсации потери жидкости, даже снижение ОЦК на 10% способно привести к необратимым изменениям.
Основные причины гиповолемического шока у новорожденных — острая кровопотеря при:
- предлежании или отслойке плаценты;
- в результате разрыва пупочных сосудов;
- травме внутренних органов;
- внутричерепном кровоизлиянии.
У детей более старшего возраста к гиповолемии могут привести:
- пищевые отравления;
- гастроэнтериты инфекционной этиологии (сальмонеллез);
- недостаточный питьевой режим в жару.
К клиническим проявлениям у малышей возможно присоединение общего снижения температуры тела (гипотермии).
Грудничков для лечения помещают в кювез с нагревателем или предусматривают источник тепла рядом. Показана интубация трахеи и переход на искусственное дыхание.
Расчет необходимой жидкости проводят исходя из потребности в 20–30 мл на кг массы пациента. План терапии не отличается от лечения взрослых больных.
В лечении обязательно учитывается природа шока. Возможно, необходимо переливание крови, назначение антибактериальной терапии при инфекционных заболеваниях.
Противошоковые мероприятия проводят хирурги, травматологи, врачи ожоговых отделений, токсикологи, педиатры, инфекционисты и доктора других специальностей. В зависимости от этиологии возможны небольшие различия, но общие принципы одинаковы.
Типичнейшим представителем инфекций, протекающих с диареей тонкокишечного секреторного типа, является холера. Холера характеризуется стремительным распространением, острейшим началом, и очень быстрым (в течение часов или минут) развертыванием клинической картины с угрозой жизни для больного. При холере нет энтерита, нет воспалительного процесса в других органах ЖКТ. Холерный синдром связан с наличием у данного вибриона двух веществ: белкового энтеротоксина — холерогена (экзотоксина) и нейраминидазы. Холероген связывается со специфическим рецептором энтероцитов — ганглиозидом. Под действием нейраминидазы из
ганглиозидов образуется специфический рецептор. Комплекс холерогенспецифический рецептор активирует аденилатциклазу, которая инициирует синтез цАМФ. Аденозинтрифосфат регулирует посредством ионного насоса секрецию воды и электролитов из клетки в просвет кишечника. В результате слизистая оболочка тонкой кишки начинает секретировать огромное количество изотонической жидкости, которая не успевает всасываться в толстой кишке, — развивается изо-
тоническая диарея. С 1 л испражнений организм теряет 5 г хлорида натрия, 4 г гидрокарбоната натрия, 1 г хлорида калия. Присоединение рвоты увеличивает объём теряемой жидкости.
В результате уменьшается объём плазмы, сокращается объём циркулирующей крови и она сгущается. Жидкость перераспределяется из интерстициального во внутрисосудистое пространство. Возникают гемодинамические расстройства, нарушения микроциркуляции, следствием которых становятся дегидратационный шок и ОПН. Развивается метаболический ацидоз, который сопровождается судорогами. Гипокалиемия вызывает аритмию, гипотензию, изменения в миокарде и атонию кишечника.
За 1 час больные могут терять более 1 л жидкости, в каждом ее миллилитре содержится 1007-108 вибрионов. Развивается острая внеклеточная изотоническая дегидратация, выраженность которой и является критерием тяжести течения холеры. При I степени обезвоживания (легкая форма холеры) больной теряет 1-3% массы тела, при II степени (форма средней тяжести) – 4-6%, при III степени (тяжелая форма) – 7-9%, при IV степени (алгид, гиповолемический шок) – 10% и более. Дегидратация и деминерализация определяют важнейшие клинические признаки холеры – жажда, сухость во рту, снижение тургора кожи, осиплость голоса, а затем афония, повышение мышечного тонуса, судороги в отдельных группах мышц, цианоз, гипотензия, тахикардия, олигурия. Температура тела нормальная, иногда пониженная, редко – субфебрильная. При отсутствии или неадекватной терапии состояние больных неуклонно ухудшается при сохранении сознании. Температура тела снижается до 35-34°С, кожные покровы становятся холодными, падает сердечная деятельность, сосудистый тонус, нарастают одышка и олигурия. Печень и селезенка не увеличиваются.
Очень тяжёлая форма холеры (ранее называвшаяся алгидной) отличается бурным внезапным развитием болезни, начинающейся с массивных беспрерывных дефекаций и обильной рвоты. Через 3–12 ч у больного развивается тяжёлое состояние алгида, которое характеризуется снижением температуры тела до 34–35,5 °С, крайним обезвоживанием (больные теряют до 12% массы тела — дегидратация IV степени), одышкой, анурией и нарушениями гемодинамики по типу гиповолемического шока. К моменту поступления больных в стационар у них развивается
Тяжёлые формы чаще отмечаются в начале и в разгаре эпидемии. В конце вспышки и в межэпидемическое время преобладают лёгкие и стёртые формы, малоотличимые от форм диареи другой этиологии. У детей в возрасте до 3 лет холера протекает наиболее тяжело: они хуже переносят обезвоживание. Кроме того, у детей возникает вторичное поражение ЦНС: наблюдаются адинамия, клонические судороги, нарушение сознания, вплоть до развития комы. Трудно определить первоначальную степень дегидратации у детей. В таких случаях нельзя
ориентироваться на относительную плотность плазмы вследствие большого внеклеточного объёма жидкости. Целесообразно поэтому в момент поступления взвешивать пациентов, чтобы наиболее достоверно определить у них степень дегидратации. Клиническая картина холеры у детей имеет некоторые особенности: часто повышается температура тела, более выражены апатия, адинамия, склонность к эпилептиформным припадкам вследствие быстрого развития гипокалиемии.
Длительность заболевания колеблется от 3 до 10 дней, последующие проявления
его зависят от адекватности заместительного лечения электролитами.
Диагностика
Клинический диагноз при наличии эпидемиологических данных и характерной клинической картины (начало болезни с диареи с последующим присоединением рвоты, отсутствие болевого синдрома и лихорадки, характер рвотных масс) не сложен, однако лёгкие, стёртые формы болезни, особенно единичные случаи, часто просматриваются. В этих ситуациях решающее значение имеет лабораторная диагностика.
Специфическая и неспецифическая лабораторная диагностика
Основным и решающим методом лабораторной диагностики холеры является бактериологическое исследование. В качестве материала используют испражнения и рвотные массы, на вибриононосительство исследуют испражнения; у лиц, погибших от холеры, берут лигированный отрезок тонкой кишки и жёлчного пузыря.
При проведении бактериологического исследования необходимо соблюдать три условия:
v как можно быстрее произвести посев материала от больного (холерный вибрион сохраняется в испражнениях короткий срок);
v посуда, в которую берут материал, не должна обеззараживаться химическими
веществами и не должна содержать их следы, так как холерный вибрион к ним
· исключить возможность загрязнения и заражения окружающих.
Материал должен быть доставлен в лабораторию в течение первых 3 ч; если это невозможно, используют среды-консерванты (щелочная пептонная вода и др.).
Материал собирают в индивидуальные отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением сосуд или листы пергаментной бумаги. При пересылке материал укладывают в металлическую тару и перевозят в специальном транспорте с сопровождающим.
Каждый образец снабжают этикеткой, на которой указывают имя и фамилию больного, название образца, место и время взятия, предполагаемый диагноз и фамилию забравшего материал. В лаборатории материал засевают на жидкие и плотные питательные среды для выделения и идентификации чистой культуры.
Результаты экспресс-анализа получают через 2–6 ч (ориентировочный ответ), ускоренного анализа — через 8–22 ч (предварительный ответ), полного анализа — через 36 ч (заключительный ответ).
Серологические методы имеют вспомогательное значение и могут применяться в основном для ретроспективной диагностики. С этой целью может быть использована микроагглютинация в фазовом контрасте, РНГА, но лучше — определение титра вибриоцидных антител или нтитоксинов (антитела к холерогену определяют ИФА или иммунофлюоресцентным методом).
Лечение:
Основные принципы терапии:
· возмещение потери жидкости и восстановление электролитного состава организма;
· воздействие на возбудитель.
Лечение необходимо начинать впервые часы от начала болезни.
Патогенетические средства
Терапия включает первичную регидратацию (возмещение потерь воды и солей до начала лечения) и корригирующую компенсаторную регидратацию (коррекция продолжающихся потерь воды и электролитов). Регидратация рассматриваетсякак реанимационное мероприятие. В приёмном покое в течение первых 5 мин у больного необходимо измерить частоту пульса, АД, массу тела, взять кровь для определения гематокрита или относительной плотности плазмы крови, содержания электролитов, кислотно-основного состояния, коагулограммы, а затем начать
струйное введение солевых растворов.
Дата добавления: 2018-06-01 ; просмотров: 1140 ;
Общие сведения
Гиповолемический шок представляет собой патологическое состояние, развивающееся под влиянием снижения объема циркулирующей крови в кровеносном русле или дефицита жидкости (дегидратации) в организме. Как следствие, снижается ударный объем и степень наполнения желудочков сердца, что приводит к развитию гипоксии, перфузии тканей и расстройству метаболизма. Гиповолемический шок включает:
- Геморрагический шок, в основе развития которого острая патологическая потеря крови (цельной крови/плазмы) в объеме превышающим 15-20% от всего ОЦК (объема циркулирующей крови).
- Негеморрагический шок, развивающийся по причине выраженной дегидратации организма, вызванной неукротимой рвотой, диареей, обширными ожогами.
Гиповолемический шок развивается преимущественно при больших потерях жидкости организмом (при патологическом жидком стуле, потере жидкости с потом, неукротимой рвоте, перегревании организма, в виде явно неощутимых потерь). По механизму развития он близок к геморрагическому шоку, за исключением того, что жидкость в организме теряется не только из сосудистого кровеносного русла, но и из внесосудистого пространства (из внеклеточного/внутриклеточного пространства).
Наиболее часто в медицинской практике встречается геморрагический шок (ГШ), представляющий собой специфический ответ организма на кровопотерю, выражающийся комплексом изменений с развитием гипотензии, гипоперфузии тканей, синдрома малого выброса, расстройств гемокоагуляции, нарушения проницаемости сосудистой стенки и микроциркуляции, полисистемной/полиорганной недостаточности.
Пусковым фактором ГШ служит патологическая острая кровопотеря, развивающаяся при повреждении крупных кровеносных сосудов в результате открытой/закрытой травмы, повреждениях внутренних органов, при желудочно-кишечных кровотечениях, патологий в период беременности и родового акта.
Летальный исход при кровотечении наступает чаще в результате развития острой сердечно-сосудистой недостаточности и гораздо реже, в связи с утратой кровью своих функциональных свойств (нарушения функции кислородно-углекислого обмена, переноса питательных веществ и продуктов метаболизма).
Значение в исходе кровотечения имеют два основных фактора: объём и скорость потери крови. Принято считать, что острая одномоментная потеря циркулирующей крови за короткий промежуток времени в объёме порядка 40% несовместима с жизнью. Однако, встречаются ситуации, когда больные теряют значительный объём крови на фоне хронического/периодического кровотечения, а пациент не погибает. Это обусловлено тем, что при незначительных одноразовых или хронических кровопотерях существующие в организме человека компенсаторные механизмы достаточно быстро восстанавливают объем крови/скорость ее циркуляции и сосудистый тонус. То есть, именно скорость реализации адаптационных реакций определяет возможность сохранения/поддержания жизненно важных функций.
Различают несколько степеней острой кровопотери:
- I степень (дефицит ОЦК до 15%). Клинические симптомы практически отсутствуют, в редких случаях — ортостатическая тахикардия, показатель гемоглобина более 100 г/л, гематокрит 40% и выше.
- II степень (дефицит ОЦК 15-25%). Ортостатическая гипотензия, АД снижено на 15 мм рт.ст. и более, ортостатическая тахикардия, ЧСС увеличен более чем на 20/минуту, показатель гемоглобина в 80-100 г/л, уровень гематокрит 30-40%.
- III степень (дефицит ОЦК 25-35%). Присутствуют признаки периферической дисциркуляции (выраженная бледность кожи, на ощупь холодные конечности), гипотензия (систолическое АД 80-100 мм рт. ст.), ЧСС превышает 100/минуту, частота дыхания более 25/минуту), ортостатический коллапс, сниженный диурез (менее 20 мл/ч), гемоглобин в пределах 60-80 г/л, гематокрит — 20-25%.
- IV степень (дефицит ОЦК больше 35%). Отмечается нарушение сознания, гипотензия (систолическое АД менее 80 мм рт. ст.), тахикардия (ЧСС 120 /минуту и более), частота дыхания более 30/минуту, анурия; показатель гемоглобина менее 60 г/л, гематокрита – менее 20%.
Определение степени кровопотери может проводиться на основании различных прямых и относительных показателей. К прямым методам относятся:
- Калометрический метод (взвешивание излившейся крови путем колориметрирования).
- Гравиметрический метод (радиоизотопный метод, полиглюкинолвый тест, определение с помощью красителей).
К непрямым методам:
- Шоковый индекс Альговера (определяется по специальной таблице по соотношению частоты пульса и систолического давления).
На основании лабораторных или клинических показателей, наиболее доступными из которых являются:
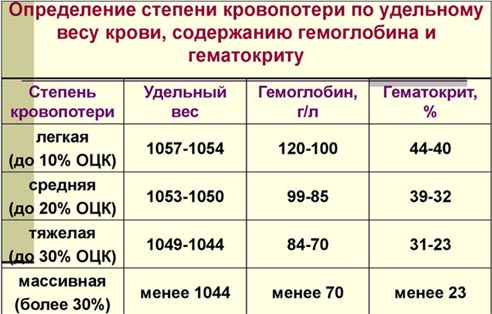
- По удельному весу крови, содержанию гемоглобина и гематокриту.
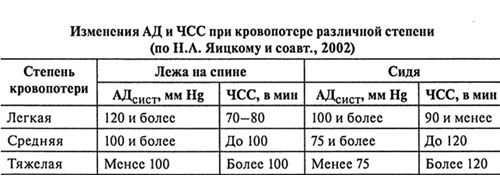
- По изменению гемодинамических показателей (АД и частоты сердечных сокращений).
Величину кровопотери при травмах можно определить ориентировочно и по локализации повреждений. Принято считать, что объем кровопотери при переломах рёбер составляет 100-150 мл; при переломе плечевой кости — на уровне 200-500 мл; большеберцовой кости — от 350 до 600 мл; бедра — от 800 до 1500 мл; костей таза в пределах 1600-2000 мл.
Патогенез
К основным факторам развития геморрагического шока относятся:
- Выраженный дефицит ОЦК с развитием гиповолемии, что приводит к снижению сердечного выброса.
- Снижение кислородной ёмкости крови (уменьшается доставка кислорода к клеткам и обратная транспортировка углекислого газа. Также страдает процесс доставки питательных веществ и вывода продуктов метаболизма).
- Нарушения гемокоагуляции, вызывающие расстройства в микроциркуляторном сосудистом русле — резкое ухудшение реологических свойств крови — повышения вязкости (сгущение), активизация свертывающей системы крови, агглютинация форменных элементов крови и др.
Как следствие возникает гипоксия, чаще смешанного типа, капилляротрофическая недостаточность, обуславливающая нарушения функции органов/тканей и расстройство жизнедеятельности организма. На фоне нарушения системной гемодинамики и уменьшения интенсивности биологического окисления в клетках включаются (активизируются) адаптационные механизмы, направленные на поддержание жизнедеятельности организма.
Механизмы адаптации прежде всего включают в себя вазоконстрикцию (сужение сосудов), которая возникает из-за активации симпатического звена нейрорегуляции (выделение адреналина, норадреналина) и действия гуморально-гормональных факторов (глкокортикоиды, антидиуретический гормон, АКТТ и т.д.).
Вазоспазм способствует уменьшению ёмкости сосудистого кровеносного русла и централизации процесса кровообращения, что проявляется снижением объёмной скорости кровотока в печени, почках, кишечнике и сосудах нижних/верхних конечностей и создаёт предпосылки в дальнейшем для нарушения функции этих систем и органов. В тоже время, кровоснабжение головного мозга, сердца, лёгких и мышц, участвующих в акте дыхания, продолжает сохраняться на достаточном уровне и нарушается в самую последнюю очередь.
Этот механизм без выраженной активации других механизмов компенсации у здорового человека способен самостоятельно нивелировать утрату около 10–15% ОЦК.
Развитие выраженной ишемии большого тканевого массива способствует накоплению в организме недоокисленных продуктов, нарушениям в системе энергообеспечения и развитию анаэробного метаболизма. В качестве адаптационной реакции на прогрессирующий метаболический ацидоз можно считать усиление катаболических процессов, поскольку они способствует более полной утилизации кислорода различными тканями.
К относительно медленно развивающимся адаптивным реакциям относится перераспределение жидкости (её перемещение в сосудистый сектора из интерстициального пространства). Однако, такой механизм реализуется только в случаях медленно происходящего незначительного кровотечения. К менее эффективным приспособительным реакциям относятся увеличение частоты сердечных сокращений (ЧСС) и тахипноэ.
В патогенезе гиповолемического шока необходимо учитывать и роль развивающегося дисбаланса электролитов, в частности, концентрацию ионов натрия в сосудистом русле и внеклеточном пространстве. В соответствии с их концентрацией плазме крови выделяют изотонический тип дегидратации (при нормальной концентрации), гипертонический (повышенная концентрация) и гипотонический (пониженная концентрация) тип обезвоживания. При этом, каждый их этих типов обезвоживания сопровождается специфическими сдвигами осмолярности плазмы, а также внеклеточной жидкости, что оказывает существенное влияние на характер гемоциркуляции, состояние сосудистого тонуса и функционирование клеток. И это важно учитывать при выборе схем лечения.
Классификация геморрагического шока
Классификация геморрагического шока базируется на стадийности развития патологического процесса, в соответствии с чем выделяют 4 степени геморрагического шока:
- Шок первой степени (компенсированный обратимый шок). Обусловлен незначительным объемом кровопотери, которая достаточно быстро компенсируется функциональными изменениями в работе сердечно-сосудистой деятельности.
- Шок второй степени (субкомпенсированный). Развивающиеся патологические изменения компенсируются не полностью.
- Шок третьей степени (декомпенсированный обратимый шок). Выражены нарушения в различных органах и системах.
- Шок четвертой степени (необратимый шок). Характеризуется крайним угнетением жизненных функций и развитием необратимой полиорганной недостаточности.
Причины
Наиболее частой причиной развития геморрагического шока являются:
- Травмы — повреждения (переломы) крупных костей, ранения внутренних органов/мягких тканей с повреждением крупных сосудов, тупые травмы с разрывом паренхиматозных органов (печени или селезенки), разрыв аневризмы крупных сосудов.
- Заболевания, которые могут вызывать кровопотерю – острые язвы желудка/двенадцатиперстной кишки, цирроз печени с варикозным расширением вен пищевода, инфаркт/гангрена легкого, синдром Маллори-Вейса, злокачественные опухоли органов грудной и клетки ЖКТ, геморрагический панкреатит и другие заболевания с высоким риском разрыва кровеносных сосудов.
- Акушерские кровотечения, возникающее при разрыве трубы/внематочной беременности, отслойке/предлежании плаценты, многоплодной беременности, кесаревом сечении, осложнениях в течении родов.
Симптомы
Клиническая картина геморрагического шока развивается в соответствии с его стадиями. Клинически на первый план выступают признаки кровопотери. На стадии компенсированного геморрагического шока сознание, как правило, не страдает, больной отмечает слабость, может быть несколько возбужденным или спокойным, кожные покровы бледные, на ощупь — холодные конечности.
Важнейшим симптомом на этой стадии является запустевание подкожных венозных сосудов на руках, которые уменьшаются в объеме и становятся нитевидными. Пульс слабого наполнения, учащенный. Артериальное давление, как правило, нормальное, иногда повышенное. Периферическая компенсаторная вазоконстрикция обусловлена гиперпродукцией катехоламинов и возникает практически немедленно после кровопотери. На этом фоне, одновременно у пациента развивается олигурия. При этом, количество выделяемой мочи может снижаться наполовину и даже более. Резко снижается центральное венозное давление, что обусловлено уменьшением венозного возврата. При компенсированном шоке ацидоз чаще отсутствует или носит локальный характер и слабо выражен.
На стадии обратимого декомпенсированного шока признаки расстройств кровообращения продолжают углубляться. В клинической картине, для которой характерны признаки компенсированной стадии шока (гиповолемия, бледность, обильный холодный и липкий пот, тахикардия, олигурия) в качестве основного кардинального симптома выступает гипотония, что свидетельствует о расстройстве механизма компенсации кровообращения. Именно в стадии декомпенсации начинаются нарушения органного (в кишечнике, печени, почках, сердце, головном мозге) кровообращения. Олигурия, которая в стадии компенсации развивается вследствии компенсаторных функций, на этой стадии возникает на базе снижения гидростатического давления крови и расстройств почечного кровотока.
На этой стадии проявляется классическая клиническая картина шока: акроцианоз и похолодание конечностей, усиление тахикардии и появление одышки, глухость сердечных тонов, что свидетельствует об ухудшении сократимости миокарда. В ряде случаев отмечается выпадение отдельных/целой группы пульсовых толчков на периферических артериях и исчезновение при глубоком вдохе тонов сердца, что свидетельствует об крайне низком венозном возврате.
Больной заторможен или находится в состоянии прострации. Развивается одышка, анурия. Диагностируются ДВС-синдром. На фоне максимально выраженной вазоконстрикции периферических сосудов происходит прямой сброс в венозную систему артериальной крови через открывающиеся артериовенозные шунты, что позволяет повысить насыщение кислородом венозной крови. На этой стадии выражен ацидоз, являющийся следствием нарастающей тканевой гипоксии.
Стадия необратимого шока качественно не отличается от декомпенсированного шока, но является стадией ещё более выраженных и глубоких нарушений. Развитие состояния необратимости проявляется вопросом времени и определяется накоплением токсических веществ, гибелью клеточных структур, появлением признаков полиорганной недостаточности. Как правило, на этой стадии отсутствует сознание, пульс на периферийных сосудах практически не определяется, АД (систолическое) на уровне 60 мм рт. ст. и ниже, с трудом определяется, ЧСС на уровне 140/мин., дыхание ослаблено, ритм нарушен, анурия. Эффект от инфузионно-трансфузнонной терапии отсутствует. Длительность этой стадии составляет 12-15 часов и завершается летальным исходом.
Анализы и диагностика
Диагноз геморрагического шока устанавливается на основании осмотра пациента (наличие переломов, наружного кровотечения) и клинической симптоматики, отражающей адекватность гемодинамики (цвет и температура кожных покровов, изменения пульса и АД, подсчета шокового индекса, определение почасового диуреза) и данных лабораторного исследования, включающие: определение ЦВД, гематокрита, КОС крови (показатели кислотно-основного состояния).
Следует учитывать, что оценка объема кровопотери является приблизительной и субъективной и при ее неадекватной оценке можно упустить допустимый интервал выжидания и оказаться перед фактом уже развившейся картины шока.
Лечение
Лечение геморрагического шока условно целесообразно разделить на три этапа. Первый этап — неотложная помощь и интенсивная терапия до обеспечения устойчивости гемостаза. Неотложная помощь при геморрагическом шоке включает:
- Остановку артериального кровотечения временным механическим способом (наложение закрутки/артериального жгута или прижатие артерии к кости выше раны выше места травмы/раны, наложение зажима на кровоточащий сосуд) с фиксацией времени выполненной процедуры. Наложение на раневую поверхность тугой асептической повязки.
- Оценку состояния жизнедеятельности организма (степень угнетения сознания, определение пульса над центральными/периферическими артериями, поверка проходимости дыхательных путей).
- Перемещение тела пострадавшего в правильное положение с немного опущенной верхней половиной туловища.
- Иммобилизацию травмированных конечностей подручным материалом/стандартными шинами. Согревание пострадавшего.
- Адекватное местное обезболивание 0,5–1% раствором Новокаина/Лидокаина. При обширной травме с кровотечением — введение Морфина/Промедола 2–10 мг в сочетании с 0,5 мл раствора атропина или нейролептиков (Дроперидол, Фентанил 2–4 мл) или ненаркотических анальгетиков (Кетамин, Анальгин), при тщательном контроле дыхания и показателей гемодинамики.
- Ингаляция смесью кислорода и закиси азота.
- Адекватную инфузионно-трансфузионную терапию, что позволяет как восстановить потерю крови, так и нормализовать гомеостаз. Терапию после потери крови начинают проводить с установки катетера на центральной/крупной периферической вене и оценки объёма кровопотери. При необходимости введения большого объема плазмозамещающих жидкостей и растворов можно использовать 2-3 вены. Для этой цели более целесообразно использовать кристаллоидные и полиионные сбалансированные растворы. Из кристаллоидных растворов: раствор Рингера-Локка, изотонический раствор Натрия хлорида, Ацесоль, Дисоль, Трисоль, Квартасоль, Хлосоль. Из коллоидных: Гекодез, Полиглюкин, Реоглюман, Реополиглюкин, Неогемодез. При слабом эффекте или его отсутствии вводятся синтетические коллоидные плазмозаменители, обладающие гемодинамическим действия (Декстран, Гидроксиэтилкрахмал в объёмах 800-1000 мл. Отсутствие тенденции к нормализации гемодинамических показателей является показанием к внутривенному введению симпатомиметиков (Фенилэфрин, Допамин, Норэпинефрин) и назначения глюкокортикоидов (Гидрокортизон, Дексаметазон, Преднизолон).
- При выраженных нарушениях гемодинамики необходим перевод пациента на ИВЛ.
Второй/третий этапы интенсивной терапии при геморрагическом шоке проводятся в специализированном стационаре, и направлены на коррекцию гемической гипоксии и адекватное обеспечение хирургического гемостаза. Основными препаратами являются компоненты крови и натуральные коллоидные растворы (Протеин, Альбумин).
Интенсивная терапия проводится под мониторингом параметров гемодинамики, кислотно-основного состояния, газообмена, функции жизненно важных органов (почек, лёгких, печени). Большое значение отводится купированию вазоконстрикции, для чего можно использовать как мягко действующие препараты (Эуфиллин, Папаверин, Дибазол) и препараты с более выраженным действием (Клофелин, Даларгин, Инстенон). При этом дозы препаратов, путь и скорость введения подбирают исходя из недопущения артериальной гипотонии.
Алгоритм неотложной помощи при гиповолемическом шоке схематически представлен ниже.
Читайте также:


