Как восстановится после ботулизма
Ботулизм – одна из наиболее тяжёлых, остропротекающих, сапрозоонозных бактериальных токсикоинфекций, с фекально-оральным механизмом передачи, характеризуется поражением центральной и вегетативной нервной системы, с возникновением парезов и параличей поперечнополосатой и гладкой мускулатуры.
Название происходит от латинского слова botulus – колбаса, т.к возбудитель был обнаружен именно там, и он же в телах умерших людей, употребивших её. Возникновение этого заболевания и по сей день связывают с употреблением в пищу солёной или копченной рыбы, а также ветчины.
Возбудитель ботулизма
Возбудителем является Clostridium botulinum, он представляет собой палочку с жгутиками по периферии, поэтому называется перитрих – они обеспечивают подвижность. В структуре возбудителя есть небольшой ряд особенностей, предопределяющих симптомы:
• Ботулотоксин – является самым сильным экзотоксином (даже в сравнении с столбнячным), т.е биологически активным веществом, выделяющимся из возбудителя всегда. Есть несколько видов этого токсина – протеолитические и непротеолитические, т.е делятся по способностям ферментатировать вещества для самоактивации и продукции H₂S. Люди наиболее восприимчивы к 7 типам токсинов (A, B, C, D, E, F, G) – но это всё вариации одного и того же ботулотоксина, но вот специфичность и летальность определяются различными функциональными составляющими, такими как наличие нейротоксина и способностью к гемагглютинации.
• Особенность активации ботулотоксина - под действием протеолитических ферментов (либо своих, либо в жкт), в результате чего нейротоксин (ботулотоксин) делится на 2 цепи: Н-цепь обеспечивает крепление токсина к рецептору клеточной мембраны, за счёт связывания с синоптической мембраной нервно-мышечных холинергических синапсов (соединений), иннервирующих поперечнополосатую и гладкую мускулатуру. L-цепь оказывает блокирующее действие на холинергическую передачу путём расщепления специфических синаптических белков (SNAP-25 и синаптобревин – аналогично, как при столбняке), нарушается связь синоптических пузырьков с пресиноптической мембраной, возникает блокада прохождения нервного импульса при нормальной продукции ацетилхолина и холинестеразы.
• Типы токсина B, C, D, F также опасны, т.к они могут активировать собственный нейротоксин своими же ферментами, не попадая в ЖКТ. В этом случае мало того, что сокращается инкубационный период, к тому же симптомы появляются даже тогда, когда заражённый продукт находился во рту, но не был проглочен.
• Специфическая активность:
- Лейкотоксическая (подавление фагоцитоза без повреждения лейкоцитов, т.е фагоцитирующих клеток),
- Гемолитическая (разрушает эритроциты);
- Лейкоцитарная (расщепляет фосфолипиды клеточной мембраны).
Возбудитель ботулизма Clostridium botulinum
1. Споровая форма – при температуре 6°С – сохраняется в течении нескольких месяцев, при 100° - 1-2 часа, при 120° - гибнет в течении 30 минут, но некоторые штаммы могут сохраняться и несколько часов при такой температуре. Споры устойчивы к замораживанию и высушиванию, даже к прямому УФИ. В высушенном состоянии сохраняются десятилетия. Действие дезинфицирующих растворов активируется в течении нескольких часов: 20% раствор формалина убивает возбудителя на протяжении 24 часов; этиловый спирт в течении 2 месяцев; 10% раствор соляной кислоты - через час.
2. Вегетативная форма малоустойчива во внешней среде и, при 80°С гибнет в течении 30 минут.
3. Токсин разрушается при такой же температуре, как и вегетативная форма: 100°-10 минут, хорошо нейтрализуется в щелочи, но устойчива к кислой. В ЖКТ снижает свою активность, кроме типа Е, который наоборот, увеличивает свою активность в 10000 раз.
Ботулизм встречается во всех регионах, но чаще регистрируется в странах, где население употребляет большое количество различных консервов (как растительного, так и животного содержания), можно сказать, что территориальных ограничений нет. Все люди высокочувствительны к токсину, без ограничений в поле и возрасте. Сезонность также не отмечена.
Причины заражения болтулизмом
Естественной средой обитания и, как следствие, источником, является почва, поэтому возбудитель называется сапрозоонозом. Также источником является вода, пыль, пищевые продукты заражённые почвой, кишечное содержимое рыб и птиц, мёд – но в этих средах обитания, возбудитель чаще находится в спорообразной форме и в вегетативную превращается при создании благоприятных условий: t° =28-35°С, анаэробные = бескислородные условия (консервы), активация протеолитическими ферментами в ЖКТ. Заражение чаще происходит в вегетативных формах, заражение спорами возможно лишь в двух случаях – при раневом заражении, и при ботулизме новорожденных. Пути – пищевой и контактно-бытовой.
Симптомы ботулизма
Инкубационный период считается от момента внедрения возбудителя до первых клинических проявлений. Длится он до суток, но варьировать может и от 2-12 дней, что крайне редко и бывает только при раневом ботулизме и ботулизме новорожденных. Проникая через ЖКТ, возбудитель активирует лецитиназную и лейкопеническую активность (подробнее в описании возбудителя) – они облегчают проникновение возбудителя в глублежащие ткани с параллельной защитой от фагоцитоза. На этапах внедрения начинает действовать токсин за счёт активации протеолитическими ферментами ЖКТ и, как только токсин активирован, появляются симптомы.
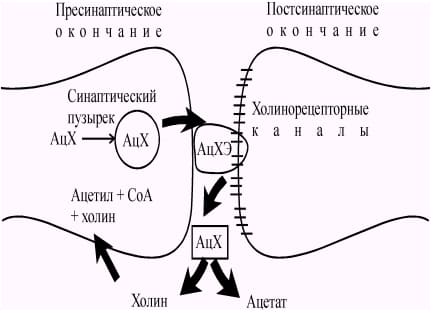
Холинергические синапсы - мишень для ботулотоксина
Период клинических проявлений начинается остро и длится на протяжении 3 недель, с постепенным снижением клинической симптоматики. Этот период характеризуется следующим:
• Острое внезапное начало в виде общеклинических симптомов (головная боль, головокружение, возможен подъём температуры тела до 38°С)
• Симптомы гастроэнтерита в 90% случаев выступают на первое место в течении первых суток от момента употребления заражённого продукта, проявляется схваткообразными болями в области эпигастрии (ориентировочно в области желудка), рвотой, диареей.
• В течении нескольких часов, присоединяется неврологическая симптоматика в виде различного сочетания мионеврологических синдромов:
- офтальмоплегический синдром;
- бульбарный синдром в виде парезов глоточно-язычных мышц при поражении IX (языкоглоточный), X(блуждающий), XII (подъязычный) пар черепных нервов;
- поражение парасимпатики и изменение со стороны ССС;
Неврологическую симптоматику объясняет
- тропность (избирательное поражение) к нейронам продолговатого мозга и двигательным нейронам спинного мозга;
- особенность действия токсина – увеличивает проницаемость поражаемых тканей;
- В первую очередь поражаются мышцы с высокой функциональной активностью, те которые находятся в постоянном напряжении/движении (глазодвигательные, мышцы глотки и т.д)
Бывает, что симптомов гастроэнтерита может и не быть, а первыми проявлениями выступают неврологические симптомы.
- сетка или туман перед глазами;
- невозможность читать и видеть близрасположенные предметы, но с сохранением хорошей дальновидности – это объясняется парезом цилиарных мышц, те что меняют конфигурацию хрусталика, в результате их поражения, хрусталик находится в постоянном расслабленном состоянии, которое бывает при сосредоточении на дальних предметах;
- косоглазие (стробизм);
- двоение в глазах (диплопия);
- опущение век (птоз);
- расширение зрачков, не реагирующих на свет (мидриаз);
- неравномерность зрачков (анизокория);
- нистагм (непроизвольные движения глазных яблок);
- в тяжёлых случаях может возникнуть неподвижность глазных яблок.
• Бульбарный синдром проявляется афонией и дисфагией. Афония: речь невнятная, с носовым оттенком, парез мускулатуры языка, осиплость голоса. Дисфагия обусловлена парезом мышц глотки, надгортанника и мягкого нёба, в результате проявляется: нарушением глотания как твёрдой, так и жидкой пищи, последняя вытекает через нос, также отмечают попёрхивание при попытке сглотнуть даже слюну.
• Парез диафрагмы и вспомогательной дыхательной мускулатуры:
• Поражение парасимпатической нервной системы:
- сухость кожных покровов и слизистых;
- снижение слюноотделения;
- нарушение иннервации ЖКТ вплоть до развития паралитической кишечной непроходимости;
- нарушение уродинамики в виде острой задержки мочи или непроизвольного мочеиспускания.
• Изменение со стороны сердечно-сосудистой системы:
- брадикардия (снижение частоты сердечных сокращений) чередуется с тахикардией (увеличения частоты сердцебиения);
- тенденция к повышению артериального давления;
- нарушение проведения возбуждения, с возникновением атриовентрикулярной блокады (AV-блокада);
- нарастание одышки.
• По ходу течения заболевания нарастает мышечная слабость, вначале она наиболее выражена в затылочных мышцах и поэтому голова может свисать, больные её стараются придерживать. Мышечная астения может сохраняться до 6 месяцев.
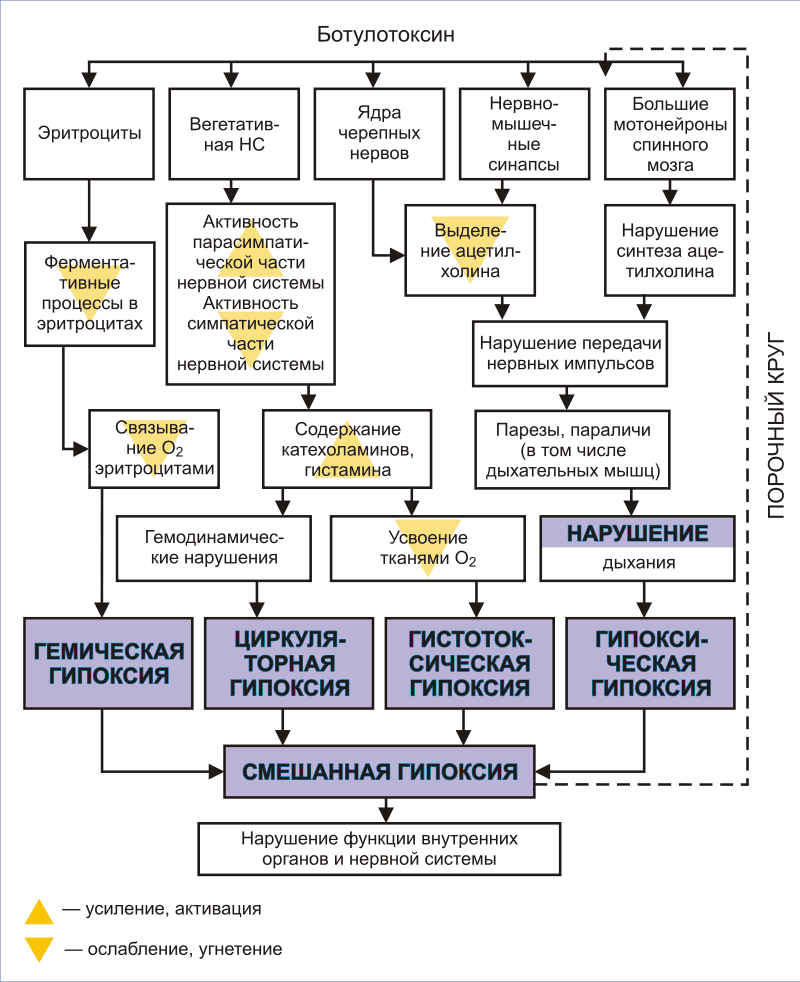
• В усугублении симптоматики важное значение имеет гипоксия (↓O₂ в периферической крови) различного генеза:
- дыхательная (из-за парезов диафрагмы и вспомогательной дыхательной мускулатуры);
- токсическая (прямое и опосредованное действие токсина через угнетение ферментов пентозофосфатного шунта и К-Na-насоса);
- циркуляторная (из-за нарушения гемодинамики)
Продолжительность болезни составляет в среднем 3 недели при условии, что проводится лечение. Неврологическая симптоматика восстанавливается в обратной последовательности: сначала дыхание, а потом глотание. Остальные проявления – головная боль, гнусавость, офтальмоплегические, парасимпатические и другие неврологические симптомы – проходят без определённой последовательности и могут сохраняться длительное время (до 1,5 месяцев и более). У переболевших вся симптоматика проходит бесследно и не оставляет никаких инвалидизирующих последствий. Без лечения наиболее возможен летальный исход.
Действие ботулотоксина на организм.
- Длительный инкубационный период;
- Заражение не вегетативными, а спорообразующими формами;
- Нет гастроинтестинального периода;
- Ботулизм новорожденных проявляется в виде вялости, слабости сосания или отказа от него, задержка стула, офтальмоплегические симптомы, хриплый плачь, ослабление глотательного или сосательного рефлекса;
- У детей более часто наступает осложнение в виде пневмоний и более часто наблюдаются летальные исходы.
Диагностика ботулизма
1. По эпидемическим данным – употребление консервов домашнего приготовления.
2. По клиническим данным – локализация и симметричность поражения нервной системы, отсутствие лихорадочного/ интоксикационного/ общемозговых и менингиальных синдромов.
3. Лабораторная диагностика: направлена на обнаружение возбудителя в пищевых продуктах и биоматериалах больного (кровь, промывные воды, кал и моча), с применением РН (реакций нейтрализации) и ИФА (иммуноферментного анализа) – эти результаты могут быть готовы в течении 8 часов.
Возбудитель ботулизма под микроскопом (споры)
4. Определение уровня кардиоспецифических ферментов для установления степени компенсации со стороны сердца и сосудов: МВ-креатинфосфокиназа, аспарагиновая трансаминаза, гидроксибутиратдегидрогеназа, тропанин. Для этого дополнительно проводят ЭКГ.
Лечение ботулизма
1. Антитоксическая противоботудиническая лошадиная сыворотка моно/ или поливалентная (в случае неизвестного типа ботулотоксина) или человеческий противоботулинический иммуноглобулин.
2. Преднизолон вводится параллельно с лечебной дозой сыворотки во избежание анафилактического шока. По этим же соображением, перед введением сыворотки проводят пробу малыми дозами и, если наблюдается аллергическая реакция, то дозу преднезолона увеличивают.
3. Из-за пареза глоточно-язычных мышц высок риск аспирации (закупорка дыхательных путей), а из-за пареза диафрагмы и дыхательной мускулатуры формируется дыхательная недостаточность - в результате этих двух жизнеугрожающих факторов, больных переводят на зондовое и парентеральное питание, а также подключают к аппарату ИВЛ.
4. При поражении миокарда, назначают цитопротекторы.
5. При бактериальных осложнениях назначают антибиотики с широким спектром действия.
6. На ранних стадиях на возбудителя действуют и через ЖКТ, путём промывания желудка и постановки очистительных клизм, а также назначают сорбенты.
Питание во время и после болезни
Лечебное питание предусматривает исключение блюд, богатых экстрактивными веществами, пряности и жирные продукты. А также назначают диету №10. Предпочтителен перевод на смеси с высокой энергетической активностью. Режим постельный или полупостельный.
Осложнения ботулизма
1. Специфические: миозит (часто поражаются бедренные, затылочные и икроножные мышцы, проявляется это в виде припухлости, болезненности и затруднения в движении) и поражение нервных узлов сердца с последующим формированием аритмий.
2. Вторичные бактериальные осложнения: пневмония, ателектазы, гнойный трахеобранхит, пиелонефрит, сепсис.
3. Ятрогенные (постлечебные): сывороточная болезнь, гипергликемия, гиперфосфатемия, атрофия кишечника.
Профилактика ботулизма
1. Специфическая – антитоксическая противоботулиническая сыворотка поливалентная (от А, В, Е типа ботулотоксина).
2. Неспецифическая:
строгое соблюдение правил приготовления и хранения рыбных/ мясных/ овощных полуфабрикатов;
термообработка перед употреблением консерв путём кипячения на водяной бане в течении 15 минут, при этом напомню, что гибнут только вегетативные формы, а споры остаются нетронуты, следовательно перед употреблением оставшегося содержимого консервы, необходимо прокипятить ещё раз для уничтожения тех спор, которые проросли в вегетативную форму.
Консультация врача по ботулизму:
Вопрос: Заразен ли больной?
Ответ: нет
Вопрос: Формируется ли иммунитет?
Ответ: формируется, но крайне редко, т.к иммунная доза соответствует летальной. Но даже если иммунитет и сформировался, то он является строго типоспецифичным, слабовыраженным и недлительным.
Вопрос: Сохраняются ли инвалидизирующие постинфекционные осложнения?
Ответ: нет, т.к блокада нервных импульсов возникает на синоптическом, а точнее на субклеточном уровне (особенности действия L и H цепей токсина), в результате чего анатомические и тканевые структуры остаются нетронутыми, действие токсина не паралитическое, а псевдопаралитическое и, его можно устранить бесследно путём иннактивации токсина, в результате произойдёт полное восстановление нервно-мышечного возбуждения. Восстанавливаются все типы нервно-мышечного возбуждения, во всех органах и тканях, за исключением сердца – если там единожды сформировался эктопический очаг, в результате нескоординированного движения, то его можно убрать только хирургическим путём.
Врач терапевт Шабанова И.Е.
Реабилитация после перенесенного ботулизма
Ботулизм – тяжелое инфекционное заболевание, обусловленное воздействием ботулотоксина (нейротоксина) с поражением преимущественно нервной системы и развитием нервнопаралитического синдрома (нарушение дыхания, речи, глотания, поражение органов зрения). Выраженность изменений во многом зависит от дозы ботулотоксина, причем возникшие симптомы (расстройства дыхания, речи, глотания) при своевременной помощи все же бывают обратимыми. Однако нередко зрительные нарушения (парез и паралич аккомодации, поражение зрительных нервов с ограничением или понижением зрения, сужением полей зрения) несут за собой определенные последствия в виде атрофии зрительных нервов.
Особенности развития заболевания обуславливают оперативность оказания лечебной помощи таким пациентам, а также требуют серьезного отношения к соблюдению всего комплекса реабилитационных мероприятий в период выздоровления (или реконвалесценции).
1) Режимные мероприятия (стационарное лечение до 10 дня после исчезновения всех неврологических расстройств с последующей выдачей при выписке больничного листка, продленного еще на 7-14 дней в зависимости от тяжести перенесенной формы заболевания).
2) Медицинское наблюдение (диспансеризация) пациентов подразумевает наблюдение за переболевшими терапевтом участка проживания пациента в течение 14 дней после выписки и при сохранении остаточных явлений консультация и наблюдение невропатологом и кардиологом (при наличии в стационаре миокардита), окулиста при последствиях на органах зрения. В дальнейшем наблюдение устанавливается до полного выздоровления с частотой один раз в течение 6 месяцев. Медикаментозная терапия в восстановительный период назначается по показаниям в зависимости от остаточных явлений и определяется лечащим врачом (сердечно-сосудистые препараты, ноотропы, витаминотерапия, препараты для лечения атрофии зрительных нервов и другие).
3) Рекомендации по двигательной активности включают в себя: ограничение физической активности сроком на 3 и более (при необходимости) месяца, освобождение от тяжелого физического труда, отстранение от специализированных занятий спортом, любой работы, связанной с напряжением на зрительный анализатор. Иными словами, рациональное трудоустройство на срок не менее 2-3х месяцев. Заключение по рациональному трудоустройству определяется КЭК (клинико-экспертной комиссией) лечебно-профилактического учреждения (поликлиники), включающей терапевта, невролога или кардиолога, зам. гл. врача и других.
4) Лечебное питание в период восстановления должно включать полноценный рацион по составу и по калорийности. Однако следует соблюдать несколько основных принципов: соблюдение режима приема пищи (4хкратный прием в приблизительно одно и то же время); сохранение принципа химического щажения желудочно-кишечного тракта в период реконвалесценции после ботулизма (ограничение острой и жирной пищи, ограничение приема солей, преобладание растительных жиров над животными, достаточное поступление белка); достаточное поступление витаминов с приемом пищи или с помощью специализированных поливитаминных комплексов (витрум, центрум, компливит, алфавит и многие другие).
5) Физиотерапевтические процедуры могут широко применяться после перенесенного ботулизма. К ним обносятся водные процедуры (ванны, душ), процедуры закаливания, электросон, гипербарическая оксигенация (ингаляции кислорода при избыточном или нормальном давлении), что устранит остаточные последствия гипоксии при остром течении ботулизма. Показаны общие оздоровительные процедуры (общий массаж, лечебная физкультура, посещение бассейна).
6) Санаторно-курортное лечение в период реабилитации с посещением учреждений для пациентов с заболеваниями нервной системы.

Ботулизм представляет собой инфекционное заболевание, несущее прямую угрозу для жизни больного и возникающее вследствие проникновения в организм человека ботулинического токсина. Первый случай заболевания был официально зарегистрирован в 1793 году, когда после употребления в пищу кровяных колбасок произошло массовое заражение, при котором 6 из 13 пострадавших погибли. В результате этого случая болезнь получила название ботулизма, которое в переводе с латыни означает колбаса. Сегодня ежегодно в мире от данного недуга страдает порядка 1 тысячи человек. Интересной особенностью заболевания является то, что вызывается оно не возбудителем, а продуктами его жизнедеятельности. Ботулинический токсин на сегодняшний день считается самым ядовитым веществом в мире, и для тяжелейшего отравления достаточно совсем малой дозы. Заболеванию в равной мере подвержены мужчины и женщины в любом возрасте. При отсутствии своевременной медицинской помощи смертность от ботулизма может составлять от 60% до 80%, в зависимости от степени интоксикации и состояния здоровья больных.
Причины возникновения ботулизма
Заражение ботулизмом происходит через инфицированные продукты питания. Чаще всего, по словам врачей, поражение организма вызывают следующие причины:
- употреблении в пищу консервов из банок со вздувшейся крышкой;
- употребление в пищу грибных консервов кустарного производства;
- употребление в пищу копчёной рыбы кустарного производства;
- употребление копчёного мяса кустарного производства;
- употребление колбасных изделий кустарного производства;
- употребление инфицированного мёда (встречается крайне редко).
Особую опасность инфицированные продукты представляют ещё и по той причине, что их внешний вид, вкус и запах не изменяются под воздействием ботулинического токсина. Таки образом, отличить безопасный продукт от несущего в себе ботулизм без лабораторных исследований невозможно.
Симптомы ботулизма
Болезнь начинается после употребления инфицированных продуктов в период времени от 2 до 12 часов, в зависимости от состояния организма и объёма полученного токсина. В очень редких случаях заболевание может проявиться через трое суток после попадания в организм яда. Как единичные случаи отмечено возникновение заболевания только на 10 сутки после употребления инфицированного продукта. Чем раньше появляются симптомы отравления, тем тяжелее оно будет протекать.
Симптомы болезни медики сегодня делят на специфические и неспецифические. К неспецифическим симптомам ботулизма относят проявления болезни, общие для разных видов пищевых отравлений и появляющиеся сразу же после начала процесса интоксикации организма. К ним относятся:
- острая боль в животе;
- диарея не более 10 раз в сутки;
- повторяющаяся рвота;
- головная боль;
- сильная бледность кожных покровов;
- повышение температуры тела различной интенсивности;
- слабость.
В том случае если после употребления продуктов, которые могли быть носителями ботулизма, появляются такие симптомы, следует незамедлительно обратиться за медицинской помощью, так как промедление может стоить больному жизни.
К специфическим симптомам заболевания относятся реакции организма, возникающие только при отравлении ботулиническим токсином. Симптомы эти бывают нескольких видов и, как правило, сочетаются между собой.
Симптомы со стороны зрительной системы
Нарушения в зрительной системе являются одним из очень характерных признаков ботулизма, помогающих быстро поставить верный диагноз. К подобным специфическим симптомам болезни относятся:
- стремительное падение зрения;
- нарушение подвижности глазных яблок;
- сетка перед глазами;
- туманность зрения;
- косоглазие;
- двоение зрительной картинки;
- опущение верхних век.
Когда такие симптомы добавляются к неспецифическим признакам ботулизма, сложностей в постановке диагноза быть не может.
Симптомы со стороны речи и глотания
Эти симптомы проявляются следующим образом:
- сильная сухость во рту;
- нарушение в процессе глотания или полное отсутствие глотательной функции;
- гнусавость;
- изменение высоты голоса;
- изменение тембра голоса;
- чувство нахождения в горле инородного тела.
Симптомы со стороны дыхательной системы
Как правило, эти специфические симптомы возникают при тяжёлом состоянии больного и свидетельствуют о том, что возникла серьёзная угроза для жизни человека. К таким проявлениям заболевания относятся:
- частое поверхностное дыхание;
- недостаток воздуха;
- чувство стеснения в груди;
- боли в груди.
В этом состоянии больной нуждается в срочной госпитализации и курсе интенсивной терапии.
Симптомы со стороны двигательной системы
Так как при отравлении ботулиническим токсином задевается и центральная нервная система, то возникают и симптомы нарушения двигательных функций организма. К таким проявлениям болезни относятся:
- особо сильная мышечная слабость;
- дискоординация движения;
- отсутствие какой-либо мимики лица;
- невозможность выполнить простые движения, требующие определённой концентрации.
Вне зависимости от того, насколько сильно выражены симптомы поражения ботулизмом, следует незамедлительно обратиться за медицинской помощью, так как любое промедление приведёт к усугублению интоксикации организма и повышению вероятности летального исхода.
Степени ботулизма и их симптоматика
Сегодня врачи выделяют 3 степени тяжести ботулизма. Самолечение (в крайнем случае) возможно только при первой, лёгкой стадии отравления, так как она не склонна к усугублению и практически никогда не приводит к летальному исходу. Однако даже при ней, если имеется возможность обратиться за врачебной помощью, следует немедленно воспользоваться этим.
В таком состоянии угрозы бля жизни больного практически нет, а симптомы не сильно выражены. Пострадавший обычно жалуется на то, что его беспокоят:
- общие симптомы отравления;
- незначительное нарушение зрения;
- умеренная слабость;
- незначительное изменение голоса.
Для полного выздоровления требуется максимум 5 дней. В среднем исцеление наступает на третьи сутки.
В этом состоянии больному необходима квалифицированная медицинская помощь. У него наблюдаются все симптомы ботулизма. Однако практически не нарушается глотательная функция, и он не ощущает недостатка воздуха. Для выздоровления больному, даже при медицинской помощи, необходимо не менее 3 недель.
При такой форме отравления стремительно развивается полная симптоматика ботулизма с быстрым угнетением глотательной функции и дыхания. Состояние больного в этом случае оценивается медиками как крайне тяжёлое, требующее незамедлительных реанимационных мероприятий. При отсутствии лечения больной умирает в течении 6-48 часов от начала развития ботулизма. Восстановление организма после такого отравления занимает до 6 месяцев.
Осложнения ботулизма
Даже при лёгкой форме заболевания, если лечение не было проведено правильно, у больного могут возникать опасные осложнения ботулизма. Чаще всего врачи наблюдают такие последствия недуга:
- тяжёлые формы пневмонии;
- поражения сердечной мышцы;
- менингит;
- потеря зрения (частичная или полная).
Избежать осложнений болезни можно только в том случае, если лечение будет проведено своевременно.
Народные средства для борьбы с ботулизмом
Народные средства могут применяться только в период восстановления после болезни, когда, благодаря врачебным действиям, уже устранена угроза для жизни и необходимо просто избавиться от последствий отравления в кратчайшие сроки. Учитывая это, различные рецепты народной медицины могут применяться только после выписки из больницы. Использовать приведённые ниже лекарства в качестве основной терапии ботулизма категорически запрещено.
Диета при ботулизме
Для того чтобы избежать последствий заболевания, важно не только пройти квалифицированное лечение, но и придерживаться определённой диеты на протяжении последующих после болезни 3 недель. Врачами лицам, перенёсшим ботулизм, рекомендуются к употреблению следующие продукты:
- различные каши;
- овощные супы;
- постная рыба;
- постное мясо;
- молочные продукты низкой жирности;
- кисломолочные продукты низкой жирности;
- зелёный чай;
- компот без сахара.
Такое питание щадяще воздействует на организм больного и при этом обеспечивает его всем необходимым. Нарушения диеты крайне нежелательны и могут привести к неприятным ощущениям со стороны желудочно-кишечного тракта.
Профилактика возникновения ботулизма
Для того чтобы максимально защитить себя от ботулизма следует придерживаться определённых правил профилактики. При их соблюдении заражение практически невозможно. Врачи для предотвращения ботулизма рекомендуют:
- качественно мыть нуждающиеся в этом продукты питания;
- не употреблять продукты, приготовленные неизвестным человеком в кустарных условиях (домашние консервы и копчёности, продаваемые с рук);
- правильно хранить продукты питания при нужной температуре;
- проводить полноценную стерилизацию банок и продуктов при консервации.
При соблюдении этих профилактических мер можно защитить себя не только от такого страшного недуга как ботулизм, а и от обычных пищевых отравлений, которые также несут несомненный вред организму. В том случае если человек вынужден по своим профессиональным обязанностям регулярно контактировать с ботулиническим токсином, то ему необходимо своевременно пройти вакцинацию от данного заболевания, которая делается в 3 приёма.

Общие сведения
Ботулизм – это тяжелое заболевание, при котором поражается нервная система, в основном продолговатого и спинного мозга. Болезнь протекает с преобладающими офтальмоплегическим и бульбарным синдромами. Это заболевание является смертельно опасным. Провоцирует его бактерия Clostridium botulinum, а также продукты ее жизнедеятельности. После заражения симптомы этого заболевания развиваются стремительно. Больной страдает от тошноты, тахикардии, запора, вздутия живота, афонии. Бактерия попадает в организм с пищевыми продуктами, водой или аэрозолями с ботулотоксином. Болезнь не передается от человека к человеку.
Возбудителя этого заболевания в конце девятнадцатого века выделил бельгийский бактериолог Эмиль ван Эрменгем, исследуя ветчину, которой отравились 34 человека, а также селезенки пострадавших. Он установил, что токсин образуется не в организме человека, а в продуктах питания.
В настоящее время заболевание проявляется и как единичные, и как групповые случаи отравления. Часто заражение отмечается у людей после потребления консервов, изготовленных в домашних условиях.
Возбудитель ботулизма – это подвижная, анаэробная, спорообразующая, грамположительная палочка, которая относится к роду Clostridium, семейству Clostridiaceae. Наличие спор придает возбудителю форму теннисной ракетки. Микробиология выделяет семь типов этого возбудителя. Что касается того, где развивается ботулизм, то его возбудители в природе широко распространены. Он развивается и обитает в почве. Ботулинический токсин вырабатывается в процессе жизнедеятельности бактерии.
В наших широтах распространен ботулинический токсин типа А, В, Е. Вегетативные его формы гибнут после воздействия в течение 30 минут температуры 80°C. Но споровые формы способны выдержать влияние температуры 100 градусов Цельсия на протяжении нескольких часов. Токсин устойчив к высоким концентрациям поваренной соли, специй, но при этом успешно нейтрализуется в щелочной среде.
Ботулотоксин – один из самых сильных природных ядов. Ботулинический нейротоксин типа A-гемагглютинин комплекс широко применяют в современной косметологии (препараты Ботокс, Релатокс, Диспорт, Лантокс). Эти средства применяют с целью разглаживания морщин и снижения потоотделения. В косметических препаратах концентрации этого токсина очень низкие, поэтому отравиться ими невозможно.
Патогенез
Ботулизм передается фекально-оральным путем, если речь идет о раневой форме болезни – контактным. Заболевание может передаваться с пищей, через воздух и пыль, бытовым способом. После того, как человек перенес недуг, иммунитет к нему не развивается.
Чаще всего ботулизм вызывает токсин типа А, токсины типа В, С, E, F – в более редких случаях. Тип D опасен только для водоплавающих птиц и животных.
Если в организм попадают вегетативные формы C. Botulinum и споры, это не приводит к развитию болезни. Дело в том, что для выработки токсина необходимы только анаэробные условия.
Правда, если в ране были созданы условия для прорастания C. Botulinum, и она была загрязнена зараженной почвой, развивается так называемый раневой ботулизм.
Токсинообразование также может происходить в кишечнике малышей до 6 месяцев вследствие особенностей микрофлоры.
Отравиться токсинами можно только вследствие потребления продуктов, где в анаэробных условиях размножился возбудитель и накопился токсин. Чаще всего отравление происходит после того, как люди потребляют разнообразные консервы домашнего приготовления.
Патогенез ботулизма в настоящее время изучен не до конца. До сих пор эксперты изучают влияние токсина на ЦНС и на организм в целом.
Всасывание ботулотоксина происходит из слизистой оболочки или легких. Попадая в желудок, он не разрушается под воздействием желудочного сока. В кровь токсин попадает через слизистую желудка и кишечника, после чего яд разносится по организму, нарушая функции нервных клеток, которые определяют передачу возбуждения к мышцам. В процессе развития ботулизма происходит поражение черепных нервов.
Сначала поражаются мышцы глаз, гортани, глотки, после чего — дыхательные мышцы. Особенно чувствительны к ботулотоксину мотонейроны спинного и продолговатого мозга. Это приводит к бульбарному и паралитическому синдрому.
Ботулотоксин блокирует освобождение ацетилхолина в холинергических синапсах, и это приводит к периферическим параличам. Холинэстеразная активность в синапсах почти не изменяется.
Важная роль в патогенезе болезни отводится гипоксии. Прогрессирующая острая дыхательная недостаточность развивается вследствие угнетения активности больших мотонейронов передних рогов спинного мозга, которые иннервируют в дыхательную мускулатуру.
Гипоксия усиливается, когда происходит обтурация бронхов слюной, пищей и рвотными массами вследствие парезов мышц глотки, гортани, надгортанника.
Слизистая ротоглотки воспаляется вследствие гипосаливации, возможен гнойный паротит из-за восходящей инфекции. Гибнет больной из-за вентиляционной дыхательной недостаточности или, иногда, от внезапной остановки сердца.
При заболевании отсутствуют признаки инфекционной интоксикации и гастроэнтерита.
Отличие патогенеза ботулизма младенцев и раневой формы в том, что в таком случае происходит заражение спорами, прорастающими в ране в анаэробных условиях, или вследствие особенностей кишечника младенцев.
Классификация
Ботулизм подразделяют на четыре категории:
- Пищевой– развивается после того, как человек потребил продукты с накопившимся ботулиническим токсином.
- Раневой– развивается, когда рана с условиями для токсинообразования загрязняется почвой, содержащей Clostridium botulinum.
- Ботулизм детского возраста – развивается у младенцев до 6 месяцев, когда они заражаются спорами Clostridium botulinum.
- Ботулизм неуточненной природы– определяется, если не удается определить связь болезни с потреблением продуктов.
Определяется также три формы болезни в зависимости от ее тяжести:
- Легкая– паралитический синдром поражает только глазодвигательные мышцы.
- Средне тяжелая– поражаются мышцы гортани и глотки.
- Тяжелая– проявляются нарушения дыхания и тяжелые бульбарные нарушения.
Причины ботулизма
Причины этого заболевания зависят от формы болезни.
Пищевой ботулизм проявляется из-за потребления продуктов, зараженных токсинами. Наиболее часто источниками пищевой формы болезни являются:
- Продукты, консервированные в домашних условиях. Чаще всего токсины содержат слабокислые продукты – кукуруза, свекла, бобы. Также они могут содержаться в рыбных консервах.
- Перец чили.
- Вяленая рыба.
- Покупные полуфабрикаты – они являются причиной заражения примерно в 10% случаев.
- Другие продукты питания.
Раневая форма – следствие попадания в рану Clostridium botulinum, после чего в ней образуются токсины. Может развиваться в случае применения нестерильных игл для инъекций. Подобное происходит с инъекционными наркоманами.
Детский ботулизм – развивается после попадания в организм малышей спор бактерий вместе с пищей. Споры растут в кишечнике и производят токсины.
Некоторые случаи связывают с потреблением меда.
Однако причины развития болезни иногда остаются неустановленными.
Ботулизм: симптомы болезни
Инкубационный период ботулизма длится от нескольких часов до 2-5 дней. Но в среднем инкубационный равен 18-24 часам. Если этот период более короткий, то заболевание протекает тяжелее. Клиническую картину заболевания формируют три основных синдрома:
- паралитический;
- гастроинтестинальный;
- общетоксический.
Как правило, первые признаки ботулизма у взрослых и детей проявляются остро и начинаются с гастроинтестинального синдрома. Первые симптомы ботулизма у человека – это тошнота и рвота, жидкий стул, болевые ощущения в животе. Как правило, рвота и понос беспокоят больного недолго – они являются последствиями токсинемии. После этого симптомы ботулизма и их проявление приобретают иной характер: больной ощущает распирание в желудке, его беспокоит метеоризм и запоры. Эти признаки свидетельствуют о том, что у больного развивается парез желудочно-кишечного тракта.
Также проявляются следующие симптомы:
- У больного становится маскообразным лицо, проявляется вялость, развивается одно- или двусторонний птоз.
- Зрачки расширяются, практически не реагируют на свет, может проявиться косоглазие, нистагм.
- Больному сложно высовывать язык, он делает это толчками.
- Беспокоит головная боль, температура нормальная или повышается до субфебрильных показателей, отмечается общее недомогание.
- Слабость мышц изначально охватывает затылочные мышцы, из-за чего голова свисает, и человеку приходится поддерживать ее руками. Отмечается слабость межреберных мышц, вследствие чего дыхание становится поверхностным.
- Слизистая носоглотки сухая, глотка становится красной, в надгортанном пространстве накапливается слизь. Чуть позже слизь становится мутноватой, что иногда приводит к ошибочному диагнозу – у больного подозревают развитие ангины.
- Отмечается затрудненное глотание, вследствие чего больной может вдыхать пищу и слюну в легкие, что увеличивает риск развития аспирационной пневмонии.
- Болезнь также сопровождают функциональные расстройства сердечно-сосудистой системы.
- Клинический анализ крови определяет умеренный лейкоцитозс нейтрофильным сдвигом влево.
Процесс выздоровления у таких больных наступает очень медленно.
Один из первых признаков того, что человеку становится лучше – это восстановление слюноотделения. В ходе выздоровления неврологические симптомы постепенно регрессируют. В последнюю очередь полностью восстанавливается зрение и сила мышц. Проблемы со зрением у людей, переболевших ботулизмом, могут наблюдаться в течение нескольких месяцев. Однако после того, как наступает полное выздоровление, никаких последствий недуга у переболевших не остается.
Если у больного развивается раневой ботулизм, пищеварительные признаки отсутствуют.
При детском ботулизме у больных малышей в большинстве случаев первым симптомом является запор. После этого развивается паралич мышц, который начинается с лица и постепенно распространяется к конечностям. У малыша усиливается слюнотечение, он плохо сосет. Плач у такого младенца слабый. Может теряться мышечный тонус.
Анализы и диагностика
Если человек обращается к врачу с подозрением на ботулизм, диагноз специалист устанавливает, руководствуясь клинической картиной и результатами лабораторных анализов. В процессе исследований проводят анализ крови, мочи, кала, рвотных масс, промывных вод желудка, определяя, содержат ли они ботулинотоксин. При раневом ботулизме исследуют содержимое ран.
Однако в первые дни заболевания установить диагноз сложно. Выявить заболевание помогает присутствие таких факторов:
- отсутствие лихорадки;
- потребление больным пищи, которая могла быть заражена Clostridium botulinum;
- сухость во рту;
- мышечная слабость, которая прогрессирует;
- выраженная гипосаливация;
- глазные симптомы;
- запор, вздутие;
- проявления дыхательной недостаточности;
- изменение тембра голоса.
Лечение
Если диагноз был подтвержден, важно как можно оперативнее начать его лечение. Поэтому человек, который чувствует себя плохо, должен сразу же обращаться за помощью к врачу. Лечение проводят в стационаре.
Изначально больному промывают желудок, используя для этого толстый зонд. Однако проведение такой процедуры оправдано только вначале развития заболевания, то есть в том случае, если в желудке еще есть остатки зараженной пищи.
Далее пациенту проводят кишечный диализ, для чего используется 5% раствор соды.
С целью нейтрализации токсина больному вводят антитоксическую сыворотку (если вводится тип А, С, Е, то доза составляет 10000 ME, если тип В — 5000 ME). Средство нейтрализует действие токсина, который вырабатывает возбудитель. Средство вводят внутривенно или внутримышечно. Очень важно ввести антитоксин как можно раньше, так как его раннее введение существенно уменьшает показатели смертности.
Как правило, достаточно ввести антитоксин один раз. Но если нейропаралитическое расстройство прогрессирует, сыворотку в аналогичной дозе вводят повторно. Количество доз определяют в зависимости от тяжести заболевания.
Если речь идет о тяжелой форме болезни, необходимо проводить поддерживающее лечение. При необходимости практикуют искусственную вентиляцию легких, применение инфузионных средств для дезинтоксикации и восстановления водно-электролитного баланса. Для устранения гипоксии назначают гипербарическую оксигенацию. При необходимости также назначают лечение антибиотиками.
Читайте также:


