Кровать для больного холерой
Лечение. Больные холерой и вибриононосители подлежат экстренной госпитализации в специализированные или временные стационары. Основу лечения составляет патогенетическая терапия, цель которой заключается в восстановлении и сохранении водно-электролитного р
Лечение. Больные холерой и вибриононосители подлежат экстренной госпитализации в специализированные или временные стационары. Основу лечения составляет патогенетическая терапия, цель которой заключается в восстановлении и сохранении водно-электролитного равновесия в организме. По мнению Carpenter с соавт. (1966), при правильно проводимой водно-электролитной терапии даже без использования других медикаментов летальность снижается практически до нуля. До 80% пациентов можно с успехом лечить, если своевременно предоставлять им оральные регидратационные соли (стандартный пакет ОРС ВОЗ/ЮНИСЕФ). Антибактериальная терапия не играет решающей роли, но повышает эффективность регидратационной терапии: уменьшает длительность и объемы диареи, сокращает сроки вибриононосительства.
Патогенетическая терапия при лечении больных с обезвоживанием II–IV степени проводится в два этапа:
- I этап регидратации — восстановление потерь жидкости и солей, которые имели место до начала лечения;
- II этап — коррекция продолжающихся потерь организмом до появления оформленного стула.
Адекватность проведения I этапа водно-электролитной терапии зависит от двух слагаемых:
1) определения степени обезвоживания больного;
2) исследования массы его тела.
Особенно ответственным является этап первичной регидратации для больных с III–IV степенью обезвоживания. Больного после взвешивания на амбарных весах или койке-весах укладывают на холерную кровать — брезентовую раскладушку с отверстием (20–35 см в диаметре) в области расположения ягодиц, под которым устанавливается полиэтиленовое ведро с делениями по 0,5 литра со свешивающимся рукавом из клеенки вокруг отверстия. Производится венопункция или веносекция и после забора пробы (1–3 мл) крови начинается струйное введение полиионных растворов. Определяя степень обезвоживания по клинико-лабораторным данным, а также соответствующие потери в процентах и массу тела, можно легко определить величину потери жидкости и объем раствора, который необходимо ввести больному на I этапе лечения.
Пример расчета. У больного с массой тела 70 кг дегидратация III степени. При III степени дегидратации потеря жидкости относительно массы тела составляют 7–9% (в среднем 8%), то есть потеря жидкости равна 5,6 л. Это количество жидкости необходимо ввести больному внутривенно на I этапе лечения. Скорость введения больным с обезвоживанием II–IV степени должна быть от 70 до 120 мл/мин с тем, чтобы возместить имеющие потери в течение 1,5–2 ч.
Для внутривенной регидратации целесообразно использование растворов Квартасоль и Хлосоль. Раствор Квартасоль в 1 л апирогенной дистиллированной воды содержит: натрия хлорида 4,75 г, натрия ацетата 2,6 г, натрия бикарбоната 1 г, калия хлорида 1,5 г. Раствор Хлосоль имеет в том же объеме воды: натрия хлорида 4,75 г, натрия ацетата 3,6 г, калия хлорида 1,5 г. Менее целесообразно использование растворов Трисоль и Ацесоль. Состав раствора Трисоль (на 1 л): натрия хлорида 5 г, натрия гидрокарбоната 4 г, калия хлорида 1 г. Раствор Ацесоль содержит на 1 л апирогенной воды: натрия хлорида 5 г, натрия ацетата 2 г, калия хлорида 1 г. В солевом растворе Трисоль содержится избыточное количество натрия гидрокарбоната, что создает угрозу перехода ацидоза в алкалоз. Кроме того, в растворах Трисоль и Ацесоль содержится недостаточное количество калия. Если у больного гиперкалиемия, необходимо использовать раствор Дисоль (натрия хлорида 6 г, натрия ацетата 2 г). Абсолютно противопоказаны при обезвоживании коллоидные растворы (гемодез, реополиглюкин, полиглюкин).
Практические рекомендации при проведении регидратационной терапии:
1) при декомпенсированном обезвоживании введение растворов должно проводиться только струйно в крупные венозные сосуды;
2) струйное вливание жидкости прекращают только после ликвидации декомпенсированного обезвоживания;
3) наличие рвоты, тем более повторной, даже в небольшом объеме, несмотря на уменьшающееся количество испражнений, является показанием для продолжения интенсивной регидратационной терапии;
4) преобладание объема мочи над объемом испражнений позволяет предсказать время нормализации стула за 6–12 ч и, следовательно, прекратить введение растворов внутривенно;
5) при необходимости внутривенную регидратацию продолжают в течение нескольких суток, а объем вводимой жидкости достигает десятков литров;
6) применение сердечно-сосудистых препаратов для борьбы с декомпенсированным обезвоживанием не показано; противопоказаны прессорные амины, которые способствуют развитию почечной недостаточности. Нет показаний для использования глюкокортикоидов.
При дегидратации I–II степени в условиях ненарушенной гемодинамики терапию целесообразно осуществлять методом оральной регидратации. Для этого следует использовать растворы Глюкосолан и Цитроглюкосолан. Состав раствора Глюкосолан (на 1 л кипяченой воды): натрия хлорида 3,5 г, натрия гидрокарбоната 2,5 г, калия хлорида 1,5 г, глюкозы 20 г. Состав раствора Цитроглюкосолан (на 1 л кипяченой воды): натрия хлорида 3,5 г, калия хлорида 2,5 г, натрия гидроцитрата 4 г, глюкозы 17 г. Раствор Цитроглюкосолан более эффективен, чем раствор Глюкосолан, это связано с более высоким содержанием калия и использованием гидроцитрата натрия. Скорость введения растворов составляет 1,0–1,5 л/ч. Объем вводимых растворов определяется так же, как и объем растворов для внутривенных инфузий. Оральная регидратация обеспечивает больным с I и части больных со II степенью дегидратации ликвидацию обезвоживания и положительную динамику восстановления нарушенных параметров гомеостаза.
Второй этап регидратационной терапии проводится внутривенным или оральным методами. Объем вводимой жидкости определяется величиной ее потери за 4–6–8 ч. Внутривенная регидратация осуществляется с объемной скоростью 40–60 мл/мин, а оральная — 1,0–1,5 л/ч.
Пример расчета. За 6 ч после окончания I этапа регидратационной терапии потери жидкости у больного с испражнениями составили 2100 мл. Следовательно, больному нужно ввести внутривенно 2100 мл раствора Квартасоль с объемной скоростью 60 мл/мин или раствор Цитроглюкосолан в объеме 2100 мл с объемной скоростью 1 л/ч.
Этиотропная терапия холеры проводится для сокращения длительности симптомов болезни и сроков очищения организма от возбудителя. Длительность терапии — 5 суток. Если нет рвоты, то антибиотики назначают перорально (доксициклин 0,2 г однократно, ломефлоксацин 0,4 г однократно, хлорамфеникол 0,5 г 4 раза, норфлоксацин 0,4 г 2 раза, офлоксацин 0,2 г 2 раза, пефлоксацин 0,4 г 2 раза в сутки). При дегидратации III–IV степени внутривенно вводят амикацин 0,5 г 2 раза, гентамицин 0,08 г 2 раза, офлоксацин 0,4 г 1 раз и др.
Необходимо наряду с антибактериальной терапией использовать в терапии пробиотики (Бифиформ, Бифидумбактерин форте, Аципол, Хилак форте, Линекс, Пробифор и др.) 7–10 дней. Применение в комплексной терапии пробиотиков способствует быстрому восстановлению микробиоценоза кишечника, препятствует формированию вибриононосительства и сокращает сроки госпитализации.
В острый период болезни назначают стол № 4, затем № 13. Выписка больных проводится после клинического выздоровления и трех отрицательных результатов бактериологических исследований кала. Больные декретированных групп обследуются четырехкратно, дополнительно им проводится бактериологическое исследование желчи. Все контрольные исследования производятся через 24–36 ч после окончания лечения антибиотиками.
После выписки все реконвалесценты подлежат диспансерному наблюдению в кабинете инфекционных заболеваний в течение одного года. Необходимо исследование испражнений для исключения вибриононосительства.
Прогноз. При своевременной рациональной терапии прогноз благоприятный. Отягчающим моментом являются тяжелые сопутствующие заболевания, а также неправильно проводимая регидратационная терапия.
Профилактика. Профилактические мероприятия направлены на улучшение социально-экономических и санитарно-гигиенических условий жизни населения: обеспечение доброкачественной питьевой водой, обеззараживание сточных вод, санитарная очистка населенных мест, повышение санитарной культуры населения и др.
Система эпидемиологического надзора включает два основных направления работы:
- предупреждение завоза возбудителя из-за рубежа и распространение его на территории страны, что регламентируется Правилами по санитарной охране территории;
- целенаправленное исследование воды поверхностных водоемов на наличие холерных вибрионов (в зонах санитарной охраны водозаборов, местах массового купания, ниже сброса сточных вод, в том числе условно чистых вод электростанций, акваториях портов и т. п.).
Для предотвращения завоза возбудителя холеры из-за рубежа постоянно анализируют информацию о заболеваемости холерой в зарубежных странах, проводят санитарный досмотр прибывших из-за рубежа транспортных средств, проводят бактериологическое исследование граждан, заболевших острыми кишечными инфекциями в течение 5 дней после прибытия из неблагополучных по холере стран, и др.
При угрозе распространения холеры в очаге инфекции может быть проведена химиопрофилактика: используют доксициклин 0,2 г 1 раз в сутки или ципрофлоксацин 0,25 г 2 раза в сутки в течение 4 дней. Целесообразно применение пробиотиков. Специфическая профилактика холеры имеет вспомогательное значение. Ее проводят по эпидемиологическим показаниям. Для специфической профилактики применяют холерную вакцину и холероген-анатоксин. Вакцину, содержащую 8–10 вибрионов в 1 мл, вводят подкожно, первый раз 1 мл, второй раз (через 7–10 дней) 1,5 мл. Детям 2–5 лет вводят 0,3 и 0,5 мл, 5–10 лет — 0,5 и 0,7 мл, 10–15 лет — 0,7–1 мл соответственно. Холероген-анатоксин назначают однократно ежегодно. Ревакцинацию проводят по эпидемическим показаниям не ранее 3 мес после первичной иммунизации. Препарат вводят строго ниже угла лопатки подкожно. Взрослым вводят 0,5 мл препарата (для ревакцинации также 0,5 мл). Детям от 7 до 10 лет вводят 0,1 и 0,2 мл соответственно, 11–14 лет — 0,2 и 0,4 мл, 15–17 лет — 0,3 и 0,5 мл. Международное свидетельство о вакцинации против холеры действительно в течение 6 мес после вакцинации или ревакцинации.
ВОЗ не рекомендует использование парентеральной противохолерной вакцины из-за ее низкой защитной эффективности и тяжелых побочных реакций. В настоящее время на рынке имеется два типа безопасных и эффективных оральных вакцин против холеры. Оба типа являются цельноклеточными убитыми вакцинами, одна из которых содержит рекомбинантную B-субъединицу. Эти вакцины обеспечивают устойчивую защиту на уровне более 50% в течение двух лет в эндемичных очагах холеры. Вакцина (Dukoral) прошла предварительную оценку ВОЗ и имеет лицензию более чем в 60 странах. Выявлено, что Dukoral обеспечивает кратковременную защиту от V. cholerae O1 на уровне 85–90% среди всех возрастных групп в течение 4–6 месяцев после иммунизации. Вакцина (Shanchol), в отношении которой ожидается предварительная оценка ВОЗ, обеспечивает более длительную защиту против V. cholerae O1 и О139 среди детей в возрасте до пяти лет. Две дозы обеих вакцин вводятся с интервалом от 7 дней до 6 недель. Вакцина с B-субъединицей (Dukoral) растворяется в 150 мл безопасной воды. По рекомендациям ВОЗ, в регионах, где холера является эндемической, а также в регионах, где существует опасность возникновения вспышек болезни, иммунизацию вакцинами против холеры необходимо использовать в сочетании с обычно рекомендуемыми контрольными мерами. Вакцины предоставляют кратковременную защиту в то время, как принимаются такие долговременные меры, как улучшение качества воды и санитарии.
Странам, расположенным рядом с регионом, охваченным холерой, необходимо соблюдать следующие меры:
- улучшить готовность к тому, чтобы быстро принять ответные меры на вспышку болезни в случае, если холера распространится через границы, и ограничить ее последствия;
- улучшить эпиднадзор для получения данных для оценки риска и раннего выявления вспышек болезни, включая создание системы активного эпиднадзора.
Однако необходимо избегать использования на практике следующих мер, так как они оказались неэффективными, дорогостоящими:
- массовая химиопрофилактика не оказывает воздействия на распространение холеры, так как может иметь неблагоприятные последствия из-за повышения устойчивости к противомикробным препаратам и создает ложное чувство безопасности;
- ограничения в торговле и поездках между странами или между различными районами внутри страны;
- создание санитарного карантина на границах — мера, которая отвлекает ресурсы и, вместо того, чтобы объединять усилия, препятствует формированию атмосферы хорошего сотрудничества между странами.
Литература
Г. К. Аликеева, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
Н. Х. Сафиуллина, кандидат медицинских наук
А. В. Сундуков, доктор медицинских наук, профессор
Г. М. Кожевникова, доктор медицинских наук, профессор
МГМСУ, Москва
Контактная информация об авторах для переписки: safiullina06@mail.ru
Екатерина Ручкина 10 августа 2017

Холера – особо опасное инфекционное заболевание. До сих пор в мире вспыхивают холерные эпидемии, уносящие несколько миллионов жизней в год. В современном мире, где люди активно перемещаются по странам и континентам, риск заразиться есть у каждого.
Описание холеры
Заболевание вызывает холерный вибрион. Это подвижная бактерия, способная преодолевать многие факторы иммунной защиты организма, выделяющая сильный токсин. Именно это ядовитое вещество и обуславливает тяжелое течение недуга.
Характерной особенностью вибрионов холеры является способность длительно сохраняться в воде (пресной и соленой) и даже во льду. В странах с тропическим и субтропическим климатом есть водоемы, где постоянно присутствуют эти бактерии.
Эпидемически опасными районами для холеры являются: Африка, Латинская Америка, Юго-Восточная Азия. Страны, где большую часть года жарко и влажно, продолжают страдать от вспышек инфекции по сей день.
Другой фактор – бедность. Отсутствие нормальных санитарно-гигиенических условий приводит к распространению болезни. Опасность возрастает при массовых бедствиях: наводнениях, землетрясениях, войнах. В ситуациях, когда речь идет о выживании, множество людей начинают пить неочищенную воду, скапливаются в лагерях для беженцев.
Вспышки холеры регистрируются, как правило, в теплое время года.
Мы уже подчеркнули, что заразиться холерой можно, глотнув сырой воды. Кроме того, основным путем распространения инфекции является фекально-оральный. Больной человек или здоровый носитель выделяют возбудителя в окружающую среду (с фекалиями или рвотой), а окружающие получают инфекцию через загрязненную пищу, питье.
Доказан, также, бытовой путь заражения – через предметы обихода. Частицы зараженного биоматериала могут переносить насекомые.
В регионах, эндемичных для холеры, многие люди не заболевают, но становятся резервуарами для инфекции. Есть, например, данные, что из пяти, получивших инфекцию, болеет только один. Также хроническое (постоянное) носительство выявляется у некоторых переболевших.
Проблема в том, что здоровый носитель точно так же, как и больной человек, выделяет вибрионы и опасен для окружающих. Такое состояние длится в течение некоторого времени, после заражения.
Важно понимать, что носителем скорее станет местный житель, чей организм постоянно сталкивается с инфекцией. А у туриста, не имеющего специфического иммунитета, почти наверняка разовьется тяжелое заболевание.
Симптомы холеры
Первые признаки заболевания могут появиться в течение 1 – 2 суток (иногда раньше или позже), после заражения. По данным статистики менее 20% зараженных заболевают типичной холерой. В остальных 80% фиксируется стертая форма разной степени тяжести или вовсе не развивается недуг, хотя человек становится носителем и выделяет вибрионы с испражнениями.
В легком варианте возможны эпизоды поноса и/или рвоты. Больной теряет не так много жидкости, чувствует себя плохо, но не настолько, чтобы обращаться за помощью. Заболевание может пройти само собой.
Именно потеря жидкости приводит к опасным для жизни поражениям:
Особенно опасна холера для детей. Течение недуга в этой группе пациентов наиболее тяжелое, приводит к более тяжелым осложнениям, высока вероятность летального исхода.
Врач, который осматривает такого больного должен иметь высокую степень эрудиции, чтобы заподозрить именно холеру, а не остановиться на привычных кишечных инфекциях. Ведь внешне они могут проявляться одинаково.
Поэтому специалист обязательно должен интересоваться образом жизни и контактами пациента. Важно узнать, не путешествовал ли он по эндемичным районам, не встречался ли с людьми, приехавшими из южных стран.
Выделения больного должны быть отправлены на исследование. Проводятся и другие анализы. Необходимо отличить холеру от ротавирусной инфекции, ботулизма, сальмонеллеза и других кишечных инфекций, отравления ядами.
Лечение
Больной обязательно должен быть помещен в специализированное отделение инфекционной больницы, в изолированный бокс. Параллельно терапия имеет две цели:
- Уничтожение холерных вибрионов.
- Восстановление водно-щелочного баланса.
Лечение антибиотиками значительно ускоряет выздоровление. Но необходимо точно определить, какой препарат наиболее эффективен для данного типа вибриона. Некоторые штаммы выработали устойчивость к распространенным антибиотикам, например, тетрациклину, эритромицину, доксициклину.
В то же время восстановление баланса жидкости заметно улучшает состояние пациента. Организм может и сам справиться с инфекцией, без применения антибиотиков.
Назначаются, также, энтеросорбенты, которые помогают быстрее вывести токсин. В периоде восстановления важно поддержать кишечную микрофлору, насытить организм потерянными витаминами, минералами. Используют и лекарства, укрепляющие иммунитет (иммуноглобулины).
На рубеже XX – XXI веков методом генной инженерии создана живая противохолерная вакцина. Если вы собираетесь ехать в страну, где распространена холера, нужно сделать такую прививку.
Крайне важны известные всем правила личной гигиены:
- Необходимо часто мыть руки чистой водой и обрабатывать их дезрастворами.
- Пить можно только бутилированную или кипяченую воду. То же правило распространяется и на чистку зубов.
- Лучше не употреблять в пищу продукты, которые не подвергаются длительной термической обработке. Овощи и фрукты следует тщательно мыть, дезинфицировать и снимать верхний слой (чистить).
- Помещение, где вы живете и особенно ванную и туалет, нужно регулярно и часто мыть и дезинфицировать.
Получайте на почту один раз в сутки одну самую читаемую статью. Присоединяйтесь к нам в Facebook и ВКонтакте.

1. Прививки детям из бедных семей
В 1908 году врачи отчаянно пытались найти лечение или хотя бы профилактику туберкулеза. В детской больнице в Вашингтоне "эксперты" решили экспериментировать на детях из бедных семей. Они привили 10 детям бациллы туберкулеза и туберкулина Коха без ведома или согласия их родителей или опекунов.
Когда это обнаружилось, врачи отказались огласить имена детей, над которыми они проводили эксперименты, поскольку "их родители принадлежали к невежественному классу и могли возразить против таких экспериментов." Несмотря на то, что никто не отрицает очевидной необходимости в решении проблемы туберкулеза, тот факт, что врачи начали экспериментировать на детях из бедных семей без ведома или согласия их родителей, является просто ужасным нарушением прав человека.
2. Холерные кровати

Соединенные Штаты - не единственная страна, в которой пытались узнать больше об инфекционных заболеваниях, об их распространении и о том, как положить им конец. В 1871 году в России проводили эксперименты с целью выяснить причины распространения холеры и в то же время исследовали влияние силы мысли на здоровье человека. Для этого использовались заключенные-убийцы.
Четырех мужчин разместили на ночь в кроватях, в которых ранее умерли от холеры люди. Переночевав в этих кроватях, мужчины не показали никаких признаков заболевания. Затем мужчин на следующую ночь уложили спать в четырех чистых кроватях, но при этом им сказали, что люди, которые спали в тех же кроватях перед ними, умерли от холеры.
Трое из четырех человек умерли от холеры в течение четырех часов. Во время эпидемии холеры в 19-м веке врачи вскоре обнаружили, что холера не передается от человека к человеку, а передается через грязную питьевую воду. Именно поэтому заключенные не заразились после сна на "холерных кроватях".
3. Подковы счастливых мыслей

История полна дурацких экспериментов и странных попыток лечения. В 1895 году газеты в Соединенных Штатах наперебой писали о новейшем медицинском эксперименте, проведенном в Париже. Парижский врач считал, что счастье может передаваться от одного человека к другому. Чтобы доказать свою теорию, он заставлял счастливых людей носить подкову на голове.
Считалось, что подкова будет "притягивать" их счастливые мысли. Затем счастливые подковы раздавали людям, страдающим от меланхолии, и они также носили их на голове. Вполне вероятно, что подобное "лечение" некоторым помогло из-за самовнушения.
4. Зачем нужны враги, если есть друзья

Иногда, как говорится в пословице, "зачем нужны враги, если есть друзья, которые хуже врагов". Одному человеку не повезло иметь друзей, которые посчитали себя способными на собственный медицинский эксперимент. В 1881 году этого человека ударила молния, после чего его парализовало.
Его друзья посчитали, что он парализован, поскольку в его теле остался электрический заряд от молнии, поэтому пострадавшего нужно. заземлить. Они выкопали большую яму и закопали в ней парализованного человека по самый подбородок. К сожалению, тот так и умер в яме.
5. Возвращение к жизни после казни
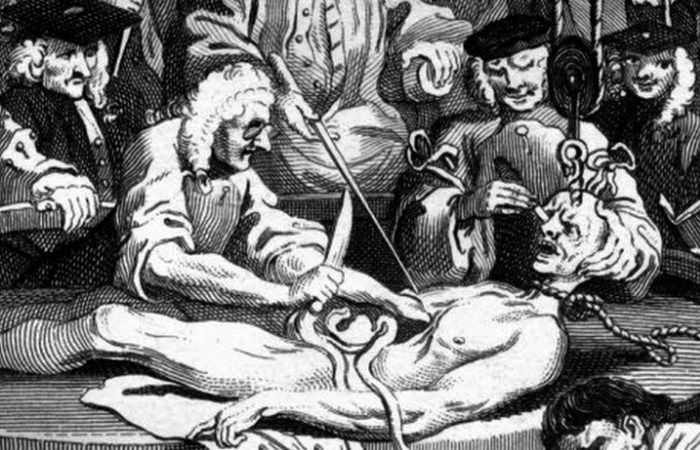
В 1879 году была опубликована ужасная статья под названием "Умер дважды". В ней шла речь о том, что казненный человек внезапно после смерти начал кашлять, закатывать глаза и стонать. После казни через повешение некого Меррика, который убил жену, его тело передали Медицинскому колледжу Индианаполиса для медицинских экспериментов. Профессор, возглавляющий эксперимент, обратился к своему классу, заявив: "Господа, этот опыт покажет, насколько жизненно важные процессы могут быть приостановлены и вновь возобновлены".
В легкие мертвеца был закачан воздух, а свернувшаяся кровь была удалена и заменена странной смесью из крови овец и молока, которая была нагрета до 38 градусов по Цельсию. Далее через два отверстия, просверленные в черепе, были вставлены провода, присоединенные к батарее. Помощники вручную реанимировали труп. У покойника начал прощупываться пульс, а затем его глаза начали вращаться в глазницах. Внезапно "сердце начало биться более стабильно, лицо приобрело более живой цвет, а грудные мышцы начали сокращаться, будто покойник хотел кашлянуть".
Профессор просверлил еще несколько отверстий в черепе и подключил к мозгу электроды, заставив ноги дергаться, руки сжиматься, глаза поворачиваться, открываться и закрываться, а язык высовываться из рта. Когда профессор закончил лекцию, электроды были удалены из тела, труп продолжал кашлять, вращать головой и содрогаться в конвульсиях. Таким образом, тело испытало вторую смерть через несколько минут.
6. Электрические мертвые головы
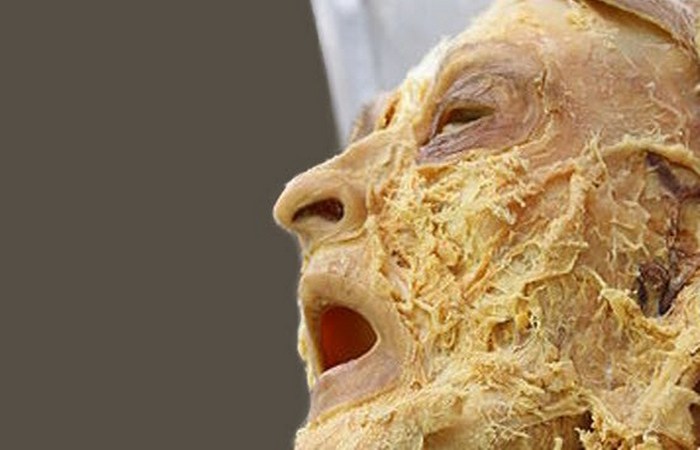
Что самое удивительное в некоторых медицинских экспериментах, проведенных более чем 100 лет назад, это не только то, насколько отвратительными они были, но и то, что о них подробно писали в газетах. В докладе, опубликованном в 1866 году, был подробно расписан эксперимент, проведенный во Франции. Четверо мужчин, которые подняли бунт в море на корабле, были доставлены назад на сушу, после чего их казнили.
Сразу после того, как они были обезглавлены, их головы и тела были переданы хирургам для экспериментов. Как рассказывалось в описании эксперимента, рядом с телами, завернутыми в простыни, лежали четыре сине-багровые головы. Работа началась мгновенно. Нервы еще дрожали, а плоть была еще теплой. Сразу же врачи установили, что мышцы сокращаются под воздействием электрического тока.
Мышечное сокращение было настолько сильным, что даже через 20 минут один из врачей, применяя электрический ток, привел к тому, что четыре головы начали изображать жуткие гримасы. Лицо одной из отрубленных голов приняло особо жуткое выражение. При этом, карандаш, помещенный между зубами этой головы, был раздроблен зубами так, будто был стеклянным.
7. Эксперименты на детях-сиротах

"Вашингтон Геральд" в 1913 году опубликовал статью "Дети - сироты стали объектами вивисекции". В статье подробно рассказывалось о том, как дети-сироты были использованы в качестве подопытных в различных больницах по всему миру. Некоторые дети получали инъекции сифилиса и других заболеваний во имя науки и прогресса.
В качестве примера был приведен японский врач, который провел эксперименты на 146 детях-сиротах, которых он брал в больницах. На то время не существовало никаких законов, чтобы защитить детей-сирот от использования для медицинских экспериментов. Было отмечено , что медики экспериментировали только на бедных людях, "чья жизнь ничего не стоила".
8. Инъекции пота

Один бактериолог в газетной статье от 1898 года разместил свои обоснование того, что пот — это не так уж и плохо. Он поместил своего испытуемого в паровую баню, а затем протестировал пот с него. Бактериолог обнаружил, что пот кишит микробами и пришел к выводу, что в процессе потения из организма выводятся бактерии, которые находились внутри тела. Он считал, что в случае любого заболевания можно поставить точный диагноз на основании анализа пота пациента.
В отличие от старых выводов, что пот полон микробов, новое исследование показывает, что организм вырабатывает антибиотик под названием дермцидин, который может убивать золотистый стафилококк и другие вредные бактерии.
9. Прививки желез животных
В "Нью-Йорк Трибьюн" в 1921 году была опубликована любопытная статья под названием "Японский медицинский колледж экспериментирует с железами". На первый взгляд, это звучит достаточно безопасно, но в процессе дальнейшего чтения выясняется, что "японские врачи проводили эксперименты по прививке желез животных в интерстициальную железу человека, чтобы предотвратить старческое слабоумие людей".
Дальнейшие исследования показали, что в начале 1900-х годов врачи и хирурги по всему миру экспериментировали с прививкой желез животных людям. По идее все это должно было предотвратить старение и увеличить половое влечение. В конце концов, врачи придумали специальную сыворотку, сделанную из вытяжки половых желез животных, эффект которой был подобен Виагре.
10. Отравление по самовнушению

Этот случай медицинских испытаний по сегодняшним меркам можно рассматривать разве что, злую шутку. Доклад был опубликован в 1904 году в связи с инцидентом, который произошел в Гаване во время испано-американской войны в 1898 году. Согласно этой истории, хирург и молодой лейтенант очень сильно поссорились и дело чуть не дошло до смертоубийства.
В итоге спор их решили очень необычным способом — врачи подготовили для спорщиков две одинаковых внешне таблетки, в одной из которых был яд.
Первым был хирург. Он проглотил таблетку и ничего не случилось. Тогда таблетку положил в рот лейтенант, то он сильно побледнел при этом (ведь он считал, что только что проглотил яд).
Один из врачей, которые наблюдали за спорщиками, заявил лейтенанту: "Если у Вас есть что сказать, то рекомендую сделать это побыстрее, ведь яд действует быстро и скоро язык будет парализован". Лейтенант упал на землю, поскольку ноги уже не слушались и не мог вообще ничего выговорить. А суть этого эксперимента заключалась в том, что никакого яда не было. Человек просто убедил сам себя в том, что отравлен.
Невероятными кажутся сегодня и 10 видов хирургических операций, о существовании которых многие не подозревают . А ведь эти операции спасли множество жизней.
Понравилась статья? Тогда поддержи нас, жми:















- Описание
- Технические характеристики
Кровать F-43 медицинская 3-х секционная Внимание : МОДЕЛЬ СНЯТА С ПРОИЗВОДСТВА.
рекомедуем полные аналоги ГАММА-6 и REVOLUTION-MECHANICS II
Кровать медицинская 4-х секционная с туалетным устройством и функцией перевода в положение "кардио-кресло". Главное отличие от других моделей кроватей с туалетом это то, что ножная секция не только опускается, но и поднимается выше уровня кровати, что позволяет зафиксировать больного от сползания вниз.
Медицинская функциональная кровать с механическими регулировками четырёхсекционного ложа и возможностью принятия функционального положения "кардио-кресло", играющего важную роль в терапии кардио и многих других заболеваний.
Кровать F-43 комплектуется съёмными спинками из АВС-пластика, инфузионной стойкой и манки-пулом, а так же выдвижным туалетным устройством, позволяющим максимально удобное совершение деликатных процедур.
Рекомендуем посмотреть > > > товары по уходу за больными
Функциональные особенности:
- Кровать 4-х секционная, снабжена винтовыми приводами регулировок угла наклона спинной секции и угла наклона ножной секции.
- Возможность трансформации в медицинское положение "кардио-кресло", т.е. больной имеет возможность опустить ноги к полу. Данная функция обычно возможна только у более дорогих моделей (стоимостью более 50 тыс.рублей)
- Выдвижное туалетное устройство*, синхронно открывающее люк в основании ложа и пододвигающее судно
- Выдвижной регулятор судна расположен в средней части кровати, что позволяет персоналу легко "менять утку".
- Быстросъемные спинки выполнены из объемноформованного АВS-пластика со вставками из ламината под цвет "дерева"
- Боковые ограждения (2шт) выполнены из алюминия и легко опускаются, обеспечивая быстрый доступ к пациенту
- Несущие колеса кровати изготовлены из стали, что обеспечивает их долговечность, колеса также оснащены индивидуальными тормозами.
- Основание кровати выполнено из стали, покрыто ударопрочной эпоксидной эмалью белого цвета
- Комплект поставки кровати включает:
- Боковые ограждения
- Инфузионная стойка
- Судно
ВНИМАНИЕ ! Матрас в комплектацию не входит! Рекомендуем п риобрести матрас арт. 1511 . ссылка
! Новинка! - теперь к этой модели кровати существует трубчатый противопролежневый матрас с отверстием для туалетного устройства цена 11990 рублей
Внимание: Кровать сертифицирована как медицинское изделие. Имеются Регистрационное удостоверение и сертификаты МЗ РФ.
Читайте также:


