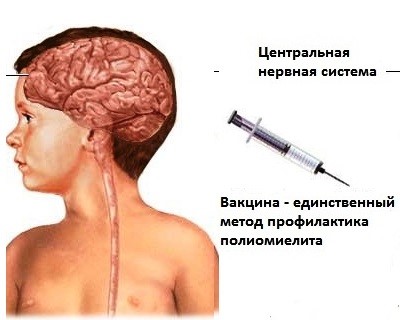
Полиомиелит центральной нервной системы
Полиомиелит был известен еще в глубокой древности, описания его существовали еще до нашей эры. В 1840 г. немецкий врач Гейне описал клиническую картину этого заболевания, а в 1887 г. шведский врач Медин доказал возможность контактного пути заражения и начал изучение эпидемиологии полиомиелита. Поэтому это заболевание еще называют болезнью Гейне-Медина. Дальнейшее изучение полиомиелита в эксперименте на обезьянах позволило выделить культуру вируса вне организма человека и создать живую вакцину против этого заболевания. До проведения массовой вакцинации полиомиелит был распространен во всем мире. Известны большие его эпидемии в Америке и Европе (последняя - в 1949-1956 гг.). Полиомиелитом болели преимущественно дети в возрасте до 5 лет, поэтому это заболевание еще называют острым эпидемическим детским параличом. Благодаря профилактическим прививкам полиомиелит как эпидемическое заболевание ликвидирован. Классические формы полиомиелита практически не наблюдаются, регистрируют лишь спорадичные его случаи.
Этиология. Причиной заболевания является вирус полиомиелита — один из мельчайших из группы энтеровирусов, имеющий нейротропные свойства. Изучены три его антигенных серотипа: 1, 2-й и 3-й. Полиовирус 1-го типа в 80-90 % случаев вызывает эпидемии паралитического полиомиелита. Основную часть массы вируса составляют нуклеопротеиды, что и определяет его патогенные свойства. Вирус очень стойкий в окружающей среде, может сохранять свою патогенность на протяжении нескольких месяцев. Вместе с тем он чувствительный к действию высокой температуры и дезинфицирующих средств.
Эпидемиология. Источником инфекции является больной человек или вирусоноситель. Заражение происходит воздушно-капельным и алиментарным путями, чаще всего через слюну. Характерна летне-осенняя сезонность болезни. В последние десятилетия регистрируют только спорадические случаи заболевания с легким течением.
Патогенез. Входными воротами инфекции являются слизистая оболочка носовой части глотки и пищеварительный тракт. Вирус внедряется в миндалины или лимфатические образования (лимфатические скопления узелков, или пейеровы бляшки) кишок, где и размножается. Отсюда по лимфатическим путям вирус попадает в кровяное русло, разносится во все органы и ткани, где со временем погибает. В нервную систему он попадает не только гематогенно, но и через периневральные щели. Вирус выборочно поражает мотонейроны головного и спинного мозга. Причины селективного поражения именно периферических мотонейронов неизвестны. Считают, что тонзиллэктомия, которая предшествовала болезни, чаще обусловливает поражение бульбарного отдела, а инъекции в конечности, проведенные в продромальный период заболевания, служат провоцирующим фактором относительно возникновения парезов или параличей.
Патоморфология. Как уже отмечалось, патологический процесс при полиомиелите локализуется преимущественно в периферических мотонейронах передних рогов спинного мозга и двигательных ядрах черепных нервов. Деструкция нейронов двигательного типа обусловлена нарушением внутриклеточного синтеза белков, которое вызывает этот нейротропный вирус. Разрушения тел нейронов характеризуется мозаичностью и многообразием. Формирование глиального рубца заканчивается в конце 3-го месяца от начала заболевания.
Клиника. Различают четыре клинические формы полиомиелита: бессимптомную, абортивную, непаралитическую и паралитическую.
Бессимптомная форма полиомиелита не проявляется никакими клиническими признаками. Человек в этот период - вирусоноситель, опасный для окружающих. В крови можно обнаружить увеличение титра иммунных тел к вирусу полиомиелита.
Абортивная форма полиомиелита протекает в виде острого респираторного вирусного заболевания с легкими катаральными явлениями со стороны дыхательных путей или пищеварительного тракта.
Непаралитическая (менингеальная) форма полиомиелита по течению похожа на серозный менингит или менингорадикулит. Характерной особенностью этой формы заболевания есть двугорбый характер температурной кривой. Первое повышение температуры тела достигает 39-40 °С, сопровождается катаральным воспалением верхних дыхательных путей, желудочно-кишечными расстройствами и длится на протяжении 1-3 сут. Последующие 2-3 дня пациент чувствует себя удовлетворительно. Второе повышение температуры тела характеризуется появлением менингеальных симптомов. С целью диагностики необходимо проводить поясничную пункцию. Спинномозговая жидкость вытекает под повышенным давлением, прозрачная, бесцветная, наблюдается смешанный плеоцитоз: в первые дни преобладают нейтрофильные гранулоциты, с 5-7-го дня - лимфоциты. Несколько увеличено количество белка, содержание глюкозы не изменяется. Течение заболевания благоприятное, в большинстве случаев наступает полное выздоровление.
Понтинная форма полиомиелита характеризуется поражением ядра VII пары черепных нервов и развитием периферического паралича мимических мышц. Вялые парезы или параличи характеризуются атонией и арефлексией. Спустя несколько дней развивается атрофия мышц. Без четкого размежевания постепенно наступает восстановительная стадия. В этот период на фоне нарастания атрофии мышц появляются и нарастают активные движения в парализованных конечностях. Степень восстановления зависит от глубины поражения периферических мотонейронов и может длиться до нескольких лет. Обычно лучше всего восстановление происходит в первые 4-6 мес. Полного восстановления функции пораженных мышц почти не наблюдается.
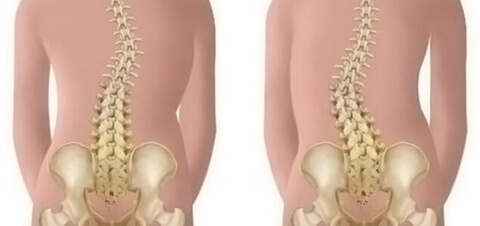
При резидуальной стадии наблюдаются стойкие остаточные вялые парезы. Характерны их асимметричность, отставание конечностей в росте, остеопороз костей, деформация стоп, сколиоз позвоночника. На пораженных конечностях выявляют грубые вегетативные расстройства.
Диагностика. Классические формы паралитического полиомиелита не вызовут затруднений относительно постановки диагноза. Диагностика заболевания более сложная в случае стертых клинических симптомов или дебюта заболевания с нетипичными признаками. Дифференциальную диагностику проводят с острой полирадикулонейропатией, синдромом Гийена-Барре, токсической невропатией, поперечным миелитом, детским церебральным параличом, серозным первичным и вторичным менингитом и менингоэнцефалитом. Диагноз полиомиелита подтверждается выявлением вируса в мазках из носовой части глотки и кала. Выявляют увеличение титра антител к вирусу в парных сыворотках.
Профилактика. С целью профилактики полиомиелита используют инъекции инактивированной противополиомиелитной вакцины (вакцина Солка), которая обеспечивает иммунитет на протяжении 5-10 лет, в дальнейшем необходимо проводить ревакцинацию. Пероральный прием живой ослабленной полиовирусной вакцины (вакцина Себина) вызывает продолжительный, иногда пожизненный иммунитет к полиомиелиту.
Лечение. Специфического лечения полиомиелита нет. В острый период назначают постельный режим, иммобилизацию конечностей для предотвращения развития мышечных контрактур. Назначают обезболивающие и дегидратационные средства, витаминотерапию. Для повышения защитных сил организма назначают 3-5 инъекций гамма-глобулина, сыворотку крови переболевших полиомиелитом. В случае появления бульбарных расстройств применяют дыхательные реанимационные мероприятия. Если процесс стабилизировался и новые параличи не возникают, используют антихолинэстеразные средства. В восстановительный период показаны физиотерапевтические процедуры, массаж, ЛФК, электростимуляция. Рекомендуется санаторно-курортное лечение.
5.2.1. Понятие о ДЦП, его формы и характерные нарушения.
Формы церебрального паралича
Выделяют пять форм детского церебрального паралича:
1. Двойная гемиплегия, спастическая диплегия, гемипаретическая форма, гиперкинетическая форма, атоническая-астатическая форма.
Это самая тяжелая форма ДЦП. Из-за тяжелого поражения мозга еще в период внутриутробной жизни нарушаются все важнейшие человеческие функции: двигательные, психические и речевые. Отсутствует защитный рефлекс, резко выражены все тонические рефлексы - лабиринтный, шейный и установочный, все сухожильные рефлексы очень высокие. Следовательно, не развиваются цепные установочные рефлексы и ребенок не может научиться самостоятельно сидеть, стоять и ходить.
Это самая распространенная форма детского церебрального паралича. По распространенности двигательных нарушений спастическая диплегия является тетрапарезом (поражены руки и ноги), но нижние конечности поражаются в значительно большей степени. Цепные установочные рефлексы не развиваются или развиваются с опозданием. При вертикальной установке тела возникает характерное положение рук, туловища, ног. Руки согнуты в локтевых суставах, предплечья и кисти пронированы, туловище наклонено вперед, ноги согнуты в тазобедренных и коленных суставах, опора на передние отделы стоп.
В зависимости от степени выраженности двигательных нарушений, различают тяжелую, среднюю и легкую степени спастической диплегии.
Эта форма заболевания характеризуется односторонним поражением руки и ноги. Ребенок начинает сидеть вовремя или некоторым запаздыванием, но из-за нарушений цепных установочных рефлексов поза оказывается также неправильной: плечо на пораженной стороне опущено, пораженная нога согнута, здоровая - разогнута в коленном суставе, что приводит к асимметрии позы и к формированию искривления позвоночника (сколиозу), выпуклая сторона которого обращена в здоровую сторону.
Насильственные движения усиливающиеся при нагрузке или волнении. Причиной при этой форме заболевания чаще всего является билирубиновая энцефалопатия (возникает при резус конфликте матери и плода), реже недоношенность с последующей черепно-мозговой травмой во время родов. При этой форме могут наблюдаться гиперкинезы различного характера, различают: хореиформный, атетоидный, хореатетоз, гемибаллизм, паркинсоноподобный тремор.
Атонически-астатическаяформа-причиной этой формы являются мозжечковые нарушения.
Эта форма характеризуются общей слабостью движений, которые схожи со слабыми параличами и заболеваниями мышечной системы. С момента рождения отсутствуют рефлексы опоры, автоматическая походка, ползание, слабо выражены или отсутствуют защитный и хватательный рефлексы. Наблюдается пониженный мышечный тонус (гипотония) и разболтанность в тазобедренных и коленных суставах. Характерные позы у детей с различными формами ДЦП представлена на рис. 5.2.
Основными этапами важными для развития моторики ребенка являются: первый год жизни, третий, седьмой и тринадцатый.
Первый год жизни ребенка – это период характеризуется интенсивным морфологическим развитием головного мозга и его важнейших структурных систем. На основе имеющихся безусловных рефлексов начинают формироваться условные, пищевые, защитные, ориентировочные. Развитие локомоций и статики на первом этапе жизни ребенка характеризуется формированием движений, обеспечивающих перемещение в пространстве и сохранением позы в строго установленном порядке: движения головы, повороты тела, ползание, вставание, ходьба.
Третий год жизни характеризуется не только навыками самостоятельного передвижения, но и навыками самообслуживания. В этот период ребенок может взбираться и спускаться с горок, перешагивать через препятствия, бегать, подпрыгивать, ритмично двигаться под музыку, менять темп движения, бросать и ловить мяч, самостоятельно одеваться и раздеваться.
Седьмой год. К этому этапу в основном заканчивается координационная перестройка ходьбы от переступания младенца к ходьбе с перекатом с теми ее фазами, которые характерны для взрослых. У ребенка окончательно формируются основные физиологические кривизны позвоночного столба и индивидуальные особенности осанки.
Тринадцатый год. В этот период происходит завершение построения структуры различных координационных механизмов в центральной нервной системе, обеспечивающей высокий уровень регуляции функций и взаимодействия различных органов и систем, в том числе и органов движения и опоры. Отмечается прирост скорости одиночных движений при движениях пальцев кисти и стопы.
Приведенная характеристика основных этапов развития движений (С.А.Бортфельд) у здоровых детей и подростков показывает те цели к которым необходимо стремиться в физической реабилитации детей с детским церебральным параличом.
С самого раннего возраста детей с ДЦП нужно включать ребенка в активное поддержание позы и активные передвижения: повороты, ползание, ходьба на коленках, которые одновременно включают в деятельность многие мышечные группы. Кроме того, необходимо развивать такие простые действиям как одевание, умывание, вытирание своих рук салфеткой, которые необходимы в повседневной жизни.
5.2.2. П о н я т и е о п о л и о м и е л и т е, е г о ф о р м ы и х а р а к т е р н ы е н а р у ш е н и я
Полиомиелит– острое инфекционное заболевание центральной нервной системы, характеризующееся поражением серого вещества спинного мозга и мозгового ствола с развитием вялых парезов и параличей.
В клиническом течении заболевания выделяют 4 периода: предпаралитический, или менингиальный, паралитический, восстановительный и остаточный.
Начинается заболевание с лихорадочного состояния и подъема температуры до 38—40°. Появляются сонливость или раздражительность, головная боль, понос, рвота или катаральные явления верхних дыхательных путей. У детей до года отмечаются частые срыгивания, выбухание и пульсация большого родничка. Для полиомиелита в начальной стадии заболевания характерны симптомы поражения мозговых оболочек: ригидность (напряжение) затылочных мышц, боли в области спины. Отмечают нарушение дыхания вследствие паралича дыхательных мышц на фоне распространенных вялых параличей мышц туловища и конечностей. Параличи появляются иногда в лихорадочный период, но чаще после падения температуры в первые 5 дней болезни и обладают способностью вначале распространяться на большую площадь, а затем концентрироваться в каком-либо определенном ограниченном месте в виде стойкого дефекта. В остаточном периоде в результате параличей дети резко ограничены в своих движениях.
Параличи при полиомиелите называются периферическими или вялыми. Чаще поражаются обе ноги, реже руки, иногда одна рука или нога. Пораженная конечность повисает как плеть, синюшная, холодная на ощупь. Сухожильные рефлексы отсутствуют (арефлексия), тонус мышц резко снижен (атония), а через 2—3 недели развивается атрофия мышц.
Ответственным периодом для детей, перенесших полиомиелит, является начало восстановительного периода, который наступает через 6 недель. Восстановительный период зависит от тяжести и локализации поражений нервных клеток, от условий, в которых находился ребенок, а также от характера лечения. Характерной особенностью этого периода является неравномерность процесса восстановления функций различных мышечных групп и выражается в разной длительности и интенсивности сроков восстановления.
Постепенно появляются движения в пальцах, потом в кистях и стопах пораженных параличом ног или рук. Если поражены обе ноги (реже руки), то на одной ноге движения восстанавливаются быстро, а на другой медленно. В результате неравномерного поражения различных мышечных групп образуются контрактуры, появляются деформации туловища, ног или рук, что приводит к отставанию в своем росте в ширину и длину, к вывихам и к атрофиям костей, которые в дальнейшем искривляются, становятся ломкими, хрупкими и как следствие приводит к невозможности самостоятельно передвигаться. При параличе брюшных и спинных мышц позвоночник подвергается различным деформациям, из-за чего больные не могут стоять, ходить и принимают неестественные позы. Чувствительность и умственные способности сохраняются.
Эффективность реабилитации тесно связана с выполнением определенного двигательного режима и с мерами ортопедической профилактики, создающими благоприятные условия для восстановления пораженных мышц. Однако к каждому ребенку необходим индивидуальный подход.
Во время острого периода ребенку необходимо соблюдать полный покой с правильной укладкой тела. Положение ребенка должно быть удобным, руки, бедра и ноги выпрямлены, по возможности. Стопы должны упираются в специально сделанную подставку см. рис.5.3. В задачу этого периода входит борьба с расстройствами дыхания.
После снижения температуры наступает период восстановления. Важной задачей этого периода является нормализация движений и борьба со спазмом мышц.
Не нашли то, что искали? Воспользуйтесь поиском:
Полиомиелит — это острое вирусное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг, и иногда вызывающее паралич. Основным способом распространения считается прямой или непрямой контакт с больным (через руки, носовые платки, одежду и т.п.). Также распространяется через продукты, воду, с воздухом.
Что это такое? Возбудителем полиомиелита являются полиовирусы (poliovirus hominis) семейства Picornaviridae рода Enterovirus. Выделяют три серотипа вируса (преобладает I тип): I — Брунгильда (выделен от больной обезьяны с той же кличкой), II -Лансинг (выделен в местечке Лансинг) и III -Леон (выделен от больного мальчика Маклеона).
В некоторых случаях заболевание протекает в стертой или бессимптомной форме. Человек может являться носителем вируса, выделяя его во внешнюю среду вместе с калом и выделениями из носа, и при этом чувствовать себя абсолютно здоровым. Между тем восприимчивость к полиомиелиту достаточно высокая, что чревато быстрым распространением заболевания среди детского населения.
Как передается полиомиелит, и что это такое?
Полиомиели́т (от др.-греч. πολιός — серый и µυελός — спинной мозг) — детский спинномозговой паралич, острое, высококонтагиозное инфекционное заболевание, обусловленное поражением серого вещества спинного мозга полиовирусом и характеризующееся преимущественно патологией нервной системы.
В основном протекает в бессимптомной или стертой форме. Иногда случается так, что полиовирус проникает в ЦНС, размножается в мотонейронах, что приводит к их гибели, необратимым парезам или параличам иннервируемых ими мышц.
Заражение происходит несколькими путями:
- Воздушно-капельный путь – реализуется при вдыхании воздуха с взвешенными в нем вирусами.
- Алиментарный путь передачи – заражение происходит при употреблении в пищу загрязненных продуктов питания.
- Контактно-бытовой путь – возможен при использовании одной посуды для приема пищи разными людьми.
- Водный путь – вирус попадает в организм с водой.
Особенно опасными в инфекционном плане являются лица, переносящие заболевания бессимптомно (в инаппаратной форме) или с неспецифическими проявлениями (небольшой лихорадкой, общей слабостью, повышенной утомляемостью, головной болью, тошнотой, рвотой) без признаков поражения ЦНС. Такие люди могут заразить большое количество контактирующих с ними, т.к. диагноз заболевшим поставить очень сложно, а, следовательно, изоляции эти лица практически не подвергаются.
Прививка от полиомиелита
Специфическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
Другие препараты для проведения вакцинации традиционно закупаются за рубежом. Однако в феврале 2015 года предприятие представило первые образцы инактивированной вакцины собственной разработки. Начало её использования запланировано на 2017 год.
Симптомы полиомиелита
Согласно данным ВОЗ полиомиелит поражает, в основном, детей в возрасте до 5 лет. Инкубационный период длится от 5 до 35 дней, симптомы зависят от формы полиомиелита. По статистике чаще всего заболевание протекает без нарушения двигательных функций — на один паралитический случай приходится десять непаралитических. Начальной формой заболевания выступает форма препаралитическая (непаралитический полиомиелит). Для нее характерны следующие симптомы:
- Недомогание общего характера;
- Повышение температуры в пределах до 40°C;
- Снижение аппетита;
- Тошнота;
- Рвота;
- Мышечные боли;
- Боли в горле;
- Головные боли.
Перечисленные симптомы в течение одной-двух недель постепенно исчезают, однако в некоторых случаях могут длиться и более долгий срок. В результате головной боли и лихорадки возникают симптомы, свидетельствующие о поражении нервной системы.
В этом случае больной становится более раздражительным и беспокойным, наблюдается эмоциональная лабильность (неустойчивость настроения, постоянное его изменение). Также возникает ригидность мышц (то есть их онемелость) в области спины и шеи, проявляются указывающие на активное развитие менингита признаки Кернига-Брудзинского. В дальнейшем перечисленные симптомы препаралитической формы могут перерасти в форму паралитическую.
Абортивная форма полиомиелита
При абортивной форме полиомиелита больные дети жалуются на повышение температуры тела до 38 °С. На фоне температуры наблюдают:
- недомогание;
- слабость;
- вялость;
- несильную головную боль;
- кашель;
- насморк;
- боль в животе;
- рвоту.
Кроме того, наблюдается покраснение горла, энтероколит, гастроэнтерит или катаральная ангина как сопутствующие диагнозы. Длительность срока проявления данных симптомов составляет порядка 3-7 дней. Полиомиелит в данной форме характеризуется ярко выраженным кишечным токсикозом, в целом имеется значительное сходство в проявлениях с дизентерией, течение заболевания также может быть холероподобным.
Менингиальная форма полиомиелита
Данная форма характеризуется собственной остротой, при этом отмечаются аналогичные с предыдущей формой симптомы:
- температура;
- общая слабость;
- недомогание;
- боли в животе;
- головные боли различной степени интенсивности;
- насморк и кашель;
- снижение аппетита;
- рвота.
При осмотре горло красное, может быть налет на нёбных дужках и миндалинах. Такое состояние длится 2 дня. Затем температура тела нормализуется, уменьшаются катаральные явления, ребенок выглядит здоровым в течение 2-3 дней. После этого начинается второй период повышения температуры тела. Жалобы становятся более отчетливыми:
- резкое ухудшение состояния;
- сильная головная боль;
- рвота;
- боль в спине и конечностях, как правило, ногах.
При объективном обследовании диагностируют симптомы, характерные для менингизма (положительность симптома Кернига и Брудзинского, ригидность в области спины и затылочных мышц). Улучшение состояния достигается ко второй неделе.
Паралитический полиомиелит
Развивается достаточно редко, но, как правило, приводит к нарушению многих функций организма и, соответственно, к инвалидности:
- Бульбарная. Особую тяжесть составляет развитие бульбарного паралича. Поражается вся группа каудальных нервов. Избирательное поражение одного, двух нервов для полиомиелита нетипично. При поражении ретикулярной формации, дыхательного и сосудистого центров может нарушаться сознание, дыхательные расстройства центрального генеза.
- Понтинная. Для этого вида полиомиелита характерно развитие парезов и параличей лицевого нерва, при которых происходит частичная или полная утрата мимических движений.
- Энцефалитическая. Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
- Спинальная. Слабость и боль в мышцах постепенно сменяются параличом, как общим, так и частичным. Поражение мышц при данной форме полиомиелита может быть симметричным, но встречается паралич отдельных групп мышц по всему туловищу.
В течении заболевания выделяют 4 периода:
- препаралитический;
- паралитический;
- восстановительный;
- резидуальный.
Препаралитическая стадия
Отличается довольно острым началом начало, высокими цифрами температуры тела, общим недомоганием, головной болью, расстройствами ЖКТ, ринитом, фарингитом. Такая клиническая картина сохраняется 3 дня, далее состояние нормализируется на 2-4 суток. После наступает резкое ухудшение состояния с теми же симптомами, но более выраженной интенсивности. Присоединяются такие признаки:
Паралитическая стадия
Это стадия, когда внезапно больного разбивает паралич (за пару часов). Длиться эта стадия от 2-3 до 10-14 дней. Больные на этот период часто погибают от тяжелого расстройства дыхания и кровообращения. Он имеет такие симптомы:
- вялый паралич;
- расстройства акта дефекации;
- пониженный тонус мышц;
- ограничение или полное отсутствие активных движений в конечностях, теле;
- поражение преимущественно мышц рук и ног, но могут пострадать и мышцы шеи, туловища;
- спонтанный болевой мышечный синдром;
- повреждение продолговатого мозга;
- расстройства мочеиспускания;
- поражение и паралич диафрагмы и дыхательных мышц.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
Резидуальный период, или период остаточных явлений, характеризуется наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Постполиомиелитный синдром
После перенесенного полиомиелита у некоторых пациентов на долгие годы (в среднем 35 лет) сохраняются ограниченные возможности и ряд проявлений, наиболее частые из которых:
- прогрессирующая мышечная слабость и боль;
- общая разбитость и усталость после минимальных нагрузок;
- атрофия мышц;
- нарушения дыхания и глотания;
- нарушения дыхания во сне, особенно ночное апноэ;
- плохая переносимость низких температур;
- когнитивные нарушения — такие, как снижение концентрации внимания и трудности с запоминанием;
- депрессия или перепады настроения.
Диагностика
В случае полиомиелита диагностика основывается на лабораторных исследованиях. В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
При невозможности изоляции и изучения вируса проводится серологический анализ, в основе которого лежит выделение специфических антител. Данный метод является довольно чувствительным, однако он не позволяет различать постпрививочную и естественную инфекции.
Лечение
Мероприятия, направленные против полиомиелита, требуют обязательной госпитализации. Назначаются постельный режим, прием обезболивающих и успокоительных, а также тепловые процедуры.
При параличах проводится комплексное восстановительное лечение, а затем поддерживающее лечение в санаторно-курортных зонах. Такие осложнения полиомиелита как нарушения дыхания требуют срочных мер по восстановлению дыхания и реанимации пациента. Очаг заболевания подлежит дезинфекции.
Прогноз для жизни
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу.
Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.

Профилактика
Неспецифическая направлена на общее укрепление организма, увеличение его устойчивости к различным инфекционным агентам (закаливание, правильное питание, своевременная санация хронических очагов инфекции, регулярные физические нагрузки, оптимизация цикла сон-бодровствание и др.), борьба с насекомыми, которые являются разносчиками патогенных микроорганизмов (различные виды дезинсекции), соблюдение правил личной гигиены (в первую очередь это мытье рук после улицы и после посещения туалета), тщательная обработка овощей, фруктов и других продуктов перед употреблением их в пищу.
Для предотвращения развития полиомиелита используется вакцинация, которая проводится с помощью живых ослабленных вирусов – они не могут вызвать развитие заболевания, но вызывают специфический иммунный ответ организма с формированием длительного устойчивого иммунитета. С этой целью в большинстве стран мира противополиомиелитная вакцинация включена в календарь обязательных прививок. Современные вакцины являются поливалентными – содержат все 3 серологические группы вируса полиомиелита.
Полиомиелит сегодня – это очень редкая инфекция благодаря применению вакцинации. Несмотря на это, отдельные случаи заболевания еще регистрируются на планете. Поэтому знание основных симптомов и способов профилактики просто необходимо. Предупрежден – значит вооружен!
Полиомиелит — острое инфекционное заболевание, при котором вирус Poliovirus hominis поражает спинной мозг и вызывает паралич мышц тела. Заболевание чаще всего поражает детей от 1 до 5 лет.
Как можно заразиться полиомиелитом
Возбудителем полиомиелита является энтеровирус Poliovirus hominis. Вирус хорошо приспособлен к выживанию в агрессивной среде. Он до 30 дней живёт при солнечном свете, не боится холода, бытовой химии. При комнатной температуре смерть вируса наступает только через 90 дней. Всё это объясняет его способность к массовому заражению и лёгкость передачи от больного к здоровому человеку.
Полиомиелит передаётся преимущественно двумя путями:
- через непосредственный контакт (через прикосновение, предметы общего пользования, пищу);
- по воздуху от заболевших людей и носителей.
Зафиксированы случаи, когда заболевание переносилось через мух и других насекомых.
Эпидемии чаще начинаются летом и осенью. Наиболее массовым является воздушно-капельный способ заражения. Вирус со струёй воздуха попадает в глотку, оседает на лимфатических узлах и начинает самовоспроизводиться. Далее возбудитель проходит в другие лимфатические узлы на теле, проникает в кишечник, затем в кровь. Далее возможно поражение центральной нервной системы — спинного и головного мозга.
Попадание вируса в организм не всегда вызывает болезнь в её полной форме. Часто болезнь протекает бессимптомно или в лёгкой форме. Большинство заболевших — дети от года до 5 лет.
Какие есть формы полиомиелита
В зависимости от иммунитета ребёнка полиомиелит может протекать по-разному. Различают несколько форм течения заболевания.
- Атипичная инаппарантная форма — отсутствие любых симптомов вируса. Организму удаётся победить вирус ещё до того, как он начал оказывать существенное влияние на него. Переболевшие полиомиелитом в инаппарантной форме часто и не догадываются о том, что заболевание было. Подтвердить факт болезни может только анализ крови на антитела.
- Атипичная абортивная форма — отсутствие специфических синдромов полиомиелита, но проявление общих симптомов инфекции. Головная боль, насморк, слабость, небольшое повышение температуры напоминают обычную простуду. Поражения центральной нервной системы нет. Симптомы исчезают через неделю без специального лечения. Это наиболее частая форма полиомиелита.
- Типичная непаралитическая форма — проявление симптомов полиомиелита с поражением центральной нервной системы, но при отсутствии параличей. Диагностируют серозный менингит.
- Типичная паралитическая форма — проявление симптомов вируса полиомиелита с поражением центральной нервной системы и параличами. Вирус может вызывать параличи различных групп мышц: мышц ног, рук, туловища, диафрагмы, лица.
Каковы симптомы полиомиелита
Симптомы полиомиелита различны в разных формах заболевания. Инкубационный период длится от 6 до 12 дней.
В атипичной форме основными симптомами является:
- слабость;
- головная боль;
- повышение температуры;
- потливость;
- насморк;
- боль в животе;
- рвота;
- диарея;
- сыпь.
В типичной форме проявляются следующие симптомы:
- боль в мышцах;
- боль в спине;
- снижение мышечного тонуса;
- затруднённое дыхание;
- затруднённое глотание;
- нарушение речи;
- спутанность сознания;
- паралич;
- паралитические отёки;
- менингеальный синдром;
- неконтролируемое мочеиспускание;
- похолодание рук и ног;
- нестабильность давления;
- нарушение рефлексов.
Как протекает полиомиелит
В атипичных формах без параличей полиомиелит протекает без последствий для организма, симптомы исчезают через неделю, больной полностью выздоравливает и приобретает иммунитет к полиомиелиту.
В типичных формах течение заболевания более тяжёлое. Особенно опасна паралитическая форма. Клетки спинного мозга постепенно отмирают, вызывая параличи мышц. Без движения мышцы отмирают и больше уже не восстанавливаются. Когда гибнут клетки продолговатого мозга, больной умирает. Летальные случаи возникают и в результате параличей диафрагмы: пациент умирает от удушья. Вероятность смерти пациента увеличивается, если к вирусной инфекции присоединяется бактериальная.
Смертность среди взрослых больных выше, чем среди детей. Хотя полиомиелит считается преимущественно детским заболеванием, оно опасно и для взрослых. Взрослые не должны пренебрегать профилактикой полиомиелита.
Каковы осложнения после полиомиелита
Полиомиелит в лёгких формах не вызывает осложнений.
В тяжёлых формах заболевания возможны осложнения. Среди них:
- параличи ног, рук, туловища, шеи и лица;
- нарушение дыхания, речи, глотания;
- поражение головного мозга;
- отставание развития костей поражённых конечностей;
- атрофии костной ткани;
- деформация кистей и стоп;
- искривление позвоночника.
На степень и серьёзность осложнений влияет состояние иммунитета, качество лечения и реабилитации. Так, деформации суставов и костей можно избежать, если сразу обеспечить больному постельный режим с фиксацией туловища и конечностей. Своевременная диагностика и лечение уменьшает риск необратимых параличей и нервных расстройств.
Как выявить полиомиелит
Для успешного лечения полиомиелита необходима точная диагностика. Заболевание часто имеет смазанные симптомы, напоминающие обычную простуду или ОРВИ, что затрудняет своевременное обнаружение возбудителя.
Диагностикой полиомиелита у детей занимаются педиатр и инфекционист. Проводится анализ крови, мочи, кала, слизи из носа, при необходимости — спинномозговой жидкости.
При подозрении на полиомиелит больного незамедлительно отправляют в инфекционную больницу. Важно внимательно наблюдать за пациентом, чтобы отличить полиомиелит от других недугов и обеспечить адекватное лечение.
Как лечить полиомиелит
Действенное лекарство от полиомиелита до сих пор не найдено. Всех заболевших госпитализируют. Это необходимо для защиты окружающих людей и предотвращения осложнений у больного в острый период. Период госпитализации длится от 40 дней.
Лечение заключается в быстром снятии острых симптомов. При сильной боли проводится обезболивание. Высокую температуру снимают жаропонижающими препаратами. Дополнительно пациент получает витамины. В остром периоде, который длится до 6 недель, рекомендован строгий постельный режим. Медицинский персонал при помощи подушек и валиков обеспечивает правильное положение туловища и конечностей, это снижает риск деформации формы костей. Ведётся профилактика пролежней. При поражении диафрагмы и межрёберных мышц и недостаточном дыхании необходима реанимация. При нарушении функций глотания жидкое питание поставляется через зонд.
После того, как острый период заканчивается, начинается реабилитация пациента. Именно от качества реабилитации зависит состояние мышц и центральной нервной системы после болезни. Мышцы, не полностью утратившие активность, восстанавливают гимнастикой, массажем, иглоукалыванием, плаванием. При полном параличе назначают электростимуляцию мышц, массаж, ванны, иглоукалывание, парафинотерапию и другие тепловые процедуры. Рекомендуется санаторно-курортное лечение в специализированных учреждениях.
Медикаменты тоже оказываются полезными в период реабилитации. Назначаются препараты для улучшения кровоснабжения мозга, стимуляции нервных импульсов, гормональные препараты.
Для профилактики контрактур показано ношение ортопедической обуви, шин, повязок. Они защищают ослабленные ноги от деформации, корректируют формы и положение стоп и суставов.
Скорректировать осложнения после перенесённого полиомиелита можно хирургическим путём. Хирурги проводят пластику мышц и сухожилий, резекцию и остеотомию костей, резекцию и протезирование суставов.
Лечением полиомиелита занимается широкий круг специалистов — педиатры, терапевты, неврологи, хирурги, инфекционисты, иммунологи, ортопеды, специалисты по реабилитации.
Как предотвратить полиомиелит
Основным способом профилактики полиомиелита является вакцинация, благодаря которой удалось существенно сократить заболеваемость полиомиелитом. Лечить полиомиелит сложно, после тяжёлых форм велик риск инвалидности, поэтому лучше провести вакцинацию и обезопасить себя и своих детей от этой страшной болезни.
Существует 2 вида вакцины: инактивированная вакцина для инъекций и живая вакцина для приёма внутрь в виде драже или растворов. В первом случае в организм попадает убитый вирус, во втором — живой, но ослабленный.
По количеству заболеваний, с которыми борются вакцины, различают моновакцины и поливакцины. Моновакцины предупреждают только полиомиелит, поливакцины совмещают профилактику полиомиелита и коклюша, столбняка, дифтерии, гемофильной палочки и гепатита В в разных сочетаниях.
В России вакцинация от полиомиелита является обязательной, её проводят бесплатно, начиная с младенческого возраста и заканчивая в 14 лет. Используют преимущественно живую вакцину.
График вакцинации живой вакциной следующий:
После введения вакцины необходим щадящий режим: полноценный отдых и сон, лёгкое, богатое витаминами питание. Необходимо оградить ребёнка от переохлаждения и общения с возможными носителями бактерий и вирусов, так как борьба с вирусом временно снижает иммунитет, и инфекция может захватить ослабленное тело малыша.
Взрослых людей прививают в двух случаях: если не была проведена плановая вакцинация в детстве или при поездках в зоны высокого риска по полиомиелиту. Это преимущественно страны Азии и Африки. Здравоохранительные организации отслеживают эпидемические ситуации в мире и рекомендуют вакцинацию от тех или иных заболеваний. Повторные вакцинации взрослых от полиомиелита проводятся раз в 5-10 лет при сохранении риска заражения.
Обычно вакцина переносится хорошо. Возможно небольшое повышение температуры, расстройство пищеварения, отёчность и слабость. В редких случаях возможна крапивница, одышка, судороги, обширные отёки. Если это случилось, необходимо без промедления обратиться к врачу.
Некоторым людям вакцинация от полиомиелита противопоказана. Абсолютными противопоказаниями является иммунодефицит, аллергия на компоненты вакцины. Временными противопоказаниями являются бактериальные или вирусные заболевания, беременность, грудное вскармливание, акклиматизация после поездки в другую климатическую зону.
Читайте также: