Шляхи передачі черевного тифу
Як може передаватися черевний тиф
Черевний тиф вважається тяжким інфекційним захворюванням, яке вражає весь організм. Збудником виступає тифозна сальмонела, токсини якої вражають організм зсередини. У хворої людини підвищується температура і спостерігаються висипання по всьому тілу. Щоб запобігти зараженню, необхідно знати, як передається черевний тиф. Отримати зараження можна від хворої людини, який вважається переносником бацил. Хворий виділяє інфекцію разом з сечею та калом вже з самого початку хвороби. Варто враховувати, що навіть після остаточного вилікування від черевного тифу людина ще довго може залишатися носієм.
Шляхи передачі хвороби

Основних шляхів зараження черевний тиф три і вони виглядають таким чином:
- Через воду, в якій є збудник.
- Через заражені харчові продукти.
- Від хворої людини до здорової.
Дітки найбільш часто заражаються хворобою при безпосередньому контакті з хворою дитиною, а також за допомогою предметів вжитку та іграшок. Так заражений дитина грається іграшками, які потім беруть здорові дітки, при цьому відбувається масове зараження інфекцією.
Зараження може відбутися при користуванні однієї посудом, рушниками, гребінцями і постільними речами.
Через воду найбільш часто заражаються любителі поплавати в природних водоймах та ставках. Не всім людям відомо, що часто в ставки може стікати відпрацьована вода з підприємств і каналізація. Однак найцікавішим є те, що інфекція, яка подцепилась через забруднену воду, лікується набагато простіше і швидше, чим та, яка проникла в організм з їжею і контактно-побутовим шляхом.
Ще одне джерело інфекції при черевному тифі – це сире молоко. Любителі молочної продукції з-під корівки повинні пам’ятати, що вживати молоко та сир можна тільки після термічної обробки. Категорично забороняється пити сире молоко або робити з нього кисляк. Крім цього, заразитися тиф можна при вживанні салатів з майонезом, холодцю, паштету, вінегрету та інших страв. Це відбувається при порушенні технології приготування та умов зберігання.
В новинах нерідкі репортажі про те, що після відзначення ювілею або весілля в недорогому ресторані запрошені в якості неприємного сюрпризу отримують черевний тиф і довготривалу госпіталізацію до стіни медустанови.
Будь-які шляхи передачі черевного тифу не страшні діткам до року, які знаходяться на грудному годуванні. З молоком мами вони отримують хороший імунітет до цієї хвороби.
Причини черевного тифу
Причиною черевного тифу вважається черевнотифозними паличка, що потрапляє в організм ззовні і отруює його зсередини. Шкідливі мікроорганізми, потрапивши в кишечник, починають там швидко розмножуватися і при цьому виділяються небезпечні ендотоксини.
Хвороботворні мікроорганізми, які викликають інфікування черевний тиф, дуже просто прибрати з різних поверхонь. Для цього достатньо промити їх гарячою водою або будь-яким дезинфікуючим засобом. А от лікування людини проводять антибіотиками пеніцилінового ряду і деякими іншими.
Перед лікуванням захворювання антибіотиками хворому обов’язково проводять пробу. Не всім людям підходять антибіотики пеніцилінового ряду.
Механізм зараження тифом
Головним механізмом передачі інфекції вважається шлунково-кишковий тракт. Потрапивши в кишечник, бацила починає активно розмножуватися, так як в цьому органі є всі умови для подібного процесу. З часом збудник проникає в кров і лімфатичні вузли, повністю порушуючи їх функції. Вже в цей час у хворого з’являються симптоми, повністю характерні для черевного тифу.
Черевнотифозними паличка вражає не тільки кишечник, а також клітини печінки, жовчний міхур і селезінку. У всіх цих важливих органах спостерігаються черевнотифозні гранульоми.
У хворої людини абсолютно порушений травний процес, слабшає імунна система і весь організм в цілому. У тому випадку, якщо діагноз не був поставлений вчасно і лікування не проводилося, в тонкому кишечнику з’являються глибокі виразки, які вражають не тільки слизову оболонку, але і прилеглі м’язи.
Навіть при сучасному розвитку медицини черевний тиф вважається небезпечною хворобою, яка може привести до смертельного результату.
Симптоматика черевного тифу
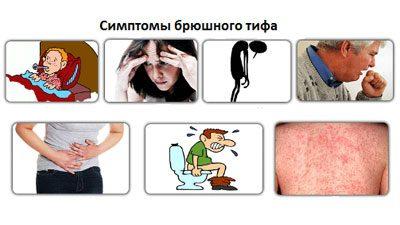
Збудник черевного тифу може перебувати в організмі людини від кількох діб до кількох місяців. Причому ознаки хвороби проявляються по наростаючій. Основні симптоми захворювання виглядають так:
- Вже в першу добу хвороби піднімається температура тіла. Причому показники можуть досягати критичних відміток в 40 градусів.
- З самого початку з’являються симптоми інтоксикації. До них належать головний біль, втрата апетиту, нудота, загальна слабкість і втрата ваги.
- У хворого бувають часті запаморочення і проблеми з нормальним сном.
- Зрідка симптоми інтоксикації проявляються до підвищення температури, тобто в перші пару днів.
На початку розвитку хвороби відзначається синюшність шкірних покривів, хоча при тяжкому перебігу хвороби шкірні покриви, навпаки, запалюються і набувають червонуватого відтінку. Важливою ознакою вважається набряк язика, і наліт в середній його частині. Збільшення розміру язика можна помітити по слідах від зубів, які часто залишаються на краях.
При черевному тифі не спостерігається пронос, а запор. Причому у деяких хворих випорожнення виглядають як горох.
Носій збудника
Переважним шляхом передачі інфекції є людина-бацилоносій. Носієм вважають такої людини, у якого хвороба абсолютно ніяк не проявляється, але він виділяє в навколишнє середовище збудник. Таке виділення може тривати від кількох тижнів до 2-3 десятків років. Це пояснюється певними об’єктивними причинами.
В першу чергу це спостерігається у людей, що недавно перехворіли інфекційною хворобою. В період реабілітації бациллоносійство може бути як короткочасним, так і досить тривалим. Але короткочасна форма частіше всього спостерігається після дизентерії та сальмонельозу, при черевному тифі людина ще довго виділяє збудник у природне середовище.
Медики виділяють імунних носіїв цього мікроорганізму. До них відносяться ті люди, які були щеплені від небезпечного захворювання.
Іноді черевний тиф протікає атипово, тобто немає тих виражених симптомів, які говорять про це захворювання. Хворі з подібною формою тривалий час лікуються вдома, не звертаючись за медичною допомогою. У підсумку заражаються члени родини і люди з найближчого оточення. Найчастіше зараження буває через продукти харчування, особливо молочні. Черевнотифозними паличка не тільки тривалий час живе в такій продукції, але й активно розмножується.
Люди досить сприйнятливі до черевному тифу. У тих районах, де зареєстровано спалах хвороби, можуть захворіти до половини всього населення.
Черевний тиф досі вважається небезпечним для життя захворюванням, яке вражає не тільки травні органи, але і нервову систему. Ось чому так важливо вчасно діагностувати і лікувати цю патологію.
ПАРАТИФИ А ТА В
(PARATYPHUS А ЕТ В)
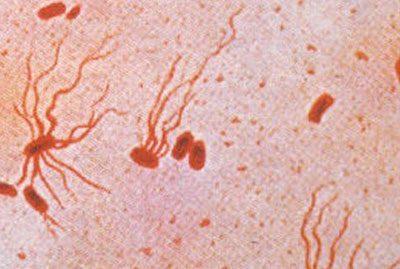
Черевний тиф — гострий антропоноз з групи кишкових інфекцій, який спричиняється S. typhi (Мал. 1) , характеризується ушкодженням лімфатичних утворів кишок і супроводжується загальною інтоксикацією з гарячкою, висипкою, збільшенням селезінки. Паратифи А та В мають подібні патогенез, патологічну анатомію і клініку, їх збудником є відповідно S. paratyphi А й S. paratyphi В.
Мал. 1. Збудник черевного тифу.
Епідеміологія . Єдиним джерелом зараження при черевному тифі та паратифі А є хвора людина або бактеріоносій. При паратифі В джерелом зараження може бути також сільськогосподарська тварина (велика рогата худоба, свині, коні). Особливе значення мають хронічні носії, які в минулому перенесли черевний тиф. Хворі на черевний тиф заразні в останні 2 дні інкубації, весь гарячковий період та в реконвалесценції, доки не припиниться виділення збудника з калом і сечею. Хвороби поширюються водним, харчовим і контактним шляхами. При паратифі В переважає харчовий шлях передачі. Індекс сприйнятливості черевного тифу — 0,4. Частіше хворіють діти. Простежується літньо-осіння сезонність. Можливі епідемічні спалахи (водні, харчові). Черевний тиф зустрічається частіше, ніж паратифи А та В, паратиф А — найрідше. Після перенесеної хвороби найчастіше залишається стійкий імунітет.
Клініка . Інкубаційний період коливається від 7 до 21–25 діб (частіше 2 тиж). При класичній формі черевного тифу температура тіла підвищується з дня на день східцеподібно, досягаючи 39–40 °C наприкінці 1-го тижня, і надалі протягом 10–14 днів тримається приблизно на цьому рівні, а потім стає ремітуючою і, поступово знижуючись, приходить до норми (температурна крива типу Вундерліха). Перед нормалізацією температури спостерігаються великі ранкові і вечірні коливання — так звана амфіболічна стадія. При середньоважкому перебігу хвороби часто спостерігається хвилеподібний характер гарячкової реакції (температурна крива типу Боткіна). У багатьох хворих температура тіла протягом 1–3 днів досягає максимальних цифр, а потім східцеподібно знижується до норми (температурна крива має вигляд трикутника, тип Кільдюшевського). В осіб, які перехворіли на черевний тиф раніше, імунізованих проти нього і маленьких дітей спостерігається інтермітуючий тип гарячки (малярієподібна, тип Еллера). У старих та виснажених людей може спостерігатись тривалий субфебрилітет. При тяжкому перебігу хвороби і ускладненнях гарячковий період затягується.
До появи висипки хворий почувається погано. Знижується працездатність, наростають симптоми інтоксикації, біль голови, переважно в лобній та висковій ділянках, апатія, безсоння, втрачається апетит.
При огляді хворого виявляють кволість, сповільнені відповіді на запитання, блідість обличчя і слизових оболонок. Хворий часто лежить із заплющеними очима, ніби дрімає. Герпетичних висипань на губах, як правило, не буває. Шкіра суха, гаряча. З боку серцево-судинної системи — брадикардія, дикротія пульсу (двогорба пульсова хвиля), приглушення серцевих тонів, гіпотензія. В легенях вислуховуються сухі розсіяні хрипи (симптом черевнотифозного бронхіту). Язик потовщений, сухий, вкритий сіро-бурим нальотом, по краях — відбитки зубів (тифозний язик). В деяких хворих спостерігається гіперемія і гіперплазія піднебінних мигдаликів, на їх поверхні — білі нальоти, які можуть некротизуватись з утворенням виразок (ангіна Дюге). Живіт здутий. У зв'язку з виникненням регіонарного лімфаденіту можна відзначити вкорочення перкуторного звуку в правій здухвинній ділянці порівняно з лівою (симптом Падалки), сліпа кишка бурчить. Часто мають місце метеоризм і запори.
Черевнотифозна висипка (Мал. 2, 3, 4) має такі особливості: 1) з'являється на 7–10-й день хвороби; 2) розеольозна; 3) спостерігається у половини хворих; 4) розташована переважно на животі і бокових поверхнях тулуба; 5) розеол мало — 5–15; 6) підсипає; 7) інколи зберігається довше від гарячки.
Наприкінці 1-го тижня захворювання збільшується селезінка, але через метеоризм вона пальпується лише з 8–10-го дня хвороби. Селезінка збільшена помірно, середньої щільності, край гострий, трохи болючий. Часто буває збільшеною печінка.
Мал. 2-4. Висипка при черевному тифі.
У хворих з важким перебігом тифу на 2-му тижні значно посилюються симптоми інтоксикації, що супроводжується потьмаренням свідомості, інколи хворі марять (status typhosus). На 3-му тижні хвороби можуть виникнути такі грізні ускладнення, як кишкова кровотеча, перфорація кишки внаслідок утворення глибоких виразок в стінках клубової кишки, інфекційно-токсичний шок. До неспецифічних ускладнень належать пневмонія, тромбофлебіт, інфекційно-алергічний міокардит, цистит, артрит, неврит тощо.
Кишкова кровотеча частіше пов'язана з ерозією судин на дні черевнотифозної виразки і клінічно проявляється: зниженням температури тіла до норми і навіть нижче та тахікардією (“чортів хрест”); зниженням артеріального тиску, проясненням свідомості; наростанням блідості шкіри і слизових оболонок. При масивній кровотечі посилюється перистальтика кишок і в калі з'являється свіжа кров. В інших випадках ця пряма ознака кровотечі запізнюється (у зв'язку з запорами). Кал чорного кольору. Лабораторними критеріями кишкової кровотечі є зниження вмісту еритроцитів і гемоглобіну та позитивна реакція Грегерсена в калі.
Про виникнення перфорації у хворого можна думати при появі болю в правій здухвинній ділянці, позитивному симптомі Блюмберга, зникненні печінкової тупості, появі нейтрофільного лейкоцитозу, рентгенологічних даних про наявність повітря під діафрагмою.
Клінічний перебіг черевного тифу за останні десятиріччя зазнав змін, що пояснюється змінами умов життя і широким застосуванням антибіотиків. Частіше спостерігається гострий початок захворювання з швидким зростанням температури і критичним її падінням, коротший гарячковий період, симптоми інтоксикації виражені слабо, відсутній тифоїдний стан, швидше з'являється висипка, розеол дуже мало і вони бліді, частіше зустрічаються легкі форми хвороби.
Крім типового перебігу черевного тифу, можуть зустрічатись абортивні, стерті й замасковані форми. В клінічній картині останніх на перший план виступають ураження окремих органів — пневмотиф, нефротиф, менінготиф, анендикотиф, колотиф, холангіотиф. Нині вони спостерігаються надто рідко, за винятком колотифу. Останній супроводжується явищами ентероколіту, метеоризмом, рідкими випорожненнями з домішками слизу. Виражені симптоми інтоксикації, висока гарячка, рясна висипка, нерідко виникає кишкова кровотеча.
Черевнотифозні бактерії тривалий час зберігаються у макрофагах і при ослабленні організму, порушенні дієти, психічних та фізичних перевантаженнях і травмах можуть виникати рецидиви хвороби. Ознаками можливого рецидиву є: 1) тривалий субфебрилітет; 2) збереження спленомегалії; 3) тахікардія; 4) анеозинофілія; 5) розеольозна висипка.
Для рецидивів характерний легкий і швидкий перебіг , однак при їх виникненні хворого обов'язково госпіталізують.
Клінічна картина паратифів А та В подібна до черевного тифу, але інкубаційний період дещо коротший (2–14 діб). Обидві хвороби мають легший, порівняно з черевним тифом, перебіг, без тифоїдного стану. Гарячка частіше ремітуючого, рідше — хвилеподібного або неправильного тилу. На відміну від черевного тифу, хворі часто пітніють. Паратиф В може починатись з явищ гострого гастроентериту.
Висипка з'являється рано — на 4–7-й день, інколи — в перші дні хвороби. При паратифі А вона характеризується поліморфізмом: поруч з типовими розеолами може з'явитись рясна макуло-папульозна висипка, яка нагадує кір, деколи вона петехіальна (Мал. 5) . На початку хвороби спостерігаються гіперемія обличчя, ін'єкція судин склер, кон'юнктивіт, нежить, кашель, герпетичні висипання на губах.
Мал. 5. Висипка при паратифі А.
Діагностика . Слід враховувати епідеміологічні дані. З клінічних ознак підозрілими є тривала гарячка, висипка, гепатоспленомегалія. Методом, що остаточно підтверджує діагноз черевного тифу і паратифу, є виділення гемокультури. З цією метою у гарячковий період роблять посів крові з вени на жовчний бульйон чи середовище Раппопорта в співвідношенні 1:10. На 1-му тижні захворювання необхідно взяти 10 мл крові, а кожного наступного тижня збільшувати її кількість на 5 мл (15, 20, 25). У пізніший період хвороби (з 10–12-го дня), як з метою діагностики, так і для контролю за реконвалесценцією, здійснюють бактеріологічні дослідження випорожнень і сечі. Дуоденальний вміст досліджують після 10-го дня нормальної температури .
Менше значення для діагностики має реакція аглютинації Відаля. Для дослідження беруть 2–3 мл крові. Позитивний результат спостерігається з 8–9-го дня хвороби, діагностичний титр 1:400. Більшу специфічність і чутливість має РНГА з О-, Н- і Vi-антигенами бактерій черевного тифу і паратифів А та В, яку можна проводити з 5–7-го дня хвороби. Діагностичний титр з О- та Н-антигеном 1:200, Vi-антигеном — 1:40. Перевагу надають результатам дослідження парних сироваток крові, діагноз підтверджує наростання титру антитіл у 4 рази і більше. РНГА з Vi-антигеном застосовують переважно для виявлення бактеріоносійства.
Заслуговує на увагу метод імунофлюоресценції, який дозволяє виявити збудника в крові через 10–12 год після посіву. Перспективним є пошук черевнотифозних і паратифозних антигенів за допомогою імуноферментного і радіоімунного методів.
У загальному аналізі крові хворих на черевний тиф виявляють лейкопенію, ан- чи гіпоеозинофілію, відносний лімфо- і моноцитоз, тромбоцитопенію, помірне збільшення ШОЕ. У перші дні хвороби може спостерігатися лейкоцитоз. При паратифі А в гемограмі знаходять нормоцитоз або лейкоцитоз із лімфомоноцитозом, при паратифі В — нейтрофільний лейкоцитоз.
Диференціальний діагноз у початковий період хвороби дуже важкий. Запідозрити черевний тиф чи паратифи А та В можна на основі епідеміологічних даних (спілкування з черевнотифозним хворим або бактеріоносієм, свідчення щодо водного або харчового шляху передачі інфекції), поступового початку захворювання, наявності гарячки і симптомів інтоксикації без виражених уражень окремих органів. Підозра посилюється, якщо поступове зростання температури тіла впродовж кількох днів супроводжується скаргами на постійний головний біль, безсоння, зниження апетиту і закрепи.
Грип, на відміну від черевного тифу, починається гостро з ознобу, підвищення температури тіла до високих цифр, інтенсивного болю в ділянці лоба і надбрівних дуг; супроводжується болем при рухах очними яблуками, світлобоязню, сльозотечею, ломотою в м'язах і суглобах. Обличчя гіперемійоване, одутле, мають місце явища кон'юнктивіту, склериту, гіперемія і зернистість м'якого піднебіння і задньої стінки носоглотки. Хвороба досягає максимальних клінічних проявів уже протягом 1-ї доби, пізніше приєднуються нежить і сухий надсадний кашель. Інфекція схильна до швидкого епідемічного поширення.
Для висипного тифу характерний гострий чи підгострий початок, гарячка триває близько 2 тиж (при хворобі Брілля — 8–9 днів). Хворі скаржаться на головний біль і безсоння. Вони збуджені, балакучі. Обличчя гіперемійоване, є явища склериту, кон'юнктивіту. Висипка з'являється на 4–5-й день хвороби одномоментно, переважно на бокових поверхнях тулуба, внутрішніх поверхнях рук, вона рясна, розеольозно-петехіальна. Диференціювання висипань при висипному тифі та інших хворобах з екзантемами див. у таблиці 1. Пульс прискорений. Вже на 3–4-й день виявляють збільшення печінки і селезінки.
Бруцельоз починається гостро. Попри високу температуру стан хворого відносно задовільний. Хвороба характеризується мерзлякуватістю, рясним потінням, болем в опорно-руховому апараті, тахікардією. Може спостерігатись різна висипка. Діагноз підтверджують пробою Бюрне і відповідними серологічними реакціями.
У хворих на міліарний туберкульоз гарячка неправильного типу, характерні озноб, рясне потовиділення, ядуха, рум'янець щік, збудження, тахікардія. Встановити діагноз допомагає рентгенологічне обстеження легень.
При інфекційному мононуклеозі гарячка може бути різного типу. Селезінка збільшена, однак симптоми інтоксикації виражені нерізко. Характерні тонзиліт і поліаденіт. Висипка різного характеру і зберігається лише декілька днів, можливі геморагії, жовтяниця. У крові знаходять атипові мононуклеари.
Гарячка Ку починається гостро, супроводжується ремітуючою лихоманкою з рясним потінням. Розеольозна висипка буває рідко. Характерні біль у м'язах, ретроорбітальний біль, що посилюється при рухах очними яблуками, гіперемія обличчя, пневмонія.
Трихінельоз здебільшого супроводжується гарячкою неправильного типу, скаргами на головний біль, безсоння. Характерними симптомами є виражений набряк повік, обличчя, у важких випадках — всього тіла, сильний біль у м'язах, кон'юнктивіт. Висипка розеольозна, розеольозно-папульозна, петехіальна, можливе підсипання. В крові лейкоцитоз з гіпереозинофілією. В епіданамнезі — свідчення про споживання м'яса свиней, найчастіше недостатньо просмаженого.
Гарячка при сепсисі ремітуюча чи неправильно інтермітуюча, триває декілька тижнів, супроводжується ознобом і рясним висипанням. Висипка частіше петехіальна, інколи гноячкова, розташована переважно на розгинальних поверхнях пліч. Перебіг хвороби супроводжується тахікардією, збільшенням селезінки, інколи печінки. В крові — анемія, нейтрофільний лейкоцитоз, підвищення ШОЕ. При посіві крові виділяють різні бактерії.
Лікування. Всі хворі з підозрою на черевний тиф і паратифи підлягають госпіталізації в інфекційний стаціонар. Комплекс заходів включає суворе дотримання постільного режиму, дієти, призначення антибіотиків — левоміцетину, рифампіцину або ампіциліну, патогенетичних засобів залежно від важкості перебігу хвороби і наявності ускладнень.
Реконвалесцентів виписують зі стаціонару на 21-й день нормальної температури після клінічного одужання і отримання негативних бактеріологічних аналізів калу і сечі, здійснених на 5-й та 10-й дні нормальної температури. Осіб, які не отримували антибіотики, можна виписати зі стаціонару раніше — на 14-й день нормальної температури, якщо бактеріологічні аналізи негативні.
Особи, які перехворіли на черевний тиф і паратифи А та В, підлягають диспансерному спостереженню в КІЗі протягом 3 міс. Вони мають перебувати 2 роки на обліку в санепідстанції. В перший місяць реконвалесцентам вимірюють температуру 1 раз на тиждень, далі — 1 раз на 2 тиж. Під кінець 3-го місяця проводять бактеріологічне дослідження калу, сечі, жовчі. У випадку підвищення температури тіла чи погіршання загального стану проводять клінічне і лабораторне обстеження (загальний аналіз крові, посіви на гемо-, копро- і уринокультури).
Працівників харчових і прирівнюваних до них підприємств протягом 1-го місяця диспансерного спостереження до роботи не допускають. За цей час у них п'ять разів досліджують кал і сечу. Якщо результати бактеріологічних досліджень негативні, то їх допускають до основної роботи, але в наступні 3 міс щомісячно роблять посіви калу і сечі, наприкінці 3-го місяця — жовчі. Якщо було виділено збудника, то реконвалесцента переводять на іншу роботу, не зв'язану з харчовими продуктами і безпосереднім обслуговуванням людей. Через 3 міс після одужання у них повторно, п'ятиразово, з інтервалом 1–2 дні досліджують кал і сечу та одноразово жовч; при негативних результатах їх допускають до основної роботи. Протягом 2 років щоквартально обов'язково бактеріологічно досліджують кал і сечу. У наступні роки трудової діяльності щороку двічі проводять дослідження калу і сечі. Осіб, у яких при будь-якому з обстежень, проведених через 3 міс після одужання, хоча б одноразово було виділено збудника черевного тифу чи паратифу, вважають хронічними бактеріоносіями, не допускають до роботи, і вони повинні змінити професію.
Перед зняттям з обліку (крім осіб декретованої групи) у всіх осіб, які перехворіли, ставлять реакцію Vi-гемаглютинації. При позитивній серологічній реакції у непривитих (у розведенні 1:40 і більше) проводять п'ятиразове дослідження калу і сечі.
Профілактика та заходи в осередку . Обстеженню на тифопаратифи підлягають всі хворі з гарячкою, яка триває 5 днів і більше, їм роблять одноразове дослідження на гемокультуру, а при збереженні гарячки понад 10 днів ставлять реакцію аглютинації Відаля або РНГА. З метою активного виявлення бактеріоносіїв обстежують всіх, хто поступає на роботу на харчові і прирівнювані до них підприємства, а також осіб, які спілкувались з хворим в епідемічному осередку. Обстеженню підлягають також особи з вперше встановленим хронічним захворюванням печінки, жовчо- та сечовивідних шляхів. Після госпіталізації хворого в осередку проводять заключну дезінфекцію та епідеміологічне обстеження.
Протягом 21 дня в осередку черевного тифу (при паратифах — протягом 14 днів) здійснюють медичне спостереження за особами, які контактували з хворим: проводять термометрію, одноразове бактеріологічне дослідження калу і сечі, ставлять реакцію Vi-гемаглютинації з сироваткою крові, а при наявності в анамнезі черевного тифу і паратифів, хронічних захворювань сечових і жовчних шляхів, довготривалих гарячкових станів здійснюють дворазове бактеріологічне дослідження калу і сечі і одноразове — дуоденального вмісту. Контактні особи підлягають триразовому фагуванню черевнотифозним бактеріофагом по 3 таблетки з 3-денним інтервалом. Підвищення температури у контактних осіб, підозра щодо початку захворювання на черевний тиф диктують негайну госпіталізацію їх і обстеження в умовах стаціонару. Профілактичні щеплення проводять за епідемічними показаннями хімічною сорбованою черевнотифозною моновакциною. Для щеплень дітей використовують спиртову вакцину, збагачену Vi-антигеном.
У профілактиці черевного тифу важливе місце займають санітарно-гігієнічні заходи, спрямовані на поліпшення забезпечення населення доброякісною питною водою, очищення населених пунктів, знешкодження стічних вод, контроль за об'єктами громадського харчування і торгівлею харчовими продуктами.
Черевний тиф – гостра циклічна кишкова інфекція, що викликається сальмонелою черевного тифу, з фекально-оральним механізмом передачі. Характеризується лихоманкою, явищами загальної інтоксикації з розвитком тифозного статусу, розеольозним висипом на шкірі, гепатоспленомегалією та своєрідним ураженням лімфатичної системи тонкої кишки.
Етіологія. Збудник захворювання – Salmonella Typhi, рухома грамнегативна паличка із закругленими кінцями. Виробляє ендотоксин, патогенний тільки для людини. Спор та капсул не утворює; факультативний аероб. Сальмонели черевного тифу мають складну антигенну структуру. Різні серовари містять характерний набір антигенних факторів, які складаються з поєднання О- та Н-антигенів. Бактерії черевного тифу досить стійкі в зовнішньому середовищі: у прісній воді водоймищ вони зберігаються до місяця, на овочах та фруктах – до 10 днів, а в молочних продуктах можуть розмножуватися та накопичуватися.
S
almonella Typhi.
Епідеміологія. Резервуар та джерело збудника: хвора людина або носій. Хворі на черевний тиф заразні в останні 2 дні інкубації, весь гарячковий період та в період реконвалесценції, 
доки не припиниться виділення збудника з випорожненнями та сечею. Реконвалесценти нерідко виділяють збудника в зовнішнє середовище протягом 14 днів (транзиторне носіння), у 10% що перехворіли цей процес продовжується до 3 міс (гостре носіння), а 3-5% стають хронічними носіями, виділяючи черевнотифозну паличку протягом декількох років. Переміжний характер виділення збудника черевного тифу у х
ронічних носіїв утрудняє виділення і підвищує їх епідеміологічну небезпеку.
Мері Меллон (23.09.1869 – 11.11.1938), також відома як Тифозна Мері. Перша людина в США, визнана здоровим носієм сальмонели черевного тифу. За час її роботи кухарем від неї заразилося 47 чоловік, троє з яких померло. В основному вона здобула популярність через своє активне заперечення наявності захворювання та відмову від припинення роботи в харчовій індустрії. Мері двічі примусово відправлялася в карантин державою, другий карантин був довічним. Цілком можливо, що Мері Маллон була носієм збудника черевного тифу з народження, оскільки її мати хворіла на черевний тиф під час вагітності. Мері померла 11 листопада 1938 року у віці 69 років. На розтині бактерії тифу були виявлені в жовчному міхурі. Тіло піддали кремації, прах поховали на кладовищі Святого Реймонда в Бронксі.
Механізм передачі збудника фекально-оральний. Шлях передачі – переважно водний, але можливі харчовий і побутовий шляхи передачі. Природна сприйнятливість людей висока, хоча клінічні прояви захворювання можуть варіювати від стертих до важких форм. Перенесене захворювання залишає стійкий імунітет.
Х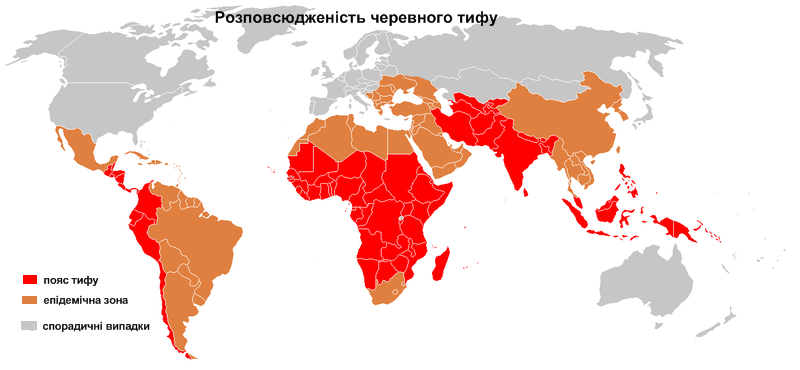
вороба має убіквітарне розповсюдження, проте захворюваність переважає на територіях з несприятливим водопостачанням та каналізацією. При водних спалахах частіше вражаються підлітки і дорослі, при молочних – діти молодшого віку. Характерна літня та осіння сезонність. Можливі епідемічні спалахи (водні, харчові). Черевний тиф зустрічається частіше, ніж паратифи А та В; паратиф А – найрідше.
Розповсюдження черевного тифу у світі.
Патогенез. Зараження відбувається аліментарним шляхом. Збудник потрапляє в тонку кишку і розмножується там, виділяючи ендотоксин. Сальмонела тифу проникає через слизову оболонку кишки (з мінімальними пошкодженнями ентероцитів) в лімфоїдні фолікули, а далі через лімфатичні судини в реґіонарні лімфатичні вузли та в загальний кровообіг. Ця первинна бактеріємія виникає через 24-72 годин після зараження, клінічно не документується, транзиторна, швидко припиняється у зв’язку з фагоцитозом збудника макрофагами. Проте частина сальмонел зберігається і після внутрішньоклітинного розмноження знов потрапляє в кровоносні судини, викликаючи повторну та тривалу (продовжується протягом декількох днів і навіть тижнів) бактеріємію. Саме бактеріємія маніфестує черевний тиф, і діагноз можна поставити, виділивши гемокультуру. Таким чином, інкубаційний період складає 10-14 днів.
З бактеріємією зв’язані генералізація інфекції та початок становлення імунітету. Починаючи з 2-го тижня захворювання, за допомогою реакції аглютинації в крові визначають антитіла до збудника. Сальмонели з током крові потрапляють в печінку, а далі – в жовчні шляхи, де знаходять облігатне середовище для свого існування. Не викликаючи клінічно вираженого холециститу, черевнотифозні палички у великій кількості розмножуються в жовчі (бактеріохолія), з якою і виділяються в просвіт тонкої кишки. З цієї миті сальмонели виявляють у всіх екскретах хворих (фекалії, сеча, піт, молоко). Посіви фекалій (копрокультура) стають позитивними на 3-му, іноді на 4-му тижні, коли виділення збудників з жовчю досягає піку.
П
отрапляючи з жовчю природним чином в тонку кишку, бактерії в групових і солітарних лімфоїдних фолікулах викликають гіперергічну реакцію у зв’язку з сенсибілізацією їх при зараженні (перша зустріч) та повторною бактеріємією (друга зустріч). Ця реакція виражається некрозом лімфатичного апарату тонкої (іноді і товстої) кишки, подібним такому при феномені Артюса.
Схема патогенезу черевного тифу.
Клініко-морфологічна характеристика. Інкубаційний період коливається від 7 до 21-25 діб (частіше 2 тижні). При класичній формі черевного тифу температура тіла підвищується з дня на день східчасто, досягаючи 39-40°С наприкінці 1-го тижня, і надалі протягом 10-14 днів тримається приблизно на цьому рівні, а потім стає ремітуючою і, поступово знижуючись, приходить до норми (температурна крива типу Вундерліха). Перед нормалізацією температури спостерігаються великі ранкові і вечірні коливання – так звана амфіболічна стадія. При середньо важкому перебігу хвороби часто спостерігається хвилеподібний характер гарячкової реакції (температурна крива типу Боткіна). У багатьох хворих температура тіла протягом 1-3 днів досягає максимальних цифр, а потім східчасто знижується до норми (температурна крива має вигляд трикутника, тип Кільдюшевського). До появи висипу хворий почувається погано. Знижується працездатність, зростають симптоми інтоксикації, головний біль, переважно в лобній та скроневій ділянках, апатія, безсоння, втрачається апетит.
Черевнотифозний висип (рисунок 2.5) має такі особливості:
з’являється на 7-10-й день хвороби;
розеольозний характер елементів;
розташований переважно на животі і бокових поверхнях тулуба;
Читайте также:


