Стафилококк стрептококк в бакпосеве
Стафилококк и стрептококк относятся к условно-патогенным микробам, которые причиняют вред организму только при определенных обстоятельствах. Опасность представляют составляющие микроорганизмов и продукты их жизнедеятельности (ферменты, токсины, гемолизины). Понижение защитных сил дает толчок развитию и размножению болезнетворной инфекции.

Чем отличается стафилококк от стрептококка
Кокковые бактерии характеризуются одинаковым размером шаровидной или овальной формы, которые:
- не образуют спор,
- неподвижны,
- могут существовать в кислой среде.
Основные их отличия:

По данным статистики, 80% всех простудных патологий вызывается стрептококком.
Характеристика условно-патогенных микроорганизмов
Опасность для людей представляют 3 вида бактерий из 14, которые обитают на слизистых оболочках здорового человека:
- Золотистый стафилококк – бактерия вызывает более 100 различных заболеваний. Инфекция устойчива против основных лекарств, в том числе антибиотиков.
- Эпидермальный стафилококк – поражает ослабленных людей через верхний слой кожи, целостность которого нарушена в результате медицинских операций. Бактерии способны проникать в кровь через раневые поверхности, которые разносятся по всем органам, сосудам, костям.
- Сапрофитный стафилококк – обитает на коже возле половых органов и на слизистой оболочке мочеиспускательного канала. Болезни чаще преследуют женский пол, проявляясь инфекцией мочеполовой сферы, воспалением мочевого пузыря. Часто наблюдаются патологии почек.

Все бактерии стрептококков подразделяются на группы, критерием отбора в которых служит способность микроорганизмов разрушать эритроциты в человеческой крови:
- Гемолитические (зеленящие) стрептококки Альфа – не полностью разрушают красные кровяные тельца и не провоцируют болезни.
- Стрептококки гемолитические Бета – опасные микроорганизмы, которые активируют многие заболевания. Классифицируются на подгруппы от A до U, каждая из которых вызывает определенный тип болезней. Определяется принадлежность лабораторным путем, поэтому больным обязательно следует сдать анализы, чтобы врач поставил точный диагноз и назначил соответствующее лечение.
- Негемолитический стрептококк – не опасен для организма.

Выявление в результатах анализов бактерий стрептококка или стафилококка говорит о заболевании в случае, когда фиксируется ряд сопутствующих признаков:
- воспаление органа, осложненное болевым синдромом,
- повышение температуры тела до 38-40°С, острая лихорадка,
- общее отравление организма токсинами (мышечная слабость, ломота в суставах и костях, головная боль),
- наличие гнойных очагов.
Заболевания, которые вызываются микроорганизмами
При благоприятных условиях стафилококки могут стать причиной следующих патологий:
- Гнойные воспаления одной или нескольких волосяных луковиц (фурункулы или карбункулы).
- Воспалительное образование в подкожном слое (флегмоны).
- Гнойные полости (абсцессы).
- Воспаление с образованием гноя в лимфатических узлах (лимфаденит).
- Нагноение раневых поверхностей.
- Пневмония, плеврит, бронхит.
- Тонзиллит, фарингит.
- Гайморит, конъюнктивит, отит.
- Гастроэнтерит, холецистит, колит.
- Пищевое отравление.
- Цистит, вульвит, простатит, уретрит.
- Гнойные образования после операций или родов.
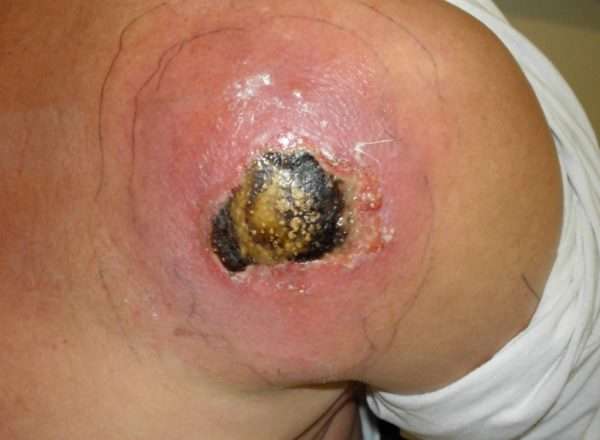
Если бактерии попали в кровяное русло, им свойственно быстрое проникновение в любой орган организма. В результате воспаляются оболочки в головном мозге, возможно поражение костной системы (остеомиелит).
Заболевания от стафилококковой инфекции никогда не переходят в хроническую форму.
Наиболее часто возникают следующие заболевания по причине стрептококков:
- инфекция в глотке: ангина, скарлатина, фарингит, тонзиллит,
- заболевания дыхательных путей: бронхит, пневмония,
- кариес, пародонтит, отит,
- гнойный абсцесс мягкой ткани,
- лимфаденит, менингит, сепсис, эндокардит,
- цервицит, уретрит, который обнаруживается в мазке у женщин.
Заболевания стрептококком нередко приводят к таким осложнениям:
- ревматизм, острая лихорадка, которые начинаются после перенесенной инфекции горла. Если игнорировать проявления патологии, возможно проявление осложнений на сердце,
- ревматоидный артрит,
- разрастание сосудистой стенки (системный васкулит),
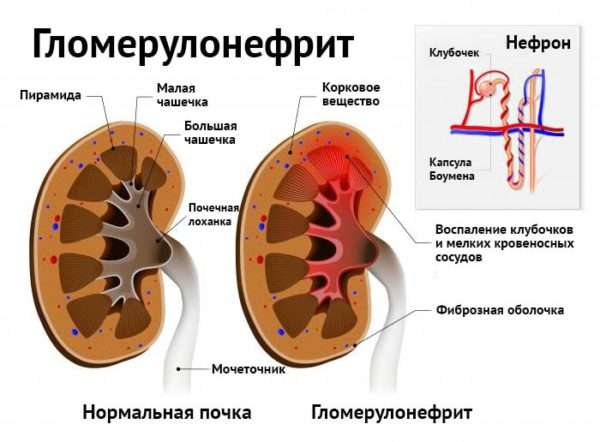
- гламерулонефрит (поражение почек).
Как происходит заражение
Инфекция передаются следующими путями:
- Воздушно-капельным – больной человек при кашле, чихании, разговоре выделяет во внешнюю среду капельки зараженной бактериями слюны, слизи. При этом влажные субстанции парят в воздухе. Если иммунитет снижен, начинается заболевание.
- Бытовым – капельки слюны заболевшего человека оседают на предметах интерьера, постельном белье, одежде. Даже высыхая, они остаются токсичными на протяжении нескольких месяцев.
- При половом контакте.
- Пищевым – заражение происходит через испорченные или неправильно хранящиеся продукты питания.
- При родах и вынашивании – от матери к ребенку.
Но любой способ передачи инфекции можно предотвратить с помощью профилактики.
Симптомы и признаки инфицирования бактериями
Заражение стрептококком и стафилококком обнаруживается при следующих симптомах:
- сильная боль и отек миндалин в горле с образованием серого поверхностного слоя,
- жар, выраженный температурой тела от 38°С,
- озноб, лихорадочное состояние,
- увеличение лимфоузлов.
В анализах мочи и крови обнаруживается повышенное количество инфекционных бактерий.
Методы лечения
Чтобы полностью вылечить заражение стафилококком или стрептококком, необходимо выяснить, какой именно вид микроорганизма действует как основной источник патологии. Нужно сдать необходимые анализы, затем лечащий врач назначает курс лечебной терапии. При этом следует учитывать, что неправильное применение лекарств делает бактерии устойчивыми к препаратам, что осложняет лечение в будущем.
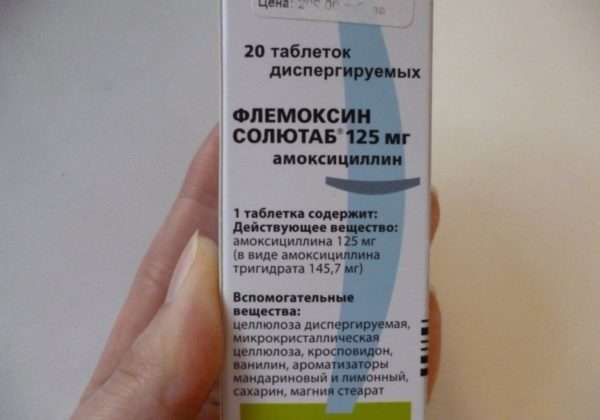
Чтобы одним лекарством уничтожить больше видов инфекции, выпускаются антибиотики, например, Флемоксин Солютаб, который эффективен против стафилококковой и стрептококковой инфекции.
Основные мероприятия комплексного лечения:
- постельный режим,
- витаминизированная диета,
- дезинфекция помещения и постельного белья,
- снижение температуры тела,
- применение антибиотиков. При этом следует употреблять лекарство после выздоровления еще 3 дня.
Рекомендуется пить отвары и компоты, применять полоскание горла.
Гнойные полостные образования удаляются хирургическим путем.
Все мероприятия следует проводить под контролем и по назначению лечащего врача.
Профилактика
Предупредительные мероприятия помогают не допустить размножения бактерий:
- Ежедневно делать влажную уборку в жилом помещении с применением дезинфицирующих средств.
- Соблюдать правила личной гигиены, тщательно мыть руки с мылом после посещения туалета.
- Проводить закаливающие процедуры, соблюдать здоровый образ жизни.
- Отказаться от вредных привычек.
- При ранениях, царапинах обрабатывать поврежденную поверхность антисептиками, чтобы предупредить гнойно-воспалительный процесс.
- Если человек заболел, он должен выходить на улицу только в защитной повязке, закрывающей нос и рот.
- Изолировать заразных больных от остальных жильцов.
- Регулярно проверять медперсонал больниц на случаи заражения стафилококком.
Особенности лечения от кокковой инфекции отличаются тем, что меры следует применять только при усиленном размножении этих микроорганизмов. Если иммунная система не ослаблена, бактерии не причиняют никакого вреда.

Streptococcus agalactiae — представитель большой группы микроорганизмов, отличающихся характерными морфологическими, тинкториальными, культуральными и биохимическими свойствами. Этот условно-патогенный микроб является естественным обитателем организма человека и локализуется преимущественно в кишечнике, носоглотке и влагалище. Стрептококк способствует развитию заболеваний лишь при определенных негативных условиях, ослабляющих иммунную защиту и снижающих общую резистентность организма.
Стрептококк агалактия — нормальный обитатель влагалища здоровой женщины. В количестве, не превышающем 10 4 колониеобразующих единиц, микробы безвредны для организма. Недуг развивается только в случае активного размножения бактерий и приобретения ими болезнетворных свойств. Это происходит при развитии иммунодефицита или переохлаждении. Одномоментное внедрение ударной дозы патогенов заканчивается патологическим процессом. Обнаружение во влагалищных выделениях значительного числа микробов – признак неспецифического воспаления.
У мужчин стрептококк агалактия входит в состав нормоценоза кишечника и носовой полости. При исследовании кала на дисбактериоз количество микробов не должно превышать 10 5 или 10 6 . Микробиологическое исследование отделяемого слизистой носа на микрофлору обнаруживает у здоровых людей стрептококк в количестве 10 3 или 10 4 . Streptococcus agalactiae, проникая в мужские половые органы, вызывает острую форму заболевания.
Стрептококк агалактия представляет серьезную опасность для беременных женщин и новорожденных детей, особенно, недоношенных. В последние годы отмечается рост заболеваемости среди пожилых лиц, у которых инфекция протекает в форме сепсиса, воспаления легких или перитонита. В группу риска также входят лица с тяжелыми соматическими заболеваниями, ослабляющими их иммунитет.
Диагностика патологии, вызванной Streptococcus agalactiae, основывается на данных, полученных в ходе микробиологического исследования влагалищного секрета, мочи, кала. Всем больным показано этиотропное противомикробное лечение антибиотиками из группы пенициллинов, макролидов, цефалоспоринов, а также патогенетическая и симптоматическая терапия, назначенная врачом с учетом индивидуальных особенностей организма.
Этиология
Streptococcus agalactiae — бактерия специфической шарообразной или эллипсоидной формы, способная существовать как в присутствии кислорода, так и без него. Микробы аспорогенны, неподвижны, имеют капсулу и обладают группоспецифическим полисахаридом.

Streptococcus agalactiae под микроскопом
Микроорганизмы окрашиваются по Грамму в синий цвет и располагаются в мазке парами и цепочками. Они требовательны к питательным средам. Растут стрептококки исключительно на средах, содержащих кровь, сыворотку и глюкозу. Эти вещества они используют в качестве источника энергии. Инкубируют посевы в термостате при 37 °С, хотя бактерии способны расти и в более широком диапазоне температур. На кровяном агаре спустя сутки образуются сероватые, очень мелкие колонии с зоной полного просветления по периферии. В бульоне бактерии растут в виде диффузной мути и осадка на дне пробирки.
Патогенные свойства бактерии обусловлены следующими факторами:
- Стрептолизином, разрушающим окружающие ткани, в особенности клетки крови и сердца;
- Лейкоцидином, угнетающим иммунитет и уничтожающим иммунокомпетентные клетки;
- Некротоксином, вызывающим отмирание тканей и воздействующим на работу всего организма;
- Ферментами, обеспечивающими адгезию, инвазию, распространение микробов по организму, поражение здоровых тканей и развитие патологического процесса.
Стрептококки резистентны к замораживанию, высушиванию, прямым солнечным лучам. Погибают бактерии под воздействием антибиотиков, антисептиков и дезинфектантов.
Патогенетические звенья инфекции:
- Внедрение микроба в организм,
- Колонизация слизистой оболочки,
- Возникновение очага воспаления,
- Боль и отек,
- Бактериемия,
- Общее недомогание,
- Интоксикационный синдром,
- Дегидратация,
- Помутнение сознания,
- Регионарный лимфаденит.
Эпидемиология
В природе Streptococcus agalactiae широко распространены. В организме человека они колонизирует слизистую кишечника, носа, глотки, органов выделительной и половой систем. От 15 до 40 % женщин репродуктивного возраста являются бактерионосителями.
Существует три варианта пребывания стрептококка во влагалище:
- Безвредное существование бактерий в организме,
- Бактериальный вагиноз,
- патологический процесс.
Если бактерий в мазке из цервикального канала мало, а лактобактерий много, говорят о первом варианте. Когда количество стрептококков превышает количество молочнокислых бактерий, а число лейкоцитов в поле зрения находится в пределах 50, это признак дисбиоза влагалища. Если лейкоцитов гораздо больше, значит, имеет место воспалительный процесс, протекающий в форме цервицита, кольпита, эндометрита.
Пути распространения инфекции:
- Контактный — через общие бытовые предметы, при поцелуе, объятии,
- Самозаражение – микробы из анальной зоны могут проникать во влагалище,
- Вертикальный — заражение плода во время беременности или новорожденного в родах,
- Половой — во время коитуса без презерватива,
- Воздушно-капельный — при чихании, кашле, близком общении с больным человеком,
- Пищевой — при употреблении обсемененных продуктов питания,
- Гематогенный занос инфекции из первичных очагов – почек или носоглотки.
Новорожденные инфицируются в первые часы и сутки после рождения. Это может случиться и раньше: в пре- и интранатальном периоде.
Для Streptococcus agalactiae характерна осенне-зимняя сезонность. Эти микроорганизмы активизируются в тот момент, когда организм ослаблен вирусами. На фоне ОРВИ чаще всего развивается вторичная бактериальная инфекция.
Факторы, способствующие активации стрептококка и его размножению:
- Гормональный сбой,
- Иммунодефицит,
- Тяжелые соматические заболевания,
- Частое использование лубрикантов,
- Ношение нижнего белья из синтетических материалов,
- Эндокринопатии,
- Вирусные инфекции,
- Дисбиоз кишечника,
- Неправильное подмывании наружных половых органов,
- Редкая смена нижнего белья,
- Использование некачественных гигиенических средств,
- Половой акт без презерватива,
- Стрессы,
- Переохлаждения,
- Состояния после хирургических вмешательств,
- Длительная и бесконтрольная антибиотикотерапия,
- Лечение цитостатиками или гормонами,
- Физическое перенапряжение,
- Сложная экологическая обстановка.
В мужской организм бактерии попадают при незащищенном половом контакте с женщиной-бактерионосителем или в результате дисбиоза кишечника. Инфицирование происходит во время занятий нетрадиционными видами секса. Мужчина-носитель инфекции сам не болеет, но заражает своих партнерш.
При беременности изменяется гормональный фон, что выражается в повышенной секреции прогестерона, угнетающего локальную иммунную защиту. Подобные процессы позволяют сохранить беременность. При этом повышается риск развития инфекционных патологий и обострения хронических заболеваний органов репродуктивной системы.
Клиника
Инфекция, вызванная данным микроорганизмом, у лиц репродуктивного возраста обычно протекает бессимптомно. Клинические признаки воспаления органов мочевыделительной и репродуктивной систем вполне узнаваемы.
Streptococcus agalactiae способен вызвать воспаление мочевого пузыря, уретры, легких, эндокарда, суставов, мозговых оболочек.

- Цистит проявляется режущей болью при мочеиспускании, отсутствием удовлетворения от его опорожнения, императивными позывами, появлением мутной мочи с хлопьями. Острая форма патологии сопровождается интоксикацией, слабостью, цефалгией, резкой потерей работоспособности.
- Симптомами уретрита у мужчин являются: боль при мочеиспускании, неприятные ощущения, чувство жжения в уретре, усиливающиеся после эякуляции, обильное слизисто-гнойное отделяемое, гиперемия устья и отек губок уретры по утрам.
- Бактериальный вагиноз, обусловленный увеличением во влагалище стрептококка, проявляется жжением и зудом в промежности, ноющей болью внизу живота, болезненностью при половом сношении, отеком половых губ, обилием желтоватой слизи.
У женщины инфекция часто протекает скрыто, бессимптомно. Стрептококки очень опасны для появившихся на свет малышей. Если произошло заражение внутри утробы матери, ребенок рождается с лихорадкой, гематомами, выделением крови изо рта, тяжелым дыханием. При инфицировании плода развивается сепсис, воспаление легких, мозговых оболочек, сердечной мышцы. Больные дети погибают практически сразу после рождения.
Причиной антенатальной гибели плода также может стать Streptococcus agalactiae. Патологоанатомы на вскрытии обнаруживают признаки гипоксии, увеличенное кровенаполнение органов, петехиальные геморрагии на эпикарде, отечность мозга, размягчение и разжижение тканей. На плодных оболочках определяется очаговая лейкоцитарная инфильтрация.
Диагностика
Заболевание диагностируют на основании результатов анализов. Лабораторная диагностика — основной способ обнаружения Streptococcus agalactiae.

-
В микробиологической лаборатории исследуют мазки из цервикального канала, влагалища, зева, мочу, кал. Окрашенные препараты микроскопируют и обнаруживают кокковую флору. В лаборатории готовят жидкие и плотные питательные среды, содержащие стимуляторы роста для стрептококков и вещества, подавляющие постороннюю микрофлору. На основании полученных в ходе исследования данных о

Лечебные мероприятия
Чтобы избавиться от патологии и ее основных проявлений, необходимо воздействовать на первопричину — убить бактерии. Для этого больным назначают противомикробные препараты — антибиотики. В тяжелых случаях показано патогенетическое лечение, включающее дезинтоксикацию и коррекцию водно-электролитного баланса. Симптоматическая терапия заключается в применении жаропонижающих, антигистаминных, антисептических средств. Дополнительно проводят лечение иммуномодуляторами и иммуностимуляторами.

После купирования интоксикации назначают физиопроцедуры – электрофорез, УВЧ, индуктотермию, СВЧ-терапию, аэроионотерапию, ингаляции, а также массаж грудной клетки, иглоукалывание, ЛФК.
Большое значение в лечении патологии имеет режим. Больным рекомендуют находиться в постели, особенно лицам с выраженным интоксикационным синдромом. Активные движения в разгар болезни замедляют процесс выздоровления и повышают риск развития серьезных осложнений. Дезинтоксикационные мероприятия включают правильный питьевой режим — употребление в сутки до трех литров воды. При отсутствии эффекта от лечения и ухудшении общего состояния больным показана госпитализация в стационар.
Своевременное и правильное лечение делает прогноз инфекции благоприятным. В противном случае заболевание приобретает затяжное течение, развиваются тяжелые осложнения, возможен смертельный исход.
Профилактика
Мероприятия, предупреждающие развитие стрептококковой инфекции:
- Укрепление иммунитета,
- Правильное питание,
- Личная гигиена,
- Борьба с табакокурением,
- Профилактический прием витаминов,
- Оптимальная физическая нагрузка,
- Полноценный сон,
- Отказ от употребления спиртных напитков,
- Санация очагов хронической инфекции,
- Соблюдение санитарно-гигиенических норм и правил,
- Ношение одежды по сезону,
- Защита организма от переохлаждения и сквозняков.
Streptococcus agalactiae в определенном количестве постоянно обитает в организме здоровых людей. Его активация и быстрое размножение очень опасны. Микроб разрушает эритроциты и способствует развитию воспаления там, где его количество максимально. При своевременном обнаружении стрептококка и правильном этиотропном лечении прогноз на выздоровление улучшается, и значительно снижается риск развития опасных для жизни осложнений.
Высокая концентрация бактерии в анализе мочи свидетельствует о наличии стрептококковой инфекции. Возбудитель вызывает ряд серьезных заболеваний, затрагивающих многие органы или системы. Недуги, спровоцированные микроорганизмом, доставляют пациенту дискомфорт, могут угрожать его жизни.
Что такое стрептококк
Микроорганизмы семейства стрептококковых относятся к анаэробным бактериям, имеют шарообразную или яйцевидную форму, являются паразитами животных и человека. Бактерии размножаются и обитают в органах дыхания, желудочно-кишечном тракте, на кожных покровах, в мочеполовой системе. Большое количество стрептококков оседает в ротовой, носовой полости, горле, толстом кишечнике. Возбудитель встречается в уретре у мужчин, во влагалище у женщин. В природе стрептококки распространены на поверхности грибов, растений, в земле.
Стрептококковая бактерия относится к условно-патогенной микрофлоре, находится внутри человеческого организма постоянно. Микроорганизм не наносит вреда при небольшой концентрации, его количество контролируется иммунной системой. Когда защита организма ослабевает, стрептококки начинают активное размножение, выделяя токсины, отравляющие человека, приводящие к возникновению воспалений, инфекционных заболеваний.
Сегодня известно более 100 видов стрептококков, которые отличаются своей патогенностью. В зависимости от воздействия на эритроциты, выделяют 3 основные группы этих бактерий:
- Зеленящие или альфа-стрептококки – провоцируют неполный гемолиз.
- Бета-гемолитические стрептококки – вызывают полное разрушение эритроцитов, являются самыми опасными для человека.
- Гамма-стрептококки – негемолитические бактерии. Возбудители не вызывают разрушения красных кровяных телец.
Почему появляется стрептококк в моче
Норма содержания в моче стрептококков – 10 в 4 степени КОЕ/мл. Повышенная концентрация бактерии в урине возможна при наличии инфекции или некорректном заборе биоматериала. Патогенные возбудители начинают активно развиваться в период ослабления иммунитета, нахождения пациента в стрессовом состоянии или как сопутствующие заболевания. Колонии часто локализуются в кишечнике, горле или мочеполовой системе. Стрептококк может увеличить свою концентрацию в моче при заболеваниях мочевыводящих путей, возникающих как первичная инфекция или последствие других недугов.
Существует два условия, которые вызывают стрептококковые заболевания – ослабление иммунитета пациента, его непосредственный контакт с микроорганизмом. Различают аутоинфицирование (внутреннее) и инфицирование извне. Возбудитель может попасть внутрь организма следующими путями:
- Воздушно-капельным. Большую опасность для окружающих представляет больной, у которого инфекция локализована в дыхательных путях. Чихание и кашель – основные пути передачи стрептококка от человека к человеку.
- Воздушно-пылевым. Такой путь предполагает вдыхание патогенных микроорганизмов с подвешенными в воздухе частичками. Нахождение в запыленных помещениях существенно увеличивает риск заражения стрептококками.
- Контактно-бытовым. Инфицирование стрептококком происходит при использовании посуды, постельного белья, предметов личной гигиены совместно с заболевшим человеком. Вероятность заражения увеличивается при наличии травм кожных покровов, слизистых оболочек ротовой и носовой полости.
- Пищевым. Передача стрептококка осуществляется при употреблении зараженных продуктов.
- Половым. Проникновение возбудителя происходит при интимном контакте. Половой партнер может передать инфекцию, будучи носителем или больным. Стрептококк активно размножается во влагалище или уретре.
- Алиментарным (фекально-оральным). Заражение наступает при нарушении правил личной гигиены. Стрептококки попадают из прямой кишки на наружные половые органы.
- Медицинским. Возбудитель проникает внутрь организма при осмотре, стоматологическом, хирургическом вмешательстве, которые осуществляются с использованием инструментов, не прошедших дезинфекцию.
- Плацентарным. Передача стрептококка осуществляется от зараженной матери к ребенку.
Существует ряд патологических состояний, вызывающих активность стрептококков. Среди них выделяют ОРВИ, ВИЧ-инфекцию, туберкулез, сахарный диабет, тонзиллит, травмы слизистых оболочек горла, носа, мочеполовой системы, ротовой полости, переохлаждение организма, эндокринные нарушения. Помимо заболеваний специалисты определяют факторы, увеличивающие риск заражения:
- стрессы, постоянная усталость, нарушения сна;
- изменения гормонального баланса;
- вредные привычки (чрезмерное употребление алкоголя, наркотики, курение);
- ведение малоподвижного образа жизни;
- употребление вредной пищи, недостаток микроэлементов и витаминов в организме;
- трудовая деятельность в загрязненных помещениях, особенно без применения средств, защищающих дыхательные пути;
- осуществление процедур педикюра, маникюра, чистки кожи, пирсинга в салонах с сомнительной репутацией;
- злоупотребление антибиотиками, сосудосуживающими и другими медикаментозными препаратами.

Патологическое влияние на организм человека обусловлено свойством стрептококков производить в процессе своей жизнедеятельности токсины:
- эритрогенин – под его воздействием происходит расширение сосудов;
- стрептолизин – способствует разрушению сердечных тканей, клеток крови;
- ферменты (гиалуронидаза, амилаза, стрептокиназа, протеиназа) – помогают стрептококку быстро распространяться по организму;
- летальный токсин, некротоксин – вызывают омертвление тканей;
- лейкоцидин – наносит вред иммунитету, негативно воздействуя на лейкоциты.
Высокие показатели в моче стрептококка свидетельствуют о наличии заболеваний различных органов и систем. Возбудитель способен вызывать следующие патологии:
- ангину, скарлатину, тонзиллит, фарингит;
- уретрит, цервицит;
- бронхит, пневмонию;
- простатит, баланит;
- менингит;
- цистит;
- сепсис;
- пародонтит;
- пиелонефрит.
Симптомы появления повышенной концентрации стрептококка в моче
Наличие повышенного содержания бактерии в моче вызывает негативные проявления со стороны органов и систем. При заражении стрептококком характерны следующие симптомы:
- частые позывы к мочеиспусканию;
- повышение или снижение температуры тела;
- увеличение лимфоузлов в паховой области;
- сыпь в виде пятен на кожных покровах;
- болезненные ощущения, жжение при мочеиспускании;
- боль острого характера внизу живота;
- выделение мутной мочи;
- покраснение в местах поражения;
- боль в горле, глотке;
- образование белесого налета в виде хлопьев на слизистых щек, зеве, языке;
- тошнота, рвота;
- увеличение или снижение показателей артериального давления;
- боль ноющего характера в области поясницы.
У пациентов развивается аллергическая реакция на продукты жизнедеятельности возбудителя. Она проявляется пятнистой сыпью, которая покрывается желтыми корочками и содержит гной. Заражение стрептококком часто провоцирует аутоиммунные процессы, вызывающие разрушение суставов, сердца, почек. Нарушение функционирования фильтрующего органа приводит к увеличению уровня креатинина в крови больного.
При отсутствии своевременного лечения при инфицировании стрептококками может развиться эндометрит, уретрит, кандидоз влагалища, хроническое воспаление мочевого пузыря, предстательной железы. Из мочеиспускательного канала появляются гнойные выделения, пациенты испытывают сильные боли внизу живота, области поясницы, зуд, отечность. Аутоиммунное заболевание гломерулонефрит относится к поздним осложнениям инфекции, вызванной стрептококком. В почках происходит замещение здоровых тканей соединительной, нарушается работа органа.
У детей могут наблюдаться симптомы раннего и позднего инфицирования. В первом случае начало болезни приходится на первую неделю жизни малыша, может привести к пневмонии, сепсису, менингиту. Недуг сопровождается повышенной сонливостью, лихорадкой, проблемами с дыхательной системой. Позднее инфицирование образуется от 7 дней до 3 месяцев после появления ребенка на свет, провоцирует сепсис, менингит. Болезнь протекает с высокими показателями температуры тела, кашлем, заложенностью носа, сонливостью, судорогами, проблемами с приемом пищи.
Чем опасен стрептококк в моче при беременности
Если стрептококк агалактия в моче обнаруживается в гестационном периоде, женщине необходимо срочное лечение. При отсутствии своевременной терапии бактерия увеличивает риск возникновения патологических состояний матери и плода:
- преждевременного отхождения плодных оболочек, хориоамнионит;
- заболевания сепсисом, менингитом, пневмонией у новорожденного;
- преждевременных родов;
- внутриутробной гибели плода;
- появлением ребенка с детским церебральным параличом (ДЦП);
- проблем с обучением, слухом и других патологий у ребенка.
Диагностика
Мероприятия, предусмотренные для диагностики стрептококковой инфекции, разнятся в зависимости от локализации возбудителя. Предусмотрены следующие методы исследования:
- общий анализ мочи и крови;
- стрептотест;
- бактериологический посев биологического материала, взятого с зоны поражения (мокроты, мазков из ротоглотки, носа, уретры или влагалища, соскобы с поверхности кожи);
- биохимический анализ мочи, крови;
- рентгенография легких;
- ультразвуковое исследование (УЗИ) внутренних органов;
- электрокардиография.
Чтобы точно определить возбудителя, необходимо дополнительно проводить дифференциальную диагностику. Стрептококковую инфекцию нужно отличить:
- от недугов, имеющих схожую симптоматику (мононуклеоза, кори, дифтерии, краснухи, экземы, дерматитов);
- от инфекций, вызванных другими возбудителями (микоплазмой, стафилококком, трихомонадой, кандидами, уреаплазмой, хламидиями, гарднереллами).
Для определения стрептококковой инфекции мочевыводящих путей применяют бакпосев. Чтобы исследование было максимально точным и информативным, необходимо провести правильную подготовку к анализу, забор биоматериала. Надлежит соблюдать следующие рекомендации:
- Для забора мочи необходимо купить специальную стерильную емкость с плотно закручивающейся крышкой. Приобрести сосуд можно в аптеке.
- Чтобы микробы не проникли в анализ с рук, конечности следует хорошо вымыть и обработать антибактериальным гелем.
- Женщинам надлежит закрыть вход во влагалище, используя стерильный тампон, поскольку инфекция может попасть в пробу вместе с выделениями.
- Накануне исследования не рекомендуется есть морковь, свеклу или другие продукты, имеющие в составе яркие пигменты, которые изменяют цвет урины.
- При подготовке к анализу надлежит провести тщательную гигиену наружных половых органов.
- Без предварительного согласования с врачом запрещено принимать мочегонные или другие медикаменты, поскольку препараты могут исказить результаты посева.
- Активные занятия спортом требуется прекратить за 12–24 часа до начала исследования – физические нагрузки способствуют увеличению уровня белка в моче.
- Для анализа необходима первая утренняя урина. В таком биоматериале содержится максимальная концентрация бактерий. Потребуется не менее 70 мл образца.
- В контейнер надлежит собирать среднюю порцию мочи. Для этого необходимо спустить в унитаз начальную струю. Затем немного задержать процесс мочеиспускания, подставить емкость для образца. Собрав нужное количество урины, последнюю струю спустите в унитаз.
- Плотно закройте контейнер, обмойте, оботрите его, доставьте в лабораторию за 1,5–2 часа.
Лечение
При обнаружении в моче высокой концентрации стрептококков назначается комплексная терапия. Лечение ведется по следующим направлениям:
- антибактериальная терапия (предварительно проводится тест на чувствительность бактерий к разного вида препаратам);
- укрепление иммунной защиты организма;
- восстановление микрофлоры кишечника, нарушенной при приеме антибиотиков;
- детоксикационная терапия;
- симптоматическое лечение;
- назначение антигистаминных препаратов (необходимо детям, при наличии аллергии на антибиотики).
Каждое направление лечения предполагает применение медикаментозных средств. Используются следующие группы препаратов:
- антибактериальные лекарства для внутреннего применения (Пенициллин, Аугментин, Левофлоксацин, Цефтриаксон, Эритромицин);
- антибиотики местного воздействия (Биопарокс, Тонзилгон Н, Хлоргексидин);
- иммуномодулирующие средства (Иммунал, Имунорикс, Имудон, Лизобакт);
- пробиотики (Бифидумбактерин, Линекс, Бифиформ, Аципол);
- детоксикационные (Энтеросгель, Альбумин, Атоксил);
- антигистаминные (Супрастин, Кларитин, Цетрин);
- противовоспалительные (Парацетамол, Ибупрофен);
- сосудосуживающие (Фармазолин, Нокспрей);
- противорвотные (Церукал, Мотилиум).

Профилактика
Чтобы предотвратить появление streptococcus agalactiae в моче, необходимо соблюдать меры профилактики. Основные рекомендации специалистов:
- соблюдение правил личной гигиены;
- нормализация режима отдыха и труда;
- укрепление иммунной системы;
- проведение своевременной диагностики половых инфекций, их лечение;
- использование презерватива во время половых актов;
- исключение или сокращение стрессовых ситуаций.
Читайте также:


