Стафилококк в желчном пузыре симптомы
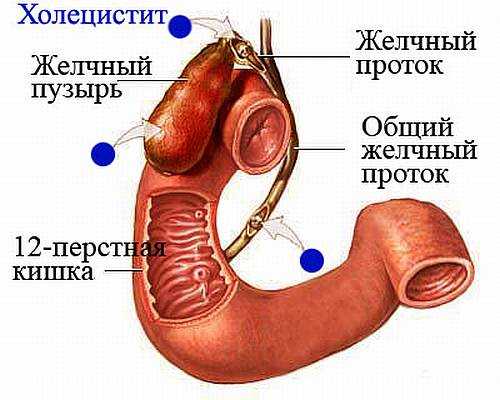
Желчный пузырь, учитывая его небольшие размеры, достаточно важный орган пищеварительной системы. Он является вместилищем для поступающей в него желчи, выделяя ее в просвет кишечника.
Также в этом органе происходит резорбция (обратное всасывание) в кровь белка, важных солей, аминокислот, выделяется слизь и особый гормон – антихолецистокинин. Желчный пузырь может вмещать примерно 50 мл жидкости.
Желчь образуется в клетках печени, затем по специальным желчным протокам, которые образуют сложную сеть, поступает в желчный пузырь, где храниться вплоть до приема пищи человеком. После того, как еда попадает в 12-перстную кишку, происходит сокращение желчного пузыря, и желчь, вместе с поджелудочным соком движется в кишечник.
В сутки у здорового человека может образовываться от 500 до 1000 мл желчи. Состав ее довольно разнообразен: вода, желчные кислоты, неорганические вещества, витамины А, В, С, Д, аминокислоты, фосфолипиды, холестерин, билирубин, протеины, слизь и остатки лекарственных препаратов.
- нейтрализует желудочный сок
- активирует кишечные и поджелудочные ферменты
- препятствует росту вредных бактерий в кишечнике
- улучшает перистальтику кишечника
- выводит токсические вещества и лекарственные препараты.
Характеристика основных патологий желчного пузыря
Это заболевание желчевыводящей системы, связанное с нарушением билирубинового обмена и холестерина, характеризующееся образованием камней внутри печени, в общем желчном протоке и в желчном пузыре. Существует 5F критериев людей, наиболее подверженных появлению ЖКБ: 
- Female – женщины
- Fat – с избыточным весом
- Fair – светловолосые
- Forties – старше 40 лет
- Fertile – рожавшие
По механизму образования выделяют 3 типа камней: холестериновые, пигментные билирубиновые коричневые и черные.
Это длительный воспалительный процесс, поражающий внутреннюю оболочку пузыря и не сопровождающийся образованием камней. Основные причины заболевания:
![]()
бактериальная инфекция – кишечная микрофлора (кишечная палочка, энтерококк), стафилококки и стрептококки, протей, палочки брюшного тифа и паратифа, анаэробная микрофлора;- паразитарная инвазия – кошачий сосальщик, лямблии, аскариды;
- обратный заброс желчи из кишечника – опасен находящимися в нем поджелудочными ферментами, которые при поступлении в пузырь, начинают переваривать его стенку; данную патологию еще называют химический холецистит;
- аллергии – пищевые и аэрогенные аллергены;
- воспалительные заболевания органов пищеварения – в особенности отрицательно влияют гепатиты и панкреатиты;
- застой желчи.
Это функциональное заболевание желчевыводящих путей, связанное с изменением тонуса желчного пузыря или протоков, сопровождающееся периодической болью в правом подреберье и диспепсическими расстройствами.
Данная патология возникает обычно при постоянных стрессах, психоэмоциональных нагрузках, неврозах. В зависимости от изменения тонуса пузыря выделяют гиперкинетический (или болевой) и гипокинетический (диспепсический) типы заболевания.
Это острый воспалительный процесс, поражающий желчевыводящие протоки. Возникает обычно как осложнение хронического холецистита, ЖКБ или после удаления желчного пузыря. Развитию инфекции способствует застой желчи, сдавливание протоков опухолями, камнями. Выделяют обструктивный, рецидивирующий, бактериальный, вторичный склерозирующий холангиты.
В большинстве случаев рак исходом хронического воспалительного процесса в органе. Выделяют: аденокарциному, слизистый, солидный и плоскоклеточный рак. Для рака желчного пузыря характерна высокая злокачественность, раннее метастазирование и прорастание в соседние органы.
Основные симптомы
| Симптом | Желчекаменная болезнь (приступ печеночной колики) | Хронический холецистит | Дискинезия желчевыводящих путей | Острый холангит | Рак желчного пузыря |
| Описание боли | Острая приступообразная боль после нарушений в диете; больной находится на правом боку с прижатыми к груди ногами, любое движение только усиливает боль. | В основном больных беспокоят чувство тяжести, постоянные ноющие боли, усиливающиеся после употребления жирной, острой пищи, газированных напитков, алкоголя | Гиперкинетический тип: острые кратковременные приступообразные боли длительностью до 20 минут. Гипокинетический тип: тупые, ноющие, распирающие боли, ощущение тяжести в правом боку | Острая приступообразная нестерпимая боль вплоть до падения артериального давления | Длительное время может не вызывать болевых ощущений, затем появляются тупые боли, плохо купируемые анальгетиками |
| Локализация боли | В правом боку | В правом подреберье, иногда в подложечной области | В правом боку | ||
| Иррадиация боли | В правое плечо, лопатку, ключицу, спину, левую половину туловища | В правое плечо, лопатку, ключицу | В правое плечо, лопатку, ключицу, спину, левую половину туловища | В правое плечо, лопатку, ключицу, спину, левую половину туловища | В правое плечо, лопатку, ключицу |
| Диспепсия | Многократная рвота, не приносящая облегчения, тошнота | Может наблюдаться тошнота, рвота с примесью желчи, горечь во рту, отрыжка горьким, изжога, снижение аппетита, диарея, метеоризм | Гиперкинетический тип: тошнота, рвота.Гипокинетический тип: тошнота, рвота, нарушение стула | Многократная рвота, не приносящая облегчения, тошнота | Быстрая потеря веса, отвращение к еде, постоянная тошнота, периодические эпизоды рвоты |
| Кожный зуд | Характерен | Не характерен | Характерен | Не характерен | |
| Лихорадка, озноб | Высокая лихорадка до 40º С, сопровождающаяся ознобом, проливными потами | Непостоянный симптом, наблюдается у 40% больных | Невысокая лихорадка | Высокая лихорадка до 40º С, сопровождающаяся ознобом, проливными потами | Невысокая лихорадка |
| Признаки раздражения брюшины | Резко выражены в правом боку | Небольшое напряжение мышц живота в правом подреберье | Резко выражены в правом подреберье | Небольшое напряжение мышц живота в правом боку | |
Диагностика заболеваний желчного пузыря
Болевые симптомы патологии желчного пузыря:
- точка Кера – точка проецирования желчного пузыря на переднюю стенку живота – находится на пересечении правого края прямой мышцы живота с правой реберной дугой;
- симптом Георгиевского-Мюсси – боль при сдавливании между ножками грудинно-ключично-сосцевидной мышцы справа (ориентиром является внутренний край правой ключицы);
- симптом Ортнера-Грекова – возникновение болезненных ощущений в правом боку при поколачивании краем ладони по краю реберной дуги.
Изменения в лабораторных показателях при болезнях желчевыводящей системы
| Показатель | Норма | О чем говорит | На какие заболевания указывает |
| Увеличение уровня общего билирубина за счет несвязанного |
| Чаще свидетельствует о нарушении оттока желчи (механическая желтуха) | Желчекаменная болезнь, рак желчного пузыря, общего желчного протока, Фатерового сосочка, острый холангит, хронический холецистит и т.д. |
| Увеличение уровня общего билирубина за счет связанного |
| Указывает на сниженную конъюгацию (связывание) билирубина | Гемолитическая анемия, болезнь Минковского-Шоффара, синдром Жильбера, синдром Криглера-Найяра |
| Повышение уровня трансаминаз (АСТ и АЛТ) |
| Говорит о воспалительном процессе и разрушении печеночных клеток | Гепатиты, желчекаменная болезнь, хронический холецистит, рак желчного пузыря |
| Увеличение содержания холестерина в крови | 3,3-5,5 ммоль/л | Указывает на повышенный обмен жиров | Атеросклероз сосудов, ожирение, желчекаменная болезнь, хронический холецистит |
| Снижение содержания холестерина в крови | 3,3-5,5 ммоль/л | Свидетельствует о снижении строительной функции печени | Острые гепатиты, острый холангит, острый холецистит, цирроз печени, рак печени и желчного пузыря |
| Повышение активности щелочной фосфатазы | 0,5-1,3 ммоль/ч*л | Указывает на застой желчи в печени и пузыре | Желчекаменная болезнь, хронический холецистит |
| Появление С-реактивного белка | не выявляется | Говорит об остром воспалительном процессе | Острый холецистит, желчекаменная болезнь, острый холангит |
Инструментальные методы диагностики заболеваний желчевыводящей системы
Принципы лечения
Диета №5 (см. более подробно, что можно есть при холецистите и камнях в желчном пузыре).
- пища принимается 4-6 раз в день небольшими порциями
- теплое питье: некрепкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника по 3-6 стаканов в день
- каши: манная, овсяная, рисовая
- овощные супы
- нежирные сорта рыбы и мяса
- молочные продукты: творог, сметана, ряженка, сливочное масло
- растительные жиры
- постельный режим
- диета №5 – с исключением жирной, высококалорийной и богатой холестерином пищи
- нормализация массы тела
- препараты урсодезоксихолевой кислоты: урсофальк, урсосан, урсолизин, холудексан (для улучшения оттока желчи)
- антибактериальная терапия – цефалоспорины 3-4 поколений (фортум, цефотаксим, цефазолин) или аминогликозиды (тобрамицин, амикацин) или фторхинолоны (ципрофлоксацин, левофлоксацин)
- миотропные спазмолитики (мебевердин, дуспаталин) – для снятия мышечного спазма при колике
- гепатопротекторы – для профилактики реактивного гепатита (эссенциале, гептрал, см. полный перечень лекарств для печени)
- наркотические и ненаркотические аналгетики – налбуфин, кетанов, промедол
При часто повторяющихся приступах печеночной колики показано хирургическое лечение – удаление желчного пузыря (холецистэктомия).
- диета №5 – с исключением жирной, высококалорийной и богатой холестерином пищи
- постельный режим в течение 7-10 дней
- антибактериальные препараты широкого спектра действия: 3-4 поколений (фортум, цефотаксим, цефазолин) или аминогликозиды (тобрамицин, амикацин) или фторхинолоны (ципрофлоксацин, левофлоксацин)
- миотропные спазмолитики (мебевердин, дуспаталин) – для снятия мышечного спазма при колике
- ферментные препараты – Креон, Панкреатин, Фестал, Панзинорм, Энзистал, Пензитал, Эрмиталь, Мезим, Гастенорм, Микрозим, Пангрол и др.
- антисекреторные препараты: алмагель, маалокс, омез, контролок, ринит, квамател
- устранение стрессовых ситуаций, прием антидепрессантов и седативных препаратов (см. успокоительные средства для взрослых)
- диета №5
- препараты, которые устраняют спазм мышц пузыря – но-шпа, папаверин, дротаверин, мебевердин
- растительные препараты: арника, девясил, душица, бессмертник, аир и другие
- желчегонные препараты – магния сульфат, сорбит, холагол, аллохол, дигестал
- физиотерапевтические процедуры – индуктотермия, диадинамические токи, УВЧ
- антибиотики широкого спектра действия: полузащищенные пенициллины (амоксиклав), цефалоспорины 3-4 поколений (цефтриаксон, цефепим), фторхинолоны (моксифлоксацин, гатифлоксацин)
- миотропные спазмолитики (мебевердин, дуспаталин) – для снятия мышечного спазма при колике
- ферменты – Фестал, Мезим, Креон и др. см. выше.
- жаропонижающие препараты – парацетамол, ацелизин, инфулган
- наркотические и ненаркотические аналгетики – налбуфин, кетанов, промедол
Лечение рака зависит от распространенности опухолевого процесса. Обычно применяется удаление желчного пузыря, частичное удаление печени и соседних лимфатических узлов. Терапия обязательно должна быть комбинированной, то есть сочетать в себе как хирургическое лечение, так и химиотерапию, лучевую терапию.

Человеческий организм может служить домом для тысяч микробов и бактерий, причем, такое соседство вовсе не обязательно заканчивается болезнью. Иммунитет надежно защищает нас, сдерживая активность непрошеных гостей и заставляя их следовать правилам хорошего тона. Стафилококк – не исключение; он в норме обнаруживается примерно у трети населения Земли, но ничем себя не проявляет до поры до времени.
Ослабление иммунитета, банальное переохлаждение или наличие в организме другой инфекции, против которой применялись антибиотики, - вот причины, по которым стафилококк может перейти в наступление. Поэтому важно понимать две вещи: нельзя лечиться антибиотиками в случае малейшего недомогания или простуды, и просто бессмысленно использовать их против стафилококка для упреждения. От носительства вы все равно не избавитесь, зато познакомите свой стафилококк с антибактериальными препаратами и сведете на нет их эффективность в будущем, когда они действительно могут понадобиться.
Единственная разумная мера по упреждению стафилококковых инфекций – это местная санация кожи, слизистых оболочек и верхних дыхательных путей в холодный период года, а также приём препаратов, укрепляющих иммунитет. Назначение антибиотиков оправдано лишь в случае тяжелых, опасных для жизни заболеваний: пневмонии, эндокардита, остеомиелита, множественных гнойных абсцессов на коже и в мягких тканях, чирьев на лице и голове (в непосредственной близости к головному мозгу). Но прежде чем выбрать антибиотик против стафилококка, квалифицированный врач всегда производит бактериальный посев.
В санэпидстанции, кожно-венерологическом диспансере или медицинском кабинете профильного специалиста (ЛОРа, дерматовенеролога, гинеколога, уролога, пульмонолога, гастроэнтеролога, инфекциониста) производится забор бактериальной культуры из места локализации стафилококковой инфекции. Это может быть мазок из зева, гнойного абсцесса на коже, влагалища или уретры, а также образец крови, мокроты, мочи, слюны, желудочного сока, спермы и прочих физиологических жидкостей.
Полученный материал помещается в питательную среду, через некоторое время колония стафилококков размножается, и лаборант может определить, к какому типу относится возбудитель, и к каким антибиотикам он чувствителен.
Результат посева выглядит как список, в котором напротив названий всех актуальных противомикробных препаратов стоит одно из буквенных обозначений:
S (susceptible) — чувствителен;
I (intermediate) — умеренно чувствителен;
R (resistant) — устойчив.
Антибиотики и стафилококк
По сути, есть только одна объективная причина для применения антибиотиков против такого устойчивого и гибкого возбудителя, как стафилококк – ожидаемая польза превысит неизбежный вред. Лишь в случае, когда инфекция охватила весь организм, попала в кровь, вызвала лихорадку, а естественных защитных сил не хватает для победы над болезнью, приходится прибегать к антибактериальной терапии.
Зато есть целых три веских причины, чтобы отказаться от антибиотиков при лечении стафилококка:
Справиться с некоторыми типами возбудителя, например, с золотистым стафилококком, могут лишь цефалоспорины второго-третьего поколения, полусинтетические пенициллины (оксациллин, метициллин), да мощнейшие современные антибиотики (ванкомицин, тейкопланин, фузидин, линезолид). Прибегать к крайним средствам приходится все чаще, потому что за последние 5-10 лет стафилококки мутировали и обзавелись ферментом бета-лактамаза, с помощью которого они успешно разрушают цефалоспорины и метициллин. Для таких возбудителей существует термин MRSA (methicillin-resistant Staphylococcus aureus), и уничтожать их приходится комбинациями препаратов, например, фузидина с бисептолом. А если пациент до возникновения обширной стафилококковой инфекции бесконтрольно употреблял антибиотики, возбудитель может оказаться нечувствительным;
Антибиотики не выбирают жертв – помимо тех бактерий, против которых вы их применяете, они уничтожают и другие микроорганизмы, в том числе, полезные. Длительное лечение антибактериальными препаратами почти всегда провоцирует дисбактериоз в органах ЖКТ и мочеполовой сфере, а также усугубляет опасность активизации других инфекций, присутствующих в организме в форме носительства.
Можно ли полностью избавиться от стафилококка?

Почему иммунитет здорового ребенка или взрослого человека не избавляется от этой опасной бактерии? Потому что на то нет объективных причин, пока носительство не переходит в заболевание. Скромно сидящий в уголочке стафилококк не вызывает никакого интереса у иммунной системы, лейкоциты и макрофаги не объявляют на него охоту, и в крови не вырабатываются нужные антитела. Но что же делать, если, например, ребенок каждую осень-зиму болеет стафилококковой ангиной, или девушка, знающая о присутствии зловредной бактерии в своем организме, планирует беременность?
В этих случаях необходимо прибегнуть к иммуностимулирующей терапии и санации доступных проблемных зон: зева, носоглотки, кожи, влагалища. Такие меры не позволят вам избавиться от стафилококка навсегда, но существенно сократят численность его колоний и снизят риск перехода носительства в опасную болезнь.
Чем производится санация стафилококка?
Профилактическая санация – очень действенная мера, к которой рекомендуется регулярно прибегать всем носителям стафилококка. Сотрудники детских образовательных и лечебных учреждений дважды в год сдают мазки из носа, и если результат положительный, проводится санация, а затем анализ берут повторно, стремясь добиться полного отсутствия стафилококка в верхних дыхательных путях. Это очень важно, ведь только так можно застраховаться от распространения возбудителя воздушно-капельным путем.
Если у вас или вашего ребенка ежегодно наблюдаются рецидивы ангины, фурункулеза и прочих гнойно-воспалительных заболеваний, причиной которых (согласно результатам анализов, а не исходя из ваших догадок) служит именно стафилококк, стоит пополнить домашнюю аптечку средствами для местной санации. С помощью этих препаратов производится полоскание горла, закапывание носа, закладывание ватных тампонов в носовые ходы, орошение или спринцевание половых путей, протирание и смазывание кожи или слизистых оболочек, в зависимости от локализации носителя. Для каждого случая нужно подбирать подходящий вариант препарата и строго придерживаться инструкции.
Вот список всех эффективных растворов и мазей против стафилококка:
Масляный раствор ретинола ацетата (витамина A);

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бактериальная инфекция
Бактериальная инфекция - один из важнейших этиологических факторов хронического бескаменного холецистита. Источниками инфекции могут быть заболевания носоглотки и придаточных пазух носа (хронические тонзиллиты, синуситы); полости рта (стоматиты, гингивиты, пародонтоз); системы мочевыделения (циститы, пиелонефриты); половой системы (простатиты, уретриты); гинекологические заболевания (аднекситы, эндометриты); инфекционные заболевания кишечника; вирусные поражения печени.
Инфекция проникает в желчный пузырь тремя путями:
- гематогенным (из большого круга кровообращения по печеночной артерии, от которой отходит пузырная артерия);
- восходящим (из кишечника); проникновению инфекции этим путем способствует недостаточность сфинктера Одди, желудочная гипосекреция, синдромы мальдигестии и мальабсорбции);
- лимфогенным (по лимфатическим путям из кишечника, половой сферы, печеночных и внугрипеченочных путей).
Наиболее частыми возбудителями, вызывающими хронический холецистит, являются кишечная палочка и энтерококк (преимущественно при восходящем пути инфицирования желчного пузыря); стафилококки и стрептококки (при гематогенном и лимфатическом путях проникновения инфекции); очень редко протей, палочки брюшного тифа и паратифа, дрожжевые грибки. В 10% случаев причиной хронического холецистита являются вирусы гепатита В и С, о чем свидетельствуют клинические наблюдения и данные морфологического исследования желчного пузыря, подтверждающие возможность развития хронического холецистита после перенесенного острого вирусного гепатита В и С. Довольно часто причиной хронического бескаменного холецистита является проникновение в желчный пузырь смешанной микрофлоры.

[1], [2], [3]
Паразитарная инвазия
Некоторые исследователи указывают на возможную роль описторхоза в развитии хронического бескаменного холецистита. Описторхозом могут поражаться как желчный пузырь, так и печеночная ткань с развитием внутрипеченочного холестаза и реактивного воспаления. В редких случаях причиной хронического бескаменного холецистита является аскаридоз.
До сих пор нет единого мнения о роли лямблий в развитии хронического бескаменного холецистита. А. Л. Мясников, Н. Л. Дехкан-Ходжаева считали лямблиоз возможной причиной хронического бескаменного холецистита. Считают, что лямблионосительство - это заболевание, протекающее на субклиническом уровне. Лямблии могут вызывать снижение защитных сил организма, функциональные нарушения желчевыводящих путей, в 4-5 раз увеличивают патогенные свойства кишечной палочки. Многие исследователи считают, что роль лямблий в этиологии хронического холецистита сомнительна, так как лямблии в желчи не могут существовать долго, они погибают. Не исключено, что лямблии, обнаруженные в пузырной и печеночной желчи, происходят из двенадцатиперстной кишки. Считают, что лямблиозного холецистита не существует. Убедительных морфологических данных о проникновении лямблий в стенку желчного пузыря нет, и это является главным аргументом против лямблиозного холецистита.
Но это не означает, что лямблии совершенно не играют роли в развитии хронического бескаменного холецистита. Вероятно, более правильно считать, что лямблии способствуют развитию хронического холецистита.
Дуоденобилиарный рефлюкс
Кроме того, дуоденобилиарный рефлюкс способствует застою желчи и проникновению инфекции в желчный пузырь.

[4], [5], [6], [7], [8], [9], [10], [11]
Аллергия
Известно, что пищевые и бактериальные аллергены могут вызвать развитие хронического холецистита, что подтверждается морфологически обнаружением в стенке желчного пузыря признаков воспаления и эозинофилов при отсутствии в то же время бактериальной инфекции (токсико-аллергический холецистит).

[12], [13], [14]
Хронические воспалительные заболевания органов пищеварения
Хронические гепатиты, циррозы печени, хронические заболевания кишечника, поджелудочной железы очень часто осложняются развитием хронического холецистита, т. к. способствуют во-первых, проникновению в желчный пузырь инфекции, во-вторых, включению патогенетических факторов хронического холецистита. Особенно важную роль играют заболевания холедохо-дуоденопанкреатической зоны.

[15], [16], [17], [18], [19], [20], [21], [22], [23]
Острый холецистит
Перенесенный ранее острый холецистит может в ряде случаев приводить в дальнейшем к развитию хронического холецистита.

[24], [25], [26]
Предрасполагающие факторы
Развитию хронического холецистита способствуют следующие факторы:
- Застой желчи, что может быть обусловлено:
- дискинезиями желчевыводящих путей, в первую очередь, гипомоторно-гипотоническим вариантом;
- ожирением и беременностью (при этих состояниях повышается внутрибрюшное давление и усложняется отток желчи из желчного пузыря);
- психоэмоциональными стрессовыми ситуациями (при этом развиваются дискинезии желчевыводящих путей);
- нарушением режима питания (прием пищи способствует опорожнению желчного пузыря, редкие приемы пищи предрасполагают к застою желчи в пузыре); злоупотребление жирной и жареной пищей вызывает спазмы сфинктеров Одди и Люткенса и гипертоническую дискинезию желчевыводящих путей;
- отсутствием или недостаточным содержанием в пище растительной клетчатки (грубых волокон), которые, как известно, способствуют разжижению желчи и опорожнению желчного пузыря;
- гипокинезией;
- врожденными аномалиями желчного пузыря.
- Рефлекторные влияния со стороны органов брюшной полости при развитии в них воспалительного процесса (хронический панкреатит, колит, гастрит, язвенная болезнь и др.). Это ведет к развитию дискинезии желчевыводящих путей и застою желчи в желчном пузыре.
- Дисбактериоз кишечника. При дисбактериозе кишечника создаются благоприятные условия для проникновения инфекции восходящим путем в желчный пузырь.
- Нарушения обмена веществ, способствующие изменению физико-химических свойств и состава желчи (ожирение, сахарный диабет, гиперлипопротеинемии, подагра и др.).
- Наследственная отягощенность в отношении хронического холецистита.
Наиболее характерные болезни желчного пузыря и желчных путей
Среди заболеваний, приводящих к шлакообразованию и шлаконакоплению в желчевыделительной системе, наиболее часто встречаются воспалительные заболевания желчного пузыря - холециститы. Они бывают некаль-кулезными, бескаменными, и калькулезными, когда воспалительный процесс в желчном пузыре сочетается с желчными камнями. Калькулезный холецистит принято называть желчнокаменной болезнью.
К числу заболеваний, способствующих зашлаковыванию желчного пузыря и желчных путей печени, также относятся дискинезии, представляющие нарушения сократительной способности мускулатуры желчного пузыря. Дискинезии могут быть гипотоническими и атоническими, сопровождающимися понижением тонуса и расслаблением мускулатуры желчевыводящих путей и желчного пузыря, или гипертоническими, когда наблюдается обратная картина - резкий спазм мускулатуры . Как правило, дискинезии рассматриваются медиками как самостоятельное заболевание, а как осложнение, сопровождающее некалькулезные или калькулезные холециститы.
Холециститам и желчнокаменной болезни часто сопутствуют паразитарные заболевания желчевыводящих путей и желчного пузыря, такие как лямблиоз, опистроз, аскаридоз и другие, значительно ускоряющие процесс от шлаковки.
Холециститы и желчнокаменная болезнь могут протекать с осложнениями. Серьезным осложнением же нокаменной болезни являются печеночная колика с следующим развитием механической желтухи, водянки или нагноения (эмпиемы) желчного пузыря
Воспалительные заболевания желчного пузыря (холециститы)
Причины возникновения некалькулезного и калькулез- ного холецистита во многом совпадают. Можно сказать что в ряде случаев некалькулезный холецистит про- шествует желчнокаменной болезни, ибо воспаление один из факторов, способствующих возникновению процесса шлакообразования и развитию желчных камней Холецистит может быть острым, когда воспалительный процесс развивается бурно, нередко в сочетании с печеночной коликой, и хроническим с умеренными клиническими проявлениями.
В большинстве случаев воспаление желчного пузыря обусловлено проникновением в него различных микробов из имеющихся в организме человека очагов инфекции.
Одним из вариантов попадания микроорганизмов в желчный пузырь является гематогенный и лимфоген-ный путь (с током крови и током лимфы) - вариант нисходящей инфекции. В этом случае воспалительный процесс в желчном пузыре и в желчных ходах печени чаще всего вызывается стрептококками и стафилококками, проникающими в желчный пузырь через кровь из таких очагов инфекции, как воспаленные миндалины, больные почки, воспаленные придаточные полости носа, гнилые зубы и т. п. У женщин к тому же прибавляются воспалительные заболевания придатков матки.
Другой причиной заражения желчного пузыря считается восходящий путь инфекции, когда воспалительный процесс развивается в результате проникновения в желчевыводящие протоки и желчный пузырь микробной флоры из кишечника. Следует отметить, что непосредственному проникновению в желчный пузырь кишечной инфекции и развитию воспалительного процесса в нем способствует ахилия (отсутствие желудочного сока) или значительное понижение секреторной активности желудка, так как хлористо-водородная кислота, входящая в состав желудочного сока, обладает бактерицидными свойствами. Недостаточное выделение соляной кислоты является фактором, облегчающим проникновение микробов в верхний отрезок кишечника (двенадцатиперстную кишку), а оттуда уже в желчные пути и желчный пузырь.
Многие кишечные инфекции (брюшной тиф, дизентерия и др.) способствуют воспалению желчного пузыря, как и хронические неспецифические колиты - воспалительные заболевания толстого кишечника. Кишечный сапрофит, называемый кишечной палочкой, при неблагоприятных условиях также может стать причине холецистита.
К холециститу предрасполагает аллергия - повы- шенная чувствительность организма к некоторым химическим веществам или продуктам питания.
Развитию холецистита способствует застой желчи в желчном пузыре. Это часто связано с гипо- или атонической дискинезией, запорами, а также с ношением тесной одежды. Застою желчи благоприятствует малоподвижный образ жизни: работа, не связанная с физической активностью, отсутствие достаточных движений в быту и т. д. К застою желчи в желчном пузыре желчных путях также приводят редкие и обильные приемы пищи.
В ряде случаев причиной возникновения холецис- тита является лямблиоз и некоторые другие специфические паразитарные заболевания, вызывающие воспалительный процесс из-за травматизации паразитами слизистой оболочки желчного пузыря и желчных протоков. При этом частые запоры, сопутствующие запоры сопутствующие застою желчи, облегчают проникновение инфекции и паразитов из кишечника в желчный пузырь. Камни желчного пузыря также благоприятствуют развитию холецистита так как, периодически мешая опорожнению желчного пузыря, травмируют его слизистую, чем обусловливают инфицирование стенки пузыря.
По характеру течения и симптоматике холецистит может быть острым, когда воспалительный процесс развивается бурно, нередко в сочетании с печеночной коликой, и хроническим с умеренными клиническими проявлениями.
В острой форме заболевание проявляется специфическими болями в правом подреберье, возможно приступообразными, отдающими в правую лопатку и плечо. Иногда отмечается желтушность склер и кожных покровов. Обычны тяжесть под ложечкой, вздутие живота, отрыжка, тошнота и рвота. Температура тела в остром периоде всегда повышена. Если острый холецистит переходит в хронический, то температура обычно нормализуется.
Хронический холецистит более или менее долго может протекать при явлениях умеренного катарального воспаления. Больной жалуется на несильные боли в правом подреберье, горечь во рту. Болевой синдром при хроническом холецистите выражен в различной степени - от неприятных ощущений в правом подреберье, чувства тяжести, распирания, возникающего после еды, до типичных печеночных колик. Боли иррадиируют (отдают) в правое плечо, лопатку. Зоны гиперестезии (повышенной болевой чувствительности), как правило, наблюдаются в правом подреберье, под правой лопаткой и в местах, обозначенных на рис. 3.
В желчи больных холециститом, полученной при дуоденальном зондировании, обнаруживаются лейкоциты, слизь, эпителиальные клетки. При бактериологическом исследовании желчи в ней находят ту или иную ктериальную флору. Рентгенологически может вы явиться склонность желчного пузыря к ухудшению со-
кратительной способности, т. е. признаки дискинезии.
Таковы клинические проявления холецистита.
Воспалительные заболевания желчных протоков (холангиты)
Холангитом называется воспаление внутрипеченочных и внепеченочных желчных протоков. Обычно он развивается на фоне других заболеваний желчевыводящих
Рис. 3. Кожная гиперестезия и болевые точки при
холециститах. 1 - точка Клера; 2 - эпигистральная;
3 - холедохопанкреатическая; 4 - плечевая; 5 - позвоночные
точки; 6 - подлопаточная; 7 - надключичная; 8 - зона
поджелудочной железы; 9 - зона максимальной кожной
путей или заболеваний желудочно-кишечного тракта (хронический панкреатит, заболевания двенадцатиперстной кишки и т. д.); Инфекций в желчные ходы проникает теми же путями, что и при холецистите, но восходящая инфекция при холангитах встречается значительно чаще.
Острый холангит нередко бывает гнойным и характеризуется внезапным началом: лихорадкой скачкообразного типа, ознобами, печеночной коликой, пожелтением склер, общей интоксикацией. Возможно увеличение размеров печени. При обследовании обнаруживают увеличение СОЭ и лейкоцитбз, свидетельствующие о наличии воспалительного процесса, и небольшое повышение уровня билирубина. При дуоденальном зондировании выявляют большое число лейкоцитов в порции С, из желчи нередко удается выделить возбудителял В зависимости от характера возбудителя (чаще всего обнаруживают кишечную палочку, паракишечную палочку, стафилококк или их сочетания) острота течения заболевания бывает выражена различно.
При остром холангите могут наблюдаться такие осложнения, как сепсис, печеночный или подциафраг-мальный абсцесс, эмпиема плевры, панкреатит.
Своевременно начатое лечение антибиотиками позволяет снизить активность воспалительного процесса. При продолжении лечения в течение нескольких недель температура тела становится нормальной, но при этом возможно не только выздоровление, но и переход острого холангита в хронический.
Хронический холангит редко развивается изолированно и обычно сопутствует холециститу, гастродуодениту, панкреатиту, желчнокаменной болезни и т. д. Клиническая картина во многом напоминает таковую хроническом холецистите, но болевой синдром выражен меньше. Чаще, чем при холецистите, при хроническом холангите наблюдается небольшая желтуха и увеличение печени.
Являясь постоянно действующим воспалением вну- тренних протоков, хронический холангит часто провоцирует образование в них камней сплошной конфигурации - перекрывающих выход желчи (рис. 4.1). Холестаз (застой желчи), вызванный хроническим холангитом, может привести к циррозу и раку печени
ЖЕЛЧНО КАМЕННАЯ БОЛЕЗНЬ
Желчнокаменная болезнь - тяжелое хроническое забо- левание, обусловленное образованием камней в желч- ном пузыре, а также в печеночных и желчных проток! (рис. 4.2).
Свое распространение желчнокаменная болезнь по- лучила еще с незапамятных времен. Уже много веков назад ее картина была достаточно подробно описана выдающимися врачами Гиппократом и Авиценной, желчные камни были обнаружены в египетских муми- ях. В Древней Руси желчные камни, которые знахари изгоняли из желчного пузыря различными способами применением растительных средств, использовались как украшение.
К настоящему времени наиболее высокая заболевае- мость желчнокаменной болезнью отмечается в развитых странах Европы, в США, Канаде, несколько меньше болеют ею в странах Юго-Восточной Азии и Африки. Медики считают, что возникновение заболеваний связано с условиями жизни, характером питания. Желчнокаменная болезнь чаще встречается в тех странах, где в пищу употребляют много жиров и веществ, богатых холестерином.
Считается, что в основе желчнокаменной болезни лежат нарушения обмена веществ в организме человека, при этом факторами, способствующими формированию желчных камней, являются расстройства двигательной функции желчевыводящих путей, застой желчи в желчном пузыре и сопутствующие инфекции.
По химическому составу принято различать четыре вида желчных камней:
1. Холестериновые камни. Состоят почти исключительно
из холестерина (около 95%) и билирубиновой из
вести. Число их невелико. Они белого, иногда слегка
желтого цвета, округлой или неправильной формы, величиной от горошины до крупной вишни.
2. Билирубиновые (пигментные) камни, состоящие в
основном из красящего вещества желчи - били
рубина. Они небольшой величины, от рисового
зерна до фасолины, но могут быть и значительно
крупнее. Обычно это множественные камни не
правильной округлой формы, черного цвета, на воз
духе зеленеют. Содержат немного холестерина и
3. Смешанные камни - холестериново-пигментно-
известковые. Наиболее распространенный вид
камней, имеющих разнообразный цвет: беловатый,
Рис. 4.1. Камни в желчном пузыре и камень в общем желчном протоке; расширенные печеночные желчные протоки и камни в них показаны пунктиром.
Рис. 4.2. Камень в пузырном протоке,
желчный пузырь растянут.
сероватый, бурый и зеленый. Величина их колеблется от горошины до лесного ореха и крупнее, встречаются десятками, сотнями и даже тысячами.
4. Известковые камни. Единичные. Встречаются редко. Могут быть очень крупными. Содержат большое количество извести (кальция карбоната) и немного других составных частей.
Основной причиной образования и роста желчных камней является нарушение холестеринового обмена и нормального состава желчи. Достаточно малейшего изменения в процентном соотношении между холестерином, лецитином и солями желчных кислот (основными составляющими желчи), для того чтобы началось выпадение холестерина в осадок и образование камней.
Несколько подробнее механизм образования желчных камней может быть представлен следующим образом. В результате перенасыщения холестерином желчи в ней появляются центры кристаллизации и образуются сгустки холестерина. Благодаря тому, что холестерин по своей природе материал рыхлый, в процессе формообразования и уплотнения холестериновых сгустков на их поверхности образуется множество складок и трещин. Туда постепенно проникает желчный пигмент - билирубин, который внутри этого образования становится уже истинным центром кристаллизации, вокруг которого и формируется плотный камень. Впоследствии образовавшийся желчный камень будет оказывать постоянное механическое раздражение на слизистую оболочку желчного "пузыря, вызывая в нем воспалительный процесс и тем самым еще больше усугубляя дальнейшее камнеобразование.
Печеночная, или желчная, колика
При своем движении желчный камень может стать причиной закупорки желчевыводящих путей, нарушения оттока желчи и возникновения болезненного приступа печеночной колики. Непосредственной причиной боли являются спазмы гладких мышц желчного пузыря и желчных протоков, вызванные контактом с твердой поверхностью камня.
Даже очень мелкие желчные камни, перемещаясь к шейке желчного пузыря или по протокам, могут вызывать разнообразные болевые ощущения, вплоть до типичной печеночной колики. По образному выражению одного всемирно известного ученого, они подобны маленьким злым собакам, производящим своим лаем много шума. К такому убеждению он пришел, наблюдая больную, которой по поводу частых приступов желчной колики была сделана холецистэктомия (ампутация желчного пузыря), причем хирург во время операции камней в нем не нашел, и только после вскрытия уже удаленного желчного пузыря при тщательном рассмотрении в нем все-таки удалось обнаружить мельчайшие камни и желчный песок.
Печеночная, или желчная, колика начинается внезапно, часто в ночные часы. В самом начале приступа боли носят разлитой характер, как при остром холецистите, распространены по всему правому подреберью. Со временем интенсивность их возрастает, боли локализуются по проекции желчного пузыря - отдают вверх, вправо и кзади, под правую лопатку. Появляются боли колющего характера, которые становятся непереносимыми. Характерны тошнота, рвота, лихорадка, исчезающие при купировании, снятии приступа. Неосложненный приступ обычно продолжается несколько часов, реже - несколько дней.
У некоторых больных после приступа желчной колики можно обнаружить в кале желчные камни. С этой целью каловые массы помещают в сито, измельчают и промывают над унитазом струей воды.
Формы желчнокаменной болезни
По характеру течения различают латентную, диспепсическую, болевую приступообразную и болевую торпид-ную формы желчнокаменной болезни.
Латентная (скрытая) форма чаще наблюдается при наличии одиночных, в основном холестериновых камней. Больные с латентной формой заболевания могут чувствовать себя вполне сносно, и лишь случайное рентгенологическое исследование выявляет у них наличие камней. Иногда камни при такой форме заболевания обнаруживают впервые во время срочной операции по поводу первого приступа печеночной колики или же на вскрытии у лиц, которые при жизни не предъявляли никаких жалоб со стороны органов пищеварения. Латентная форма желчнокаменной болезни чаще встречается у лиц пожилого возраста и у мужчин.
Диспепсическая форма наблюдается примерно в трети выявленных случаев желчнокаменной болезни. Таких больных долгие годы беспокоят периодические или постоянные, то незначительные, то ярко выраженные, диспепсические расстройства со стороны желудка: ощущение тошноты, тяжести после еды, чувства "кола" за грудиной во время еды, отрыжки, горечи в рту и т, д. и т. п. Иногда диспепсические симптомы преобладают со стороны кишечника - запоры, поносы или их чередование, метеоризм и пр. Перечисленные расстройства, как правило, связаны с приемом жирной, жареной или острой пищи, яиц, холодных и газированных напитков, а также больших количеств вообще любой пищи, включая диетическую. Нередко после многих лет существования диспепсических расстройств к ним присоединяются болевые ощущения, при этом в ряде случаев у таких больных или возникает типичная желчная колика, или же развиваются сразу осложнения желчнокаменной болезни.
Болевая приступообразная форма желчнокаменной болезни является наиболее типичной и легко диагностируемой. Однако встречается она не так часто, как две предыдущие, а примерно в 20-25% всех случаев возникновения желчнокаменной болезни. Она характеризуется тем, что на фоне полного благополучия внезапно, как гром среди ясного неба, возникают тяжелые болевые приступы. Острая боль в правом подреберье или в эпигастральной области продолжается обычно часами, реже - по несколько дней. Прекращается боль в большинстве случаев лишь инъекцией наркотиков или спазмолитических препаратов.
Болевая торпидная форма желчнокаменной болезни отличается от приступообразной или полным отсутствием печеночной колики, или тем, что приступы желчной колики происходят крайне редко, при этом боль носит тупой, постоянный или периодический характер. Под влиянием диетических погрешностей, физических напряжений или даже беспричинно боль может усиливаться до острой, но редко достигает интенсивности, свойственной типичной печеночной колике. Боли могут быть кратковременными, продолжаться часами, днями и в отдельных случаях даже месяцами.
Заканчивая описание клинических проявлений желчнокаменной болезни, следует отметить еще одно обстоятельство - у одного и того же больного болезнь может протекать то бессимптомно, то в виде диспепсической, то на манер болевой приступообразной или торпидной формы. Истинная же природа этого коварного заболевания устанавливается главным образом при рентгенологическом исследовании, а иногда только во время операции.
Читайте также: