Стафилококковая пневмония у новорожденного
В связи с недостаточной возрастной иммунобиологической реактивностью стафилококковая инфекция для новорожденных представляет большую опасность . Это обусловлено еще и тем, что новорожденный обладает повышенной чувствительностью к стафилококкам.
Источником инфекции являются матери, болеющие маститом или имеющие трещины сосков. Инфекция передается через инфицированное грудное молоко. В механизме заражения новорожденных воздушно-капельным путем большое значение имеют другие родильницы, окружающая среда детских и женских палат и особенно здоровые носители. Инфицирование новорожденных детей наступает преимущественно в родильных отделениях.
Стафилококковая пневмония новорожденных и недоношенных детей относится к тяжелым проявлениям этой инфекции. Если возникновению пневмонии предшествуют гнойные поражения кожи, подкожной клетчатки, пупка, говорят о вторичном стафилококковом поражении легких, развившемся гематогенным путем.
При аэробронхогенном пути проникновения инфекции возникает первичная стафилококковая пневмония . Заболевание начинается остро в родильном отделении или в различные сроки после выписки ребенка, но наиболее часто между 10— 20-м днями.
Клинической особенностью стафилококковой пневмонии новорожденных и недоношенных детей является более быстрое развитие деструктивных процессов в легких.
Однако и у новорожденных детей стафилококковая пневмония нередко протекает без абсцедирования, по типу мелкоочаговой или интерстициальной пневмонии. Несмотря на это, такая пневмония у новорожденных протекает тяжело, с выраженными явлениями интоксикации, с высокой температурой, цианозом, одышкой, значительным нарушением сердечно-сосудистой деятельности и увеличением печени. Физикальные данные скудные. Определяется укорочение перкуторного звука в межлопаточной области, дыхание жесткое или с бронхиальным оттенком. На 5—7-й день заболевания выслушиваются крепитирующие хрипы.
Рентгенологически выявляется расширение корня легкого и иногда единичные очаги затемнения, полостные образования не обнаруживаются.
Диагноз подтверждается клинико-эпидемиологическими данными и наличием патогенного стафилококка в крови. Заболевание заканчивается выздоровлением через 3—6 недель.
При абсцедирующей стафилококковой пневмонии наблюдается образование полостей в легких, развитие плеврита, пиопневмоторакса. Независимо от механизма возникновения заболевание с первых дней принимает очень тяжелое течение. Температура повышается до 38,5 —40°С, дыхание учащается до 60—80 в минуту, резко выражен цианоз, особенно периоральный, появляется кашель, приступы асфиксии.
При осмотре ребенка отмечается резкая бледность кожных покровов, выражены явления общей интоксикации. Тоны сердца глухие, пульс — 160—180 ударов в минуту, печень выступает на 3—4 см из-под реберной дуги, нередко, с первых дней заболевания увеличивается и селезенка, живот вздут, стул учащается, становится жидким с примесью слизи, иногда присоединяется рвота. Ребенок теряет в весе.
Выраженность физикальных явлений зависит от механизма возникновения пневмонии. Так, при первичной пневмонии определяется более массивное, чаще одностороннее, укорочение перкуторного звука, чем при вторичной, для которой характерно наличие небольших участков притупления, преимущественно с обеих сторон. В начале развития первичной пневмонии появляются и продолжительное время сохраняются мелкопузырчатые хрипы, дыхание жесткое или бронхиальное на стороне поражения.
При вторичной пневмонии с обеих сторон в отдельных участках легких выслушивается бронхиальное дыхание, и лишь на 5—6-й день заболевания или позднее появляются крепитирующие хрипы.
В дальнейшем в различные сроки заболевания, начиная с конца первой недели и позднее, на фоне усиления интоксикации в легких образуются различных размеров гнойные полости, часто осложняющиеся плевритом или пиопневмотораксом. Общее состояние ребенка резко ухудшается, температура повышается до 40°С, появляется беспокойство, усиливаются кашель, одышка, цианоз, дыхание становится стонущим, слышным на расстоянии. Появляются вздутие живота, понос, иногда рвота. При развившемся плеврите отмечается укорочение перкуторного звука, ослабленное дыхание. Для пиопневмоторакса характерно резкое ослабление дыхания и перкуторно определяется тимпанит.
Диагноз подтверждается результатом рентгенологического обследования. В таких случаях срочно производится пункция плевральной полости и совместно с хирургом решается вопрос о необходимости дренирования ее.
Стафилококковая пневмония у новорожденных иногда протекает с образованием воздушных полостей, которые распознаются только рентгенологически, так как они почти не дают физикальных изменений. Наличие у новорожденных воздушных полостей без нагноения (сухих) характеризуется более легким течением.
Стафилококковая пневмония у новорожденных часто осложняется гнойным или катаральным отитом.
Изменения в крови те же, что наблюдаются при стафилококковой пневмонии у детей других возрастных групп.
В моче нередко обнаруживаются лейкоциты (60—80 и более в поле зрения), эритроциты (25—60 и более), гиалиновые цилиндры.
Течение абсцедирующей стафилококковой пневмонии имеет волнообразный характер, нередко заболевание затягивается до 2—4 месяцев и более. Летальность высокая (15—30%).
Диагноз подтверждается клинико-рентгенологическими, эпидемиологическими данными, а также наличием патогенного стафилококка в мокроте, экссудате, крови, содержимом пустул, отделяемом пупка и др.
Стафилококковая пневмония, особенно развивающаяся первично или вторично при стафилококковом сепсисе, а также после кори и гриппа, представляет особую опасность для детей раннего возраста. Этот вид пневмонии характеризуется бурным, иногда молниеносным тяжелым течением с наклонностью к нагноительным процессам в легких, образованием абсцессов в них и прорывом гнойных очагов в полость плевры (пиопневмоторакс, эмпиема плевры) или вовлечением в патологический процесс перикарда (гнойный перикардит).
Уже с самого начала заболевания отмечается токсико-септическое состояние с расстройством функции дыхания и сердечно-сосудистой системы. Живот обычно вздут. Может наблюдаться диспепсический стул. В крови - высокий лейкоцитоз с нейтрофилией, сдвигом лейкоцитарной формулы влево и токсической зернистостью. РОЭ резко ускорена. При прорыве гноя в плевральную полость обнаруживаются признаки плеврита. Рентгенологическое исследование легких выявляет специфические для этой пневмонии буллы, затем абсцедирование легких, что значительно облегчает диагностику.
Лечение должно быть комплексным, направленным на ликвидацию возбудителя заболевания, на предупреждение деструкции легочной ткани и ее последствий и на повышение защитных сил организма ребенка. Лечение больного ребенка со стафилококковой пневмонией осуществляется совместно педиатром и детским хирургом.
Показана интенсивная терапия антибиотиками. Начинать ее следует с внутривенного введения антибиотиков широкого спектра действия, например сигмамицина, или полусинтетических антибиотиков. Для длительных внутривенных капельных введений антибиотиков используют пункционную катетеризацию подключичной вены. Допускается сочетание антибиотиков, например, тетрациклинов с олеандомицином или эритромицином. Эффективны оксациллин и метициллин. Эти антибиотики рекомендуется сочетать с аминогликозидами - стрептомицином, мономицином, канамицином.
При лечении стафилококковой пневмонии можно назначать и большие дозы пенициллина, рондомицина, линкомицина, цепорина в сочетании с другими антибиотиками. Антибиотики применяются длительно, в течение 3-6 нед, однако внутривенно их вводят только несколько дней, в наиболее острый период; по улучшении же состояния больного - внутримышечно или перорально.
При образовании гнойных полостей в легких и возникновении пиопневмоторакса показана пункция гнойного очага и тщательное дренирование его, особенно при легочно-плевральной форме стафилококкового процесса. Пункции делают ежедневно с промыванием полостей антисептиками и введением в них антибиотиков. Появление признаков пиопневмоторакса служит показанием к торакоцентезу с постоянным дренажем плевральной полости по Бюлау, то есть с активным отсасыванием гнойного содержимого плевральной полости, которую при этом также промывают антисептическими растворами (в псе вводят антибиотики). Для предупреждения образования множественных спаек и для разжижения гноя и лучшей его эвакуации в полости вводят протеолитические ферменты: трипсин, химопсин.
Торакоцентез связан со значительным изменением внутригрудного давления, и поэтому при нарушении методики его проведения может ухудшиться состояние больного ребенка. Для производства торакоцентеза необходимы: пункционная игла длиной до 10 см с просветом около 2 мм, троакар, мандрен к троакару, дренажные трубки - резиновые или пластиковые. Обычными клиническими способами исследования с возможной точностью сначала определяют местонахождение жидкости в полости плевры. Предварительно пробным проколом устанавливают место, наиболее подходящее для извлечения жидкости. При вкалывании троакара следят за тем, чтобы канюля его находилась на месте (край ее должен плотно охватывать стилет, скрываясь за его головкой). Держать троакар нужно так, чтобы рукоятка стилета упиралась в ладонь. В этом случае давление оказывается на стилет, а не на канюлю. При этом большим пальцем и боковой поверхностью среднего пальца придерживают троакар с боков, а указательным сверху, направляя соответствующим образом инструмент. Вкол облегчается легким вращательным движением (приблизительно на 1/4 окружности).
Как только инструмент проник в полость плевры настолько, что и край канюли прошел через реберную плевру, стилет извлекают, и жидкость идет по канюле и дренажной трубке, заранее надетой на канюлю. Иногда на дренажную трубку накладывают зажим.
Жидкость выпускают самотеком, по чаще (ввиду густой консистенции гноя) извлекают путем активного отсасывания присоединением к трубке водоструйного насоса. Не следует стремиться к быстрому извлечению жидкости, так как это может привести к смещению органов средостения и нежелательным расстройствам их функций.
Для постоянного дренажа (в течение нескольких дней), через канюлю троакара вводят катетер или дренажную пластиковую трубочку в полость плевры и извлекают канюлю, после чего полоской липкого пластыря несколько раз обертывают катетер (трубочку) у самой кожи, а свободный конец закрепляют на коже. Трубочку прикрепляют к водоструйному насосу. Эвакуируемый из полости гной собирают в специальный сосуд. Дальнейшая тактика хирурга определяется степенью деструкции легочной ткани, общим состоянием больного, степенью интоксикации.
На высоте интоксикации показано струйное внутривенное введение плазмы крови из расчета 5-20 мл/кг в сутки, в частности антистафилококковой плазмы с высоким содержанием антитоксических антител.
На 8-10-й день заболевания применяют, также стафилококковый анатоксин. Показаны гемотрансфузии (прямые от матери, иммунизированной стафилококковым анатоксином) из расчета 5-10 мл на 1 кг массы, а также гамма-глобулин (обычный и антистафилококковый) - 3 дозы.
При гипертермии внутримышечно вводят 1% раствор пирамидона. Назначают антигистаминные препараты, витамины; при резком возбуждении ребенка - аминазин по 0,75- 1 мг/кг.
Детей первых месяцев жизни вскармливают материнским или донорским молоком, особенно в разгаре заболевания. Для нормализации бактериальной флоры кишечника назначают лактобациллин. Диета детей старшего возраста выборочная с учетом вкуса и аппетита ребенка.
По выздоровлении проводят длительный курс лечебной гимнастики, в том числе дыхательной.
Пневмония - это инфекционное заболевание, поражающее легкие. Пневмонию вызывают бактерии, вирусы и грибковые инфекции. Во время болезни инфекция может распространяться как в обоих легких, так и в одном, при этом воспаляются альвеолы (воздушные мешочки). Вследствие воспалительного процесса их начинает заполнять жидкость или гной, это вызывает проблемы с дыханием, так как нарушаются дыхательные функции легких.
Пневмония, вызванная стафилококком
Такая пневмония является наиболее распространенной и чаще всего ею болеют дети.

Ранее пневмония вызывалась преимущественно стрептококками или пневмококками, а сегодня преимущественно стафилококками. Эта бактерия является очень распространенной. Она, присутствуя в организме человека, может существовать бессимптомно, не вызывая никаких заболеваний. Но в тех случаях, когда иммунная система пациента дает сбой, инфекция может вызвать патологические процессы в организме, начиная проявлять свою активность. Особого внимания заслуживает золотистый стафилококк, так эта бактерия является самой неприятной из всех ей подобных. Она, обладая хорошей устойчивостью к антибиотикам, легко и быстро вызывает воспаление.
Гораздо чаще стафилококковая пневмония развивается у детей младше 3 лет и у пожилых людей старше 65 лет. Причиной этого является то, что малыши и люди пожилого возраста очень чувствительны к этой бактерии. Однако данному заболеванию подвержены все слои населения. В группе риска находятся те, у кого ослаблен иммунитет и кто имеет какие-либо хронические заболевания, и те, кто относительно недавно переболел респираторными заболеваниями.
Характеристика
В больницу с этим недугом обращаются тысячи людей. У них выявляют воспаление легких, которое осложнено и прогрессирует. Если несвоевременно начать лечение, болезнь может привести к летальному исходу. Бывают и такие случаи, когда пациент выздоровел, но болезнь проявляется с новой силой, что требует немедленной госпитализации в медучреждение.
Кто чаще всего болеет пневмонией?
Особенно остро данная болезнь протекает у людей, страдающих хроническими заболеваниями сердечно-сосудистой системы. Связано это с тем, что сердце и легкие расположены рядом друг с другом. В тех случаях, если у человек есть одышка, аритмия или другие проблемы с сердечным ритмом, воспалительный процесс легких может усугубить ситуацию и ухудшить самочувствие больного. Так как этому заболеванию подвержены в основном люди пожилого возраста и дети, лечение происходит тяжело, особенно если уже присутствуют осложнения. Это происходит из-за того, что иммунитет не способен противостоять стафилококку, вызывающему пневмонию.
Подхватить инфекцию легче всего с октября по май, так как бактерии в данный период времени становятся более активным.
Симптомы и причины стафилококковой пневмонии
Местом локализации возбудителя болезни является слизистая гортани, и, как только иммунитет человека дает слабину, бактерии начинают распространяться. Сначала недуг может принять форму обычного простудного заболевания, которое впоследствии перерастет в заболевание более серьезное, например, в ангину. Если своевременно не начать лечение и не выяснить причины недуга, все это может дать осложнения и болезнь начнет прогрессировать и вскоре перерастет в стафилококковую пневмонию.

Стафилококк может попасть в организм воздушно-капельным путем. Это может произойти из-за того, что человек находился некоторое время в месте скопления большого количества людей. Или, например, в больнице, где лечатся больные от данного заболевания. Если у человека понижен иммунитет, шансы быть зараженным в разы возрастают.
К основным причинам возникновения болезни можно отнести следующие:
- хронические заболевания;
- употребление алкоголя;
- наркозависимость;
- эпидемия;
- ослабленный иммунитет;
- хирургическая операция, в процессе которой возникли осложнения;
- пребывание в больнице долгое время;
- акклиматизация;
- заболевания, вызванные вирусными инфекциями.
В то время, когда бактерия прогрессирует, она вырабатывает токсины. Эти токсины приводят к деструкции легких, следствием чего является образование пузырьков воздуха, которые мешают нормально функционировать органам дыхания. Пузырьки обладают достаточно большим объемом и достигают в диаметре до 10 см. Если болезнь прогрессирует долго, возникшие пузырьки начинают гноиться, и это приводит к абсцессу.
Симптомы стафилококковой пневмонии у взрослых и детей не сильно отличаются от симптомов обычной пневмонии. Однако же существует отличие. Стафилококковая проявляется очень высокой температурой тела, которая в тяжелых случаях может достигнуть и сорока градусов. Такая температура в некоторых случаях держится до 10 дней, а иногда даже больше. Ее очень трудно сбить при помощи обычного жаропонижающего средства. Чаще всего болезнь начинается остро, и ее признаки проявляются достаточно быстро.
Признаки пневмонии
Еще к признакам такой пневмонии можно отнести:
- лихорадку;
- одышку;
- грудные боли;
- кашель;
- при вдыхании в диафрагме присутствует боль;
- кожа становится липкой и бледной;
- отсутствует аппетит;
- скачет температура;
- плеврит;
- в легких скапливается жидкость;
- появляются признаки сердечной недостаточности;
- нарушается психическое состояние;
- головные боли;
- синеют губы, кисти рук;
- боли в животе;
- при кашле выделяется мокрота желтого или зеленного цвета.
Самым опасным в данном случае является развитие гнойно-некротического процесса. Если лечение было назначено несвоевременно, то может возникнуть абсцесс (распад тканей в легком). Данное осложнение является наиболее опасным, но благодаря современной медицине, уровню лечения и своевременной диагностикой данного вида осложнений можно избежать.
Диагностика
При появлении первых признаков стафилококковой пневмонии у взрослых и детей следует проверить легкие на наличие инфекции. По результатам обследования, которое включает в себя исследование бакпосева, мазка мокроты, а также компьютерную томографию и рентген, врач может поставить диагноз. Также при первом осмотре врачом должны быть отмечены затрудненное дыхание и хрипы.
К исследованиям можно еще добавить общий анализ крови, который должен показать увеличение уровня лейкоцитов. А в том случае, если заболевание уже сильно прогрессирует и отмечается неблагоприятный прогноз, уровень лейкоцитов может быть, наоборот, очень низким. Рентген нужно будет делать несколько раз, через маленький интервал времени, который позволит увидеть изменения в структуре органов дыхания. На снимке также могут просматриваться полоски легких, в которых отчетливо будет просматриваться жидкость.
Как только человек обнаруживает у себя хотя бы один из симптомов заболевания, ему следует незамедлительно обратиться к врачу.
Лечение стафилококковой пневмонии
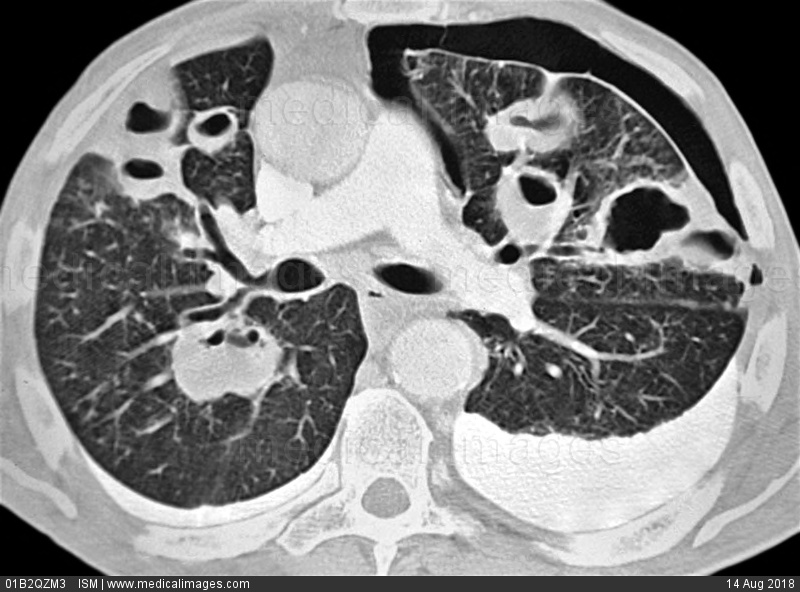
После того как врач поставил диагноз пневмония, необходимо сразу же пройти курс лечебной терапии. Для лечения симптомов стафилококковой пневмонии используют антибактериальную терапию. В наше время применяют очень эффективные и современные препараты, которые отлично справляются с этим недугом. Еще людям с данным заболеванием дополнительно прописывают препараты для поднятия иммунитета. Стафилококковая пневмония характеризуется определенными изменениями легочной ткани, которая принимает абсцедированные формы, обладающие крупными или мелкими абсцессами пиопневмотораксов, еще могут образовываться буллезные эмфиземы, вызывающие расплавление легочной ткани и образование каверны. Каверна представляет собой гладкие стенки, в которых обычно не содержится гной, в этом и есть их особенность. Если у человека наблюдается большое количество таких деструктивных изменений, это может привести к дыхательной недостаточности, так как отдельная часть легкого выключается из процесса дыхания, смещается средостение и изменяется дыхательный объем.
Пневмония у новорожденного ребенка
Стафилококковая пневмония, развивающаяся в организме новорожденного ребенка, протекает достаточно тяжело, вызывая сепсис, что приводит к усугублению симптомов, а лечение антибиотиками показывает плохой результат. В данном случае будет эффективным лечение с использованием "Тетрациклина" и "Стрептомицина", в определенных случаях к ним еще назначают сульфаниламиды. Также хорошо себя зарекомендовал "Мицерин".
На данный момент совместный труд врачей-микробиологов, клиницистов и специалистов из других областей дал существенный результат в изучении бактерий стафилококка в развитии пневмонии новорожденных детей.
Виды антибиотиков
К основным видам антибиотиков, которые рекомендовано применять для лечения данного вида пневмонии относят:
Для лечения стрептококкового эндокардита назначают "Ванкомицин", "Пенициллин" и "Ампициллин".
Хирургия
Очень редко возникают случаи, когда в легких скапливается жидкость и ее необходимо откачать. Для этого делают дренаж легких.
Профилактика
После того как пришлось перенести данный недуг, необходимо посмотреть на свой образ жизни и по возможности что-то в нем изменить. Обязательно нужно обращать внимание на свой организм и прислушиваться к нему. Нужно начать употреблять витамины, которые укрепляют иммунную систему. Это позволит человеку справиться с бактериями, когда они попадут в его организм.
Еще одна важная составляющая профилактических процедур - это продукты питания. Необходимо очень тщательно мыть овощи и фрукты перед едой. Для этого хорошо подойдет теплая вода или же специальная жидкость для мытья продуктов, которую можно приобрести в любом магазине. Лучше всего подвергнуть их термической обработке.
Необходимо всегда одеваться по погоде. В осенне-зимний период одежда должна быть теплой, особое внимание следует уделять ногам и туловищу. Желательно также сторониться большого скопления народа, так как они могут являться переносчиками разного рода болезней.
Если же рабочее место также является небезопасным для здоровья человека, желательное поменять работу. Особенно это относится к той работе, на которой приходится долгое время находиться в плохо проветриваемых и влажных помещениях.
Но самое главное - это своевременно обратиться за помощью в медицинское учреждение и не запускать инфекционное заболевание.


Пневмония у новорожденных: факторы риска
Факторы риска
Риск развития пневмонии у новорожденных повышается, если имеются следующие факторы:
- наличие у матери инфекционных патологий;
- угроза прерывания на поздних сроках;
- гипоксия плода;
- недоношенность;
- внутриутробная инфекция;
- асфиксия;
- проведение реанимационных мероприятий в послеродовом периоде;
- перегрев или переохлаждение.
Также риск инфицирования повышается после кесарева, если новорожденный перенес катетеризацию или же искусственную вентиляцию легких. По сути, рискованными являются любые манипуляции, на фоне которых повышается вероятность инфицирования.
Причины
Чаще всего первопричиной пневмонии у грудничка являются бактерии, а именно:
- стафилококк;
- пневмококк;
- микоплазма;
- синегнойная палочка;
- хламидия;
- клебсиелла.
Бактерии попадают в организм ребенка через плаценту или же воздушно-капельным путем. При попадании в организм ребенка околоплодных вод развивается аспирационная пневмония. Незрелость тканей легких и иммунной системы, а также недостаточное развитие дыхательного центра играют большую роль в формировании заболевания.
Классификация
Врожденная пневмония имеет ряд разновидностей. Так, в зависимости от времени возникновения болезни выделяют приобретенную и врожденную формы. Если заболевание проявилось в первые трое суток, оно считается врожденным. По течению выделяют острые, подострые и затяжные виды.
В зависимости от причин существуют следующие формы:
- бактериальная;
- грибковая;
- вирусная;
- паразитарная;
- смешанная.
Отдельно выделяют вентиляционную пневмонию. Она развивается у тех детей, которые находились на искусственной вентиляции легких. Также специалисты оценивают распространенность воспаления. В этом случае пневмония у новорожденных может быть сегментарной, очаговой или же долевой. При поражении всего легкого ее называют тотальной.
Обследование
При подозрении на пневмонию ребенку необходимо провести ряд обследований как для подтверждения диагноза, так и для контроля эффективности проводимой терапии. Для этого назначаются следующие исследования:
- общий анализ крови;
- общий анализ мочи;
- рентген легких;
- УЗИ внутренних органов;
- определение кислотно-основного состояния.
Также необходимо определить, каким возбудителем было вызвано заболевание. Для этого проводится ПЦР-диагностика. Помимо этого, врачи должны тщательно следить за состоянием ребенка, определяя давление, температуру, а также число дыхания и пульс. Изменения данных показателей помогают выявить осложнения на ранних стадиях и предотвратить их.
Причины развития врожденных пневмоний
Клиническая картина
При врожденной форме заболевания на первое место выходят проявления дыхательной недостаточности. Также отмечаются следующие симптомы:
- пониженная температура тела;
- одышка;
- серость кожных покровов;
- признаки непроходимости кишечника;
- гепато- и спленомегалия.
Использовав фонендоскоп, врач услышит разнообразные влажные хрипы. Приобретенная пневмония развивается медленнее. В первые дни наблюдаются общие нарушения состояния ребенка. Он отказывается от кормления, появляются первые признаки дыхательной недостаточности. Приблизительно через 72 часа после родов проявления нарастают, становясь похожими на врожденную форму.
Постановка диагноза
Для постановки диагноза врожденной формы заболевания недостаточно характерной клинической картины. Необходимы данные обследований. Существуют основные и дополнительные признаки заболевания. К первым можно отнести:
- данные рентгена;
- определение в родовых путях матери и крови ребенка следов одного возбудителя;
- подтвержденная аспирация околоплодными водами.
К вспомогательным данным специалисты относят следующее:
- повышенный уровень лейкоцитов с преобладанием палочкоядерных;
- определение в крови повышенного С-реактивного белка;
- снижение в крови количества тромбоцитов;
- гистологически подтвержденные воспалительные изменения плаценты;
- увеличение селезенки и печени.
Совокупность основных и дополнительных данных помогает специалистам поставить точный диагноз и назначить соответствующие лечебные процедуры. Чаще всего для выставления правильного диагноза достаточно своевременно проведенного рентгена грудной клетки. Определение возбудителя будет проводиться в любом случае, поскольку это необходимо для определения тактики лечения.
Дифференциальная диагностика
Сходными с пневмониями симптомами обладают следующие состояния:
- врожденные пороки сердца;
- аномалии развития дыхательной системы;
- аспирация мекония;
- респираторный дистресс-синдром.
Чаще всего врачам приходится проводить дифференциальную диагностику именно с респираторным дистресс-синдромом. Он отличается от пневмонии следующими признаками:
- отсутствие теней на рентгене;
- при первичной интубации отсутствует мокрота гнойного характера;
- в крови нет воспалительных изменений и отсутствует тромбоцитопения;
- IgM на нормальных значениях;
- отрицательные данные посевов.
Для возникновения респираторного дистресс-синдрома не требуется воздействие возбудителя. Он формируется на фоне недостатка сурфактанта – особой слизи в легких. Поэтому дистресс-синдром похож на пневмонию клинически, но полностью отличается на лабораторных данных. Для оценки степени тяжести данного состояния используется специальная шкала Downes. В норме у новорожденного не должно быть более 1 балла.

Последствия пневмоний у новорожденных
Лечение
Все новорожденные с подозрением на пневмонию в обязательном порядке должны быть госпитализированы. Это касается тех, у кого заболевание развивается после выписки из роддома. В особо тяжелых случаях их помещают в кувез. Также проводятся следующие мероприятия:
- кислородотерапия. Проводятся ингаляции увлажненным кислородом. Если это не позволяет справиться с дыхательной недостаточностью, необходим перевод на искусственную вентиляцию легких;
- антибактериальная терапия. Для этого используются антибиотики широкого спектра - аминогликозиды и пенициллины;
- коррекция нарушения кислотно-щелочного равновесия;
- инфузионная терапия.
Все терапевтические мероприятия должны проводиться под строгим контролем лабораторных показателей. Также нужно помнить, что любые заболевания проще предупредить, чем лечить. Поэтому необходимо проводить профилактические мероприятия. В частности, важно своевременно выявлять и устранять инфекционные заболевания во время беременности!
Последствия
Прогноз заболевания напрямую зависит от своевременно начатого лечения. Летальность достаточно низка и не превышает 5%. Чаще всего прогноз благоприятный. Однако если ребенок недоношенный, возможно формирование дисплазии бронхиальной и легочной ткани. В этом случае заболевания нижних дыхательных путей будут встречаться у ребенка очень часто на протяжении всей жизни. Также отмечаются следующие осложнения:
- сердечно-сосудистая недостаточность;
- миокардит;
- сепсис;
- патологии системы свертывания;
- менингит.
Чтобы не произошло формирования данных осложнений, необходимо своевременно диагностировать заболевания и начать терапевтические мероприятия. В противном случае заболевание может принять затяжной характер, что сильно повлияет на развитие дыхательной системы. Такие дети часто болеют и имеют склонность к формированию пневмоний в будущем.
Таким образом, появление пневмоний у новорожденных чаще всего связано с заболеваниями матери. Именно поэтому так важно своевременно посещать профилактические осмотры у гинеколога и проходить все необходимые обследования. Раннее выявление инфекционных заболеваний и своевременно проведенные терапевтические мероприятия позволяют значительно снизить риск развития пневмонии у новорожденного.
Читайте также:


