Трихомонады передаются от беременной ребенку
Трихомониаз при беременности является опасным для здоровья ребенка и будущей матери заболеванием. Венерическая инфекция передается половым путем, она появляется при проникновении трихомонады в организм. Патология поражает слизистую оболочку мочеиспускательного канала и вагины, на фоне чего появляется бесплодие или мочеполовые нарушения.

Как диагностировать трихомониаз у беременных женщин
Для постановки диагноза врач возьмет общий мазок для лабораторного исследования. Анализируется биоматериал из заднего свода влагалища. При наличии такой возможности стоит попросить врача выполнить срочный тест, чтобы отследить динамику передвижения микроорганизмов.
Результат общего мазка готовится 1-2 часа. Данный метод диагностики позволяет определить количество микробов в организме и степень прогрессирования трихомониаза. Если мазок высушить перед исследованием, то скорее всего появится отрицательный результат.
Трихомонада перестает быть подвижной в высушенной среде и приобретает иную форму, поэтому рекомендовано делать срочный анализ для получения точных результатов.
Также трихомониаз при беременности подтверждается посевом на флору. Во время исследования материал взятый из влагалища помещается в специальную среду благоприятную для дальнейшего размножения микроорганизмов. Анализ позволяет обнаружить возбудителя и выявить насколько чувствителен данный вид бактерий к существующим антибиотикам. В большинстве случаев исследование необходимо, поскольку оно позволяет определить наиболее действенные препараты для пациентки. Культурный метод выявления трихомониаза выполняется для определения инфекции в организме и регулирования назначенной медикаментозной терапии.
Наиболее достоверным и точным способом исследования является полимерная цепная реакция. Во время этой процедуры обнаруживают ДНК возбудителей инфекции. Анализ выполняется за несколько дней, а его точность составляет 95%. При получении неоднозначных результатов дополнительно назначается метод прямой иммунофлюоресценции. Исследование выявляет наличие в организме антител, которые вырабатываются иммунной системой при развитии трихомониаза.
Каких врачей необходимо посещать?
Обнаружить трихомониаз при беременности может гинеколог, если пациентка будет во время вынашивания ребенка наблюдаться у врача. Мазка и анализа крови достаточно для того чтобы понять, что в организме началось воспаление. В дальнейшем потребуется специфическое лабораторное исследование, которое поможет определить что именно стало причиной недомогания.
При необходимости гинеколог отправляет пациентку на осмотр к венерологу и другим профильным специалистам. Также причиной посещения других врачей могут стать серьезные осложнения и нарушение работы внутренних органов.
Признаки и симптомы
Инкубационный период трихомониаза составляет от 2 дней до 2 месяцев. Точно назвать длительность бессимптомного течения инфекционной болезни невозможно. Процесс зависит от разных факторов, в том числе текущего самочувствия пациентки и наличия хронических заболеваний.
Несколько лет назад у беременных пациенток трихомониаз имел ярко выраженную симптоматику. Женщины немедленно обращались за медицинской помощью, поскольку их беспокоил зуд, острая боль, зеленые выделения, чувство тяжести и нарушенный стул. Слизистая оболочка на половых органах при этом становилась насыщенного красного цвета или имела точечные кровоизлияния.
В настоящее время острое течение трихомониаза встречается редко.
Заболевание практически сразу переходит в хроническую форму, поэтому симптомы слабо выражены. У половины инфицированных пациенток признаки нарушения становятся видны только через 6 месяцев после начала развития болезни. Хронический трихомониаз более опасен для беременных женщин, поскольку трихомонады долгое время находятся внутри организма и оказывают разрушительное воздействие на системы и внутренние органы. Кроме этого риску подвергается здоровье эмбриона.

Обнаружить нарушение можно по следующим симптомам:
- тянущей боли внизу живота;
- зуде в области половых органов, он усиливается при хождении или занятии спортом;
- изменению обмена веществ;
- снижению иммунитета, часто возникающим заболеваниям;
- гормональным изменениям в организме;
- изменениям микрофлоры половых органов (повышенная сухость).
Провоцирующими факторами трихомониаза выступают заболевания приводящие к серьезным изменениям в организме. При ухудшении иммунной системы беременная женщина не только сталкивается с инфекцией, но и обострением всех имеющихся болезней. Учитывая то, что женщинам в положении разрешено употреблять только небольшой перечь лекарств, устранить все нарушения до момента родов становится сложно.
Лечение и препараты от трихомониаза у беременных женщин
Терапия подбирается после получения результатов лабораторных анализов. Специалисты подбирают медикаменты которые способны подавить размножение трихомонад и не навредить состоянию развивающегося младенца. Выбор препаратов зависит от срока и активности микроорганизмов. Прием сильных антибиотиков категорически запрещен, поскольку это негативно скажется на беременности, но при этом медикаменты являются единственным способом устранения трихомониаза.
На первом триместре беременности обязательно принимать лекарства внутрь и осуществлять местную обработку половых органов. Спринцевания мочеиспускательного канала осуществляются препаратом калия или другим рекомендованным средством. Для быстрого облегчения состояния беременных женщин используются внутривагинальные свечи. Наиболее популярные из них:
![]()
Гинезол. Эффективно борется с инфекциями на слизистых оболочках. Основным действующим веществом является миконазол, поэтому лечебный эффект становится виден в первый день лечения. Препарат препятствует размножению бактерий и уничтожает их.- Бетадин. Оказывает антисептическое и дезинфицирующее действие. Высокоэффективен при борьбе с вирусами, грибками, бактериями и спорами. Активным действующим веществом является повидон-йод, а вспомогательным макролог.
- Тержинан. Вагинальные таблетки представляют из себя комбинированный препарат разрешенный для лечения беременным. Он содержит в себе 4 главных компонента и 8 вспомогательных веществ. При трихомониазе у беременных его выписывают достаточно часто, поскольку он быстро подавляет деятельность микроорганизмов и при этом не оказывает негативного влияния на слизистую оболочку влагалища.
- Клотримазол. Эти вагинальные таблетки обычно используют не более 6 дней, поскольку они быстро оказывают нужный эффект. Помимо одноименного активного вещества содержатся 5 вспомогательных компонентов.
С 13 недели беременности медикаментозное лечение меняется.
Врачи назначают беремнным пациенткам препараты на основе имидазола. Предпочтение отдают кремам, вагинальным свечам или гелям. Наиболее действенными препаратами из этой группы признаны тинидазол, атрикан, орнидазол и метронидазол.
Дозировка лекарств определяется врачом в зависимости от текущего состояния и индивидуальных особенностей беременной пациентки. Врачи стараются назначать минимальные дозы лекарств, чтобы лечение трихомониаза не отразилось на состоянии ребенка. В некоторых случаях специалисты советуют повременить с приемом медикаментов, так малыш успеет окрепнуть. Это связано с тем, что инфекция представляет меньшую опасность для эмбриона, чем сильные медикаменты. К таким методам прибегают на ранних этапах беременности.
Лекарства от трихомониаза должна будет принимать не только женщина, но и ее партнер. В противном случае произойдет повторное инфицирование. Беременной придется соблюдать все рекомендации врача и не отменять самовольно прием антибиотиков.
После прохождения медикаментозной терапии женщина должна наблюдаться еще как минимум 3 месяца. Также выполняется повторная сдача анализов для диагностики состояния здоровья и отслеживания положительной динамики.
Последствия

Шанс родить здорового ребенка при своевременной терапии инфекции достаточно высокий. На ранних этапах беременности существует высокий риск выкидыша. Также трихомонады негативно сказываются на течении беременности, они провоцируют преждевременные роды и раннее отхождение вод.
При длительном течении заболевания возникают серьезные осложнения.
Микроорганизмы влияют на детородную функцию женщины, что может стать причиной бесплодия. Зачатие будет невозможно даже после завершения терапии, поскольку последствие является необратимым.
Влияние на плод
Инфицирование во внутриутробный период происходит только при наличии сопутствующих заболеваний, во всех остальных случаях ребенок заражается во время родов. Трихомониаз передается во время прохода через родовые пути, поэтому если вылечить заболевание до появления на свет ребенка не удалось, врачи настаивают на Кесаревом сечении.
При заражении новорожденного трихомониазом во внутриутробный период возможно появление отклонений в развитии. Лечение назначается с первых дней жизни при обнаружении инфекции. Тяжелых последствий удается избежать даже в таком случае.
Профилактика
Вероятность благоприятного прогноза при своевременном выявлении и лечении трихомониаза составляет 80%. Продолжительность медикаментозной терапии составляет не более 4 недель. У беременных женщин инфекционное заболевание может привести к серьезным последствиям влияющим на состояние здоровье матери и ребенка. Поэтому врачи настоятельно рекомендуют всем женщинам придерживаться профилактических мер:
- ответственно относиться к выбору полового партнера и не вступать в контакт с сомнительными личностями;
- исключить использование одного полотенца, нижнего белья, мочалки, щетки и других предметов личной гигиены с кем-то еще, некоторые люди являются лишь носителями трихомониаза и сами при этом не подозревают о наличии нарушения;
- придерживаться здорового образа жизни, регулярно заниматься гимнастикой для беременных;
- ежедневно бывать на свежем воздухе;
- регулярно проходить полное медицинское обследование;
- правильно питаться и периодически пропивать курс витаминов.
Перечисленные рекомендации помогут минимизировать риск заражения трихомониазом. Главным правилом профилактики любого инфекционного заболевания является поддержание иммунной системы. При общем ослаблении организма паразиты и другие микроорганизмы быстрее проникают в организм и начинают атаковать его.
Обследование новорожденного

Если отец или мать ребенка страдали от трихомониаза, то младенец в обязательном порядке первые годы жизни будет находиться под наблюдением врачей.
Диагностика инфекции на раннем этапе позволяет быстро вылечить заболевание и избежать негативных последствий. Для диагностики патологии прибегают к осмотру и исследованию взятого биологического материала. Чтобы подтвердить нарушение используют серологическое исследование, бактериологический посев и полимерную цепную реакцию.
Выявить заболевание у мальчиков сложнее, поскольку в мужском организме трихомонады приобретают малоподвижную форму. Для точной постановки диагноза лабораторные исследования проводятся несколько раз.
Можно ли забеременеть после трихомониаза
При успешном лечении инфекции во время беременности или после ее окончания женщина может без проблем завести еще одного ребенка. Трудности возникают в случае подбора неправильного лечения или отсутствия медикаментозного лечения. Перед планированием беременности рекомендуется еще раз сдать все необходимые тесты, чтобы удостовериться в состоянии своего здоровья и предупредить негативные последствия.

Трихомониаз при беременности имеет свою специфику. Особое внимание в этом случае врач должен уделить обследованию и лечению пациентки.
Причиной воспаления половых органов у беременных женщин часто становится именно трихомонада (простейший паразитирующий одноклеточный организм из класса жгутиковых), заболевание называется трихомониазом или трихомонозом. По данным ВОЗ, самая распространенная инфекция, передающееся половым путем – это именно трихомониаз. У беременных эта болезнь часто появляется на фоне общего ослабления иммунитета, а в 2/3 случаев заражение происходит при незащищенных интимных связях. Нередко трихомонады провоцируют уретрит, цистит, цервицит, проктит и другие заболевания. Может возникнуть эрозия шейки матки.
Трихомонады сохраняют свою активность на постельном белье, например, до пяти часов. Поэтому причины трихомониаза у беременных женщин не сводятся только к пониженному иммунитету (о чем говорилось выше), а зависят еще и от личной гигиены самой женщины и её партнера. Важно помнить, что эти простейшие мгновенно погибают при температуре выше 40 °C, а значит проглаживание горячим утюгом белья – отнюдь не праздное дело. В слабом мыльном растворе эти микроорганизмы живут всего несколько минут.
Обследование на трихомониаз – обязательная составляющая скрининга состояния здоровья беременных женщин. Это заболевание относится к ЗППП (заболеваниям, передающимся половым путем). Его возбудитель – бактерия из рода простейших, класса жгутиковых. Влагалищная трихомонада (Trichomonas vaginalis) паразитирует в половых органах человека, на слизистой оболочке влагалища и мочеиспускательного канала (уретры). Этот одноклеточный организм может затруднить лабораторную диагностику заболевания тем, что иногда имитирует строение кровяных клеток человека (лимфоцитов и тромбоцитов).
Трихомониаз передается половым путем, заболеванием поражено не менее 10% жителей Земли. Ежегодно это количество увеличивается на 200 миллионов человек. Из-за особенностей строения мочеполовой системы женщины страдают от этой инфекции в 4 раза чаще мужчин. Временное снижение иммунитета у беременных делает их частой мишенью трихомонад.
Причины трихомониаза при беременности

Основная причина заражения трихомониазом при беременности – незащищенные генитальные половые контакты с носителем инфекции. Основной способ – это традиционный секс, так как анальным и оральным путем заразиться этим ЗППП нельзя. Доказано, что бытовой путь заражения трихомониазом возможен, хотя встречается очень редко. Пользование одними и теми же предметами гигиены: полотенцем, мочалкой, а также общим бельем совместно с носителем трихомонад может стать путем передачи заболевания.
Паразит погибает при 40 градусах, а в естественной среде, например, на постельном белье, может прожить всего 5 часов. Глажка белья – залог здоровья
Человек, страдающий от трихомониаза, иногда не подозревает о своем заболевании. Воспаление мочеполовых путей (уретрит, проктит, простатит) он обычно не связывает с заражением бактерией. Семья может планировать беременность и не знать, что оба партнера заражены, до тех пор, пока женщина не проходит обязательную лабораторную диагностику.
До окончательной санации мочеполовой системы от трихомонад лучше не зачинать ребенка. Желательно убедиться в том, что инфекция полностью излечена у обоих супругов. При диагностировании хронического трихомониаза во время беременности очень трудно полностью избавиться от бактерии Trichomonas vaginalis. Нередко болезнь проявляет себя при ослаблении иммунитета, спровоцированном повышенной нагрузкой на организм будущей мамы.
Влияние на плод трихомониаза во время беременности

Бактерия не в состоянии преодолевать плацентарный барьер, поэтому в течение беременности для растущего плода она не представляет большой опасности. Если же инфекция смешанная, то есть к трихомонадам присоединяются гонококки, хламидии и другие возбудители венерических заболеваний, то риск заражения малыша во время родов возрастает многократно. Поэтому трихомониаз потенциально опасен для здоровья будущей матери.
Сам по себе трихомониаз при беременности не приводит к выкидышу или мертворождению. Но такое может случиться на запущенных стадиях смешанных половых инфекций
Часть гинекологов связывают трихомониаз при беременности с риском появления недоношенного ребенка, ранним отхождением околоплодных вод. Хориоамнионит (воспаление околоплодной оболочки) теоретически может стать следствием инфицирования организма трихомонадами и проникновением возбудителя в полость матки.
Снижение общего и местного иммунитета провоцирует возникновение опасных заболеваний женской половой сферы:
Пельвиоперитонита (воспаления брюшины малого таза), возникшего вследствие инфекции.
Они сопровождаются лихорадкой, гнойными выделениями, болями внизу живота, могут вызвать преждевременные роды или выкидыш. На ранних сроках при подобных симптомах стоит вопрос об искусственном прерывании беременности. Именно поэтому важно своевременно диагностировать и пролечить трихомониаз.
Симптомы трихомониаза при беременности

На острой стадии трихомониаза женщину беспокоят зуд, жжение, тяжесть и боль внизу живота, рези при мочеиспускании. При осмотре гинекологом наблюдается гиперемия слизистой влагалища, обильные пенистые выделения, возможно, с неприятным запахом. При хроническом течении болезни гиперемия исчезает.
Трихомониаз оказывает большое влияние на репродуктивную функцию женщины и нередко приводит к бесплодию. У беременных женщин болезнь выявляется чаще, чем у небеременных. Нередко трихомониаз при беременности вызывает кондиломатозные разрастания и бартолинит, также возможны преждевременные роды или самопроизвольный аборт ввиду воспаления плодных оболочек. Заражение трихомониазом ребенка, как считают исследователи, может возникнуть при прохождении плода через родовые пути. Если такое случается, то лечение ребенка начинают как можно раньше, и оно обычно проходит успешно. Интересно, что трихомониаз обостряется не только при беременности, но и при частом приеме алкоголя или в случае чрезмерной сексуальной активности.
Инкубационный (латентный) период развития заболевания длится от нескольких дней до 2 месяцев. Болезнь может проявляться интенсивными симптомами, а может сразу же перейти в стадию хронического процесса.
Симптомы острого трихомониаза при беременности:
Сильный зуд во влагалище и наружных половых органах;
Боли и рези при мочеиспускании;
Пенистые выделения из влагалища с неприятным запахом, имеющие желто-зеленый цвет;
Тяжесть, ощущаемая внизу живота;
При гинекологическом осмотре – гиперемия слизистой влагалища, точечные кровоизлияния на его стенках;
Повышенная утомляемость, слабость, ухудшение работоспособности.
Симптомы скрытого трихомониаза во время беременности:

Боль при половом контакте;
Угасание полового влечения;
Зуд в области наружных половых органов;
Периодически возникающие боли внизу живота;
Обострение хронических заболеваний.
Скрытый трихомониаз может перейти в острую форму при снижении иммунитета, гормональных расстройствах, нарушениях обмена веществ, патологическом изменении микрофлоры влагалища.
Последствия этого заболевания для беременных женщин намного страшнее, чем сама болезнь. Хотя острая форма трихомониаза отличается весьма болезненной симптоматикой
Для диагностирования трихомониаза при беременности берут мазок из заднего свода влагалища. Бактериоскопическое исследование позволяет определить интенсивность воспаления и концентрацию микроорганизмов. Для подтверждения диагноза проводят посев на флору, поместив отделяемое влагалища в питательную среду. Дополнительные методы диагностики – исследование влагалищного секрета при помощи ПЦР (точность 95%), а так же выявление антител к трихомонадам в крови пациента методом ПИФ (прямой иммунофлюоресценции).
Лечение трихомониаза при беременности

Обследование и лечение трихомониаза при беременности проводится сразу у обоих половых партнеров, иначе терапия будет безрезультатной. В 1 триместре беременности нежелательно воздействие на плод лекарственными средствами из-за возможного тератогенного эффекта, появления дефектов развития. В этот период лечение проводят средствами для местного применения – спринцеванием лечебными растворами и постановкой суппозиториев.
Свечи для лечения трихомониаза при беременности:
Во 2 и 3 триместре возможно лечение производными Имидазола:
Лечение трихомониаза при беременности проводится под контролем и по рекомендации врача. В большинстве случаев он назначает минимально возможную дозировку препарата, короткий курс лечения. Хотя при такой схеме лечения и возможны рецидивы трихомониаза, лекарственная нагрузка на организм беременной женщины и малыша остается минимальной.
Контроль эффективности терапии проводится в течение 3 месяцев. Женщина и ее половой партнер трижды сдают мазки. Лечение не формирует местный иммунитет и не гарантирует защиты от повторного заражения при контакте с инфицированным половым партнером.
Видео о лечении трихомониаза при беременности:
Особенности лечения трихомониаза при беременности

Ни в коем случае нельзя заниматься самолечением. Только врач на основе результата анализа может назначить действенные препараты. Тем более что лечение трихомониаза при беременности следует проводить с большой осторожностью, чтобы не навредить ещё не рожденному ребенку. Антибиотики, которые эффективны при этом заболевании, назначаются только во 2 и 3 триместре, а в самом начале беременности предпочтение отдается средствам для местного применения. Проводят спринцевание дезинфицирующими растворами или вводят на ночь вагинальные свечи. Обязательно для укрепления иммунитета женщины, чтобы организм мог самостоятельно противостоять болезни, назначают поливитамины или витаминные комплексы с минералами.
Народные средства, используемые при лечении трихомониаза, включают в себя алоэ, чеснок, ромашку, черемуху, календулу, сирень, чистотел. Например, сок алоэ нужно принимать 3 раза в день по чайной ложке за 15 мин. до еды, причем наибольшее количество активных веществ в алоэ накапливается на второй-третий день после срезания листа (срезанный лист кладут на день-два в холодильник). Отвар календулы, как и ромашки, используется для сидячих ванночек и спринцевания.
Одновременно с женщиной должен пролечиться и её партнер.
Если произошел рецидив заболевания, то ранее применявшийся препарат в этом случае уже будет неэффективен, и доктор на основе вновь сданных анализов подберет другой антибиотик. После окончания курса лечения в течение примерно ещё трех месяцев нужно наблюдаться у врача и сдавать по его требованию новые анализы. Также обязательно необходимо следовать правилам гигиены в быту.
Возможно ли заражение трихомониазом ребенка от матери при родах?

Ведение беременности в женской консультации исключает активное течение заболевания и заражение новорожденного. В единичных случаях при низкой культуре и безответственном отношении женщины к своему здоровью регистрируется заражение детей во время родов. Малыши инфицируются во время прохождения по половым путям роженицы. Течение инфекции во время беременности снижает развитие защитных механизмов у ребенка.
Поражение новорожденного трихомонадой приводит к патологиям таких органов, как:
Роговица и конъюнктива глаза;
Слизистая влагалища и половых губ у девочек;
Трихомониаз у новорожденных протекает всегда в острой форме, на 2-4 день после заражения. Заболевание проявляется покраснением пораженной слизистой, у девочек – пенистыми выделениями из половых путей. Может возникнуть гнойная ангина, воспаление легких, не исключен летальный исход. Для предотвращения осложнений и негативных симптомов лечение новорожденных проводят сразу же после рождения.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог

Острая пища продлевает жизнь - подтверждённые факты!
В период беременности, женщинам назначают анализы на наличие бактерий, передающихся половым путем. Если инфекция обнаружена, необходимо узнать у врача, как проходят беременность и роды с трихомонадой. Дело в том, что такие заболевания зачастую протекают бессимптомно и могут иметь негативное влияние, как на беременность, так и на здоровье будущего ребенка.
О заболевании
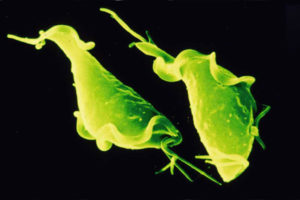
Трихомониаз — это бактериальная инфекция мочеполовой системы, ее возбудителем является вагинальная трихомонада. Пожалуй, это единственное заболевание венерического характера, которое может передаваться бытовым путем. При том, что трихомонада живет только во влажной среде, в сухом месте она погибает сразу, в сырых местах она может выживать до нескольких часов, таких как: стенки ванной, бассейнов, унитаза и так далее.
Трихомониаз во время беременности также может никак себя не проявлять и протекать фактически бессимптомно. Но, как правило, инфекция сопровождается рядом неприятных симптомов:
Диагностика трихомониаза
Обнаружить трихомонаду можно следующими методами:
Минздрав предупреждает: Более 10 миллионов человек умирают из-за паразитов, найденных в рыбе, овощах и фруктах, купленных на рынках и магазинах. Читать интервью >>
Во время первого обследования с зеркалами, гинеколог берет у беременной женщины общий мазок. Его направляют в лабораторию для бактериоскопического обследования. Чтобы выявить (или исключить) трихомониаз врач должен взять мазок с задних стенок влагалища.
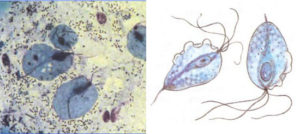
Вагинальная трихомонада в мазке
Идеальным вариантом будет, если мазок тут же исследуют под микроскопом, так как трихомонады какое-то время будут еще живыми, и пульсация их ресничек, а также — их большая двигательная активность в этот период будет очень хорошо видна.
Такой вид диагностики заболевания дает возможность установить не только наличие самой инфекции в организме беременной женщины, но и определить общую численность этих болезнетворных инфекционных микроорганизмов, а также определить уровень выраженности воспалительного процесса.
Чтобы подтвердить результаты анализов, врачами применяется, такое исследование, как посев на флору. Его еще называют культуральным методом. Суть данного лабораторного обследования состоит в том, чтобы взятый материал из влагалищной среды, был помещен (или, другими словами – посеян) на специальную питательную среду, которая положительно влияет на размножение трихомонадных бактерий.
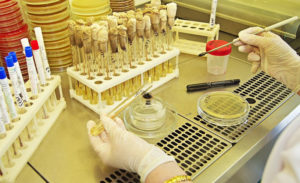
Культуральный метод исследования
Риски заболевания при беременности
Многие врачи придерживаются такого мнения, что трихомонадная инфекция не несет критического риска для плода, однако такое заболевание при беременности крайне нежелательно. Это обусловлено следующими факторами:
- высокий уровень риска того, что околоплодная оболочка прорвется;
- активное развитие воспалительных процессов в маточной полости и цервикальном канале, что впоследствии может спровоцировать преждевременные сокращения матки и выкидыш;
- повышается риск того, что роды начнутся преждевременно.
О родах и лечении
Трихомониаз у беременных
Новорожденный может заразиться трихомонадой, контактным путем, при прохождении родовых путей. Если у малыша в течение одного – семи дней, следующими за его рождением, обнаруживается инфекция в осадке мочи, это означает, что бактерии могут появиться в любых органах. Описаны редкие случаи их обнаружения в верхнечелюстных пазухах, миндальных впадинах, коньюктиве глаз, наружном слуховом проходе, а также – в прямой кишке и органах дыхания новорожденных. Чаще всего поражаются половые органы девочек, в силу их анатомо-физиологических особенностей.
Если это произойдет, то сразу после рождения ребенку будет назначена терапия по борьбе с инфекцией, что может пагубно сказаться на его иммунной системе.
Провериться на наличие различного рода инфекций лучше при планировании беременности обоим потенциальным родителям. Если какое-то бактериальное заражение будет обнаружено, пролечиться заранее.
Если же трихомонада была обнаружена при беременности или будущая мама инфицировалась в это время, то если:
- Это произошло в первом триместре беременности – лечение по борьбе с бактериями назначается врачами местное. Как правило, это различные вагинальные противовирусные, противогрибковые свечи, а также – подсушивающие флору. Никакого медикаментозного лечения в первом триместре не назначается, так как в это время идет закладка всех основных органов у малыша.
- Если инфицирование или обнаружение заболевания произошло на втором или третьем триместре, то уже применяется иной подход к лечению. Здесь уже допускается медикаментозное лечение. Но подбираются препараты очень аккуратно.
- Если речь идет о лечении в третьем триместре, то тут могут быть назначены антибиотики, так как все органы у ребенка уже сформированы и влияние антибиотических веществ на него не так опасно, как возможный риск инфицирования во время родов естественным путем.
Женщины, у которых трихомониаз не вылечили во время беременности, рожают в особых наблюдательных родильных отделениях. Это делается и в целях безопасности роженицы, и для новорожденных там особый, более тщательный осмотр.
Чаще всего, беременным женщинам, которым не удалось вылечить инфекцию, предлагают родоразрешение путем кесарева сечения, причем санирование проводят уже на 35-36 неделе. Ведь при данном заболевании повышается риск преждевременных родов (как упоминалось выше), да и при кесаревом сечении, как правило, до сорока недель не тянут, этими факторами и обусловлено такое раннее санирование. При наличии трихомониаза в родовом процессе больше никаких особенностей нет. Однако, все же стоит планировать беременность заранее, конечно, это получается не всегда, поэтому вышеописанная информация будет полезной для всех.
Всем пациентам, в том числе и новорождённым, после окончания терапии трихомониаза необходимо пройти контрольное лабораторное обследование мазков на бактерии.
Первичный контроль производится сразу после того, как лечение будет завершено, а два других — у женщин после родов, после каждой менструации или после того, как закончатся послеродовые выделения и по назначению врача. Беременные же должны сдавать такой анализ трехкратно каждый месяц . По прошествии месяца после завершения можно сдать кровь на антитела. Необходимо помнить о том, что, даже полностью излечившись, можно легко инфицироваться вновь.
Вам все еще кажется, что избавиться от паразитов непросто?
Глисты могут бессимптомно жить в вашем организме годами и продукты их жизнедеятельности будут мешать работе вашего организма и вызывать другие болезни, течение которых чаще становится хроническим.
Вам знакомы следующие симптомы не понаслышке:
- тошнота;
- газы и вздутие;
- частые простуды;
- плохой сон;
- проблемы с весом;
- излишняя нервозность;
- утомляемость;
- проблемы с кожей?
Избавиться от паразитов без серьёзных последствий для организма проще чем кажется, убедитесь в этом из статьи Кандидата Медицинских Наук Дворниченко В. В., как вывести глистов из организма навсегда. Читать статью >>
Запущена федеральная программа по избавлению населения от паразитов! Тяжело поверить, но эффективный препарат для очищения организма финансируется бюджетом и спецфондами . Страшная статистика свидетельствует, что 850 ТЫСЯЧ человек в России умирает каждый год из-за паразитов! Чтобы избежать этого нужно принимать копеечное средство.
Читайте также:



