Вагинорм с от трихомонады


Трихомонада — возбудитель трихомониаза
Трихомониаз – это заболевание, передающееся половым путем. Болезнь поражает половые органы и мочевыводящие пути. Возбудителем процесса является Trichomonada vaginalis.
Трихомониаз чаще всего протекает в острой форме с яркой клинической картиной.
Но если первичное заболевание лечилось неправильно либо не лечилось вообще, болезнь становится хронической. Такую форму трихомониаза вылечить гораздо сложнее.
Общие сведения о заболевании
Причины и общая информация хорошо описаны в других наших статьях:
Благоприятные условия для развития бактерии – это кислотность среды 5,9-6,5 pH и температура около 36 градусов Цельсия.

Размножение бактерий на стенках влагалища
Острая форма переходит в хроническую за 2-3 месяца с момента заражения. Такой тип трихомониаза проявляется редкими дезурическими расстройствами, болью внизу живота и неприятными ощущениями при половом контакте.
Что приводит к хронизации процесса:
- снижение иммунитета;
- отсутствие своевременного лечения;
- терапия была неподходящей, либо пациент не пропил все необходимые препараты до конца;
- наличие других воспалительных заболеваний урогенитального тракта;
- беспорядочные половые связи без предохранения.
Диагностика заболевания

Колонии бактерий на питательной среде
Возможны несколько способов диагностики:
- микроскопия неокрашенного препарата;
- посев материала на питательные среды;
- окрашивание метиленовым синим или по Романовскому-Гимзе с последующей микроскопией;
- ПЦР-диагностика.
Несмотря на то, что микроскопия дает достоверный результат, анализ нужно провести два-три раза, поскольку один из результатов может быть ложноотрицательным.
Лечением и диагностикой заболевания занимается дерматовенеролог, уролог у мужчин либо гинеколог у женщин.
Лечение хронической формы заболевания
Терапия инфекции обязательно проводится у обоих половых партнеров (даже если мазки у одного из них отрицательные). Половые контакты под запретом не только до окончания лечения, но и весь контрольный период (чтобы избежать реинфекции – повторного заражения).
Лечение хронического трихомониаза состоит из местной и общей терапии.
Основное звено здесь – Метронидазол. Это искусственный противомикробный препарат широкого спектра действия. Средство нарушает образование нитей ДНК паразита, что приводит к их гибели. Препарат используется при трихомониазе любого типа, при частых рецидивах и если болезнь не поддается лечению другими лекарственными средствами.
Аналоги Метронидазола – Трихопол, Флагил, Розекс, Орнидазол.
Схемы приема для хронической формы, варианты:
- 500 мг 2 раза в день в течение 7-10 дней;
- первый день – 750 мг 4 раза в день, второй – 500 мг дважды в день. Всего 5 г Метронидазола за 2 дня;
- 500 мг раствора внутривенно капельно 3 раза в день в течение 5-7 дней.
Схожим действием обладают следующие препараты:
- Тинидазол (Цифран, Ципролет) – средство угнетает синтез и повреждает структуру ДНК паразита. Принимается 2 г однократно;
- Орнидазол по 500 мг 2 раза в день 5 суток;
- Атрикан — 250 мг дважды в сутки в течение 4 дней;
- Наксоджин по 500 мг 2 раза в течение 6 дней.
Все перечисленные препараты являются достаточно сильными, потому имеют побочные эффекты: тошнота, рвота, головокружение, изжога, слабость, сонливость. Кроме того, они абсолютно не совместимы с алкоголем.

Вероятнее всего, одного курса при хроническом трихомониазе будет недостаточно. По рекомендации доктора прием препаратов можно будет повторить.
Дополнительно доктор назначает иммуномодулирующие средства: Виферон, Иммунал, Гриппферон. Длительность приема – 7-10 дней.
Женщинам при трихомонадном вульвите или вагините можно закладывать во влагалище Флагил, Тержинан, Гиналгин: по 1 влагалищной таблетке на ночь в течение 10 дней.
Мочеиспускательный канал можно промывать 0,5% раствором нитрата серебра или 2% раствором протаргола. Процедура проводится через день в течение 2 недель. Перед промыванием нужно принять душ, лучше его проводить на ночь.
Положительный эффект дает спринцевание (промывание) влагалища растительными антисептиками (настоями ромашки, шалфея, шишек туи, березовых почек, календулы). Длительность лечения – 7-9 дней. Затем нужно сделать перерыв.
На время лечения пациенту советуют соблюдать диету: отказаться от острой, соленой, пряной пищи и алкоголя. Также можно ограничить сладости, шоколад, кофе и крепкий чай.
Очень важно соблюдать личную гигиену. Дважды в день необходимо посещать душ, каждые сутки менять нижнее белье. Постельное белье и полотенца должны быть индивидуальны для каждого члена семьи, чтобы избежать распространения инфекции.
Трихомониаз считается излеченным, если в течение 2 месяцев после проведенной терапии мазки на трихомонаду дают отрицательный результат.
Профилактика заболевания
Чтобы избежать формирования хронического трихомониаза, нужно вовремя пролечивать острую инфекцию. Потому, если у вас появились какие-либо патологические симптомы, связанные с урогенитальным трактом, необходимо обратиться к врачу для диагностики.
Профилактика любых инфекций передающихся половым путем заключается в следующем:

- избегайте случайных половых контактов;
- всегда используйте презервативы;
- соблюдайте личную гигиену;
- нижнее белье и полотенца должны быть индивидуального пользования.
Своевременно проходите осмотр у доктора, чтобы выявить любые заболевания на ранней стадии и начать лечение.
Практически ни одно заболевание, касающееся органов женской репродуктивной сферы, не обходится без назначения свечей, которые используют либо вагинально, либо ректально.
Особенно это важно при лечении воспалительных гинекологических процессов. Противовоспалительные свечи в гинекологии применяются широко, но имеют помимо достоинств и ряд недостатков, как впрочем, все другие лекарственные препараты.
Свечи как лекарственная форма
Свечи (суппозитории) считаются одной из лекарственных форм медицинских препаратов и состоят из основы (которая придает форму свечи) и лекарственного вещества. Характерной особенностью суппозиториев является их способность сохраняться в твердом виде при комнатной температуре воздуха и таять до жидкого состояния при температуре тела. По методу введения свечи делятся на 3 группы:
- ректальные – вводятся через задний проход в прямую кишку и могут иметь форму сигары, конуса или заостренного цилиндра;
- вагинальные – вставляются во влагалище и бывают в виде шариков, яйцеобразными или конусовидными;
- палочки – вводятся в шейку матки, мочеточник, в наружный слуховой проход и так далее.
Преимущество суппозиториев состоит в том, что лекарственное вещество поступает в кровь быстро (через 30 минут около 50%, через 1 час – 100%), минуя пищеварительный тракт, не подвергаясь разрушению в печени. Кроме того, свечи, которые вводятся вагинально, помимо генерализованного действия оказывают местное воздействие на очаг повреждения. При использовании суппозиториев практически отсутствуют аллергические реакции, а само введение свечей достаточно просто и безболезненно.
Свечи для женщин при кольпите
Когда воспаляется слизистая оболочка влагалища, говорят о кольпите (вагините). В зависимости от инфекционного агента, вызвавшего воспалительный процесс, вагинит может быть специфическим (например, трихомонадный, грибковый, гонорейный и прочее) и неспецифическим (стафилококковый, стрептококковый, полимикробный). Отличительными признаками кольпита являются неприятные ощущения в районе наружных половых органов (нестерпимы зуд, жжение), увеличение влагалищных белей, как правило, они имеют неприятный запах, возможно повышение температуры, возникновение болей внизу живота, расстройства мочеиспускания.
Основное значение в лечении кольпита имеет назначение местной терапии, направленной на уничтожение патогенных микроорганизмов и подавление их активности. В первые 3 – 4 дня назначаются спринцевания (не чаще 2-х раз в сутки, см. как правильно делать спринцевание) растворами антисептиков (хлоргексидин, риванол, бикарбонат натрия, перманганат калия) и/или отварами лечебных трав (календула, ромашка, мелисса, шалфей). Одновременно со спринцеваниями назначаются противовоспалительные суппозитории.
Лечение вагинальными свечами кольпита зависит от возбудителя, то есть подбираются такие суппозитории, которые наиболее активны в отношении той или иной патологической микрофлоры. Поэтому, любое лекарственное средство назначается только гинекологом по результату клинической картины, лабораторных анализов и анамнеза пациентки, самолечение недопустимо и опасно.
Неспецифический вагинит

При неспецифическом кольпите обычно назначаются суппозитории, главным составляющим которых входит антибактериальный препарат широкого спектра действия и/или антисептик. К хорошим противовоспалительным свечам относятся:
- Полижинакс, состоит из неомицина, нистатина, полимиксина В, прописывается 2 раза в сутки на срок 5 – 14 дней, (цена 6 шт. 280 руб, 12 шт. 450 руб.)
- Тержинан, это комбинация тернидазола, неомицина, нистатина, преднизолона, назначается 1 раз в день вечером в течение 10 суток (цена 240-400 руб)
- Мератин-комби, состоит из орнидазола, неомицина, нистатина и
![]()
преднизолона, вводится 1 свеча перед сном на протяжении 10 суток - Микожинакс, комбинация метронидазола, хлорамфеникола, дексаметазона и нистатина, продолжительность лечения 7 – 14 дней, вводится 1 – 2 свечи в день
- Гексикон, главное вещество хлоргексидин биглюконат, курс терапии 7 – 10 дней, вводить необходимо по 1 свече ежедневно (цена 250 руб)
- Бетадин — активное вещество йод, прописывается дважды в день продолжительностью 6 – 12 дней (280-350 руб)
Гарднереллез
В случае обнаружения в мазке гарднерелл назначаются свечи, главным действующим веществом в которых является метронидазол. В данный список входят: 
- Гиналгин (Украина), содержат тинидазол, синестрол, витамин С, молочную кислоту, ежедневно перед сном на протяжении 7 – 10 дней
- Тержинан, Мератин-комби (Украина), Микожинакс (Украина) два раза в день продолжительностью 12 дней
- Метронидазол, Флагил, Трихопол (влагалищные таблетки) два раза в сутки на протяжении 10 дней
- Клион-Д — состоит из метронидазола и миконазола, рекомендуется применять 1 раз в сутки в течение 10 дней (около 200 руб)
Кольпит, вызванный трихомонадами
При нахождении трихомонад во влагалищном содержимом назначаются свечи с Метронидазолом (противомикробное действие, эффективны против анаэробных микроорганизмов – трихомонад) и его производные:
- Гиналгин, Клион Д, Трихопол, Флагил, Питрид по 1 в день на протяжении 10 дней.
Широко используются и другие суппозитории: 
- Тинидазол (свечи Гайномакс) на протяжении 10 суток
- Макмирор комплекс (500 руб) состоит из нифурателя и нистатина, поэтому применяется при хламидиозе, кандидозе, трихомониазе и неспецифическом вагинит, применяют курсом 8 дней по одной перед сном
- Тержинан
- Мератин-комби
- Микожинакс ежедневно по одной на протяжении 10 суток
- Трихомонацид курсом на 10 дней
- Трихоцид два раза в сутки
- Нео-пенотран (700-800 руб)- в состав входят метронидазол и миконазол, дважды в день на протяжении двух недель
- Гексикон в течение 7 – 20 дней три раза в сутки.
Лечение противовоспалительными свечами при трихомонадном кольпите проводят в трехмесячный период (сразу после менструации) циклами по 10 дней.
Генитальный герпес
Основной упор в лечении генитального герпеса делается на противовирусные препараты. Местно используются суппозитории, составляющими которых служат антивирусные средства: 
- А-интерферон 1 – 2 раза в сутки в течение 1 недели
- Виферон дважды в сутки продолжительностью 5 – 7 суток
- Полудан трижды в день в течение 7 – 10 дней обрабатывают вульву и вводят во влагалище тампоны с мазью
- Помимо свечей используют мази для тампонов и обработки вульвы: ацикловир, бонафтон, эпиген, алпизарин, мегосин
Кандидозный кольпит
В лечении кандидозного кольпита применяют суппозитории с противогрибковым эффектом: нистатин, натамицин, клотримазол, канестен. Могут быть назначены противогрибковые крема: пимафукорт, миконазол и таблетки для перорального употребления (флюкостат, пимафуцин см. противогрибковые препараты в таблетках), а также см. подробно обзор всех свечей от молочницы.
После проведения этиотропной терапии (подавление активности и гибель возбудителя) в лечении кольпитов начинается второй этап, направленный на возрождение нормальной микрофлоры влагалища. Целью второго этапа является создание условий для размножения лактобактерий и увеличение их количества. В список применяемых свечей входят:
- Бифидумбактерин (содержит живые бифидобактерии)
![]()
прописывается по 1 суппозиторию дважды в день на протяжении 5 – 10 суток. - Бификол (высушенные бифидобактерии) ежедневно по одной курсом на 7 – 10 суток.
- Ацилакт 1 раз в сутки вечером на протяжении 10 дней (около 110 руб).
- Вагилак (500 руб), Лактожиналь (400-450 руб), это лактобактерии, по 1 влагалищной капсуле утром и вечером общим циклом 10 дней.
Кроме того, содержимое ампул с бифидобактериями и лактобактериями разводят водой и вводят на тампонах интравагинально (колибактерин, бификол, бифидумбактерин).
Свечи при аднеските, эндометриозе — при воспалении внутренних органов репродуктивной системы
Воспалительные заболевания внутренних органов женской детородной системы вызываются как специфическими (гонорея, трихомониаз, хламидиоз и прочие) так и неспецифическими микроорганизмами. О воспалении придатков (аднексите) говорят, когда появляются боли в одной или обеих паховых областях, носящие характер тупых, ноющих и режущих.
Эндометрит – воспаление матки характеризуется болями внизу живота, над лобком и часто возникает после внутриматочных вмешательств (аборты (последствия), выскабливания, оперативные роды). И аднексит, и эндометрит протекают с выраженным интоксикационным синдромом, проявляющимся значительным повышением температуры, слабостью, разбитостью, отсутствием аппетита.
В лечение воспалительных заболеваний внутренних половых органов входит, в первую очередь, антибактериальные препараты. Наряду с внутривенными инфузиями и антибиотиками назначаются свечи, как при аднексите, так и при эндометрите.
Лечение свечами при аднексите и эндометрите преследует несколько целей. Ректальные противовоспалительные свечи — это суппозитории, главными составляющими которых есть нестероидные противовоспалительные средства (НПВС). НПВС обладает рядом эффектов:
- противовоспалительный;
- обезболивающий;
- жаропонижающий.
Противовоспалительное и анальгезирующее свойства реализуются за счет способности препаратов группы НПВС подавлять синтез простагландинов, образующиеся в огромном количестве во время воспаления и вызывают боль. Ректальные противовоспалительные свечи назначаются одновременно с началом антибиотикотерапии общим циклом в 7 – 10 дней: 
- свечи с Индометацином 1 раз вечером
- свечи Мовалис 1 раз накануне сна (действующее вещество миелоксикам) на протяжении 5 – 7 дней
- свечи Вольтарен утром и вечером
- свечи с красавкой от 1 до 3 раз в сутки (сильный анальгетик)
- свечи Диклофенак ежедневно по 1 суппозиторию
- свечи Фламакс (действующее вещество кетопрофен) однократно на 7 дней
Противовоспалительные свечи при аднексите и эндометрите назначаются и интравагинально. В первую очередь, преследуя цель санации влагалища и подавления анаэробной микрофлоры, в частности, трихомонад.
К вагинальным свечам относятся флуомизин и тержинан, главным веществом суппозиториев является метронидазол. Цикл лечения продолжается 7 – 10 дней, прописываются по 1 – 2 суппозитория ежедневно.
После окончания терапии противовоспалительными средствами (как свечами, так и инъекциями или таблетками) необходимо восстановить нормальный биоценоз влагалища. Для этого назначаются свечи с бифидобактериями и лактобактериями (бифидумбактерин, ацилакт и другие). Также в восстановительном периоде при воспалении органов малого таза применяются свечи Лонгидаза.
Свечи при эрозии шейки матки
Поэтому более правильное название заболевания – это эктопия (выход клеток цилиндрического эпителия) шейки матки. Факторы, провоцирующие эктопию шейки матки разнообразны, но терапия заболевания заключается в разрушении патологического участка на шейке матки химическим, электрическим, лазерным и другими способами.
Из вышесказанного следует, что не существует свечей от эрозии шейки матки, все суппозитории назначаются до и после радикального лечения эктопии.
Накануне лечения эктопии шейки матки (любым методом: лазером, криодеструкцией, радиоволновым и прочее) с превентивной целью назначаются противовоспалительные свечи (на протяжении 5 – 7 дней каждый вечер). Это предупреждает развитие послеоперационных воспалительных процессов цервикса. Как правило, используются свечи:
- Гексикон, Полижинакс, Ливарол (противогрибковый препарат) и другие.
После прижигания эктопии шейки матки через 4 – 5 суток после манипуляции рекомендуют вводить свечи, обладающие не только бактерицидными свойствами, но и оказывающие ранозаживляющее, антиоксидантное и стимулирующее действие на организм в целом и на участок с раневой поверхностью.
- Например, эффективны при лечении в послеоперационном периоде эрозии шейки матки облепиховые свечи, свечи Депантол, Супорон, Галавит, Галенофиллипт, фиторовые свечи, а также свечи Ревитакса и Эвколек. Лечение свечами с репаративными свойствами назначается на период в 10 – 14 каждый день по 1 свече вечером.
Медицинский справочник болезней
Трихомониаз. Симптомы и лечение трихомониаза.
Трихомониаз – инфекционное заболевание, вызыающее воспалительный процесс различных органов мочеполовой системы.
Возбудитель трихомониаза – Trichomonas vaginalis, одноклеточная бактерия класса жгутиковых, что обеспечивает подвижность бактерии.
Наиболее распространеннная из половых инфекций.
Трихомонады закрепляются в клетках слизистой оболочки мочеполового тракта. Трихомонады могут обитать не только в половых органах, но и даже в крови, куда проникают через лимфатические пути, межклеточные пространства.
Трихомонады могут видоизменяться, маскироваться под клетки плазмы крови (тромбоциты, лимфоциты), способны жить в симбиозе с такими бактериями, как хламидии, гонококк, микоплазма, уреаплазма, кандида, цитомегаловирус и другие. Подвижные трихомонады могут разносить других микробов по мочеполовой системе и по кровеносным сосудам.
В настоящее время есть версии, что трихомонады также могут способствовать развитию диабета, мастопатии, аллергии и даже рака шейки матки.
Пути передачи.
Передается в основном половым путем, но может передаваться и бытовым путем – через полотенце, мыло, постельные принадлежности.
Течение.
Инкубационный период трихомониаза длится от 2 дней до 2 месяцев. Возможно течение в стертой форме.
Первые симптомы могут проявиться через несколько месяцев после заражения при снижении иммунитета или обострении других хронических инфекций.
Трихомониаз может протекать в острой, подострой, хронической формах и проявиться как бессимптомное носительство.
Симптомы трихомониаза.
Симптомы трихомониаза проявляются по разному у женщин и мужчин.
У мужчин, часто, присутствие трихомонад проходит с незначительной симптоматикой, поэтому они зачастую являются носителями трихомонад. Если трихомониоз своевременно не лечится, то переходят в хроническую форму.
У мужчин может появляется жжение в области уретры, слизистые выделения по утрам, наличие болей, которые отдают в прямую кишку.
Это может стать причиной следующих заболеваний:
- Негонококкового хронического уретрита,
- Хронического простатита,
- Эпидидимита,
- Проктита,
- Вызывает снижение подвижности и жизнеспособности сперматозоидов, что приводит к мужскому бесплодию.
У женщин наблюдаются выделения серо-желтого цвета, пенистые и с неприятным запахом, зуд наружных половых органов и покраснение, отечность, болезненность внизу живота. При остром процессе количество выделений обильное, при хроническом трихомониазе отмечаются незначительные слизистые выделения из влагалища и уретры.
Трихомониаз вызывает следующие заболевания у женщин:
- Кольпит,
- Цервицит,
- Бартолинит,
- Уретрит,
- Цистит,
- Проктит,
- Аднексит.
- При несвоевременном или надекватном лечении хронический трихомониаз вызывает хроническоий аднексит, который проявляется тупыми тянущими болями внизу живота. В результате воспаления может развиться непроходимость маточных труб, что может вести к бесплодию.
- Возможно инфицирование плода во время родов от матери к ребенку.
Диагностика.
- Общий мазок отделяемого уретры или влагалища,
- Бактериологический посев отделяемого уретры или влагалища,
- Полимеразная цепная реакция – ПЦР-диагностика,
- Иммуноферментный анализ (ИФА) на обнаружение антител,
- Кольпоскопия у женщин.
Лечение трихомониаза.
Более эффективным является комбинированное лечение с одновременным применением пероральных и местных антибактериальных препаратов.
1. Пероральные антибактериальные препараты.
- Лечение трихомониаза комплексное, назначают один из препаратов Группы 5-нитроимидазолов.
Препараты обладают Противомикробными, Антибактериальным, Противопротозойным и Трихомонацидным эффектами.
Метронидазол - принимать по 200г 3раза в сутки или по 500г 2 раза в сутки, в течение 7 дней.
Орнидазол - принимать по 500 мг 2 раза в течении 5 дней или 1,5 грамма – однократно;
Тинидазол - принимать по 500 мг 2 раза в течении 5 дней или 2,0 грамма – однократно.
Принимать любой из этих препаратов надо после еды.
Дозировка для детей определяется из расчета 7,5мг/кг массы тела ребенка, через каждые 8 часов (3раза в день).
- Макмирор -производное нитрофурана , в виде таблеток.
При вагинальных инфекциях взрослым по 200 мг 3 раза в сутки, в течение 7-10 дней.
Для детей рекомендуемая суточная доза составляет 10 мг/кг/сут в 2 приема ежедневно в течение 10 дней.
2. Местные Антибактериальные препараты. Женщинам одновременно с приемом внутрь, могут назначать :
- Макмирор в виде вагинальных свечей – по 1 свече в день.
- Тержинан (Тернидазол – производное имидазола, оказывает трихомонацидное действие, активен также в отношении анаэробных бактерий, в частности гарднерелл. Нистатин – противогрибковый антибиотик из группы полиенов; Неомицина сульфат - антибиотик широкого спектра действия;
Преднизолоноказывает противовоспалительное действие.) вагинальные таблетки.
Назначается: по 1 вагин. таблетке на ночь в течение 10 дней; - Полижинакс в виде вагинальных капсул (содержит два антибиотика: Неомицин и Полимиксин В). Неомицин - аминогликозид широкого спектра действия, активен в отношении большинства кокков, коринебактерий, стафилококков, энтерококков, Е. сoli, Enterobacteraerogenes, Haemophilusinfluencae, Klebsiellapneumoniae, Proteusvulgaris.
Полимиксин В – антибиотик полипептидной группы, активен в основном в отношении Pseudomonasaeruginosa.
3. Энзимотерапия и другие восстанавливающие организм средства также могут применяться, в зависимости от показаний и состояния пациента.
Лечение должны проходить оба половых партнера. Половая жизнь во время лечения исключается.
При лечении ПРОТИВОПОКАЗАНО принятие алкоголя!
Трихомониаз считают излечённым, когда возбудитель при диагностике не выявляется, и клинических симптомов не наблюдается в течение 1-2 месяцев у мужчин и 2-3 месяца у женщин.
Выработка антител против возбудителя трихомониаза не образует стойкого иммунитета, после лечения можно снова заболеть при повторном заражении.
П.В.Буданов, З.М.Мусаев, А.Г.Асланов
Первый Московский государственный медицинский университет им. И.М.Сеченова
Изучена эффективность инновационного метода терапии бактериального вагиноза с использованием L-аскорбиновой кислоты для местного применения. Доказана высокая (более 90%) эффективность и безопасность препарата Вагинорм-С® для лечения бактериального вагиноза при интравагинальном введении.
Ключевые слова: бактериальный вагиноз, лечение, эффективность, Вагинорм-С®
Modern principles of therapy of bacterial vaginosis
P.V.Budanov, Z.M.Musaev, A.G.Aslanov
I.M.Sechenov First Moscow State Medical University
The efficacy of an innovative method of treatment of bacterial vaginosis using L-ascorbic acid for local application was studied. A high (more than 90%) efficacy and safety of the drug Vaginorm-C® for treatment of bacterial vaginosis in intravaginal introduction has been proven.
Key words: bacterial vaginosis, treatment, efficacy, Vaginorm-C®
Всовременных условиях воспалительные заболевания половых органов характеризуются рядом особенностей: увеличением представительства условно-патогенной флоры, антибиотикорезистентности, трансформацией клинической картины в сторону стертых форм и атипичного течения, высокой частотой рецидивирования и хронизации, что создает значительные трудности в диагностике, лечении и профилактике.
Бактериальный вагиноз (БВ) - одно из самых распространенных заболеваний женских половых органов. Частота встречаемости БВ у больных гинекологических стационаров достигает 87%. В то же время это заболевание протекает бессимптомно у 15-38% женщин [1, 2, 9].
Традиционная схема лечения позволяет быстро купировать симптомы БВ, так как антибактериальные препараты подавляют патогенную и условно-патогенную флору. Однако дисмикробиоценоз влагалища усугубляется, так как одновременно происходит подавление пула лактобацилл, что ведет к потенцированию общих процессов дисбактериоза (рецидиву) [3, 6, 12].
Кроме того, при применении антимикробных препаратов отсутствует восстановление кислой среды влагалища - наиболее важного фактора противоинфекционной защиты. Щелочная среда подавляет рост лактобактерий, в результате формируется накопление их штаммов, не продуцирующих пероксиды.
Антибактериальная терапия ведет к снижению колонизационной резистентности вагинального биотопа и чувствительности к антибиотикам [8, 14].
Широкое распространение инфекционных заболеваний, иммунодефицитных состояний, нерациональная антибактериальная терапия в клинической практике приводят к образованию биопленок, содержащих патогенные и условно-патогенные микроорганизмы во всех микроэкологических нишах.
Исследования последних двух десятков лет подтвердили, что в организме в различных биотопах в подавляющем большинстве случаев бактерии существуют не изолированно, а в форме организованных сообществ - биопленок (biofilm) [10, 13].
Биопленка представляет собой колонии бактерий на слизистых оболочках, чья выживаемость значительно усилена за счет активной кооперации между микроорганизмами и плотной адгезией к слизистым организма хозяина (влагалища). Бактерии в биопленках сохраняют жизнеспособность при концентрациях Н2О2 и молочной кислоты в 4-8 раз более высоких, чем требуется для подавления отдельных бактерий [4, 8, 10].
Основной проблемой в терапии БВ является высокая частота рецидивов. Ведущей причиной повторяющегося дисбактериоза влагалища является резистентность анаэробов к метронидазолу - основному препарату, применяемому при лечении БВ [8, 12].
Вторая причина заключается в образовании устойчивых ассоциаций гарднерелл с другими микроорганизмами в виде биопленки. Устойчивость к антибиотикам биопленки приводит к формированию резистентности всех микроорганизмов, входящих в ее состав [13].
При лечении БВ клиндамицином имеет место резкое угнетение лактобацилл и другой физиологической флоры, что приводит к росту условно-патогенных микроорганизмов и новому рецидиву заболевания.
Использование антибиотиков в обычных и даже повышенных дозах оказывается недостаточным или неэффективным, поскольку в биопленку препараты не проникают в концентрации, способной подавить в ней рост микроорганизмов [13].
Выживаемость бактерий в составе биопленок значительно влияет на эффективность терапии и частоту рецидивов.
Зачастую рекомендуемая антибактериальная терапия не всегда приводит к адекватному ожидаемому положительному результату, нередко вызывает побочные эффекты, рецидивы и подавление роста нормальной микрофлоры.
Широкое распространение БВ, высокая частота рецидивов, тесная патогенетическая связь инфекционных вагинальных поражений с широким спектром других гинекологических заболеваний, увеличение антибиотикорезистентных штаммов микроорганизмов приводят к необходимости поиска оптимальных путей решения проблем женского здоровья.
Среди предрасполагающих к БВ факторов выделяют: перенесенные в детстве инфекции, вирусные заболевания в период полового созревания, хронический тонзиллит, заболевания верхних дыхательных путей, патологию желудочно-кишечного тракта, воспалительные заболевания женских половых органов, нарушение гормонального баланса организма, антибиотикотерапию, нарушения менструального цикла, заболевания шейки матки, снижение иммунитета, патологию обмена веществ (поражения щитовидной железы, диабет и др.), тяжелые соматические заболевания, нейродерматозы, дисбактериоз кишечника, гиповитаминоз и анемию, раннее начало половой жизни, частую смену половых партнеров.
C целью повышения эффективности терапии БВ нами предложена новая схема лечения.
В первую группу вошли 82 небеременные пациентки гинекологического стационара, у которых в процессе обследования был выявлен БВ. Этим пациентам назначали 2-компонентное лечение, включавшее интравагинальное применение антибитотиков с последующим интравагинальным использованием инновационного препарата Вагинорм-С®. Вторая группа (сравнения) включала 37 женщин, которым проводилась стандартная антибактериальная терапия БВ.
Среди всех больных преобладало рецидивирующее течение заболевания. Так, минимальная частота рецидивов достигала 3-4 раз в год.
В ходе проведения исследования у всех женщин были исключены генитальные инфекции с экстравагинальной локализацией первичного очага воспаления. Состав обследованных женщин по возрасту, данным общего и акушерско-гинекологического анамнеза достоверно не отличался. Сравнение проводили, руководствуясь принципами отбора пациенток с одинаковыми нозологиями и соматическим фоном.
В ходе проведения исследования у всех пациенток были исключены: генитальный хламидиоз, микоплазменная инфекция, сифилис, гонорея, генитальный кандидоз и трихомониаз.
Назначение системных препаратов с антибактериальным эффектом на первом этапе лечения неосложненного БВ не оправдано, так как это усугубляет дисмикробиоценоз влагалищного и кишечного ростков микрофлоры, что ведет к потенцированию общих процессов дисбактериоза.
Кроме того, даже при интравагинальном введении антибиотиков отсутствует восстановление рН, происходит подавление роста лактобактерий и индукция накопления штаммов, не продуцирующих пероксиды, возможно развитие резистентности к антибиотикам. Далеко не все антибактериальные препараты безопасны для беременных женщин, особенно в ранние сроки гестации [15].
В настоящее время верифицированы недостатки интравагинального введения препаратов эубиотиков. Так, большинство препаратов содержит лактобактерии кишечного происхождения, которые имеют низкие адгезивные свойства к вагинальным эпителиоцитам, а содержащиеся в них бактерии находятся в биологически неактивном состоянии [4, 7].
Восстановление адекватного состояния микроэкологической ниши базируется на создании оптимальных условий для доминирующего влияния нормальных представителей данного биотопа. Поэтому патогенетический способ терапии БВ должен базироваться на обеспечении нормального роста лактобацилл.
Преобладание естественных бактериальных протекторных агентов не только приведет к восстановлению колонизационной резистентности вагинального биотопа, но и позволит снизить частоту рецидивов нарушений микроценоза влагалища.
Сравнение эффективности лечения проводили между двухкомпонентной схемой (антибиотик и Вагинорм-С ® последовательно интравагинально) и однокомпонентным лечением, включавшим только антибактериальную терапию. В обеих группах применяли одинаковые схемы терапии и антибактериальные препараты.
При БВ встречались следующие жалобы: на бели (38,1%), неприятный запах выделений (12,6%), бели в сочетании с неприятным запахом (25%), реже больные отмечали наличие зуда (8,1%), болезненного мочеиспускания (8,1%), болезненности при половом акте (8,1%). Отсутствие любых жалоб при наличии достоверных диагностических критериев БВ вне беременности наблюдалось у 12,5% женщин.
Полученные в ходе исследования данные подтверждают увеличение риска развития БВ при наличии экстрагенитальных заболеваний. Вместе с тем, было обнаружено, что в структуре факторов риска БВ возрастает значение пиелонефрита, который встречается у пациенток с данной патологией в 3,5 раза чаще.
Наиболее значимыми факторами риска в гинекологическом анамнезе у обследованных больных БВ являлись воспалительные заболевания половых органов, эрозия шейки матки, нарушения менструального цикла и самопроизвольное прерывание беременности. При этом частота эрозии шейки матки у женщин с БВ возрастает более чем в 2 раза.
В качестве диагностических критериев БВ учитывался характер выделений, оценка уровня рН влагалищного содержимого, аминотест с 10% раствором КОН и микроскопия нативного и окрашенного по Граму мазка влагалищного содержимого. В соответствии с современными представлениями о клинической диагностике БВ ведущее значение имела микроскопия влагалищного отделяемого, остальные тесты рассматривались как ориентировочные.
Измерение рН влагалищного отделяемого производилось с помощью двух индикаторных тестполосок (Lachema, Чехия). Причем первое определение производилось универсальной индикаторной бумагой (интервал 0-12; шаг 1,0), второе - при уровне рН 4,0-5,0, индикаторной полоской ФАН рН (интервал 3,9-5,4; шаг 0,3).
Качественный тест на присутствие летучих аминов проводился двумя способами: путем добавления капли 10% раствора КОН к капле влагалищного отделяемого на предметном стекле и добавлением 10% раствора КОН на тампон с влагалищным отделяемым.
С целью микроскопического исследования проводился забор влагалищного отделяемого с боковых стенок на границе средней и верхней трети влагалища. Полученный материал использовался для приготовления 4 мазков на предметных стеклах светового микроскопа. Одно стекло использовалось для нативной микроскопии, другое - для окраски 1% метиленовым синим и традиционной световой микроскопии, третье - для окраски по Граму и расширенной микроскопии с целью определения критериев БВ, последний препарат являлся резервным.
Мазки для окраски приготовлялись следующим образом. На предметное стекло наносилась капля влагалищного отделяемого, из которой без добавления растворителей готовился возможно более тонкий мазок. Затем приготовленные мазки фиксировались двумя способами: путем высушивания в сухом воздухе и фиксации над пламенем газовой горелки.
Традиционная световая микроскопия препаратов, окрашенных 1% раствором метиленового синего, проводилась при увеличении 15 х 8, 15 х 90. В 3 полях зрения оценивалось количество лейкоцитов, полуколичественно - вагинальный эпителий, качественный состав микрофлоры, наличие ключевых клеток, трихомонад, гонококков, грибов рода Candida. Расширенная микроскопия мазка влагалищного отделяемого, окрашенного по Граму, включала в себя оценку 5 полей зрения в препарате при малом увеличении светового микроскопа (16 х 9), с последующей иммерсионной микроскопией 5 полей зрения при увеличении 16 х 90.
В качестве антибактериальной терапии применяли местные формы клиндамицина в виде 2% вагинального крема. Кроме 119 пациенток, вошедших в исследование, нами были исключены 12 женщин, у которых отмечали неэффективность терапии клиндамицином. Одновременно с проведением антибактериальной терапии проводилась профилактика вагинального кандидоза.
При подтверждении эффективности воздействия антибактериального препарата и отсутствии элементов грибов, в качестве 2-го этапа терапии всем пациенткам основной группы назначали Вагинорм-С ® (по 1 вагинальной таблетке, содержащей 250 мг аскорбиновой кислоты, 1 раз во влагалище на ночь на протяжении 6 дней).
Отмечено, что в ряде наблюдений после антибактериальной терапии БВ (клиндамицином в 8,3% наблюдений (1 из 12 обследованных 2-й группы - без Вагинорма-С)) развивался генитальный кандидоз, чего не встречалось после использования Вагинорма-С.
В связи с этим, сразу после проведения антибактериальной терапии БВ осуществлялся лабораторный контроль (в виде микроскопии мазка, окрашенного по Граму) для первичной оценки эффективности лечения и исключения микотического поражения. В дальнейшем клинический и лабораторный контроль осуществлялся через 2 и 6 нед после окончания лечения.
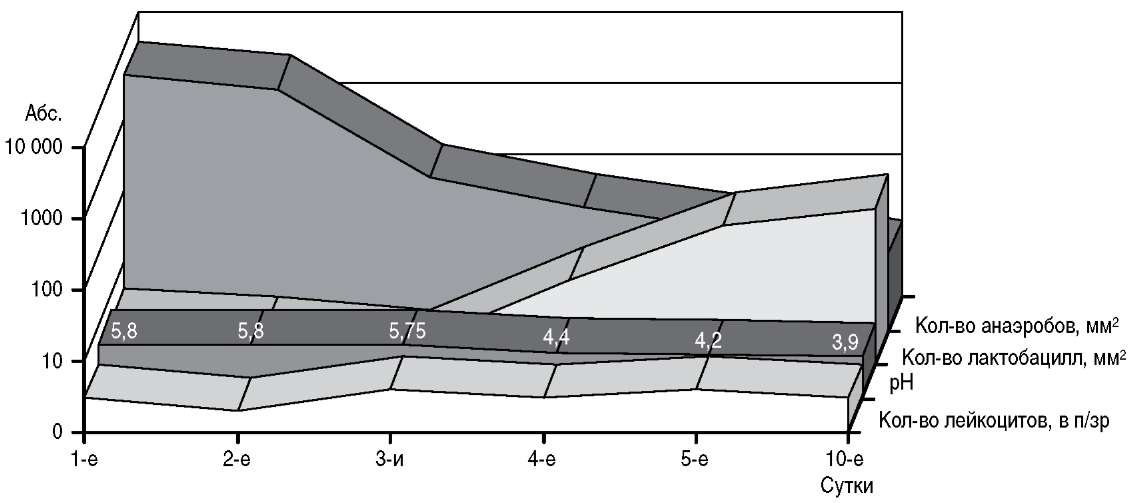
В результате проведения исследования были получены следующие результаты. Использование Вагинорма-С у больных гинекологического профиля с БВ оказалось эффективным при проведении санации влагалища на протяжении 6 дней после антибактериальной терапии (рис. 1).
Вагинорм-С ® эффективно восстанавливает кислую среду во влагалище в течение суток после первого применения [16].
Рис. 1. Основные микробиологические показатели состояния микроценоза влагалища на фоне использования Вагинорма-С.
Биопленки разрушаются гораздо быстрее при низком рН, а G. vaginalis генетически не приспособлена жить в кислой среде, поскольку у нее отсутствует ген ArsR, отвечающий за приспособляемость такого рода [5, 11, 13].
Вагинорм-С ® , быстро нормализуя рН влагалища, способствует разрушению биопленок, ингибирует рост бактерий, которые не могут размножаться при рН, равном 4,3 и ниже. Это приводит к потенцированию роста пула лактобацилл аутентичного вагинального происхождения.
При снижении рН влагалища в течение нескольких дней происходит выраженное подавление роста анаэробных бактерий и восстановление нормальной флоры (Lactobacillus acidophilus, Lactobacillus gasseri).
Клиническая эффективность лечения БВ была зарегистрирована у 95,1%, а микробиологическая - у 92,86% женщин. При проведении только антибактериальной терапии (без Вагинорма-С) клиническая эффективность достигала 94,6%, а микробиологическая - 91,9%.
При этом клиническая эффективность (регрессия жалоб и нормализация объективных данных) в среднем соответствовала 3,2 дням лечения, а микробиологическая - 2,1 дням.
Пациенток наблюдали в течение 1 года. Контроль состояния микроценоза влагалища проводился каждый месяц. Применение только антибактериального препарата для лечения БВ ассоциировалось с высокой частотой рецидивов, прямо прогрессирующей после завершения терапии (рис. 2).
Рис. 2. Частота рецидивов бактериального вагиноза после антибактериальной терапии.
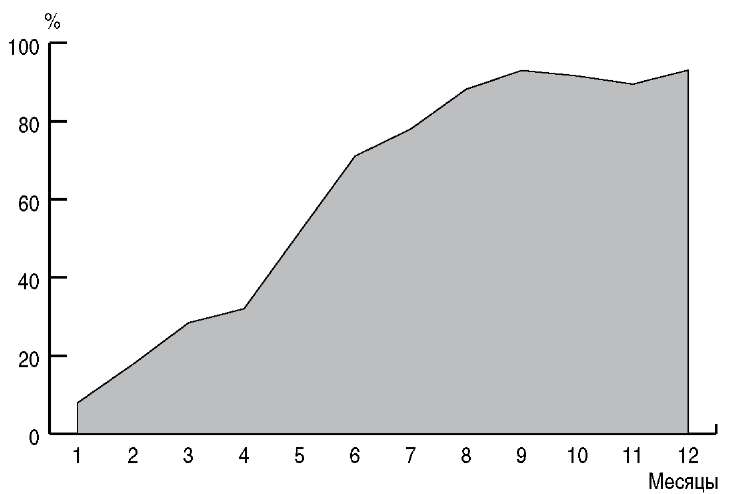
Частота рецидивов БВ после использования Вагинорма-С была ниже минимум в 3,6 раза на каждом этапе катамнестического наблюдения. После проведенного лечения не было отмечено воспалительных заболеваний.
Вагинорм-С ® эффективно восстанавливал нарушенный баланс микрофлоры влагалища, в том числе после лечения антибиотиками.
На сегодняшний день Вагинорм-С ® не имеет аналогов на российском рынке. Данная форма Вагинорма-С в виде вагинальных таблеток с особой структурой обеспечивает пролонгированное действие препарата в течение суток. В отличие от других препаратов для лечения БВ, Вагинорм-С ® не содержит антибиотиков и обладает уникальным принципом действия, который позволяет избавиться от патогенных микроорганизмов и при этом сохранить нормальную вагинальную флору. Именно поэтому Вагинорм-С® не только эффективен, но и обеспечивает высокий уровень безопасности для женщин.
Следует отметить, что Вагинорм-С ® обладает высокой переносимостью - при его использовании не было отмечено ни одного наблюдения аллергических реакций и других побочных эффектов.
Таким образом, в отличие от монокомпонентной антимикробной терапии, применение Вагинорма-С снижает частоту рецидивов. В результате применения Вагинорма-С для коррекции нарушения микроценоза влагалища значительно снижается частота ассоциированных с инфекцией гинекологических заболеваний.
Использование Вагинорма-С для лечения БВ в качестве второго этапа терапии позволяет добиться высокой клинической и микробиологической эффективности лечения, обеспечивает безопасное и высококомплаентное лечение, длительный безрецидивный промежуток.
Читайте также: