Все о риккетсиозах сыпном тифе
Возбудители эпидемического сыпного тифа и Ку-лихорадки
Эпидемический сыпной тиф и Ку - лихорадка относится к риккетсиозам, которые вызываются риккетсиями, особой группой бактерий, включающей виды, патогенные для членистоногих, теплокровных животных и человека. Риккетсиозы у человека вызывают 3 рода – р. Rickettsia, p. Roсhalimae, p. Coxiella. Риккетсиозы – это трансмиссивные инфекции, сопровождающиеся лихорадкой, часто с сыпью. Кроме указанных инфекций к риккетсиозам относятся эпидемический и клещевой сыпной тиф, волынская лихорадка, марсельская лихорадка, цуцугамуши. Естественный резервуар риккетсий - различные членистоногие. У этих животных бактерии обитают в стенке кишечника, не наносят видимого вреда хозяевам. Они могут проникать в половые органы и передаваться трансовариально следующим поколениям. При попадании в организм "неестественного хозяина" (например, человека) вызывают заболевание. Заражение человека в большинстве случаев происходит через укусы членистоногих-переносчиков. Основоположником учения о риккетсиозах является бразильский бактериолог да Роха-Лима, который предложил термин "риккетсия" (1916 г.) для обозначения возбудителя сыпного тифа в честь американского бактериолога Г. Риккетса, впервые открывшего возбудителя этой группы микробов в 1910 г. и погибшего при изучении сыпного гифа.
Характеристика возбудителя эпидемическими сыпного тифа.
1) в желточном мешке куриного эмбриона; 2) в тканевых культурах (фибробласты куриных эмбрионов или стационарные линии, например, клетки McCoy); 3) в организме лабораторных животных - заражают интранозально белых мышей, в легких которых накапливается большое количество риккетсий. Температурный оптимум для выращивания 32-35°С, рост угнетается при 40°С; быстро погибают при 56°С.
Ускоренные методы: на платяных вшах, которых заражают путем введения в кишку взвеси риккетсий при помощи специальных капилляров, или на личинках вшей, которых кормят дефибрированной кровью с риккетсиями через мембрану кожи трупа. Культивирование используют для получения вакцины и риккетсиозного антигена.
Антигенная структура. Имеют 2 основные антигена: 1) поверхностный термостабильный липополисахарид -растворимый групповой антиген, обладает сходством с антигенами протея ОХ19, ОХк и ОХ2; 2) соматический термолабильный белково-полисахаридный антиген - нерастворимый (корпускулярный) видоспецифический антиген. Для постановки серологических реакций используются и корпускулярные и растворимые антигены. Токсинообразование. Образуют токсические вещества, которые играют важную роль в патогенезе риккетсиозов. Токсины повреждают клетки эндотелия сосудов, повышают проницаемость капилляров, обладают гемолитическими свойствами. Токсины - это термолабильные белки, которые разрушаются при гибели клетки, Т.о. по своей природе они, как и экзотоксины, являются белками. Но от экзотоксина их отличает неотделимость от микробных клеток и чрезвычайная неустойчивость. Токсическими свойствами обладает только живая взвесь риккетсий. В то же время они не являются и эндотоксином, т.к. имеют белковую природу и неустойчивы к действию формалина. Под влиянием формалина происходит детоксикация риккетсий без потери антигенных свойств. Peзистентность во внешней среде низкая. Риккетсии Провацека быстро погибают к окружающей среде. Они чувствительны к действию высоких температур, дез. веществ. Высоко чувствительны к антибиотикам тетрациклинового ряда и левомицетину. Однако риккетсий хорошо сохраняются при низких температурах (консервируются при температуре - 20°С;- 70°С). Долго сохраняются в высушенном состоянии и сухих фекалиях вшей - 1-3 года. Лиофилизация обеспечивает неопределенно долгое сохранение. Резистентны к сульфаниламидам и некоторым антибиотикам.
Эпидемиология. Источник инфекции — больной человек (антропонозное заболевание).
Путь передачи - трансмиссивный. Специфический переносчик - платяная вошь. Вши заражаются при сосании крови больною человека Риккетсии размножатся в клетках эпителия желудка и кишечника и выделяются в просвет кишечника (на 5-ый день заражения риккетсии появляются в фекалиях вшей). В слюнных железах, в сосательном аппарате вшей риккетсии отсутствуют, поэтому с укусом не передаются. При укусе вши испражняются, укус сопровождается зудом, при расчесывании места укуса человек втирает в него фекалии вшей, содержащие риккетсий, и, т.о. заражается. Других путей заражения нет. Т.о. возникновение и распространение сыпного тифа связано с вшивостью (педикулезом). Сыпной тиф известен с древних времен. В самостоятельное заболевание выделен в конце 19-го века. Инфекционная природа заболевания и нахождение возбудителя в крови доказаны О.О. Мочутковским (1876 г.) в опыте самозаражения кровью больного.
Патогенез и клиника. Входные ворота - ранка от укуса вшей. Риккетсии попадают и кровь и проникают в клетки эндотелия, который выстилает кровеносные сосуды. Возбудитель размножается внутри клеток и образует эндотоксин. Под действием токсина клетки эндотелия разрушаются, риккетсии вновь попадают в кровь и заражают новые клетки. В результате истончаются стенки сосудов и повышается их проницаемость, что приводит к выходу плазмы в ткани, уменьшению объема крови. Процесс может захватить всю толщу сосудистой стенки с ее круговым некрозом, что приводит к образованию тромба, закупорке сосуда и нарушению кровообращения (гемодинамики). Преимущественно поражаются мелкие сосуды - капилляры (вокруг пораженных сосудов формируются гранулемы), что ведет к нарушению микроциркуляции и различных органах и тканях: головном мозге, миокарде, почках и других органах, в результате чего развиваются менингоэнцефалит, миокардит и гломерулонефрит. В организме больных риккетсии могут длительно сохраняться в гранулемах и после выздоровления, что служит причиной появления рецидивных форм сыпного гифа - болезни Бриля.
Лабораторная диагностика. Исследуемый материал - кровь, взятая из вены больного в ранние сроки лихорадки (лучше всего сгустки крови). Методы исследования: 1) микроскопия мазков, окрашенных по Романовскому-Гимзе; 2) биопроба - внутрибрюшинное заражен исследуемым материалом морских свинок, у которых наблюдают лихорадку, геморрагический некроз различные тканей, у самцов развивается периорхит (воспаление и отек мошонки); в результате животные гибнут; для выделения риккетсий Провацека это метод мало эффективен; 3) бактериологический метод — для выделения возбудителя материал засевают на
культуры клеток или в куриные эмбрионы; при малом содержании возбудителя сыпного тифа заражают платяных вшей (риккетсии активно размножаются в желудке), после кормления вшей инфекцию воспроизводят нa животных (накапливаются в большом количестве в головном мозге); Любые манипуляции с возбудителем представляют большую опасность! 4) серологический метод - основной метод диагностики, т.к. выделение возбудителя затруднительно. Используются реакции Вейля-Феликса, РНГА, РСК, РИФ, РНИФ, ИФА. Антитела в нужном для определения количестве появляются к концу 1-ой недели заболевания.
Основная реакция, которая используется для диагностики сыпного тифа в РФ и в США. - РСК. Исследование проводят в парных сыворотках для обнаружения нарастании титра антител (титры 1:20 – 1:80). РСК не пригодна для ранней диагностики, т. к. для выявления нарастания титра необходим большой временной интервал.
Реакция Вейля-Феликса с неспецифическими антигенами протея используется для дифференцирования различных видов риккетсий. В случае Rickettsia prowazekii реакция положительна с протеем OX19, а с протеем OX2 и ОХк - отрицательна. Т.к. эта реакция неспецифическая, то необходимо выявление антител в высоких титрах (1:200).
РИФ позволяет идентифицировать Ig М и Ig G, что удобно для ранней диагностики. При помощи серологических реакций можно дифференцировать сыпной тиф от болезни Бриля. При болезни Бриля реакция Вейля-Феликса с протеем OX19 отрицательна, а со специфическим антигеном (риккетсии Провацека) положительна. При сыпном тифе вначале выявляются Ig М, а затем Ig G, а при болезни Бриля - сразу же образуются Ig G.
Лечение и профилактика. Основу лечения составляет антибиотикотерапия. Наиболее эффективными антибиотиками являются тетрациклины, левомицетин, рифампицин. Общая профилактика - ликвидация и профилактика вшивости. Специфическая профилактика имеет вспомогательное значение и проводится по эпидемическим показаниям. Прививки показаны мед. персоналу, работающему в условиях эпидемий или в научно-исследовательских лабораториях. Предложены живая аттенуированная вакцина, живая комбинированная вакцина (дополнена антигенами риккетсий) и химическая вакцина – очищенная и концентрированная субстанция поверхностного антигена риккетсий Провацека.
Характеристика возбудителя Ку-лихорадки.
Ку-лихорадка - это зоонозная инфекция, пневмотропный риккетсиоз с преимущественным поражением легких и дыхательных путей. Как отдельное заболевание впервые выявлена в 1933 г. в Южном Куинсленде (Австралия).
Возбудитель - Coxiella burnetii, относится к роду Coxiella, семейству Rickettsiaceae, отд. Gracilicutes. Назван в честь Х.Кокса, который впервые выделил возбудителя в 1938 г.
По основным свойствам возбудитель сходен с остальными риккетсиями. Особенности возбудителя: 1) очень, мелкие кокковидные или палочковидные бактерии; образует фильтрующиеся формы; 2) высоко устойчивы в окружающей среде; образует споровидные формы, обеспечивающее устойчивость к высоким температурам и высыханию; 3) легко культивируется в переживающих тканях и желточном мешке куриного эмбриона; 4) не имеет антигена, общего с протеем; 5) размножается в вакуолях; 6) к возбудителю чувствительны многие виды сельскохозяйственных животных. Эпидемиология заболевания. Резервуар инфекции - клещи (возможна трансовариальная передача), грызуны, птицы и домашние животные (рогатый скот). В эпидемическом отношении особенно опасны домашние животные и грызуны Передача возбудителя в природных очагах происходит трансмиссивным путем Переносчики-многие виды иксодовых, аргазовых и гамазовых клещей. В сельскохозяйственных очагах источником возбудителя являются крупный и мелкий рогатый скот, лошади, верблюды. Заболевание у животных характеризуется длительным латентным течением. Основной путь заражения человека – воздушно-пылевой (ингаляция возбудителя) при обработке шерсти, кожи зараженных животных. Возможен пищевой путь передачи - употребление в пищу молока и молочных продуктов. Такие пути обеспечиваются устойчивостью возбудителя во внешней среде и ее длительным загрязнением больными животными, которые выделяют возбудителя с мочой, испражнениями околоплодной жидкостью, молоком.
Заражение здорового человека от больного не наблюдается. Ку - лихорадка распространена повсеместно, особенно в районах с развитым животноводством
Патогенез и клиника заболевания. Входные ворота — дыхательный или пищеварительный тракт. Возбудитель попадает в кровь и распространяется по органам и тканям, вызывая поражение многих органов, чаще всего легких. Инкубационный период – 10 - 26 суток. На 2-3-ьи сутки начинается лихорадка, температура достигает 39-40°С. Продолжительность лихорадочного периода 3 недели. Температура снижается в течение 2-4 дней. Кожные высыпания обычно отсутствуют. Наблюдаются головные и мышечные боли. Особенно характерны пневмонии. В легких образуются инфильтраты, сохраняющиеся и в раннем периоде реконвалесценции. Пневмония обнаруживается с помощью рентгенографии. Осложнения наблюдают редко, чаше при хронизации инфекции (мио-, эндо- и перикардиты). Возбудитель способен вызкывать оппортунические инфекции у лиц с иммунодефицитами. Иммунитет. После выздоровления развивается стойкая невосприимчивость к повторным заражениям.
Лабораторная диагностика. Микробиологическая диагностика имеет решающее значение т.к. заболевание протекает без характерных клинических симптомов.
Применяют подходы общие при диагностике других риккетсиозов.
Исследуемый материал - кровь больных, мокрота, моча
Методы диагностики: 1) бактериологический метод - вначале кровью внутрибрюшинно заражают морских свинок, а затем выделяют коксиел селезенки морской свинки путем культивирования на культурах клеток или в курином эмбрионе идентифицируют по морфологическим и биологическим признакам; 2) серодиагностика - сывороточные антитела выявляют в РСК, РПГА, РА, ИФА со специфическими диагностикумами в парных сыворотках реакции положительны начиная со 2-ой недели заболевания; дифференциальный признак отрицательная реакция Вейля-Феликса; 3) кожно-аллергическай проба - внутрикожное введение 0,1 мл убитых и очищенных бактерий; положительна с 3-7-х суток, болезни.
Лечение и профилактика. Лечение - назначение антибиотиков из группы тетрациклина, применяют левомицетин.
Общая профилактика – санитарно-ветеринарые мероприятия (как при бруцеллезе) Специфическая профилактика - вакцинация эффективной живой вакциной П.Ф. Здродовского и В.А. Генига штамма М-44 в очагах Ку-лихорадки.
Не нашли то, что искали? Воспользуйтесь поиском:
Риккетсиозы группа трансмиссивных острых инфекционных болезней, вызываемых риккетсиями; характеризуются лихорадкой, интоксикацией, поражением эндотелия мелких сосудов, сыпью и выраженными изменениями центральной нервной системы. Риккетсии - прокариоты, относятся к эубактериям ( имеют тонкую клеточную стенку), классу Proteobacteria. Наиболее важное медицинское значение имеют представители следующих родов: Rickettsia, Onentia, Ehrlichia, Coxiella, Bartonella (Rochalimaea).
Риккетсии - грамотрицательные, мелкие, полиморфные микроорганизмы (кокковидные, палочковидные, нитевидные формы); являются облигатными внутриклеточными паразитами (паразитируют в цитоплазме и ядре клеток хозяина), ферментозависимы, на питательных средах не культивируются; обладают эндотоксином и гемолизинами
Классификация риккетсий
Группа сыпного тифа - эпидемический (вшивый) сыпной тиф (Rickettsia prowazekii), болезнь Брилла эндемический крысиный сыпной тиф (Rickettsia typhi)
Группа клещевых риккетсиозов - клещевые пятнистые лихорадки, эрлихиозы;
Группа лихорадок цуцугамуши (Orientia tsutsugamushi);
Группа пневмотропных риккетсиозов - Q-лихорадка (Coxiella burnetii);
Группа других риккетсиозов - траншейная (волынская) лихорадка (Bartonella quintana), болезнь кошачьих царапин (Bartonella henselae) и другие.
Эпидемиология.
Риккетсиозы подразделяются на антропонозы (эпидемический сыпной тиф, болезнь Брилла, траншейная лихорадка) и зоонозы (эндемический крысиный сыпной тиф, Q-лихорадка, лихорадка цуцугамуши, болезнь кошачьих царапин).
Пути передачи: грансмиссивный (при разных риккетсиозах через укусы вшей, крысиных блох, клещей), при Q-лихорадке еще и воздушно-пылевой, контактный, алиментарный.
Патогенез.
Риккетсии внедряются в клетки крови, эндотелия кровеносных сосудов кожи, мозга и других органов. Под влиянием возбудителя (эндотоксина) происходит закупорка кровеносных сосудов из-за образования тромбов, вследствие воспаления, деструкция мелких сосудов, кровоизлияния, сыпь.
Клиника.
Лабораторная диагностика
Исследуемый материал кровь, ликвор, моча, мокрота (в зависимости от поражений).
1. Микроскопический метод. Возможна окраска риккетсий по методу Здродовского (аналог окраски по Цилю-Нильсену) - окрашиваются в красный цвет (обусловлено повышенным содержанием липидов в клеточной стенке), но не используется в диагностике риккетсиозов из-за трудности микроскопии исследуемого материала.
2. Микробиологический метод не используют. Выделение чистой культуры проводят на живых обьектах: организм платяной вши, на культуре клеток, в курином эмбрионе, но не имеет диагностической ценности.
3. Серологический метод Является основным методом диагностики риккетсиозов - выявляет антитела у больных в реакциях связывания комплемента (РСК), непрямой гемагглютинации (РИГА), реакции агглютинации риккетсий (реакция Вейгля), реакция Вейля-Феликса (неспецифическая, с антигеном Proteus vulgaris). Ig М - выявляют в разгар заболевания,lg G - при реконвалесценции или с первых дней болезни Брилла)
4. Биологический метод. Заражение морских свинок для дифференциации анропонозов и зоонозов.
5. Аллергический метод. Кожно-аллергическая проба со специфическим аллергеном в диагностике Q-лихорадки.
6. Молекулярно-генетический метод (ПЦР).
Лечение и профилактика.
Этиотропная терапия - антибиотики тетрациклинового ряда.
Специфическая профилактика сыпных тифов и Q-лихорадки проводится по эпидемиологическим показаниям живыми, убитыми или химическими вакцинами Неспецифическая профилактика заключается в проведении мероприятий по уничтожению вшей (борьба с педикулезом), блох, клещей, грызунов.
Плазмодии (малярия)
Пневмококки (пневмония)
Пневмония - острое или хроническое гнойно - воспалительное заболевание легких, одним из возбудителей которой является Streptococcus pneumoniae, относящийся к семейству Streptococcaceae.
Эпидемиология
Источник инфекции - больной человек, бактерионоситель. Инфекция - антропонозная. Путь передачи инфекции - контактный, воздушно-капельный. Входные ворота - слизистая дыхательных путей. Во внешней среде неустойчив.
Патогенез
Через верхние дыхательные пути Streptococcus pneumoniae проникает в нижние отделы дыхательных путей, где способствует формированию воспалительных инфильтратов, сопровождающихся нарушением гомеостаза легочной ткани Основной фактор вирулентности - капсула, обладающая антифагоцитарным свойством. Из легких возбудитель может проникать в плевральную полость и перикард, либо гематогенно диссеминировать и вызывать эндокардиты, менингиты, сепсис, поражать
суставы. Большую часть пневмококковых антител составляют антитела к антигенам капсулы. Существует более 23 серотипов возбудителя.
Клиника
Основные клинические проявления пневмонии - внезапное начало, высокая температура, кашель, боли в груди.
Пневмококк также может поражать роговицу глаза (ползучая язва роговицы) и вызывать нагноительные процессы лор-органов, серозных оболочек и т.д. Постинфекционный иммунитет нестойкий, типоспецифический, формируются антитела к типовому капсульному полисахариду.
Лабораторная диагностика.
Исследуемый материал - мокрота, гной, спинномозговая жидкость, кровь.
1. Микроскопический метод - ведущий. Из исследуемого материала готовят два мазка, один из которых окрашивают по Граму, а другой по Бурри - Гинсу для обнаружения капсулы. В мазках по Граму - грамположительные диплококки ланцетовидной формы, по Бурри-Гинсу - диплококки с выраженной капсулой.
Для определения серотипа пневмококка используют реакцию микроагглютинации на стекле с типовыми пневмококковыми сыворотками и феномен набухания капсулы. В присутствии гомологичной сыворотки наблюдается склеивание пневмококка и резкое набухание капсулы пневмококка. Реакция микроагглютинации ставится с исследуемым материалом (мокрота, гной, осадок спинномозговой жидкости).
2. Бактериологический метод. Выделяют чистую культуру пневмококка путем посева исследуемого материала (мокрота , гной, осадок спинномозговой жидкости) на кровяной агар, где возбудитель дает мелкие, округлой формы колонии, окруженные зеленой зоной. Кровь засевают на 1 % сахарный бульон - для пневмококка характерен придонно-пристеночный рост. Для дифференцировки пневмококка от зеленящего стрептококка используется проба с инулином (пневмококк ферментирует инулин до кислоты), проба с оптохином (оптохин угнетает рост пневмококка), а также чувствительность к желчи (пневмококк лизируется желчью).
3. Серологический метод: иммуноферментная реакция (ИФА), непрямой иммуно-флюоресцентный метод (ИЛ), реакция латекс-агглютинации на стекле.
4. Аллергический метод не применяется.
5. Биологический метод не применяется.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Риккетсиозы – многочисленные инфекционные заболевания, связанные общностью этиологии (возбудители – риккетсии) и эпидемиологии (имеют преимущественно трансмиссивный механизм передачи). Риккетсиозы протекают с возникновением первичного аффекта (при клещевых риккетсиозах), лихорадочным и интоксикационным синдромами, генерализованными васкулитами и кожными высыпаниями. Подтвердить диагноз риккетсиоза и верифицировать его клиническую форму позволяет серологическая диагностика (РИГА, РСК, РНИФ, ИФА). Этиотропная терапия риккетсиозов проводится антибактериальными препаратами из группы тетрациклинов и хлорамфениколом.
Общие сведения
Риккетсиозы – термин, используемый в отношении трансмиссивных лихорадочных заболеваний, вызываемых внутриклеточными возбудителями — риккетсиями. Группа риккетсиозов человека включает в себя сыпной тиф (эндемический и эпидемический), клещевые лихорадки (пятнистую лихорадку Скалистых гор, волынскую лихорадку, марсельскую лихорадку, везикулезный риккетсиоз, североазиатский клещевой риккетсиоз), пароксизмальные риккетсиозы (окопную лихорадку, клещевой пароксизмальный риккетсиоз), лихорадку цуцугамуши и лихорадку Ку. Несмотря на этиологические различия, всем этим заболеваниям свойственны некоторые общие эпидемиологические, патогенетические, патоморфологические, иммунологические и клинические признаки, позволяющие объединить их общим названием – риккетсиозы. Распространенность риккетсиозов повсеместная; наибольшая заболеваемость отмечается в развивающихся странах, где в структуре лихорадок неясной этиологии они составляют 15-25%.

Причины
По своим культуральным качествам риккетсии являются промежуточным звеном между бактериями и вирусами. С микробными возбудителями их сближают морфологические признаки (грамотрицательные палочковидные или кокковидные формы), а с вирусными агентами – способность к внутриклеточному паразитированию. Патогенными для человека являются следующие виды риккетсий (Rickettsia):
- R. Prowazekii – вызывает эпидемический (вшивый) сыпной тиф и его отдаленный рецидив - болезнь Брилла
- R. Typhi – вызывает эндемический (крысиный, блошиный) сыпной тиф
- R. Sibirica – вызывает североазиатский клещевой риккетсиоз
- R. Conorii – вызывает марсельскую лихорадку
- R. Rickettsii – вызывает пятнистую лихорадку Скалистых гор
- R. Australis – вызывает австралийский клещевой риккетсиоз
- R. Quintana (Rochalimea quintana) – вызывает волынскую лихорадку
- R. Akari – вызывает везикулезный риккетсиоз
- R. Japonica — вызывает японскую пятнистую лихорадку
- R. Orientalis – вызывает цуцугамуши
- R. Burneti (Coxiella burnetii) – вызывает Ку-лихорадку
Риккетсиозы делятся на антропонозные, при которых источниками инфекции выступает человек, а переносчиками – вши, и зоонозные, характеризующиеся передачей от животных через укусы клещей. К антропонозам относятся сыпной тиф и окопная лихорадка; к природно-очаговым зоонозам – все остальные риккетсиозы.
Во внешней среде риккетсии не устойчивы: для них губительны нагревание и воздействие дезинфицирующих средств. Однако при низких температурах и высушивании риккетсии могут сохраняться длительное время. Возможно несколько путей заражения человека риккетсиозом – трансмиссивный, гемотрансфузионный и трансплацентарный; в некоторых случаях (например, при лихорадке Ку – контактный, аспирационный, алиментарный). Входными воротами для риккетсий чаще всего служат кожные покровы, где в месте внедрения возбудителя может развиваться локальная воспалительная реакция - первичный аффект. Последующая гематогенная диссеминация возбудителя обусловливает развитие лихорадочно-интоксикационного синдрома и генерализованного васкулита.
Симптомы риккетсиозов
Эпидемический (вшивый) сыпной тиф протекает с лихорадкой, интоксикацией, розеолезно-петехиальной сыпью на коже, поражением сосудистой и нервной системы. Инкубационный период занимает от 5 до 21 дня. Риккетсиоз манифестирует с повышения температуры тела и общеинтоксикационных симптомов, которые достигают максимальной выраженности к 3-6-й день заболевания. В этот период отмечается выраженная гиперемия и одутловатость лица, инъекция склер, энантема на мягком небе. Примерно на 5 сутки на коже боковой поверхности груди, живота, сгибательных поверхностях рук появляется яркая характерная розеолезно-петехиальная сыпь. Через неделю сыпь бледнеет, а на 2-3-й неделе от начала заболевания исчезает. Одновременно снижается температура и исчезает интоксикация, однако еще несколько недель сохраняется постинфекционная астения. При тяжелом течении риккетсиоза возникает поражении ЦНС в виде менингита или энцефалита. Осложнения эпидемического сыпного тифа могут включать отит, паротит, пневмонию, миокардит. Болезнь Бриля, или рецидивирующий сыпной тиф, проявляется теми же симптомами, однако менее выраженными.
Эндемический (крысиный или блошиный) сыпной тиф начинается остро и в начальном периоде характеризуется общеинфекционными симптомами (лихорадкой, познабливанием, артралгиями, головной болью). В разгар лихорадочного периода на груди, животе и на конечностях появляется сыпь, имеющая преимущественно розеолезно-папулезный характер. Характерна артериальная гипотония, брадикардия, общая слабость, головокружение. В целом заболевание протекает легче, чем эпидемический сыпной тиф.
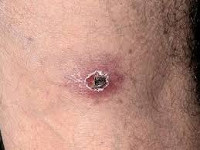
Североазиатский клещевой риккетсиоз, или клещевой сыпной тиф Северной Азии передается через укусы иксодовых клещей. Типичным признаком клещевого риккетсиоза служит первичный аффект – первичная воспалительная реакция кожи в месте проникновения возбудителя. Он представляет собой болезненное уплотнение, окруженное зоной гиперемии и в центре покрытое коричневым струпом. Одновременно с появлением первичного аффекта повышается температура тела, развивается регионарный лимфаденит и интоксикационный синдром. Кожные высыпания появляются на 2-3-й день и представлены полиморфными розеолезно-папулезными элементами, расположенными на туловище и вокруг суставов. Отмечается гиперемия лица и слизистой зева, брадикардия, гипотония, умеренная гепатоспленомегалия. Течение североазиатского клещевого риккетсиоза доброкачественное; обычно к 14 дню заболевания наступает выздоровление.
Пятнистая лихорадка Скалистых гор относится к риккетсиозам с тяжелым течением. В остром периоде заболевание сопровождается ознобом, сменяющимся жаром; сильной головной и мышечной болью, носовыми кровотечениями. Неврологические изменения включают бессонницу, нарушение сознания (оглушенность, прострацию), судороги, пара- и гемиплегии, нарушения зрения и слуха. Первичный аффект отсутствует. Сыпь при данном виде риккетсиоза обильная, петехиальная, имеет тенденцию к слиянию с образованием больших пятен. Летальность от этого риккетсиоза достигает 7%.
Пароксизмальные риккетсиозы протекают с рецидивирующими лихорадочными приступами, повторяющимися каждые 5 дней (при волынской лихорадке) или 2-3 дня (при пароксизмальном клещевом риккетсиозе). Во время приступа температура повышается до 39,0–40,5°С, появляются ознобы, оссалгии, миалгии, артралгии, головные боли. Первичный аффект, кожные высыпания и регионарный лимфаденит не являются постоянными спутниками пароксизмальных риккетсиозов и зачастую отсутствуют. Течение лихорадок обычно затяжное, однако доброкачественное.
Диагностика
Выявление и дифференциальная диагностика риккетсиозов проводится по нескольким направлениям: сбор эпидемиологического анамнеза, анализ клинических данных и лабораторная верификация возбудителя. В эпидемиологическом статусе акцент делается на природно-очаговый характер инфекции, связь заболевания с укусами клещей, педикулезом и т. д. При анализе клинической симптоматики риккетсиозов основное внимание обращается на наличие первичного аффекта, характер и локализацию сыпи.
Лабораторная диагностика риккетсиозов проводится с помощью серологических методов (РСК, РА, РИГА, РИФ, ИФА), позволяющих идентифицировать возбудителя путем определения его антигенов и специфических антител. В ряде случаев возможно выделение риккетсий из крови, мочи, спинномозговой жидкости, биоптатов, биомассы клещей, проведение кожно-аллергических проб. Дифференциальная диагностика риккетсиозов проводится с гриппом, корью, геморрагическими лихорадками, менингококковой инфекцией, брюшным тифом, энтеровирусной инфекцией, аллергией и др.
Лечение риккетсиозов
В качестве средств этиотропной терапии риккетсиоза используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), хлорамфеникол, фторхинолоны. Обычно курс лечения продолжается весь лихорадочный период и 2-3 дня после нормализации температуры тела. Одновременно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия. При тяжелом течении риккетсиозов применяются кортикостероидные гормоны.
Прогноз и профилактика
По течению, исходам и процентам летальности к наиболее тяжелым риккетсиозам относятся эпидемический сыпной тиф, пятнистая лихорадка Скалистых гор и цуцугамуши. Остальные риккетсиозы протекают более доброкачественно и редко сопровождаются осложнениями. Профилактика заражения риккетсиозами предусматривает борьбу с педикулезом, клещами и грызунами, соблюдение мер личной защиты от нападения кровососущих насекомых. При укусах клещей рекомендуется проведение экстренной химиопрофилактики доксициклином или азитромицином. С целью профилактики сыпного тифа и лихорадки Ку проводится вакцинация. Больные сыпным тифом подлежат строгой изоляции; за контактировавшими с пациентом лицами устанавливается наблюдение; в очаге инфекции проводится санитарная обработка.
Тиф — острая лихорадочная болезнь, которая протекает в более чем одной форме. Независимо от разновидности тифа, болезнь вызвана риккетсиозной инфекцией, которая является эндемической во многих частях мира, либо носит приобретенную форму. Последний вариант передается человеку с помощью вшей, блох и клещей от больных людей и мелких млекопитающих, таких как крысы, кошки и белки.
Различают два основных типа болезни — сыпной тиф и эндемический (или мышиный) тиф. Эпидемический сыпной тиф является более серьезным заболеванием, которое исторически связано с огромным числом смертей, преимущественно во время войны и лишений. Сегодня, тиф не считается столь опасной болезнью по причине ранней диагностики и своевременного лечения.
Цуцугамуши — отдельная форма тифа, которая не встречается на нашем материке, однако также передается с помощью паразитов.
Возбудители клещевого риккетсиоза
Возбудителем всех разновидностей тифа, которые способны передаваться с клещами и другими членистоногими, являются риккетсиозные бактерии, которые в науке относятся к грамотрицательным коккобациллам. Это облигатные внутриклеточные паразиты, которые способны поражать большинство теплокровных животных, включая крыс и мышей:
Бактерии, которые вызывают эндемический и эпидемический тиф не передаются непосредственно укусами паразитов. Чаще всего возбудитель проникает в организм человека из их экскрементов в царапины, вызванные расчесами.

Распространение тифа
Эпидемический сыпной тиф распространен, главным образом, в более холодных регионах Африки, Южной Америки и Азии. В 1990-х, были вспышки в Бурунди, России и Перу. Болезнь возникает там, где процветают бедность, бездомность, упрощенные человеческие контакты и отсутствие возможностей для стирки и уборки. Такие условия всегда в пользу распространения от человека к человеку, прежде всего через вшей и клещей.
Ассоциированные с тифом резервуары R. prowazekii были описаны в Эфиопии, Мексике и Бразилии. Эпидемический сыпной тиф считается потенциальным биотеррором и в качестве оружия был протестирован в бывшем СССР, в 1930-х годах.
Эндемичных или мышиный тиф — более мягкая форма заболевания по сравнению с эпидемическим клещевым сыпного тифа. Болезнь встречается во всем мире — в умеренном климате, как правило, в течение летних месяцев, а в тропических странах — в течение всего года. Бездомность, бедность и ситуации, которые способствуют тесным контактам между крысами и людьми способствуют его распространению.
Активный очаги эндемического тифа известны в регионах Анд Южной Америки, в Бурунди и Эфиопии. Существует заметная заболеваемость эндемическим тифом в некоторых частях южной Европы. Например, 83 случая мышиного тифа были зарегистрированы в городе Ханья на острове Крит, в течение пяти лет с 1993-1997.
Цуцугамуши является эндемическим в одноименной области в виде треугольника, вершинами которого является Южная, Юго-Восточная Азия и Тихий океан. Территория болезни простирается от Японии и Восточной России в Индию и Пакистан, через Юго-Восточную Азию и Океании в Соломоновое море и северную Австралию. В развивающихся странах эта болезнь остается широко распространенной, особенно на севере Таиланда и Лаоса. Здесь около четверти всех взрослых показывают симптомы болезни и заболеваемость продолжает расти. Клещи особенно распространены в районах кустарниковой растительности, которой богаты указанные страны.
Клинические признаки болезни
В целом, все разновидности клещевого риккетсиоза имеют сходные симптомы, но есть и разница. Сыпь от тифа первоначально часто называют розовой, хотя так этот первый симптом проявляется только на светлой коже. Следующий этап — побледнение сыпи, а позже она вновь краснеет и темнеет. В тяжелых случаях тифа, где видны геморрагические элементы, часто развиваются кровотечения в кожу (петехии).
Инкубационный период составляет 10-14 дней, после чего симптомы длятся около двух недель в целом и могут включать в себя некоторые или все из:
- Продромальное недомогание длится 1-3 дней.
- Сильная головная боль.
- Лихорадка (40 °C) в течение двух недель.
- Миалгия. Больные часто принимают позу, напоминающую сидение на корточках.
- Светобоязнь и неврологические нарушения (судороги, спутанность сознания, сонливость, кома и потеря слуха).
- Тошнота, рвота и диарея.
- Боль в суставах.
- Боль в животе.
- Кашель и чихание.
- Сыпь, которая обычно развивается в течение первых 4-7 дней болезни, как правило, начинается с груди. В дальнейшем распространяется к подмышкам и центробежно к конечностям.
- Гипотония.
- Бред.
- Периферийные гангрена и некроз.
Сыпь не появляется на лице, ладонях и подошвах, зато может охватывать остальную часть всего тела. Пациенты могут показывать дополнительные симптомы в виде петехий, бреда, ступора, гипотонии и шока, которые могут провоцировать летальный исход. Сыпь становится петехиальной и сильно темнеет в течение 1-2 дней. Пурпура возникают у трети пациентов.
Рецидивирующий тиф (болезнь Брилла-Цинссера) является клещевым возвратным тифом и протекает клинически мягче, чем эпидемическая форма.
Инкубационный период эндемичного тифа длится 1-2 недели, в среднем 12 дней, после чего симптомы протекают около двух недель. Они включают:
- Плотная красная сыпь, начиная от груди. Развивается у 80% светлокожих и 20% темнокожих пациентов.
- Очень высокая температура в течение двух недель.
- Тошнота и рвота.
- Боль в животе и диарея.
- Сухой кашель.
- Головная боль.
- Боль в суставах.
- Боли в спине.
- Примерно 10% из тех пациентов кто обратился в больницу, отмечают острую почечную недостаточность и проблемы с дыхательной системой.
- Существует небольшая вероятность неврологических расстройств, в том числе измененное сознание, атаксия и судороги.
Заражение цуцугамуши чаще самоограниченно, но иногда может быть очень серьезным и привести к летальному исходу. Смертность при наличии лечения колеблется от 4-40%.
Инкубационный период составляет до десяти дней. Общие характеристики:
- Папулы с последующими черными струпьями в местах укусов клещей, блох или вшей.
- Лихорадка.
- Головная боль.
- Миалгия.
- Кашель.
- Желудочно-кишечные симптомы — боль, рвота.
- Увеличение лимфатических узлов.
- Макулопапулезная сыпь.
Более опасные формы заболевания также могут вызывать:
- Энцефалит.
- Интерстициальную пневмонию.
- Коагулопатию.
- Диссеминированное внутрисосудистое свертывание.
- Полиорганную недостаточность.

Сопутствующие болезни и лечение
Риккетсиозные и тесно связанные с ними клещевые инфекции могут привести к ряду других заболеваний:
- Средиземноморская пятнистая лихорадка (пятнистая лихорадка). Чаще всего страдают Европа и Африка.
- Эрлихиоз.
- Q-лихорадка.
- Бартонеллез.
Риккетсии относятся к бактериям, поэтому являются весьма неустойчивыми микроорганизмами к антибиотикам. При подозрении на заболевание, показана терапия с умеренной или высокой дозой перорального доксициклина или тетрациклина.
Лечение цуцугамуши также рассматривается с помощью доксициклина, хотя хлорамфеникол используется в более тяжелых случаях. В связи с выработанной устойчивостью риккетсий к некоторым антибиотикам, несколько иначе обстоит ситуация в Тайланде, где азитромицин сохраняет силу. Азитромицин также безопасен для беременных женщин и детей. При лечении фатальность цуцугамуши на фоне назначения препарата падает до менее чем 2%.
Также для лечения клещевых риккетсиозов должны быть соблюдены следующие условия:
- Пациентам с эпидемическим сыпным тифом, возможно, потребуются более сложные антибиотики и кислород.
- Антибиотики следует начинать как можно скорее, как правило, до серологического подтверждения диагноза. Состояние большинства пациентов резко улучшится в течение 48 часов от начала лечения.
- Хлорамфеникол является эффективным средством в качестве дополнительных схем.
- Антибиотикотерапия продолжается в течение пяти дней во время течения болезни, либо в течение 2-4 дней после снижения температуры.
- Альтернативной стратегией в условиях вспышки болезни является назначение пациентам единичной дозы 200 мг доксициклина, хотя может быть более высокий риск рецидива при таком подходе.
- У больных с тяжелой, острой формой заболевания, лечение должно сопровождаться интенсивной терапией с соответствующими мерами поддержки.
- Рецидивирующий случаи сыпного тифа, как правило, излечиваются одним дополнительным курсом антибиотиков.
Осложнения и прогноз
Осложнения после клещевых риккетсиозов, как правило, очень тяжелые, и спровоцированные воздействием патологических процессов на центральную нервную систему, опорно-двигательный аппарат, сердечно-сосудистую, легочную системы, кожу и почки.
- Гиповолемия.
- Электролитные нарушения.
- Периферийные гангрены.
- Вторичные инфекции, особенно бактериальные пневмонии.
Без лечения смерть может наступить у 10-50% пациентов с эпидемическим клещевым сыпным тифов, 4-40% — с цуцугамуши и около 2% — при эндемическом тифе.
Что касается прогноза, неосложненные случаи, которые оперативно диагностированы и пролечены очень хорошо, обычно обусловлены полным выздоровлением.
Сложные или замедленные варианты имеют более высокий риск осложнений, но до сих пор в целом неплохо вылечиваются, в зависимости от сопутствующих заболеваний и степени иммунитета пациента.
До появления антибиотиков смертность сыпного тифа достигала 60%. Самая высокая смертность наблюдается у взрослых, особенно у пожилых и недоедающих пациентов.

Профилактика клещевых риккетсиозов
Против клещевого сыпного тифа, клещевого возвратного тифа не разработано вакцин или специальной химиопрофилактики. Во избежание заражения следует избегать эндемичных районов и скученности людей.
- Лечение домашних животных необходимо, чтобы искоренить блох.
- Еженедельные дозы доксициклина показаны в качестве профилактики в эндемичных районах.
- Рубашки с длинными рукавами и длинные брюки следует носить в эндемичных районах и регулярно обращать внимание на качественную личную гигиену.
- Там, где вода и топливо в дефиците, инсектициды могут быть использованы для обработки одежды, например, 0,5% перметрин. Одна обработка достаточна, если повторное заражение не ожидается. Подобная обработка дает защиту в течение шести недель, что весьма эффективно для мест, богатых на клещей.
Полная ликвидация сыпного тифа может оказаться невозможной по причине пожизненного характера инфекции R. prowazekii с риском реактивации. Контроль популяций клещей и других жалящих членистоногих животных, может снизить общую заболеваемость эндемическим тифа.
Инактивированная вакцина, предлагающая частичную защиту от R. Prowazekii, была доступна в прошлом, но в настоящее время не рекомендуется. ДНК-вакцины, в настоящее время, в стадии разработки.
В районах, где найден эндемичный тиф, или наблюдаются эпидемии тифа, должны быть приложены усилия для лечения домашних животных, чтобы избавить их от блох. Одежда пациентов подлежит утилизации или трехчасовому кипячению.
Клещевой возвратный и сыпной тиф особую опасность представляют для путешественников. Поскольку вакцины не существует, а иммунитет, как правило, всегда слабее, гости жарких стран подвергаются значительному риску подхватить смертельное заболевание, причем с неблагоприятным прогнозом.
Читайте также:


