Заразен ли стафилококковый фолликулит
Патогенные микроорганизмы окружают нас везде, но при сильном иммунитете организм быстро с ними справляется. При ослабленной работе иммунной системы гноеродные бактерии на поверхности кожи быстро активизируются и приводят к развитию такого заболевания, как пиодермия стафилококковая. Избавиться от патологии можно, но только используя комплексный подход к терапии.
Особенности болезни
Чаще всего возбудителем заболевания является стафилококк. Эти бактерии довольно устойчивы, поэтому их можно встретить в воздухе, на предметах быта, коже человека. При ослаблении иммунитета патогенный микроорганизм быстро приводит к развитию заболевания.
Можно выделить несколько провоцирующих факторов стафилококковой пиодермии:
- Регулярное несоблюдение личной гигиены.
- Постоянные травмы, ссадины и порезы.
- Нарушенный метаболизм.
- Заболевания внутренних систем органов.
Почти 30 % людей являются носителем золотистого стафилококка. Подцепить возбудителя можно где угодно, возможно даже самозаражение, когда бактерия со здорового участка кожи попадает в ранку.
Часто встречается стафилококковая пиодермия у детей и протекает она гораздо тяжелее, учитывая, что у малышей иммунитет еще не полностью сформирован.
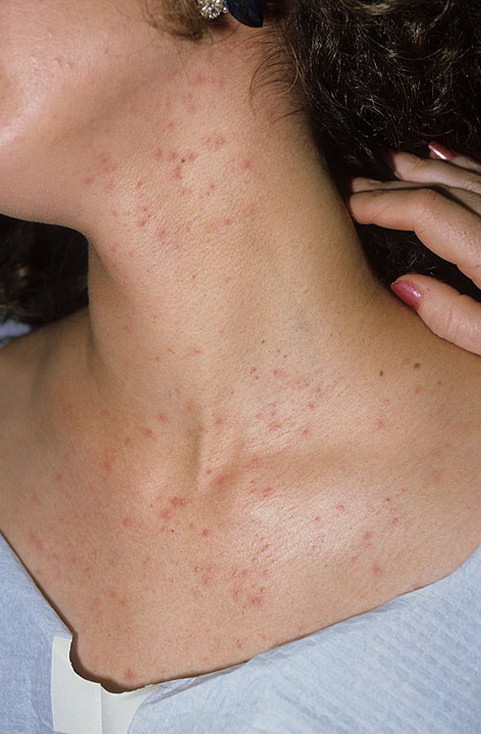
Независимо от формы заболевание считается заразным, поэтому требует срочного лечения.
Причины развития патологии
Стрептококковая инфекция попадает в организм через ранки и ссадины на коже, вызывая развитие воспалительного процесса. Патогенные микроорганизмы проникают в сальные и потовые железы, поражают волосяные фолликулы.
Активность размножения возбудителя и глубина проникновения инфекции зависят от силы иммунной системы.
Спровоцировать развитие стафилококковой пиодермии могут:
- Стоматологические проблемы.
- Лимфадениты.
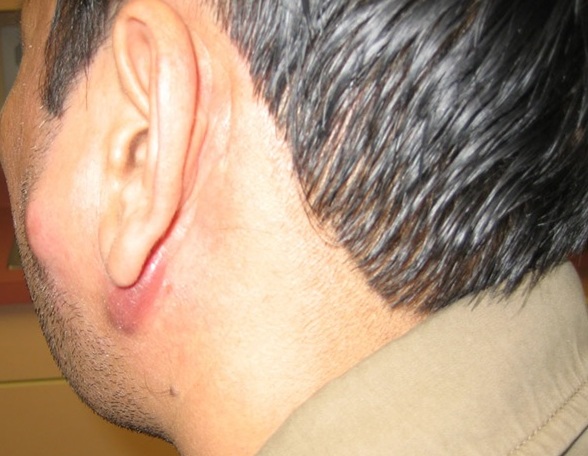
- Гнойные поражения внутренних органов.
Если иммунитет ослаблен, то микроорганизмы размножаются бурно и быстро распространяются по организму. В ходе своей жизнедеятельности вырабатывают токсические вещества, которые и провоцируют развитие характерных симптомов интоксикации.
Важно начать терапию при появлении первых симптомов, чтобы снизить вероятность развития осложнений.
Разновидности патологии
Существует несколько типов стафилококковой пиодермии. Разновидности заболевания врачи выделяют следующие:
- Остиофолликулит. Локализуется патология в районе лица, может затрагивать волосистую часть головы. Поверхностная пиодермия часто проходит за короткий промежуток времени, не оставляя следов на коже. Если воспалительный процесс осложняется, то могут развиваться другие формы патологии.
- Стафилококковый фолликулит. При таком типе болезни воспаляется корень волоса. Из симптомов можно отметить покраснение вокруг фолликула, распространение инфекции на соседние ткани. При осложнении развивается абсцесс, который требует вскрытия. Пустула образуется размером с горошину с волоском в центре. Через несколько дней воспаление утихает, ранка подсыхает, а образовавшаяся корочка вскоре отваливается.
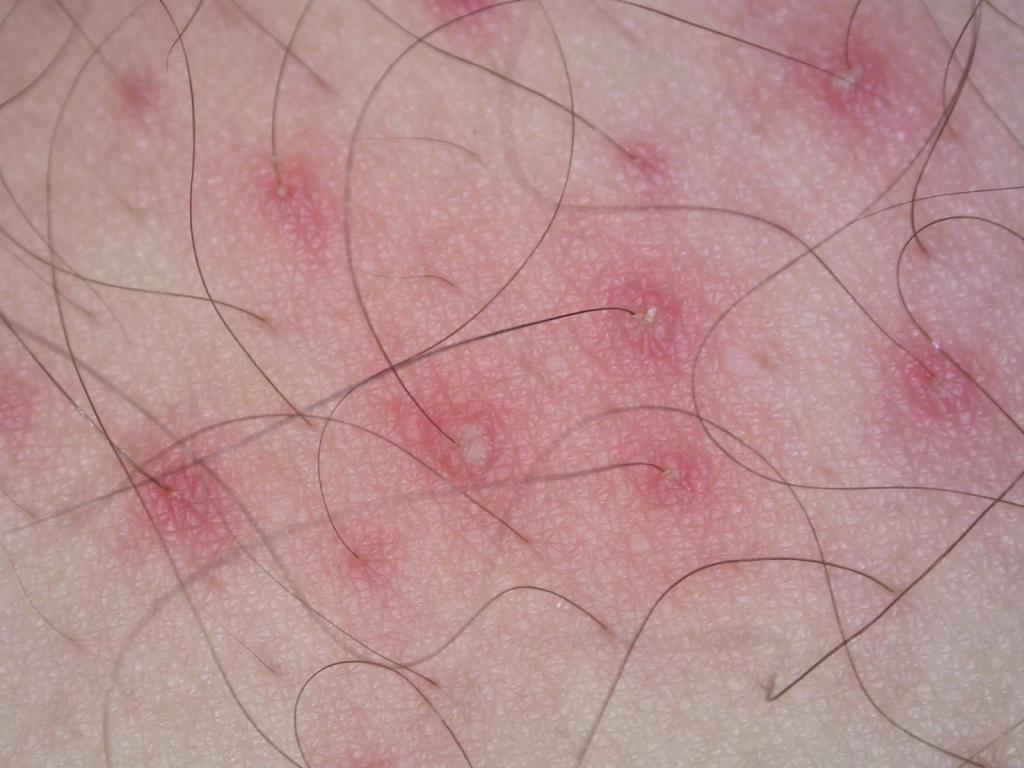
- Сикоз – это еще одна поверхностная форма патологии. Развивается часто на фоне остиофолликулита. Появляются множественные очаги воспаления чаще на лице, но могут затрагивать и подмышечные впадины.
- Фолликулит абсцедирующий. Хроническая форма гнойно-воспалительного процесса. Чаще всего диагностируется у представителей сильного пола. Патология сопровождается появлением угрей, воспалением волосистой части головы. Если вскрываются пустулы с гнойным содержимым, то образуются свищи. Лечение стафилококковой пиодермии сложное и длительное.
По мнению специалистов, наиболее сложными формами патологии считаются гидраденит и фурункулез. Эти разновидности пиодермии сопровождаются выделением большого количества гноя. В патологический процесс вовлекаются соседние ткани.
Если имеет место гидраденит, то появляется повышенное потоотделение. Чаще всего такая форма диагностируется у представительниц женского пола. Фурункулез может развиться после сильного переохлаждения на фоне ослабленной иммунной системы.
Проявления заболевания
Независимо от формы стафилококковая пиодермия проявляет похожие симптомы, которые можно наблюдать сразу после проникновения в организм возбудителя заболевания. Среди основных проявлений отмечаются следующие:
- Покраснение и болевые ощущения.
- Зуд и жжение кожи.
- В районе образования пустул чувствуется покалывание.
- Через несколько дней после заражения появляются множественные высыпания.
- Образуются гнойные пузырьки с красными краями.
- После разрыва пустул ранки заживают и исчезают.
Если патология затрагивает более глубокие слои кожи, то могут появляться рубцы после заживления.
К отличительным симптомам стафилококковой пиодермии можно отнести:
- Зуд кожных покровов.
- Множественные высыпания.
- Склонность к рецидивам.
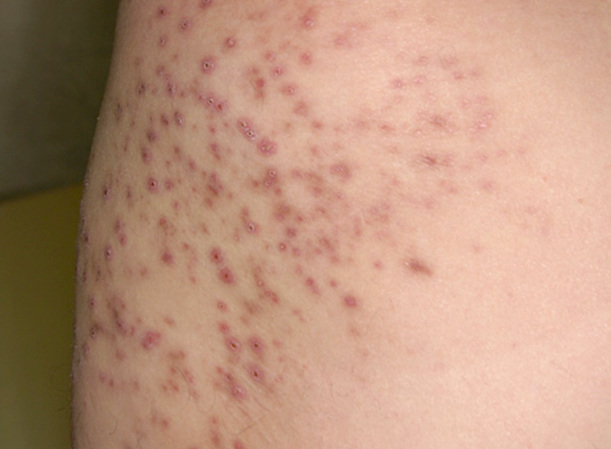
Если заболевание переходит в хроническую форму, то болезненные ощущения становятся не такими выраженными. Кожные покровы становятся бугристыми, увеличивается выделение кожного сала и пота, что провоцирует появление новых образований.
Хроническая пиодермия характеризуется одновременным наличием заживающих ранок и образований с гнойным содержимым.
Стафилококковая пиодермия у взрослых женщин часто диагностируется на фоне гормональных нарушений. Патология может сопровождаться гинекологическими проблемами.
Постановка диагноза
Только тщательная диагностика стафилококковой пиодермии позволит выявить характер возбудителя и назначить адекватную терапию. Она включает следующие анализы и исследования:
- Общий анализ крови и мочи.
- Определение чувствительности возбудителя к антибактериальным препаратам. Для этого берут для исследования гнойное содержимое пустул.
- Обследование на сифилис.
- Если есть необходимость, потребуется консультация эндокринолога и невролога.
- Гормональные исследования на выявление сахарного диабета.
Для уточнения диагноза важно провести дифференциальную диагностику, чтобы отличить фурункулез от гидраденита и карбункула. Фолликулит можно перепутать с плоским лишаем или угревой сыпью.
Хроническую пиодермию необходимо дифференцировать от бромодермы, а сикоз - от трихофитии, но эта патология проявляется с более выраженными симптомами.
Патология у детей
Гнойно-воспалительные поражения кожи часто имеют место у младенцев первых месяцев жизни, что связано с низкой активностью местного иммунитета. Верхний слой кожи у малышей имеет щелочную среду, что является благоприятным для развития патогенной микрофлоры.
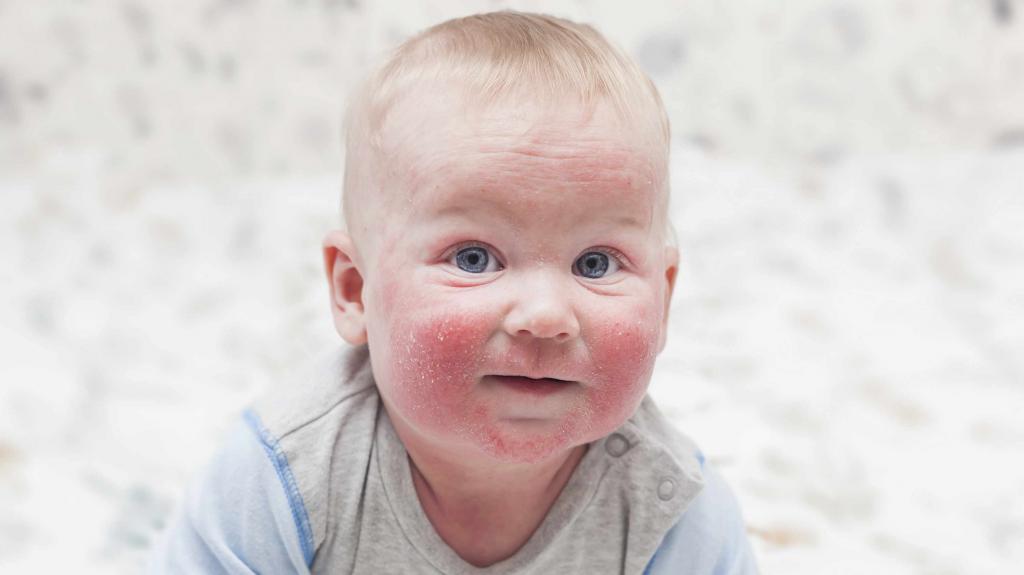
Кожные покровы ребенка еще не приспособились к перепадам температуры, функционирование потовых желез не налажено. Все эти факторы провоцируют развитие патологии, но можно выделить еще несколько причин:
- Нехватка витаминов в рационе мамы, если грудничок на естественном вскармливании или в смесях.
- Заболевания пищеварительного тракта.
- Опрелости на коже.
- Ссадины, ранки на теле малыша.
- Плохое соблюдение гигиены.
- Аллергия.
- Нарушение метаболизма.
- Заболевания нервной системы.
- Интоксикация организма.
- Сахарный диабет.
Многие родители не обращают внимания на симптомы стафилококковой пиодермии. Они отправляют малыша в ясли или сад, не задумываясь, что эта инфекция очень заразна.
Классическое лечение
Стафилококковая пиодермия обязательно лечится с использованием антибактериальных лекарств. Чаще всего их приходится наносить на кожные участки наружно, но при осложненном течении болезни врач назначает прием антибиотиков внутрь.
Если болезнь протекает в острой форме, то препараты принимают на протяжении недели. При переходе патологии в хроническую форму антибактериальная терапия длится не менее 15 дней. Специалисты предпочитают использовать в лечении препараты широкого спектра действия.
Среди наиболее популярных и эффективных лекарств можно назвать следующие:
Лечение стафилококковой пиодермии препаратами должно проводиться только под контролем врача.
Наружное лечение заболевания
Наравне с внутренним приемом антибиотиков каждому пациенту назначается наружное использование лекарственных средств. Эффективными являются:
Длительность терапии определяется лечащим врачом. Если после нанесения наружного средства симптоматика не уменьшается, а появляются признаки аллергической реакции, то необходимо сообщить доктору и подобрать другое лекарство.
Терапия для иммунитета и комбинированное лечение
Для повышения эффективности терапии врачи предпочитают чаще всего назначать пациентам комбинированные лекарства, которые одновременно снимают воспалительный процесс и уничтожают бактерии. С хорошей стороны зарекомендовали себя следующие препараты:
Для ускорения выздоровления показана иммуностимулирующая терапия. Для этого врач вводит пациенту специальную вакцину, которая стимулирует образование иммунных клеток для борьбы с инфекцией.
Иммуностимулирующая терапия показана в случаях, когда заболевание часто рецидивирует. Из препаратов, обладающих таким действием, назначают:
Классическое лечение можно усилить назначением гелий-неонового облучения. Процедуру назначают ежедневно на протяжении двух недель.
Хирургическое лечение
Если патологический процесс протекает с осложнением и налицо симптомы некроза ткани, то без хирургического вмешательства не обойтись. Суть операции заключается в следующем:
- Хирург вскрывает гнойник.
- Вычищает содержимое.
- Осуществляет обработку антисептическими средствами.
- Устанавливает дренаж.
Лечение пиодермии у детей
Если патология протекает без осложнений, то госпитализация малыша не требуется, терапию можно проводить амбулаторно. Правильно выбранная тактика лечения поможет быстро победить патологию. Терапия у детей включает следующие меры:
При осложнениях доктор назначает ребенку следующие препараты:
Для эффективного лечения важно ребенку правильно обрабатывать пораженные участки кожи. Первые процедуры лучше доверить специалисту и провести в поликлинике у дерматолога. Последующие можно проводить в домашних условиях по следующему алгоритму:
- Тщательно помыть руки.
- Надеть одноразовые перчатки.
- Обработать последовательно отдельно каждый пораженный участок, используя ватный тампон.
- Здоровую кожу обработать антисептическим средством.
- После подсыхания эпидермиса нанести прописанную врачом мазь.
- Надеть на ребенка тщательно проглаженную с двух сторон одежду.
По такому алгоритму обрабатывается кожа у детей разного возраста.
Народная медицина против пиодермии
Если заболевание протекает без осложнений, то можно воспользоваться рецептами народных лекарей. Они помогут устранить зуд кожи, приостановить размножение патогенной микрофлоры. Доказали свою эффективность в терапии следующие рецепты:
- Взять 20 г листьев чистотела и залить 100 мл растительного масла. Настоять несколько дней и использовать для обработки пораженных участков три раза в сутки на протяжении 3 недель.

- 2 ложки семян укропа залить кипящей водой в количестве 0,5 литров. После настаивания обрабатывать кожу до 5 раз в день.
- Из сырого картофеля отжать сок, пропитать им салфетку и прикладывать к воспаленной коже на 2 часа.
- Хорошо помогает укрепить организм, повысить его невосприимчивость к инфекциям отвар из корней и листьев одуванчика. Для его приготовления необходимо 2 ложки сырья залить стаканом воды и кипятить на слабом огне 10 минут, потом оставить на несколько часов для настаивания. Пить средство рекомендуется до еды по 100 мл.
Осложнения заболевания
Пускать на самотек или заниматься самолечением пиодермии опасно, так как патология может привести к серьезным последствиям. Среди осложнений могут быть следующие:
- Сепсис.
- Аллергическая реакция с отеком Квинке.
- Гангрена.
- Поражение инфекцией костной системы и внутренних систем органов.
- Лимфангит.
- Воспаление сетчатки глаза.
- Тромбоз сосудов в головном мозге.
- Воспаление мозговых оболочек.
- Медиастинит гнойной формы.
Профилактика заболевания
Любое инфекционное заболевание кожи проще предупредить, чем лечить. Особенно если имеется склонность к пиодермии. К мерам профилактики можно отнести следующие:
- Строго следить за правилами личной гигиены.
- Одежда должна быть из натуральных тканей и не тесная, чтобы не раздражать кожные покровы.
- Любые ссадины, порезы надо тщательно дезинфицировать.
- Использовать средства с антибактериальным эффектом для ухода за кожей.
- Следить за уровнем потоотделения.
- Регулярно стирать верхние вещи, а нижнее белье менять ежедневно.
- Укреплять иммунитет.
- Проводить закаливающие процедуры.
- Устранять своевременно любые очаги воспаления.
- Заниматься лечением патология в хронической форме: тонзиллит, пиелонефрит, холецистит. К мерам профилактики можно отнести следующие: Строго следить за правилами личной гигиены.
- Если кожа склонна к воспалительным реакциям, то любые ссадины, мелкие ожоги надо обрабатывать спиртом, а потом промывать перекисью водорода. После обработки наложить стерильную повязку.
Стафилококковая пиодермия не только портит внешний вид, но и опасна своими серьезными осложнениями. К лечению необходимо приступать сразу же, как болезнь будет обнаружена.
Фолликулиты – это поражения волосяного фолликула, которые могут возникать по самым разным причинам. Возбудителями патологии могут стать грибки, вирусы, бактерии, паразиты. Сам фолликулит не является заразным, но он может возникать по причинам заразных инфекций и заболеваний. При фолликулитах следует обращаться к дерматологам. Проводится ряд обследований – микроскопия, бакпосев, анализ на вирусы, ПЦР, дерматоскопия. В результате ставится диагноз и назначается лечение, которое зависит от причины, вызвавшей патологию.
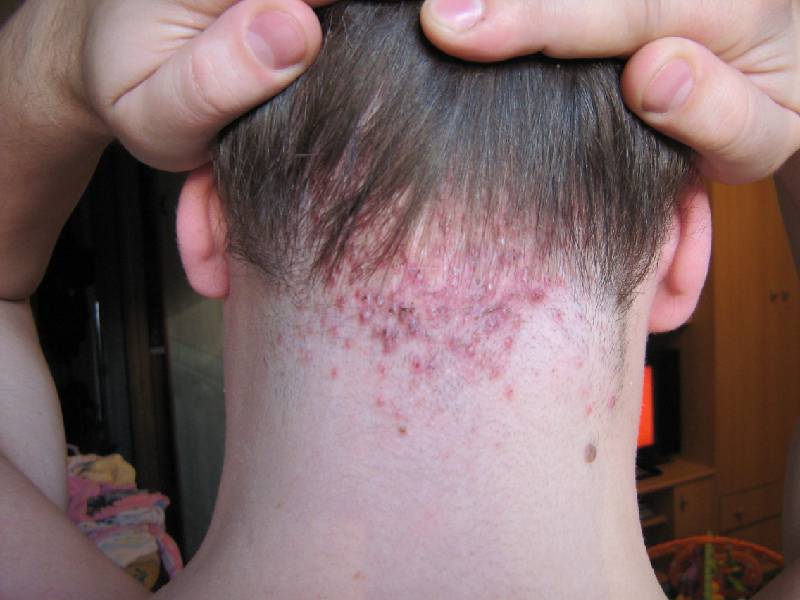
Фолликулит: легкие поражения кожи или серьезные проблемы?
Фолликулитом называют инфекционный процесс, который протекает в среднем и глубоком отделах волосяного фолликула, что в результате приводит к накоплению гноя. Болезнь может развиваться по причине грибков, вирусов, бактерий и паразитов. Развиваются пустулы, далее формируются язвы, при заживании ткани рубцуются. Для диагностики применяют такие методики, как дерматоскопия, микроскопическое исследование. При лечении фолликулитов применяются различные препараты, в частности – антибиотики.
Фолликулит – это гнойное поражение фолликула волоса, оно чаще встречается у жителей южных стран с жарким климатом. Нередко такие патологии встречаются у лиц, ведущих антисоциальный образ жизни, пренебрегающих гигиеной.

Фолликулит Гофмана
Отдельно следует выделить фолликулит Гофмана, который является следствием акне. Он развивается на любой части тела, где растут волосы. Основная причина патологии – бактериальное инфицирование, себорея, аномальная иммунная реакция. Развитие происходит медленно, но иногда случаются внезапные обострения, после которых формируются рубцы.
В основном патология поражает мужчин в возрасте 17-40 лет. Течение заболевания хроническое, однако правильное подобранное лечение способно избавить от симптомов навсегда.
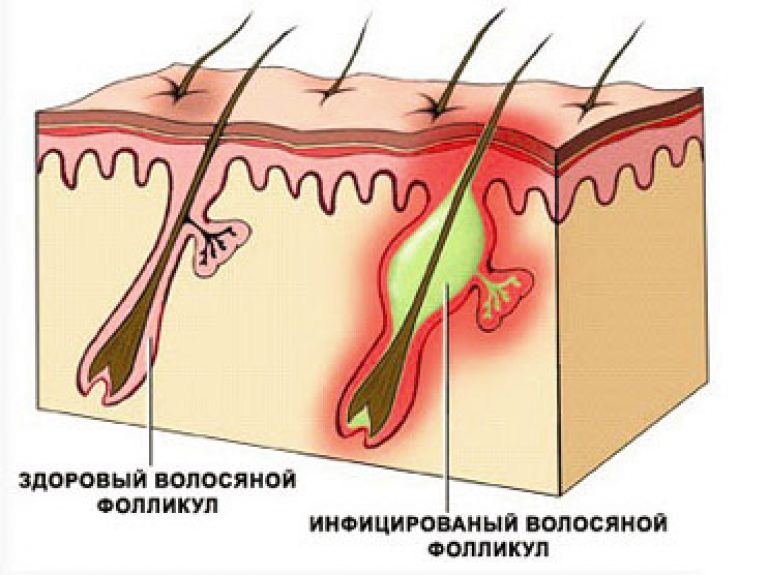
Причины появления фолликулита
Фолликулиты развиваются по следующим причинам:
- вирусы. Как правило, фолликулит провоцирует герпес;
- бактерии. Возбудителем может стать золотистый стафиллокок. Также фолликулит может запустить гонорея, гонококк;
- грибок. В группе риска – пациенты, которые не могут двигаться, лица, которые страдают лихорадкой и иммунодефицитом;
- паразиты. Например, клещ демодекс.
Также фолликулит может развиться в результате СПИДа, мацерации кожи, сахарных диабетов.
Интересно, что заболевание не развивается у каждого, кто окажется в группе риска. Этому способствуют определенные факторы:
- использование синтетической одежды, которая жмет и не является комфортной;
- повышенное потоотделение;
- аллергии;
- частые травмы кожи;
- прием ряда лекарственных препаратов;
- длительное использование лейкопластырей, различных повязок;
- нарушения правил гигиены.
Картина фолликулита часто свидетельствует о виде фолликулита, о его возбудителе.
- Лицо обычно подвержено атакам грамотрицательных бактерий, стафилококков.
- В подмышках развивается псевдомонадный и стафилококковый фолликулит.
- На ягодицах развивается стафилококковый фолликулит.
- На шее развиваются стафилококковый и псевдофолликулит.
- На голове – грибковый и стафилококковый фолликулит.
- На подбородке – сикоз, герпетический псевдофолликулит.
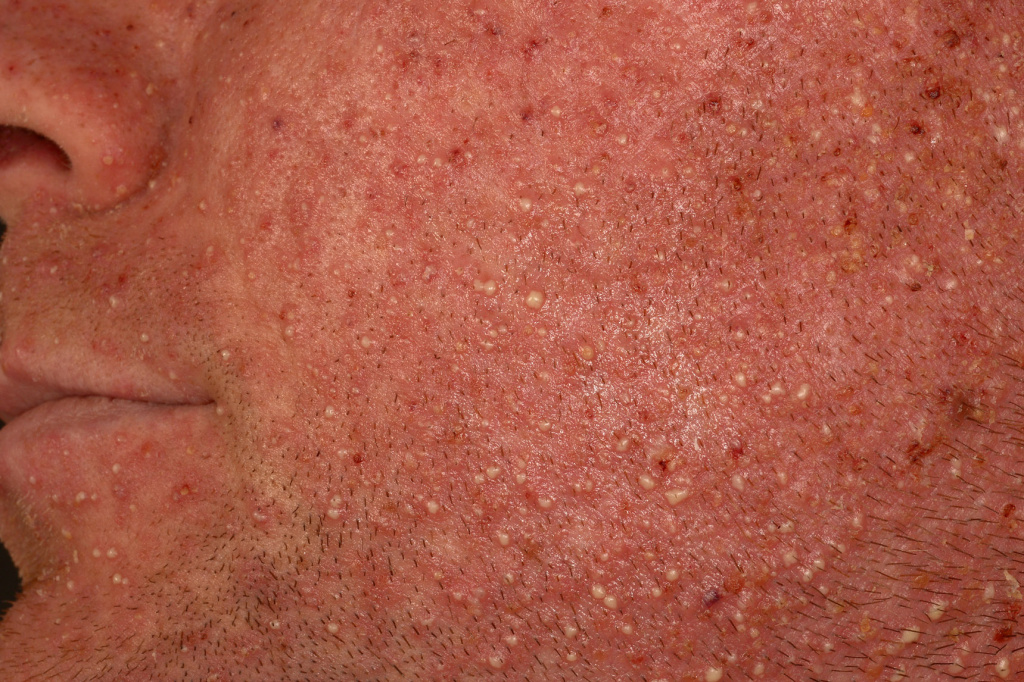
В сыпи обычно присутствуют папулы и пустулы. Далее формируются эрозии, корочки, происходит пигментация.
Виды фолликулита
Обычно патология проявляется системно, она затрагивает голову, лицо, подмышки, ноги, пах. Сыпь сопровождается болью, неприятными ощущениями, зудом. Далее, если не лечить это состояние, возникают фурункулы, карбункулы, гидрадениты, флегмоны и абсцессы.
Давайте рассмотрим основные разновидности фолликулита.
- Гонорейный вид. Это одно из последствий проигнорированной одноименной инфекции. Обычно локализируется на коже промежности у женщин и на крайней плоти у мужчин.
- Сифилитический вид. Это один из признаков вторичной инфекции, при этом также сопровождается нерубцовым облысением.
- Псевдомонадный вид. Обычно возникает по причине приема горячих ванн с мало хлорированной водой.
- Стафилококковый вид. Чаще всего возникает у мужчин в районе щетины.
- Вид импетиго Бокхарта. Возникает в случае мацерации кожных покровов. Часто развивается после наложения теплых компрессов.
- Демидекоз. Данный вид проявляется образованием пустул, покраснениями кожных покровов.
- Дерматофитный вид. Обычно начинается с воспалительного процесса в роговом слое эпидермиса. После заживления остаются рубцы.
- Кандидозный вид. Развивается после окклюзионных повязок.
- Герпетический вид. В волосяных фолликулах образуются везикулы.
Также фолликулит разделяют на несколько типов в зависимости от глубины поражения фолликула и течения заболевания.
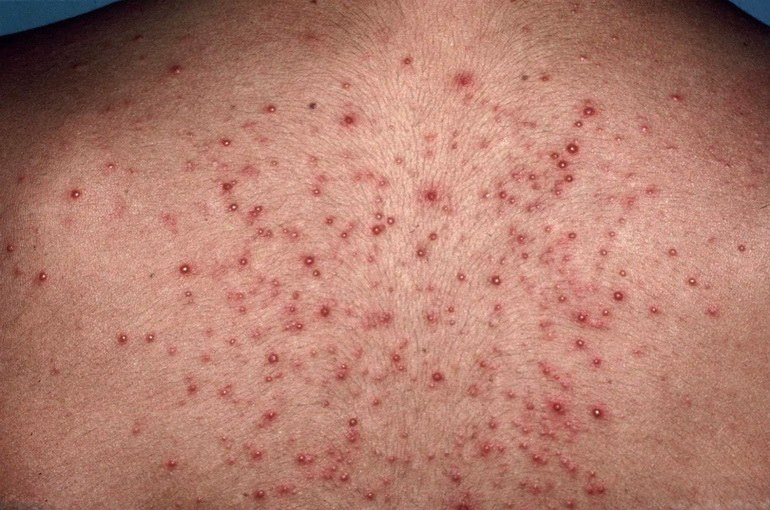
Данный вид еще носит название стафилококкового импетиго или остиофолликулита. Нередко он провоцируется псевдомонадой. Внешне это пузырь небольших размеров, который имеет красное кольцо, по центру растет волос. Он может иметь одиночную форму, может поражать целый участок кожи.
Заболевание развивается с небольшого покраснения и повышенной чувствительности кожи возле волоса. Далее образуется припухлость, гиперемия, по центру скапливается гной. Через несколько дней гной пропадает, ранка высыхает, симптоматика проходит. Такие очаги могут быть множественными, но при этом они не будут сливаться между собой.
Данный тип фолликулита может возникать после горячих ванн, при плохой дезинфекции воды. Место локализации – шея, голени, бедра, предплечья, лицо.
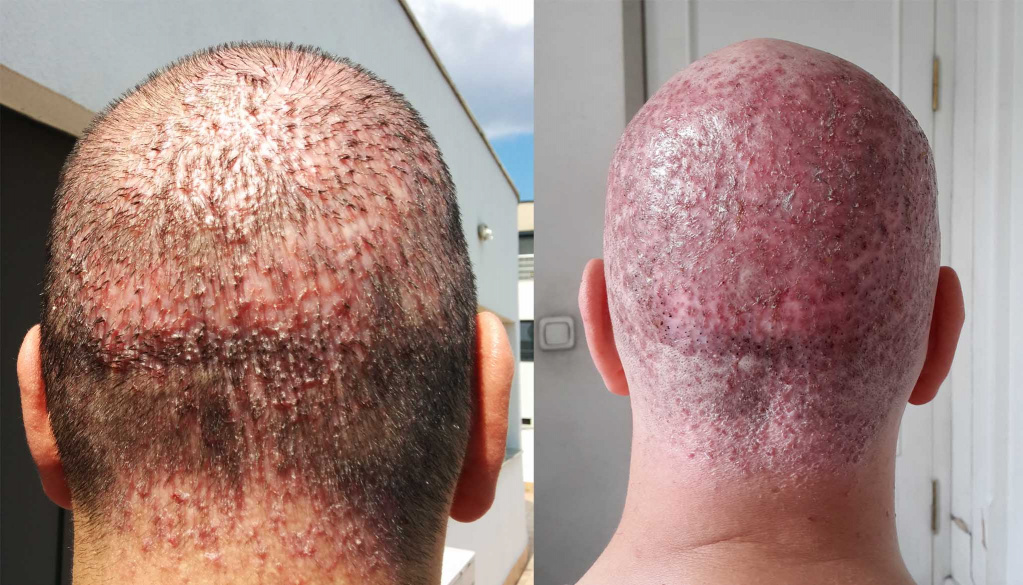
Обычно поражение возникает вследствие проникания микроорганизмов внутрь луковицы. Возле волоска сначала возникают узлы, которые затем перерастают в гнойники. Через несколько дней все проходит, но при этом возникает рубец. Если есть осложнения, то инфекционный процесс может распространиться вглубь, и при этом вызовет некроз тканей. Обычно такой тип фолликулитов возникает на спине, на шее сзади.
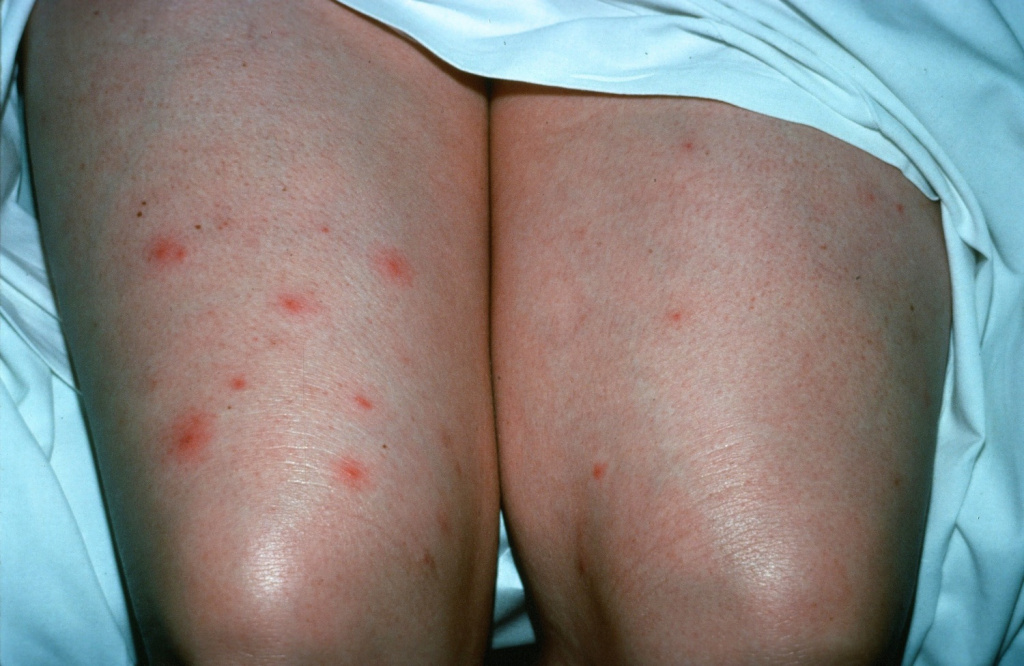
Обычно в данном случае воспаление одного фолликула проходит, но тут же начинается процесс в другом. Внешне таких гнойников много – одни уже проходят, другие только появляются. При хроническом фолликулите отмечается большое количество гноя и рубцов. Обычно заболевание возникает на тех участках кожи, которым свойственны мелкие механические повреждения. В частности, если человек работает на производстве и носит грубую форму. Фолликулиты в таком случае возникают на предплечьях, на ягодицах, ногах. Часто встречаются фолликулиты данного типа у пожилых людей, которые страдают атеросклерозом. Чаще всего у них поражается волосяной покров головы.
Мужчин чаще поражает сикоз, гнойники локализируются на бороде, подбородке, в области усов. У женщин чаще фолликулиты возникают на голени и в области лобка. Причина – частое бритье. Дополнительные факторы риска – сниженный иммунитет, некоторые гинекологические патологии, хронические инфекционные поражения.

В данном случае речь идет об эпилирующем фолликулите. Он проявляется обычно у мужчин, поражает голову. Чаще пациентами становятся люди с иммунодефицитом. Сначала формируется пустула, далее начинается некроз. Вместо гнойника образуется корочка, потом рубец. Волосы на этом месте расти перестают.
Заразен ли фолликулит?
Вопрос достаточно актуальный, но ответ простой – нет. Фолликулит в принципе не может передаваться, ни капельно-воздушным, ни каким-то другим путем. Однако ряд заболеваний, которые способны вызвать фолликулит, могут передаваться – это гонорея, грибок, различные вирусы и тот же СПИД.
Диагностика фолликулита
В первую очередь специалисты изучают состояние самого фолликула. Также важно определить, что привело к патологии, не могут ли это быть венерические заболевания. В частности, проводится:
- внешний осмотр пораженных мест,
- дерматоскопия,
- микроскопическое исследование,
- бактериологический посев,
- исследование на грибок,
- анализ на вирусную нагрузку,
- ПЦР,
- RPR.
Фолликулит: лечение (препараты, методики, хирургия, дерматология)
В основном специалисты стараются задействовать методики и препараты, которые будут направлены непосредственно на самого возбудителя. Это называется этиотропным лечением.
В частности, в первую очередь проводится обработка пораженных участков кожи йоддицерином, бактробаном, левомицетином, спиртом, мирамистином, тримистином. Нередко назначаются антибиотики, иммунотерапия.
Также важно знать причину, которая привела к фолликулиту. Если это грибок, то будут применяться противогрибковые средства, если вирусы, то лечение, соответственно, будет заключаться в применении других препаратов.
Если фолликулит был вызван грамотрицательными бактериями, то будет назначено лечение антибиотиками. При вирусах назначается ацикловир и другие препараты. Если причиной стал сифилис, то назначаются соответствующая терапия.
Иногда возникают псевдофолликулиты, развивающиеся из-за вросших волос. В таких ситуациях необходимо отрастить волосы, которые ранее сбривались, и провести обработку волосяного фолликула.
Если фолликулит развился на фоне недостаточности защитных функций иммунитета, то требуется более серьезное лечение. Назначаются антигистаминные препараты, кортикостероидные мази, другие препараты.
Фолликулит: профилактика
Чтобы предотвратить патологию желательно придерживаться следующих рекомендаций:
- проводить закаливание;
- соблюдать правильное питание;
- не злоупотреблять алкоголем;
- аккуратно бриться;
- пользоваться только своими вещами, в особенности – в общественных местах;
- не контактировать с зараженными людьми напрямую (если вы знаете о факте заболевания). Помните, причина может скрываться в неаккуратности при бритье, а может скрываться и в сифилисе, гонорее или вовсе в СПИДе.
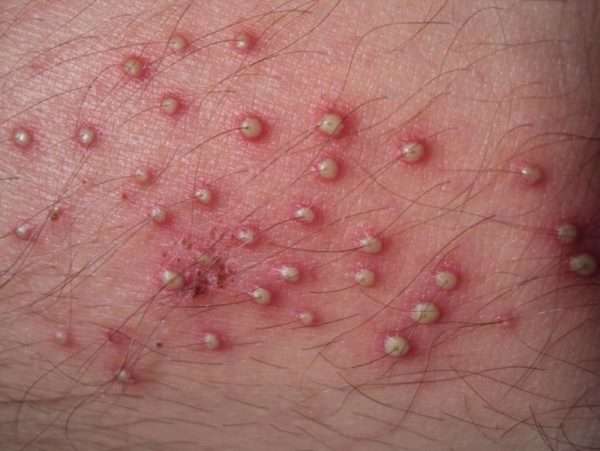
Среди кожных заболеваний гнойно-воспалительного характера, которые затрагивают основание волосяных луковиц, известен остиофолликулит, или стафилококковое импетиго. Он может возникать в любом возрасте, но чаще и тяжелее эта инфекция протекает у детей. При легкой форме достаточно двух недель для его лечения, но тяжелые проявления вызывают серьезные последствия.
Причины появления
Воспалительный процесс связан с наличием золотистого или белого стафилококка на поверхности кожи. Патогенная микрофлора может не проявляться до тех пор, пока человек абсолютно здоров. При наличии ряда проблем или патологий бактерии начинают активно развиваться. Это происходит в случае:
- снижения защитного иммунного барьера,
- проявлений ОРВИ,
- наличии хронических и системных патологий (гепатит, менингит, туберкулез),
- нарушений в обменных процессах организма,
- сбоев в работе ЦНС,
- высокой кислотности покровов кожи,
- регулярных переохлаждений или перегревов.

Активная выработка сального секрета волосяными фолликулами, повышенное потоотделение, нарушение гигиенических правил ухода за кожей головы также может спровоцировать развитие остиофолликулита.
На заметку: При травмах на коже головы, при бритье или возникновении раздражений из-за воздействия химических препаратов (использование масок, лаков, гелей, процедур в косметических салонах, наложение лечебных компрессов) бактерии активно размножаются, и начинается воспалительный процесс.
Симптомы и признаки остиофолликулита
В области волосяных фолликулов образуются пустулы – небольшие полости, заполненные гноем желтого или зеленого цвета. Они не увеличиваются в размерах и не сливаются между собой, но обильно распространяются на участках тела, где есть волосяной покров. По форме они бывают:
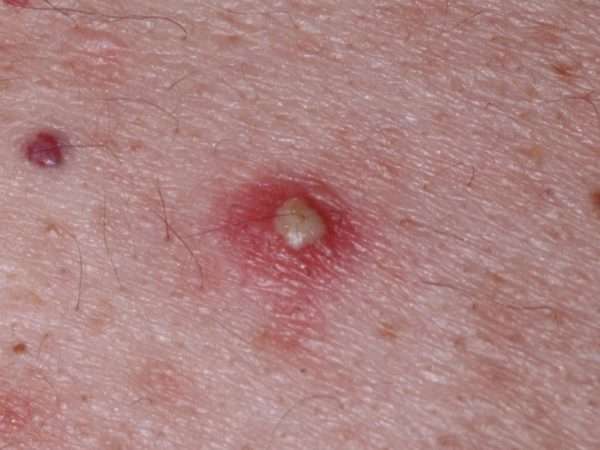
В центре гнойного образования всегда расположен волосок. Основное место размещения пустул – это волосистая часть головы.
Первые признаки остиофолликулита – это краснота и болезненные ощущения в области сальных желез, которые усиливаются при надавливании. Если заболевание протекает в легкой форме, то пустулы быстро подсыхают и отваливаются, оставляя на коже бледные розовые пятна.
При осложненной патологии воспаление переходит в глубокие слои эпидермиса, и после исчезновения пустул остаются рубцы или ямки, которые долго заживают. При таком развитии болезни вероятен риск возникновения вторичной инфекции.
Воспалительный процесс, имеющий стафилококковую природу, протекает в несколько стадий. В зависимости от возбудителя патологии она может немного отличаться симптоматикой, но есть и общие признаки:
- образование пастул у основания волосяных фолликул,
- болезненные ощущения в области воспаления,
- незначительный зуд или жжение,
- выпадение волос на пораженных участках.
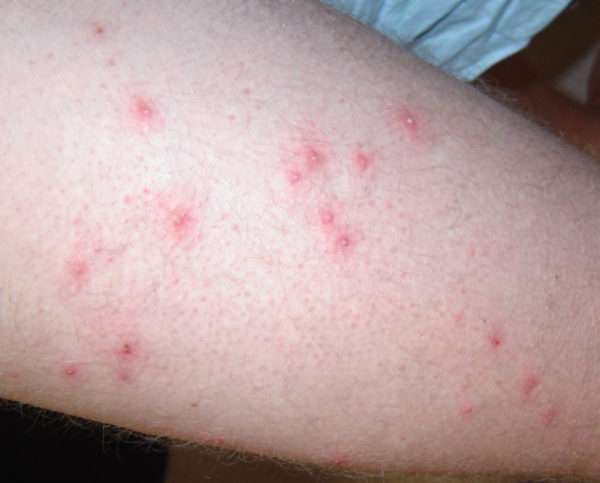
Гнойничковые наросты полностью формируются в течение 3-5 дней. За 2 дня они подсыхают и покрываются корочкой. Розовые пятна, возникшие на их месте, проходят за неделю. В целом болезнь полностью проходит за 10-14 дней.
Классификация или клинические формы остиофолликулита
Инфекционный процесс при остиофолликулите вызывается разными возбудителями. Чаще всего это стафилококковая инфекция, вызванная разными штаммами бактерий, поэтому различают следующие формы заболевания:
- Фолликулит стафилококковый – классический вариант болезни со всеми ее проявлениями. Патология хорошо просматривается после сбривания волос на голове и лице. Чаще диагностируется у мужчин.
- Декальвирующий остиофолликулит – имеет хроническое течение и развивается на височной и теменной области. Возникают атрофические изменения кожных покровов и устойчивое облысение.
- Подрывающий фолликулит Гофмана – развивается редко, поэтому его этиология плохо изучена. Протекает длительно и разрушает ростовую зону волосяного стержня, что приводит к полному и необратимому облысению.
- Кандидозная форма – проявляется под воздействием грибков рода Candida и характеризуется крупными пустулезными высыпаниями в зоне волосяного фолликула. Чаще наблюдается у людей с ограниченной подвижностью.
- Герпетическая форма – возникает под влиянием вируса герпеса и заметна в виде мелкопузырчатой сыпи в волосяной луковице, которая превращается в струпья. Обычно развивается у мужчин на подбородке и в носогубной области.
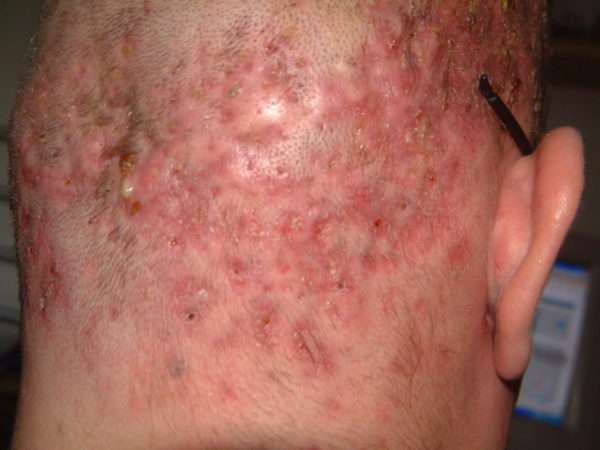
Заболевание иногда проявляется как вторичная инфекция при развитии сифилиса (папулезная сыпь) или при внедрении под кожу паразитов-клещей Demodex folliculorum. На пораженных участках формируются папулы и пустулы гнойного характера.
Важно! Обычно остиофолликулит протекает легко и не имеет серьезных последствий. Но в запущенных случаях, при отсутствии лечения и пренебрежительного отношения к личной гигиене, возникают осложнения в виде серьезных кожных патологий.
Дифференциальная диагностика
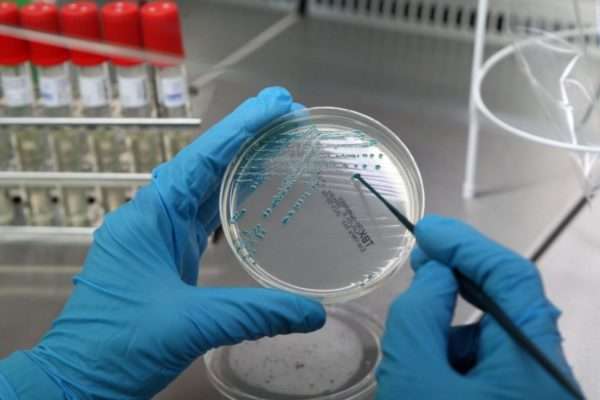
Характер высыпаний хорошо виден по данным дерматоскопии (рассмотрение под увеличением). Наличие гнойника у основания фолликула, покраснение участка кожи вокруг него говорят о возникновении инфекции на эпидермисе.
Чтобы уточнить диагноз, необходимо выяснить:
- уровень кислотности кожи,
- стерильность крови,
- характер инфицирования (проводят бакпосев).
Дифференциальная диагностика подразумевает сравнение с похожими патологиями: потницей, глубоким фолликулитом, псевдотуберкулезом, стрептококковым импетиго.
Медикаментозная терапия
Если заболевание слабо выражено, то оно проходит самостоятельно и не требует медикаментозной терапии. При острой форме практикуется антибактериальное лечение. Чаще всего оно носит местный характер: использование тетрациклиновой, синтомициновой, гелиомициновой мазей. При сильных гнойных воспалениях хорошо помогает ихтиоловая мазь.
Пустулы обрабатываются растворами:
- марганцево-кислого калия (марганцовки),
- метиленовой сини,
- бриллиантовой зелени (зеленки),
- салицилового спирта.

Раствор должен содержать активное вещество в концентрации не более 1-2%.
Важно! При многочисленных гнойных высыпаниях пустулы вскрывают и обрабатывают перекисью водорода. Образующие полости дренируют (выводят гной) и проводят обработку дезинфицирующими средствами, чтобы не возникло повторное заражение.
При рецидивах патологии (периодическое инфицирование) используют антибиотики широкого спектра действия. Сначала делают бакпосев и определяют не только возбудителя, но и его резистентность к антибиотикам. Препарат подбирают, учитывая чувствительность стафилококков к конкретному лекарственному средству.
Важна иммуностимулирующая терапия, поскольку размножение колоний бактерий происходит на фоне ослабленного иммунитета. Параллельно проводятся курсы УФО ультрафиолетовой очистки крови и лазеротерапии, способные усилить эффект консервативного лечения.
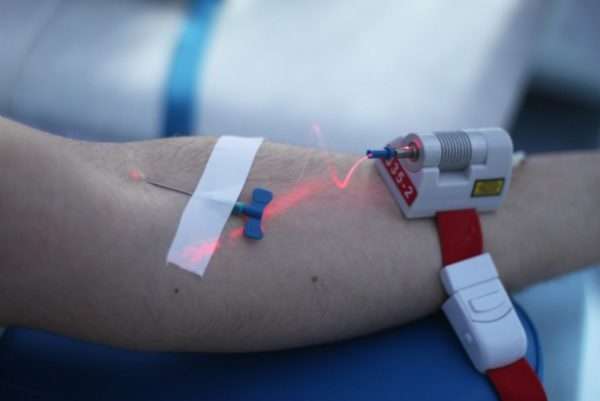
К сведению! В ходе лечения недопустимо принимать любые водные процедуры. На этот период отменяется сауна, бассейн или душ.
Лечение может иметь серьезные последствия при тяжелом развитии патологии. В группу риска входят – новорожденные, чья иммунная система несовершенна, а кожа очень нежная и легко поражается стафилококковой инфекцией.
У взрослых инфекция может проникнуть в глубокие ткани, что вызывает серьезные осложнения в виде абсцессов, карбункулов или фурункулов. Такие последствия ведут к росту температуры, общей интоксикации организма, локальным болезненным проявлениям. После заживления на коже чаще всего остаются рубцы.
Рецепты народной медицины
Отвары, обладающие противовоспалительным и антибактериальным действием, сокращают период лечения и помогают пережить его неприятные проявления.

Как вариант, можно приготовить:
- Отвар из шалфея, календулы и череды, которые смешивают в равных соотношениях. 1 ст. л. смеси высыпают в стакан с кипящей водой и настаивают 40 мин. Принимают внутрь, чтобы поднять иммунитет и уменьшить воспаление.
- Отвар ромашки, которым обрабатывают воспаленные, гнойные участки волосяного покрова. Отвар снимает раздражение и зуд, способствует быстрому заживлению воспаленных участков кожи.
- Отвар из зверобоя, шиповника и календулы. 2 ст. л. травяной смеси заливают ½ л. воды, кипятят и дают настояться. Используют в качестве примочек, накладывая на очаги воспаления.
- Сок чистотела, который точечно наносят на гнойники. Средство хорошо заживляет воспаленные участки и обладает антибактериальным эффектом.
К сведению! Если остиофолликулит имеет прогрессирующее течение, то нужна антибактериальная терапия, а средства народной медицины используют в качестве вспомогательных.
Способы профилактики
Проблемы, возникающие на кожных покровах, чаще всего связаны с отсутствием личной гигиены. На грязной коже хорошо развивается любая инфекция, в том числе и стафилококковая. Простые правила помогут избежать остиофолликулита и других пиодермий:
- Носите одежду из натуральных тканей, чтобы кожа могла дышать.
- Старайтесь не допускать перегревания или переохлаждения.
- Сразу обрабатывайте повреждения, возникающие на эпидермисе.
- Всегда поддерживайте иммунную систему.
- Используйте в пищу продукты, богатые витаминами.
Помимо этого, следует ежедневно принимать душ и менять одежду, особенно нижнее белье.
Читайте также:


