Атаксия фридрейха у ребенка кто сталкивался
Болезнь Фридрейха является наиболее частой и лучше всего изученной формой в группе атактических дегенераций, включающей, кроме семейной атаксии, наследственную мозжечковую атаксию Пьера — Мари, оливо-понто-церебеллярную дегенерацию, врожденные атрофии мозжечка. Заболевание, описанное Fridreich в 1861 и 1863 гг., имеет семейный характер, прогрессирующее течение и клинически выражается в постепенно нарастающей статической и локомоторной атаксии, снижении и отсутствии сухожильных рефлексов. Изменения скелета, наблюдающиеся при этой болезнп и типичные для нее, описаны несколько позже. Болезнь Фридрейха может встречаться спорадически, но в большинстве таких случаев у членов семьи удается обнаружить отдельные, так называемые малые признаки (изменения стопы, отсутствие коленных рефлексов, нистагм и др.). Атаксия Фридрейха наблюдается сравнительно редко, но в группе наследственно-семейных форм поражения нервной системы занимает одно из первых мест после прогрессивных мышечных дистрофий.
Семейная атаксия начинается между 4 и 20 годами, но наиболее часто в возрасте 6—10 лет. В единичных наблюдениях отмечено очень раннее начало — на 1—2-м году жизни. Мальчики и девочки заболевают примерно одинаково часто.
Микроскопически отмечается уменьшение размеров и истончение спинного мозга, нередко уменьшены продолговатый мозг, варолиев мост и мозжечок. Белое вещество спинного мозга поражается больше серого. Для семейной атаксии характерна первичная дегенерация задних и боковых столбов. Дегенеративные изменения проявляются исчезновением миелииовых оболочек и осевых цилиндров, отмечается значительное разрастание глии. В пучках Голля дегенерация выражена сильнее, чем в пучках Бурдаха. Перерождение задних столбов обычно распространяется до их ядер в продолговатом мозге. В боковых столбах спинного мозга перерождаются пирамидные и мозжечковые пути, особенно пучок Флексига. Поражение пирамидных путей начинается с поясничного отдела и редко распространяется выше двигательного перекреста в продолговатом мозге. Пирамидные пути в передних столбах спинного мозга (неперекрещенные), как правило, не перерождаются. Дегенерация мозжечковых путей Флексига и Говерса начинается в мозжечке. Часто можно обнаружить уменьшение мозжечка с сохранением нормальной структуры, различные дегенеративные изменения с атрофией коры, выпадением клеток Пуркинье, поражением белого вещества и мозжечковых ядер.
Мозговые оболочки и сосуды не страдают. Воспалительные изменения не выражены. Подход к пониманию патогенеза хронически прогрессирующих атаксий, как и некоторых других наследственно-семейных форм заболеваний нервной системы, надо искать в выяснении особенностей биохимического состава и метаболизма различных образований нервной системы.
Болезнь начинается в детском или пубертатном возрасте, имеет хроническое, медленно прогрессирующее течение. У большинства больных течение болезни безостановочное, по в редких случаях бывает более или менее длительное стационарное состояние. В период полового созревания, после различных инфекций, беременности, родов может наблюдаться ухудшение. Атаксия Фридрейха не представляет непосредственной угрозы для жизни, имеет длительное течение (30—40 лет). Обездвиженный, прикованный к постели больной умирает от присоединяющихся заболеваний.
В раннем периоде болезни диагностика трудна, особенно в спорадических случаях. Семейный характер заболевания, типичные изменения скелета весьма облегчают диагностику. У детей известные трудности представляет отличие от мозжечковой формы детского церебрального паралича. при атаксии Фридрейха двигательные функции ребенка до определенного возраста развиваются нормально, а в дальнейшем медленно и постепенно нарастают патологические явления. В отличие от этого при детском церебральном параличе максимум патологических явлений выражен в раннем возрасте, а в дальнейшем наступает постепенное улучшение. Дифференцирование с детскими формами рассеянного склероза может быть весьма сложным, но при последнем не наблюдается типичных для атаксии Фридрейха изменений позвоночника и стопы, хронически прогредиентное течение болезни прерывается различной длительности ремиссиями с обратным развитием, иногда полным восстановлением.
Фуникулярный миелоз при пернициозной анемии, при котором, так же как при атаксии Фридрейха, поражаются боковые и задние столбы спинного мозга, имеет клинически схожую симптоматику при фуникулярном миелозе отсутствуют типичные изменения скелета, а при болезни Фридрейха нет характерных для пернициозной анемии изменений крови, снижения кислотности желудочного сока и других признаков. Объемный процесс в мозжечке можно отличить от болезни Фридрейха по симптомам повышения внутричерепного давления, отсутствию изменений скелета и семейности заболевания, темпу течения.
Специфических методов лечения не имеется. Применяются массаж, лечебная физкультура с тренировкой точности и соразмерности движений. Ортопедическая помощь (консервативная и хирургическая) может на некоторый срок способствовать улучшению походки. У отдельных больных лечение витамином В12 вызывало временную остановку процесса, у других было безрезультатным. Можно рекомендовать лечение витаминами комплекса В ( B1 , В6 и В12), проводимое повторными курсами.

Болезнь Фридрейха – наследственное заболевание, которое проявляется у детей и молодых людей в возрасте до 20 лет. Заболевание впервые описано в 1860 году врачом из Германии Николаусом Фридрейхом.
Это самый часто встречающийся вид в группе атаксий. Её распространённость в мире составляет 2-7 случаев на 100 000 чел. По симптомам во многом сходна с атаксией Пьера Мари, и некоторыми специалистами объединяется в одно заболевание.
Болезнь семейная, встречается у братьев и сестер, близких родственников. Родители являются носит+елями повреждённого гена, но сами фактически здоровы. Носителем мутировавшего гена по некоторым данным является 1 человек из 120.
Случаи заболевания атоксией не отмечаются только у представителей негроидной расы. Код заболевания по МКБ-10 G11.1.
Общие сведения о заболевании
Заболевание характерно как для мужчин, так и для женщин. Вначале заболевания отмечаются неврологические нарушения – нарушение ходьбы и сложность удержать равновесие. Это специфические признаки, присущие именно этой болезни. Со временем атаксия прогрессирует. У пациента появляются проблемы с чёткостью речи, образовывается катаракта, снижается слух и развивается слабоумие.
Болезнь Фридрейха прогрессирует в течение многих лет и сопровождается постепенным поражением нервной системы, а также экстраневральными изменениями. Патология затрагивает органы зрения, сердце, опорно-двигательную систему. По этой причине лечением атаксии занимаются врачи разной специализации: неврологи, офтальмологи, кардиологи, эндокринологи, ортопеды.
Длительность заболевания в среднем составляет около 20 лет. При отсутствии сахарного диабета и сердечных патологий больные живут до 70-80 лет. Причиной смерти являются сердечная или лёгочная недостаточность, осложнения после перенесённого инфекционного заболевания. У женщин первые признаки болезни появляются позже, чем у мужчин. Как правило, они и живут дольше.
Лечение атаксии носит консервативный характер. Больному назначают необходимые лекарства, прописывают специальную диету и в обязательном порядке подбирают упражнения лечебной физкультуры. Хирургическое вмешательство проводят только при значительной костной деформации для повышения качества жизни пациента.
Причины развития атаксии Фридрейха
Атаксия Фридрейха имеет аутосомно-рецессивный тип наследования (ген ребёнок наследует от обоих родителей). Связана с мутацией гена 9 хромосомы, ответственного за кодировку белка фратаксина. Нарушается его функция – транспортировка железа из митохондрий.
Недостаточное количество или неполноценность фратаксина приводит к избытку железа внутри клеток и увеличению свободных радикалов. В результате этого повреждаются наиболее активные клетки организма: нейроны, клетки сердечной мышцы, поджелудочной железы, костной ткани и сетчатки. Разрушение этих клеток и вызывает симптомы, характерные для атаксии.

Симптомы
Клинические признаки семейной атаксии Фридрейха у разделяют на следующие три группы:
- Неврологические,
- Экстраневральные,
- Атипичные.
К неврологическим проявлениям относятся:
- проблемы с удержанием равновесия, неуверенная ходьба, падения без видимых причин,
- слабость и быстрая утомляемость ног,
- некорректные движения рук – тремор в вытянутом состоянии, изменение почерка, нарушение мелкой моторики,
- проблемы с речью: невнятное и замедленное произношение ()каша во рту,
- невозможность выполнить коленно-локтевую пробу,
- неустойчивость в позе Ромберга,
- изменение и утрата сухожильных рефлексов (коленного и ахиллового) ног, а затем и рук, постепенно наступает полная арефлексия,
- снижение мышечного тонуса, а далее – парезы и мышечная атрофия, приводящие к невозможности самообслуживания,
- нарушение глубокой чувствительности: невозможность определить направление движения рукой или ногой при закрытых глазах,
- проблемы с мочеиспусканием (задержка или недержание),
- нистагм (нарушение движения глаз), возможно развитие катаракты,
- снижение умственных способностей.

- нарушение частоты сердечных сокращений (ЧСС),
- боли и неприятные ощущения в области сердца,
- постоянная одышка (в состоянии покоя и при нагрузке),
- косолапость,
- стопа Фридрейха – характерный изгиб свода с изменением изгибов пальцев в разных отделах,
- деформация пальцев на верхних и нижних конечностях,
- скелетные изменения, деформация костей, в том числе кифосколиоз,
- избыточный вес,
- половая недоразвитость,
- гипогонадизм – у мужчин отмечается женоподобность,
- у женщин дисфункция яичников.

Атипичная атаксия Фридрейха (с сохранёнными рефлексами) проявляется позднее, ближе к 30 годам и позже. Это связано с незначительной мутацией в 9 хромосоме. При атипичной форме заболевания у больных заболевание протекает легче, и у них не выявляют или протекают в лёгкой форме характерные для атаксии:
- парезы,
- сахарный диабет,
- нарушения работы сердца,
- арефлексия.
Пациенты с атипичной формой заболевания до конца сохраняют способность самообслуживания.
Диагностика атаксии

Основными методами диагностики атаксии Фридрейха являются МРТ головного мозга и нейрофизиологическое тестирование. МРТ показывает выявить атрофию спинного мозга на ранней стадии, а позднее и умеренно выраженные изменения в мозжечке и продолговатом мозге.
Основной целью диагностики является дифференциация от заболеваний со схожей симптоматикой: опухолью мозжечка, нейросифилисом, рассеянным склерозом, дефицитом витамина Е, наследственными заболеваниями – болезнью Краббе, синдромом Луи-Бар, болезнью Ниманна-Пике.
В случае если первые признаки заболевания имеют эстраневральные проявления, диагностика сильно затруднена. Пациент может годами наблюдаться у узких специалистов по поводу заболеваний сердца или кифосколиоза, снижения зрения, не подозревая об истинной причине их развития. И только появление неврологических заболеваний приводит к необходимости в консультации невролога, после чего по совокупности симптомов пациенту назначается ряд дополнительных обследований.
Требуется обследование у кардиолога, эндокринолога, ортопеда, окулиста и других специалистов. Обязательно нужно провести глюкозо-толерантный тест, сдать анализ крови на сахар, гормоны. Необходимо провести нагрузочные тесты, УЗИ и ЭКГ, сделать рентген позвоночника.
При подозрении на атаксию Фридрейха проводится консультация с генетиком, а также ДНК-диагностика (прямая или косвенная). Для этого помимо крови пациента для сравнения берут образцы крови его биологических родителей, кровных сестёр и братьев.
У беременных для диагностики атаксии Фридрейха на 8-12 неделе беременности для анализа берут ворсинки хориона или проводят амниоцентез на 16-24 неделе. Решение о продолжении или прерывании беременности принимают родители.
КТ, которая эффективна при диагностировании других типов атаксии, в данном случае неинформативна. Компьютерная томография результативна только на поздних стадиях заболевания.
Методы лечения
Как и все наследственные заболевания, лечение атаксии Фридрейха направлено на поддержку качества состояния больного и приостановку процессов развития патологии. Поддерживающая терапия позволяет пациенту продолжительное время не ощущать осложнений и обслуживать себя без посторонней помощи.
Основное лечение заключается в приёме метаболических препаратов следующих групп:
- антиоксиданты (витамин А, Е),
- стимуляторы активности дыхательной цепи митохондрий,
- кофакторы энзимных реакций: идебенон – синтетический заменитель коэнзима Q 10 для замедления нейродегенеративных процессов или 5-гидроксипропан.
Помимо этого назначаются препараты, которые улучшают процесс метаболизма в сердечной мышце, ноотропы, нейропротекторы, поливитамины. В каждом конкретном случае препарат и дозровку врач подбирает индивидуально.

При спазмах мышц вводят ботулотоксин. В случае значительных костных деформаций проводится хирургическая операция по коррекции формы стопы.
ЛФК и физиотерапия – одни из самых важных составляющих лечения. Постоянные занятия по программе, индивидуально составленной врачом лечебной физкультуры, позволят больному как можно дольше сохранять двигательную активность, мышечную силу и восстановить координацию. Физиотерапевтические процедуры способствуют снижению болевых ощущений, общему улучшению состояния.
Необходима социальная адаптация, поскольку пациенты с этим диагнозом в связи с ухудшением состояния перестают самостоятельно двигаться, плохо видят, не координируют свои движения. Важна постоянная помощь не только специалистов, но и родных, близких людей.

Диета при атаксии Фридрейха
Лечение будет малоэффективным, если пациент не станет придерживаться щадящего рациона питания. Больным атаксией Фридрейха показано ограничение углеводов, поскольку их избыток может ускорить развитие заболевания и привести к ожирению.
Врачи рекомендуют придерживаться диеты того же типа, что и для страдающих сахарным диабетом 2 типа – стол № 9. Необходимо питаться только низкокалорийной пищей. Полностью запрещены к употреблению:
- сахар, мёд, джем и т.п.,
- кондитерские изделия,
- мороженое, сиропы, сладости,
- белый хлеб,
- сладкие овощи, фрукты и сухофрукты,
- макаронные изделия,
- алкоголь.

В ограниченном количестве разрешено употреблять:
- картофель из-за высокого содержания крахмала,
- свеклу, поскольку она имеет высокий гликемический индекс,
- масло (сливочное, растительное), сметану,
- сало, колбаски, сосиски, жирную рыбу и мясо, консервы в масле,
- творог, сыр, сливки с высоким содержанием жира,
- орехи, семечки,
- хлеб черных сортов, крупы, кукурузу, макаронные изделия и сою.
В качестве гарниров рекомендовано использовать тушеные овощи, бобовые, цельнозерновые крупы. Хлеб должен быть грубого помола. Сахар и мёд заменят ксилит, стевия, сорбит или фруктоза.
При соблюдении диеты и постоянных физических нагрузках шанс продлить жизнь возрастает.
Атаксия служит симптомом некоторых метаболических нарушений, включая абеталипопротеидемию, аргининосукцинатацидурию и болезнь Хартнупа. Абеталипопротеидемия (болезнь Бессена-Корнцвейга) дебютирует в детском возрасте со стеатореи и снижения массы тела. В мазках крови акантоцитоз, в сыворотке крови определяется снижение уровня холестерина и триглицеридов и отсутствие сывороточных b-липопротеидов. Неврологические нарушения появляются в позднем детском возрасте и включают атаксию, пигментный ретинит, периферический неврит, нарушение суставно-мышечной и вибрационной чувствительности, мышечную слабость и умственную отсталость.
В сыворотке крови пациентов с неврологической симптоматикой витамин Е не определяется.
Дегенеративные заболевания ЦНС представляют собой важную группу расстройств с атаксией у детей в связи с их наследственным характером и плохим прогнозом. Атаксия-телеангиэктазия наследуется по аутосомно-рецессивному типу и является наиболее часто встречающимся дегенеративным заболеванием, сопровождающимся атаксией. Заболевание дебютирует с атаксии в возрасте около 2 лет и прогрессирует до потери ходьбы в подростковом возрасте. Атаксия-телеангиэктазия вызвана мутациями в гене ATM, локализованном на хромосоме 11q22-q23.
Часто отмечается окуломоторная (глазодвигательная) апраксия (затруднена плавная фиксация взора на предмете, пациент совершает избыточный поворот головы в сторону с последующей рефиксацией глаз), а также горизонтальный нистагм. Телеангиэктазии у детей среднего возраста бывают на конъюнктиве, спинке носа и ушах, а также на открытых участках конечностей. При исследовании кожи выявляется потеря ее эластичности. Иммунные нарушения, приводящие к частым инфекционным поражениям придаточных пазух носа и легких, включают снижение уровня сывороточного и секреторного IgA, а также IgG2, IgG4 и IgE у более чем 50 % пациентов.

Риск развития опухолей лимфоретикулярной системы (лимфома, лейкоз, болезнь Ходжкина) и мозга у детей с атаксией-телеангиэктазией в 50-100 раз выше, чем в общей популяции. Другие лабораторные нарушения включают повышение частоты поломок хромосом, особенно хромосомы 14, и повышенный уровень а-фетопротеина. Причиной летального исхода могут быть инфекции и диссеминация опухоли.
Атаксия Фридрейха наследуется по аутосомно-рецессивному типу. Большинство пациентов гомозиготны по увеличению количества нестабильных тринуклеотидных повторов GAA в некодирующей области гена Х25, который локализован на хромосоме 9 в локусе 9ql3. Ген кодирует 210-ю аминокислоту фратаксин. Атаксия дебютирует несколько позже, чем у пациентов с атаксией-телеангиэктазией, но обычно до 10 лет. Заболевание носит медленно прогрессирующий характер, нижние конечности поражаются в большей степени, чем верхние.
Проба Ромберга положительная; глубокие сухожильные рефлексы отсутствуют (особенно ахилловы), положительный симптом Бабинского. Характерны изменения речи в виде дизартрии, речь становится взрывчатой; у большинства детей выявляется нистагм. Хотя больные могут выглядеть апатичными, интеллект, как правило, сохранен.
Пациенты могут предъявлять жалобы на выраженную слабость в дистальных отделах конечностей (кисти и стопы). В типичных случаях наблюдаются нарушение суставно-мышечной и вибрационной чувствительности вследствие дегенерации задних столбов спинного мозга и неопределенные сенсорные изменения в дистальных отделах конечностей. Атаксия Фридрейха также характеризуется скелетными аномалиями, включая высокий вогнутый свод стопы — полая стопа (pes cavus), деформацию пальцев ног по типу курка (проксимальные фаланги пальцев разогнуты, а дистальные согнуты), прогрессирующий кифосколиоз. При электрофизиологических исследованиях, в том числе исследования ВП (зрительных, слуховых, соматосенсорных), часто находят патологические изменения. Гипертрофическая кардиомиопатия, прогрессирующая до резистентной к лечению застойной сердечной недостаточности, служит причиной летального исхода у большинства пациентов. Некоторые формы спиноцеребеллярной атаксии напоминают по клиническим проявлениям атаксию Фридрейха. При болезни Русси-Леви кроме атаксии наблюдается атрофия мышц нижних конечностей, напоминающая атрофию при болезни Шарко-Мари-Тута. Синдром Рамзая Ханта ассоциируется с миоклонической эпилепсией.
Оливопонтоцеребеллярные атрофии включают по крайней мере пять семейных подтипов с аутосомно-доминантным типом наследования; эти заболевания, как правило, дебютируют на 2-3-м десятилетии жизни с атаксии, поражения черепных нервов и нарушений чувствительности. Описаны случаи дебюта в детском возрасте, особенно у детей — потомков финов, с быстропрогрессирующей атаксией, нистагмом, дизартрией и эпилептическими приступами. Классификация наследственных атаксий базируется на биохимическом анализе, содержание аспартата й глутамата в нижних оливах и клетках Пуркинье мозжечка значительно снижено.
К другим видам дегенеративной атаксии относятся болезнь Пелицеуса-Мерцбахера, нейрочальный цероидлипофусциноз, СМ2-ганглиозидоз с поздним дебютом. Редкие формы прогрессирующих мозжечковых атаксий описаны при дефиците витамина Е. Большое количество новых врожденных форм прогрессирующей атакой исследовано на молекулярном уровне, включая заболевания, в основе которых лежит экспансия нестабильной последовательности тринуклеотидных повторов.
Атаксия Фридрейха – это наследственное заболевание, которое встречается в неврологической практике крайне редко, менее, чем в 1% случаев. Для того, чтобы оно проявилось, необходимо наличие рецессивного гена у обоих родителей ребенка. Патология впервые дает о себе знать в 10-13-летнем возрасте.
Лечение атаксии Фридрейха – симптоматическое. Ребенок рано становится инвалидом, а средняя продолжительность жизни составляет до 15 лет с момента начала заболевания. Но были зафиксированы случаи, в которых пациенты доживали до 70-80 лет.
Опасность заключается в том, что болеет данной атаксией 1 на 100 тысяч населения, а мутация есть у 1 из 100 человек.
Причины
Тип наследования данного заболевания – аутосомно-рецессивный. Это значит, что оба родителя ребенка должны иметь рецессивный ген, но сами могут не иметь атаксию Фридрейха. Мужчины и женщины болеют одинаково часто.
Происходит мутация в 9 хромосоме. Затем нарушаются процессы оксигенации фермента ЛДГ, снижается синтез медиатора нервной системы – ацетилхолина в спинном мозге, столбе, мозжечке. Нарушается процесс транспорта железа в митохондрии из-за недостаточности белка фратаксина. Происходит снижение глютамина на определенных участках головного мозга.
Патанатомически происходит дегенерация спинного мозга, повреждаются боковые канатики. Это – результат действия свободных радикалов. Свободные радикалы также поражают клетки сердца, поджелудочной железы. Антиоксидантные системы организма не успевают обезвредить радикалы.
Симптомы
Первый симптом патологии – неустойчивость походки. Спиноцеребеллярная наследственная или семейная атаксия Фридрейха развивается очень медленно. Пациенту на 4-5 год проявления болезни понадобится инвалидное кресло.
В неврологии выделяют основные симптомы атаксии Фридрейха:
- сенситивно-мозжечковая атаксия,
- нистагм,
- гипотония мышц,
- арефлексия.
После манифестации болезни у пациента выпадает вибрационная и глубокая мышечно-суставная чувствительность. Затем расстройства координации становятся более заметными. Шаткость при ходьбе сопровождается спотыканиями и падениями. Появляется дрожь, тремор в руках, что сопровождается искривлением почерка.
Затем присоединяются нарушения речевого аппарата и слуха (нейросенсорная тугоухость).
Деформируются пальцы рук и ног, развивается косолапость.
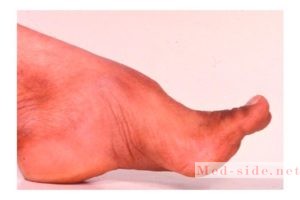
Диагностика
У пациента понижен мышечный тонус, наблюдается снижение сухожильных рефлексов. Исчезает коленный рефлекс, что является ранним признаком атаксии Фридрейха.
Проверить сухожильные рефлексы дома можно самостоятельно. Достаточно ребром ладони легко ударить по сухожилью под коленной чашечкой (на 1,5-2 см ниже). Сначала их проверяют на 1 потом на 2 ноге. При этом пациента просят закинуть ногу на ногу поочередно и расслабиться.
Проверяют устойчивость в позе Ромберга, пациент с атаксией , неустойчив. Пальце-носовая проба также отрицательная, пациент промахивается с закрытыми глазами.
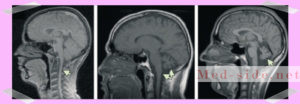
После первичной диагностики у невролога, пациент попадает на МРТ. На снимках визуализируются атрофические процессы в продолговатом мозге и мосте, атрофированный мозжечок. То есть, его размеры уменьшены. Также уменьшается поперечник спинного мозга.
На электромиографии отмечается снижение проводимости по чувствительным волокнам.
Для исследования состояния 9 хромосомы назначается кариотипирование и ПЦР. Дополнительно назначаются консультации у офтальмолога, эндокринолога, кардиолога, делается УЗИ сердца или ЭхоКГ.
Можно определить вероятность атаксии Фридрейха у плода. Проводится ДНК-диагностика ворсин хориона на 8-12 неделе или же для анализа необходим образец амниотической жидкости на 16-24 неделе беременности.
Дифференциальный диагноз
Дифференциальную диагностику проводят с наследственными заболеваниями мозжечка. А именно с такими атаксиями, как:
- наследственная атаксия Пьера-Мари,
- клинические формы оливо-понто-церебеллярной дегенерации,
- болезнь Рефсума,
- болезнь Руси-Левина,
- болезнь Маринеску-Шагрена.
Дополнительно исключают такие патологии, как: опухоль мозжечка, фуникулярный миелоз из-за недостаточности витамина В12, рассеянный склероз, синдром Луи-Барр (атаксия-телеангиоэктазии), сифилис ЦНС.
Клинические рекомендации
Назначают препараты, которые улучшают метаболизм миокарда или сердечной мышцы , тиаминпирофосфат, инозин, триметазидин, 5-гидроксипрофан.
Для улучшения кровообращения в сосудах головного мозга назначают ноотропы и нейропротекторы: энцефабол, гамма-аминомасляную кислоту, пирацетам, меклофеноксат, пиритинол, поливитамины. Уделяют внимание ЛФК и массажам. Иногда проводят хирургическую коррекцию нарушений опорно-двигательного аппарата.
Пиоглитазон и Идебенон – препараты, которые владеют антиоксидантной активностью и содержат коэнзим Q вместе с витамином E. К сожалению, клиническая эффективность этих средств не подтверждена. Об исследованиях можно прочесть здесь.
Поэтому лечение атаксии Фридрейха остается симптоматическим, направленным на поддержание жизни пациента. В случае аритмий необходимо назначить блокаторы кальциевых каналов, антиаритмики. При сахарном диабете – диету с возможным последующим подключением инсулина.
Разрабатывается в Висконсине новая методика лечения, которая предлагает встраивать в ДНК синтетический фактор элонгации. Эксперименты на клетках пациентов с атаксией Фридрейха показали, что Syn-TEF1 , фактор элонгации способен полностью восстановить экспрессию гена FXN.
Патология является неизлечимой. Можно замедлить течение болезни, но в среднем прогноз для жизни составляет 10-15 лет с момента манифестации, то есть клинического проявления атаксии Фридрейха.
Только при отсутствии сахарного диабета и других патологий, особенно со стороны сердечно-сосудистой системы, пациент может дожить до 70-80 лет. Продолжительность жизни с атаксией Фридрейха у женщин благоприятнее, они живут на 30-40% дольше, чем мужчины.
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы атаксии у ребенка
- Шаткость в положении стоя: человек раскачивается из стороны в сторону вплоть до падения в сторону или назад.
- Нарушение походки (она становится неуверенной, шаткой, человека словно “ заносит из стороны в сторону”) с тенденцией к падению во время ходьбы в сторону или назад.
- Нарушение координации произвольных движений: при попытке выполнить точное движение (например, поднести к губам кружку с чаем) возникает выраженное дрожание конечности (интенционный тремор), что ведет неточному выполнению действий.
- Нарушение ритма речи: речь становится отрывистой, “ скандирующей”.
- Нарушение ритма дыхания: дыхание имеет неправильный ритм, интервалы между вдохами постоянно меняются.
Также могут встречаться симптомы, связанные с поражением расположенных рядом частей головного мозга, но не относящиеся именно к атаксии:
- головокружение;
- тошнота и рвота;
- головная боль.
Формы атаксии у ребенка
Причины атаксии у ребенка
- Заболевания головного мозга:
- острое нарушение мозгового кровообращения (в вертебробазилярном бассейне, обеспечивающем кровью ствол мозга, в котором расположены жизненно важные центры – сосудодвигательный, дыхательный);
- опухоли головного мозга (особенно в стволе мозга) или мозжечка;
- черепно-мозговые травмы;
- пороки развития черепа и головного мозга: например, при аномалии Арнольда-Киари (опущение части мозжечка в большое отверстие черепа, приводящее к сдавлению ствола мозга);
- гидроцефалия — чрезмерное скопление в желудочковой системе головного мозга ликвора (цереброспинальной жидкости, обеспечивающей питание и обмен веществ в головном мозге);
- демиелинизирующие заболевания (сопровождающиеся распадом миелина (белка, обеспечивающего быстрое проведение нервных импульсов по волокнам): например, рассеянный склероз (заболевание, при котором в головном мозге и мозжечке образуется множество мелких очагов демиелинизации), рассеянный энцефаломиелит (заболевание, предположительно инфекционной природы, при котором в головном мозге и мозжечке образуется множество очагов демиелинизации).
- Заболевания вестибулярного аппарата (отвечающего за поддержание равновесия, а также помогающего осуществлять точные движения) или вестибулярных черепных нервов:
- лабиринтит — воспаление внутреннего уха, сопровождающееся также сильным головокружением, снижением слуха, тошнотой, а также общеинфекционными проявлениями (повышение температуры тела, ознобы, головная боль);
- вестибулярный нейронит — воспаление вестибулярных нервов, проявляющееся снижением слуха и нистагмом;
- невринома вестибулярного нерва — опухоль оболочек вестибулярного нерва, проявляющаяся снижением слуха, нистагмом.
- Отравления: снотворными и сильнодействующими препаратами (бензодиазепины, барбитураты).
- Недостаток витамина В12.
- Наследственные заболевания: например, атаксия-телеангиоэктазия Луи-Бар (проявляющаяся атаксией, расширениями капилляров на коже (телеангиоэктазии) и снижением иммунитета), атаксия Фридрейха (проявляющаяся пороками сердца, слабостью в ногах, атаксией и деформацией стопы в виде увеличения ее высоты).
Врач педиатр поможет при лечении заболевания
Диагностика атаксии у ребенка
- Анализ жалоб и анамнеза заболевания:
- как давно появились первые жалобы на шаткость походки, нарушение координации движений;
- были ли в семье у кого-то подобные жалобы;
- принимал ли человек какие-то лекарственные препараты (бензодиазепины, барбитураты).
- Неврологический осмотр: оценка походки, координации движений с помощью специальных проб (пальценосовой и коленно-пяточной), оценка мышечного тонуса, силы в конечностях, наличие нистагма (колебательные ритмичные движения глаз из стороны в сторону).
- Осмотр детским отоларингологом: исследование равновесия, осмотр уха, оценка слуха.
- Токсикологический анализ: поиск признаков отравления (остатки отравляющих веществ).
- Анализ крови: возможно обнаружение признаков воспаления в крови (увеличение скорости оседания эритроцитов (красных клеток крови), количества лейкоцитов (белых кровяных клеток)).
- Концентрация витамина В12 в крови.
- ЭЭГ (электроэнцефалография): метод оценивает электрическую активность разных участков головного мозга, которая изменяется при различных заболеваниях.
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) головы и спинного мозга позволяют послойно изучить строение головного мозга, выявить нарушение структуры его ткани, а также определить наличие гнойников, кровоизлияний, опухолей, очагов распада нервной ткани.
- МРА (магниторезонансная ангиография): метод позволяет оценить проходимость и целостность артерий в полости черепа, а также обнаружить опухоли мозга.
- Возможна также консультвация детского невролога, нейрохирурга.
Лечение атаксии у ребенка
- Лечение должно быть направлено на причину, вызвавшую атаксию.
- Хирургическое лечение головного мозга или мозжечка:
- удаление опухоли;
- удаление кровоизлияния;
- удаление гнойника, антибактериальная терапия;
- снижение давления в задней черепной ямке при аномалии Арнольда-Киари (опущение части мозжечка в большое отверстие черепа, приводящее к сдавлению ствола мозга);
- создание оттока для ликвора (цереброспинальная жидкость, обеспечивающая питание и обмен веществ головного мозга) при гидроцефалии (чрезмерное скопление в желудочковой системе головного мозга ликвора).
- Нормализация артериального (кровяного) давления и препараты, улучшающие мозговой кровоток и обмен веществ (ангиопротекторы, ноотропы), при нарушениях мозгового кровообращения.
- Антибиотикотерапия при инфекционных поражениях головного мозга или внутреннего уха.
- Гормональные препараты (стероиды) и плазмаферез (удаление плазмы крови с сохранением клеток крови) при демиелинизирующих заболеваниях (связанных с распадом миелина – основного белка оболочек нервных волокон).
- Лечение отравления (введение растворов, витаминов группы В, С, А).
- Введение витамина В12 при его недостатке.
- Хирургическое лечение головного мозга или мозжечка:
Осложнения и последствия атаксии у ребенка
- Сохранение неврологического дефекта (шаткость походки, некоординированность движений).
- Нарушение социальной адаптации.
Профилактика атаксии у ребенка
- Своевременное лечение инфекционных заболеваний.
- Ведение здорового образа жизни (регулярные прогулки не менее 2-х часов, занятия физической культурой, соблюдение режима дня и ночи (ночной сон не менее 8-ми часов)).
- Соблюдения режима питания и рациона (регулярное питание не менее 2-х раз в день, включение в рацион продуктов, богатых витаминами: фруктов, овощей).
- Своевременное обращение к врачу при возникновении проблем со здоровьем.
- Контроль артериального (кровяного) давления.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Никифоров А.С. – Клиническая неврология, т.2, 2002 г.
Пол У.Бразис, Джозеф К.Мэсдью, Хосе Биллер – Топическая диагностика в клинической неврологии, 2009 г.
М.Мументалер – Дифференциальный диагноз в неврологии, 2010 г.
- Выбрать подходящего врача педиатр
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:


