Что показывает энцефалограмма при энцефалопатии
Электроэнцефалография (ЭЭГ) представляет собой регистрацию электрической активности, генерируемой в коре головного мозга.
Сигнал формируется в результате сложения возбуждающих и тормозных синаптических потенциалов корковых нейронов. Эти потенциалы зависят от функциональности корковых нейронов, а также афферентного тока в кору головного мозга от подкорковых структур, например, таламуса. Изменения на ЭЭГ могут отражать либо нарушение функций корковых нейронов, либо подкоркового влияния на корковые нейроны.
Электроэнцефалограмма при большинстве патологических изменений неспецифична, т. к. различные заболевания могут давать сходные изменения ЭЭГ. Кроме того, при записи потенциалов с поверхности головы невозможно определить механизм нарушения синаптической передачи, ответственный за ненормальное ЭЭГ. При этом регистрация электрической активности не одинакова: межполушарная область и медиальная кора головного мозга, а также базальные отделы головного мозга менее чувствительны к электродам, чем кора на конвекситальной поверхности; потенциалы, зарегистрированные с поверхности извилин также более чувствительны, чем записанные с борозд. Следовательно, выявление отклонений на электроэнцефалограмме возможно лишь при поражении больших участков коры. Кроме того, амплитуда электрических аномалий может быть слишком низкой для регистрации электродами.
Несмотря на эти ограничения, некоторые аномалии видны на ЭЭГ и позволяют заподозрить некоторые специфические заболевания, например, эпилепсию, метаболическую энцефалопатию и герпетический энцефалит.
Электрические сигналы регистрируют около 20 электродов, расположенных симметрично относительно средней линии по обеим сторонам на коже головы в стандартизированной форме (10-20 схем). Обычно используются поверхностные электроды, но при определенных обстоятельствах применяются иглы или проволочные электроды. Электроды соединены и разность потенциалов между парами (или группами) электродов либо фиксируется на бумаге, либо оцифровывается.
Продолжительность стандартного исследования составляет 30-45 мин. Пациент бодрствует, но лежит с закрытыми глазами. Чтобы вызвать отклонения ЭЭГ, не выявляемые при обычном исследовании, применяются провокационные тесты: стробоскопическая стимуляция вспышками (1-60 Гц), гипервентиляция и сон (или дремота). У пациентов с помутнением сознания тестируются реакции на раздражители (команды, открытие глаз, болезненные тактильные раздражители).
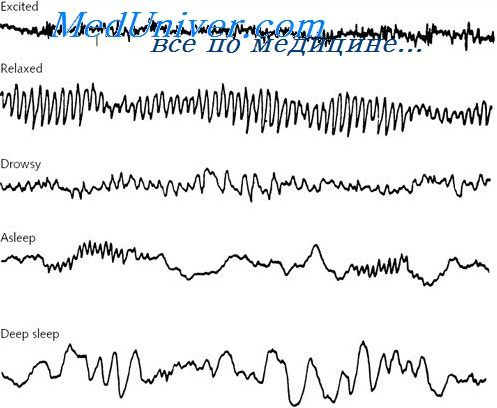
Частоту в диапазоне 8-13 Ги называют альфа-активностью, Частотувыше 13 Гц — бета-активностью. Медленная волновая активность в диапазоне 4-7 Гц известна как тета-, а ниже 4 Гц — дельта-активность.
Электроэнцефалограмма традиционно отображается (или печатается) в виде восьми или 16 непрерывных линий, показывающих пространственное и временное распределение электрической активности. При цифровой ЭЭГ для изучения различных частей коры головного мозга и выяснения различных аспектов электрический активности пары (или группы) электродов могут меняться местами.
Нормальная ЭЭГ имеет амплитуду 10-100 мкВ. Частота варьируется в зависимости от вида деятельности. У бодрствующего взрослого человека наблюдается активность 8-13 Гц. Открывание глаз, сонливость и умственная работа ослабляют активность. Активность выше 13 Гц обычно наблюдается в лобных областях, а более выраженная возможна, например, у пациентов, получающих бензодиазепины. Частота в диапазоне 4-7 Гц, как правило, выявляется в височной области, особенно у детей, молодых людей и лиц старше 50-60 лет.
Активность ниже 4 Гц у взрослых обычно не наблюдается, за исключением стадии глубокого сна. У новорожденных и детей младшего возраста доминирует низкая частота, исчезающая при созревании.
Аномальная ЭЭГ характеризуется низкоамплитудной фоновой активностью, чрезмерной медленноволновой активностью (меньше 8 Гц) или наличием спайков и острых волн (кратковременных потенциалов с высокой амплитудой). Аномальная ЭЭГ может быть очаговой, диффузной или генерализованной.
Низкая амплитуда указывает на корковые нарушения. Очаговые нарушения могут коррелировать с атрофией, порэнцефалией и субдуральной гематомой. Генерализованные затухания амплитуды связаны с более диффузным снижением активности коры головного мозга, как, например, при дегенеративных заболеваниях головного мозга или вследствие аноксии. Кроме того, ЭЭГ может подтвердить диагноз смерти мозга, при которой электрическая активность не фиксируется.
Очаг медленных волн коррелирует с локальным поражением головного мозга, например, опухолью, инфарктом и кровоизлиянием. Более диффузная активность медленных волн дает основания заподозрить нарушение афферентного входа в корковые нейроны, например, при поражении в задней черепной ямке или гидроцефалии. При энцефалопатии или энцефалите часто возникает генерализация медленных волн.
Пики и острые волны наблюдаются у больных, страдающих эпилепсией—как во время приступа, так и между ними. Возможно генерализованное проявление, часто с последующими медленными волнами высокой амплитуды. Очаговые спайки и острые волны могут указывать локализацию корковых поражений, например, опухоли, инфаркта или абсцесса, но могут наблюдаться и без структурных повреждений. Пики могут проявляться многократными комплексами разрядов в одном полушарии (периодические латерализованные эпилептиформные разряды, ПЛЭР), что может быть связано с поражением полушария, например, опухолью, инфарктом, метаболической энцефалопатией и герпетическим энцефалитом.
Клиническое применение. Электроэнцефалография — динамическое исследование, в котором функции мозга измеряются во времени. ЭЭГ может обнаружить аномалии, не обязательно связанные со структурными повреждениями мозга, как при энцефалите, энцефалопатии и идиопатической эпилепсии, при которых изменения не выявляются на КТ и МРТ. По сравнению с другими исследованиями физиологии мозга (например, функциональной МРТ и позитронно-эмиссионной томографии), ЭЭГ имеет более короткую временную задержку (несколько миллисекунд). ЭЭГ доступна и не требует особых трудозатрат. Для выявления и устранения артефактов техники должны научиться правильно размещать электроды. Кроме рациональной интерпретации электроэнцефалограммы, ценность ЭЭГ определяется высоким качеством записи.
Электроэнцефалограмма (ЭЭГ)
Электроэнцефалография предназначена для ответа на конкретные вопросы о функции мозга, это не скрининговая процедура, поэтому для интерпретации результатов нужно точно формулировать клиническую информацию и поставленные задачи.
1. ЭЭГ при эпилепсии. Электроэнцефалография используется для классификации различных видов эпилепсии при оптимизации лечения и определении прогноза. Большинство электроэнцефалограмм пациентов с подозрением на эпилепсию выполнены вне припадка, однако электрические аномалии часто встречаются между приступами. Тем не менее, результаты, полученные между приступами, следует интерпретировать с осторожностью, поскольку связь с рецидивами относительна. Некоторые пациенты с несомненной, клинически диагностированной, эпилепсией имеют нормальные электроэнцефалограммы, даже при повторных исследованиях. Эпилепсия на ЭЭГ проявляется пиками и острыми волнами с фоновой активностью медленных волн. Последний признак неспецифичен и наблюдается также при энцефалопатии, опухоли головного мозга, мигрени и после травмы головы, следовательно, его необходимо интерпретировать вместе с клиническими данными. Для того, чтобы точно определить локализацию эпилептического очага до его резекции, ЭЭГ может быть выполнена после трепанации черепа с помощью специальных электродов, размещенных на поверхности мозга (электрокортикография).
После травмы головы часто обнаруживается временное генерализованное замедление фоновой активности. Если изменения сохраняются, можно заподозрить ушиб мозга, даже если структурные изменения не видны на КТ. В течение первых трех месяцев после травмы по данным ЭЭГ невозможно предсказать развитие посттравматической эпилепсии. При субдуральной гематоме на стороне поражения может выявляться фоновая низкоамплитудная активность.
3. ЭЭГ при нарушении сознания. У коматозных больных ЭЭГ может дать полезную прогностическую информацию и выявить потенциально излечимые причины. ЭЭГ полезна для исключения причин угнетения сознания помимо изменений электрофизиологии мозга, т. е. психогенных механизмов или синдрома запертого человека. ЭЭГ также может быть использована для оценки степени патологических изменений, вызывающих нарушение сознания (очаговые, диффузные или мультифокальные). Кроме того, ЭЭГ часто служит подтверждением улучшений мозговой функции, несмотря на незначительные или отсутствующие клинические данные, улучшение электрофизиологических показателей может предшествовать клиническому улучшению. Кроме того, ЭЭГ может выявить эпилептическую активность у пациентов с нарушением сознания, например бессудорожный припадок или периодические пики (например, PLED). Бессудорожный эпилептический статус является одним из состояний, часто упускающимся в нейрохирургических отделениях интенсивной терапии, но имеющим плохой прогноз.
Примерно у 20% пациентов нейрохирургического отделения интенсивной терапии с умеренной и тяжелой травмой головы в течение первых двух недель может развиться судорожный и бессудорожный припадок. Последний не диагностируется без ЭЭГ. В этой связи возникает вопрос о необходимости непрерывной электроэнцефалографии в отделениях интенсивной терапии для диагностики потенциально излечимых состояний, при отсутствии лечения усугубляющих неврологическую ситуацию, например, бессудорожный припадок при ишемии головного мозга в обратимой стадии. Непрерывная запись электроэнцефалограммы в отделениях интенсивной терапии дает возможность регулировать глубину анестезии, например, у больных с черепномозговой травмой.
У коматозных больных ЭЭГ позволяет выявить прогностические данные. Неблагоприятный исход связан с альфа-комой, подавлением вспышек и периодическими разрядами. Альфа-кома проявляется ритмической активностью нормальной частоты (8-13 Гц), часто с максимальной амплитудой в лобных долях, но при этом отсутствует реакция на открытие глаз или другие стимулы. Подавление активности отражает генерализованные вспышки высокоамплитудной активности медленных волн (с пиками или без пиков) с повторами интервалов с выраженным снижением амплитуды, а иногда и периодами электрического молчания. Периодические разряды у больных в коме представлены генерализованными спайками и острыми волнами, повторяющимися один или два раза в секунду. Эти характеристики ЭЭГ, указывающие на плохой прогноз, не являются специфичными и могут также быть обратимыми, например, при глубоком наркозе, передозировке лекарственных препаратов и печеночной или почечной недостаточности.
4. ЭЭГ при метаболической энцефалопатии. Метаболические расстройства диффузно влияют на активность нейронов в головном мозге, и часто вызывают нарушения сознания. Нарушения при метаболических энцефалопатиях зависят от степени расстройства в диапазоне от незначительного снижения частоты фоновой активности (8-9 Гц) до непрерывной медленноволновой активности (0,5-3 Гц) со спайками и острыми волнами. Изменения ЭЭГ отражают клиническое состояние больных, начиная от умеренно снижения сознания до глубокой комы. Изменения ЭЭГ, наблюдаемые при метаболических энцефалопатиях не являются специфичными, но могут дать информацию об этиологии: двусторонняя медленноволновая активность с синхронными трехфазными потенциалами высокой амплитуды предполагает метаболическую причину изменения сознания. Снижение энергетического метаболизма, например, при гипотиреозе, гипоксии и гипотермии, часто коррелирует с генерализованным снижением амплитуды фоновой активности. Чрезмерная ритмическая активность >13 Гц возникает при интоксикации депрессантами.
5. ЭЭГ при инфекции ЦНС. Непрерывная очаговая активность медленных волн в лобной или височной области характерна для больных с герпетическим энцефалитом. Изменения часто появляются в течение первых двух недель болезни и могут предшествовать изменениям на КТ. Диффузная медленноволновая активность наблюдается при энцефалитах и другой не связанной с вирусом простого герпеса этиологии. Даже если эти изменения неспецифичны, необходимо особое внимание при изменении ЭЭГ в сторону нормы у пациента с подозрением на энцефалит.
При вирусном менингите устойчивых изменений не отмечается, но при бактериальном менингите может быть видно уменьшение частоты и снижение амплитуды фоновой активности. ЭЭГ изменения при менингите показывают распространение воспаления мозговых оболочек на ткани головного мозга, то есть наличие менингоэнцефалита. При энцефалите изменения на ЭЭГ часто предшествуют формированию абсцесса и визуализации на КТ. ЭЭГ показывает медленноволновую фоновую активность с пиками или без пиков и острыми волнами.
6. ЭЭГ при смерти мозга. Смерть мозга является клиническим диагнозом необратимой потери функций головного мозга. На ЭЭГ смерть мозга характеризуется электрическим молчанием. Электрическое молчание неспецифично, и может встречаться, например, при тяжелой гипотермии или передозировке депрессантов ЦНС. При соответственных клинических данных электрическое молчание подтверждает диагноз смерти мозга. Следовательно, как и при других аномалиях на ЭЭГ, при интерпретации необходимо учитывать клиническую информацию.
- Посетите весь раздел посвященной "Нейрохирургии."
Деменция проявляет себя не только забывчивостью, исчезновением инициативы и замедленным произнесением слов. На фоне патологии возникают резкие и глубокие перепады настроения, нарушения сна. Как правило, отмечаются признаки, сходные с депрессией и психозами. Но на первый план выходят расстройства памяти, появление неорганизованности в действиях.
При постановке диагноза деменции следует учитывать, что признаки ее не специфичны. Могут совпадать с синдромами некоторых видов нарушений функции мозга, такими как агнозия, апраксия или афазия.
Страдают как межполушарные, так и внутриполушарные связи.
Причины деменции
Определение причин заболевания осложняется количеством факторов, способных привести к ее появлению. Необходимо четко установить, признаками какого заболевания являются симптомы глубокой депрессии, энцефалопатии или же другого расстройства нервной деятельности.
Депрессия, особенно в сложных формах, напоминает симптомы деменции. Также характеризуется ослаблением памяти, нарушениями внимания, отсутствием инициативности, снижением заинтересованности и трудностями в решении простых бытовых задач.
Деменция, вызванная энцефалопатией, способна возникать вследствие длительного и чрезмерного применения нейротоксичных лекарств. Также – из-за потери или отказа одного из органов.
Деменция способна развиться вследствие патологии ткани головного мозга, ее органического поражения: опухоли, гематомы, инфаркты
При болезни Альцгеймера или Пика, деменция служит единственным признаком патологии нервной системы.
Диагностика деменции, в том числе и ее причин, усложняется тем, что патологию сложно выявить при помощи ЭЭГ.
Картина ЭЭГ
При обследовании пациентов с деменцией, ЭЭГ не регистрирует выраженных изменений даже у лиц пожилого возраста. Вместе с этим, на ранних стадиях болезни, частота альфа-ритма способна опускаться ниже 8 Гц.
Также заметные отклонения обнаруживаются при спектрально- когерентном анализе биоэлектрической активности мозга. Информативен видео-ЭЭГ-мониторинг с последующим математическим анализом полученных данных.
Анализируя записанную ЭЭГ, следует учитывать возможное влияние на ритм мозга лекарств, принимаемых пациентом.
В диагностике деменции следует применять инструментальные исследования: КТ, МРТ, ВП, УЗИ, ЭЭГ. Также показаны консультации врачей смежного профиля: невропатолога, окулиста, отоларинголога.
Симптомы энцефалопатии
Энцефалопатия – это патология головного мозга, возникающая в результате невоспалительных процессов. Ухудшается снабжение нейронов кислородом, возникает ишемия тканей и закономерная гибель нервных клеток.
К симптомам энцефалопатии относят:
- нарушение сна;
- ухудшение слуха;
- расстройства зрения;
- снижение уровня умственных способностей;
- ослабление памяти, чаще – на недавние события;
- головную боль;
- появление раздражительность;
- апатию;
- сужение круга интересов.
Описанные проявления развиваются постепенно, исподволь. Сам больной их может оставлять без внимания. Близким и окружающим, заметить такие изменения легче.
Причины и виды энцефалопатии
Разделяют такие причины возникновения заболевания:
- Врожденная энцефалопатия – проблемы с мозгом у ребенка, в том числе вследствие полученных травм при родах.
- Приобретенная энцефалопатия: по причине ЧМТ, вследствие токсического отравления, на фоне нарушения обмена веществ, из-за ухудшения кровоснабжения мозга.
ЭЭГ-изменения при деменции
При помощи ЭЭГ тяжело выявить ранние стадии энцефалопатии, кроме тех, что были обусловлены болезнью Крейтцфельдта – Якоба или склерозирующего панэнцефалита.
Основным признаком патологии тканей мозга на энцефалографии является сокращение фоновой частоты. При этом у больных, ЭЭГ остается в пределах нормы или с небольшими отклонениями.
ЭЭГ с патологическими признаками регистрируется на более поздних стадиях, и может характеризоваться наличием эпилептиформных разрядов или трехфазными волнами.
Подобные изменения характерны пациентам с болезнью Альцгеймера (БА). И они же свидетельствуют о приближении эпилептического приступа.
Таким образом, электроэнцефалография может служить подспорьем для выявления и подтверждения факта заболевания Крейтцфельдта – Якоба на фоне очень быстрого развития слабоумия.
С помощью ЭЭГ уточняются параметры динамики заболевания в зависимости от возраста пациента с БА. Так у молодого больного, спонтанная активность замедляется сильнее, а заднее отведение выражено сильнее.
Для деменции характерна потеря альфа-активности в качестве главенствующего ритма. Такое замедление служит важным фактором, свидетельствующим о наличии патологии со стороны мозга.
Для установления точных причин заболевания, в нашей Клинике восстановительной неврологии проводят комплексное обследование пациента.
В диагностический алгоритм включаются:
- консультация невропатолога, ЛОР-врача и окулиста;
- КТ или МРТ головного мозга;
- электроэнцефалография;
- вызванные потенциалы;
- УЗДГ – ультразвуковая допплерография;
- анализы крови, в том числе на уровень сахара, микроэлементов, гормонов.
Только после уточнения всей картины болезни, назначается комплексное, патогенетическое лечение. В том числе и уникальные методы. Например – активации и стимуляции мозга, разработанные нашей кафедрой неврологи и клинической нейрофизиологии.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Как можно улучшить эту статью?
- Видеоклипы
- Головная боль
- головокружение
- дети
- Методы терапии
- Мигрень
- Мозг
- нарушение памяти
- Неврит
- Невролог
- Аутизм
- Болезнь Альцгеймера
- Болезнь Паркинсона
- Депрессия
- Нарушения Сна
- Синдром хронической усталости
- Стресс
- Тиннитус
- Цены и акции
- Форум
- Подробнее
- Вакансии
- Отзывы
- Карта сайта
Кыргызско-Российский славянский университет им. Б.Н.Ельцина

ISSN (печатный вариант): 2073-0071
дисциркуляторная энцефалопатия, электроэнцефалография, биоэлектрическая активность головного мозга, discirculatorial encephalopathy, electroencephalography, Bioelectrical activity of the brain
⛔️ (обновите страницу, если статья не отобразилась)
Ваш браузер не поддерживает фреймы
Проведен анализ целесообразности использования электроэнцефалографии при дисциркуляторной энцефалопатии для выявления функциональных биоэлектрических нарушений центральной нервной системы в зависимости от стадии патологического процесса с клинической и научной точки зрения.
Введение. Дисциркуляторная энцефалопатия (ДЭ) с патогенетической точки зрения рассматривается как хроническое нарушение мозгового кровообращения, приводящие к нарастающему нарушению функций центральной нервной системы [1]. Впервые этот термин употребили Г.А.Максудов и В.М.Коган в 1958 г, позднее он был включен в отечественную классификацию поражений головного и спинного мозга Шмидта Е.В. [1]. Для подтверждения диагноза выделяют обязательные методы исследования ДЭ [2,3,4]: 1) инструментальные (ультразвуковая допплерография, (УЗДГ), реоэнцефалография (РЭГ), магнитно-резонансноя томография (МРТ), компьютерная томография (КТ), ангиография, ЭКГ, исследования глазного дна); 2) неврологический осмотр и физикальное исследование, лабораторное исследование липидного спектра крови, сахара крови, коагулограммы, которые проводят по рекомендации невропатолога и дополнительные методы исследования: клинико-физиологическое исследование, нейропсихологическое обследование, электроэнцефалография головного мозга (ЭЭГ), микроскопия сосудов бульбарной конъюнктивы [5,6]. При этом важно соответствие клинической картины ДЭ данным обязательных и дополнительных методов исследования, а также отсутствие клинических или параклинических признаков другого заболевания, которое может объяснить данную клиническую картину. Так в современных клинико-диагностических условиях характер и степень поражения магистральных сосудов можно оценить по данным УЗДГ [7], эластичность артерий мелкого и среднего калибра по данным РЭГ [7,8], а микроциркуляторное русло с помощью бульбомикроскопии [9,10]. Это позволяет судить о степени изменений сосудистого русла при ДЭ обусловленного ГБ, атеросклерозом или синильным процессом. При этом данные электроэнцефалографии (ЭЭГ) и нейровизуализационных методов исследования помогают оценить степень функциональных и морфологических изменений различных структур головного мозга в зависимости от тяжести патологического процесса. Данный комплекс инструментальных исследований важно проводить всем больным с ДЭ. Материал и методы исследования: В отделении неврологии Национального Госпиталя Минздрава Кыргызской Республики находились на лечении 32 пациента с дисциркуляторной энцефалопатией. Средний возраст составил 64 года, в половом аспекте 22пациента и 11пациенток. Применяли следующие методы обследования больных с ДЭ. 1) инструментальные (ультразвуковая допплерография головного мозга (УЗДГ), электроэнцефалография (ЭЭГ), магнитно-резонансноя томография головного мозга (МРТ), компьютерная томография (КТ), ангиография, ЭКГ, исследования глазного дна); 2) неврологический осмотр и физикальное исследование, лабораторное исследование липидного спектра крови, сахара крови, коагулограммы. Также применяли дополнительные методы исследования: клинико-физиологическое исследование, нейропсихологическое обследование, электроэнцефалография головного мозга (ЭЭГ), микроскопия сосудов бульбарной конъюнктивы. Обсуждение. Остановимся на дополнительном методе исследования при ДЭ - ЭЭГ. Этот метод является достаточно информативным для диагностики функционального состояния биоэлектрической активности мозга человека . ЭЭГ основана на регистрации суммарной электрической активности нейронов головного мозга, отводимой с поверхности кожи головы и является сложной кривой, состоящей из многих частотных компонентов (рис.). Рис. Электроэнцефалография в норме Изучение природы регистрируемой электрической активности биопотенциалов головного мозга занимался еще Ханс Бергер в 1925 году и полагал, что ЭЭГ является суммой потенциалов действия отдельных нейронов. Позднее исследователи пришли к выводу, что электрическая активность мозга определяется более длительными процессами неимпульсной природы. В настоящее время принято считать, что волны ЭЭГ в основном являются результатом суммации постсинаптических потенциалов: ВПСП (возбуждающий постсинаптический потенциал) и ТПСП (тормозный постсинаптический потенциал), также некоторый вклад вносит электрическая активность глиальных клеток. Однако вопрос о природе ЭЭГ окончательно не решен до настоящего времени и представляет большой научный интерес. Сегодня метод электроэнцефалографии широко применяется для научных и клинических целей, использует современные математические методы обработки и анализа данных, дает возможность качественного и количественного анализа функционального состояния коры головного мозга, подкорковых структур, а также сложных корково-подкорковые взаимодействия, их реакций при действии раздражителей при выполнении различных видов деятельности. Доказано, что на формирование индивидуального паттерна ЭЭГ влияют различные факторы включая органические поражения мозга, психические заболевания. Поэтому в тех случаях, когда надо судить о нозологической форме заболевания, данные ЭЭГ оказываются, как правило, недостаточными. Там же, где речь идет о локализации поражения мозга, обусловленной сосудистыми нарушениями, ЭЭГ так же, как и при опухолевых поражениях, часто является ценным диагностическим методом. Также по данным ЭЭГ можно отследить динамику изменений очаговых процессов в зависимости от характера основного заболевания. В литературе чаще встречаются описания характеристики ЭЭГ при гипертонической болезни, поскольку она чаще встречается среди населения и лежит в основе развития цереброваскулярной патологии. При гипертонической болезни по данным ряда авторов происходят диффузные изменения биоэлектрическая активность головного мозга по всем областям, что проявляется в виде дезорганизации альфа-ритма, нарастании быстрых колебаний и появлении медленных волн ЭЭГ. Однако описаний стадийности изменений ЭЭГ, характерной для дисциркуляторной энцефалопатии в литературе нет. Особая ценность метода ЭЭГ описана в диагностике мозговых инсультов для определения локализации очага и его глубины. Отмечено, что при корковых поражениях на ЭЭГ регистрируется грубый четко очерченный очаг, в то время как при глубинных локализациях очаговые изменения выражены нечетко или отсутствуют. Также имеются сведения, что при ишемическом инсульте более характерно уплощение кривой ЭЭГ над областью поражения, а для геморрагического очага преобладание дельта-волн. Выявляемые изменения на ЭЭГ при инсультах считается не специфичными, при этом свидетельствует, что степень изменений зависит от давности процесса, локализации и размера очага поражения. В литературе описана динамика изменения ЭЭГ при мозговых инсультах, и совсем нет сведений об эволюции ЭЭГ картины при хронических нарушениях мозгового кровообращения, несмотря на то, что последние тоже могут сопровождаться очаговой неврологической симптоматикой. В нейрохирургической практике зачастую приходится сталкиваться с вопросами дифференциальной диагностики ЭЭГ изменений поражения головного мозга, обусловленных гипертонической болезнью, церебральным атеросклерозом с опухолевыми синдромами. Это обусловлено схожестью патогенетических процессов в виде формирования синдрома повышенного внутричерепного давления и очаговой церебральной симптоматики. При этом характерным признаком цереброваскулярных заболевания является то, что дизритмичный характер ЭЭГ имеет тенденцию постепенно нормализоваться со склонностью к уменьшению очаговых изменений в отличие от опухолевого процесса, что в совокупности с клинической картиной обоих заболеваний помогает разобраться при дифференциальной диагностике. Также различные изменения ЭЭГ картины можно наблюдать при тромбозах и стенозах магистральных артерий (сонных и вертебральных) и при их патологической извитости. Степень изменений ЭЭГ зависит от степени нарушения мозгового кровообращения и возможного коллатерального кровообращения. У таких больных большую диагностическую ценность имеют функциональные пробы со сдавлением одного или двух сосудов. Изменения ЭЭГ можно наблюдать и при менее грубых сосудистых нарушениях, вызывающих лишь преходящие нарушения мозгового кровообращения, при мигренях. У таких больных изменения ЭЭГ выражены нерезко и в большей части имеют признаки влияния патологического процесса на диэнцефальные структуры мозга (М. Л. Федорова, 1969). Информативность ЭЭГ также доказана в диагностики артериальные и артерио-венозные аневризмах сосудов головного мозга. Так распространенность использование метода ЭЭГ при цереброваскулярных заболеваниях подчеркивает его значимость в диагностике очаговых и общемозговых процессов. Заключение Таким образом, выраженность нарушений ЭЭГ зависит от тяжести патологического процесса. При цереброваскулярных заболеваниях не приводящих к тяжёлой, клинически проявляющейся ишемии мозга, изменения на ЭЭГ могут отсутствовать или носят пограничный с нормой характер. При дисциркуляторных расстройствах включая вертебробазилярную недостаточность, на ЭЭГ может наблюдаться десинхронизация и уплощение ритма. При этом очаговость патологических изменения при дисциркуляторной энцефалопатии формирует предпосылки для поиска паттернов изменения ЭЭГ в зависимости от ведущего синдрома и стадии патологического процесса.
Энцефалопатия – органическое патологическое состояние, приводящее к нарушению функциональности внутренних систем и органов. Симптомы энцефалопатии зависят от области локализации нарушений в организме. Чаще всего говорят о повреждении головного мозга. Именно с него начнем рассмотрение темы.
Общая информация
Энцефалопатией называют такое патологическое состояние, которое не связано с воспалительными процессами, приводит к нарушению работы мозга. Возможна врожденная патология, можно приобрести энцефалопатию по причине инфекции, травы, метаболических проблем. Риск патологического состояния есть у всех, не играет роли половая или возрастная принадлежность. Беда не обошла стороной младенцев. Как известно из медицинской статистики, чаще всего требуется лечение при симптомах энцефалопатии лицам преклонного возраста.
Процесс сопровождается дистрофическими изменения в мозговых тканях. Прогресс болезни приводит к нарушению функциональности органа и необратимым изменениям. Возможны осложнения вплоть до комы и летального исхода.
Откуда пришла беда?
Возможно появление симптомов энцефалопатии головного мозга у взрослых, детей по причине продолжительной недостаточной поставки кислорода в мозговые ткани. У младенцев это обычно объясняется нарушениями, сопровождавшими вынашивание плода, а также особенностями родов. Есть риск такого состояния из-за мозговой травмы или повреждения других частей головы. Статистика показывает, что чаще всего по этой причине патология диагностируется у боксеров.
Спровоцировать энцефалопатию может недостаточность функционирования, повышенное давление в кровеносных сосудах, внутри черепа. Иногда симптомы энцефалопатии у взрослых возникают на фоне атеросклероза. Спровоцировать такое состояние могут недостаточность работы печени, почек, диабет и другие нарушения обменных процессов в организме, а также употребление ряда лекарственных средств. Энцефалопатия может появиться у зависимых от алкоголя и наркотических веществ людей, у переживших отравление тяжелыми металлами или химическим соединениями. Повышена вероятность патологии при лучевой болезни. Иногда энцефалопатия развивается как осложнение на фоне инфекционных болезней.
Формы и типы
Если две основные формы: врожденная, приобретенная. Первый вариант формируется с 28 недели вынашивания эмбриона и постепенно развивается во время всего периода развития. Еще один вариант энцефалопатии у новорожденных – появление патологического состояния в течение первых семи дней жизни. Спровоцировать нарушение могут особенности генетики, материнские болезни, аномалии, травмы.
Приобретенная болезнь может появиться на фоне алкоголизма, нехватки витаминов, гипертонии, после травм. Симптомы дисциркуляторной энцефалопатии могут беспокоить при наличии многочисленных очагов нарушения кровотока в головном мозге. Возможна метаболическая, лучевая, токсическая формы, а также развивающаяся лейкоэнцефалопатия, болезнь, спровоцированная воспалительными очагами в щитовидной железе.
Как заметить?
Симптомы энцефалопатии довольно разнообразны – все зависит от формы болезни, причин, ее спровоцировавших, области локализации повреждений. Возможны вегетативные, когнитивные, эмоциональные, психические отклонения. Некоторые формы могут сопровождаться психозом.
Характерный симптом энцефалопатии – обморочность, часто больная, кружащаяся голова. Боль воспринимается фоновой, может беспокоить очень долго. В некоторых случаях приступы боли приходят ненадолго, ощущения интенсивные. При патологии больному сложно концентрировать внимание, в голове шумит, ухудшается память, ослабляются способности мыслить, рассуждать.
Симптомы энцефалопатии включают в себя повышенную утомляемость и общую слабость. Иногда больного клонит в сон днем, но возможна бессонница в ночное время, а также иные отклонения, включая кошмарные сновидения. В ряде случаев болезнь проявляет себя апатией, отсутствием мотивации, желаний, инициативы. Один из симптомов энцефалопатии – снижение любопытства, уменьшение круга увлечений, интересов.
Некоторые больные становятся депрессивными, агрессивными, нестабильными эмоционально. Многие отмечают, что возникает желание приблизить смерть. Возможны треморы, сложности с координацией движения, паркинсонизм, расстройства половой функции, ухудшение слуха, зрения. На фоне энцефалопатии речь становится вялой, тихой. У пациента немеют кончики пальцев, носа. Возможна судорожность.
Болезнь прогрессирует
Без адекватной помощи пациенту симптомы энцефалопатии мозга прогрессируют. Все перечисленные выше явления появляются в большей степени, постепенно их дополняет нарушение сознания. Возможны эпизоды бредовой речи, галлюцинации. Некоторые больные страдают от психозов. В ряде случаев наблюдается изменение личности.
Как определить?
При подозрении на симптомы дисциркуляторной энцефалопатии, алкогольной и любой другой необходимо обратиться к квалифицированному доктору. Случай будет вести невролог. Чтобы уточнить состояние, нужно собрать историю болезни, получить данные об особенностях состояния пациента, его образе жизни, перенесенных в прошлом травмах. Выявляют, каково давление, какие фоновые болезни внутренних органов есть, присущи ли человеку вредные привычки.
Выбирают лечение при симптомах энцефалопатии головного мозга только после поведения полноценной инструментальной диагностики. Необходимо сделать КТ, МРТ, ЭЭГ, рентгеновский снимок позвоночника в области шеи, РЭГ и нейросонографию. При подозрении на энцефалопатию показано сделать эхоэнцефалографию, допплеровское исследование сосудов. Берут образцы крови. В ряде случаев необходимо получить образцы тканей спинного мозга.

Особенности вопроса
Даже при отсутствии симптомов энцефалопатии у новорожденных всех детей принято проверять перед выпиской из роддома на предмет отсутствия патологического состояния. Как правило, делают эхографию. Только при получении хороших результатов малыша с матерью можно отправить домой. При выявлении отклонений выясняют их причины и выбирают курс лечения.
Поскольку энцефалопатия у взрослых чаще появляется на фоне каких-либо заболеваний, важно обследовать внутренние органы, проверить наличие очагов воспаления в почках, печени. Делают ультразвуковое обследование, берут образцы тканей для гистологического и цитологического изучения.
Что делать?
Только медикаменты редко дают выраженный эффект. Для повышения эффективности курса назначают массаж, физиопроцедуры с использованием магнитов, игл, электричества и других подходов. Придется отказаться от любых вредных привычек, начать питаться правильно, активно двигаться физически.

Важный случай
Энцефалопатия может наблюдаться на фоне нарушения функциональности, патологий дыхательной системы, если таковые провоцируют недостаток вентиляции легких. Повышена вероятность энцефалопатии у больных пневмонией, туберкулезом, ТЭЛА, БЭБ, а также лиц, у которых установлены абсцессы. Чтобы вовремя обнаружить болезнь, при подобных диагнозах необходимо проходить регулярное обследование. Выбирают, если патологическое состояние спровоцировано такой причиной, лечение энцефалопатии (симптомы описаны выше), исходя из принадлежности типа к гипоксическому.
Гипоксический генез патологии свойственен ряду случаев, когда энцефалопатия появлялась в период после реанимации.
Известно, что энцефалопатия возможна, если в кровеносной системе слишком много или слишком мало сахара. Это объясняется важностью роли этого соединения в церебральном обмене веществ. Выше вероятность нарушений, если в организме человек не хватает витаминов группы В. Известны случаи, когда энцефалопатия наблюдалась при нехватке натрия, избытке жидкости в органических тканях, избыточном продуцировании гормона, контролирующего мочеиспускание.
Тяжесть случая
Разработанная в настоящее время градация случаев по тяжести хоть и используется, но многими докторами признается больше условной, нежели безоговорочно применимой. К первой степени относится ситуация, не сопровождающаяся клиническими проявлениями, в то время как церебральные нарушения уже наблюдаются. Их можно выявить, проведя диагностику с применением специфического инструментария. Обнаружить энцефалопатию на первой стадии можно только в случае, если человек приходит на профилактические обследование, проходит диспансеризацию или, к примеру, обращается по поводу иного заболевания.
Неврологические симптомы легкой, умеренной формы могут быть преходящими. Это состояние классифицируют как вторую степень патологического состояния. Третья сопровождается тяжелыми нарушениями. Как правило, человека признают инвалидом.
Особенности проявления
Чаще всего встречается энцефалопатия в хронической форме. Симптоматика болезни выражена слаба, состояние прогрессирует. Острая форма проявляет себя резко, выраженно, состояние пациента стремительно ухудшается, нарушается сознание. Как правило, именно так проявляет себя требующая срочного лечения печеночная энцефалопатия. Симптомы этого состояния близки к другим формам энцефалопатии, объясняющимся отравлением и нарушением метаболизма.
При хронике больной испытает проблемы при попытке вспомнить произошедшее недавно, услышанное или узнанное. Понижается внимательность и способность концентрировать внимание. Больной быстро устает, страдает от расстройств сна. Серьезные сложности сопровождают перемену вида деятельности, поскольку не хватает умственной гибкости для подстройки. Симптоматика сильно варьируется от случая к случаю.
Обратить внимание
Иногда симптомы энцефалопатии (диабетической, венозной, печени и другой формы) включают нистагм, пониженный мышечный тонус, повышенную рефлексию. Возможно явление стопных знаков. У некоторых наблюдается оральный автоматизм. Состояние сказывается нарушениями координации и ослаблением зрения. Возможен слабый птоз, парезы. Анализ состояния показывает наличие вегетативных нарушений.
По мере прогресса симптомы энцефалопатии (венозной, печени, объясняющееся проблемами метаболизма и другой) становятся все более выраженными. Появляется один доминирующей признак болезни. Это может быть атаксия, нарушение работы вестибулярного аппарата, паркинсонизм, гиперкинетика, псевдобульбарные симптомы. Наблюдается деменция, нарушается психика.

Острая энцефалопатия: особенности
Может проявить себя острыми симптомами печеночная энцефалопатия. Лечение при таком состоянии должно осуществляться строго бригадой скорой помощи. Отсутствие своевременной поддержки приводит к летальному исходу, так как развивается мозговой отек, деятельность важных для человеческой жизни тканей полностью нарушается.
Проявляет себя острая энцефалопатия сильной болью в голове, проблемами со зрением. Больного тошнит, рвет, нарушается способность ровно и уверенно стоять, со стороны заметно психомоторное возбуждение. Возможно онемение отдельных частей тела. Возбужденность вскоре сменяется на апатию, сознание нарушается. Проявление этого признака варьируется по силе – возможны как слабые отклонения в виде оглушения, так и кома. Возможны приступы, сходные с эпилепсией.
Вредные привычки и болезни
Иногда энцефалопатия развивается на фоне злоупотребления алкоголем. При хроническом пристрастии к спиртному организм испытывает нехватку в витаминах группы В, из-за чего мозговые ткани не получают необходимых полезных компонентов, а значит, не могут нормально функционировать. Алкоголь токсичен для мозга, угнетает подачу кислорода к клеткам, а также блокирует поступление аминокислот и минеральных соединений.
Симптомы алкогольной энцефалопатии включают в себя ухудшение аппетита, рвоту и тошноту, боли в желудке. Если пациент соглашается есть, то предпочитает соленое, сладкое. На начальной стадии энцефалопатия всегда провоцирует нарушения сна – от полной потери возможности уснуть до лунатизма и кошмарных сновидений.
Энцефалопатия может проявлять себя продолжительными шатаниями по помещению, в котором больной находится. Человек в это время может бредить, что-то бессвязно бормотать, рычать.

Прогресс болезни
Без своевременно оказанной помощи алкогольная энцефалопатия прогрессирует до состояния Гайе-Верде. Больной страдает от нарушений психики и моторики, видит галлюцинации, сознание помутнено, речь бредовая, невнятная.
Дополнительно энцефалопатия приводит к повышению жирности кожи, отечноти лица, верхней половины туловища. Возможен жар до 40 градусов, мышечная судорожность.
Как лечить?
Первый и самый важный пункт – полностью исключить из повседневности больного любые спиртные напитки. Одновременно важно отдать человека под медицинский контроль. Врач назначит заместительную терапию, исходя из особенностей случая. Комплексный подход позволяет минимизировать негативные реакции, обусловленные синдромом отмены алкоголя. Наблюдение должно вестись в специализированной клинике. Зачастую больные нуждаются в изоляции и фиксации конечностей.
Особенности терапии энцефалопатии в общем случае
При острой энцефалопатии необходима срочная госпитализация. Больному делают диализ крови, обеспечивают питание введением в вену. При хронической форме необходимо выбрать такую программу, которая повлияет на первопричину патологического состояния. При отравлении необходимо очищение, применение раствора для инфузии, при проблемах с обменом веществ назначают инсулин или препараты для понижения концентрации сахара либо вводят в вену глюкозный раствор, тиамин.
При энцефалопатии придется придерживаться диеты, подобранной в соответствии с болезнью, а также режима сна и бодрствования.
Читайте также:


