Демиелинизация при болезни бехчета
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Ключевые слова: болезнь Бехчета, мозговая симптоматика, популяция Таджикистана.
Для цитирования: Шукурова С.М., Махсудова М.Х. Поражение нервной системы при болезни Бехчета. РМЖ. 2017;7:457-461.
Nervous system disorders in Behcet’s disease
Shukurova S.M., Makhsudova M.Kh.
Avicenna Tajik State Medical University, Dushanbe
Tajikistan is an endemic area for Behcet’s disease. No multicenter studies on this disorder in Tajikistan were performed. This paper demonstrates multifaceted clinical manifestations of Behcet’s disease.
Aim. To address clinical instrumental characteristics of brain symptoms in Tajik patients with Behcet’s disease.
Patients and methods. The study included 28 patients (18 men, 64%, and 10 women, 36%) with Behcet’s disease aged 20-40 (mean age 25 6 ± 7.2 years) who underwent treatment in K.T. Tadzhiev City Clinical Hospital No. 5. The diagnosis relied on the clinical criteria according to the International Study Group for the Behcet’s Disease (ISGBD, 1990). Physical and clinical examinations including brain magnetic resonance imaging (MRI) were performed.
Results. Brain manifestations in Behcet’s disease patients ranged from headaches (86%) and psycho-emotional disorders (71%) to motor and cognitive disorders (29% and 14%, respectively). Their rate increases as the disease progresses. After one or two years of the onset, brain symptoms occur in 14% of cases and increase after 7 to 9 years (57%). In the others 29%, CNS damage was observed after 3 to 5 years. In 28 patents with verified Behcet’s disease, MRI revealed hydrocephaly signs (86%), optic atrophy (43%), lacunar stroke signs (29%), empty sella syndrome (57%), and sinus disorders (maxillary sinusitis in 29% and sphenoiditis in 43%). MRI identified neither pathological masses nor focal bran lesions in one patient only.
Conclusions. This study demonstrate high occurrence and severity of cerebrovascular symptoms which are considered as poor prognostic sign of Behcet’s disease.
Освещены аспекты поражения нервной системы при болезни Бехчета
Объективно: больной заторможен, отмечаются бледность кожных покровов, лицо гиперемированно, в полости рта визуализируются единичные афты. Местами отмечаются папуло-пустулезные высыпания на коже живота, верхних и нижних конечностей (рис. 6). Суставы без особенностей. Со стороны внутренних органов без особых отклонений от нормы. 
Данные дополнительных методов исследования
Клинический анализ крови: эритроциты – 4,5×1012/л, гемоглобин – 129 г/л, лейкоциты – 10×109/л (палочкоядерные нейтрофилы 6%, сегментоядерные 62%), тромбоциты – 141×109/л, СОЭ – 21 мм/ч.
Общий анализ мочи: без отклонений.
Биохимический анализ крови: общий белок – 68 г/л; холестерин – 4,6 ммоль/л; общий билирубин – 14,9 мкмоль/л (прямой – 4,4 мкмоль/л); тимоловая проба – 4,0 (тимол-вероналовая проба – 1,2; йодная проба – отрицательная, формоловая проба – слабоположительная); мочевина – 7,0 ммоль/л; креатинин – 82 мкмоль/л; К+ – 4,2 ммоль/л; Ca2+ – 144 ммоль/л; АЛТ – 57 Ед/л; АСТ – 45 Ед/л; глюкоза – 5,2 ммоль/л; СРБ+++. Кровь на RW – отрицательно. Время свертывания крови по Сухареву: начало – 336 c, конец – 551 c. Протромбиновый индекс – 98,7%, фибриноген плазмы – 2,75 г/л, время рекальцификации – 132 с, тромботест – 4.
ЭКГ: ритм синусовый, без отклонений от нормы.
УЗИ органов брюшной полости и почек: без отклонений.
МРТ головного мозга: инфаркт Варолиева моста (подострая стадия) (рис. 7). В области Варолиева моста слева визуализируется зона повышенного сигнала на Т2-ВИ и пониженного сигнала на Т1-ВИ 2,1×1,2×1,2 см. Перивентрикулярно и субкортикально с обеих сторон очаги высокого и повышенного сигнала на Т2-ВИ до 0,6 см, местами сливного характера, с наличием отека у задних рогов боковых желудочков. Желудочки мозга, субарахноидальное пространство умеренно расширены. 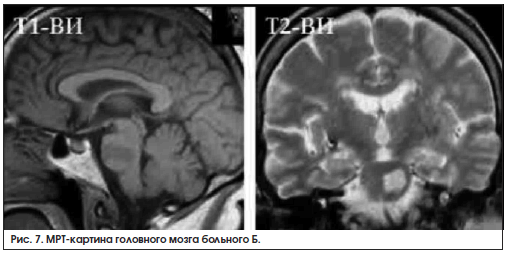
Рентгеноскопия органов грудной клетки: без отклонений.
Осмотр окулиста: без отклонений.
Осмотр невролога: болезнь Бехчета. Хроническая недостаточность мозгового кровообращения. Синдром демиелинизации мозга.
Лечение. Больному назначено: 1) комбинированная пульс-терапия метилпреднизолоном (в суммарной дозе 1500 мг) в сочетании с циклофосфаном (в дозе 600 мг) в/в капельно на физиологическом р-ре № 3; 2) НПВП (диклофенак 3,0 в/м № 7); 3) ипидакрин 10 мг в/м № 10; 3) варфарин 2,5 мг/сут. перорально № 10. По завершении пульс-терапии больной был переведен на пероральный прием метилпреднизолона 8 мг/сут и азатиоприна 150 мг/сут.
После проведенного лечения состояние больного значительно улучшилось до относительно удовлетворительного, сознание – ясное, температура тела 36,7–36,8° С; жалоб на головные, суставные боли и диспептические явления нет.
Больной выписан домой со следующими рекомендациями: 1) наблюдение у ревматолога и невролога по месту жительства; 2) метилпреднизолон 8 мг/сут; 3) азатиоприн 150 мг/сут.
Данный клинический случай демонстрирует позднюю диагностику ББ. Несмотря на наличие классических симптомов болезни в дебюте, диагноз ББ своевременно не был выставлен, не была назначена адекватная патогенетическая терапия. Это, в свою очередь, привело к развитию тяжелых проявлений ББ, обусловленных поражением центральной нервной системы.
Таким образом, возникает необходимость развития междисциплинарного подхода практических врачей к выявлению ранних симптомов ББ и совместному ведению этой категории больных.
Только для зарегистрированных пользователей
Демиелинизирующее заболевание представляет собой патологический процесс разрушения миелиновой оболочки, при котором поражаются нейроны головного и спинного мозга. При этом ухудшается проводимость импульсов в нервной системе. Болезнь характеризуется уничтожением миелина мозга. Это опасное состояние влияет на функционирование всего организма. Заболевание встречается с одинаковой частотой как у взрослых, так и детей. Современная медицина не обладает средствами для полного излечения от этого заболевания. Его можно лишь ослабить и замедлить течение.
Демиелинизация
Демиелинизирующее заболевание головного мозга по МКБ-10 имеет коды G35, G36 и G77. Процесс, вызванный поражением нервной ткани, негативно сказывается на функционировании всего организма в целом. Определенные нервные окончания покрыты миелиновой оболочкой, которая выполняет в организме важные функции. Например, миелин обеспечивает быструю передачу электрических импульсов и соответственно при нарушении этого процесса страдает вся система. Миелин состоит из липидов и белковых соединений в пропорции 70/30.

Врач-невролог
Наиболее распространенное демиелинизирующее заболевание головного мозга – рассеянный склероз. Симптомы его очень разнообразны, поэтому пациент редко сразу приходит к неврологу. Снижение зрения, онемение конечностей, проблемы с моторикой – разные врачи дают разные рекомендации, хотя достаточно просто отправить пациента на МРТ и лабораторные исследования, которые подтвердят опасения или исключат заболевания мозга.
Благодаря современным методам терапии и исследований доброкачественное течение наблюдается примерно в половине случаев — больные полностью сохраняют трудоспособность, заводят семьи, рожают детей. Есть некоторые ограничения, например, запрещено посещение бань и саун, длительное нахождение на солнце, но в остальном образ жизни сохраняется, никаких специальных диет не нужно.
Нервная система состоит из центрального и периферического отделов. Механизм регуляции между ними работает следующим образом: импульсы от рецепторов периферической системы передаются в нервные центры спинного мозга, а оттуда в головной мозг. Расстройство этого сложного механизма становится причиной демиелинизации.
Нервные волокна покрыты миелиновой оболочкой. В результате рассматриваемого патологического процесса эта оболочка разрушается и на ее месте формируется фиброзная ткань. Она в свою очередь не может проводить нервные импульсы. В условии отсутствия нервных импульсов нарушается работа всех органов, поскольку мозг не может отдавать команды.
Причины
Демиелинизирующие заболевания головного мозга характеризуются поражением периферической и центральной нервной системы. Они чаще всего возникают на фоне генетической предрасположенности. Случается и так, что сочетание определенных генов провоцирует нарушения в функционировании иммунной системы. Выделяются и иные причины возникновения демиелинизирующих заболеваний:
- состояние хронической или острой интоксикации;
- солнечная радиация;
- ионизирующее облучение;
- аутоиммунные процессы в организме и генетические патологии;
- осложнение бактериальной и вирусной инфекции;
- неправильное питание.
Наиболее подверженной этой патологии считается европеоидная раса, особенно те ее представители, которые проживают в северных географических широтах. Такой тип заболевания может провоцироваться травмой головы или позвоночника, депрессией, вредными привычками. Некоторые типы вакцин также могут стать пусковым механизмом для начала развития таких патологий. Это относятся к прививкам против кори, оспы, дифтерии, гриппа, коклюша, гепатита В.
Классификация
Демиелинизирующее заболевание нервной системы классифицируется на различные типы, в основе которых лежит разрушение миелиновой оболочки. В связи с этим рассматриваемая патология подразделяется соответствующим образом на рассеянный склероз, болезнь Марбурга, болезнь Девика, прогрессирующую мультифокальную лейкоэнцефалопатию и синдром Гийена-Барре.
Рассеянный склероз характеризуется как тяжелое хроническое и дезиммуно- нейродегенеративное заболевание ЦНС, склонное к прогрессированию. В большинстве случаев заболевание встречается в молодом возрасте и почти всегда приводит к инвалидности. Этому демиелинизирующему заболеванию ЦНС по МКБ-10 присвоен код G35.
В настоящее время причины развития рассеянного склероза до конца не изучены. Большинство ученых склоняются к мультифакторной теории развития этого заболевания, когда сочетается генетическая предрасположенность и внешние факторы. К числу последних относятся:
- инфекционные заболевания;
- состояние хронической интоксикации;
- прием некоторых лекарственных средств;
- смена места жительства с резкой сменой климата;
- недостаток клетчатки и высококалорийная диета.
Не всегда прослеживается взаимосвязь симптоматики рассеянного склероза со стадией заболевания. Патология может иметь волнообразное течение. Обострения и ремиссии могут повторяться с различным интервалом. Особенностью рассеянного склероза является то, что каждое новое обострение имеет более тяжелое течение по сравнению с предыдущим.
Прогрессирование рассеянного склероза характеризуется развитием следующей симптоматики:
- нарушения чувствительности (мурашки по коже, онемение, покалывание, жжение, зуд);
- расстройство зрения (нарушение цветопередачи, снижение остроты зрения, размытость картинки);
- дрожание конечностей или туловища;
- головные боли;
- нарушения речи и затруднение глотания;
- мышечные спазмы;
- изменения походки;
- когнитивные нарушения;
- непереносимость тепла;
- головокружение;
- хроническая усталость;
- нарушение либидо;
- тревожность и депрессия;
- нестабильность стула;
- бессонница;
- вегетативные расстройства.
Выделяют также вторичные симптомы рассеянного склероза. Они подразумевают осложнения болезни. Очаги демиелинизации в головном мозге определяются с помощью магнитно-резонансной томографии, в том числе с введением контрастного вещества.
Лечение рассеянного склероза осуществляется с помощью таких методов, как:
- плазмаферез;
- прием цитостатиков;
- назначение иммуносупрессоров;
- применение иммуномодуляторов;
- прием бета интерферонов;
- гормональная терапия.
- симптоматическая терапия с назначением антиоксидантов, ноотропных препаратов и витаминов.
В период ремиссии пациентам показано санаторно-курортное лечение, массаж, лечебная физкультура. При этом должны быть исключены все тепловые процедуры. Для облегчения симптомов заболевания назначаются препараты: снижающие мышечный тонус, устраняющие тремор, нормализующие мочеиспускание, стабилизирующие эмоциональный фон, противосудорожные средства.
Рассеянный склероз относится к категории неизлечимых заболеваний. Поэтому указанные методы лечения направлены на уменьшение проявлений и улучшение качества жизни больного. Длительность жизни больных с таким заболеванием зависит от характера течения патологии.
Болезнь Марбурга
Геморрагическая лихорадка или болезнь Марбурга представляет собой острую инфекционную патологию, вызванную марбургским вирусом. Он проникает в организм через поврежденную кожу и слизистую оболочку глаз и полости рта.
Инфицирование происходит воздушно-капельным и половым путем. Кроме того, заразиться можно через кровь и другие выделения больного. После того как человек переболеет этим заболеванием, у него формируется стойкий и длительный иммунитет. Повторное заражение в практике не встречалось. У переболевшего геморрагической лихорадкой Марбурга наблюдается образование некрозов и очагов кровоизлияний в печени, миокарде, легких, надпочечниках, почках, селезенке и других органах.
Симптоматика заболевания зависит от стадии патологического процесса. Инкубационный период длится от 2 до 16 дней. Болезнь имеет острое начало и характеризуется повышением температуры тела до высоких показателей. Наряду с температурой может появиться озноб. Нарастают признаки интоксикации, такие как разбитость, головная боль, боль в мышцах и суставах, интоксикация и обезвоживание. Через 2-3 дня после этого присоединяются расстройство функционирования ЖКТ и геморрагический синдром. В области груди появляется колющая боль, которая усиливается во время дыхания. Кроме того, у больного может появиться сухой кашель и загрудинные колющие боли. Боль может перейти на область горла. Слизистая оболочка глотки сильно краснеет. Почти у всех больных наблюдался понос, который длился почти 7 дней. Характерным признаком этого заболевания является появление сыпи на туловище по подобию кори.
Все симптомы усиливаются к концу первой недели. Также могут наблюдаться кровотечения, из носа, желудочно-кишечного тракта, половых путей. К началу 2 недели все признаки интоксикации достигает своего максимума. При этом возможны судороги и потеря сознания. По анализу крови происходят специфические изменения: тромбоцитопения, пойкилоцитоз, анизоцитоз, зернистость эритроцитов.
При подозрении у человека болезни Марбурга он экстренно госпитализируется в инфекционное отделение и должен находиться в изолированном боксе. Период выздоровления может затянуться до 21-28 дней.
Болезнь Девика
Оптикомиелит или болезнь Девика по хронической картине похож на рассеянный склероз. Это аутоиммунное заболевание, причины возникновения которого до сих пор не выяснены. В качестве одной из причин его развития отмечается увеличение проницаемости барьера между мозговой оболочкой и сосудом.
Некоторые аутоиммунные заболевания способны спровоцировать прогресс болезни Девика:
- ревматоидный артрит;
- системная красная волчанка;
- синдром Шегрена;
- дерматомиозит;
- тромбоцитопеническая пурпура.
Болезнь имеет специфическую симптоматику. Клинические проявления обусловлены нарушением проводящих импульсов. Кроме того, поражается зрительный нерв и ткань спинного мозга. В большинстве случаев болезнь заявляет о себе нарушением зрения:
- пелена перед глазами;
- боль в глазницах;
- размытость зрения.
При прогрессировании заболевания и отсутствии адекватного лечения больной рискует полностью потерять зрение. В некоторых случаях возможен регресс симптоматики с частичным восстановлением функций глаз. Иногда случается так, что миелит предшествует невриту.
Оптиконевромиелит имеет два варианта течения: поступательное нарастание симптоматики с одновременным поражением ЦНС. В редких случаях встречается монофазное течение болезни. Оно характеризуется устойчивым прогрессом и усугублением симптоматики. В этом случае повышен риск летального исхода. При правильно подобранном лечении патологический процесс замедляется, но при этом полное выздоровление не гарантируется.
Для выявления болезни Девика проводится комплекс мероприятий. Помимо стандартных диагностических процедур проводится люмбальная пункция с анализом ликвора, офтальмоскопия и МРТ позвоночника и головного мозга.
Лечение болезни Девика длительное и непростое. Главной задачей становится замедление прогрессирования заболевания и улучшение качества жизни больного. В рамках медикаментозной терапии применяются глюкокортикостероиды миорелаксанты, антидепрессанты, обезболивающие средства центрального действия. При тяжелом течении болезни пациент может столкнуться с такими осложнениями, как паралич ног, слепота или стойкое нарушение функций органов таза. При своевременном и правильном лечении гарантируется полное выздоровление.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Люди с иммунным дефицитом могут столкнуться с прогрессирующей многоочаговой мультифокальной лейкоэнцефалопатией. Это инфекционное заболевание, спровоцированное проникновением в организм вируса JC, относящегося к семейству Полиомавирусов. Особенностью патологии является то, что происходит несимметричное и многоочаговое поражение головного мозга. Вирусом поражаются оболочки нервных окончаний, состоящие из миелина. Поэтому данное заболевание принадлежит к группе демиелинизирующих патологий.
Почти 85% пациентов с таким диагнозом являются больными СПИДом или ВИЧ инфицированными. В группу риска входят пациенты со злокачественными опухолями.
Основные симптомы заболевания:
- перепады настроения;
- зрительные нарушения;
- парестезия и паралич;
- нарушение памяти.
Синдром Гийена-Барре
Все пациенты с таким диагнозом должны госпитализироваться в отделение интенсивной терапии. Поскольку существует риск развития дыхательной недостаточности и может потребоваться подключение к ИВЛ, в отделении должна быть реанимация. Также пациентам необходим должный уход с профилактикой пролежней и тромбоэмболии. Также необходимо купировать аутоиммунный процесс. С этой целью применяется плазмаферез и пульс-терапия иммуноглобулинами. Полное восстановление пациентов с таким диагнозом следует ожидать в течение 6-12 месяцев. Летальные исходы происходят из-за пневмонии, дыхательной недостаточности и тромбоэмболии легочной артерии.
Симптомы
Демиелинизация всегда проявляется неврологическим дефицитом. Этот признак свидетельствует о начале процесса разрушения миелина. В него вовлекается и иммунная система. Атрофируются ткани мозга — спинного и головного, а также наблюдается расширение желудочков.
Проявления демиелинизации находятся в зависимости от вида заболевания, причинных факторов и локализации очага. Симптоматика может отсутствовать, когда поражение мозгового вещества незначительное, до 20%. Это обусловлено компенсаторной функцией: здоровые ткани мозга выполняют задачи пораженных очагов. Неврологическая симптоматика проявляется редко — только при повреждении более 50% нервной ткани.
В качестве общих признаков демиелинизирующих заболеваний головного мозга отмечаются следующие:
- параличи;
- ограниченная подвижность мышц;
- тонические спазмы конечностей;
- нарушение функционирования кишечника и мочевого пузыря;
- псевдобульбарный синдром (нарушение произношения звуков, затруднение глотания, изменение голоса);
- нарушение мелкой моторики рук;
- онемение кожи и покалывание;
- зрительная дисфункция (снижение остроты зрения, размытость картинки, колебания глазных яблок, искажения цвета).
Нейропсихологические нарушения, характерные для рассматриваемой патологии, вызваны ухудшением памяти и снижением мыслительной деятельности, а также изменениями поведения и личностных качеств. Это проявляется развитием неврозов, депрессии, слабоумием органического генеза, эмоциональными перепадами, выраженной слабостью и снижением работоспособности.
Диагностика
Ранняя стадия течения патологии с отсутствием характерной симптоматики случайно обнаруживается во время диагностического обследования по другому поводу. Для подтверждения диагноза проводится нейровизуализация, а также невролог определяет степень нарушения проводящей функции мозга. Основным методом диагностики является магнитно-резонансная томография. На снимках можно отчетливо увидеть участки пораженной ткани. Если сделать ангиографию, то можно определить степень повреждения сосудов.
Лечение
Демиелинизирующее заболевание ЦНС относится к категории неизлечимых. Терапевтические меры направлены на улучшение качества жизни пациента и устранение симптоматики. Для проведения симптоматической терапии назначают:
- анальгетики;
- седативные средства;
- ноотропы;
- миорелаксанты;
- противовоспалительные препараты;
- нейропротекторные препараты.
Прогноз
Прогноз относительно жизни больного напрямую зависит от характера течения заболевания, вида патологии и объема пораженной мозговой ткани. Если заболевание было диагностировано на ранней стадии и начато адекватное лечение, то прогноз относительно жизни благоприятный. Тем не менее невозможно полностью излечить болезнь. Она может привести к инвалидности или окончиться летальным исходом.
Демиелинизирующее заболевание представляет собой патологический процесс разрушения миелиновой оболочки, при котором поражаются нейроны головного и спинного мозга. При этом ухудшается проводимость импульсов в нервной системе. Болезнь характеризуется уничтожением миелина мозга. Это опасное состояние влияет на функционирование всего организма. Заболевание встречается с одинаковой частотой как у взрослых, так и детей. Современная медицина не обладает средствами для полного излечения от этого заболевания. Его можно лишь ослабить и замедлить течение.

Демиелинизация
Демиелинизирующее заболевание головного мозга по МКБ-10 имеет коды G35, G36 и G77. Процесс, вызванный поражением нервной ткани, негативно сказывается на функционировании всего организма в целом. Определенные нервные окончания покрыты миелиновой оболочкой, которая выполняет в организме важные функции. Например, миелин обеспечивает быструю передачу электрических импульсов и соответственно при нарушении этого процесса страдает вся система. Миелин состоит из липидов и белковых соединений в пропорции 70/30.

Врач-невролог
Наиболее распространенное демиелинизирующее заболевание головного мозга – рассеянный склероз. Симптомы его очень разнообразны, поэтому пациент редко сразу приходит к неврологу. Снижение зрения, онемение конечностей, проблемы с моторикой – разные врачи дают разные рекомендации, хотя достаточно просто отправить пациента на МРТ и лабораторные исследования, которые подтвердят опасения или исключат заболевания мозга.
Благодаря современным методам терапии и исследований доброкачественное течение наблюдается примерно в половине случаев — больные полностью сохраняют трудоспособность, заводят семьи, рожают детей. Есть некоторые ограничения, например, запрещено посещение бань и саун, длительное нахождение на солнце, но в остальном образ жизни сохраняется, никаких специальных диет не нужно.
Нервная система состоит из центрального и периферического отделов. Механизм регуляции между ними работает следующим образом: импульсы от рецепторов периферической системы передаются в нервные центры спинного мозга, а оттуда в головной мозг. Расстройство этого сложного механизма становится причиной демиелинизации.
Нервные волокна покрыты миелиновой оболочкой. В результате рассматриваемого патологического процесса эта оболочка разрушается и на ее месте формируется фиброзная ткань. Она в свою очередь не может проводить нервные импульсы. В условии отсутствия нервных импульсов нарушается работа всех органов, поскольку мозг не может отдавать команды.
Причины
Демиелинизирующие заболевания головного мозга характеризуются поражением периферической и центральной нервной системы. Они чаще всего возникают на фоне генетической предрасположенности. Случается и так, что сочетание определенных генов провоцирует нарушения в функционировании иммунной системы. Выделяются и иные причины возникновения демиелинизирующих заболеваний:
- состояние хронической или острой интоксикации;
- солнечная радиация;
- ионизирующее облучение;
- аутоиммунные процессы в организме и генетические патологии;
- осложнение бактериальной и вирусной инфекции;
- неправильное питание.
Наиболее подверженной этой патологии считается европеоидная раса, особенно те ее представители, которые проживают в северных географических широтах. Такой тип заболевания может провоцироваться травмой головы или позвоночника, депрессией, вредными привычками. Некоторые типы вакцин также могут стать пусковым механизмом для начала развития таких патологий. Это относятся к прививкам против кори, оспы, дифтерии, гриппа, коклюша, гепатита В.
Классификация
Демиелинизирующее заболевание нервной системы классифицируется на различные типы, в основе которых лежит разрушение миелиновой оболочки. В связи с этим рассматриваемая патология подразделяется соответствующим образом на рассеянный склероз, болезнь Марбурга, болезнь Девика, прогрессирующую мультифокальную лейкоэнцефалопатию и синдром Гийена-Барре.
Рассеянный склероз характеризуется как тяжелое хроническое и дезиммуно- нейродегенеративное заболевание ЦНС, склонное к прогрессированию. В большинстве случаев заболевание встречается в молодом возрасте и почти всегда приводит к инвалидности. Этому демиелинизирующему заболеванию ЦНС по МКБ-10 присвоен код G35.
В настоящее время причины развития рассеянного склероза до конца не изучены. Большинство ученых склоняются к мультифакторной теории развития этого заболевания, когда сочетается генетическая предрасположенность и внешние факторы. К числу последних относятся:
- инфекционные заболевания;
- состояние хронической интоксикации;
- прием некоторых лекарственных средств;
- смена места жительства с резкой сменой климата;
- недостаток клетчатки и высококалорийная диета.
Не всегда прослеживается взаимосвязь симптоматики рассеянного склероза со стадией заболевания. Патология может иметь волнообразное течение. Обострения и ремиссии могут повторяться с различным интервалом. Особенностью рассеянного склероза является то, что каждое новое обострение имеет более тяжелое течение по сравнению с предыдущим.
Прогрессирование рассеянного склероза характеризуется развитием следующей симптоматики:
- нарушения чувствительности (мурашки по коже, онемение, покалывание, жжение, зуд);
- расстройство зрения (нарушение цветопередачи, снижение остроты зрения, размытость картинки);
- дрожание конечностей или туловища;
- головные боли;
- нарушения речи и затруднение глотания;
- мышечные спазмы;
- изменения походки;
- когнитивные нарушения;
- непереносимость тепла;
- головокружение;
- хроническая усталость;
- нарушение либидо;
- тревожность и депрессия;
- нестабильность стула;
- бессонница;
- вегетативные расстройства.
Выделяют также вторичные симптомы рассеянного склероза. Они подразумевают осложнения болезни. Очаги демиелинизации в головном мозге определяются с помощью магнитно-резонансной томографии, в том числе с введением контрастного вещества.
Лечение рассеянного склероза осуществляется с помощью таких методов, как:
- плазмаферез;
- прием цитостатиков;
- назначение иммуносупрессоров;
- применение иммуномодуляторов;
- прием бета интерферонов;
- гормональная терапия.
- симптоматическая терапия с назначением антиоксидантов, ноотропных препаратов и витаминов.
В период ремиссии пациентам показано санаторно-курортное лечение, массаж, лечебная физкультура. При этом должны быть исключены все тепловые процедуры. Для облегчения симптомов заболевания назначаются препараты: снижающие мышечный тонус, устраняющие тремор, нормализующие мочеиспускание, стабилизирующие эмоциональный фон, противосудорожные средства.
Рассеянный склероз относится к категории неизлечимых заболеваний. Поэтому указанные методы лечения направлены на уменьшение проявлений и улучшение качества жизни больного. Длительность жизни больных с таким заболеванием зависит от характера течения патологии.
Болезнь Марбурга
Геморрагическая лихорадка или болезнь Марбурга представляет собой острую инфекционную патологию, вызванную марбургским вирусом. Он проникает в организм через поврежденную кожу и слизистую оболочку глаз и полости рта.
Инфицирование происходит воздушно-капельным и половым путем. Кроме того, заразиться можно через кровь и другие выделения больного. После того как человек переболеет этим заболеванием, у него формируется стойкий и длительный иммунитет. Повторное заражение в практике не встречалось. У переболевшего геморрагической лихорадкой Марбурга наблюдается образование некрозов и очагов кровоизлияний в печени, миокарде, легких, надпочечниках, почках, селезенке и других органах.
Симптоматика заболевания зависит от стадии патологического процесса. Инкубационный период длится от 2 до 16 дней. Болезнь имеет острое начало и характеризуется повышением температуры тела до высоких показателей. Наряду с температурой может появиться озноб. Нарастают признаки интоксикации, такие как разбитость, головная боль, боль в мышцах и суставах, интоксикация и обезвоживание. Через 2-3 дня после этого присоединяются расстройство функционирования ЖКТ и геморрагический синдром. В области груди появляется колющая боль, которая усиливается во время дыхания. Кроме того, у больного может появиться сухой кашель и загрудинные колющие боли. Боль может перейти на область горла. Слизистая оболочка глотки сильно краснеет. Почти у всех больных наблюдался понос, который длился почти 7 дней. Характерным признаком этого заболевания является появление сыпи на туловище по подобию кори.
Все симптомы усиливаются к концу первой недели. Также могут наблюдаться кровотечения, из носа, желудочно-кишечного тракта, половых путей. К началу 2 недели все признаки интоксикации достигает своего максимума. При этом возможны судороги и потеря сознания. По анализу крови происходят специфические изменения: тромбоцитопения, пойкилоцитоз, анизоцитоз, зернистость эритроцитов.
При подозрении у человека болезни Марбурга он экстренно госпитализируется в инфекционное отделение и должен находиться в изолированном боксе. Период выздоровления может затянуться до 21-28 дней.
Болезнь Девика
Оптикомиелит или болезнь Девика по хронической картине похож на рассеянный склероз. Это аутоиммунное заболевание, причины возникновения которого до сих пор не выяснены. В качестве одной из причин его развития отмечается увеличение проницаемости барьера между мозговой оболочкой и сосудом.
Некоторые аутоиммунные заболевания способны спровоцировать прогресс болезни Девика:
- ревматоидный артрит;
- системная красная волчанка;
- синдром Шегрена;
- дерматомиозит;
- тромбоцитопеническая пурпура.
Болезнь имеет специфическую симптоматику. Клинические проявления обусловлены нарушением проводящих импульсов. Кроме того, поражается зрительный нерв и ткань спинного мозга. В большинстве случаев болезнь заявляет о себе нарушением зрения:
- пелена перед глазами;
- боль в глазницах;
- размытость зрения.
При прогрессировании заболевания и отсутствии адекватного лечения больной рискует полностью потерять зрение. В некоторых случаях возможен регресс симптоматики с частичным восстановлением функций глаз. Иногда случается так, что миелит предшествует невриту.
Оптиконевромиелит имеет два варианта течения: поступательное нарастание симптоматики с одновременным поражением ЦНС. В редких случаях встречается монофазное течение болезни. Оно характеризуется устойчивым прогрессом и усугублением симптоматики. В этом случае повышен риск летального исхода. При правильно подобранном лечении патологический процесс замедляется, но при этом полное выздоровление не гарантируется.
Для выявления болезни Девика проводится комплекс мероприятий. Помимо стандартных диагностических процедур проводится люмбальная пункция с анализом ликвора, офтальмоскопия и МРТ позвоночника и головного мозга.
Лечение болезни Девика длительное и непростое. Главной задачей становится замедление прогрессирования заболевания и улучшение качества жизни больного. В рамках медикаментозной терапии применяются глюкокортикостероиды миорелаксанты, антидепрессанты, обезболивающие средства центрального действия. При тяжелом течении болезни пациент может столкнуться с такими осложнениями, как паралич ног, слепота или стойкое нарушение функций органов таза. При своевременном и правильном лечении гарантируется полное выздоровление.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Люди с иммунным дефицитом могут столкнуться с прогрессирующей многоочаговой мультифокальной лейкоэнцефалопатией. Это инфекционное заболевание, спровоцированное проникновением в организм вируса JC, относящегося к семейству Полиомавирусов. Особенностью патологии является то, что происходит несимметричное и многоочаговое поражение головного мозга. Вирусом поражаются оболочки нервных окончаний, состоящие из миелина. Поэтому данное заболевание принадлежит к группе демиелинизирующих патологий.
Почти 85% пациентов с таким диагнозом являются больными СПИДом или ВИЧ инфицированными. В группу риска входят пациенты со злокачественными опухолями.
Основные симптомы заболевания:
- перепады настроения;
- зрительные нарушения;
- парестезия и паралич;
- нарушение памяти.
Синдром Гийена-Барре
Все пациенты с таким диагнозом должны госпитализироваться в отделение интенсивной терапии. Поскольку существует риск развития дыхательной недостаточности и может потребоваться подключение к ИВЛ, в отделении должна быть реанимация. Также пациентам необходим должный уход с профилактикой пролежней и тромбоэмболии. Также необходимо купировать аутоиммунный процесс. С этой целью применяется плазмаферез и пульс-терапия иммуноглобулинами. Полное восстановление пациентов с таким диагнозом следует ожидать в течение 6-12 месяцев. Летальные исходы происходят из-за пневмонии, дыхательной недостаточности и тромбоэмболии легочной артерии.
Симптомы
Демиелинизация всегда проявляется неврологическим дефицитом. Этот признак свидетельствует о начале процесса разрушения миелина. В него вовлекается и иммунная система. Атрофируются ткани мозга — спинного и головного, а также наблюдается расширение желудочков.
Проявления демиелинизации находятся в зависимости от вида заболевания, причинных факторов и локализации очага. Симптоматика может отсутствовать, когда поражение мозгового вещества незначительное, до 20%. Это обусловлено компенсаторной функцией: здоровые ткани мозга выполняют задачи пораженных очагов. Неврологическая симптоматика проявляется редко — только при повреждении более 50% нервной ткани.
В качестве общих признаков демиелинизирующих заболеваний головного мозга отмечаются следующие:
- параличи;
- ограниченная подвижность мышц;
- тонические спазмы конечностей;
- нарушение функционирования кишечника и мочевого пузыря;
- псевдобульбарный синдром (нарушение произношения звуков, затруднение глотания, изменение голоса);
- нарушение мелкой моторики рук;
- онемение кожи и покалывание;
- зрительная дисфункция (снижение остроты зрения, размытость картинки, колебания глазных яблок, искажения цвета).
Нейропсихологические нарушения, характерные для рассматриваемой патологии, вызваны ухудшением памяти и снижением мыслительной деятельности, а также изменениями поведения и личностных качеств. Это проявляется развитием неврозов, депрессии, слабоумием органического генеза, эмоциональными перепадами, выраженной слабостью и снижением работоспособности.
Диагностика
Ранняя стадия течения патологии с отсутствием характерной симптоматики случайно обнаруживается во время диагностического обследования по другому поводу. Для подтверждения диагноза проводится нейровизуализация, а также невролог определяет степень нарушения проводящей функции мозга. Основным методом диагностики является магнитно-резонансная томография. На снимках можно отчетливо увидеть участки пораженной ткани. Если сделать ангиографию, то можно определить степень повреждения сосудов.
Лечение
Демиелинизирующее заболевание ЦНС относится к категории неизлечимых. Терапевтические меры направлены на улучшение качества жизни пациента и устранение симптоматики. Для проведения симптоматической терапии назначают:
- анальгетики;
- седативные средства;
- ноотропы;
- миорелаксанты;
- противовоспалительные препараты;
- нейропротекторные препараты.
Прогноз
Прогноз относительно жизни больного напрямую зависит от характера течения заболевания, вида патологии и объема пораженной мозговой ткани. Если заболевание было диагностировано на ранней стадии и начато адекватное лечение, то прогноз относительно жизни благоприятный. Тем не менее невозможно полностью излечить болезнь. Она может привести к инвалидности или окончиться летальным исходом.
Читайте также:


