Диффузный эзофагоспазм лечение неврологом
Диффузный эзофагоспазм (спастический псевдодивертикулез, четкообразный пищевод) – заболевание, характеризующееся нарушением двигательной функции пищевода и проявляющееся спонтанными приступообразными сокращениями пищевода и стойкими, длительными, с высокой амплитудой спазмами при глотании. Может быть первичным, развившимся при психоэмоциональных стрессах, и вторичным, при котором спастическое сокращение пищевода возникает рефлекторно при наличии патологических процессов в нем (эзофагита, язвы, рака и т. д.).
Эзофагоспазм - одно из наиболее часто встречающихся заболеваний пищевода, однако точных данных о частоте его нет. Данное заболевание является одним из наиболее частых причин дисфагии.
Этиология и патогенез
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма:
- Первичный (идиопатический) — органические изменения нервной системы, при которых поражаются межмышечные нервные сплетения, участвующие в регуляции двигательной активности пищевода.
- Вторичный (рефлекторный) — обусловлен висцеро-висцеральными рефлексами, сопутствует таким заболеваниям, как, гастроэзофагеальная рефлюксная болезнь, эзофагиты различной этиологии, грыжа пищеводного отверстия диафрагмы, язвенная болезнь желудка и двенадцатиперстной кишки, желчекаменная болезнь, при которых происходит поражение слизистой пищевода. Вторичный эзофагоспазм может развиваться на фоне некоторых заболеваний соединительной ткани, диабетической нейропатии, а также при выраженных психоэмоциональных стрессах, при приеме холинергических и антихолинергических препаратов. В клинической практике часто встречаются варианты диффузного спазма и ахалазии пищевода.
Следует помнить, что отдельные спастические сокращения пищевода иногда возникают и у здоровых людей при поспешной еде, проглатывании большого куска непрожеванной пищи (чаще мяса), при употреблении слишком горячей, острой или сухой пищи.
Патогенез диффузного спазма пищевода неизвестен. Большое значение отводится дистрофическим изменениям межмышечного нервного сплетения пищевода.
В классификации учитывают вид эзофагоспазма, выделяют 3 степени тяжести (легкая, средней тяжести и тяжелая). При вторичном эзофагоспазме на первом месте в диагнозе указывается основное заболевание: эзофагит, язва пищевода и т. д.
Симптомы
Больные с диффузным эзофагоспазмом жалуются на боли в грудной клетке и дисфагию. Основной симптом эзофагоспазма — дисфагия, которая воспринимается больными как ощущение боли, давления за грудиной при проглатывании пищи или слюны. Эти ощущения через несколько секунд исчезают самостоятельно или после проглатывания глотка теплой жидкости (вода, чай и т. д.). Иногда спазмы пищевода возникают независимо от еды, в ряде случаев они появляются очень часто (несколько раз во время приема пищи), в других случаях — 1—3 раза в месяц.
Боли могут появляться в покое, но усиливаются при глотании и эмоциональных стрессах, локализуются за грудиной, иррадиируют в спину, обе руки, нижнюю челюсть и продолжаются от нескольких секунд до минут. Иногда загрудинная боль при эзофагоспазме очень напоминает таковую при приступах стенокардии.
Диагностика
При рентгенологическом исследовании выявляют некоординированные сокращения какого-либо небольшого участка пищевода (сегментарный спазм), имитирующие дивертикулы. Спастические сокращения пищевода по длине и по ширине вызывают искривления, напоминающие штопор ("штопорообразный пищевод" или синдром Бартони–Тешендорфа).
Более чувствительным и специфическим методом выявления спазмов является манометрия пищевода, с помощью которой определяют уровень давления или характер релаксации в области нижнего пищеводного сфинктера. Если эзофагоспазм не выявляется описанными методами, применяют провоцирующие тесты (исследование с густой или подкисленной лимонной или разведенной соляной кислотой взвесью сульфата бария). При вторичном эзофагоспазме выявляют при рентгенологическом исследовании основное заболевание (язвы, эзофагит, рак и др.), являющееся причиной эзофагоспазма. Иногда с этой целью приходится проводить эзофагоскопию (например, при эзофагите). Первичный эзофагоспазм без лечения часто прогрессирует, приступы дисфагии возникают чаще.
Во многих случаях клиническая и рентгенологическая картина эзофагоспазма достаточно характерна. В менее типичных случаях дифференциальную диагностику эзофагоспазма проводят с ахалазией, раком или доброкачественными опухолями пищевода. Рентгенологическое исследование и эзофагоскопия с биопсией подозрительных участков слизистой оболочки позволяют различить эти заболевания. При ахалазии кардии создается впечатление сужения самого дистального отрезка пищевода, причем затруднение при продвижении сульфата бария из пищевода в желудок стабильно сохраняется, тогда как при эзофагоспазме спастически суженные участки через некоторое время расслабляются.
Для дифференциальной диагностики со стенокардией проба с нитроглицерином мало пригодна, так как этот препарат, широко применяемый в кардиологии, расслабляет также мышечные волокна стенки пищевода. Дифференциальная диагностика со стенокардией основывается на регистрации ЭКГ во время болевого приступа, вне приступа – на специальных диагностических приемах (велоэргометрия, фармакологические пробы, сцинтиграфия миокарда с 201 Тl, стресс-эхокардиография и др.).
Лечение и прогноз
Лечение включает в себя регулярное (4–6 раз в день) питание, назначение нитроглицерина и нитратов длительного действия, антагонистов кальция. Седативные средства и транквилизаторы избавляют больных от страха. При вторичном эзофагоспазме необходимо лечить основное заболевание.
В тяжелых случаях, если эзофагоспазм не купируется, проводят хирургическое вмешательство – продольное рассечение циркулярной мышцы пищевода, облегчающее боли у 75–80% больных.
При первичном эзофагоспазме прогноз при настойчивом лечении (иногда требуется 2—3 повторных курса, санаторно-курортное лечение) более чем в 90% случаев хороший. При вторичном эзофагоспазме прогноз зависит от возможности излечения основного заболевания пищевода.
Версия: Справочник заболеваний MedElement
Общая информация
Дискинезия пищевода - это нарушение его моторной (двигательной) функции, которое заключается в изменении продвижения пищи из полости глотки в желудок при отсутствии органических поражений пищевода. Нарушения моторной функции пищевода приводят к задержке или замедлению продвижения пищи в желудок либо к появлению ретроградного ее продвижения.



Классификация
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма:
- первичный (идиопатический) эзофагоспазм;
- вторичный (рефлекторный) эзофагоспазм.
Отдельные авторы, кроме того, выделяют гиперкинетические и гипокинетические варианты заболевания, представленные в следующей классификации (Трухманов А.С., 1997):
1. Нарушения перистальтики грудного отдела пищевода:
Этиология и патогенез
Этиология диффузного спазма пищевода неизвестна.
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма.
Гиперкинетические варианты дискинезий пищевода сопровождаются усилением тонуса и моторики пищевода как во время глотания, так и вне его.
Эпидемиология
Возраст: преимущественно от 30 до 70 лет
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.3
Клиническая картина
Изжога встречается у 20% пациентов.
Диагностика

Автор. Nevit Dilmen 1994
Эзофагоманометрия (манометрия пищевода)
У определенного процента больных результаты исследования могут не отличаться от нормы, у других при проведении манометрии пищевода обнаруживаются:
- спастические сокращения стенок пищевода в виде волн различной формы и амплитуды, во время которых давление в пищеводе превышает 30 мм.рт.ст.;
-эпизоды нормальной перистальтики, позволяющие дифференцировать эзофагоспазм от ахалазии;
- рефлекторное расслабление нижнего пищеводного сфинктера, неполная его релаксация.
Суточный мониторинг рН в нижней трети пищевода выявляет эпизоды ГЭР, о чем говорит падение показателей рН ниже 4. Регистрируется общее количество рефлюксов, число эпизодов продолжительностью более 5 минут, длительность самого большого эпизода, средняя продолжительность рефлюкса, общее время исследования, в течение которого значение рН было ниже 4.
Возможно применение метода внутрипищеводной импедансометрической диагностики моторной функции пищевода.
Лабораторная диагностика
Обязательные исследования: общий анализ крови.
Дополнительные исследования: биохимический анализ крови (общий белок, глюкоза, АлАТ, АсАТ, амилаза, ЩФ).
Дифференциальный диагноз
Осложнения
Лечение
Немедикаментозное лечение подразумевает профилактику повышения внутрибрюшного давления: больные должны избегать выполнения частых наклонов туловища, подъема тяжестей, переедания.
Медикаментозное лечение
Комплексное лечение должно быть направлено на устранение спазма гладкой мускулатуры и восстановления нормальной перистальтики пищевода.
Назначают прием за 30-40 минут до еды блокаторов медленных кальциевых каналов; антихолинергических средств (атропин, платифиллин и др) или нитратов (изосорбида ди- и мононитраты).
Для большинства больных (эмоционально лабильных пациентов), целесобразно применение седативных средств и антидепрессантов.
Вопрос о применении прокинетиков остается спорным. Осуществляется лечение осложнений, в частности рефлюкс-эзофагита (антисекреторные средства, антациды, цитопротекторы).
Хирургическое лечение
Проводится лишь у некоторых больных с тяжелым течением заболевания и при неэффективности комплексной диетомедикаментозной терапии.
У эмоционально стабильных пациентов наблюдаются лучшие результаты оперативного лечения.
Считается, что болезни пищевода — это нарушения в работе какого-либо отдела пищеварительной системы. Многие ошибочно полагают, что болезни этого органа появляются при нарушении питания. Это не всегда правильно. Например, такой болезненный процесс, как эзофагоспазм пищевода является не только результатом сбоя в работе желудочно-кишечного тракта. Он появляется при сопутствующих заболеваниях в том числе.
В очень запущенных случаях это осложнение частого сочетанного заболевания пищевода и желудка — ГЭРБ. У кого высокий риск появления такой болезни, и как она проявляется? Есть ли шанс избавиться от эзофагоспазма пищевода или он неизлечим?
Причины эзофагоспазма пищевода
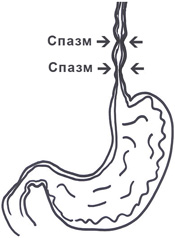
Нарушение двигательной функции пищевода является причиной развития болей в области грудной клетки в 25–30% случаев. Спастические нарушения отмечаются в том случае, если из 10 глотательных движений протекают со спазмом мускулатуры два и более.
Что такое эзофагоспазм? Это самопроизвольное или вызванное глотанием сокращение мышц органа, которое характеризуется одновременным началом, большой длительностью и повторным появлением.
Условно причины появления болезни можно представить в виде трёх больших групп:
- эзофагоспазм, появляющийся в результате развития болезней системы пищеварения;
- при поражении центральной нервной системы (заболевания головного мозга);
- проблемы с периферической нервной системой.
Кроме этого, бывает первичный (идиопатический или неустановленной этиологии) и вторичный эзофагоспазм.
Самая основная причина развития спастических сокращений мышц пищевода — нарушение работы его нервной системы, что бывает:
![]()
после травм головы;- при полиомиелите;
- при развитии инсульта;
- часто болезнь развивается из-за опухоли головного мозга;
- эзофагоспазм развивается при поражении блуждающего нерва и нервных сплетений пищевода;
- частые эмоциональные стрессы, алкоголизм и сахарный диабет при отсутствии лечения тоже приведут к появлению нарушений работы пищевода;
- в редких случаях радиационное облучение могло явиться причиной.
Также эзофагоспазм пищевода может встречаться как осложнение рефлюкс-эзофагита. Этот процесс наблюдается при гастроэзофагеальной рефлюксной болезни. Легкое контролируемое течение ГЭРБ не осложнится спазмом мышц. Но при быстром прогрессировании процесса, когда образуются глубокие язвы с поражением нервной ткани — эзофагоспазм бывает развивается молниеносно.
Не последнюю роль играет психологический компонент в развитии болезни. В 40–60% случаев у людей, страдающих эзофагоспазмом пищевода, отмечаются нарушения эмоционального характера: переживания, депрессия, частая необоснованная вспыльчивость. Поэтому во многих ситуациях речь идёт о сочетанных причинах появления эзофагоспазма.
Симптомы эзофагоспазма пищевода

Первый симптом при эзофагоспазме, который будет испытывать больной человек — непостоянная дисфагия (нарушение глотания). Она носит парадоксальный характер: затруднение человек испытывает больше из-за проглатывания жидкостей, но при этом твёрдая пища не приносит выраженного дискомфорта.
Важный диагностический признак заболевания — спастические боли в области грудной клетки. Они чаще напоминают загрудинные проявления стенокардии (хроническое заболевание сердца). Но разница в том, что их провоцирует не физическая активность, а употребление пищи или эмоциональные перенапряжения.
Есть несколько вариантов течения эзофагоспазма:
При первом происходит одновременное сокращение многих групп мышечных волокон пищевода, но они слабые. Второй вид сопровождается более выраженными по силе сокращениями мышц, что доставляет человеку сильнейший дискомфорт.
В случае когда эзофагоспазм является осложнением ГЭРБ, ко всем перечисленным симптомам добавляется ещё и изжога.
Ко внепищеводным проявлениям эзофагоспазма часто относятся:
- необоснованная депрессия;
- ощущение тревоги, особенно во время принятия пищи или перед очередным глотком воды;
- одним из своеобразных симптомов диффузного спазма пищевода является нарушение сна.
Диагностика и возможные осложнения
Чтобы выставить диагноз необходимо обязательно провести полноценное обследование. В первую очередь помогает:
- рентгенологическое исследование;
- эзофагоскопия;
- манометрия или исследование двигательной активности пищевода.
Течение заболевания может быть длительным. При этом, возможно, появление осложнений:
- формирование истинных дивертикулов пищевода (расширений);
- возникновение грыжи пищеводного отверстия диафрагмы.
Лечение эзофагоспазма пищевода
Можно ли избавиться от заболевания? Лечение эзофагоспазма пищевода длительное, комплексное и зависит от причины, вследствие которой он развился. Если правильно установить причину появления эзофагоспазма, то при условии постоянной терапии можно надеяться на хорошее самочувствие.
Какие препараты используют, чтобы облегчить состояние?
![]()
На первом месте это те вещества, которые влияют на основную болезнь. При ГЭРБ назначают длительно блокаторы протонной помпы, антациды, диету.- После инсульта человек должен регулярно принимать аспирин, вещества, стимулирующие мозговое кровообращение и снижающие холестерин крови.
- В лечении эзофагоспазма обязательно назначение специальной диеты в острый период: готовят полужидкую и кашицеобразную пищу, максимально щадящую пищевод. Исключаются раздражающие продукты. Рекомендуется есть 4–5 раз в день небольшими порциями.
- Обязательна консультация психолога, с последующим назначением успокоительных препаратов. При необходимости нужно принимать вещества для улучшения сна.
- Специфическими веществами являются антихолинергические средства (их используют при неврологических заболеваниях, они блокируют медиатор ацетилхолин). Назначают также препараты из группы нитратов и блокаторов кальция.
- Если все этапы лечения оказались неэффективными врачи рекомендуют проведение хирургических процедур: расширение пищевода или разрез его круговой мышцы.
Диффузный эзофагоспазм редкое заболевание, которое может появиться неожиданно, после перенесённого инфекционного процесса или травмы, а также как осложнение ГЭРБ. Предупредить его невозможно, но уменьшить проявления и улучшить течение можно попытаться. Главное — не запускать болезнь!
Спазм пищевода – это сокращение гладких мышц органа, при котором нарушается акт глотания, сопровождается болью в ретростернальной области, но нижний пищеводный сфинктер (НПС) функционирует нормально.
Заболевание проявляется резкими болями за грудиной, дисфагией, отрыжкой, регургитацией съеденной пищей, изжогой. Диагноз ставится на основании рентгенологического обследования, эндоскопии, манометрии пищевода, в целях дифференциальной диагностики проводится рН-метрия пищевода. Лечение в основном консервативное: диетотерапия, терапия, направленная на уменьшение внутрибрюшного давления и снижение миотонуса пищевода.
Оглавление
Спазм пищевода: симптомы и лечение
Спазм пищевода, симптомы и лечение – все это стало предметом гастроэнтерологической науки сравнительно недавно (70-е годы XX века). Именно в это время заложены основы понятия о функциональных заболеваниях и состояниях человеческого организма. Под функциональным состоянием обычно понимают те заболевания, которые не сопровождаются морфологическими изменениями. Впрочем, русская клиническая школа всегда считала, даже не имея фактических доказательств, что функциональные изменения всегда предшествуют органической патологии. Сейчас доказано, что функциональные состояния сопровождаются биохимическими и нейрофизиологическими нарушениями и при отсутствии лечения могут переходить в органическую патологию.

Под функциональными заболеваниями пищевода понимают достаточно большую группа стойких идиопатических дискинезий органа, сопровождающихся ретростернальными болями и дисфагиями. Вопрос том, что такое спазм пищевода и как его снимать, находится на стыке трех наук – гастроэнтерологии, неврологии и психиатрии.
Акт глотания – это очень сложный рефлекс, нарушение его на любом уровне может вызвать дискинезию и спазм, как тотальный, так и отдельных участков пищевода. Спазм пищевода бывает следствием психологической нестабильности (стрессы, фобии, неврастенические состояния), гормональной нестабильности организма (у беременных, в климактерическом периоде, у подростков), различных интоксикаций (отравление грибами, алкоголем). Для того чтобы снять эзофагоспазм, необходимо знать его причину.
Что такое спазм пищевода и как его снимать
Спазм пищевода – это резкое сокращение гладких мышц пищевода, нарушающих акт глотания, при этом НПС функционирует нормально.
Различают следующие виды эзофагоспазма:
- Диффузный эзофагоспазм – это длительное, беспорядочное сокращение мышц пищевода по всей его длине. Рентгенологически это проявляется протяженным мышечным спазмом, в отличие от кардиоспазма, НПС нормально функционирует. Клинические симптомы: резкие ретростернальные боли, дисфагия носит часто парадоксальный характер (лучше проглатывается твердая пища, а жидкость проходит с трудом), приступ обычно заканчивается регургитацией съеденной пищей.
- Сегментарный спазм – сокращения мышц наблюдаются на ограниченном участке органа, но они настолько интенсивны, что возникает его функциональная деформация. Боли выражены умеренно, нарушается акт глотания, особенно жидкой и полужидкой пищи.
- Нервно спастический вариант (спазмирование на нервной почве). Типичным местом подобного спазма является верхнее пищеводное сужение. Патологические сокращения при глотании возникают чаще всего у людей находящихся в депрессии или перенесших тяжелый стресс. Беспокоят сильные боли, чувство нехватки воздуха. У больного начинается паника, его преследует чувство страха. После приступа больной всячески избегает ситуаций, в которой произошел приступ. Если приступ произошел во время еды, больные нередко отказываются от пищи.
Иногда различные виды эзофагоспазмов могут возникать у одного и того же больного.
Для того чтобы снять спазм пищевода используют седативные препараты, спазмолитики, иногда достаточно выпить несколько глотков теплой воды или принять таблетку но-шпы.
Спазм пищевода: причины
Причины, вызывающие спазм пищевода, изучены не до конца. Различают первичный и вторичный эзофагоспазм.
Первичный эзофагоспазм – это отдельная нозология, в основе которой лежат нарушения в межмышечном нервном сплетении пищевода. Поражение может иметь как периферическое (отравление алкоголем, вирусная инфекция, отравление некоторыми видами грибов), так и центральное происхождение (менингоэнцефалит, психосоматические заболевания). В последнее время первичный спазм пищевода рассматривается как психосоматическая патология, которая как у взрослых, так и у детей, развивается на фоне психотравмирующей ситуации. На симптомы, вызванные спазмом пищевода (ретростернальные боли, дисфагия, чувство кома в горле), накладываются симптомы со стороны психики (страх, фобии, паника).
Первичный диффузный спазм пищевода имеет много общего с кардиоспазмом. При отсутствии лечения, эзофагоспазм нередко переходит в это заболевание.
Вторичный эзофагоспазм – развивается как синдром различных заболеваний, возникает как результат висцеро-висцеральных рефлексов, вследствие повышения чувствительности слизистой пищевода к подобным раздражениям (при язвенной болезни желудка, при ГЭРБ, при ЖКБ, при эрозивных эзофагитах). Возможны спазмы пищевода при сахарном диабете, аутоиммунных нарушениях.
Иногда эзофагоспазм бывает у здоровых людей при проглатывании слишком горячей пищи, алкоголя, сухой и твердой пищи.
Спазм пищевода: симптомы
Клиника заболевания зависит от типа и локализации спазма. Главные клинические симптомы эзофагоспазма:

Диспепсические явления (отрыжка, изжога, регургитация) возникают при тяжелом течении спазма пищевода.
Постоянно существующий эзофагоспазм приводит к потере массы тела, что еще больше усиливает нервные расстройства, причем аппетит может сохраняться.
Нервно спастический вариант заболевания
Спазм пищевода при психоэмоциональных расстройствах хорошо известен в клинике внутренних болезней. Заболевание развивается на фоне психологической дезориентации, сопровождается ярко выраженными вегетативными проявлениями. Симптоматика различается в каждом конкретном случае, зависит от выраженности депрессии, тревоги.
Наиболее часто заболевание сопровождается ипохондрическим синдромом, при котором конкретные жалобы на дисфагию и боль в груди переплетаются с множеством необычных жалоб, никак не подтверждаемых при обследовании. Часто состояние сочетается с канцерофобией. Сопровождается такая патология выраженной ВСД – вегетососудистой дистонией, которая в зависимости от преобладания того или иного отделов ВНС, будет значительно различаться.
При ваготонии больным свойственна слабость, потливость, плохая переносимость холода, душных помещений, больных беспокоит редкий пульс, пониженное артериальное давление. При симпатикотонии больные жалуются на сердцебиение, повышение АД, немотивированное повышение температуры, плохую переносимость жары.
Лечение таких пациентов всегда тяжелая задача. Эзофагоспазм хорошо снимается седативной терапией, но если не убрать психологическую составляющую, то симптомы возобновляется снова. При этом уверенность больных в том, что они смертельно больны крепнет, а лечить их становится труднее. Поэтому здесь без помощи психотерапевта не обойтись.
Обследование
Обследование больных с диагнозом эзофагоспазм, направлено на дифференциальную диагностику для исключения:
- рака пищевода;
- ахалазии кардии;
- ГЭРБ;
- хиатальной грыжи.

На рентген-снимке пищевод в виде штопора — характерный симптом для диффузного спазма пищевода
Наиболее информативными являются:
- Рентгенологическая диагностика с контрастированием пищевода. Часто никаких отклонений от нормы выявить не удается. Иногда вместо плавной перистальтической волны, определяются некоординированные спазмы мышц пищевода, приводящие к спастической деформации органа. При этом функция НПС не нарушается.
- Эзофагоскопия бывает затруднена из-за сильных болей (эндоскоп не проходит). Иногда ввести эзофагоскоп можно только после тщательной анестезии. Метод используется в основном для исключения органической патологии.
- Эзофаготонокимография – обнаруживает некоординированное сокращение мышц пищевода, чередующееся с нормальными перистальтическими волнами.
Кроме того проводят:
- анализ периферической крови;
- анализ венозной крови на общий белок, АСТ, АЛТ, ЩФ.
Спазм пищевода: лечение
Терапия спазма пищевода включает медикаментозное лечение, диетотерапию, физиотерапию, альтернативные методы лечения.
Для того чтобы снять как диффузный, так сегментарный спазм пищевода дома, можно воспользоваться следующими рекомендациями:
- самый простой способ – это дать больному немного теплой воды, часто такой нехитрый способ снимает спазм, боли прекращаются;
- нитроглицерин под язык – нитропрепараты хорошо снимают спазмы гладкой мускулатуры, в том числе и диффузный спазм пищевода, однако препарат из-за-сильных головных болей в последствии (побочное действие препарата) плохо переносится большинством больных;
- антагонисты кальция действуют мягче, но и у них есть свои противопоказания (нифедипин, амлодипин);
- если спазм произошел на нервной почве, необходимо дать успокоительные препараты (валериана, пион, пустырник);
- если необходимо быстро снять спазм, делают атропин внутримышечно.
Диетотерапия – одна из главных составляющих лечения при спазме пищевода. Больному предписывают диету №1 по Певзнеру во время обострения, заменяя ее диетой №5 в стадии ремиссии. Индивидуальные корректировки в питании при спазме пищевода обговариваются с лечащим врачом.

Необходимо строго придерживаться одного и того же времени приема пищи. Есть необходимо небольшими порциями, не допуская гиперфагии. Необходимо употреблять большое количество жидкости, исключив из меню слишком горячие или холодные блюда.
Для лечения эзофагоспазма назначают:
- Холинолитики (атропин, бускопан);
- Спазмолитики (папаверин, но-шпа);
- Антагонисты кальция (нифедипин);
- Нитраты (изосорбид мононитрат, изосорбид динитрат);
- Нейролептики и транквилизаторы (эглонил, сонапакс);
- Витамины В₆ и В₁₂.
В основном фитотерапия при спазме пищевода направлена на:
- седативный эффект (валериана, пустырник, пион);
- спазмолитический эффект (шалфей, мята, ромашка);
- противовоспалительные средства (корень девясила).
Альтернативные методы лечения
- Рефлексоиглотерапия – метод, хорошо справляющийся с психосоматическими расстройствами, в том числе и диффузным спазмом пищевода.
- Медицинская гипнотерапия.
- Методы психотерапии: аутогенная тренировка по Шульцу, арт-терапия, пескотерапия.
Все эти методы лечения направлены на повышение возможности саморегуляции непроизвольных функций организма.
Рекомендации пациентам при спазме пищевода
Если у больного возник спазм пищевода, то следует безотлагательно посетить гастроэнтеролога. Прежде всего, ему назначат обследования, чтобы исключить вторичную природу эзофагоспазма (при остеохондрозе, ГЭРБ, при раке пищевода, хиатальной грыже). Если у больного вторичный эзофагоспазм, все усилия будут направлены на лечение, вызвавшего спазм пищевода заболевания.
Если же выяснится, что причиной эзофагоспазма явилось нарушение функционирования нервной системы, то все лечебные и профилактические мероприятия будут направлены на нормализацию ее работы. В этом случае к лечению больного присоединится психотерапевт.
Лечение больных с психосоматическими расстройствами проводится по общим стандартам терапии неврозов. Чаще всего применяется личностно-ориентированная психотерапия. Целью ее является изменить систему ценностей пациента и переключить его внимание на разрешение психологических проблем.
Очень эффективным средством является курортотерапия. Таким больным показано лечение на Черноморском побережье и в Крыму.
Читайте также:




