Историй болезни по педиатрий перинатальная энцефалопатия
Med-books.by - Библиотека медицинской литературы . Книги, справочники, лекции, аудиокниги по медицине. Банк рефератов. Медицинские рефераты. Всё для студента-медика .
Скачать бесплатно без регистрации или купить электронные и печатные бумажные медицинские книги (DJVU, PDF, DOC, CHM, FB2, TXT), истории болезней, рефераты, монографии, лекции, презентации по медицине.
История болезни: Перинатальная энцефалопатия
ФИО: ___________
Возраст: 2 месяца
Место рождения: родильный дом № 2
Время поступления в клинику: 19 / VIII / 99
Диагноз: Перинатальная энцефалопатия
Анамнез болезни
Жалобы (со слов матери): обратили внимание на крупную голову ребенка, адинамию, вялость.
Данные объективного исследования
Статус на день курации: общее состояние ребенка – средней степени тяжести, температура тела – 36,6 0С. ЧД – 14 /мин, ЧСС – 160 /мин.
Нервная система: ребенок вялый, адинамичный, узнает мать, следит глазами только за яркими игрушками, реагирует поворотами головы на звон погремушки. Внимательно смотрит на чужих людей. Выражены хоботковый, поисковый, сосательный, орбикулопальпебральный, рефлекс ползания Бауэра.
Физическое развитие: масса – 6100 г, рост – 56 см, окружность груди – 38 см.
Оценка по индексам:
Индекс упитанности (Чумицкой) = 24 см.
3 окружности плеча + окружность бедра + окружность голени – длина тела.
Окружность плеча – 13 см.
Окружность бедра – 26 см.
Окружность голени – 15 см.
Индекс пропорциональности (Чумицкой) = 2.
Длина ноги – длина туловища
Индекс Эрисмана = 10.
Окружность груди – ½ длины тела.
Окружность груди – в пределах 90 центеля.
Окружность головы – в пределах 25-75 центеля.
Длина тела в пределах 25 центеля.
Вес в пределах 90 центеля.
Заключение: физическое развитие среднее дисгармоничное.
Кожа: желтоватого цвета, нормальной влажности, высыпания, пигментация – отсутствуют, кожа эластичная.
Подкожно-жировая клетчатка более развита на лице, конечностях, груди, спине. Отеки не наблюдаются.
Лимфатические узлы: подчелюстные, подмышечные, паховые – пальпируются с трудом.
Мышечная система: тонус сгибателей преобладает над тонусом разгибателей (гипертонус мышц сгибателей). Степень развития мышц средняя.
Костная система: голова больших размеров, окружность головы – 41 см, большой родничок размерами 1,5х2,0 см, деформация костей не наблюдается.
Суставы: обычной конфигурации, безболезненные при пальпации, окраска кожи в области суставов не изменена, функции суставов не изменены.
Система дыхания: грудная клетка – обычной формы, деформация и асимметрия, гаррисонова борозда не наблюдаются. Дыхание носовое, тип дыхания – брюшной, ЧД – 14 /мин. Обе половины грудной клетки синхронно участвуют в акте дыхания.
Пальпаторно: грудная клетка при пальпации безболезненная, эластичная, межреберные промежутки одинаковые, голосовое дрожание проводится по всем легочным полям.
Аускультативно: дыхание бронхиальное, хрипов нет.
Система кровообращения: верхушечный толчок наблюдается в IV межребе-рье (в виде слабой пульсации) несколько кнаружи от среднеключичной линии. Площадь толчка ≈ 0,8 –1 см2.
Аускультативно: тоны сердца ясные, звучные, I и II тоны равны по звучности. ЧСС = 160 /мин.
Пульс на лучевых артериях: ритмичный, удовлетворительного наполнения и напряжения, одинаковый на обеих руках.
Отношение частоты дыхания к частоте пульса: 1: 1,2.
Система пищеварения: губы, язык, десны и слизистая рта – розового цвета, удовлетворительной влажности. Высыпания и налет отсутствуют.
Живот обычной формы, активно участвует в акте дыхания. Видимая пульсация, расширение вен живота, видимая перистальтика отсутствуют. При пальпации живот мягкий, безболезненный.
Печень не увеличена, безболезненная при пальпации. При перкуссии выступает из-под края реберной дуги на 1 см (по среднеключичной линии).
Селезенка не пальпируется.
Мочевыделительная система: половые органы развиваются по мужскому типу. Мочится самостоятельно, диурез в норме.
Расчет питания
Возраст – 2 месяца.
Вес – 6100 г.
Vсут. = 6100/6 = 1016 мл ≈ 1000 мл.
Vр. = 1000/6 = 165 мл.
Потребность в основных ингредиентах:
Белки: 2,5х6100 = 15,25 г.
Жиры 6х6100 = 36,6 г.
Углеводы 13х6100 = 79,3 г.
Энергетическая ценность: 120х6100 = 732 ккал.
Время кормления Наименование продукта Количество (г, мл)
6 ч грудное молоко 165
9.30 ч грудное молоко 165
13 ч грудное молоко 165
16.30 ч грудное молоко 165
20 ч грудное молоко 165
23.30 ч грудное молоко 165
Дневники
02.09.99 г. Ребенок вялый, адинамичный, фиксирует глазами только яркие предметы, узнает маму. Окружность головы – 41 см. Наблюдается гипертонус мышц сгибателей.
Выражены рефлексы: поисковый, сосательный, орбикулопальпебральный, рефлекс ползания Бауэра. Температура тела – 36,6 0С. Кожа желтоватого оттенка. Дыхание – носовое, тип дыхания – брюшной. ЧД – 14 /мин. В легких дыхание бронхиальное, хрипов нет. Тоны сердца ясные, равные по звучности. ЧСС – 160 /мин.
Живот мягкий, безболезненный. Перкуторно печень выступает из-под края реберной дуги на 1 см. Селезенка не пальпируется.
Большой родничок размерами 1,5 х 2,0 см.
05.09.99 г. Ребенок вялый, адинамичный, с трудом пытается держать голову, наблюдается гипертонус мышц сгибателей. Вяло сосет грудь. Окружность головы – 41 см.
Выражены рефлексы: поисковый, сосательный, орбикулопальпебральный, рефлекс ползания Бауэра. Температура тела – 36,6 0С. Кожа желтоватого оттенка. Дыхание – носовое, тип дыхания – брюшной. ЧД – 14 /мин. В легких дыхание бронхиальное, хрипов нет. Тоны сердца ясные, равные по звучности. ЧСС – 160 /мин.
Живот мягкий, безболезненный. Перкуторно печень выступает из-под края реберной дуги на 1 см. Селезенка не пальпируется.
Большой родничок размерами 1,5 х 2,0 см.
Заключение
Больной _______________, 2 мес, находился на стационарном лечении в __________ № 2 в V отделении с 19.08.99 г по 07.09.99 г с диагнозом: перинатальная энцефалопатия.
Диагноз был выставлен на основании:
Жалоб: мама обратила внимание на крупную голову ребенка, вялость.
Объективного исследования: ребенок вялый, адинамичный. Кожа желтоватого оттенка. Окружность головы – 41 см. Размеры большого родничка 1,5 х 2,0 см. Наблюдается гипертонус мышц сгибателей, физическое развитие среднее дисгармоничное. Ребенок с трудом пытается держать голову.
Выставлен клинический и окончательный диагноз: перинатальная энцефалопатия.
Паспортная часть:
Ф. И.О. ххх
Дата рождения 22.11.2006
Возраст 8 дней.
Пол мужской
Домашний адрес: ххх
Место работы и должности матери и отца:
мать - ххх 34 года, домохозяйка.
отец - ххх 36 лет. Предприниматель
Дата поступления: 30.11.06.
Клинический диагноз направившего учреждения: Гипоксико-ишемическое поражение ЦНС острый период. Угнетения ЦНС средней степени тяжести.
Данные расспроса больного и родственников на день курации:
ЖАЛОБЫ: срыгивание, вялость, нарушение сна, отказ от еды.
ДЕТАЛИЗАЦИЯ ЖАЛОБ: срыгивание сразу после еды, после каждого приема пищи, постоянная вялость, отказ от еды.
Анамнез жизни:
Внутриутробный период: перенесенных заболеваний и травм, прием медикаментов стационарное лечение во время беременности отрицает. Питание матери без особенности.
Беременность 37 недель, протекала с угрозой прерывания в 14- 15 недель. Состояние матери до беременности - здорова. Во время беременности ухудшения здоровья не наблюдалось.
Роды первые, срочные в 37-38 недель беременности; преждевременное излитие околоплодных вод, слабость потуг. Период новорожденности: Родился доношенным, длинна - 51 см, масса - 3300 г , окружность головы - 34 см , окружность груди 32см, Закричал сразу.
Приложили к груди на первый день, сосал вяло, были срыгивания и рвота фонтаном. пуповина отпала на 7 день . переведен из роддома с весом 3100 г. Получил профилактику гоноблинореи. Оценка по шкале Апгар 5-6 балла.Вскармливание естественное .
Перенесение заболевания: не было.
Жилищно - бытовые условия:
Семья численность - 3 человека. Дом 90 кв. м газ, вода, канализация, раздельный санузел. За ребенком ухаживает мать. Режим дня старается соблюдать.
Эпидемиологический анамнез: спокоен.
Медикаментозный аллерголагический анамнез: не отягощен.Аллергии у ближайших родственников не наблюдалось.
Поза : флексорная. Опистотонус, ригидность отсутствует. Поза гипотоничная.
Кожа,придатки: бледная, влажная, эластичная, чистая, теплая .петихиальные кровоизлияния, телеангиоэктазии, Lanugo, Miliaria crystalline, родимые пятна отсутствуют. ногти достигают до краев пальцев Видимые слизистые и склеры не изменены.
Подкожно-жировая клетчатка: выражена умеренно.
Тургор ткани: сохранен.
Лимфоузлы: Пальпируются (подчелюстные, подмышечные, паховые) единичные, до 0,5 см подвижные, безболезненные при пальпации, не спаяны с окружающими тканями.
Мышечная система: развита симметрично. Тонус нормальный. Активные движения сохранены в полном объеме. Ограничения движений, контрактур нет. Наблюдается усиление двигательной активности. Сила мышц: снижена.
Костная система: нормальной конфигурации. Объем активных и пассивных движений: сохранен.
Органы дыхания: число дыханий 64 в мин, ритм ритмичный тип дыхания брюшной тип. Голос громкий. Носовое дыхание: свободно. Форма грудной клетки: коническая без видимых деформаций костного скелета. Перкуторный звук: тимпанический звук во всех отделах легких. Аускультация: дыхание пуэрильное чистое. Шум трения плевры: отсутствует.
Органы кровообращения: пульс 138 ударов в минуту., удовлетворительных свойств.
Артериальное давление: 110/65, мм, рт. столба.
Сердечный горб: отсутствует.
Видимая пульсация: отсутствует.
Верхушечный толчок в 5 межреберье на 1 см, кнаружи от срединно - ключичной линии, площадь 1 см2 высота - низкий, сила - умеренной силы.
Систолическое дрожание: Отсутствует.
Границы относительной сердечной тупости: левая на 1 см к наружи от срединно-ключичной линии.
Правая кнутри от парастернальной, верхняя во втором межреберье.
Верхняя -2-ое ребро.
Границы абсолютной сердечной тупости
Верхняя -3-е ребро
Левая -между левой ключицей и парастернальной линиями.
Правая -ближе к срединноключичной линии.
Тоны сердца: ясные, ритмичные
Первый тон: нормальный.
Второй тон: нормальный.
Дыхательная аритмия - отсутствует , ритм галопа - отсутствует,
Шумы: Отсутствует.
Шум трения перикарда: Отсутствует.
Органы пищеварения.
Сейчас на искусственном вскармливании. Сосет вяло. Норму не съедает- съедает только 50 мл. часто наблюдаются срыгивания, рвота фонтаном. Слизистые полости рта: влажные, чистые, розового цвета. Язык: обложен налетом, нормальной формы. Миндалины: не выступают за пределы небных дужек. Зев: ярко-розового цвета. Живот: окружность 50 см. Видимая перистальтика: отсутствует, участвует в акте дыхания. Пальпация живота: мягкий, безболезненный. Симптомы раздражения брюшины: отсутствуют. Печень: верхняя граница 10 ребро по срединной линии среднеключичной-на 2см., преденеподмышечной -выступает на 2 см. Нижний край печени пальпаторно: закругленный, мягкий, безболезненный, поверхность гладкая, не выступает за край реберной дуги. Симптомы Ортнера, Мерфи, Лепине, Кера, Мюсси: отрицательные. Пальпация точек Дежардена и Мей-Робсона: при надавливании не болезненно. Край селезенки: не пальприуется. Анус: сомкнут трещин отсутствует. Стул: 5 раз в сутки.
Мочеполовая система: Нарушение мочеиспускания не наблюдается. В течение дня 1 - 2 раза, количество мочи 50 мл., цвет мочи соломенно-желтый цвет. Пальпация почек: боль в поясничной области, почки не пальпируются. Симптом поколачивания: отрицательный.
Родителей столь непонятные медицинские термины приводят в состояние тревоги и страха за своего ребенка.
Однако не следует паниковать. Во-первых, во многих случаях у родителей малыша отсутствуют реальные поводы для огорчений, ведь сплошь и рядом подобную проблему врачи диагностируют у ребенка абсолютно безосновательно. А во-вторых, перинатальная энцефалопатия, даже в том случае, когда она действительно подтверждена симптоматически, не относится к числу безысходных ситуаций, обреченных в своем разрешении на самые неблагоприятные последствия.
Организм ребенка обладает выдающимися способностями к излечению и восстановлению. Главное – создать малышу максимально комфортные условия существования с учетом особенностей его диагноза и обеспечить осуществление должного лечения.
- Что такое перинатальная энцефалопатия?
- Фотографии
- Причины ПЭП
- Факторы повышающий риск развития болезни
- Симптомы перинатальной энцефалопатии по возрасту малыша
- Периоды развития ПЭП
- Способы диагностики
- Поздние последствия заболевания
- Лечение
- Прогноз на выздоровление
- Видеозаписи по теме
Что такое перинатальная энцефалопатия?
Развивается ПЭП в перинатальный период – то есть в период с начала 28-ой недели беременности по 7-ой день с момента рождения ребенка (включительно).
Диагноз перинатальной энцефалопатии свидетельствует о нарушениях работы центральной нервной системы и представляет собой некую собирательную единицу, объединяющую в себе целую массу самых разнообразных состояний, синдромов, симптомов и заболеваний плода или новорожденного.
Ниже в фото представлены дети с ПЭП
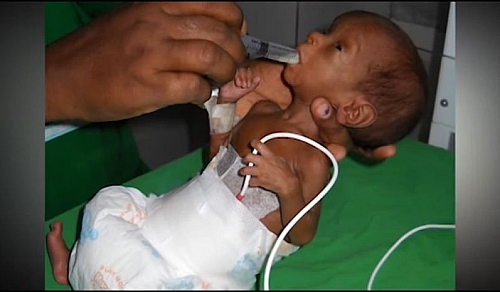
Причины ПЭП
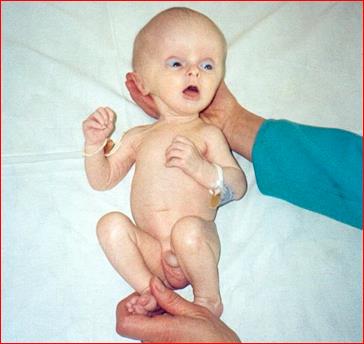
Развивается состояние ПЭП в результате воздействия на еще не родившегося или новорожденного ребенка каких-либо неблагоприятных факторов во время вынашивания ребенка, во время родоразрешения или в первые дни после рождения.
Часто такие факторы не могут быть конкретизированы и выявлены с достаточной определенностью. Но чаще всего таким фактором является недостаточный приток кислорода к клеткам, тканям, органам развивающегося плода в утробе, ребенка во время родов или новорожденного. Одним словом, – гипоксия.
Предположить наличие ПЭП, гипоксии позволяет оценка только что родившегося ребенка по шкале Апгар.
Для постановки баллов по такой шкале врачи оценивают: дыхание, двигательная активность, рефлекторные процессы, крик малыша, цвет кожи и др.
Низкая оценка свидетельствует о возможности наличия неврологических поражений.
Хотя даже высокие баллы часто не являются достоверным доказательством отсутствия проблем из области неврологии: ПЭП, гипоксия. Случается, что симптомы обнаруживаются лишь в течение грудного возраста ребенка.
Обстоятельства, повышающие вероятность рождения ребенка с заболеванием следующие:
- рождение ребенка женщиной, имеющей ряд наследственных и хронических заболеваний;
- заболевания инфекционной природы у матери во время беременности (особенно опасны так называемые ТОЧ-инфекции);
- неправильное неполноценное питание будущей мамы во время беременности;
- наличие вредных привычек матери в течение беременности (курение, спиртные напитки, наркотические вещества);
- алкоголизм, наркомания отца ребенка;
- рождение ребенка женщиной, беременность для которой явилась ранней;
- частое нахождение женщины, вынашивающей ребенка, в состоянии стресса;
- тяжелые нагрузки будущей мамы;
- патологии беременности (токсикозы, гестоз, угрозы выкидыша и др.);
- патологии родовой деятельности (стремительные роды, слабая родовая деятельность);
- родоразрешение посредством операции (кесарево сечение);
- неправильное положение плода;
- анатомические особенностями строения таза беременной;
- обвитие плода пуповиной;
- рождение ребенка раньше или позже срока;
- гипоксия плода;
- воздействие на беременную женщину негативных факторов окружающей среды (вдыхание газов, токсических веществ, вредность работы, передозировка лекарствами и др.).
Следует оговориться, что данный список является лишь примерным, поскольку нередко фактор, провоцирующий ПЭП, установить так и не удается.
Бывает, что у кажущихся здоровыми родителей рождается ребенок с существенными нарушениями функционирования центральной нервной системы, хотя и беременность протекала благополучно.
Симптомы перинатальной энцефалопатии по возрасту малыша
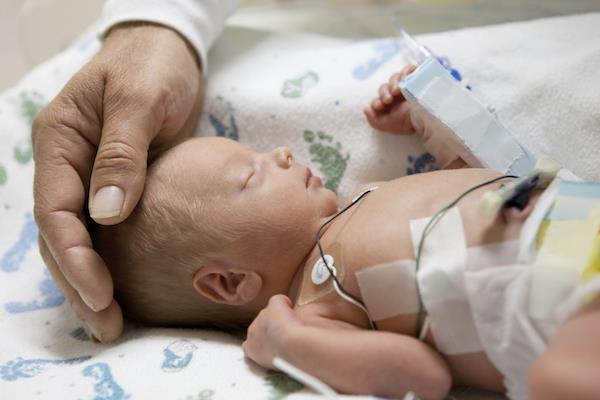
В целях своевременной постановки диагноза, родителям новорожденного ребенка следует быть крайне внимательными к таким проявлениям ребенка, как:
- нарушение функций сосания груди;
- слабый крик;
- запрокидывание головы назад;
- обильные, частые срыгивания, особенно в виде фонтана;
- малоподвижность, вялость, отсутствие реакции на громкие неожиданные звуки;
- выпучивание глаз при их одновременном опущении вниз, над радужной оболочкой заметна полоска белого цвета – синдром Грефе или синдром восходящего солнца;
- неожиданные приступы плача ребенка во время сосания бутылочки или груди;
- набухание родничка;
- беспокойный сон, трудности в засыпании.
Когда малышу исполнилось 3 месяца, тревожным станет наличие следующих его проявлений:
- скованность движений, трудности в сгибании и разгибании конечностей;
- постоянное сжатие ручек в кулачки, разжимание требует усилий;
- трудности в удерживании головки во время пребывания на животе;
- тремор подбородка, ручек; вздрагивания, судороги, подергивания;
- взгляд не сфокусирован;
- ежемесячное увеличение окружности головы более чем на три сантиметра.
Тревожные симптомы 6 месяцев жизни:
- отсутствие интереса к миру (к игрушкам, людям, обстановке);
- безэмоциональность, неулыбчивость;
- однообразие движений.
Тревожные симптомы восьми-девяти (8-9) месяцев жизни:
- безэмоциональность полная или частичная;
- отсутствие интереса к игре со взрослыми;
- отсутствие навыков самостоятельного сидения;
- активность только одной руки при хватании.
Тревожные симптомы к концу двенадцатого (12) месяца жизни:
Тревожные симптомы к 3 годам жизни:
- нарушение походки;
- отсутствие должной координации движений;
- отсутствие социально-бытовых навыков (одевание, застегивание, завязывание, хождение на горшок, использование кружки, ложки и др.).
Периоды развития ПЭП
Существует три периода развития заболевания:
- острый (в течении первых 30 дней жизни);
- период восстановления (со второго месяца жизни до года – для детей, родившихся в срок и со второго месяца жизни до двух лет – для детей, родившихся ранее срока);
- период, когда судят об итогах, вот несколько вариантов итога:
- выздоровление;
- задержка развития;
- вегетативно-висцеральные нарушения (нарушение функционирования каких-либо внутренних органов);
- мозговая дисфункция (как следствие – чрезмерная активность, проблемы с концентрацией внимания и усидчивостью);
- эпилепсия;
- невротические реакции;
- гидроцефалия головного мозга;
- ДЦП (детский церебральный паралич).
Способы диагностики
- Нейросонография. Предоставляет возможность исследования внутренней структуры головного мозга, состояния тканей, выявления различных новообразований или лишней спинно-мозговой жидкости.
- Электроэнцефалограмма. Позволяет получить данные о функциональной деятельности мозга, наличии патологических образований или дисфункций.
- Электронейромиография. Позволяет осуществить проверку на наличие нервно-мышечных заболеваний.
- Допплерография. Позволяет оценить характеристики кровотока в сосудах мозга.
Нечасто в детской неврологии применяются такие методы обследования как компьютерная томография, магнитно-резонансная томография. Косвенно о наличии заболевания поможет судить осмотр врача-офтальмолога.
Поздние последствия заболевания
Последствия ПЭП могут проявиться значительно позже, чем в грудном возрасте. Так, дошкольники, у которых ранее не была верно диагностирована ПЭП или была недолеченна:
- страдают задержкой речи, заиканием;
- гиперактивность (СДВГ);
- заторможенностью;
- повышенной возбудимостью;
- раздражительностью;
- бессонница;
- приступами ярости, агрессии и истерики.
В школьные годы у таких детей могут появиться:
- боли в голове;
- нарушения письма, чтения, концентрации внимания;
- быстрая утомляемость;
- неусидчивость;
- низкий уровень развития мышления, памяти, и, как следствие, плохая успеваемость.
Лечение

В период острого течения болезни новорожденным с патологиями высокой или средней тяжести показано стационарное лечение, новорожденным с легким течением болезни показано лечение в домашних условиях.
Важное значение в лечении ПЭП приобретает психологическая установка взрослых, окружающих малыша.
В доме должна торжествовать исключительно доброжелательная обстановка, полная любви и заботы о малыше. Это крайне важно для младенца с симптомами ПЭП. Часто в качестве методов лечения применяются:
- физиотерапевтические процедуры;
- массажи;
- ванны с морской солью или с лекарственными настоями и отварами (хвоя, орегано, череда, ромашка, овес).
Большим эффектом характеризуется гомеопатическое, остеопатическое лечение.
При симптомах эпилепсии применяются противосудорожные средства. Тяжелые формы течения болезни требуют оперативного вмешательства.
Прогноз на выздоровление
Таким образом, постановка рассматриваемого диагноза не является приговором, при раннем диагностировании и лечении прогноз достаточно благоприятный.
Во многих случаях получается достичь полного выздоровления. Однако следует помнить, что, даже после исчезновения симптомов заболевания, следует сохранять бдительность, регулярно посещая врача–невролога.
Видеозаписи по теме

Перинатальная энцефалопатия – это различные поражения центральной нервной системы, возникшие в период внутриутробного развития, во время родов или в раннем неонатальном периоде. Перинатальная энцефалопатия может заявлять о себе синдромом угнетения или гипервозбудимости ЦНС, двигательными нарушениями, гипертензионно-гидроцефальным, судорожным, вегето-висцеральным синдромом, задержкой темпов моторного, психического и речевого развития. Диагностика перинатальной энцефалопатии включает нейросонографию, допплерографию, МРТ и КТ головного мозга, ЭЭГ. Лечение перинатальной энцефалопатии предполагает проведение посиндромной медикаментозной терапии, повторных курсов массажа, ЛФК, логопедической коррекции.
- Причины
- Патогенез
- Классификация
- Симптомы перинатальной энцефалопатии
- Диагностика
- Лечение перинатальной энцефалопатии
- Профилактика перинатальной энцефалопатии
- Цены на лечение
Общие сведения
В структуре патологии нервной системы детского возраста перинатальная энцефалопатия составляет более 60%. Последствия перинатальной энцефалопатии у детей могут варьировать от минимальной мозговой дисфункции и вегето-сосудистой дистонии до гидроцефалии, ДЦП и эпилепсии.

Причины
Ведущей причиной повреждения головного мозга плода и новорожденного в перинатальном периоде выступает внутриутробная гипоксия. Т. о., перинатальная энцефалопатия может являться следствием:
- отягощенного соматического анамнеза беременной (пороки сердца, сахарный диабет, пиелонефрит, бронхиальная астма, гипертоническая болезнь и др.);
- неблагополучного протекания беременности (угроза выкидыша, внутриутробные инфекции, гемолитическая болезнь плода, гестоз, фетоплацентарная недостаточность);
- патологических родов (узкий таз, преждевременные роды, затяжные или стремительные роды, слабость родовой деятельности и пр.).
- вредных привычек беременной (курение, употребление алкоголя и наркотических веществ);
- приема потенциально опасных для плода лекарственных препаратов;
- профессиональных вредностей, экологического неблагополучия.
Кроме этого, перинатальная гипоксическая энцефалопатия может развиваться и в первые дни после рождения, например, при синдроме дыхательных расстройств, врожденных пороках сердца, сепсисе новорожденных и т. д.
Внутричерепные родовые травмы, как причина перинатальной энцефалопатии, главным образом связаны с механическим воздействием - использованием травмирующих плод акушерских пособий, родами в тазовом предлежании, неправильным вставлением головки, тракцией за головку и т. д.
Патогенез
Независимо от непосредственной причины, во всех случаях гипоксического поражения ЦНС пусковым механизмом служит недостаток кислорода. Другие дисметаболические нарушения (ацидоз, гипогликемия, гипо- или гипернатриемия, гипо-/ гипермагниемия, гипокальциемия) обычно возникают вслед за гипоксическим поражением ЦНС.
Классификация
В течении перинатальной энцефалопатии выделяют острый период (первый месяц жизни), ранний восстановительный (до 4-6 месяцев) и поздний восстановительный периоды (до 1-2-х лет) и период остаточных явлений.
К основным клиническим синдромам перинатальной энцефалопатии относятся синдром двигательных расстройств, синдром повышенной нервно-рефлекторной возбудимости (синдром гипервозбудимости), синдром угнетения ЦНС, гипертензионно-гидроцефальный синдром, судорожный синдром, вегето-висцеральный синдром.
При определении степени тяжести перинатальной энцефалопатии учитывается оценка состояния новорожденного по шкале АПГАР:
- легкая степень - 6 - 7 баллов. Проявлением легкой формы перинатальной энцефалопатии служит синдром повышенной нервно-рефлекторной возбудимости. Недоношенные дети с легкой формой перинатальной энцефалопатии составляют группу повышенного риска по развитию судорожного синдрома.
- среднетяжелая степень - 4 - 6 баллов. Перинатальная энцефалопатия обычно протекает с синдромом угнетения ЦНС и гипертензионно-гидроцефальным синдромом.
- тяжелая степень – 1-4 балла. Тяжелая форма перинатальной энцефалопатии характеризуется прекоматозным или коматозным состоянием.
Симптомы перинатальной энцефалопатии
Ранние признаки перинатальной энцефалопатии могут быть выявлены неонатологом сразу после рождения ребенка. К ним относятся слабый или поздний крик новорожденного, длительный цианоз, отсутствие сосательного рефлекса, изменения двигательной активности и др.
Клиника легкой формы перинатальной энцефалопатии включает повышенную спонтанную двигательную активность новорожденного, трудности засыпания, поверхностный беспокойный сон, частый плач, мышечную дистонию, тремор подбородка и конечностей. Перечисленные нарушения обычно обратимы и регрессируют в течение первого месяца жизни.
Синдром угнетения ЦНС при среднетяжелой форме перинатальной энцефалопатии протекает с вялостью, гипорефлексией, гиподинамией, диффузной мышечной гипотонией. Типично наличие очаговых неврологических расстройств: анизокории, птоза, сходящегося косоглазия, нистагма, нарушения сосания и глотания, асимметрии носогубных складок, асимметрии сухожильно-надкостничных рефлексов. Гипертензионно-гидроцефальный синдром характеризуется напряжением и выбуханием большого родничка, расхождением швов, увеличением окружности головы, нарушением сна, пронзительными вскрикиваниями. Неврологические расстройства при среднетяжелой перинатальной энцефалопатии частично регрессируют к позднему восстановительному периоду.
Тяжелая степень перинатальной энцефалопатии сопровождается адинамией, мышечной гипотонией вплоть до атонии, отсутствием врожденных рефлексов, реакции на болевые раздражители, горизонтальным и вертикальным нистагмом, аритмичным дыханием и пульсом, брадикардией, артериальной гипотонией, приступами судорог. Тяжелое состояние ребенка может сохраняться от нескольких недель до 2-х месяцев. Исходом тяжелой перинатальной энцефалопатии, как правило, является та или иная форма неврологической патологии.
В раннем и позднем восстановительном периодах перинатальной энцефалопатии встречаются синдромы: церебрастенический (астеноневротический), двигательных нарушений, судорожный, вегегативно-висцеральный, гипертензионно-гидроцефальный.
Синдром двигательных нарушений может проявляться мышечным гипо-, гипертонусом или дистонией, гиперкинезами, парезами и параличами. Астеноневротическому синдрому соответствуют нарушения сна, эмоциональная лабильность, двигательное беспокойство ребенка.
Судорожный синдром в восстановительном периоде перинатальной энцефалопатии может выражаться не только непосредственно судорогами, но и мелкоамплитудным дрожанием, автоматическими жевательными движениями, кратковременной остановкой дыхания, спазмом глазных яблок и т. д.
Вегето-висцеральная дисфункция при перинатальной энцефалопатии проявляется микроциркуляторными нарушениями (бледностью и мраморностью кожных покровов, преходящим акроцианозом, холодными конечностями), желудочно-кишечными дискинезиями (срыгиванием, диспепсией, кишечными коликами и др.), лабильностью сердечно-сосудистой системы (тахикардией, брадикардией, аритмией) и т. д.
Исходом перинатальной энцефалопатии у детей может являться выздоровление, темповая задержка развития (ЗПР, ЗРР), минимальная мозговая дисфункция, синдром дефицита внимания и гиперактивности (СДВГ), грубые органические поражения ЦНС (ДЦП, эпилепсия, олигофрения, прогрессирующая гидроцефалия).
Диагностика
Признаки перинатальной энцефалопатии обычно выявляются при осмотре и объективном обследовании ребенка педиатром или детским неврологом. При этом важно учитывать данные о течении беременности, родов, состоянии ребенка сразу после рождения. Однако для определения характера поражения головного мозга и оценки степени тяжести перинатальной энцефалопатии требуется проведение дополнительных лабораторных и инструментальных исследований.
В целях изучения показателей метаболизма проводится определение КОС и газового состава крови, уровня глюкозы, электролитов, анализ состава спинномозговой жидкости.
Самую первую диагностическую информацию, позволяющую косвенным образом судить о наличии перинатальной энцефалопатии, получают с помощью ультразвукового исследования анатомических структур мозга - нейросонографии через большой родничок.
Для уточнения гипоксически-ишемических изменений мозговой ткани, обнаруженных при НСГ, проводится КТ или МРТ головного мозга ребенку. С целью оценки кровоснабжения головного мозга выполняется допплерография сосудов шеи ребенку и дуплексное сканирование артерий головы. ЭЭГ ребенку представляет наибольшую ценность в диагностике перинатальной энцефалопатии, протекающей с судорожным синдромом. При необходимости обследование ребенка может дополняться ЭхоЭГ, РЭГ, электронейромиографией, рентгенографией шейного отдела позвоночника.
Ребенку с перинатальной энцефалопатией необходима консультация окулиста с исследованием глазного дна. При задержке психического и речевого развития показана консультация детского психолога и логопеда.
Лечение перинатальной энцефалопатии
В остром периоде лечение ребенка с перинатальной энцефалопатией осуществляется в отделении патологии новорожденных. Ребенку показан щадящий режим, оксигенотерапия, при необходимости – зондовое питание.
Медикаментозная терапия назначается с учетом преобладающих синдромов перинатальной энцефалопатии. Для уменьшения внутричерепной гипертензии проводится дегидратационная терапия (маннитол), вводятся кортикостероиды (преднизолон, дексаметазон и др.), выполняются лечебные спинномозговые пункции.
С целью нормализации метаболизма нервной ткани и повышения ее устойчивости к гипоксии осуществляется инфузионная терапия – введение растворов глюкозы, калия, кальция, аскорбиновой кислоты, препаратов магния и т. д. Для борьбы с судорогами используется фенобарбитал, диазепам и др. В рамках терапии перинатальной энцефалопатии показано назначение препаратов, улучшающих кровообращение и метаболизм головного мозга (винпоцетина, пирацетама, кортексина, депротеинизированного гемодеривата крови телят и др.).
В восстановительном периоде лечение ребенка с перинатальной энцефалопатией, как правило, осуществляется амбулаторно или в условиях дневного стационара. Проводятся повторные курсы лекарственной терапии ноотропными препаратами и ангиопротекторами, лечебная физкультура, плавание, массаж, физиопроцедуры (амплипульстерапия, электрофорез), гомеопатическая терапии, фитотерапия, остеопатия.
При нарушениях речи - ЗРР, синдромах алалии и дизартрии показаны коррекционные логопедические занятия.
Профилактика перинатальной энцефалопатии
Полное выздоровление, как исход легкой степени перинатальной энцефалопатии наступает у 20-30 % детей. В остальных случаях в резидуальном периоде развиваются те или иные неврологические синдромы. Серьезность последствий зависит от характера и тяжести повреждения, своевременности и полноты оказания лечебной помощи. Высокая пластичность ЦНС у детей обусловливает большой резерв для восстановления нарушенных функций в первые месяцы жизни, поэтому крайне важно начать лечение как можно раньше даже при минимальных проявлениях перинатальной энцефалопатии.
Профилактика перинатальной энцефалопатии включает минимизацию факторов риска при беременности и родоразрешении. Основной задачей будущей мамы и акушеров-гинекологов на этапе ведения беременности служит предупреждение внутриутробной гипоксии, что может быть достигнуто терапией хронических заболеваний, коррекцией патологического течения беременности. Во время родов необходимо проводить профилактику интранатального травматизма плода.
Читайте также:


