Костный мозг это нервная система
центральный орган кроветворения, расположенный в губчатом веществе костей и костно-мозговых полостях. Выполняет также функции биологической защиты организма и костеобразования.
У человека К. м. впервые появляется на 2-м месяце эмбриогенеза в закладке ключицы, на 3-м месяце — в лопатках, ребрах, грудине, позвонках и др. На 5-м месяце эмбриогенеза К. м. функционирует как основной кроветворный орган, обеспечивая дифференцированное костномозговое кроветворение с элементами гранулоцитарного, эритроцитарного и мегакарциоцитарного рядов.
В организме взрослого человека различают красный К. м., представленный деятельной кроветворной тканью, и желтый, состоящий из жировых клеток. Красный К. м. заполняет промежутки между костными перекладинами губчатого вещества плоских костей и эпифизов трубчатых костей. Он имеет темно-красный цвет и полужидкую консистенцию, состоит из стромы и клеток кроветворной ткани. Строма образована ретикулярной тканью, она представлена фибробластами и эндотелиальными клетками; содержит большое количество кровеносных сосудов, в основном широких тонкостенных синусоидных капилляров. Строма принимает участие в развитии и жизнедеятельности кости. В промежутках между структурами стромы находятся клетки, участвующие в процессах кроветворения (Кроветворение) стволовые клетки, клетки-предшественники, эритробласты, миелобласты, монобласты, мегакариобласты, промиелоциты, миелоциты, метамиелоциты, мегакариоциты, макрофаги и зрелые форменные элементы крови.
Формирующиеся клетки крови в красном К. м. располагаются в виде островков. При этом эритробласты окружают макрофаг, содержащий железо, необходимое для построения геминовой части гемоглобина. В процессе созревания зернистые лейкоциты (гранулоциты) депонируются в красном К. м., поэтому их содержание в 3 раза больше, чем эритрокариоцитов. Мегакариоциты тесно связаны с синусоидными капиллярами; часть их цитоплазмы проникает в просвет кровеносного сосуда. Отделяющиеся фрагменты цитоплазмы в виде тромбоцитов переходят в кровяное русло. Формирующиеся лимфоциты плотно окружают кровеносные сосуды. В красном К. м развиваются предшественники лимфоцитов и В-лимфоциты. В норме через стенку кровеносных сосудов красного К. м. проникают только созревшие форменные элементы крови, поэтому появление в кровяном русле незрелых форм свидетельствует об изменении функции или повреждении костномозгового барьера. К. м. занимает одно из первых мест в организме по своим репродуктивным свойствам. В среднем у человека в день образуется 20․10 9 лимфоцитов, 200․10 9 эритроцитов, 120․10 9 гранулоцитов и 150․10 9 тромбоцитов.
В детском возрасте (после 4 лет) красный К. м. постепенно замещается жировыми клетками. К 25 годам диафизы трубчатых костей целиком заполняются желтым мозгом, в плоских костях он занимает около 50% объема К. м. Желтый К. м. в норме не выполняет кроветворной функции, но при больших кровопотерях в нем появляются очаги кроветворения. С возрастом объем и масса К. м. изменяются. Если у новорожденных на его долю приходится примерно 1,4% массы тела, то у взрослого человека — 4,6%.
Костный мозг участвует также в разрушении эритроцитов, реутилизации железа, синтезе гемоглобина, служит местом накопления резервных липидов. Поскольку в нем содержатся лимфоциты и мононуклеарные фагоциты, он принимает участие в реакции иммунного ответа.
Деятельность К. м. как саморегулирующейся системы контролируется по принципу обратной связи (число зрелых клеток крови (Кровь) влияет на интенсивность их образования). Эта регуляция обеспечивается сложным комплексом межклеточных и гуморальных (поэтины, лимфокины и монокины) воздействий. Предполагается, что основным фактором, регулирующим клеточный гомеостаз, является количество клеток крови. В норме по мере старения клеток они удаляются и на их место приходят другие. При экстремальных состояниях (например, кровотечении (Кровотечение), Гемолизе) изменяется концентрация клеток, срабатывает обратная связь; в дальнейшем процесс зависит от динамической устойчивости системы и силы воздействия вредных факторов.
Состояние К. м. оценивают по результатам исследования его пунктатов, которые получают из различных участков костей с помощью специальных игл. Наиболее широко используется Стернальная пункция, а также Трепанобиопсия подвздошной кости. Результаты исследования фиксируются в миелограмме, отражающей качественный и количественный состав клеток К. м. Для определения процентного соотношения различных видов клеток подсчитывают 500—1000 клеток. Для оценки кроветворения пользуются лейкоэритробластическим индексом — отношением клеточных элементов лейко- и эритробластического рядов, который у здоровых лиц равен 4(3):1, индексом созревания нейтрофилов — отношением молодых гранулоцитов (промиелоцитов, миелоцитов, метамиелоцитов) к зрелым формам клеток (палочко-ядерным и сегментоядерным нейтрофильным лейкоцитам), в норме он равен 0,6—0,8, и другими индексами.
При исследовании К. м, характер патологического процесса определяют по соотношению кроветворной и жировой ткани, клеточному составу, состоянию стромы и строению костной ткани. Под воздействием эндогенных и экзогенных факторов происходит нарушение кроветворной функции К. м. Нередко патологические изменения, происходящие в К. м., особенно в начале какого-либо заболевания, не сказываются на показателях, характеризующих состояние крови. Возможны уменьшение числа клеточных элементов К. м. (гипоплазия) или их увеличение (гиперплазия). При гипоплазии К. м. уменьшается количество миелокариоцитов, отмечается цитопения, нередко жировая ткань преобладает над миелоидной. Гипоплазия кроветворения может быть самостоятельным заболеванием (например, апластическая анемия). В редких случаях она сопровождает такие заболевания, как хронический гепатит, злокачественные новообразования, встречается при некоторых формах миелофиброза, мраморной болезни, аутоиммунных заболеваниях. При некоторых заболеваниях уменьшается количество клеток одного ряда, например красного (парциальная красноклеточная аплазия), или клеток гранулоцитарного ряда (Агранулоцитоз). При ряде патологических состояний, кроме гипоплазии кроветворения, возможен неэффективный гемопоэз, для которого характерны нарушение созревания и выхода клеток гемопоэза в кровь и их интрамедуллярная гибель.
Гиперплазия К. м. имеет место при различных лейкозах (Лейкозы). Так, при остром лейкозе появляются незрелые (бластные) клетки; при хроническом лейкозе возрастает число морфологически зрелых клеток, например лимфоцитов при лимфолейкозе, эритроцитов при эритремии (см. Полицитемия), гранулоцитов при хроническом миелолейкозе. Гиперплазия клеток эритроцитарного ряда характерна также для гемолитических анемий, В12-дефицитной анемии (см. Анемии).
Библиогр.: Гаврилов О.К., Файнштейн Ф.Э. и Турбина Н.С. Депрессии кроветворения, М., 1987; Гистология, под ред. В.Г. Елисеева и др., с. 158, М., 1983; Руководство по гематологии, под ред. А.И. Воробьева, т. 1, с. 43, М., 1985; Файнштейн Ф.Э. и др. Болезни системы крови, с. 10, Ташкент, 1980; Хэм А. и Кормак Д. Гистология, пер. с англ., т. 2. М., 1983.
Костный мозг – это один из главных органов кроветворения человека, ведь только он отвечает за обновление крови и стволовых клеток. Эта особенная ткань отвечает не только за гемопоэз (кроветворение), но и за иммунную систему. В статье вы найдете подробное описание костного мозга, его функции и возрастные особенности, а также возможные заболевания данного органа.
Что такое костный мозг
Костная ткань – это орган, который содержится во внутренних полостях крупных костей. Фиброзная ткань вмещает в себя большое количество незрелых стволовых клеток, которые по строению очень похожи на эмбриональные клетки и другие их виды. К примеру, те, которые отвечают за регенерацию кожи. Данная структура отвечает за движения, о которых человек не задумывается.
Стволовые клетки считаются незрелыми, в процессе кроветворения развиваются лейкоциты, тромбоциты и эритроциты. Эритроциты отвечают за передачу кислорода, а лейкоциты борются с телами, которые могут переносить инфекцию, а так же играют важную роль, удаляя отмершие клетки. Тромбоциты позволяют крови сворачиваться. Они служат для формирования макрофагов, которые обеспечивают защиту и иммунитет человека.
Где находится костный мозг у человека
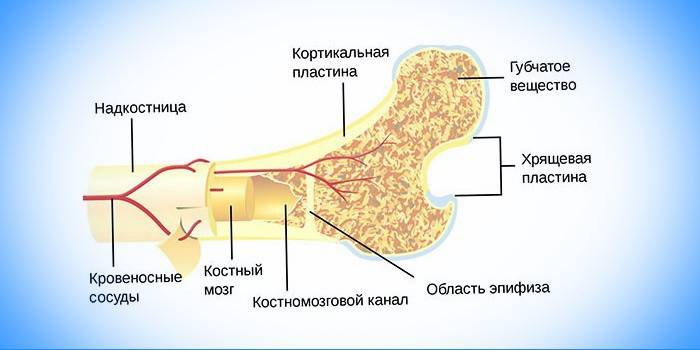
Далее рассмотрим расположение и строение костного мозга у человека. Орган находится в костномозговых полостях и трубчатом веществе костей, то есть, внутри костей скелета человека. Трубчатое вещество находится между компактным веществом, которое более известно, как кость. Локализация органа – кости грудины, бедер, ребер, черепной коробке и позвоночнике.
Далее следует описать строение органа, каков его внешний вид. Он выглядит как небольшая трубка внутри кости. Его защита – барьер иммунологической толерантности. Барьер необходим, чтобы отталкивать незрелые и созревающие клетки костного мозга. Из органа выделяются сосуды и центральная костномозговая полость. Все элементы строения защищены губчатым компактным веществом, остеоном.
- Как заморозить кабачки в морозилке
- Как мерить базальную температуру для определения овуляции или беременности обычным термометром
- Суп с яйцом: рецепты приготовления с фото
Структура и виды костного мозга
Орган состоит из стромы и кроветворных элементов. Между ними есть определенная взаимосвязь. Зачатки гемопоэза формируются из зон эритроцитов, лейкоцитов и тромбоцитов. Стволовые клетки производят форменные элементы. Вне костномозговой ткани встречаются созревшие формы. Процесс контролируется гемопоэтическими соединениями. Орган является центральным и полипотентным периферическим лимфоидным органом тела человека. Выделяют такие разновидности: красную и желтую ткани. Рассмотрим функции красного костного мозга и функции желтого костного мозга.
Так называемая красная костная ткань или ККМ находиться внутри трубчатых костей (диафизе), а так же в плоских костях и позвонках. Она представлена стромой и ретикулярной тканью. Орган считают фабрикой, которая образовывает из стволовых клеток другие элементы крови. Он принимает участие в иммунопоэзе – обмене питательных ценностей (белки, жиры, углеводы, минералы), костеобразовании.
ККМ проводит клетки крови по линиям гемопоэза. Его основная функция – это кроветворение (образование, созревание, вымывание элементов крови). Стоит отметить, что название клеток – колониеобразующие элементы(КОЭ) или колониеобразующие единицы (КОЕ). Еще в состав красного мозга входят три компонента – гемопоэтический, сосудистый и стромальный.
Желтая костная ткань или ЖКМ находится рядом с красной. Она выполняет резервную функцию, то есть, при сильном кровотечении данное вещество заполняет гемопоэтическими клетками место разрыва. Это помогает быстро восстановить свойства крови. В ее составе содержится большое скопление жировой ткани. Масса ЖКМ составляет около половины массы всей ткани.
Все остальное – ККМ. Основа органа – это рыхлая ретикулярная соединительная ткань. В ней присутствует скопление клеток. Желтая костная ткань заполняет пустые полости костей. Она считается резервом для ККМ. При кровопотерях создаются гемопоэтические элементы, которые помогают воссоздать ККМ. В ЖКМ есть участки миелоидной ткани, которые свойственные красному.
Клеточный состав
Далее обсудим клеточный состав костной ткани. Он представлен двумя группами – стромы и паренхимы. Вторая группа – это клетки ткани внутренней среды. В ретикулярную строму входят элементы, которые образуют внутренние ткани кровеносных сосудов, жировой ткани, остеобласты и фибробласты. Эндотелиальные клетки выполняют механическую и секреторную функцию. Они формируют окружение, которое необходимо для нормальной работы стволовых элементов. Факторы роста вырабатывает КМ с помощью остеогенных клеток. Они контролируют гемопоэз.
Максимальное скопление данных веществ можно наблюдать в эндосте. Рядом с ним происходят быстрое образование элементов. При проведении биопсии можно увидеть увеличение красных кроветворных ростков. Дифференцировку костного роста определяет количество жировых клеток. За стимуляцию гемопоэтина и стромальных элементов отвечает эндотелиальная выстилка. Они способствуют выведению потока крови по сосудам. Они участвуют при сокращении сосудистых стенок.
- Как похудеть после родов во время лактации
- Чечевичный суп: рецепты с фото
- Пельмени в горшочках: рецепты
Функции костного мозга
Главная функция костной ткани – кроветворение. Она поддерживает оптимальный уровень элементов крови. То есть, орган заменяет отмершие элементы на новые. Кровоснабжение осуществляется питающими артериями. Они формируются в два комплекса капилляров – синусоидные и питающие. ЖКМ отличается отсутствием синусоидных капилляров. Кровь принимает из капилляров венулы, которые собраны в центральные вены. В сам орган проникают нервные волокна вместе с кровеносными сосудами.
Основные функции костной ткани: обеспечение всех движений человеческого тела. Все происходит следующим образом: в нашем головном мозге формируется мысль, к примеру, поднять руку. Он передает эту мысль костному, тот быстро принимает ее и передает сигнал мышцам руки, которая далее и выполняет это действие. То есть, за все рефлекторные действия отвечает данный орган.
Возрастные особенности красного костного мозга
Масса данного органа составляет 2-3 кг. У эмбриона за кроветворение отвечает желточный мешок. С шестой недели эту функцию выполняет печень, а с третьего месяца – селезенка. Костная ткань формируется во втором месяце. С 12-ой недели развиваются кровеносные сосуды и синусоиды. Вокруг них формируется ретикулярная ткань. С этого момента КМ функционирует как кроветворный орган.
После рождения орган занимает все костномозговое пространство. Жировые клетки появляются в ККМ после рождения. В возрасте 3 лет, все кости ребенка заполнены ККМ. Спустя год, он перерождается в жировой (желтый). В возрасте 25 лет желтый мозг полностью заменяет красный в трубчатых и плоских костях. У пожилых людей орган приобретает желатиновую консистенцию.
Заболевания костного мозга
Далее рассмотрим список болезней данного органа, которые при своевременной диагностике поддаются лечению:
- Лейкоз – это рак белых кровяных клеток. Они влияют на все пять типов лимфоцитов. Тяжелый недуг распространяется на линию элементов, что приводит к разрушению производства других клеток. При поражении лейкозные элементы пациента нормально не функционируют или не борются с инфекциями.
- Миелодиспластический синдром или цитопения – это группа заболеваний. Характером данной группы является производство патологических аномальных ячеек органа. Это приводит к кровотечениям, анемии и заражению различными инфекциями. Если не лечить данные заболевания, они стремительно прогрессируют, приводя к острой миелоидной лейкемии. Миелопролиферативные заболевания распространяются по всей ткани. Орган перепроизводит зрелые ростки клеток, которые он выпускает в кровеносную систему, другими словами, это гиперплазия.
- Миелопролиферативные заболевания и другие. Для определения этих заболеваний у больного, их дальнейшего лечения применяют пункцию костной ткани. Это диагностический метод, с помощью которого врачи получают образец вашего органа из любой кости, где содержится орган. Для этого вводят специальную иглу. Затем материал отправляют на анализ, чтобы определить нарушение или отсутствие определенного количества элементов.
С помощью процедуры специалисты выясняют, можно ли взять человека в качестве донора, нужна ли ему пересадка клеток, и готов ли он к проведению трансплантации. Если анализы удовлетворительные, его отправляют на операцию, ход которой человек определяет самостоятельно. Перед трансплантацией проводят полное исследование состояния организма: сердца, легких почек и других органов.
Элементы, которые вырабатываются здоровым кроветворным органом, обладают повышенной чувствительностью к цитостатическим или ионизирующим излучениям. Однако при химиотерапии или облучении страдают только злокачественные опухоли. Они либо исчезают, либо не размножаются. Передозировка этими средствами приводит к апластической анемии. После проведения химиотерапии клеточные популяции возможно полностью восстановить за счет первичного резерва костной ткани.
Центральная нервная система (ЦНС) – основная часть нервной системы человека. Она состоит из двух отделов: головного мозга и спинного мозга. Основные функции нервной системы –контролировать все жизненно важные процессы в организме. Головной мозг отвечает за мышление, речь, координацию. Он обеспечивает работу всех органов чувств, начиная от простой температурной чувствительности и заканчивая зрением и слухом. Спинной мозг регулирует работу внутренних органов, обеспечивает координацию их деятельности и приводит тело в движение (под контролем головного мозга). Принимая во внимание множество функций ЦНС, клинические симптомы, позволяющие заподозрить опухоль головного или спинного мозга, могут быть чрезвычайно разнообразными: от нарушения поведенческих функций до невозможности осуществлять произвольные движения частями тела, нарушений функции тазовых органов.
Клетки головного и спинного мозга
Головной и спинной мозг состоят из клеток, чьи названия и характеристики определяются их функциями. Клетки, характерные только для нервной системы, – это нейроны и нейроглия.

К опухолям головного мозга, возникающим из нейронов или их предшественников, относятся эмбриональные опухоли (ранее их называли примитивные нейроэктодермальные опухоли - ПНЭО), такие как медуллобластомы и пинеобластомы.
Опухоли, возникающие из нейроглиальных (глиальных) клеток, в общем случае называют глиомами. Однако в зависимости от конкретного типа глиальных клеток, вовлеченных в опухоль, она может иметь то или иное специфическое название. Самые распространeнные глиальные опухоли у детей – мозжечковые и полушарные астроцитомы, глиомы ствола мозга, глиомы зрительныйх путей, эпендимомы и ганглиоглиомы. Виды опухолей подробнее описаны в этой статье.
Строение головного мозга
Головной мозг имеет очень сложное строение. Различают несколько больших его отделов: большие полушария; ствол головного мозга: средний мозг, мост, продолговатый мозг; мозжечок.

Рисунок 2. Строение головного мозга
Если посмотреть на головной мозг сверху и сбоку, то мы увидим правое и левое полушария, между которыми располагается разделяющая их большая борозда — межполушарная, или продольная щель. В глубине мозга находится мозолистое тело – пучок нервных волокон, соединяющий две половины мозга и позволяющих передавать информацию от одного полушария к другому и обратно. Поверхность полушарий изрезана более или менее глубоко проникающими щелями и бороздами, между которыми расположены извилины.
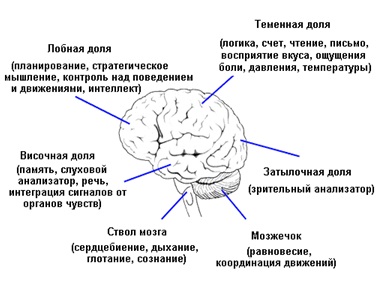
Рисунок 3. Строение полушария головного мозга
Несколько больших углублений (борозд) делят каждое полушарие на четыре доли:
- лобную (фронтальную);
- височную;
- теменную (париетальную);
- затылочную.
Теменные доли ответственны за чувство осязания, восприятие давления, боли, тепла и холода, а также за вычислительные и речевые навыки, ориентацию тела в пространстве. В передней части теменной доли располагается так называемая сенсорная (чувствительная) зона, куда сходится информация о влиянии окружающего мира на наше тело от болевых, температурных и других рецепторов.
Височные доли в значительной мере отвечает за память, слух и способность воспринимать устную или письменную информацию. В них также есть и дополнительные сложные объекты. Так, миндалевидные тела (миндалины) играют важную роль в возникновении таких состояний, как волнение, агрессия, страх или гнев. В свою очередь, миндалины связаны с гиппокампом, который содействует формированию воспоминаний из пережитых событий.
Затылочные доли – зрительный центр мозга, анализирующий информацию, которая поступает от глаз. Левая затылочная доля получает информацию из правого поля зрения, а правая – из левого. Хотя все доли больших полушарий отвечают за определенные функции, они не действуют в одиночку, и ни один процесс не связан только с одной определенной долей. Благодаря огромной сети взаимосвязей в головном мозге всегда существует коммуникация между разными полушариями и долями, а также между подкорковыми структурами. Мозг функционирует как единое целое.
Мозжечок – структура меньшего размера, которая располагается в нижней задней части мозга, под большими полушариями, и отделен от них отростком твердой мозговой оболочки – так называемым наметом мозжечка или палаткой мозжечка (тенториумом). По размеру он приблизительно в восемь раз меньше переднего мозга. Мозжечок непрерывно и автоматически осуществляет тонкое регулирование координации движений и равновесия тела.
Ствол мозга отходит вниз от центра головного мозга и проходит перед мозжечком, после чего сливается с верхней частью спинного мозга. Ствол мозга отвечает за базовые функции организма, многие из которых осуществляются автоматически, вне нашего сознательного контроля, такие как сердцебиение и дыхание. В ствол входят следующие части:
- Продолговатый мозг, который управляет дыханием, глотанием, артериальным давлением и частотой сердечных сокращений.
- Варолиев мост (или просто мост), который соединяет мозжечок с большим мозгом.
- Средний мозг, который участвует в осуществлении функций зрения и слуха.
Вдоль всего ствола мозга проходит ретикулярная формация (или ретикулярная субстанция) – структура, которая отвечает за пробуждение от сна и за реакции возбуждения, а также играет важную роль в регуляции мышечного тонуса, дыхания и сердечных сокращений.
Промежуточный мозг располагается над средним мозгом. В его состав входят, в частности, таламус и гипоталамус. Гипоталамус – это регуляторный центр, участвующий во многих важных функциях организма: в регуляции секреции гормонов (включая гормоны расположенного поблизости гипофиза), в работе автономной нервной системы, процессах пищеварения и сна, а также в контроле температуры тела, эмоций, сексуальности и т.п. Над гипоталамусом расположен таламус, который обрабатывает значительную часть информации, поступающей к головного мозгу и идущей от него.
12 пар черепно-мозговых нервов в медицинской практике нумеруются римскими цифрами от I до XII, при этом в каждой из этих пар один нерв отвечает левой стороне тела, а другой – правой. ЧМН отходит от ствола мозга. Они контролируют такие важные функции, как глотание, движения мышц лица, плеч и шеи, а также ощущения (зрение, вкус, слух). Главные нервы, передающие информацию к остальным частям тела, проходят через ствол мозга.
Мозговые оболочки питают, защищают головной и спинной мозг. Располагаются тремя слоями друг под другом: сразу под черепом находится твердая оболочка (dura mater), имеющая наибольшее количество болевых рецепторов в организме (в мозге их нет), под ней паутинная (arachnoidea), и ниже – ближайшая к мозгу сосудистая, или мягкая оболочка (pia mater).
Спинномозговая (или цереброспинальная) жидкость – это прозрачная водянистая жидкость, которая формирует еще один защитный слой вокруг головного и спинного мозга, смягчая удары и сотрясения, питая мозг и выводя ненужные продукты его жизнедеятельности. В обычной ситуации ликвор важен и полезен, но он может играть и вредную для организма роль, если опухоль головного мозга блокирует отток ликвора из желудочка или если ликвор вырабатывается в избыточном количестве. Тогда жидкость скапливается в головном мозге. Такое состояние называют гидроцефалией, или водянкой головного мозга. Поскольку внутри черепной коробки свободного места для лишней жидкости практически нет, возникает повышенное внутричерепное давление (ВЧД).
У ребёнка могут возникнуть головные боли, рвота, нарушения координации движений, сонливость. Нередко именно эти симптомы и становятся первыми наблюдаемыми признаками опухоли головного мозга.
Строение спинного мозга
Спинной мозг – это фактически продолжение головного мозга, окруженное теми же оболочками и спинномозговой жидкостью. Он составляет две трети ЦНС и является своего рода проводящей системой для нервных импульсов.

Рисунок 4. Строение позвонка и расположение спинного мозга в нем
Спинной мозг составляет две трети ЦНС и является своего рода проводящей системой для нервных импульсов. Сенсорная информация (ощущения от прикосновения, температура, давление, боль) идет через него к головному мозгу, а двигательные команды (моторная функция) и рефлексы проходят от головного мозга через спинной ко всем частям тела. Гибкий, состоящий из костей позвоночный столб защищает спинной мозг от внешних воздействий. Кости, составляющие позвоночник, называют позвонками; их выступающие части можно прощупать вдоль спины и задней части шеи. Различные части позвоночника называют отделами (уровнями), всего их пять: шейный (С), грудной (Th), поясничный (L), крестцовый (S) и копчиковый [1] .
[1] Отделы позвоночника обозначаются латинскими символами по начальным буквам соответствующих латинских названий.
Внутри каждого отдела позвонки пронумерованы.

Опухоль спинного мозга может образоваться в любом отделе –например, говорят, что опухоль обнаружена на уровне С1-С3 или на уровне L5. Вдоль всего позвоночного столба от спинного мозга отходят спинномозговые нервы в количестве 31 пары. Они связаны со спинным мозгом через нервные корешки и проходят через отверстия в позвонках к различным частям тела.
При опухолях спинного мозга возникают нарушения двух видов. Локальные (очаговые) симптомы – боль, слабость или расстройства чувствительности – связаны с ростом опухоли в конкретной области, когда этот рост затрагивает кость и/или корешки спинномозговых нервов. Более общие нарушения связаны с нарушением передачи нервных импульсов через затронутую опухолью часть спинного мозга. Может возникнуть слабость, потеря чувствительности или управления мышцами в той области тела, которая управляется спинным мозгом ниже уровня опухоли (паралич или парез). Возможны нарушения мочеиспускания и дефекации (опорожнения кишечника).
Во время операции по удалению опухоли хирургу иногда приходится удалять фрагмент внешней костной ткани (пластинку дуги позвонка, или дужку), чтобы добраться до опухоли.
Это может впоследствии спровоцировать искривление позвоночника, поэтому такой ребенок должен наблюдаться у ортопеда.
Локализация опухоли в ЦНС
Первичная опухоль головного мозга (то есть та, которая изначально родилась в данном месте и не является метастазом опухоли, возникшей в другом месте тела человека) может быть либо доброкачественной, либо злокачественной. Доброкачественная опухоль не прорастает в соседние органы и ткани, а растет, как бы отодвигая, смещая их. Злокачественное новообразование быстро растет, прорастая в соседние ткани и органы, и часто дает метастазы, распространяясь по организму. Первичные опухоли головного мозга, диагностируемые у взрослых, как правило, не распространяются за пределы ЦНС.
Дело в том, что доброкачественная опухоль, развивающаяся в другой части тела, может расти годами, не вызывая нарушения функции и не представляя угрозы для жизни и здоровья пациента. Рост же доброкачественной опухоли в полости черепа или спинномозговом канале, где мало места, быстро вызывает смещение структур мозга и появление угрожающих жизни симптомов. Удаление доброкачественной опухоли ЦНС также сопряжено с большим риском и не всегда возможно в полном объеме, учитывая количество и характер структур мозга, прилежащих к ней.
Первичные опухоли делят на низко- и высокозлокачественные. Для первых, как и для доброкачественных, характерен медленный рост и, в целом, благоприятный прогноз. Но иногда они могут перерождаться в агрессивный (высокозлокачественный) рак. Подробнее о видах опухолей мозга в статье.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Кроветворная система представляет собой систему органов организма, которая отвечает за постоянство состава крови. Общеизвестным фактом является то, что в человеческом организме происходит постоянное разрушение форменных элементов. Ну, так вот, именно кроветворные органы регулярно пополняют их, обеспечивая нормальный процесс кроветворения. Основными компонентами кроветворной системы принято считать лимфатические узлы, селезенку и, конечно же, костный мозг. Именно о костном мозге мы и поговорим с Вами прямо сейчас.
Что это такое?
Костный мозг – это самый важный орган кроветворной системы, который принимает неотъемлемое участие в процессе создания новых клеток крови взамен тех, которые погибли. Располагается он в губчатом веществе костей, а также в костномозговых полостях. Этот же орган важен и для иммунопоэза, т.е. для созревания клеток иммунной системы. Возложены на него и функции костеобразования. Его принято считать единственной тканью взрослого организма, которая в нормальном состоянии содержит огромное количество недифференцированных, низкодифференцированных, а также незрелых клеток, именуемых стволовыми клетками, которые своим строением походят на эмбриональные клетки. Данные клетки нельзя сравнить с другими клетками человеческого организма, так как они являются уникальными.
Стволовые клетки – общие сведения
Стволовые клетки представляют собой группу особых клеток живых организмов, каждой из которых свойственно впоследствии изменяться особым способом. Данные клетки могут делиться ассиметрично, вследствие чего формируется клетка, которая очень сильно напоминает материнскую, а также новая клетка, которой также свойственно видоизменяться. Именно эти клетки несут ответственность за беспрерывный процесс клеточного обновления. Увы, с возрастом темпы клеточного обмена значительно замедляются. В итоге, естественное восстановление органов человеческого организма происходит намного медленнее. Стволовые клетки на сегодняшний день используются для лечения целого ряда патологических состояний. В их список можно занести как хроническую сердечную недостаточность, так и инсульт, ишемическую болезнь сердца, стенокардию и другие.
Эмбриология
В период развития эмбриона данный орган впервые появляется только на 2-ом месяце. В этот период он не принимает активного участия в процессе кроветворения. На 3-ем месяце его можно наблюдать в ребрах, грудине, позвонках, лопатках и некоторых других частях эмбриона. Только на 5-ом месяце костный мозг начинает обеспечивать костномозговое кроветворение. Первоначально орган состоит исключительно из капилляров и мезенхимальных клеток. Чуть позднее в ткани возникают первичные клетки лимфоидного характера, количество которых постепенно увеличивается и в конечном итоге они начинают преобладать. Не наблюдаются поначалу и зернистые миелоциты, а также эритроциты. Они возникают только в середине эмбрионального развития. Если эритроциты образуются исключительно внутри сосудов, то лейкоциты формируются вне них.
Красный и желтый костный мозг
Масса и клеточный состав
Масса данного органа варьирует в пределах от 1,6 до 3,7 кг, что составляет 3 – 6 % от общей массы человеческого тела. Что касается клеточного состава, то он представлен 2-мя группами клеток, а именно клетками стромы, которых не так уж много, а также клетками паренхимы (основной ткани внутренней среды) наряду со зрелыми клетками крови. В ретикулярную строму входят эндотелиальные клетки, т.е. клетки, которые образуют внутреннюю оболочку кровеносных сосудов, фибробласты, клетки жировой ткани, а также остеобласты. Важно отметить, что при проведении определенных исследований можно увидеть только некоторые из имеющихся клеток. Так, к примеру, гистологическое исследование дает возможность увидеть жировые клетки, однако с его помощью никак не удается разглядеть фибробласты.
Структурные элементы паренхимы
В состав паренхимы входят многочисленные структурные элементы.
Вот список некоторых из них:
- Нейтрофильный промиелоцит: диаметр клетки составляет около 25 мкм, в ядре отмечается скопление большого количества ядрышек;
- Эозинофильный метамиелоцит: клетке присущи характерные контуры ядра и зернистость;
- Миелобласты: их принято считать родоначальниками как эозинофилов, так и нейтрофилов, а также базофилов;
- Лимфоциты: ядру присуща округлая форма, диаметр клетки составляет 8 – 9 мкм;
- Остеокласты: представители класса макрофагов;
- Тучные тканевые клетки: им присуща зернистость красно-фиолетового цвета;
- Мегакариоциты: гигантские клетки размером от 60 до 120 мкм.
Это далеко не весь список структурных элементов. На самом деле их гораздо больше.
Чувствительность к цитостатикам и излучению
В нормальном состоянии клетки данного органа крайне чувствительно реагируют как на излучение, так и на воздействие на них цитостатических противоопухолевых медикаментов. При этом их чувствительность немного ниже чувствительности клеток раковых опухолей, что дает возможность использовать как облучение, так и химиотерапию в борьбе со злокачественными новообразованиями в данной области. Особенно остро реагируют на химиопрепараты лейкозные клетки. Данный факт следует учитывать, дыба не спровоцировать развитие апластической анемии (заболевания системы крови, характеризующегося сниженной продукцией костным мозгом гранулоцитов, эритроцитов и тромбоцитов). Избежать развития данного недуга поможет адекватная терапия раковых заболеваний.
Иннервация и регенерация
В иннервации принимают участие нервы мышц и сосудистых сплетений, а также специальные нервные проводники к данному органу. Нервы проникают в него одновременно с кровеносными сосудами непосредственно через костные каналы. Все нервы ветвятся на тонкие волокна, которые в свою очередь находятся в тесном контакте с костномозговыми сосудами и оканчиваются на сосудистых стенках либо свободно блуждают среди клеток самого органа. Если говорить о регенерационной способности, то она является достаточно высокой. Скорость регенерации данного органа определяется несколькими факторами, среди которых можно выделить микроокружение и факторы кроветворения, которым свойственно стимулировать рост. Источником формирования гемопоэтических клеток принято считать стволовые клетки.
Возрастные изменения
Патологические состояния
Костный мозг также как и все остальные органы человеческого организма может подвергнуться негативному воздействию тех или иных неблагоприятных факторов.
В результате, человек может столкнуться со следующего рода патологическими состояниями:
1. Гиперемия: данное состояние может носить как активный, так и пассивный характер. Под данным явлением подразумевают переполнение кровью сосудов кровеносной системы данного органа. Активная гиперемия во всех случаях является следствием патологических причин. Что же касается застойной формы данного недуга, то она возникает при местном либо общем затруднении кровотока.
2. Амилоидоз: представляет собой нарушение белкового обмена, характеризующееся образованием и отложением в тканях амилоида, т.е. специфического белково-полисахаридного комплекса. Данное патологическое состояние может наблюдаться как в виде местного процесса, так и в форме частичного проявления общего амилоидоза. При развитии местного процесса наблюдаются исключительно узловатые уплотнения. Во втором же случае в патологический процесс вовлекаются только стенки сосудов, причем увидеть данное явление можно исключительно под микроскопом.
3. Малокровие: во всех случаях развивается при острой анемии. Анемия всего организма чаще всего наблюдается после тяжелых артериальных кровотечений. Мозг при этом наделен бледно-красным окрасом.
4. Первичные опухоли: чаще всего это множественные миеломы (злокачественные поражения клеток красного мозга) и миелосаркомы (злокачественные поражения мозговой ткани). В обоих случаях отмечаются существенные изменения в периферической крови, не заметить которые просто невозможно.
5. Кровоизлияния: могут возникнуть как при местных очагах инфекции, так и при местных процессах воспалительного характера. Они же могут быть следствием опухолей, переломов, интоксикации организма, а также общих патологий типа геморрагических диатезов (нарушений, характеризующихся чрезмерной кровоточивостью).
Сепсис (тяжелый инфекционный недуг, возникающий в результате попадания в кровь и ткани гноеродных микроорганизмов) – еще одна распространенная причина кровоизлияний в данный орган.
6. Поражение паразитами: в большинстве случаев данный орган поражается простейшими. Их удается выявить как в эритроцитах, так и в эритробластах (промежуточных формах развития эритроцитов). Эти клетки крови могут попасть в данный орган из кровяного русла. В некоторых случаях они развиваются прямо в костном мозге.
7. Пигментация: чаще всего развивается на фоне кровоизлияний. Пигментация может возникнуть и при гемосидерозе (чрезмерном отложении железа в тканях организма). В первом случае данное состояние удается заметить даже невооруженным взглядом.
8. Отек: является следствием увеличения жидкости в костной ткани. Причин скопления большого количества жидкости в данной области достаточно много. Чаще всего это травматические повреждения костных балок либо хрящей суставов.
9. Рак: чаще всего заболевание считается вторичным и возникает на фоне рака молочной железы, легких либо простаты. Первичный рак данного органа встречается в медицинской практике крайне редко и характеризуется формированием раковых клеток непосредственно в данном органе. К числу симптомов, которые наблюдаются при раке костного мозга, можно причислить общую слабость, головокружение, боли в области кости, ограничение свободы движения и другие.
К каким врачам следует обращаться для обследования?
Чтобы полностью обследовать костный мозг, необходимо получить консультацию гематолога, онколога и иммунолога.
Методы диагностики
Чтобы выявить ту или иную патологию данного органа современные специалисты используют следующие методы исследования, а именно:
1. Пункцию костного мозга;
2. Трепанобиопсию;
3. Миелограмму;
4. Иммунограмму.
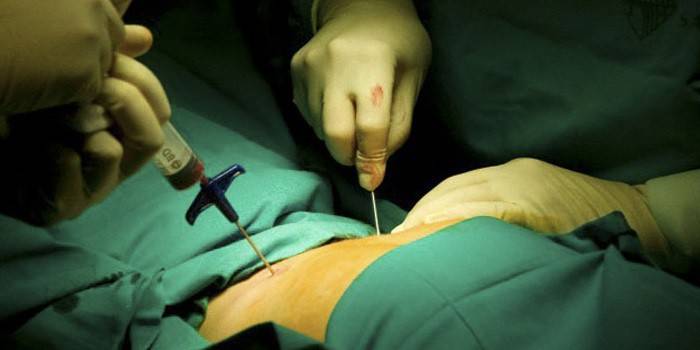
1. Пункция: при помощи этого метода исследования удается получить всю необходимую информацию обо всей системе кроветворения. Пункцию берут с использованием иглы Кассирского из грудины данного органа. Отметим, что данная игла совершенно безопасна, так как снабжена предохранительным щитком. Первоначально специалист устанавливает щиток на необходимую глубину и только после этого вводится сама игла. Мозг забирают шприцем емкостью от 10 до 20 мл. Во время процедуры больной должен лежать на спине. Что касается анестезирующих препаратов, то их вводят далеко не всем пациентам.
2. Трепанобиопсия: данный метод исследования используется только в том случае, если при помощи пункции специалистам не удалось получить необходимый им материал. При его проведении специалистам удается извлечь кусочек костной ткани при помощи иглы-троакары. Толщина такой иглы достигает 3 мм, а вот ее длина составляет 6 см. Концу иглы присуще спиралевидное очертание. Вращая ее, специалистам удается срезать кусочек костной ткани длиной от 6 до 10 мм. Прокол в данном случае осуществляют в гребешок подвздошной кости, чаще всего левой.
3. Миелограмма: данный метод исследования позволяет полностью изучить клеточный состав мозговой ткани, которая была взята у больного методом пункции. Данный метод диагностики позволяет оценить как количественный, так и качественный состав клеток. Материал исследуется под микроскопом, в результате чего пациентам удается поставить точный диагноз, особенно если речь идет о заболеваниях системы кроветворения.
Пересадка костного мозга
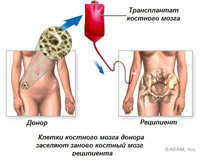
Данную процедуру принято считать одной из самых новых. Ее проведение необходимо для исцеления больных, которые ранее считались неизлечимыми. Впервые трансплантация была проведена в 1968 году. С тех пор при помощи данного вмешательства лечат как множественные миеломы, так и рак груди, яичников, крови, серьезные нарушения иммунитета и т.п. Каждый год при помощи пересадки удается спасти жизни тысячи людей.
Важно понять, для чего именно необходима данная процедура?
Так, к примеру, у больных с теми или иными иммунными нарушениями стволовые клетки данного органа работают неправильно. Они или синтезируют огромное количество незрелых либо дефектных клеток крови, или значительно уменьшают их продукцию. Не до конца созревшие клетки заполняют мозг и кровеносные сосуды, при этом вытесняя из общего кровотока полноценные клетки. Более того, незрелые клетки очень часто проникают в другие органы и ткани человеческого организма. Чтобы разрушить эти клетки специалистам приходится назначать своим пациентам радиотерапию либо химиотерапию. Такой подход приводит к тому, что разрушению подвергаются не только дефектные, но еще и совершенно здоровые клетки. Выполнив же пересадку костного мозга, специалисты увеличивают шансы на полное исцеление их пациентов в десятки раз.
Виды пересадки
В ходе данной процедуры происходит полное разрушение больного мозга, после чего в кровеносное русло больного вводят здоровый костный мозг, взятый от донора. При успешной пересадке мозг мигрирует в полости, расположенные в больших костях, после чего приживается в них и постепенно начинает синтезировать полноценные кровяные клетки. Если в ходе проведения этой процедуры используется мозг, взятый от донора, тогда речь идет об аллогенной трансплантации. Если для пересадки берут мозг близнеца, тогда ее именуют сингенной, так как здоровый мозг в таких случаях является идентичным мозгу больного.
Подготовка к пересадке и сама процедура
Возможные осложнения после пересадки
- реакции отторжения;
- инфекции;
- проблемы с печенью;
- язвы в ротовой полости;
- слабость и раздражительность;
- кровотечения;
- различные психические нарушения.
Жизнь после пересадки
Чтобы организм смог привыкнуть к новому костному мозгу, может понадобиться около года. Примерно столько времени нужно данному органу, чтобы он начал работать также как Ваш собственный. Все это время пациент должен четко следовать всем правилам здорового образа жизни и рекомендациям врача. Вне всякого сомнения, переживания о том, что заболевание снова вернется, беспокоят практически каждого. Справиться с трудностями нелегко, однако надо верить в собственные силы и стремиться к счастливому будущему.
Клетки костного мозга способны избавить от инфаркта миокарда
Читайте также:


