Нейропатия лучевого нерва шифр

Лучевой нерв представляет собой структуру из смешанных волокон. Он начинается от шейного сплетения и идет по направлению к кисти.
Отвечает за иннервацию руки, сгибательные движения кисти и кожную чувствительность.
При его поражении и отсутствии лечения человек лишается возможности действовать этой конечностью, совершать тонкие движения кистью и пальцами. Это приводит к инвалидности.
В статье рассматривается, что такое неврит лучевого нерва, чем он проявляется, и как его лечат.
Что это и код по МКБ-10

Неврит лучевого нерва представляет собой воспалительную патологию, поражающую само нервное волокно и его оболочки. Его код по МКБ-10 — (G56.3).
Поражению нерва часто способствует защемление. Это сопровождается болью, утратой двигательной функции руки в области предплечья, плеча и кисти со снижением кожной чувствительности.
Рука перестает сгибаться в лучезапястном и локтевом суставах. Частому развитию его способствуют анатомические особенности расположения этой нервной структуры.
К ним относят:
- спиралевидный ход нервного ствола;
- близкое расположение к поверхности кожи.
Благодаря этому он легко и быстро поражается при любых неблагоприятных воздействиях.
Причины воспаления
Причин поражения лучевого нерва несколько для правой и левой руки.
К ним относят:

Эти причины приводят к нарушению проведения импульсов по нервному волокну лучевого нерва.
Симптомы и проявления поражения
При поражении лучевого нерва у больного выпадает тонкая моторика кистей, и нарушаются движения в руке. Он не может выполнять как сложные, так и элементарные действия ею. Отмечается потеря чувствительности или ее снижение в характерных зонах.
Боль по ходу нервного ствола у пациентов отмечается крайне редко. Это бывает только при инфекционном и травматическом поражениях. Поражению подвержена больше правая верхняя конечность.
Проявления неврита лучевого нерва правой и левой руки зависят от места локализации воспаления.
В зависимости от этого возникают следующие симптомы на разных уровнях:

Пациенты предъявляют разнообразные жалобы на слабость в руке, пальцах и кисти, снижение амплитуды движений. Боль у них отдает или даже стреляет в третий второй и первый пальцы руки.
Жалуются на онемение в пораженной руке бегание мурашек в пальцах кисти, кроме четвертого и пятого, наружной стороны плеча и внутренней стороны предплечья.
Отмечается нарушение глубокой и поверхностной чувствительности в зоне кисти пальцев( I-III) и предплечья с внутренней стороны. Кисть отекает, приобретает синюшно-багровый цвет.
Больной отмечает нарушение сгибания лучезапястного сустава, пальцы не разгибаются. Изредка возможно онемение по ходу нервного ствола.
Способы диагностики
Лечением неврита лучевого нерва занимается врач невролог. Сначала он расспрашивает больного о жалобах и анамнезе заболевания.
Выясняет, при каких обстоятельствах и когда появились признаки. Затем врач приступает непосредственно к осмотру больного. На его основании он выставляет предварительный диагноз.
При неврологическом осмотре выявляется:

Проведение тестов и данных неврологического осмотра позволяют заподозрить поражение лучевого нерва. Подтвердить его можно, выполнив серию инструментальных исследований.
Ведущую роль в постановке диагноза играет электронейромиография. Она позволяет определить нарушение проведения нервного импульса по нервному волокну и дефект иннервации определенных групп мышц. Отмечается снижение амплитуды ответа мышц на раздражение электрическим током.
А также проводят электронейрографию, которая выявляет замедление проведения по нервному стволу.
Кроме этих исследований проводят дополнительные тестирования. Их проводят для выявления причины поражения лучевого нерва.
К ним относят:
- консультации травматолога, ортопеда и эндокринолога;
- биохимия крови;
- определяют уровень сахара в крови;
- общий анализ крови;
- рентгенография костей плеча, предплечья, кисти;
- КТ локтевого и лучезапястного суставов.

Дифференциальную диагностику при неврите лучевого нерва проводят с невропатией. Для нее характерны все те же симптомы, но болевой синдром отсутствует.
Еще неврит следует отличать от посттравматического сдавливания лучевого нерва. Для этого проводят гидрокортизон-новокаиновую блокаду в зону его оболочек.
При сдавливании нервного волокна наблюдается облегчение симптомов, которое отсутствует при неврите.
Особенности лечения
Лечением лучевого нерва занимаются только врач невролог, реабилитолог. Самолечение недопустимо. Конечность обязательно обездвиживают на время лечения.
У терапии есть две задачи. Первая – лечение основного заболевания или повреждения, которое привело к поражению нерва. Вторая – снятие проявлений: боли, отечности, нарушений чувствительности и снижение мышечной силы. Ее тактика определяется причиной заболевания и уровнем поражения.
Применяются следующие лекарственные средства:
- Нестероидные противовоспалительные препараты (Ибупрофен, Нимесулид) снижают отечность руки и воспаление нерва.
![]()
Ангиопротекторы используют для улучшения регионарного кровообращения и кровоснабжения нервного ствола. Применяются: Актовегин, Пентоксифиллин, Трентал.- Антихолинэстеразные препараты (Прозерин) усиливают проведение импульса по нерву.
- Витамины группы В улучшают обмен веществ в нервном волокне. Для лечения используют препараты с высоким содержанием витаминов В1, В6 и В12.
Применяют витаминные комплексы: Нейромультивит, Нейродикловит и другие.
В восстановительном периоде при неврите назначают физиолечение, электромиостимуляцию, иглорефлексотерапию, массаж, ЛФК.
Важную роль в лечении неврита этой локализации играет лечебная физкультура. Комплекс упражнений разрабатывается реабилитологом для каждого больного.
Применяют следующие упражнения:
- Больного усаживают за стол. Он сгибает в локтевом суставе и упирается о поверхность стола. В этом положении он указательный палец поднимает вверх, а большой опускает вниз. Упражнение выполняют десять раз.
- В этом же положении большой палец поднимать вверх, а указательный опускает вниз. Упражнение выполняют десять раз.
- Разгибание пальцами здоровой руки пальцы больной руки десять раз. После захватить пальцы больной руки в кулак здоровой рукой и сжимать десять раз.
В редких случаях при отсутствии эффекта от консервативного лечения проводят операции. При них освобождается нерв от сдавливания.
Последствия и осложнения
При отсутствии системного и комплексного лечения развиваются стойкие парезы и параличи верхней конечности и нарушения чувствительности. Нарушение иннервации ведет к атрофии мышц и контрактурам суставов.
Прогноз и профилактика

Лечению невриты лучевого нерва хорошо поддаются у молодых людей. У пожилых – невриты, при наличии сопутствующих заболеваний, плохо поддаются терапии. Быстро развиваются осложнения.
Для профилактики заболевания надо своевременно лечить вызывающие их патологии. Лучевой неврит вызывается комплексом причин.
При минимальных проявлениях болезни, онемения, слабости в конечности надо обращаться к врачу и выполнять все его назначения и рекомендации.
В противном случае, наступают параличи и парезы, развивается инвалидность. Это существенно снижает трудоспособность и качество жизни больного.
Видео по теме
О симптоматике и лечении неврита лучевого нерва расскажет видео:
Общие сведения
Нервная система представлена различными нервными сплетениями, периферическими нервами, спинным и головным мозгом. Нейропатия — это поражение нервной системы невоспалительного характера.
Периферические нервы имеют очень тонкую структуру и неустойчивы к воздействию повреждающих факторов. По уровню поражения выделяют:
- Мононейропатию. Характеризуется поражением одного единственного нерва. Мононевропатия считается довольно распространённым вариантом. Чаще всего диагностируется мононевропатия верхней конечности (мононеврит лучевого или локтевого нерва).
- Множественная нейропатия с поражением нескольких нервных окончаний.
- Полинейропатия, для которой характерно вовлечение в процесс нескольких нервов, локализованных в одной зоне.
Патогенез
Нейропатию принято определять характером повреждения нерва и его расположением. Чаще всего патология формируется после травматического повреждения, после перенесенных общих заболеваний и при интоксикации.
Выделяют 3 основные формы нейропатии:
- Посттравматическая нейропатия. Нарушение целостности нервной миелиновой оболочки происходит в результате острой травмы либо сильного удара. При отёке ткани, неправильном формировании рубца и переломе костей происходит сдавливание нервных волокон. Посттравматическая нейропатия характерна для локтевого, седалищного и лучевого нервов.
- Диабетическая нейропатия. Поражение нервных окончаний регистрируется и при высоком содержании в крови сахара и липидов крови.
- Токсическая нейропатия. В результате таких инфекционных заболеваний, как герпес, ВИЧ, дифтерия и др., происходит токсическое поражение нервного сплетения. Отравление химическими соединениями и передозировка некоторых медикаментов может привести к нарушению целостности нервного ствола.
Нейропатия может развиться на фоне заболевания печеночной системы, патологии почек, при остеохондрозе позвоночника, артрите, наличии новообразований и при недостаточном содержании в организме гормонов щитовидной железы.
Классификация
По локализации классифицируют:
Причины
Крайне редко нейропатия развивается как отдельное самостоятельное заболевание. Чаще всего нервные окончания поражаются на фоне хронически протекающей патологии, которая выступает в качестве травмирующего фактора. Развитию нейропатии предшествуют следующие заболевания и состояния:
- гиповитаминоз;
- нарушение метаболизма;
- снижение реактивности;
- интоксикация, отравление;
- травма нервного волокна;
- новообразования (злокачественные и доброкачественные);
- сильное переохлаждение;
- наследственная патология;
- диагностированные эндокринные заболевания.
Симптомы нейропатии
При поражении нервных окончаний происходит истончение мышечных волокон и нарушение их рефлекторной функции. Параллельно отмечается снижение сократительной способности и частичная потеря чувствительности к раздражителям, которые вызывают болевой синдром.
Клиническая картина нейропатии может быть самой разной, а патологический процесс локализоваться в любом месте, вызывая нейропатию малоберцового нерва, тройничного нерва, лицевого нерва, локтевого и лучевого нерва. Поражение чувствительной, двигательной или вегетативной функции нерва отрицательно сказывается на качестве жизни пациента. У пациентов с сахарным диабетом встречается несколько форм нейропатии:
- Периферическая нейропатия. Характерно поражение периферических нервов, которые отвечают за иннервацию верхних и нижних конечностей. Симптомы нейропатии верхних конечностей проявляются в виде нарушения чувствительности в пальцах рук и ног, чувстве покалывания, ощущении онемения верхних конечностей. Симптомы нейропатии нижних конечностей идентичны: отмечаются покалывания и нарушения чувствительности нижних конечностей.
- Проксимальная форма. Характеризуется нарушением чувствительности в основном в нижних конечностях (ягодицы, бедро, голень).
- Автономная форма. Отмечается функциональное нарушение органов мочеполовой системы и органов пищеварительного тракта.
На начальной стадии пациенты предъявляют жалобы на мышечную слабость и парестезии. У каждого второго больного заболевание поражает сначала нижние конечности, а затем и верхние. Бывает и одновременное поражение верхнего и нижнего пояса.
Характерные симптомы алкогольной нейропатии:
- резкое снижение, а в будущем полное отсутствие сухожильных рефлексов;
- диффузное снижение мышечного тонуса.
Алкогольная нейропатия характеризуется нарушением работы и мимической мускулатуры, а в более запущенных случаях отмечается задержка мочеиспускания. В развёрнутой стадии для алкогольной полинейропатии характерно:
- мышечная слабость в конечностях: односторонняя или симметричная;
- парезы и параличи;
- нарушение поверхностной чувствительности;
- резкое угнетение сухожильных рефлексов с последующим их полным угасанием.
Анализы и диагностика
Нейропатия считается довольно сложным для диагностики заболеванием, поэтому так важно грамотно и тщательно собрать анамнез. Трудность заключается в длительном отсутствии определённой симптоматики. Доктору предстоит выяснить: принимались ли медикаменты, переносились ли вирусные заболевания, был ли контакт с некоторыми химическими веществами.
Дебют заболевания может произойти на фоне злоупотребления алкогольсодержащими напитками. Диагноз собирается по крупицам на основании многих факторов. Нейропатия может протекать по-разному: прогрессируя в течение нескольких дней или лет, и даже молниеносно.
При помощи пальпации доктор обследует нервные стволы, выявляя болезненность и утолщение по их ходу. Обязательно проведение пробы Тиннеля. Данный метод основан на поколачивании по нервному окончанию и выявлении покалывания в зоне чувствительной иннервации.
Лабораторно проводится анализ крови с определением СОЭ, измеряется уровень сахара. Дополнительно проводится рентгенографическое исследование грудной клетки. Также выполняется электрофорез сывороточных белков.
Лечение
Терапия поражения нервных окончаний невоспалительного характера носит индивидуальный характер и требует не только комплексного подхода, но и регулярной профилактики.
Методы лечения подбираются в зависимости от формы, степени и причин, которые способствовали поражению нервно-мышечной проводимости. Вся терапия направлена на полноценное восстановление проводимости нерва. При токсическом поражении нервной системы проводятся дезинтоксикационные мероприятия (устранение влияющих факторов, введение антидота).
При диабетической форме рекомендуются мероприятия по поддержанию нормального уровня сахара в крови. Параллельно рекомендуется избавление от вредных привычек. Нарушение метаболизма при сахарном диабете способствует повышению уровня свободных радикалов, циркулирующих в кровяном русле, при нарушенной антиоксидатной активности собственных органов и систем. Всё это ведёт к нарушению целостности внутренней оболочки сосуда и нервного волокна.
При диабетической нейропатии показана применение медикаментов на основе Альфа-липоевой кислоты:
Традиционный неврологический набор подразумевает введение витаминов группы В для полноценного восстановления нервно-мышечной проводимости. Не рекомендуется прибегать к лечению народными средствами.
При посттравматической форме устраняются травмирующие факторы. Назначаются обезболивающие средства, витаминные комплексы, а также медикаменты, усиливающие регенеративную способность и нормализующие обмен веществ.
Эффективно проведение физиотерапевтических процедур.
Лекарства
Лечение нейропатии нижних конечностей включает назначение следующих медикаментов:
- Нейропротекторы или ускорители обмена веществ в нервных клетках. Препараты для лечения:Милдронат; Пирацетам.
- Антихолинэстеразные медикаменты, действие которых направлено на оптимизацию сенсорной работы нервных окончаний. Препараты улучшают нервно мышечную проводимость нижних конечностей. К ним относятся:Прозерин; Ипидакрин.
- Антиоксиданты. Предупреждают негативные последствия от влияния свободных радикалов на работу нервной системы. Высокая концентрация свободных радикалов оказывает разрушающее воздействие на состояние тканей периферической нервной системы. Препараты: Цитофлавин; Мексидол.
- Альфа-липоевая кислота. Препараты способствуют восстановлению нейроцитов, ускоряют метаболизм. Высокая эффективность наблюдается при диабетической нейропатии.
- Иные медикаменты. Хороший эффект даёт применение витаминов группы В, в частности пациентам с нейропатиями показаны В1, В6, В12. Витаминные комплексы способствуют восстановлению нервно-мышечной проводимости. Есть таблетированная и инъекционная форма: Мильгамма; Нейромультивит; Комбилипен.
Не рекомендуется проводить самостоятельное лечение в домашних условиях.
Нейропатическая боль возникает при нарушении передачи импульсных сигналов по нервам. У взрослых нейропатический болевой синдром описывается как колющий, обжигающий, стреляющий и часто ассоциируется с поражением электрическим током.
Терапию начинают с самых простых обезболивающих средств (Ибупрофен, Кетонал). При их неэффективности и сильной выраженности болевого синдрома назначаются антидепрессанты и противоэпилептические средства (например, Тебантин).

Препараты данной группы довольно часто применяются для купирования нейропатической боли. Считается, что механизм их воздействия основан на препятствовании передачи нервных импульсов. Самым часто назначаемым медикаментом является Амитриптилин. Эффект может наступить уже через несколько дней, но в некоторых случаях противоболевая терапия растягивается на 2-3 недели. Максимальный эффект терапии регистрируется на 4-6 неделе интенсивного лечения. Побочным эффектом терапии является сонливость, именно поэтому лечение начинают с самых маленьких доз, постепенно увеличивая дозировку для лучше переносимости. Рекомендуется обильное питьё.
При невозможности применять антидепрессанты назначаются анти-эпилептические средства (Прегабалин, Габапентин). Помимо терапии эпилепсии медикаменты отлично купируют нейропатический болевой синдром. Лечение начинают с самых маленьких доз, идентично терапии антидепрессантами.
Процедуры и операции
Нейропатия малоберцового нерва помимо медикаментозной терапии включает и физиотерапевтические процедуры:
- Магнитотерапия. Основывается на воздействии магнитного поля на организм человека, что способствует купированию болевого синдрома, восстановлению нервных клеток, уменьшению выраженности воспалительной реакции.
- Амплипульс. Основывается на воздействии на поражённую область модулированного тока, благодаря которому происходит восстановление нервных клеток, уменьшается отёчность. Оказывает противовоспалительное воздействие.
- Электрофорез с лекарственными средствами. Основывается на воздействии электрического поля, благодаря чему медикаменты попадают в очаг воспаления.
- Ультразвуковая терапия. При воздействии ультразвука стимулируется кровообращение, уменьшается выраженность болевого синдрома. Оказывает тонизирующее и противовоспалительное воздействие.
- Электростимуляция. Восстановление нервно-мышечной проводимости происходит под воздействием электрического тока.
Аналогично проводится лечение нейропатии лучевого нерва. Для восстановления лучевого нерва также рекомендован курсовой массаж.
Профилактика
Профилактические мероприятия включают своевременное лечение инфекционных и системных заболеваний, нормализацию общего метаболизма. Важно понимать, что патология может приобрести хроническое течение, именно поэтому так важно проведение своевременного и грамотного лечения.
При слабовыраженном течении заболевания и хронической форме нейропатии показано санаторно-курортное лечение, где проводится:
- аромафитотерапия;
- лазерное и световое лечение;
- магнитотерапия;
- массаж, ЛФК;
- иглорефлексотерапия;
- психотерапия.
Последствия и осложнения
Осложнений при периферической нейропатии много и зависят они в первую очередь от причинного фактора, который привёл к поражения нервного ствола. Основные осложнения:
- Диабетическая стопа. Считается одним из самых страшных осложнений сахарного диабета.
- Гангрена. Причиной гнилостного процесса является полное отсутствие кровотока в поражённой области. Патология требует экстренного хирургического лечения: иссечение некротизированных участков, ампутация конечности.
- Автономная сердечно-сосудистая нейропатия. Характерно нарушение различных вегетативных нервных функций, в том числе потоотделение, контроль над мочевым пузырём, частота сердечных сокращений, уровень кровяного давления.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.

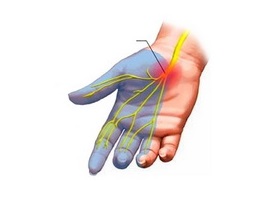
Лучевой нерв проходит по всей верхней конечности, от плечевого сустава до кончиков пальцев, иннервирует практически все близлежащие мышцы и отвечает за двигательную активность. Поражения его тканей и структур ведут к временным ограничениям функциональности руки.
Одна из разновидностей подобной патологии носит название нейропатия лучевого нерва – она не несет серьезной угрозы для здоровья, но требует своевременной диагностики и лечения.
Нейропатия лучевого нерва – что это такое?
Нейропатия лучевого нерва представляет собой разновидность периферической нейропатии, и может развиваться даже после незначительного воздействия. Его функция – обеспечивать сгибание и разгибание руки в области предплечья, кисти и фаланг, движения большого пальца и разворот ладони тыльной стороной вверх. Кроме того, сенсорные ответвления нерва обеспечивают иннервацию некоторых частей руки.
Лучевой нерв тянется по всей верхней конечности, и имеет несколько уязвимых точек – на спине рядом с подмышкой, в области плечевой кости и локтя. Разрушение его структур и тканей происходит вследствие воспалительного процесса, нарушения обмена веществ и воздействия токсинов, что вызывает неприятные ощущения и нарушения двигательных функций.

По международной классификации болезней МКБ-10 нейропатии лучевого нерва был присвоен код G56 – мононевропатии верхней конечности.
Причины повреждения лучевого нерва
Из-за анатомического строения и расположения лучевого нерва (он достаточно близко прилегает к мышцам и костям), для повреждения достаточно даже незначительного воздействия на уязвимые точки, поэтому причин, вызывающих нейропатию, может быть достаточно много.
- Сдавливание (компрессия). Часто развитие патологии вызывает неправильная поза во время сна, когда рука на протяжении длительного времени находится под головой или тело. Как правило, данная поза характерна для людей в состоянии сильной усталости или алкогольного опьянения.
- Переломы и травмы плечевой кости. Нейропатия лучевого нерва после подобных травм развивается, по разным данным, в 3-1% случаев, причем сам нерв обычно остается неповрежденным – развитие заболевания провоцируют рубцы, которые появляются на заживших тканях.
- Врачебные ошибки. Негативное воздействие на лучевой нерв может быть как травматическим, так и связанным с определенными медицинскими манипуляциями. Это может быть продолжительное сдавливание жгутом при остановке кровотечения или ошибки при выполнении инъекций – неправильное введение иглы шприца в область плеча может повредить структуры и ткани нерва. К данной категории можно отнести неправильное использование костылей при травмах ног – постоянное давление на подмышечные впадины и предплечья вызывают компрессию лучевого нерва.
- Инфекционные заболевания. Иногда нейропатия выступает в качестве осложнения бактериальных и вирусных инфекций, включая корь, пневмонию, сыпной тиф, грипп, вирус герпеса.

Реже причинами патологии является интоксикация тяжелыми металлами или алкоголем, гормональные нарушения и беременность у женщин, доброкачественные новообразования, сахарный диабет, воспалительные процессы в мышцах и нервах.
Как проявляется заболевание?
Симптомы нейропатии лучевого нерва могут быть разными – в зависимости от локализации и степени патологического процесса, болезнь проявляется нарушениями чувствительности, двигательных и вегетативных функций руки.
Симптоматика заболевания варьируется в зависимости от локализации патологического процесса – он может быть сосредоточен в области предплечья, локтя или запястья.
Диагностика
При симптомах заболевания следует обратиться к неврологу, хирургу или травматологу. Для постановки диагноза при нейропатии лучевого нерва используется ряд клинических и инструментальных исследований, которые позволяют не только выявить патологический процесс, но и определить его локализацию и распространенность. В первую очередь проводится сбор жалоб и анамнеза, внешний осмотр и пальпация пораженной конечности, после чего больной направляется на дальнейшую диагностику.
Клинический и биохимический анализы крови проводятся для выявления воспалений и инфекций в организме, а также для определения уровня сахара в крови – нейропатия является распространенным нарушением при сахарном диабете. Иногда требуется проверка уровня гормонов и общий анализ мочи.
Функциональные тесты при подозрении на нейропатию лучевого нерва проводятся для оценки двигательных функций конечности. Больной сводит вместе ладони с выпрямленными пальцами так, чтобы запястья соприкасались друг с другом, после чего пытается развести пальцы – при поражении нерва это будет затруднительно. Кроме того, людям с данным диагнозом не могут одновременно прижать пальцы и ладонь к ровной плоской поверхности, а также отвести палец от ладони.
Для подтверждения диагноза используются электронейрография и электромиография – диагностические методы, которые позволяют оценить функциональное состояние нервных и мышечных тканей. При поражениях лучевого нерва электромиоргафия выявляет снижение уровня амплитуды действия потенциала мышечных волокон. Электронейрография представляет собой способ исследования прохождения электрического импульса по нервным окончаниям – о развитии нейропатии свидетельствует замедление данного процесса.

Инструментальные диагностические методы (КТ, МРТ, рентген), как правило, показаны переломах и механических травмах рук – они позволяют получить изображения пораженных тканей и назначить соответствующее лечение. Иногда больному требуется консультация эндокринолога, инфекциониста и других узких специалистов.
Лечение
Нейропатия не несет серьезной угрозы для здоровья, но при длительном отсутствии лечения возможно сокращение мышечной массы и проблемы при выполнении простых бытовых задач. Терапия проводится амбулаторно – госпитализация необходима только в тяжелых случаях (при серьезных травмах верхних конечностей и интенсивном болевом синдроме, который не снимается обезболивающими препаратами). Для лечения повреждения необходим комплексный подход, которое направлен на устранение симптомов и улучшение функций руки.

В качестве консервативного лечения заболевания используются следующие лекарственные препараты:
- противовоспалительные нестероидные средства (Ибупрофен, Диклак и т.д.);
- противоотечные и сосудорасширяющие препараты для устранения отека, улучшения кровообращения и метаболических процессов в тканях;
- антихолинэстеразные лекарства снижают активность особого фермента, вызывающего перевозбуждение нервной системы, благодаря чему улучшается проведение импульсов по нервным окончаниям;
- биостимуляторы и витамины группы В для ускорения регенеративных процессов в тканях;
- противовирусные и антибактериальные средства необходимы в тех случаях, когда причиной нейропатии выступают инфекционные заболевания.
При интенсивном болевом синдроме могут потребоваться сильные обезболивающие медикаменты (например, Трамадол) или новокаиновые блокады – введение препарата непосредственно в область поражения. Для улучшения эффекта от консервативного лечения больным показана физиотерапия и альтернативные методы лечения.
- Массаж. Улучшает кровообращение и обменные процессы в месте пораженного нерва, повышает тонус мышц и способствует ускорению регенеративных процессов. Массаж можно выполнять самостоятельно – осторожными движениями массировать и разминать руку в области кисти, локтя и предплечья, сгибать и разгибать пальцы. При выполнении манипуляций больной должен ощущать небольшой дискомфорт – при сильных болях следует снизить интенсивность воздействия.
- Электрофорез. Метод лечения заключается в введении лекарственных средств в ткани с помощью электрического тока. Чаще всего при нейропатии лучевого нерва используется прозерин, ксантинол, никотинат и другие препараты, которые улучшают состояние мышц, а электрический ток обеспечивает дополнительную стимуляцию нервов.
- Парафиновые аппликации. Продолжительное мягкое прогревание способствует устранению воспалительного процесса и болевых ощущений, улучшению кровообращения и выведению токсинов, которые выходят вместе с потом и впитываются в парафин.

Помимо вышеперечисленных процедур, для лечения нейропатии лучевого нерва используется электромиостимуляция, иглорефлексотерапия, магнитотерапия, озокеритовые и грязевые аппликации.
Комплекс специальных упражнений поможет восстановить двигательные функции руки, повысить тонус мышц и избежать дистрофических процессов.
- Согнуть локоть и поставить его на твердую поверхность так, чтобы предплечье располагалось под прямым углом. Поочередно двигать большим пальцем вниз, а указательный опускать вниз, повторить по 10 раз для каждого пальца.
- Руку поставить в то же самое положение, что и при первом упражнении. Указательный палец опускать вниз, а средний поднимать вверх, повторять 10 раз.
- Нижние фаланги пальцев на пораженной руке обхватить здоровыми так, чтобы большой палец находился со стороны ладони. Согнуть и разогнуть их 10 раз, после чего повторить то же самое со вторыми фалангами.
- Опустить пальцы в воду и здоровой рукой по очереди оттягивать их назад, процедуру повторить 10 раз.
- Для выполнения упражнения понадобится небольшой резиновый мяч, игрушка или любой другой предмет – его нужно сжимать и разжимать пальцами как минимум 10 раз.

Упражнения следует выполнять 1-2 раза в день на протяжении нескольких недель, сочетая комплекс с физиотерапевтическими методами и лекарственными средствами.
Как правило, нейропатия лучевого нерва хорошо поддается консервативному лечению, а функции руки удается восстановить на протяжении 1-2-х месяцев. В редких случаях больным необходимо хирургическое вмешательство по сшиванию нерва (при механических травмах, сопровождающихся разрывом нерва) или устранению его компрессии, а иногда заболевание перетекает в хроническую форму и обостряется под влиянием негативных факторов, в число которых входят переохлаждение, ушибы, неправильная поза во время сна и т.д.
Полезное видео
Узнайте больше из данного видео
Заключение
Нейропатия лучевого нерва – распространенная патология, которая не вызывает серьезных осложнений, но сопровождается болезненными симптомами и ограничением двигательной активности пораженной руки. При своевременной диагностике и правильном лечении патологию можно быстро устранить и предотвратить ее рецидивы в будущем.
Читайте также:



