Показывает ли рентген защемление нерва шеи
Наверняка многим людям доставляла неудобство подобная проблема: внезапно защемило нерв на спине.
Причем болевые ощущения могут возникать и пропадать спонтанно, так что человек по природе своей не придаст этому значения. И напрасно: запущенная ситуация может вызвать неприятные осложнения в дальнейшем.
Поэтому рассмотрим причины и симптомы этого заболевания, а также обсудим, что делать, если защемило нерв в спине.

На самом деле причин достаточно.
В 90% случаев защемление происходит по вине чрезмерной нагрузки на спину.
Это может быть как разовое превышение нормы – например, поднятие непомерной тяжести, так и периодическое стрессовое воздействие на спину.
К основным причинам относятся:
- физическая перенагрузка (неграмотно спланированные спортивные тренировки, подъем тяжестей);
- неправильное положение спины на работе, а также постоянное нахождение в одном положении;
- нагрузка при беременности;
- климатические факторы: переохлаждение, сквозняк и т.п.;
- осложнения вследствие заболеваний, например, простуды;
- неправильное положение во время сна.
Чрезмерный вес тоже является фактором, вызывающим защемление нерва в позвоночнике.

Чаще всего лекарства прописывают от защемления нерва в позвоночнике или межреберном пространстве. Так, в местах присоединения ребер к нашим позвонкам нервы испытывают большую нагрузку при вращательных движениях и вытягивании.
Иной раз причиной защемления может стать резкий вдох, совмещенный с поворотом, при этом болевые ощущения будут носить резкий, обжигающий характер.
Различают боли постоянные и периодические. Скорее всего, боль усилится, если совершить резкое движение, например, чихнуть.

Часто боли в пояснице списывают на неправильное положение во время рабочего дня.
На ночь применяют мазь и надеются, что к утру все пройдет. Однако боли могут носить волнообразный характер и выражаться в форме прострела.
Как определить заболевание:
- характер болевых ощущений стреляющий и пронизывающий, какого не может носить мышечная боль;
- боль носит локализованный очаг;
- защемление нерва в пояснице при беременности и после родов – вполне распространенное осложнение;
- мышцы реагируют на боль в виде спазмирования в конечной позе, в которой человека застиг болевой приступ.
В отличие от перенагрузки поясницы, боль не меняет очага и появляется только справа или слева, может усиливаться и продолжаться до нескольких дней.
Если болит слева, могут появляться фантомные ощущения в области селезенки или сердца. Справа возникают ощущения боли в печени.

Реже происходит защемление нерва в верхней части, большая часть случаев приходится на шейный отдел и то вследствие неправильного положения головы во время сна либо воздействия сквозняков.
Однако если защемило нерв в спине в верхней части, подвижность и работоспособность тела могут быть практически парализованы.
Так, может пострадать зона плечевого пояса, и если вовремя не произвести диагностику, это приведет к воспалению нервных тканей вплоть до опухоли и расстройств неврологического характера.
Наиболее распространенной причиной заболевания в грудном отделе выступает резкая физическая нагрузка или перенапряжение.
Также возможно неправильное положение руки и лопатки во время сна, в особенности, если перед этим человек употреблял алкоголь и засыпал в неконтролируемом положении тела.

Самым уязвимым считается седалищный нерв в нижней части спины.
По своей природе это – самый длинный отросток нейронов в нашем теле, который доходит аж до ступней. Но если воспаляется верхняя его часть, возникает риск паралича конечностей.
Среди причин поражения нерва в нижней части спины – поясничном и крестцовом отделах:
- смещение межпозвоночных дисков, при котором в нервные ткани, поврежденные при смещении, могут попадать разного рода инфекции. Если в этом случае прописать таблетки и поправить ситуацию медикаментозным путем возможно, то при возникновении патологий необходима операция.
- синдром грушевидной мышцы;
- подозрение на доброкачественное или злокачественное образование;
- нарушения в работе органов или мышечных групп таза.
Иногда боль проявляется лишь в одностороннем виде, когда человек встает или, наоборот, когда садится.

Симптомы мало отличаются от описанных выше в разделе верхней части, однако локализованным становится очаг.
Возникает чувство постреливания, и боль переходит в нервные ткани руки.
Иногда пациенты путают защемление под левой лопаткой с сердечными болями и обращаются к кардиологу.
Боли при защемлении можно спутать с плевритами и бронхитами, онкологическими заболеваниями.
Защемление нерва в пояснице при беременности и после родов, иначе именуемое ишиасом, может быть вызвано разными причинами:
- длительной декомрессией позвонков и их смещением;
- повышенной нагрузкой из-за излишней массы тела и резкой ее потерей в дальнейшем;
- родовой травмой, связанной с неправильным положением ребенка при выходе из матки.

Плюс к этому женщина принимает новую форму физической нагрузки, после родов постоянно нося ребенка на руках.
Если вовремя не принять лекарства и не произвести мануальное вмешательство, дело дойдет до межпозвоночной грыжи.
Во избежание этого, после родов врачи настоятельно рекомендуют носить бандаж и проходить курс реабилитационных упражнений.
Боль стреляющего характера, которая приходится на грудной отдел, чаще всего говорит о межпозвоночной грыже.
Если защемление вызвано перенапряжением на работе, сидячим положением и неправильной осанкой, целесообразно пройти лечение защемления нерва спине и в пояснице дома.

Эта часть спины наиболее подвержена нагрузкам, возникающее защемление будет усугубляться в случае малейшего покашливания.
Симптомами отклонений нервного характера в грудном отделе выступают:
- покраснение очага локализации;
- вспухание мышечных тканей;
- жар и повышенная потливость;
- резкие и беспричинные приступы боли.
Таким образом, для каждого отдела спины имеются отличительные причины защемления нерва, требующие неотложной диагностики и корректного построения лечения.

По каким причинам возникают боли в области поясницы? Узнайте, почему болит поясница, в нашей статье.
Как избавиться от болей в спине? Читайте в этом материале.
Классифицируя основные симптомы, можно выделить:
- Жгучие болевые ощущения в очаге воспаления, которые могут носить колющий, стреляющий характер;
- Острые отдачи в область бедра, ноги, ягодиц. Это говорит о защемлении в районе поясницы, при котором обыкновенная мазь может не помочь;
- Боль отдается в руке, шее, переходит в головные боли в затылочной доле – защемило нерв в верхней части спины;
- Тяжело дышать, сдавливающие ощущения в области легких – защемление под лопатками или в области примыкания ребер к позвоночнику;
- Потемнение в глазах, нарушение кровообращения. Может подняться температура и давление, повыситься потоотделение;
- Мышечные спазмы – наиболее характерный спутник защемления нерва.

Среди наиболее распространенных – осложнения в виде межпозвоночной грыжи, спазмирования мышц и частичного или полного нарушения двигательных функций.
Защемление нерва также оказывает пагубное воздействие на иммунную систему, позволяя вирусам и онкологическим опухолям атаковать ткани.
Наконец, общий упадок сил и перепады давления вызовут сбои в работе других внутренних органов.
Если долго не оказывать внимания проблеме, может наступить полный или односторонний паралич.
Принимать таблетки наугад, значит, заведомо усугублять ситуацию. Диагностика – первое, что следует обеспечить при идентификации вышеописанных признаков.
Возможно, врач потребует пройти полное медицинское обследование на предмет выявления иных неврологических отклонений, включающее:
- полный анализ крови;
- магнитно-резонансную или компьютерную томографию;
- мануальное обследование.
Однако в первую очередь пациент получит направление на рентгенографическое обследование.

На рентгеновском снимке будет показано, повреждены ли (смещены, искривлены) позвоночные отростки, диски, имеются ли другие заболевания скелета и мышц.
В комплексе с рентгенографией производится магнитно-резонансная томография либо компьютерный ее аналог (КТ).
Лучше всего, если будут выполнены все перечисленные тесты, дабы исключить возможность возникновения онкологических заболеваний, повреждений сосудов и нервов и т.п.
Наконец, в диагностику включают тест электропроводимости нервной ткани, который в случае наличия отклонений даст направление в лечении.

Итак, если у вашего родственника или знакомого защемило нерв на спине, вы должны помочь ему во время ожидания врача.
Для этого вы должны иметь представление о действиях, которые помогут облегчить состояние больного:
Рекомендуется в первую очередь обратиться к такому врачу, как невропатолог, который даст направление на томографию и рентген.
По результатам тестов будет назначено лечение дома или на стационаре.
Возможно, потребуется помощь хирурга или костоправа.
Еще одной медицинской специальностью выступает вертебрология, непосредственно занимающаяся вопросами диагностики и лечения отклонений в деятельности позвоночника.
Врач-вертебролог при защемлении позвоночного нерва лучше разберется в течении заболевания, а также определит другие осложнения:
- образование грыжи между дисками;
- стенозы и неврозы позвоночного канала;
- возникновение опухолей как нервных волокон, так и спинного мозга;
- повреждения и смещения и другие аномалии.
Мазь и лекарства, которые пропишет доктор, могут быть основаны на согревающих и обезболивающих препаратах.
Редко дело доходит до инъекций, чаще всего лечат вполне известными лекарствами.

Например, Диклофенак или Финалгон (последний также действует на спазмированные мышцы). К ним присовокупляют специальные компрессы на основе меда и горчичники.
Дополнительно рекомендуется пропить лекарства, укрепляющие сосуды и деятельность сердечной мышцы, если потребуется, спазмолитики.
Что касается дополнительных средств, в 95% случаев рекомендуется ношение поддерживающего корсета.
Пропить следует также витамин В для укрепления мышечных и нервных тканей, фитогормоны и средства для общей стимуляции иммунитета.

По каким причинам возникают боли затылке? Много полезной информации вы сможете найти в нашей статье о причинах болей в затылке.
Подробнее о мази диклофенак, снимающей боли при защемлении нервов, читайте здесь.
Надоели хронические боли в копчике? Ознакомьтесь с этой статьей.
Если выявляется межпозвоночная грыжа либо лекарства и упражнения при защемлении нерва в спине и пояснице не оказывают должного эффекта, прибегают к хирургическому вмешательству.
Метод называется микродискэктомия, при которой удаляется грыжа и поврежденные ткани, восстановление после операции занимает от 2 недель до 3 месяцев.

Обязательно после операции пребывание на стационаре и последующее наблюдение у невролога.
При сдавливании нерва рубцом прибегают к выделению при помощи невролиза, затем следует курс реабилитационных процедур.
Несколько советов и упражнений, которые помогут при восстановлении, наряду с таблетками и массажем:
Еще одно важное замечание — во время физических нагрузок дышите правильно: только в этом случае достижим нужный эффект.

В помощь вашему родственнику или близкому человеку предлагается освоить простые правила массажа.
Итак, пациент должен лежать на животе, с расслабленными и слегка согнутыми в локтях руками, расположенными вдоль туловища.
Если это необходимо для поясницы, под живот подкладывается валик.
Начинать массаж следует с поглаживания и разогревания мышц спины. Движение снизу вверх и к очагу заболевания.
Затем можно перейти к гребнеобразным растираниям и круговым движениям, но осторожно, не надавливая на спазмированные мышцы.
Разминать спину следует двумя руками и завершать каждый сеанс успокаивающим поглаживанием. Рекомендуется использовать масло или прописанную мазь в небольшом количестве.
А вот такой прием, как поколачивание и вибрация не рекомендованы при сильных травмах нервной ткани.
Вполне уместным будет взять больничный и провести пару недель дома в постельно-щадящем режиме. Спине требуется реабилитация и постоянная поддержка.
Дома рекомендуется выполнять рефлексотерапию, комплекс ЛФК, точечный массаж.
Также при наличии игломассажера и массажера-валика рекомендуется уделять 15-20 минут в день пассивному массажу.

Не стоит забывать об аппликациях и компрессах, а также теплых ваннах.
Продолжительность приема ванны не более 15 минут, позволительно добавлять соль и эфирные масла.
Народная медицина уместна только в случае совмещения с иными прописанными средствами: таблетки, физиотерапия.
Среди самых действенных методов такие рецепты:
- Хвоя лиственницы: заваривать из расчета 1ст.л. на чашку и выпивать натощак перед едой 2 раза в сутки. Хвоя помогает снять отеки, обладает противовоспалительными свойствами.
- Компрессы из меда и хрена (можно заменить соком редьки).
- Теплые ванны с добавлением сушеной хвои лиственницы.

Фото: хвоя лиственницы
Таким образом, мы рассмотрели клиническую картину, симптомы, первую помощь и лечение такого заболевания, как защемление нерва. Будьте здоровы и следите за состоянием спины, регулярно наблюдаясь у доктора.
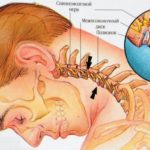
Защемление нервных корешков редко обходится без последствий, если проблему своевременно не устранить. Особенно это касается шейного отдела позвоночника, где находятся нервные окончания, отвечающие за функции головного мозга, и кровеносные сосуды, питающие его. Не всегда такое состояние сопровождается острой болью, но от этого оно не становится менее опасным. Как же определить защемление нерва в шейном отделе, и на какие симптомы следует обращать внимание?
Характеристика заболевания
Шейный отдел отличается большей подвижностью позвоночного столба и относительной слабостью мышечно-связочного аппарата, чем и обусловлена его повышенная уязвимость. Именно здесь нервные волокна поражаются чаще всего, и проявления недуга являются более интенсивными, чем в других отделах.
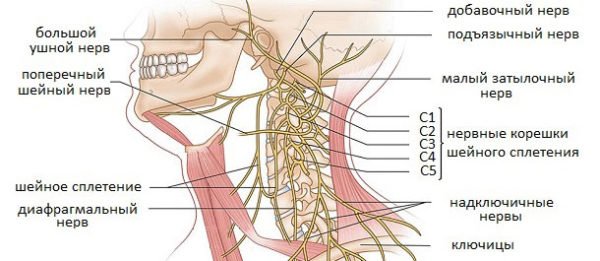
В зависимости от локализации поражения, защемление делится на два типа – затылочную невралгию и радикулопатию, и помимо общих симптомов, каждый тип имеет свои специфические признаки.
Затылочная невралгия диагностируется при сдавливании большого и малого затылочных нервов позвонками, межпозвонковыми дисками и даже мышечными волокнами. Проявляется она чаще всего с одной стороны и затрагивает не только затылок, но и верхнюю часть шеи. По характеру течения невралгия может быть острой и хронической, и, в зависимости от причины защемления, делится на первичную и вторичную. Если своевременно не устранить причину поражения, происходит изменение структуры оболочки нерва, в результате чего невралгия переходит в невропатию – состояние, сопровождающееся почти непрекращающимися сильными болями. В этом случае единственным способом лечения является хирургическое вмешательство.

Защемление других нервов шейного отдела называют радикулопатией. Помимо болевого синдрома такое состояние характеризуется наличием воспалительных процессов и мышечных спазмов, но при этом поддается лечению консервативными методами даже на запущенной стадии. Выделяют три вида радикулопатии: первичный (дискогенный), вторичный (вертеброгенный) и смешанный. Интенсивность проявлений прямо зависит от тяжести поражения корешков, это же влияет и на длительность лечебного процесса.
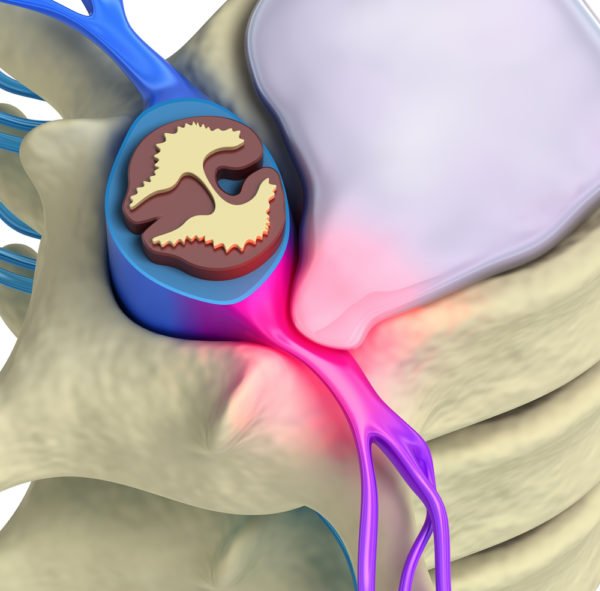
Защемление в шейном отделе представляет серьезную опасность для здоровья: длительное сдавливание корешков нарушает проходимость нервных импульсов, вызывает потерю чувствительности мягких тканей, а воздействие на кровеносные сосуды провоцирует кислородное голодание мозга. В дальнейшем это влияет на общее состояние организма, работу внутренних органов и систем, не говоря уже о значительном ухудшении качества жизни из-за сильных болей и ограничения двигательных функций.

Причины защемления
Причин, по которым происходит сдавливание нервных окончаний, немало, но к основной группе относятся изменения в позвоночном столбе дегенеративно-дистрофического характера. Прежде всего, это остеохондроз, спондилез, межпозвоночные грыжи и сопутствующие им осложнения. Также защемлению нервных волокон способствуют:
- врожденные патологии позвоночного столба;
- нестабильность шейных позвонков;
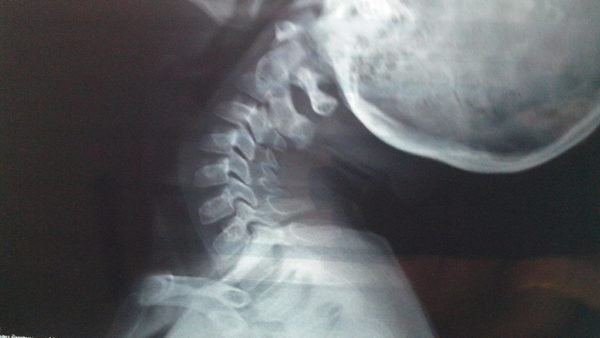

Симптомы защемления нерва
Защемление нервных корешков имеет целый перечень симптомов, которые условно можно разделить на общие и местные, зависящие от типа нерва, локализации компрессии и других факторов.
Нервы делятся на три группы – чувствительные (кожные), вегетативные и двигательные (мышечные). При сдавливании нервных корешков первой группы самым характерным симптомом является болевой синдром. Боль возникает в месте сдавливания и распространяется по ходу нерва, может затрагивать не только шею, но и теменную область головы, висок, плечо, отдавать в руку и под лопатку. Обычно болевые ощущения очень выражены и усиливаются при движениях шеи, головы. Характер болей зависит от степени поражения: человек может испытывать жгучую простреливающую боль, приступообразную, колющую либо же ноющую и постоянную.
Но болевой синдром – не единственный признак защемления. Общая симптоматика включает:
-
онемение отдельных участков шеи, затылка, верхних конечностей, покалывание в пальцах рук;


Если нервы поражены сильно, могут наблюдаться парез и паралич рук, онемение языка, отеки слизистых, проблемы с глотанием и речью.

Указанные симптомы проявляются с разной интенсивностью и не одновременно, так что в некоторых случаях их легко спутать с признаками других заболеваний. Что касается защемления двигательных и вегетативных нервов, то оно не всегда сопровождается резкой болью или выраженным онемением. Если корешки сдавлены не сильно, долгое время человек может этого не замечать, пока состояние не усугубится.
Если вы хотите более подробно узнать, что делать в домашних условиях, если защемило шею, а также рассмотреть эффективные методы и средства, вы можете прочитать статью об этом на нашем портале.
Характер местной симптоматики прямо зависит от того, где именно зажат нерв. Шейный отдел состоит из 7 позвонков, и в каждом из них может произойти защемление. Основным проявлением является боль в месте поражения, которая может быть простреливающей или же постоянной. Мышцы на этом участке перенапряжены, они становятся твердыми на ощупь и болезненными. В дальнейшем здесь наблюдается онемение, которое постепенно распространяется по ходу нерва.
| Участок защемления (номера позвонков) | Характерные симптомы |
|---|---|
| С1-С2 | Головные боли в височной и затылочной области, боль в верхней части шеи, головокружение. Может наблюдаться бессонница, повышенная раздражительность, ухудшение памяти, появляется хроническая усталость. |
| С2-С3 | Боли в теменной и затылочной зоне, в шее, ухудшение зрения и слуха, частичное онемение в гортани, ротовой полости. При сильной компрессии возможны обмороки из-за недостатка кровоснабжения. |
| С3-С4 | Острая простреливающая боль в шее, онемение со стороны сдавливания. Если воспаление затронуло тройничный нерв, ощущается мучительная боль в нижней или верхней челюсти, усиливающаяся при любых движениях головы. В случае сильного защемления наблюдается парез подъязычных мышц и нарушения речи. |
| С4-С5 | Мышечная скованность в шее, боли тянущего характера, отдающие в ключицу и предплечье, онемение пораженного участка. В редких случаях наблюдается нарушение дыхательных функций и проблемы со слухом. |
| С5-С6 | Боль в затылочной части и плечевом поясе, слабость мышц, проблемы с глотанием. |
| С6-С7 | Резкая простреливающая боль от шеи до пальцев руки, ощущение покалывания, онемение в области ключицы и лопатки. Мышцы на пораженном участке становятся твердыми, при касании болезненными. |
| С7-D1 | Болезненные спазмы в области шеи, лопатки и предплечья, прострелы по всей длине руки, покалывание и онемение запястья, пальцев, нарушение мелкой моторики. |
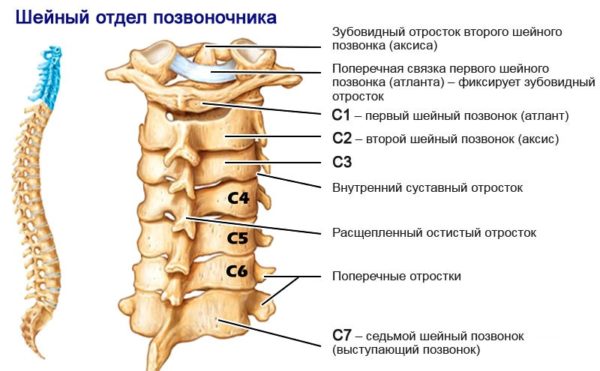
Самыми частыми проявлениями шейной радикулопатии считаются приступообразные боли, покалывание в руках, онемение пораженной области и мышечная слабость.

Как правило, симптомы появляются только с одной стороны тела – там, где зажат нерв. В зависимости от степени сдавливания, симптоматика может проявляться внезапно либо нарастать постепенно, усиливаясь при движениях и физических нагрузках. Болевые ощущения обычно ограничены областью иннервации затронутых корешков, что упрощает определение участка компрессии. При слабом защемлении симптомы радикулопатии могут исчезнуть сами по себе через 7-12 недель после появления.
При данной форме защемления боль локализуется в затылке, чаще с одной стороны. Двустороннее защемление диагностируется очень редко. Болевые приступы резкие, похожие на удар током или прострел, направленные от места сдавливания по ходу нерва. Длительность приступов варьируется от пары секунд до 2 минут, причем повторяться они могут множество раз в сутки.

Еще одним специфическим симптомом является наличие болевых точек в местах выхода большого и малого затылочных нервов. Если поражен большой нерв, болевые точки находятся в затылочной части, при сдавливании малого нерва они располагаются за ухом. Их стимуляция и даже простое касание вызывают нестерпимую резкую боль, которая исчезает в состоянии покоя.
Диагностика
Проблемой защемления нервов занимается врач-невролог. Обращаться к специалисту нужно сразу, как только появились первые симптомы, даже если выражены они достаточно слабо. Надеяться, что все само пройдет, или заниматься самолечением в таких случаях очень опасно, ведь могут быть затронуты жизненно важные структуры. Благодаря характерной симптоматике, невролог диагностирует защемление уже при первичном осмотре пациента, но чтобы определить конкретный участок сдавливания и степень поражения нерва, врач обязательно назначает дополнительные исследования.
Самый простой метод диагностики – это рентгенография.
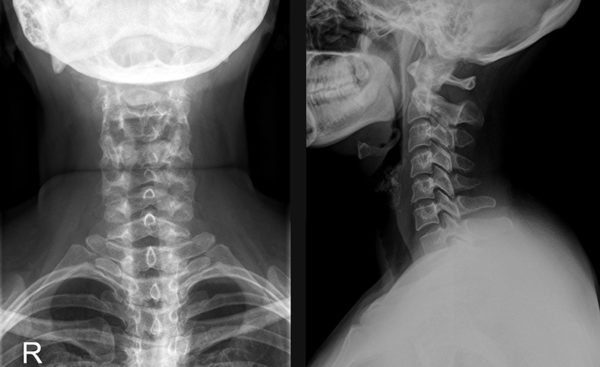
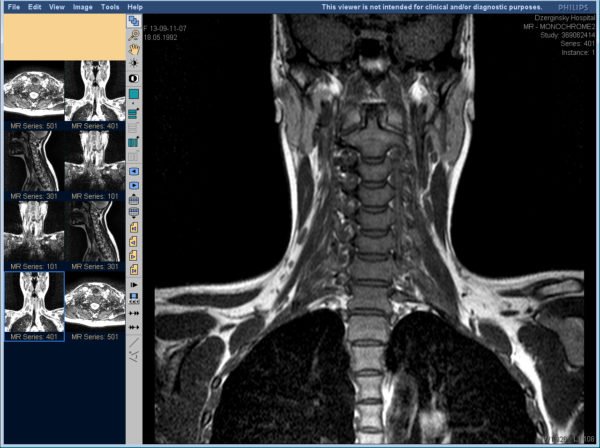
На снимке хорошо просматриваются любые патологии позвоночника, что позволяет установить не только локализацию проблемы, но и причину защемления.
Компьютерная и магнитно-резонансная томография дают более точный результат, но при этом имеют ряд противопоказаний, так что назначают их не всем пациентам.
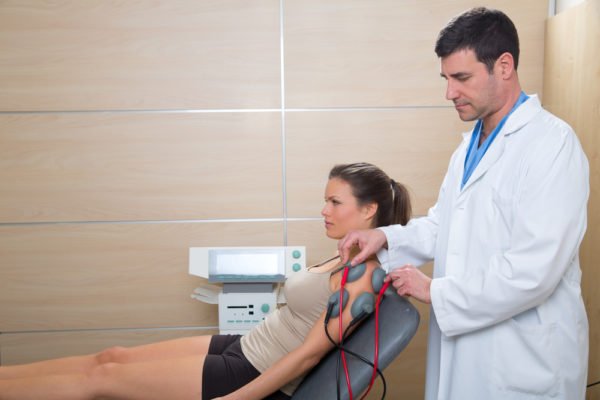
Для анализа работы нервных корешков и мышц используют электромиографию — исследование с применением электродов, безопасный и очень эффективный метод.
Как лечить защемление нерва
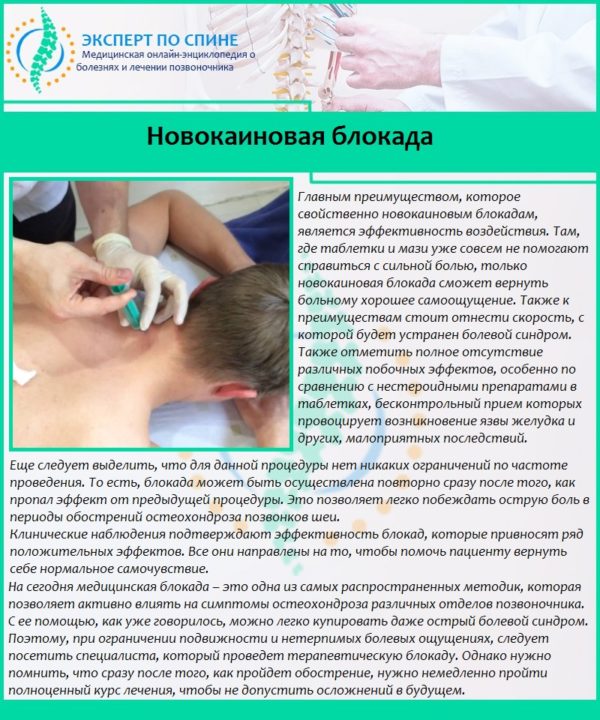
Основой лечебного процесса является устранение причины защемления. Без этого полноценно восстановить функции нервных корешков невозможно, и в дальнейшем состояние только усугубится. Но сначала необходимо снять болевой синдром и воспаление, и для этого больному назначается медикаментозная терапия. В острой фазе следует принимать нестероидные противовоспалительные средства, анальгетики, препараты для улучшения кровоснабжения. Если боль очень сильная, врач применяет новокаиновую блокаду, чтобы облегчить пациенту состояние. Вид и дозировка лекарств определяется специалистом, самостоятельно этого делать нельзя.
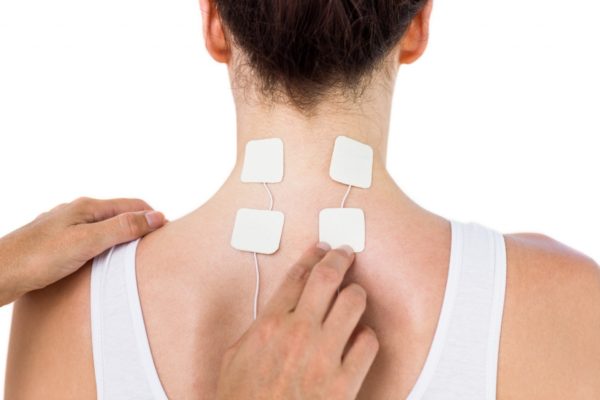
Когда пройдет острая фаза, назначается лечебная гимнастика для шеи, массаж, физиотерапевтические процедуры.
Если причиной защемления стало смещение позвонков, хороший эффект дает мануальная терапия, но обращаться нужно исключительно к специалисту высокой квалификации. Нередко для восстановления функций требуется обеспечить полную неподвижность шеи, и в этих случаях больному назначают ношение специального фиксирующего воротника.
Если вы хотите более подробно узнать, как проводится лечение смещения позвонков шейного отдела, а также рассмотреть методы восстановления, вы можете прочитать статью об этом на нашем портале.


А в целях профилактики защемления больше внимания нужно уделять физической активности, правильному питанию, поддерживать осанку и регулярно выполнять упражнения для укрепления шейных мышц.



Невралгия - клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Приём от 770
- Мануальная терапия от 1200
- Неврология от 1200
Читайте также: