Полиневропатию разного происхождения алкогольную диабетическую
Полинейропатией называется группа заболеваний периферической нервной системы, возникающих при разрушении нервных волокон.
Причины, вызывающие такую патологию могут быть различными, но клинические проявления их похожи. Они характеризуются нарушенным сосудистым тонусом, недостаточным питанием тканей, изменением чувствительности и вялым параличом конечностей.
Если сравнивать диабетическую и алкогольную полинейропатию что это такое и как они проявляются, то общим признаком будет нарушение кровоснабжения и иннервации под действием токсических веществ – глюкозы и этанола.
Причины развития полинейропатии
Полинейропатии бывают различной этиологии, и развиваются при остром или хроническом воздействии повреждающего фактора на нервные волокна. Это может быть связано токсическим действием бактерии при дифтерии или вируса при ВИЧ-инфекции, травмах, опухолевых процессах.
Медикаменты, в т.ч. Кордарон, Фурадонин, Метронидазол и Изониазид могут нарушать проведение нервных импульсов при длительном применении.
Нейропатии при опухолевых заболеваниях могут возникать как вторично — при лимфоме, миеломе и раке легких, так и быть осложнением химиотерапии этих болезней.
Хронические нейропатии провоцируют такие патологические состояния:
- Аутоиммунные заболевания.
- Нарушения обменных процессов – сахарный диабет, амилоидоз, гипотиреоз, авитаминоз В12.
- Наследственные болезни.
- Алкоголизм.
- Почечная недостаточность.
- Цирроз печени.
Для диабетической и алкогольной полинейропатии характерно прогрессирование при длительном стаже болезни и улучшение клинических показателей при снижении поступления в организм глюкозы или алкоголя.
Почему поражаются нервные волокна при диабете и алкоголизме?
При сахарном диабете полиневропатии развиваются при распространенном разрушении нейронов в периферическом отделе нервной системы. Такая гибель клеток часто бывает необратимой из-за нарушенного восстановления тканей у диабетиков.
Увеличенное содержание глюкозы в циркулирующей крови приводит к утолщению стенок сосудов, нарушению их проходимости, формированию кровяных сгустков и бляшек на стенках. При таком низком питании нервные клетки отмирают, замещаются нефункционирующей соединительной тканью.
Доказано более частое возникновение нейропатии у высоких мужчин. Главным фактором, определяющем тяжесть течения болезни, является степень гипергликемии. Провоцирующими условиями служат избыточный вес, курение и злоупотребление алкоголем.
Риск диабетической полиневропатии увеличивается при таких факторах:
- Длительном течении диабета.
- Высокой гипергликемии, частых перепадах уровня сахара.
- В пожилом возрасте.
Для нейропатии при алкоголизме пусковым механизмом может быть переохлаждение, инфекции и поражение печени. Разрушает нервные волокна сам этанол и продукты его обмена. При сопутствующем дефиците витамина В1 (тиамина) проявления полиневропатии усиливаются.
Гиповитаминоз В1 возникает при недостаточном поступлении с пищей и нарушенном всасывании в кишечнике. Употребление алкоголя повышает потребность в тиамине, поэтому его проявления усугубляются. При этом нервные ткани становятся чувствительными к любым повреждениям.
Алкоголь вызывает избыточное образование свободных радикалов, травмирующих внутреннюю оболочку сосудов, вследствие этого в нервных волокнах нарастает гипоксия и они разрушаются.
Признаки диабетической полинейропатии
Нарушение кровоснабжения, изменения проводимости нервной ткани при диабете формируют три варианта поражения нижних конечностей: нейропатический, ишемический, смешанный.
Нейропатический синдром проявляется искаженным восприятием боли, при котором при незначительных прикосновениях ощущается болезненность, а при ходьбе стопа немеет. Могут также возникать колющие, жгучие боли или жжение в стопах.
Нарушенная температурная и болевая чувствительность приводят к травмированию кожных покровов. Суставы ног из-за мышечной слабости и нарушения постановки ноги при ходьбе деформируются, возникают подвывихи. Кожа сухая, утолщенная, при прогрессировании болезни на месте трещин или повреждения развивается язвенный дефект.
Отличительной особенностью невропатического варианта является наличие пульса на стопах, теплая кожа и формирование язвы в области плюсневых костей.
Ишемический вариант развития диабетической полиневропатии сопровождается:
- Поражением артерий и капилляров.
- Отложением холестерина и кальция в сосудистой стенке.
- Формированием бляшек и тромбов.
- Сосудистая стенка становится жестче и толще.
- Кровоснабжение снижается.
Усиление притока крови в венозное русло и застой в нем способствуют образованию отеков и кровоизлиянию в кожу. Кожа становится тонкой, легко травмируется, образуются раны и язвы. Признаком ишемии является симптом перемежающейся хромоты, когда больной должен делать остановки при ходьбе из-за острой боли в ногах.
Смешанный тип проявляется укорочением сухожилий и отложением белковых комплексов с глюкозой на суставных поверхностях. Симптомами таких нарушений бывают:
- Скованность в суставах.
- Артриты, деформации суставов и вывихи.
- Стопа на ощупь холодная.
- Кожа красная с синюшным оттенком,
- Язвы появляются на лодыжках или пятке.
Язвы при тяжелом течении болезни инфицируются, что может осложняться остеомиелитом и септическим процессом, прогрессирование ишемии приводит к гангрене.
Диабетическая стопа является частой причиной для ампутации стопы.
Симптомы пролинейропатии при алкоголизме
Деление на типы как алкогольной так и диабетической полинейропатии условно, так как изолированного поражения нервной и кровеносной системы не бывает. Чаще всего встречаются смешанные типы болезни.
Клинические проявления алкогольной полинейропатии представлены такими синдромами: сенсорным, двигательным, смешанным, атактическим.
Двигательная форма проявляется:
- Снижением сгибания стоп или пальцев.
- Нарушением вращения стоп.
- Невозможностью ходьбы на носках.
Смешанная форма протекает в виде парезов или паралича стоп, кистей, боли, онемения рук или ног. Мышцы кистей и предплечий атрофируются. В области поражения может быть повышенная или сниженная чувствительность.
Периферический псевдотабес, или атактическая форма алкогольной полиневропатии вызван глубокими нарушениями чувствительности. У больных искажается координация движений и походка, ноги немеют, снижается чувствительность, при обследовании ахилловые и коленные рефлексы отсутствуют.
Вначале у больных возникает мышечная слабость и покалывание в руках и ногах, затем в развернутой стадии развиваются парезы или параличи, нарушается поверхностная чувствительность.
В тяжелых стадиях слабеет дыхательная мускулатура, сердечная мышца, что проявляется нарушениями ритма и падением давления.
Лечение и профилактика нейропатии при сахарном диабете
Для лечения нейропатии у больных диабетом нужно стабилизировать уровень сахара в крови. Кроме этого, показателями компенсированного течения диабета является снижение уровня гликированного гемоглобина, показателей липидного обмена, в т ч холестерина, артериального давления.
Это достигается соблюдением диеты и назначением инсулинотерапии при первом типе диабета. Больные инсулиннезависимым диабетом также временно могут быть переведены на инсулин, если препараты для снижения сахара в таблетках не могут его снизить до рекомендованного уровня.
После нормализации показателей углеводного и жирового обмена через два месяца начинается заметное уменьшение проявлений диабетической полинейропатии.
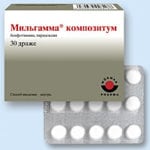
Медикаментозное лечение проводится с использованием препаратов тиоктовой кислоты: Берлитиона, Тиогаммы, Эспа-липона. Показан комплекс витаминов группы В – Мильгамма при диабете, Неуробекс Нео, Нейровитан, Нейроорубин.
Для обезболивания используются препараты противовоспалительного действия – Индометацин, Диклофенак, Нимесулид, а также противосудорожными средствами – Габалепт, Лирика. По показаниям могут быть назначены антидепрессанты- Амитриптилин, Клофранил, Имипрамин, Венлафаксин.
Местно используются мази с лидокаином – Версатис или с нестероидными противовоспалительными средствами – Кетопрофен, Долгит.
Для лечения полинейропатии используются при диабете немедикаментозные методы: гипербарическая оксигенация, бальнеотерапия, электрофорез, стимуляция модульрованными токами, магнитотерапия, чрезкожная электронейростимуляция. Они могут быть назначены при отсутствии тяжелых сопутствующих заболеваний.
При лечении стойкого болевого синдрома, который не снимается медикаментозными препаратами, проводится электростимуляция спинного мозга.
Профилактика развития полинейропатии заключается в контроле за уровнем сахара и коррекции дозы сахароснижающих препаратов. Кроме этого, больным диабетом рекомендуется регулярное исследование крови на показатели гликированного гемоглобина, почечный и печеночный комплекс, уровень липопротеинов.
Не допустить разрушения сосудов и нервных волокон можно при соблюдении таких рекомендаций:
- Поддерживать артериальное давление на уровне 130/80, чтобы не ухудшать кровоснабжение пораженных тканей.
- Из рациона исключить сахар и белую муку, а добавить овощи и нежирные белковые продукты.
- Любой спиртной напиток и курение должны быть под запретом.
- Совершать ежедневные пешие прогулки, поддерживать разумную физическую активность.
- Соблюдать гигиену и осматривать стопы ежедневно.
Лечение алкогольной полинейропатии

Для лечения полинейропатии, вызванной злоупотреблением алкоголем важно добиться отказа от спиртного и полноценного рациона питания, включающего достаточное количество витаминов и пищевых волокон, а также полноценного белка.
Для физиотерапевтического лечения используется электромиостимуляция, гальванизация и электрофорез витаминов, новокаина.
Применяют магнитотерапию, лазеротерапию, синусоидально моделированные токи, иглорефлексотерапию. Больным показана лечебная физкультура, массаж, плавание и ходьба.
Медикаментозное лечение алкогольной нейропатии проводят такими препаратами:
- Витамины группы В: Мильгамма, Нейрорубин, Тиамина хлорид, Пиридоксина гидрохлорид, Цианокобаламин (внутривенно или внутримышечно).
- Аскорбиновая кислота инъекционно.
- Пентоксифиллин, Трентал или Пентилин, Цитофлавин для улучшения микроциркуляции.
- Актовегин при сахарном диабете для устойчивости к гипоксии.
- Нейромидин для улучшения нервно-мышечной проводимости.
- Обезболивание: нестероидные противовоспалительные препараты Вольтарен, Ревмоксикам; противосудорожные – Габалепт, Финлепсин; антидепрессанты – Анафранил, Венфлаксин.
- Антихолинэстеразные препараты при парезах или параличах – Нейромидин, Галантамин, Прозерин.
Таким больным показаны гепатопротекторы (Эссенциале, Гепабене, Лив) для улучшения усвоения медикаментов и защиты клеток печени. Также хорошие результаты получены при использовании препаратов с тиоктовой кислотой – Тиогамма, Эспа Липон, Тиоктацид, Берлитион.
Что такое диабетическая полинейропатия? Информация о данном явлении предоставлена в видео в этой статье.
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания [1] .
К нейропатии могут привести:
- сахарный диабет. Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В. Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП [2, 3] ;
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности. Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии, то есть, заболевания без установленной причины.
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на [4] :
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям [5] .
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Куда можно обратиться в целях проведения комплексного обследования и лечения полинейропатии? На этот вопрос отвечает врач-невролог, нейрофизиолог Европейского медицинского центра (г. Москва) Андрей Маслак:
«Обследование пациента с полинейропатическим синдромом является одной из самых сложных задач, возникающих перед врачом-неврологом. Проблема заключается не в том, чтобы поставить диагноз ПНП, определив характерные клинические симптомы. Для определения тактики лечения гораздо важнее выявить этиологические факторы, которые привели к повреждению периферических нервов, и в этом заключается основная сложность.
Возможности нашей клиники позволяют предложить полный спектр диагностических процедур, среди которых:
- Стимуляционная электронейромиография. Исследуются нервы верхних и нижних конечностей, лицевой, тройничный, диафрагмальный нервы. С помощью специального электрода возможно исследование полового нерва.
- Игольчатая электромиография скелетной мускулатуры. Исследование включает в себя мышцы головы (лицевая, жевательная мускулатура), мышцы верхних и нижних конечностей, паравертебральную мускулатуру (мышцы позвоночника). Возможно исследование (в том числе исследование голосовых мышц, которое проводится совместно с врачом-фониатром).
- Одноволоконная игольчатая электромиография (джиттер). Исследование проводится в первую очередь при подозрении на нарушение нервно-мышечной передачи (миастения Гравис).
- Транскраниальная магнитная стимуляция.
- Регистрация вызванных потенциалов коры головного мозга одной модальности (зрительные, когнитивные, акустические столовые).
- Ультразвуковое исследование периферической нервной системы, включая нервы верхних и нижних конечностей, пучки и стволы плечевого сплетения.
- Магнитно-резонансная томография мягких тканей (отдельных нервов и сплетений).
В случае необходимости мы можем выполнить процедуру электронейромиографии в условиях реанимации. Также проводим стимуляционную и игольчатую электромиографию у детей, выполняя обследование с учетом возрастных особенностей психики маленьких пациентов.
В клинике работает современная диагностическая лаборатория, которая обеспечивает проведение необходимых анализов крови, спинномозговой жидкости и других биологических сред в оптимальные сроки. При необходимости наши специалисты выполняют расширенные генетические исследования.
В работе Клиники неврологии и нейрохирургии мы практикуем мультидисциплинарный подход, который, как показывает практика, дает высокие результаты. С каждым пациентом работает слаженная команда профессионалов: невролог, эндокринолог, нутрициолог, отоларинголог, генетик, радиолог, терапевт.
Наши врачи являются специалистами высочайшей квалификации, многие из них имеют опыт работы в ведущих клиниках Западной Европы, США, Израиля и России.
** Аккредитация Объединенной международной комиссии (Joint Commission International), полученная Европейским медицинским центром (госпиталь на ул. Щепкина, 35), распространяется на период с 7 апреля 2018 года по 6 апреля 2021 года.
Нездоровое увлечение алкоголем приводит к различным тяжелым патологиям. В числе распространенных: цирроз печени, жировой гепатоз, микроинсульт, язвенные болезни, кардиомиопатия, и такое заболевание как алкогольная полинейропатия. Все они предвестники скорой инвалидности – это в лучшем случае, и недалекой смерти — в худшем. Злоупотребление алкоголем рано или поздно отразится на здоровье. Не родился еще человек, который бы ежедневно пил с утра до ночи, и чувствовал себя отлично. Если проверить любого алкоголика, то помимо стойкого перегара у него можно обнаружить букет заболеваний, который пышным цветом расцвел в организме. Не исключение и алкогольная, диабетическая полинейропатия.
Начало заболевания
Она сопровождается повреждением периферических нервов и является спутником всех людей, страдающих алкоголизмом. Нормальное функционирование нервных волокон нарушается вследствие токсического воздействия этилового спирта, нарушения метаболизма, почему собственно говоря и страдают ноги. Алкогольная полинейропатия также затрагивает участки спинного мозга.
Когда у алкоголиков начинают болеть ноги, можно говорить о том, что это вероятно первые симптомы, когда токсическая алкогольная полинейропатия начала себя проявлять. Почему это произошло?
Полинейропатия – заболевание алкоголиков, от которого страдают, прежде всего, ноги. Однако болезнь может затронуть области сердца, лица и черепа. По некоторым данным, им болеют от 80 до 100 процентов лиц, чаще всего мужчин, но есть среди пациентов и женщины. Чтобы избавиться от патологии, можно и нужно навсегда отказаться от спиртного. Если человек, в процессе длительной пьянки заметил, что у него отказывают ноги, следует немедленно прекратить пить и обратиться за помощью. Почему это может произойти и к чему приведет отказ конечностей, ног – догадаться несложно.
Симптомы болезни
Почему в основе такого заболевания, как алкогольная полинейропатия, лежит несколько причин. Потому что можно утверждать, что главными из них являются:
- атрофия мышц;
- боли нижних конечностей, в стопах ног (носят, как правило, жгучий характер);
- поражение мозжечка, нарушение равновесия;
- икроножные мышцы подвержены болевому синдрому;
- жгучая боль в стопах и голенях;
- расстройство походки из-за слабости нижних конечностей;
- расстройство вегетативной нервной системы;
- изменчивое артериальное давление;
- смена цвета кожной текстуры;
- парестезия (мурашки по коже).
Токсическая алкогольная полинейропатия развивается постепенно. Симптомы не проявляются сразу. Они не носят ярко выраженный характер, по которым бы можно было четко определить заболевание, почему собственно и осложняется лечение. После 10 лет протекания патологии, средний процент выживших составляет приблизительно половину от общего числа заболевших алкоголиков. То есть, вылечить больных не всегда удается. На этом фоне важно начать своевременную терапию.
Симптомы заболевания можно ощущать после больших физических нагрузок или резких движений. Происходит атрофия нижних конечностей и частично верхних. Заболевание проявляется в болях ног, в икроножных мышцах, в сведении пальцах. Прогрессирование болезни выражено в парезе.
Часто ноги просто отказывают. Это наблюдается в неустойчивой походке больного (плохо ходят), цвет кожного покрова меняется на синеватый оттенок, начинает шелушиться, иссушается, появляются язвы.
Также присутствует деструкция речевых функций, отмечается повышенный гипергидроз, нарушение чувствительности. Помимо того, что заболевание в основном затрагивает область нижних конечностей, когда ноги отказывают, оно может повлиять на психический уровень. Больной начинает путаться в событиях, днях недели, датах, то есть налицо дезориентация в пространстве-времени.
Лечение патологии
Диагностирование заболевания ведется с помощью анамнеза, жалоб больного, аппарата ЭНМГ. В перечень манипуляций для подтверждения болезни входят:
- неврологический осмотр;
- определение степени патологии;
- подтверждение дегеративного, воспалительного процессов;
- факт поражений заболеванием мышц и нервов.
Также наблюдается снижение волосяного покрова на стопах, похолодание голени при обычном кровотоке, слабость сухожильных рефлексов и пр. Во время диагностирования такого заболевания как алкогольная нейропатия, подтверждают или опровергают степень интоксикации, присутствие сахарного диабета в организме. Для исключения других патологий назначается биопсия нерва, компьютерная томография, МРТ.
Диабетическая нейропатия
Также используют препараты: антигипоксанты, нейромедин, пентоксифиллин, нимесулин, диклофенак (два последних при ярко выраженных болях), антидепрессанты, анальгетики. Кроме того, в пищу нужно употреблять больше тиамина. Алкогольный полиневрит лечится и с помощью комплексной реабилитации. В список процедур входят: магнитотерапия, электростимуляция спинного мозга, нервов, лечебная физкультура, массаж, иглорефлексотерапия.
Алкогольная нейропатия может возникнуть и спонтанно, внезапно. Причины тому – алкогольное невоздержание. Если человек внезапно ушел в запой, и пьет спиртное в больших количествах, такое заболевание как алкогольный полиневрит проявит себя в острой или подострой форме. В течение нескольких дней может произойти осложнение. Все вышеуказанные симптомы подтвердятся.
Диабетическая нейропатия также относится к сложным патологиям и является следствием генетической наследственности, повышенного уровня глюкозы в крови, гипертонии и естественно злоупотребления спиртных напитков. Симптомы, которые указывают на заболевание, схожи с предыдущей патологией: потеря чувствительности нижних конечностей, онемение ног, сильные боли. Особенно опасен синдром, когда развивается так называемая диабетическая стопа.
Поскольку чувствительность конечностей утрачена, человек не ощущает мелких порезов, ран на теле. Это приводит к образованию язв, гноению и в ряде случаев – гангрене. Такое заболевание как диабетическая нейропатия считается самым распространенным осложнением сахарного диабета. После возникновения патологии, приблизительно через 10 лет, она развивается в организме больных до 90 процентах случаев. В группе риска находятся пациенты с сахарным диабетом первого и второго типа.
Лечение недуга протекает на фоне основного заболевания, но, чтобы достичь положительной динамики, сахарный диабет переводят в состояние компенсации. С помощью профильных специалистов добиваются нормализации уровня сахара в крови с последующим, дальнейшим контролем. Параллельно разрабатывают физические упражнения и специальную диету. Эти правила касаются и пациентов с лишним весом. Также проверяют артериальное давление.
Читайте также:


