Полипы в носу и тройничный нерв
Многие заболевания околоносовых пазух и полости носа могут сопровождаться болевым синдромом с локализацией боли в разных областях лица. Если боль обусловлена воспалительным процессом в слизистой оболочке пазухи, например при гайморите, то тактика лечения больного направлена на санацию пазух консервативными или хирургическими средствами. Однако в практике оториноларинголога, стоматолога, невропатолога встречаются больные с жалобами на сильнейшую боль в разных отделах лица. В таких случаях только совместная работа этих специалистов может способствовать постановке диагноза и проведению комплексного лечения.
Невралгия второй и третьей ветвей тройничного нерва может быть обусловлена как патологией ЛОР-органов, так и заболеваниями зубочелюстной системы; признаком ее является боль. О причинах, обусловливающих возникновение невралгии тройничного нерва, до настоящего времени нет единого мнения. Наиболее вероятными из них считаются следующие: патология прикуса, заболевания зубов, влияние нейротропных вирусов, атеросклеротические изменения кровеносных сосудов, сужение костных каналов, через которые проходят ветви тройничного нерва, острые респираторные заболевания. Известно, что в развитии невралгии тройничного нерва, его второй ветви, определенная роль принадлежит воспалению слизистой оболочки верхнечелюстной пазухи и полости носа.
Клиническая картина
Боль всегда имеет приступообразный характер продолжительностью от нескольких секунд до минуты. Боль очень сильная, жгучая. Больные сравнивают ее с ударом электрического тока. Боль может возникнуть без видимой причины, а в ряде случаев при напряжении мимической мускулатуры (смех, зеванье и т.д.). Резкая боль охватывает область лица, иннервируемую одной из ветвей тройничного нерва, но иногда распространяется и на зоны, иннервируемые другими ветвями этого нерва. Чаще встречается невралгия второй и третьей ветвей тройничного нерва. Для невралгии второй ветви характерна локализация боли в районе носогубной складки, крыла носа, верхней губы.
При невралгии третьей ветви боль ощущается в нижней губе, подбородке, языке, щеке, зубах нижней челюсти. Типично для невралгии наличие "курковой" зоны, надавливание или даже легкое прикосновение к которой провоцирует приступ сильнейшей боли. Такие зоны бывают на коже лица, слизистой оболочке полости рта, глотки. В период ремиссии эти "курковые" зоны исчезают, и раздражение их не сопровождается слезотечением, обильной саливацией, гиперемией кожи лица.
Тщательно собранный анамнез, целенаправленное обследование у стоматолога, невропатолога и оториноларинголога позволяют отдифференцировать боль, связанную с обычным воспалительным процессом в полости носа и околоносовых пазух, от болей при опухоли, невралгии тройничного нерва и назначить рациональное лечение. Важно подчеркнуть, что использование наркотических средств при невралгии тройничного нерва не приносит облегчения, что служит еще одним диагностическим признаком.
Лечение
Консервативное лечение должно проводиться в стационаре повторными курсами с использованием таких препаратов, как карбамазепин (тегретол, финлепсин), триметин.
Хирургическое лечение проводят как стоматологи, так и оториноларингологи. В основе лечения лежит резекция ветви тройничного нерва на возможно большем протяжении от выводного отверстия с целью разделить периферический и центральный отделы нерва, чтобы рецепторный отдел в районе "курковой" зоны не реагировал на раздражения, приводящие к возникновению приступа. Оториноларингологи подходят к подглазничному нерву через верхнечелюстную пазуху, вскрывают стенку канала на всем ее протяжении и выделяют нерв, после чего резецируют его. Так же поступают и при невралгии третьей ветви тройничного нерва: через полость рта вскрывают канал, подтягивают нерв и резецируют его на всем протяжении.
Хирургическое лечение не во всех случаях дает избавление от болевых приступов, рецидивы боли могут возникать в разные сроки после резекции, так как нервный ствол вновь достигает выводного отверстие и подходит к кожным рецепторам. В случаях, когда основанием для развития невралгии второй ветви тройничного нерва служит воспалительный процесс в верхнечелюстной пазухе, прибегают к санации пазухи хирургическим путем.
Ситуационные задачи к теме "Заболевания носа и околоносовых пазух"
1. Молодой человек получил удар кулаком в левую половину лица за час до обращения к врачу. Жалуется на боль в области носа, затрудненное носовое дыхание, искривление носа. Кровотечение остановилось самостоятельно. Что необходимо сделать для уточнения диагноза и какую помощь оказать?
2. Больная 56 лет жалуется на затрудненное дыхание левой половиной носа, кровянистые выделения из этой половины, ноющую боль в зубах, верхней челюсти с этой же стороны. Риноскопически определяется сужение общего носового хода слева за счет смещения носовых раковин, на рентгенограмме — гомогенное затемнение левой верхнечелюстной пазухи. Какой предположительный диагноз можно поставить? Какие дополнительные меры необходимы для постановки окончательного диагноза?
3. Больной 26 лет жалуется на головную боль в области лба, усиливающуюся к вечеру и при наклоне головы вниз, заложенность одной половины носа. Риноскопически в среднем носовом ходе определяется полоска желтоватого секрета. Что необходимо сделать для уточнения диагноза и какое лечение показано?
4. Больная 50 лет жалуется на затруднение носового дыхания левой половиной носа, гнойные выделения из этой половины носа с резким гнилостным запахом. Две недели назад произведена экстракция второго премоляра. Какой предположительный диагноз можно поставить? Какова тактика врача-стоматолога и оториноларинголога?
5. Больной 20 лет жалуется на стойкую заложенность носа, слизистые выделения из обеих половин носа, сухость во рту, плохой сон. Риноскопически выявляется сужение носовых ходов за счет увеличения в объеме нижних носовых раковин, не сокращающихся под влиянием адреналина. Какой клинический диагноз можно поставить? Какие методы лечения можно использовать?
6. Юноша 16 лет не дышит носом, временами из носа возникают обильные кровотечения. Заболевание длится несколько лет, стал отмечать деформацию лица за счет припухлости левой щеки. Риноскопически в задних отделах полости носа определяется новообразование с гладкой поверхностью. Это новообразование видно при задней риноскопии. Пальпаторно определяется плотная консистенция новообразования. Какой предполагаемый диагноз можно поставить? Какие дополнительные методы обследования следует применить? Какова тактика врача в данном случае?
7. Больной 50 лет жалуется на ощущение ломоты в зубах верхней челюсти справа, повышенную расшатанность этих зубов. Что необходимо сделать для уточнения диагноза и куда направить больного для лечения?
8. У больного после удаления верхнего седьмого зуба справа лунка долго не заживает. Из нее растут пышные грануляции, не реагирующие на прижигание. О чем можно подумать и какие дополнительные методы исследования необходимо использовать для постановки окончательного диагноза?
9. Больная 45 лет жалуется на резкую, сверлящую, приступообразную боль в области правой щеки, верхней губы, крыла носа. Боль провоцируется холодным воздухом, дотрагиванием до щеки во время умывания. На рентгенограмме околоносовых пазух носа патологии не выявлено. Какой предполагаемый диагноз можно поставить? Какие возможные способы лечения применяются при данном заболевании? Какие способы лечения может использовать оториноларинголог?
10. Ребенок 5 лет не дышит носом, из носа постоянные выделения слизистого характера; голос с гнусавым оттенком. При осмотре обращает на себя внимание сухость слизистой оболочки полости рта. Рот приоткрыт, выявляется высокое твердое небо. Что нужно сделать для постановки диагноза и какие методы лечения применяются при данном заболевании?
11. Больной выдавил стержень фурункула во входе в нос. Спустя некоторое время возник озноб, резко повысилась температура тела и через 3 ч так же резко снизилась, что сопровождалось обильным потоотделением. О каком осложнении можно подумать? Каковы пути распространения инфекции, тактика врача, виды терапии?
12. Больной 16 лет жалуется на головную боль в области лба слева. Заболевание связывает с перенесенным месяц назад гриппом. Боль усиливается при наклоне головы книзу. Риноскопически определяются набухание средней носовой раковины слева, скопление слизистого секрета в общем и среднем носовых ходах. На рентгенограмме все пазухи слева затемнены. Какой диагноз можно поставить. Каков принцип лечения?
13. У больного с расщелиной твердого неба и верхней губы отмечается затруднение носового дыхания. Каковы его причины? Какие меры помощи необходимы?
14. У больного 60 лет затруднено дыхание через нос, в течение многих лет он страдает бронхиальной астмой (инфекционно-аллергическая форма). В полости носа обнаружены слизистые образования с гладкой поверхностью голубовато-серого цвета. Какой диагноз можно поставить? Каковы принципы лечения?
15. Ребенок 8 лет жалуется на постоянно затрудненное дыхание через правую половину носа. Закапывание сосудосуживающих капель неэффективно. Риноскопически определяется значительное сужение носового хода за счет выбухания передних отделов медиальной стенки этой половины носа. Какой диагноз можно поставить? Какие методы лечения можно использовать?
16. У больного 60 лет на фоне гипертонического криза возникло носовое кровотечение. Какие виды помощи могут быть использованы в домашних и больничных условиях?
17. Больная М, 30 лет, жалуется на резкий запах из носа, который отмечают окружающие, отсутствие обоняния, затрудненное носовое дыхание. В носу много корок с запахом, при отторжении их появляется примесь крови. Больна 20 лет. Ваш предварительный диагноз? Какие объективные данные могут его подтвердить?
18. Больной подвергся переохлаждению. Почувствовал озноб, общее недомогание, головную боль, к вечеру температура тела поднялась до 37,5 °С, затрудненное носовое дыхание больше слева. Обильное слизисто-гнойное отделяемое из левой половины носа. Что необходимо сделать для уточнения диагноза? Какова тактика врача?
19. Больная Л., 30 лет, обратилась к врачу с жалобами на упорную головную боль в области лба, которая не проходит после приема анальгетиков, заложенность левой половины носа, отмечает ощущение тяжести в области левой щеки. На рентгенограмме околоносовых пазух видна сферическая тень, занимающая почти всю пазуху. Что необходимо сделать для уточнения диагноза? Какое лечение можно провести больной?
20. Больная Р., 37 лет, жалуется на постепенное затруднение дыхания через левую половину носа, частые незначительные носовые кровотечения, которые останавливаются самостоятельно. При риноскопии на хрящевой части перегородки носа определяется образование округлой формы, бугристое, красно-синюшного цвета. Ваш диагноз? Тактика лечения?
Есть заболевания, о которых пациенты не подозревают годами. Медленно развиваясь и внезапно заявляя о себе букетом неприятных ощущений, они становятся для своих обладателей полной неожиданностью. Один из таких коварных недугов — киста верхнечелюстной пазухи. Что это, насколько опасно и как правильно лечится?
Шарик в носу
- хронические гаймориты,
- аллергические реакции,
- искривления носовой перегородки,
- полипы носа,
- травмы.
При этих состояниях нарушается обмен воздуха между пазухами и носовой полостью, что в свою очередь приводит к развитию воспалительных процессов и чрезмерной активности желез.
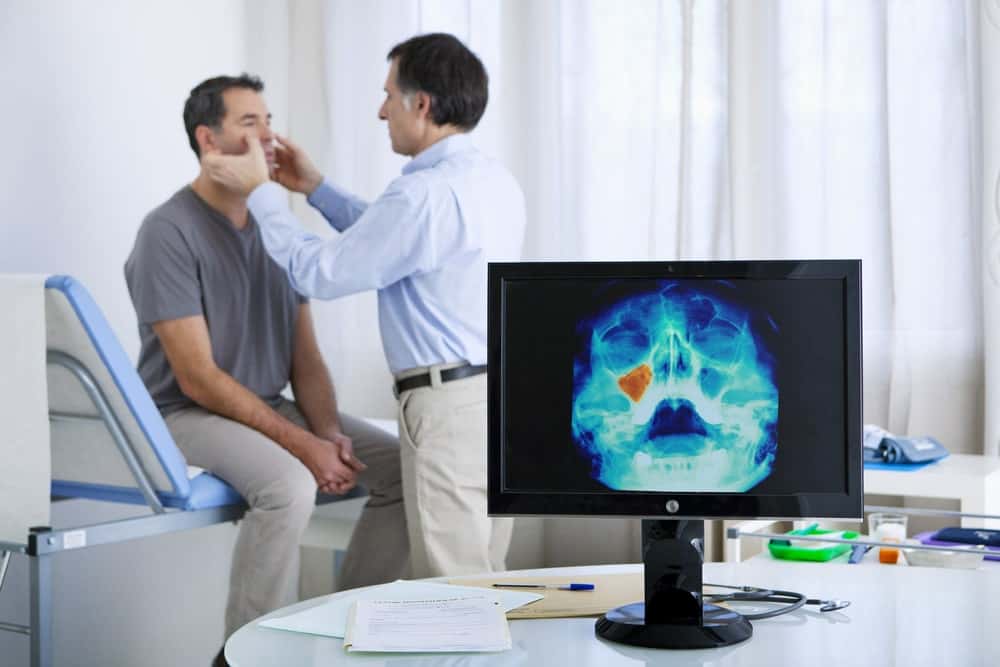
Болит голова — виновата киста
Маленькие кисты в верхнечелюстных пазухах никак себя не проявляют. Узнать о них пациент может только случайно, например, в ходе обследования по поводу гайморита.
Другое дело — подросшие образования. Достигая размеров носовой пазухи, киста упирается в ее стенки и сдавливает нервные окончания. Пациент начинает жаловаться на лицевые боли, отдающие в виски, глаза и зубы. Нередко, не понимая в чем дело, человек сначала обращается к стоматологу или офтальмологу.
Дальше — больше. Выходя за пределы гайморовой пазухи, киста пережимает тройничный нерв, что вызывает сильные головные боли. На лице появляется припухлость. Из-за смещения стенки носа затрудняется дыхание на пораженной стороне. В худшем случае дело может закончиться отитом, бронхитом и менингитом.
Что делать?
А вот если патология доставляет беспокойство, то единственно эффективный способ ее лечения — операция. Многие пациенты, боясь хирургического вмешательства, пытаются избавиться от проблемы с помощью народной медицины: делают промывания, закапывают в нос растительные отвары или смазывают ими слизистые. Смысла в таких процедурах нет, поскольку они лишь на время облегчают дыхание, но не уменьшают размеров образования.
Удаление кист верхнечелюстных пазух: без крови и боли
Существуют различные способы удаления кист верхнечелюстных пазух. Классический вариант выглядит так: хирург делает разрез под верхней губой пациента, вскрывает долотом стенку костной полости и иссекает кисту. Недостатки подобного вмешательства в том, что оно довольно травматично и требует длительного периода реабилитации.
Восстановление организма после эндоскопии происходит очень быстро, поэтому пациентов мы не госпитализируем. Покинуть клинику разрешается в тот же день.
Предупрежден — значит вооружен
Избежать появления кист в правой или левой верхнечелюстной пазухе поможет соблюдение простых мер профилактики:
- Следите за состоянием иммунитета, старайтесь на простужаться. В морозную погоду воздерживайтесь от посещений бассейна и занятий спортом на свежем воздухе.
- Заболев ОРВИ, не пускайте болезнь на самотек. Именно вирусные заболевания становятся основной причиной хронических гайморитов, а вслед за ними — и кист.
- Регулярно посещайте стоматолога. Иногда воспаление с корней зубов перекидывается на пазухи.
- После лечения кисты могут появляться снова. Чтобы не допустить рецидива, регулярно наблюдайтесь у отоларинголога. Выясните, в чем причина проблемы. Возможно вам нужно исправить искривленную носовую перегородку или избавиться от полипов.
И помните, лечить любую патологию должен специалист. Домашнее лечение неэффективно и грозит серьезными последствиями.
Полипы в носу на сегодняшний день диагностируются у 1-4% населения, причем, у мужчин в 4 раза чаще, чем у женщин. Это доброкачественные новообразования, которые образуются на слизистой оболочке околоносовых пазух и в полости носа.
Причиной роста полипов в носу служат чаще всего воспалительные процессы в носовой полости бактериального и аллергического характера, а также искривление носовой перегородки. При постепенном росте полипов в носу, симптомы появляются постепенно и приводят к выраженному нарушению обоняния и затруднению носового дыхания.
При отсутствии лечения полипов носа у человека значительно ухудшается качество жизни, возникают головные боли, серьезные нарушения сна, аппетита, снижается работоспособность, а у детей проявляется нарушением прикуса, слуха, развитие речи. Диагностика заболевания включает эндоскопический осмотр, КТ, рентгенографию околоносовых пазух. Лечение, предлагаемое отоларингологами может быть, как консервативное, так и хирургическое.
Причины появления полипов
При длительном воспалительном процессе в носовой полости, когда слизистая оболочка начинает истощаться, начинает включаться компенсаторный механизм. Он происходит как ответная реакция организма на воспалительный процесс, разрастающаяся слизистая, увеличивая свою площадь, пытается остановить таким образом воспалительный процесс в носу.
Происходит это не только при инфекционных процессах — фронтитах, гайморитах, синуситах, но и при аллергических реакциях. Кому следует постоянно следить за состоянием носовой полости, вовремя обследоваться у отоларинголога, лица с какими патологическими процессами в носу имеют риск роста полипов:
- Лица, с хроническим этмоидитом, гайморитом, фронтитом, с кистами околоносовых пазух.
- Лица, страдающие аллергическим ринитом, поллинозом, бронхиальной астмой.
- Лица, с узкими носовыми ходами, с гипертрофическим ринитом, с искривлением носовой перегородки.
Истинную причину возникновения полипов в каждом конкретном случае определить бывает проблематично, обычно причин бывает несколько, чаще всего именно сочетание указанных заболеваний приводят к такой патологии. Причем, самым основным предрасполагающим фактором считается именно искривление носовой перегородки и тяжелые формы аллергических реакций.
Как распознать, что это полипы в носу — симптомы роста новообразований
Как отличить безобидный насморк при простуде, аллергии — от насморка, который грозит полипозом носа? Симптомами вазомоторного ринита является периодическое закладывание то левой, то правой стороны носовых ходов, а также признаком назревающего полипоза является появление аллергического ринита. Как правило, любая мощная аллергическая реакция сопровождается незначительным воспалением, а сильный воспалительный процесс вызывает, в свою очередь, хоть и не большую, но аллергическую реакцию. Поэтому основными симптомами полипов в носу считаются следующие признаки:
- Заложенность носа или затруднение дыхания через нос
![]()
- Частое чиханье, зуд, пенистые прозрачные выделения из носа
- Частичная или полная потеря обоняния и даже вкуса
- При очень крупных размерах полипов и их опускании в носоглотку могут возникать проблемы при приеме пищи
- Боли в области пазух носа и головные боли
- Храп, нарушение сна из-за трудностей с дыханием
- Нарушения, происходящие в носоглотке, приводят к риску развития инфекционно-воспалительных процессов, что проявляется гнойными и слизисто-гнойными выделениями
Варианты лечения полипов носа
Консервативное медикаментозное лечение полипов в носу в первую очередь направляется на минимизацию влияния предрасполагающих факторов, вызывающих разрастание слизистой. Также может включать целый комплекс процедур — это и прогревание, и лазеротерапия, и инъекции, и прием пероральных лекарственных средств.
Количество процедур, дозы препаратов должны назначаться совместно аллергологом- иммунологом и хирургом-отоларингологом. Аллерголог может направить на анализы крови, которые помогут точно определить чувствительность к конкретным аллергенам — зная врага в лицо, будет проще с ним бороться. Консервативное лечение подразумевает:
- Устранение провоцирующих факторов, которые стимулируют разрастание полипозной ткани — это профессиональные аллергены, лекарственные аллергенные препараты, бытовые аллергены, пыльцевые аллергены
- Лечение инфекционно-воспалительных процессов в носоглотке
- Соблюдение гипоаллергенной диеты, исключение алкоголя, кофе, острого, соленого. При поллинозе следует исключить из рациона продукты, вызывающие перекрестную аллергию (см. таблицы в статьях аллергия на тополиный пух и аллергический кашель), исключить НПВС и продукты, содержащие салицилаты, красители, пищевые добавки, консерванты, поскольку они часто являются провокаторами аллергии.
- Промывание носа солевыми растворами -Аква-марис, Квикс, Аквалор, Гудвада, Долфин, Маример, Физиомер, Атривин-Море, Аллергол доктора Тайса.
- Гимнастика по Стрельниковой, дыхательный метод Бутейко, самомассаж тройничного нерва, (сбоку от крыльев носа производить точечный массаж)
- Закапывание масла туи, масел облепихового, багульникового, зверобойного масла (при отсутствии аллергии на эти растения)
- Иммунокоррекция, противоаллергическая терапия (см. список современных таблеток от аллергии, Цетрин -инструкция)
К такому консервативному способу относят лечение термическим воздействием. Когда у пациента существуют противопоказания к хирургическому удалению:
- Нарушение свертываемости крови
- Гипертония
- Сердечная недостаточность, ИБС
- Дыхательная недостаточность, тяжелая бронхиальная астма
то применяются термическое воздействие до 60-70С, оно производится с помощью введения в носовую полость тонкого кварцевого волокна. После облучения полипы становятся белого цвета, а спустя 3 дня отслаиваются от слизистой, тогда их либо пациент высмаркивает самостоятельно, либо врач удаляет пинцетом.
Гормональные препараты используются также в случаях, когда оперативное вмешательство исключено или пациент отказывается от операции. Этот альтернативный метод заключается в назначении кортикостероидных препаратов внутрь в высоких дозах в течении 2-3 недель, либо в качестве инфекций непосредственно в полипы. Этот метод является не самым лучшим, поскольку после такого лечения риск рецидивов очень высок.
При высоких дозах гормонов у различных пациентов может возникнуть угнетение функции надпочечников, а также развиться привыкание, любые кортикостероиды обладают иммунодепрессивным действием, что может вызвать обострение прочих хронических заболеваний. А при казалось бы стремительном эффекте, гормональные препараты через небольшой промежуток времени ухудшают состояние и приносят колоссальный вред организму. Если использовать такие средства часто и длительно — в будущем это обязательно отрицательно отражается на здоровье пациентов.
Хирургические методы удаления полипов в носу
Как не печально, но редки случаи, когда консервативное лечение полипов носа приносит стойкий эффект. Поэтому его обычно назначают как этап подготовительного комбинированного предоперационного лечения.
Как правило, когда обнаруживаются полипы в носу, врач предлагает их оперативное удаление. Чаще всего при длительном хроническом полипозе без хирургического вмешательства не обойтись, особенно учитывая риск злокачественного перерождения таких новообразований. После удаления полипа врач назначает поддерживающую противорецидивную терапию, которая должна остановить дальнейшее прогрессирование полипоза.
Отоларингологи на сегодняшний день предлагают несколько вариантов удаления полипов в носу, о которых мы подробно рассказываем в другой нашей статье. Самым эффективным, малотравматичным и безопасным методом большинство врачей считают функциональную эндоскопическую эндоназальную операцию, когда возможно удаление полипов в пазухах носа под контролем навигации, с помощью специального отсасывающего устройства — шейвера или дебридера (см. эндоскопическое удаление полипов носа с породным описанием предоперационной подготовкой и послеоперационного лечения). При единичном полипе показано удаление полипов в носу лазером, в некоторых случаях используют полипотомию или удаление с помощью полипной петли.
- При хроническом полипозном риносинусите, гайморите, фронтите
- полном отсутствии дыхания через нос
- стойком нарушении обоняния, храпе
- полипозе на фоне тяжелой бронхиальной астмы
- полипах и искривлении носовой перегородки
Противопоказано хирургическое вмешательство при:
- нарушении свертываемости крови,
- острых инфекционно-воспалительных заболеваниях внутренних органов,
- при обострении бронхиальной астмы, поллиноза, аллергического ринита,
- при декомпенсации сахарного диабета, сердечно-сосудистых патологий
- онкозаболеваниях .
Операцию любого метода производят в плановом порядке, после сдачи пациентом всех анализов, КТ, на фоне предварительного предоперационного лечения. После операции совместно врачами иммунологом-аллергологом и отоларингологом назначается консервативная послеоперационная терапия, которая предотвращает развитие рецидивов.
В наше время с воспалительными процессами медицина как-то может справляться, а вот аллергия — как бы не пытались специалисты, ученые выяснить глубинные причины ее возникновения и методы терапии, это заболевание по истине считается чумой нашего времени, поскольку лечить ее практически нечем. Использование антигистаминных препаратов лишь уменьшает симптомы, а применение кортикостероидов — самое опасное лечение, таящее в себе бомбу замедленного действия.
Реклама и свободная продажа таких сильных спреев с кортикостероидами без рецептов и назначения врача, иногда приводит к тому, что человек не контролирует частоту применения, дозы и сроки лечения, в дальнейшем ухудшая состояние. Длительное и бесконтрольное использование местных гормональных препаратов может приводить к системным побочным действиям:
- атрофии слизистой оболочки
- перфорации носовой перегородки (отверстии в перегородке)
- угнетению местных иммунных процессов
- повышению внутриглазного давления
- снижению вкусовых ощущений
- сонливости
- кашлю
Нельзя резко отменять использование таких средств, следует применять только методы пульс-терапии с постепенной отменой под четким контролем врача в динамике.
Необходимо также знать, что ингаляционные кортикостероиды, такие как Назарел, Насобек, Бенорин, Альдецин, Беконазе, Фликсоназе, Назонекс, Беклометазон, Ринокленил, Авамис, Асманекс, Полидекса используются только после эндоскопической микрохирургии носа, поскольку при наличии полипов, лекарственное средство будет достигать только слизистой в носовой полости, не достигая пазух, более того, учитывая минимальное всасывание в кровь, гормональный препарат проникать в полип не может. После удаления полипов, когда естественные носовые пути становятся проходимы до пазух носа, их применение показано в качестве послеоперационного, противорецидивного лечения, чтобы удлинить период ремиссии.
Подробнее о нетрадиционных и народных методах лечения после удаления полипов можно узнать из нашей статьи Полипы в носу — лечение народными средствами.
Полипы в носу представляют собой доброкачественные образования, имеющие форму гриба или горошины. Заболевание относится к осложнению хронического ринита, сопровождается слизистыми выделениями и заложенностью носа.
Почему растут полипы в носу
Инфекции сопровождаются размножением микроорганизмов, что приводит к отслоению верхнего слоя слизистой. Заболевший ощущает жжение в носовой полости, у него меняется голос. Слизистые железы начинают активно вырабатывать жидкость, которая вытекает через нос.

При правильном лечении выздоровление наступает через неделю, слизистая полностью восстанавливается. Заболевание переходит в хроническую форму, если лечение отсутствует. Слизистая борется с инфекцией путем увеличения своей площади. В результате происходит утолщение и рост соединительной ткани. Чаще всего этот процесс происходит в околоносовых пазухах, но иногда такие образования появляются и в носу.
Полипы в носу — причины возникновения:
- Инфекционные и простудные заболевания, сопровождающиеся насморком.
- Воспаления околоносовых пазух (фронтит, гайморит).
- Аллергия, вызванная вдыханием различных микрочастиц (пыль, пыльца, споры грибов, шерсть животных и др.).
- Сильное искривление перегородки, в результате которого происходит разрастание слизистой и нарушение дыхания.
- Наследственная предрасположенность к этому заболеванию.
- Сбои в работе иммунной системы.
Причины появления могут быть разными, но заболевание в каждом случае требует лечения.
Симптомы и диагностика
Выделяют следующие симптомы полипов в носу:
- затрудненное дыхание;
- головная боль;
- быстрая утомляемость;
- низкая работоспособность.

Носовые полипы выявляются при риноскопии и эндоскопии. Данные исследования позволяют понимать:
- место нахождения нароста;
- степень перекрытия носовых проходов;
- объем носового дыхания (измеряется при проведении риноманометрии).
Риноскоп представляет собой расширитель, вставляемый в ноздрю. С помощью специального освещения можно оценить локализацию наростов. Эндоскопический метод позволяет оценить ситуации в глубине носа. Проводится исследование с помощью специальной трубки, с одной стороны которой находится оптический элемент, с другой — фонарик.
Существуют и другие методы определения признаков полипов в носу:
- самостоятельный осмотр (производится с помощью небольшого фонарика или зеркала);
- изучение с помощью ультразвука (позволяет сделать объективную оценку ситуации);
- рентген-снимок (изучение только крупных новообразований);
- компьютерная томография (прибор позволяет оценить все слои носовых структур).
Диагностика в большинстве случаев не требует специальных приспособлений. Чаще всего диагноз ставится сразу после проведения визуального осмотра и риноскопии.
Классификация и как выглядят
Полипы носа бывают 2 видов:
- Злокачественные. Требуют скорейшего удаления, т. к. есть риск дальнейшего развития болезни. Наиболее опасными считаются ворсинчатые образования, не имеющие ножек.
- Доброкачественные. Могут находиться в организме продолжительное время.

Большинство образований имеют небольшой размер, до 1 см. В некоторых случаях симптомы не проявляются несколько лет, поэтому обнаружить заболевание сложно. О существовании наростов можно узнать, если они крупные по размеру, кровоточат и выделяют слизь.
Классификация наростов по способу образования:
- Воспалительный. Возникает на месте воспаления.
- Неопластический. Образуется из атипичных клеток, прошедших дегенеративные изменения. Могут перерасти в злокачественные образования.
- Гиперпластический. Создается из здоровых клеток.
В зависимости от формы новообразования подразделяются на 2 группы:
- Сидячие на ножке. Они прикрепляются к коже с помощью тонкого отростка.
- Сидячие, имеющие большое основание.
В зависимости от места дислокации различают:
- Антрохоанальные. Место расположения — носовые пазухи.
- Хоанальные. Образуются в носоглоточных путях. Чаще встречаются у детей, чем у взрослых.
Отсутствие адекватного лечения может привести к перерождению тканей нароста в злокачественные.
Как лечить
Безоперационное лечение не всегда приносит желаемый результат.

В некоторых случаях применение народной терапии приводит к ухудшению ситуации. Убрать нарост необходимо, т. к. он мешает нормально дышать, причиняет дискомфорт и боль.
Современный метод удаления наростов происходит с помощью специального прибора — эндоскопа. В видимости хирурга находятся все, даже глубокие участки носовой полости. Потеря крови в этом случае незначительна.

Преимущество технологии заключается в том, что врач может исправить неровности перегородки. Операция проходит под общим наркозом в клинике. Риск рецидива сводится к минимуму. Пациент проходит реабилитацию в течение недели.
Операция представляет собой накидывание специальной петли на нарост и постепенное ее затягивание у основания. В результате новообразование отрывается от ножки и извлекается из носовой полости. Цель операции — не перерезать нарост, а вырвать его с корнем. В этом случае снижается риск рецидивов.

Процесс проходит под действием местных обезболивающих. Пациент находится в сидячем положении, под подбородком находится емкость для стекания крови. Длительность процедуры — от 40 минут до 1 часа. Таким способом удаляются все видимые новообразования.
Остальные (если имеются) извлекаются спустя 1-2 недели.
Внутренняя часть носа тампонируется, снаружи накладывается повязка. Пациент выписывается в течение недели. К недостаткам метода можно отнести:
- длительность восстановления;
- кровотечение;
- большой риск появления новых наростов.
Преимуществом этой процедуры является доступность.
Метод заключается в воздействии на нарост лазерного излучения. Операция делается только 1 раз, но положительный результат закрепляется навсегда.

Луч запаивает сосуды, создавая антисептический эффект. Процедура проходит под воздействием анестезии, осложнений не возникает.
Шейвер отличается от скальпеля наличием отсоса. Инструмент извлекает нарост с корнем и втягивает его в специальный отсек.

Процедура проводится с помощью эндоскопа, если место локализации находится в глубине носа. Операция отличается простотой выполнения и точностью. По эффективности уступает только традиционной эндоскопии.
Как вылечить без операции
При возникновении полипов в носу лечение без операции практикуется достаточно часто. Цель терапии — удалить нарост и устранить причину его появления.

Для этого лечащий врач подбирает наиболее подходящие для каждого случая препараты.
Данный метод называется медикаментозной полипотомией. Гормональные препараты, вводимые в тело нароста, позволяют от него избавиться без операции.

Средство вводится не чаще 1 раза в неделю. После 1-2 инъекций можно навсегда избавиться от нароста: он атрофируется и самостоятельно выводится из организма. Вылеченные люди после данной терапии восстанавливают организм растительными препаратами.
Лечение полипов в носу без операции производится с помощью препаратов, улучшающих назальное дыхание и снимающих отечность.

В число наиболее востребованных средств входит Виброцил и Називин.
Лечение народными средствами также применяется для лечения этого заболевания. Избавляться в домашних условиях от наростов можно с помощью чистотела.

Растение обладает противовоспалительными и бактерицидными свойствами, но принимать его внутрь не рекомендуется, т. к. в нем содержатся ядовитые вещества.
- Закапывания в нос. Для этого 1 ст. л. травы заваривается 200 мл кипятка и настаивается 1 час. Раствор фильтруется через несколько слоев марли. Средство закапывается в обе ноздри по 3 капли 4 раза в сутки.
- Закладывание тампонов. Ватные палочки смачиваются в отваре и закладываются в носовые ходы на полчаса.
Курс лечения длится от 1 до 2 месяцев. При отсутствии положительной динамики рекомендуется обратиться к врачу.
Самые эффективные народные средства лечения неоднократно проверены людьми, боровшимися с наростами. В домашних условиях заболевание лечится с помощью грецких орехов. Для приготовления средства понадобятся:
- незрелые орехи — 10 шт.;
- очищенный керосин — 3 стакана.

Орехи измельчаются с помощью мясорубки и заливаются керосином.
Состав переливается в стеклянную емкость, ставиться на 2 недели в темное помещение, затем — на 1 месяц в светлое место.
Жидкость процеживается и закапывается в нос 2 раза в сутки.
Чем опасны
Любые новообразования представляют опасность, т. к. затрудняют прохождение воздуха через дыхательные пути.
К последствиям можно отнести:
- Ухудшение слуха.
- Воспаление верхнечелюстных пазух.
- Хроническая усталость. Полип пазухи носа разрастается и закрывает дыхательный проход. Учащенное дыхание приводит к быстрой утомляемости межреберных мышц.
- Частые головокружения и головные боли. Это связано со скоплением жидкости в придаточных пазухах. В результате увеличивается внутричерепное давление, происходит сдавливание сосудов головного мозга.
Воспаления опасны вероятностью попадания инфекции в оболочки мозга. В этом случае могут произойти воспалительные изменения (менингит). Наросты обладают медленной скоростью роста, они не могут появиться внезапно. В случае их обнаружения рекомендуется обратиться за медицинской помощью. При обнаружении подобных наростов у детей необходимо незамедлительно приступать к лечению.
Читайте также:



