Поражение папилломакулярного пучка зрительного нерва
В большинстве случаев между длиной обоих зрительных нервов имеется разница 1—7 мм. Внутричерепной отрезок нерва уплощен и в поперечном сечении имеет форму горизонтального эллипса; в орбитальной и внутриканальцевой части он имеет цилиндрическую форму с диаметром 4—4,5 мм.
Наибольшую часть зрительного нерва составляет его орбитальный отрезок (25—35 мм). В орбите зрительный нерв образует винтообразный изгиб. Основной S-образный изгиб лежит в горизонтальной плоскости; кроме того, имеется еще небольшой изгиб в вертикальной плоскости.
Такой ход нерва в орбите имеет важное значение, так как этим предотвращается растяжение нервных волокон при движениях глазного яблока.
Положение папилло-макулярного пучка в различных участках зрительного нерва было изучено преимущественно у больных с атрофией зрительных нервов, обусловленной алкогольной интоксикацией. Эта интоксикация приводит к заболеванию папилло-макулярного пучка при полной или почти полной сохранности волокон, идущих от периферических отделов сетчатки.
Утгоф (Uhthoff) исследовал 11 случаев атрофии зрительных нервов на почве алкогольной интоксикации и установил, что в переднем участке зрительного нерва, непосредственно за глазным яблоком, папилло-макулярный пучок занимает периферическое положение в нижне-наружном квадранте поперечного сечения зрительного нерва.
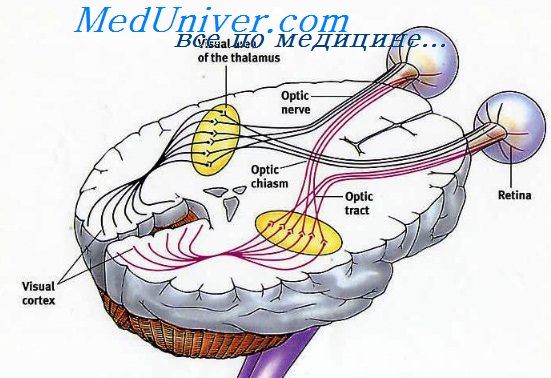
Здесь он имеет форму треугольника, вершина которого обращена в сторону расположения центральных сосудов, а основание прилегает к периферии поперечного сечения нерва. Несколько дальше кзади папилло-макулярный пучок, сохраняя периферическое положение, меняет свое очертание.
Он приобретает полулунную форму, причем выпуклая его поверхность обращена к периферии, а вогнутая — к центру поперечного сечения нерва. Папилло-макулярный пучок сохраняет периферическое положение на всем протяжении переднего отрезка орбитальной части зрительного нерва, в котором сосуды сетчатки занимают центральное положение в стволе нерва.
Дальше кзади после выхода центральных сосудов из нерва папилло-макулярный пучок на всем протяжении зрительного нерва расположен в центре его поперечного сечения. В орбитальной и внутриканальцевой части он имеет форму вертикального овала. Во внутричерепной части в связи с некоторым уплощением самого зрительного нерва папилло-макулярный пучок приобретает форму горизонтального овала. Все эти данные были в дальнейшем подтверждены и другими исследователями.
Наиболее полное представление о ходе отдельных групп волокон зрительного нерва дает схема Геншена (Henschen), в которой учитывается положение как папилло-макулярного пучка, так и перекрещенных и неперекрещенных волокон.
Она основана на том, что при локализации очага заболевания на одной стороне в зрительном тракте или в коленчатом теле развивается нисходящая атрофия нервных волокон, спускающаяся через хиазму в зрительный нерв до глазного яблока. Эта нисходящая атрофия и дает возможность проследить ход и положение перекрещенных и неперекрещенных волокон в зрительном нерве.

Атрофия зрительного нерва клинически представляет собой совокупность признаков: нарушения зрительных функций (понижение остроты зрения и развитие дефектов поля зрения) и побледнения диска зрительного нерва. Атрофия зрительного нерва характеризуется уменьшением диаметра зрительного нерва вследствие уменьшения числа аксонов.
Атрофия зрительного нерва занимает одно из ведущих мест в нозологической структуре, уступая лишь глаукоме и дегенеративной близорукости. Атрофией зрительного нерва принято считать полное или частичное разрушение его волокон с замещением их соединительной тканью.
По степени снижения зрительных функций атрофия может быть частичной или полной. Согласно данным исследований видно, что от частичной атрофии зрительного нерва страдают мужчины в 57,5%, а женщины в 42,5%. Чаще всего наблюдается двустороннее поражение (в 65% случаев).
Прогноз атрофии зрительного нерва всегда серьезный, но не безнадежный. В связи с тем, что патологические изменения обратимы, лечение частичной атрофии зрительного нерва является одним из важных направлений в офтальмологии. При адекватном и своевременном лечении этот факт позволяет добиться повышения зрительных функций даже при длительном существовании заболевания. Так же в последние годы увеличилось количество данной патологии сосудистого генеза, что связано с ростом общей сосудистой патологии - атеросклерозом, ишемической болезнью сердца.
- По этиологии
- наследственная: аутосомно-доминантная, аутосомно-рецессивная, митохондриальная;
- ненаследственная.
- По офтальмоскопической картине — первичная (простая); вторичная; глаукоматозная.
- По степени поражения (сохранности функций): начальная; частичная; неполная; полная.
- По топическому уровню поражения: нисходящая; восходящая.
- По степени прогрессирования: стационарная; прогрессирующая.
- По локализации процесса: односторонняя; двусторонняя.
Различают врожденную и приобретенную атрофию зрительного нерва. Приобретенная атрофия зрительного нерва развивается в результате повреждения волокон зрительного нерва (нисходящая атрофия) или клеток сетчатки (восходящая атрофия).
Врожденную, генетически обусловленную атрофию зрительного нерва разделяют на аутосомно-доминантную, сопровождающуюся асимметричным понижением остроты зрения от 0,8 до 0,1, и аутосомно-рецессивную, характеризующуюся noнижением остроты зрения нередко до практической слепоты уже в раннем детском возрасте.
К нисходящей приобретенной атрофии приводят процессы, повреждающие волокна зрительного нерва на различном уровне (орбита, зрительный канал, полость черепа). Природа повреждения различна: воспаление, травма, глаукома, токсическое повреждение, нарушение кровообращения в сосудах, питающих зрительный нерв, нарушение метаболизма, сдавление зрительных волокон объемным образованием в полости глазницы или в полости черепа, дегенеративный процесс, близорукость и т. д.).
Каждый этиологический фактор обусловливают атрофию зрительного нерва с определенными, типичными для нее офтальмоскопическими особенностями. Тем не менее имеются характеристики, общие для атрофии зрительного нерва любой природы: побледнение диска зрительного нерва и нарушение зрительных функций.
Этиологические факторы атрофии зрительного нерва сосудистого генеза разнообразны: это и патология сосудов, и острые сосудистые нейропатии (передняя ишемическая нейропатия, окклюзия центральной артерии и вены сетчатки и их ветвей), и следствие хронических сосудистых нейропатий (при общесоматической патологии). Атрофия зрительного нерва появляется в результате непроходимости центральной и периферических артерии сетчатки, питающих зрительный нерв.
Офтальмоскопически обнаруживается сужение сосудов сетчатки, побледнение части или всего диска зрительного нерва. Стойкое побледнение только височной половины бывает при поражении папилломакулярного пучка. Когда атрофия является следствием заболевания хиазмы или зрительных трактов, тогда имеются гемианопические типы дефектов поля зрения.
В зависимости от степени повреждения зрительных волокон, а следовательно, и от степени понижения зрительных функций и побледнения диска зрительного нерва различают начальную, или частичную, и полную атрофию зрительного нерва.
Жалобы: постепенное снижение остроты зрения (различной степени выраженности), изменение поля зрения (скотомы, концентрическое сужение, выпадение полей зрения), нарушение цветовосприятия.
Анамнез: наличие объёмных образований головного мозга, внутричерепной гипертензии, демиелинизирующего поражения ЦНС, поражения сонных артерий, системных заболеваний (в том числе васкулитов), интоксикаций (в том числе алкогольных), перенесенных неврита зрительного нерва или ишемической нейропатии, окклюзий сосудов сетчатки, прием лекарственных препаратов, обладающих нейротоксическим действием, в течение последнего года; травмы головы и шеи, сердечно-сосудистые заболевания, гипертоническая болезнь, острые и хронические нарушения мозгового кровообращения, атеросклероз, менингит или менинго-энцефалит, воспалительные и объемные процессы придаточных пазух, профузные кровотечения.
Физикальное обследование:
- наружный осмотр глазного яблока (ограничение подвижности глазного яблока, нистагм, экзофтальм, птоз верхнего века)
- исследование роговичного рефлекса – может быть снижен на стороне поражения
Лабораторные исследования
- биохимический анализ крови: холестерин крови, липопротеиды низкой плотности, липопротеиды высокой плотности, триглицериды; ·
- коагулограмма;
- ИФА на вирус простого герпеса, цитомегаловирус, токсоплазмоз, бруцеллез, туберкулез, ревмопробы (по показаниям, для исключения воспалительного процесса)
Инструментальные исследования
- визометрия: острота зрения может колебаться от 0,7 до практической слепоты. При поражении папилломакулярного пучка острота зрения значительно снижена; при незначительном поражении папилломакулярного пучка и вовлечении в процесс периферических нервных волокон ЗН острота зрения снижается незначительно; при поражении только периферических нервных волокон - не меняется. ·
- рефрактометрия: наличие аномалий рефракции позволит провести дифференциальный диагноз с амблиопией.
- тест Амслера - искажение линий, затуманивание рисунка (поражение папилломакулярного пучка). ·
- периметрия: центральная скотома (при поражении папилломакулярного пучка); различные формы сужения поля зрения (при поражении периферических волокон зрительного нерва); при поражении хиазмы - битемпоральную гемианопсию, при поражении зрительных трактов - гомонимная гемианопсия. При поражении интракраниальной части зрительного нерва гемианопсия возникает на одном глазу.
- Кинетическая периметрия на цвета – сужение поля зрения на зелёный и красный цвет, реже – на желтый и синий.
- Компьютерная периметрия - определение качества и количества скотом в поле зрения, в том числе и в 30 градусах от точки фиксации.
- исследование адаптации к темноте: нарушение темновой адаптации. · исследование цветового зрения: (таблицы Рабкина) - нарушение цветовосприятия (повышение цветовых порогов), чаще зелёно-красной части спектра, реже - жёлто-синей.
- тонометрия: возможно повышение ВГД (при глаукоматозной атрофии зрительного нерва).
- биомикроскопия: на стороне поражения - афферентный зрачковый дефект: снижение прямой зрачковой реакции на свет с сохранением содружественной реакции зрачка.
- офтальмоскопия:
- начальная атрофия ЗН – на фоне розовой окраски ДЗН появляется побледнение, которое в дальнейшем становится более интенсивным.
- частичная атрофия ЗН – побледнение височной половины ЗН, симптом Кестенбаума (уменьшение количества капилляров на ДЗН от 7 и меньше), артерии сужены,
- неполная атрофия ЗН – равномерное побледнение зрительного нерва, умеренно выражен симптом Кестенбаума (уменьшение количества капилляров на ДЗН), артерии сужены,
- полная атрофия ЗН – тотальное побледнение ЗН, сосуды сужены (артерии сужены больше, чем вены). Резко выражен симптом Кестенбаума (уменьшение количества капилляров на ДЗН – до 2-3 или капилляры могут отсутствовать).
При первичной атрофии ЗН границы ДЗН четкие, цвет его белый, серовато-белый, голубоватый или слегка зеленоватый. В бескрасном свете контуры остаются четкими, тогда как контуры ДЗН в норме становятся нечеткими. В красном свете при атрофии ДЗН - синего цвета. При вторичной атрофии ЗН границы ДЗН нечеткие, размытые, ДЗН серый или грязно-серый, сосудистая воронка заполнена соединительной или глиальной тканью (в отдаленный период границы ДЗН становятся четкими).
- оптическая когерентная томография ДЗН (по четырем сегментам – височному, верхнему, носовому и нижнему): снижение площади и объема нейроретинального пояска ДЗН, уменьшение толщины слоя нервных волокон диска зрительного нерва и в макуле.
- гейдельбергская ретинальная лазерная томография – уменьшение глубины головки зрительного нерва, площади и объема нейроретинального пояска, увеличение площади экскавации. При частичной атрофии зрительного нерва - диапазон глубины головки ЗН менее 0,52 мм, площадь ободка - менее 1,28 мм 2 , площадь экскавации - более 0,16 мм 2 .
- флюоресцентная ангиография глазного дна: гипофлюоресценция диска зрительного нерва, сужение артерий, отсутствие или уменьшение числа капилляров на ДЗН;
- электрофизиологические исследования (зрительные вызванные потенциалы) - снижение амплитуды ЗПВ и удлинение латентности. При поражении папилломакулярного и аксиального пучка ЗН электрическая чувствительность нормальная, при нарушении периферических волокон порог электрического фосфена резко повышен. Лабильность особенно резко снижается при аксиальных поражениях. В период прогрессирования атрофического процесса в ЗН существенно увеличивается ретино-кортикальное и кортикальное время;
- УЗДГ сосудов головы, шеи, глаза: снижение кровотока в глазничной, надблоковой артерии и интракраниальной части внутренней сонной артерии;
- МРТ сосудов головного мозга: очаги демиелинизации, интракраниальная патология (опухоли, абсцессы, кисты головного мозга, гематомы);
- МРТ орбиты: сдавление орбитальной части ЗН;
- Рентгенография орбиты по Ризе – нарушение целостности зрительного нерва.
Степень понижения остроты зрения и характер дефектов поля зрения определяются характером процесса, вызвавшего атрофию. Острота зрения может колебаться от 0,7 до практической слепоты.
Атрофия зрительного нерва при табесе развивается на обоих глазах, но степень поражения каждого глаза может быть далеко не одинаковой. Острота зрения падает постепенно, но т.к. процесс при табесе всегда прогрессирующий, то в конечном итоге наступает в разные сроки (от 2-3 недель до 2-3 лет) двусторонняя слепота. Наиболее частой формой изменения поля зрения при табетической атрофии является постепенно прогрессирующее сужение границ при отсутствии скотом в пределах сохранившихся участков. Редко при табесе наблюдаются битемпоральные скотомы, битемпоральное сужение границ поля зрения, а также центральные скотомы. Прогноз при табетической атрофии зрительного нерва всегда плохой.
Атрофия зрительного нерва может наблюдаться при деформациях и заболеваниях костей черепа. Такая атрофия наблюдается при башнеобразном черепе. Понижение зрения обычно развивается в раннем детском возрасте и редко после 7 лет. Слепота обоих глаз наблюдается редко, иногда наблюдается слепота одного глаза с резким понижением зрения на другом глазу. Со стороны поля зрения отмечается значительное сужение границ поля зрения по всем меридианам, скотом не бывает. Атрофию зрительного нерва при башнеобразном черепе большинство считают последствием застойных сосков, развивающихся на почве повышения внутричерепного давления. Из других деформаций черепа атрофию зрительных нервов вызывает dysostosis craniofacialis (болезнь Крузона, синдром Аперта, мраморная болезнь и др.).
Атрофия зрительного нерва может быть при отравлении хинином, плазмоцидом, папоротником при изгнании глистов, свинцом, сероуглеродом, при ботулизме, при отравлении метиловым спиртом. Метилалкогольная атрофия зрительного нерва встречается не так редко. После употребления метилового спирта через несколько часов появляется паралич аккомодации и расширение зрачков, возникает центральная скотома, резко снижается зрение. Затем зрение частично восстанавливается, но постепенно нарастает атрофия зрительного нерва и наступает необратимая слепота.
Атрофия зрительного нерва может быть врожденная и наследственная, при родовых или послеродовых повреждениях головы, длительной гипоксии и т.д.
Лечение атрофий зрительного нерва - очень сложная задача. Кроме патогенетической терапии применяется тканевая терапия, витаминотерапия, спинномозговая пункция в сочетании с осмотерапией, сосудорасширяющие средства, витаминами группы В, особенно В1 и В12. В настоящее время широко применяют магнито-, лазер- и электростимуляцию.
В лечении частичной атрофии зрительного нерва, как правило, используется фармакотерапия. Применение лекарственных препаратов дает возможность воздействовать на различные звенья патогенеза атрофии зрительного нерва. Но не стоит забывать о методах физиовоздействия и различных путях введения лекарственных средств. Вопрос об оптимизации путей введения лекарственных препаратов так же актуален в последние годы. Так, парентеральное (внутривенное) введение сосудорасширяющих препаратов может способствовать системному расширению сосудов, что, в некоторых случаях, может приводить к синдрому обкрадывания и ухудшать кровообращение в глазном яблоке. Общепризнанным считается факт большего терапевтического эффекта при местном применении препаратов. Однако при заболеваниях зрительного нерва местное применение лекарств сопряжено с определенными трудностями, вызванными существованием ряда тканевых барьеров. Создание терапевтической концентрации лекарственного препарата в патологическом очаге достигается более успешно при сочетании медикаментозной терапии и физиовоздействий.
Медикаментозное лечение (в зависимости от степени тяжести заболевания)
Консервативное (нейропротекторное) лечение направлено на усиление кровообращения и улучшение трофики зрительного нерва, стимулирование жизнедеятельных сохранившихся и/или находящихся в стадии апоптоза нервных волокон.
Медикаментозное лечение включает нейропротекторные препараты прямого (непосредственно защищают ретинальные ганглии и аксоны) и непрямого (снижают действие факторов, вызывающих гибель нервных клеток) действия.
- Ретинопротекторы: аскорбиновая кислота 5% 2 мл внутримышечно один раз в день 10 дней, с целью снижения проницаемости стенки сосудов и стабилизации мембран эндотелиоцитов
- Антиоксиданты: токоферола 100 МЕ 3 раза в сутки – 10 дней, с целью улучшения снабжения тканей кислородом, коллатерального кровообращения, укрепления сосудистой стенки
- Препараты, улучшающие обменные процессы (прямые нейропротекторы): ретиналамин для внутримышечного по 1,0 мл и/или парабульбарного введения 5 мг по 0,5 мл парабульбарно 1 раз в сутки 10 дней
- Перечень дополнительных лекарственных средств:
- винпоцетин – взрослым по 5-10 мг 3 раза в сутки в течение 2 месяцев. Оказывает сосудорасширяющее, антигипоксическое и антиагрегантное действие
- цианокобаламин 1 мл внутримышечно 1 раз в сутки 5/10 дней
Тауже применяют электростимуляцию – она направлена на восстановление функции нервных элементов, которые были работоспособны, но не проводили зрительную информацию; формирование очага стойкой возбудимости, что приводит к восстановлению активности нервных клеток и их связей, ранее слабо функционировавших; улучшение метаболических процессов и кровообращения, что способствует восстановлению миелиновой оболочки вокруг осевых цилиндров волокон ЗН и, соответственно, ведет к ускорению проведения потенциала действия и возрождению анализа зрительной информации.
Показания для консультации узких специалистов:
- консультация терапевта – для оценки общего состояния организма;
- консультация кардиолога – высокий уровень артериального давления - один из главных факторов риска развития окклюзий сосудов сетчатки и зрительного нерва;
- консультация невролога - для исключения демиелинизирующего заболевании ЦНС и уточнения топической зоны поражения зрительных путей;
- консультация нейрохирурга - при появлении у больного признаков внутричерепной гипертензии или симптомов, характерных для объёмного образования головного мозга;
- консультация ревматолога - при наличии симптомов, характерных для системных васкулитов;
- консультация сосудистого хирурга для решения вопроса о необходимости хирургического лечения при наличии признаков окклюзирующего процесса в системе внутренней сонной и глазничной артерии (появление у больного scotoma fugax);
- консультация эндокринолога – при наличии сахарного диабета/другой патологии эндокринной системы;
- консультация гематолога (при подозрении на заболевания крови);
- консультация инфекциониста (при подозрении на васкулит вирусной этиологии).
- консультация отоларинголога – при подозрении на воспаление или новообразование в гайморовой или лобной пазухе.
Индикаторы эффективности лечения:
- повышение электрической чувствительности зрительного нерва на 2-5% (по данным компьютерной периметрии),
- повышение амплитуды и/или снижение латентности на 5% (по данным ЗВП).

Токсические поражения зрительных нервов возникают в результате острых или хронических воздействий на зрительные нервы экзогенных или эндогенных токсинов.
Наиболее частые экзогенные токсины, приводящие к поражению зрительных нервов, — метиловый или этиловый спирт, никотин, хинин, промышленные яды, ядохимикаты, используемые в сельскохозяйственном производстве и в быту, а также некоторые лекарственные препараты при их передозировке; есть сообщения о токсическом воздействии при вдыхании паров пероксида водорода.
Неблагоприятное воздействие на зрительные нервы могут оказать и эндогенные токсины при патологической беременности, глистной инвазии.
Токсические поражения зрительных нервов протекают в виде двустороннего острого или хронического ретробульбарного неврита. Токсическое поражение зрительных нервов в связи с ростом ядовитых веществ в промышленном производстве, сельском хозяйстве и фармакологии не имеет тенденции к уменьшению и зачастую завершается явлениями атрофии той или иной степени.
ЭПИДЕМИОЛОГИЯ
Заболевание диагностируют в большей степени в возрасте 30-50 лет. Среди причин слепоты — атрофия зрительных нервов, которой зачастую заканчивается токсическое поражение зрительного нерва, составляет около 19%.
КЛАССИФИКАЦИЯ
Токсические поражения зрительных нервов подразделяют на токсическую нейропатию и токсическую атрофию зрительных нервов.
Принята классификация, по которой факторы, вызывающие интоксикацию, подразделены на 2 группы.
• Первая группа: метиловый и этиловый спирт, крепкие сорта табака, йодоформ, сероуглерод, хлороформ, свинец, мышьяк и ряд лекарственных препаратов при их передозировке: морфий, опий, барбитураты, сульфаниламиды. Вещества этой группы поражают преимущественно папилломакулярный пучок. При этом возникают центральные и парацентральные скотомы.
• Вторая группа: производные акрихина, эрготамин, органические производные мышьяка, салициловая кислота, препараты, применяемые при лечении туберкулёза.

ДИАГНОСТИКА
Анамнез
Анамнез при токсико-аллергических поражениях зрительных нервов играет важную, а в случаях острого отравления — главную роль в динамике и предпринимаемом лечении. Особое значение имеют анамнестические данные в случаях перорального приёма токсической жидкости для определения её характера и количества выпитой жидкости.
Физикальное обследование
Физикальное обследование включает определение остроты зрения, поля зрения, цветоощущения, прямой и обратной офтальмоскопии, а также биомикроскопии.
Инструментальные исследования
При хронических интоксикациях проводят: электрофизиологические исследования, исследования состояния кровообращения в сосудах глаза, реоофтальмографию, КТ. Лабораторные исследования
Необходимость в лабораторных исследованиях возникает для определения характера остатков выпитой жидкости.
Определённую роль отводит исследованию наличия метилового и этилового алкоголя в крови.↑ Дифференциальная диагностика
При острых формах токсического поражения зрительных нервов дифференциальная диагностика основана на данных анамнеза (характер и количество выпитой жидкости), лабораторном исследовании остатков жидкости (если таковые имеются), определении метилового и этилового спирта в крови.
При хроническом токсикозе дифференциальную диагностику строят на данных анамнеза (длительность злоупотребления алкоголем и табакокурением), осуществляют сбор всесторонней информации о применявшихся фармакологических препаратах, передозировка которых может провоцировать токсическое поражение зрительных нервов. Выявляют контакты с ядохимикатами. КТ черепа позволяет выявить характерные особенности орбитальных участков зрительных нервов, мелкоочаговые атрофические очаги в структурах головного мозга.
Пример формулировки диагноза
Дистрофическое поражение зрительных нервов (частичная атрофия) на почве алкогольно-табачной интоксикации.
ЛЕЧЕНИЕ
Лечение ориентировано на стадию заболевания.
Цели лечения
При первой стадии — дезинтоксикационная терапия.
При второй стадии — интенсивная дегидратация (фуросемид, ацетазоламид, сульфат магния), противовоспалительная терапия (глюкокортикоиды).
В третьей стадии предпочтительны сосудорасширяющие средства (дротаверин, пентоксифиллин, винпоцетин).
В четвёртой стадии — сосудорасширяющие препараты, стимулирующая терапия, физиотерапия.
При остром отравлении (суррогат этанола, метанол) — срочное оказание первой помощи. Больному несколько раз промывают желудок, дают солевое слабительное, производят повторные цереброспинальные пункции, внутривенно вводят 5% раствор натрия гидрокарбоната, 1% раствор никотиновой кислоты с 40% раствором глюкозы, внутривенно — повидон. Назначается обильное питьё — 5% раствора натрия гидрокарбоната, преднизолон внутрь.
Местно — производят ретробульбарные инъекции 0,1% раствора атропина сульфата по 0,5 мл и раствора дексаметазона — 0,5 мл.
Для уменьшения отёка головного мозга и зрительных нервов используют диуретики. В дальнейшем подкожные введения витаминов В1, В6, поливитаминных препаратов внутрь.
При хроническом токсическом поражении зрительных нервов необходима определённая индивидуальная схема лечения пациентов.
• Путём анализа анамнестических, физикальных, инструментальных методов обследования установить характер токсического агента, определить сроки его воздействия, вызванное токсическое поражение зрительных нервов.
• Безусловное устранение от дальнейшего воздействия токсического агента в зависимости от причин, побудивших к возникновению контакта с ним: с осторожной заменой фармакологическими аналогами токсического препарата, если требуется лечение основного другого заболевания.
• Дезинтоксикация при относительно коротких сроках возникновения токсического поражения зрительных нервов.
• Ноотропная терапия, витаминотерапия (группа В), вазопротекторная терапия.
• При первых признаках частичной атрофии зрительных нервов — магнитотерапия, физиоэлектротерапия, сочетанная электролазерная терапия.
• Для проведения этих методов лечения отработано серийное производство необходимой аппаратуры.
Показания к госпитализации
Пациенты с острым токсическим поражением зрительных нервов (отравлением) подлежат немедленной госпитализации; промедление с оказанием срочной помощи чревато тяжёлыми последствиями, вплоть до полной слепоты или смертельного исхода.
При хроническом токсическом поражении зрительных нервов для проведения первого курса неотложного лечения госпитализация показана для выработки наиболее эффективного комплексного индивидуального цикла лечения. В последующем — курсы лечения методами, оказавшимися наиболее эффективными, можно проводить амбулаторно.
Хирургическое лечение
При частичной атрофии зрительных нервов токсического генеза находят применение некоторые хирургические методы: электростимуляция, с введением активного электрода к зрительному нерву, катетеризация поверхностной височной артерии [с инфузией гепарина натрия (500 ЕД), дексаметазона 0,1% по 2 мл, актовегина 2 раза в день в течение 5-7 дней].
Показания к консультации других специалистов
Во всех случаях как при острых токсических поражениях зрительных нервов, так и при хронических необходимы консультации других специалистов; при острых — терапевта, токсиколога, невролога.
При хронических поражениях — невропатолога, терапевта, кардиолога, гастроэнтеролога.↑
Примерные сроки нетрудоспособности
В зависимости от стадии заболевания 30-45 дней.
В последующем оценка нетрудоспособности зависит от остроты зрения, изменения поля зрения (центральные скотомы — абсолютные или относительные), снижения показателей лабильности зрительного нерва.
Средние сроки нетрудоспособности пациентов с токсическим поражением зрительных нервов, вызванным употреблением суррогатов алкоголя, от 1.5 до 2 мес.
Дальнейшее ведение
Тем пациентам с токсическим поражением зрительных нервов, которым не установлена группа инвалидности из-за достаточно высокой остроты зрения, необходимо проведение дополнительно 2-3 курсов двухнедельной терапии в амбулаторных условиях с интервалом в 6-8 мес. Курсы лечения должны включать препараты, улучшающие кровообращение, ангиопротекторы, биостимуляторы, а также физиолечение и электростимуляцию зрительных нервов.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
При токсическом поражении зрительных нервов на почве алкогольно-табачной интоксикации рекомендуют полный отказ от употребления алкоголя и курения.
Что такое атрофия зрительного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Швайликовой И. Е., офтальмолога со стажем в 8 лет.

Определение болезни. Причины заболевания
Атрофия зрительного нерва — это истончение и разрушение нервных волокон зрительного нерва, уменьшение количества ганглиозных клеток сетчатки, которые генерируют нервные импульсы и передают их от глаза в головной мозг. Повреждение нервных волокон происходит в результате их воспаления, отёка, сдавления, нарушения кровообращения, повреждения и замещения соединительной тканью.
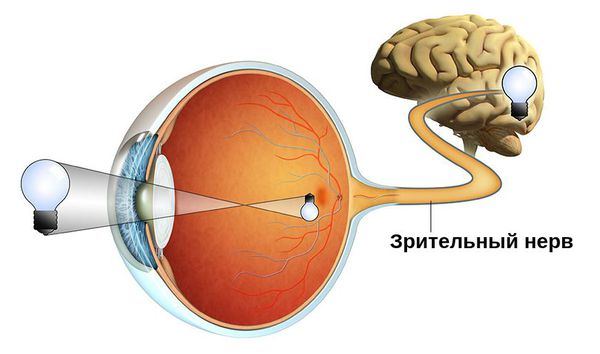
Зачастую эта патология является симптомом других офтальмологических, неврологических и системных заболеваний. Она сопровождается ухудшением зрения и может привести к необратимой слепоте.
Атрофия зрительного нерва возникает как у детей, так и взрослых. У детей данное заболевание чаще всего является врождённым. Оно формируется в результате генетических нарушений, родовой травмы , перенесённых воспалительных либо врождённых онкологических заболеваний. У взрослых атрофия обычно развивается в исходе сосудистых, воспалительных либо дегенеративных нарушений в зрительном нерве [1] [3] [6] .
Существует множество причин развития атрофии. К основным офтальмологическим причинам относятся:
- болезни, связанные с воспалением зрительного нерва: интрабульбарный и ретробульбарный неврит (воспаление зрительного нерва в пределах глазного яблока и за ним);
- острые и хронические заболевания зрительного нерва, при которых снижается кровоток в сосудах, питающих нерв: диабетическая ретинопатия , отёк и ангиопатия сетчатки, ишемическая оптическая нейропатия, тромбоз вен сетчатки и др.;
- застойный диск зрительного нерва — отёк оптического диска, связанный не с воспалением, а с повышением внутричерепного давления. Причинами развития застойного диска могут быть заболевания головного мозга: кровоизлияния, опухоли, абсцессы, менингиты , тромбозы, черепно-мозговые травмы;
- болезни орбиты: внутриглазные опухоли, абсцессы;
- глаукома;
- дегенерации сетчатки.
Травматическими причинами атрофии являются различные травмы черепа в результате автомобильной аварии, бытовых случаев, огнестрельного ранения. Они сопровождаются контузией, сдавлением, отрывом или разрывом зрительного нерва.
Также атрофия оптического нерва развивается при токсических поражениях : острых и хронических отравлениях метиловым или этиловым спиртом, табаком, хинином, ядохимикатами, лекарственными препаратами ( амиодароном , барбитуратами, сульфаниламидами и др.).
К причинам врождённой атрофии зрительного нерва относятся внутриутробные отравления, воспалительные заболевания матери во время беременности, неправильное ведение беременности и родов, родовые травмы, аномалии развития.
Генетическая причина возникновения атрофии наследуется от одного или обоих родителей в результате генетических нарушений: атрофии Лебера, юношеской атрофии зрительного нерва, оптикодиабетического синдрома и др.
К сосудистым причинам заболевания относятся гипертония , атеросклероз , сахарный диабет 1-го и 2-го типа , системная красная волчанка, а также несколько редких заболеваний: болезнь Бехчета , болезнь Хортона, синдром Такаясу. Другой причиной запуска атрофических изменений нервных волокон является большая одномоментная кровопотеря [3] [4] [6] .
Симптомы атрофии зрительного нерва
На повреждения зрительного нерва указывают следующие симптомы:
- Ухудшение зрения . Пациенты жалуются на снижение зрения и появление тумана (пелены) перед глазом. Зрение может ухудшаться постепенно и одномоментно. Темп прогрессирования зависит от причины, которая спровоцировала атрофию.
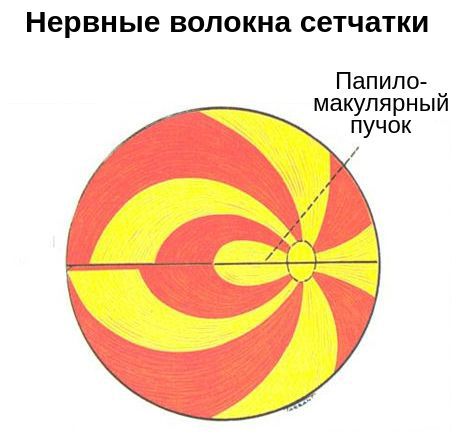
- Нарушения поля зрения . Перед глазом появляется пятно, выпадает поле зрения в отдельных участках или со всех сторон. Характер нарушений зависит от уровня повреждения зрительного нерва. Например, появление тёмного пятна в центре поля зрения может указывать на повреждение нервных волокон папилломакулярного пучка — в зоне между жёлтым пятном и диском зрительного нерва.
- Патологическая реакция зрачка на свет . Зрачковый дефект может затрагивать как один, так и оба глаза одновременно. При полном повреждении зрительного нерва наблюдается полная неподвижность зрачка в ответ на световое раздражение.
- Нарушение цветоощущения . Пациенты отмечают блёклость, тусклость цветов, снижение контрастности, чувствительности к красным, зелёным и синим оттенкам.

При воспалении зрительного нерва за пределами глазного яблока (ретробульбарном неврите) могут отмечаться боли в области орбиты, за глазом. Они усиливаются при движении и при надавливании на глазное яблоко [2] [3] [7] [10] .
Патогенез атрофии зрительного нерва
Атрофия зрительного нерва возникает в результате патологических изменений в сетчатке и самом зрительном нерве. В зависимости от причины заболевания повреждение зрительного нерва проходит в условиях воспалительного процесса, сосудистых нарушений, интоксикации, травмы, застоя с некоторыми отличиями. Иногда причина атрофии остаётся невыявленной [2] [6] .
Сам механизм развития заболевания заключается в деструкции (повреждении) нервных волокон. Они замещаются соединительной и глиозной тканью. Происходит заращение капилляров, питающих зрительный нерв, в результате чего происходит его истончение.
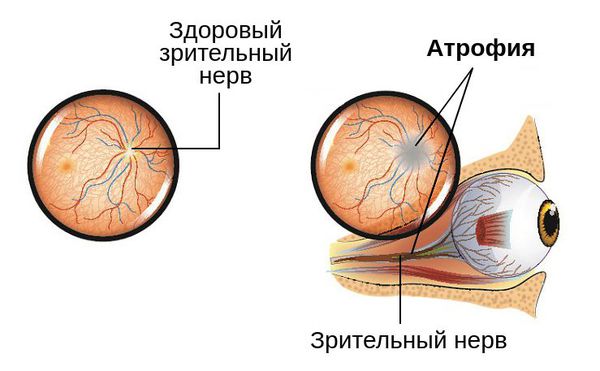
При длительном течении процесса и отсутствии своевременного лечения, которое требуется провести в ближайшие сроки, изменения в зрительном нерве становятся необратимыми [5] [9] . Это может привести к полной слепоте глаза.
Классификация и стадии развития атрофии зрительного нерва
По этиологии (причине возникновения) атрофия может быть наследственной или приобретённой.
По патогенезу выделяют две группы заболевания:
- первичная атрофия — возникает в результате непосредственного повреждения нервных волокон, например, из-за опухоли зрительного нерва или гипофиза, расположенного под ним, травматической нейропатии, рассеянного склероза;
- вторичная (послезастойная) атрофия — возникает в связи с отёком или воспалением диска зрительного нерва.
По степени поражения атрофия бывает:
- частичной — возникает при поражении какого-либо отдела зрительного нерва;
- полной — связана с полным повреждением зрительного нерва, в результате которого возможно наступление полной слепоты.
По локализации патологического процесса атрофия может быть односторонней и двусторонней.
По уровню поражения выделяют два типа атрофии:
- нисходящая — процесс атрофии располагается на любом участке зрительного нерва, начиная от головного мозга и хиазмы, и распространяется в сторону глазного яблока. Необратимые повреждения нервных волокон развиваются медленно.
- восходящая — процесс атрофии начинается с поражения нервных волокон сетчатки глаза, постепенно направляясь в сторону головного мозга.
По степени прогрессирования выделяют три формы атрофии:
- стационарная атрофия — патологический процесс долгое время не распространяется на другие участки нерва;
- прогрессирующая атрофия — процесс повреждения зрительного нерва прогрессирует, т. е. распространяется в сторону глаза или головного мозга;
- законченная атрофия — процесс дегенерации зрительного нерва завершён [2][3] .
Осложнения атрофии зрительного нерва
Если процесс атрофии зрительного нерва вовремя не остановить, патологический процесс приведёт не только к стойкому падению остроты зрения и сужению полей зрения, но и к слепоте [5] [6] . Она может быть обратимой и необратимой. При таком осложнении пациент становится нетрудоспособным.
По данным 2004 года, слепота при атрофии зрительного нерва развивалась в 8-11 % случаев. Частота её встречаемости со временем растёт. Исследователи связывают это с увеличением количества пациентов детского возраста [11] .
Диагностика атрофии зрительного нерва
Постановка диагноза основывается на жалобах пациента, клинической картине и ф ункциональных исследованиях:
- Острота зрения . При атрофии нерва острота зрения снижается, начиная от плохого видения нескольких строчек, доходя до проблем со светоощущением и слепоты.
- Поле зрения . Характер изменения поля зрения зависит от локализации повреждения зрительного нерва:
- сужение поля зрения по краям или в отдельных участках в одном глазу;
- центральная скотома — появление слепого пятна в центре поля зрения;
- сочетание центральной скотомы с сужением полей зрения по краям;
- гемианопсические скотомы — изменения поля зрения в обоих глазах [2][5][7] .
- Цветоощущение. Пациенты жалуются на тусклость, блёклость некогда ярких цветов. Особенно отчетлива разница при сравнении цветовосприятии больного и здорового глаза. Наиболее характерным является нарушение восприятия красного и зелёного цвета. Снижение чувствительности к красному цвету характерно для атрофии с изначально воспалительной причиной. При рассеянном склерозе нарушается восприятие синего цвета.
- Контрастная чувствительность. При атрофии она пропорционально снижается по отношению к падению остроты зрения.
- Световая чувствительность. Нарушение световой чувствительности зачастую предшествует сужению поля зрения и медленно восстанавливается после нормализации периферических границ поля зрения. У пациентов с атрофией зрительного нерва нарушается темновая адаптация (плохо видит в темноте после выключения света), снижается сумеречное зрение, т. е. при плохом освещении. Данные нарушения встречаются при поражении периферических волокон зрительного нерва, часто сочетается с сужением периферических границ поля зрения [4][5][9] .

Также диагностика атрофии зрительного нерва основывается на результатах инструментальных исследований:
- Офтальмоскопия . Проводится для объективного исследования зрительного нерва. Глазное дно осматривается на предмет отёка, расширения естественного углубления (экскавации) в диске зрительного нерва, изменения окраски (покраснения либо побледнения), изменения границ ("стушёванности" либо их полного отсутствия).
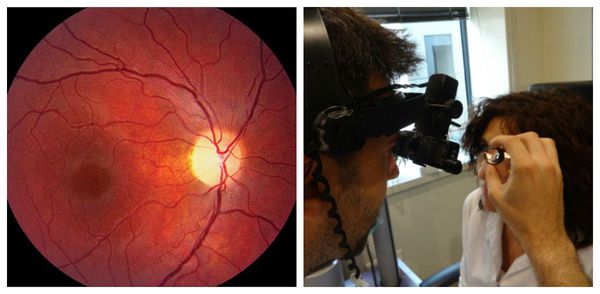
- Оптическая когерентная томография (ОКТ) . Помогает оценить величину слоя нервных волокон, состояние ганглионарного слоя сетчатки, определить размеры углубления в диске зрительного нерва. Также ОКТ позволяет наблюдать за состоянием нервных волокон в динамике и определять степень прогрессирования либо частичного регресса заболевания [8] .
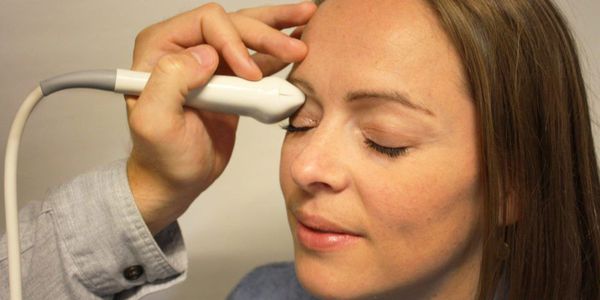
- УЗИ в режиме В-сканирования. Данное исследование особенно важно при травматических повреждениях зрительного нерва. С помощью В-сканирования появляется возможность оценить состояние и диаметр зрительного нерва, в том числе и за пределами глазного яблока (ретробульбарного отдела), размеры его головки.
- Элект рофизиологические исследования (ЭФИ) . Важным электрофизиологическим методом диагностики является оценка зрительно вызванных потенциалов коры головного мозга. Она помогает определить уровень повреждения зрительного нерва, оценить амплитуду и латентность вызванных потенциалов.
- КТ и МРТ . Данные методы позволяют визуализировать зрительный нерв, оценить его размеры, положение, взаимоотношение со структурами и патологическими образованиями глазницы, зрительного канала и основания головного мозга.
- Рентгеновское исследование . Оно показано при подозрении на изменения в костном зрительном канале (например, при травматическом повреждении орбиты).
- Флюоресцентная ангиография . Данное исследование может быть полезным при дифференциации застойного диска и друз зрительного нерва (образования из гиалина, которые постепенно кальцифицируют зрительный нерв). При застое диска на нём наблюдается просачивание красителя. Друзы же накапливают пигмент и "светятся" во время исследования.
Для комплексного подхода к лечению основного заболевания, на фоне которого развилась атрофия зрительного нерва, необходимо проконсультироваться с врачами других специальностей :
- терапевтом — оценивает общее состояние организма;
- кардиологом — помогает скорректировать артериальное давление;
- неврологом — проводит исследования, чтобы исключить заболевания центральной нервной системы, при которых повреждаются миелиновые оболочки нейронов (например, рассеянный склероз), и уточняет локализацию повреждений зрительного нерва;
- нейрохирургом — консультация показана, если пациента беспокоит внутричерепная гипертензия или симптомы, похожие на признаки объёмных образований головного мозга;
- ревматологом и сосудистым хирургом — помогают решить вопрос о необходимости проведения операции при наличии признаков нарушения в системе внутренней сонной и глазничной артерий;
- эндокринологом — консультация показана, если у пациента есть сахарный диабет или другое заболевание эндокринной системы;
- отоларингологом — исключает наличие воспалительного процесса или новообразования в гайморовой или лобной пазухе [2][3][7] .
Лечение атрофии зрительного нерва
Вылечить пациента с атрофией зрительного нерва — непростая задача. Способность нервных клеток к регенерации очень ограничена. Выбор тактики лечения зависит от вида патологического процесса: воспаление, токсическое поражение, сдавление, нарушение кровообращения.
Местное лечение предполагает использование местных антибактериальных и противовоспалительных препаратов. Они вводятся под конъюнктиву либо заглазничное пространство путём капельного вливания (инстилляций) или инъекций.
Общее лечение направлено на решение основных задач:
- устранение воспаления;
- десенсибилизацию (снижение чувствительности к чужеродным агентам);
- дезинтоксикацию;
- борьбу с инфекционным агентом;
- улучшение кровоснабжения и питания зрительного нерва
- дегидратацию — выведение из организма излишней воды.
При противовоспалительной терапии основными препаратами выбора являются глюкокортикостероиды (например, дексаметазон 0,1 % — применяется как местно, так и капельно). Возможно использование пролонгированных глюкокортикостероидов ( кеналог и дипроспан ). Лечение глюкокортикостероидами целесообразно дополнить системным введением нестероидных противовоспалительных препаратов ( индометацин , диклофенак ).
Десенсибилизирующую терапию проводят, используя антигистаминные препараты: супрастин , зиртек , цетрин , кларитин .
Для проведения дезинтоксикационной терапии используют физрастворы (растворы глюкозы и гемодеза).
При борьбе с инфекцией показано применение противовирусных антибактериальных препаратов. Их выбор зависит от причины, вызвавшей атрофию зрительного нерва. Терапия может проводиться как местно, так и системно.
С целью улучшения кровоснабжения и питания зрительного нерва показаны сосудорасширяющие, антигипоксические, антиоксидантные препараты и витаминотерапия [1] [6] [8] .
В последние годы для лечения атрофии зрительного нерва активно применяются следующие аппаратные методы лечения:
- чрескожная стимуляция зрительного нерва (ЧСЗН);
- лазерная стимуляция зрительного нерва;
- электро- и магнитостимуляция;
- электро- и лазерофорез;
- рефлексетрапия.
Эффективность данных методов остаётся низкой [2] .
Прогноз. Профилактика
Исход болезни будет наиболее благоприятным, если своевременно начать лечение основного заболевания, определить причину развития атрофии и устранить её. Возможно сохранить и час тично повысить остроту зрения, однако полностью восстановить способность видеть невозможно. Без лечения у пациента может развиться полная необратимая слепота.
Профилактические меры направлены на укрепление иммунитета, санацию (очищение) очагов хронической инфекции, контрол ь артериального давления, уровня глюкозы и холестерина, проведение профилактических осмотров, своевременное лечения глазных и системных заболеваний, предупреждение глазных и черепно-мозговых травм, рациональное питание, ограничение либо полное исключение табакокурения и употребления алкоголя [3] [4] [8] . Необходимо уделять внимание не только здоровью глаз, но и всего организма.
Читайте также:


