Признаками невропатии срединного нерва являются тесты
В основу классификации полиневропатий положен следующий принцип:
Фактором, определяющим поражение нервов при дифтерийной полиневропатии, является:
Для алкогольной полиневропатии характерно:
Преимущественное поражение нижних конечностей и боли в голенях и стопах
Лекарственные полиневропатии чаще вызывают:
Цитостатики, противотуберкулезные средства
Для дифтерийной полиневропатии характерно наличие:
Расстройств глубокой чувствительности и бульбарных расстройств
Диабетическая полиневропатия развивается в результате:
Поражения сосудов периферических нервов и нарушения метаболизма глюкозы
Для свинцовой полиневропатии характерно наличие:
Преимущественных парезов верхних конечностей и болей в конечностях
Для мышьяковой полиневропатии характерно наличие:
Преимущественных поражений нервов ног и белых полос на ногтях
Сопутствующим симптомом полиневропатии при пернициозной анемии является:
Полиневропатия, связанная с недостаточностью витамина В возникает:
При хроническом алкоголизме
Для диабетической полиневропатии характерно:
Поражение черепных нервов и вегетативные расстройства
Полиневропатии при лейкозах возникают в результате:
Приема цитостатиков сдавления нервных стволов специфическими инфильтратами
Для уремической полиневропатии характерно:
Снижение скорости проведения возбуждения по нервам
Отличительными признаками острой перемежающейся порфирии является:
Красный цвет мочи
Характерными сопутствующими симптомами полиневропатии, вызванной миеломной болезнью, являются:
Упорные боли в костях и патологические переломы костей
Причиной наследственно обусловленной невропатии может быть:
Амилоидоз и порфирия
Для компрессионной невропатии локтевого нерва (синдром ущемления в области локтевого сустава) характерны:
Атрофия мышц возвышения мизинца и боли по ульнарной поверхности кисти
Для компрессионной невропатии срединного нерва (синдром запястного канала) характерны:
Атрофия мышц возвышения большого пальца и усиление болей в кисти при ее сгибании
Для синдрома ущемления малоберцового нерва в области подколенной ямки характерны:
Гипотрофия перонеальной группы мышц и гипалгезия наружной поверхности голени
Для синдрома ущемления большеберцового нерва (синдром тарзального канала) характерны:
Боль в области подошвы и парезы сгибателей пальцев стопы
Для невралгической амиотрофии Персонейджа-Тернера характерны:
Боль в области надплечья и атрофия мышц плеча
Для дифференциальной диагностики аксонопатий и миелинопатий наиболее информативным исследованием является:
В остром периоде невропатий целесообразно применять:
Электрофорез прозерина и микроволны
Иглорефлексотерапия при полиневропатии Гийена-Барре назначается в период:
Стабилизации парезов и регресса парезов
Инфекционный полиневрит вызывают:
Для полиневропатии Гийена-Барре характерно:
Поражение черепных нервов
Для полиневропатии Гийена-Барре характерно появление белково-клеточной диссоциации в ликворе:
Со 2-й недели заболевания
Атипичная форма Фишера острой полиневропатии Гийена-Барре характеризуется:
Поражением глазодвигательных нервов и атаксией
Для невропатий при узелковом полиартериите характерны:
Асимметричность поражения нервных стволов
Для изменений диска зрительного нерва при остром неврите характерны:
Стушеванность границ и гиперемия
К демиелинизирующим относится полиневропатия:
Для невропатии тройничного нерва характерны:
Снижение корнеального рефлекса
Для поражения лицевого нерва в области мостомозжечкового угла характерно:
Снижение корнеального рефлекса и нарушение вкуса на передних двух третях языка
При кохлеарном неврите наблюдается:
Сочетанное снижение костной и воздушной проводимости
При поражении языкоглоточного нерва наблюдается:
Парез мягкого нёба
При поражении блуждающего нерва наблюдается:
Дисфония и нарушение сердечного ритма
Для невропатии добавочного нерва характерно:
Опущение лопатки и похудание мышц шеи
Поражение ядра подъязычного нерва от надъядерного поражения отличается наличием:
Для невропатии длинного грудного нерва характерны:
Парез передней зубчатой мышцы
Для невропатии подкрыльцового нерва характерны:
Слабость и атрофия дельтовидной мышцы
Признаками невропатии срединного нерва являются:
Слабость I, II пальцев кисти
Признаками поражения лучевого нерва являются:
Невозможность разгибания кисти и невозможность отведения I пальца
При невропатии локтевого нерва наблюдается:
Невозможность приведения IV, V пальцев
При невропатии бедренного нерва наблюдается:
Слабость четырехглавой мышцы бедра
Клиническими признаками невропатии наружного кожного нерва бедра являются:
Гипестезия по наружной передней поверхности бедра
При невропатии седалищного нерва наблюдается:
Выпадение ахиллова рефлекса
Клиническими признаками поражения малоберцового нерва являются:
Парез разгибателей стопы
При невропатии большеберцового нерва наблюдается:
Выпадение ахиллова рефлекса и парез сгибателей стопы
В состав шейного сплетения не входит:
В состав плечевого сплетения не входит:
От поясничного сплетения не отходит:
В состав крестцового сплетения входит:
При дисфункции височнонижнечелюстного сустава наблюдается:
Ограничение подвижности нижней челюсти
Для болевой миофасциальной дисфункции лица характерны:
Болезненность пораженной мышцы при жевании и открывании рта и Наличие болезненных узелков в толще жевательной мышцы
Причиной невралгии тройничного нерва являются:
При классической невралгии тройничного нерва наблюдается:
Курковые зоны на лице
Для невропатии тройничного нерва характерны:
Трофические расстройства на лице и слабость жевательной мускулатуры
Для невралгии несоресничного нерва характерны:
Приступообразные боли в области глаза и носа и ринорея, слезотечение
Для невралгии ушновисочного нерва характерны:
Гиперемия и гипергидроз околоушной области и приступообразные боли в околоушной области
Для невралгии языкоглоточного нерва характерны:
Для невралгии верхнегортанного нерва характерны:
Приступы болей в области гортани и пароксизмы кашля во время болевого приступа
Для ганглионита коленчатого узла характерны:
Боли в области уха с иррадиацией в затылок и герпетические высыпания в ушной раковине
Для невралгии затылочного нерва характерны:
Боль в области затылка с иррадиацией в надплечье
В период обострения невралгии тройничного нерва применяются:
Динамические токи на область выхода ветвей V нерва и электрофорез новокаина на область выхода ветвей V нерва
Наиболее эффективным методом терапии невралгии тройничного нерва является назначение:
Синдром нижней косой мышцы головы характеризуется:
Постоянной болью в области затылка и гипалгезией в зоне иннервации большого затылочного нерва
Для синдрома лестничной мышцы характерны:
Усиление боли в предплечье и IV, V пальцах кисти при повороте головы в здоровую сторону и асимметрия артериального давления и пульса на лучевой артерии
Для синдрома малой грудной мышцы характерны:
Боль по передненаружной поверхности грудной клетки с иррадиацией в руку и Усиление болевого синдрома при закладывании руки за спину
Для плечелопаточного периартроза характерны:
Атрофия мягких тканей, окружающих плечевой сустав и ограничение подвижности плечевого сустава
Для периостита наружного надмыщелка плечевой кости (эпикондилеза) характерны:
Болезненность при разгибании и ротации предплечья в локтевом суставе
Вегетативно-трофические нарушения кисти
Для заднего шейного симпатического синдрома характерны:
Сочетание кохлеовестибулярных, зрительных, вестибуломозжечковых нарушений с пульсирующей, жгучей односторонней головной болью
Синкопальный вертебральный (позвоночный) синдром (Унтер-харншейдта) характеризуется:
Внезапной потерей сознания и мышечного тонуса, связанной с движением головы и шеи
Для вертеброгенной цервикальной миелопатии характерны:
Смешанный верхний парапарез в сочетании со спастическим нижним парезом
Для компрессии корешка С6 характерны:
Болевая гипестезия I пальца кисти и снижение рефлекса с двуглавой мышцы плеча
Для компрессии корешка С7 характерны:
Боли и парестезии в области III пальца кисти, выпадение рефлекса с трехглавой мышцы плеча
Для васкулярного эпиконусного синдрома характерны:
Для васкулярного конусного синдрома характерны:
Недержание мочи и анестезия в аногенитальной зоне
Платибазией называется краниовертебральная аномалия, при которой имеется:
Уплощение ската затылочной кости
Аномалией Арнольда-Киари называется патология, при которой имеется:
Смещение вниз миндалин мозжечка
Наиболее информативными методами исследования при врожденной аномалии мозга Денди - Уокера являются:
Вентрикулография и компьютерная томография мозга
Для синдрома грушевидной мышцы характерно:
Усиление боли в голени и стопе при приведении бедра и перемежающаяся хромота нижней конечности
Клиническая картина компрессии корешков конского хвоста отличается от компрессии конуса и эпиконуса:
В Асимметричностью поражения и интенсивным болевым синдромом, усиливающимся в положении лежа
Противопоказанием для применения вытяжения при неврологических проявлениях шейного остеохондроза является:
Показанием к мануальной терапии при неврологических проявлениях остеохондроза позвоночника является наличие:
Болевого синдрома и вегетативновисцеральных нарушений
Для синдрома компрессии корешка L4 характерны:
Боль в области коленного сустава, внутренней поверхности бедрСлабость четырехглавой мышцы бедра
Синдром компрессии корешка L5 проявляется:
Слабостью разгибателей I пальца стопы
Синдром компрессии корешка S1 проявляется:
Выпадением ахиллова рефлекса
Хирургическое лечение показано, если у больного с шейным остеохондрозом имеется:
Выраженная клиническая картина компрессии плечевого сплетения при синдроме лестничной мышцы и компрессия остеофитами позвоночной артерии
Для туберкулезного спондилита характерны:
Для сакроилеита характерны:
Болезненность при сдавлении крыльев подвздошной кости и нечеткость контуров суставных поверхностей крестцово-подвздошного сочленения, выявляемая при рентгенологическом исследовании
Клиническая картина метастатического поражения позвоночника отличается от остеохондроза:
Для остеохондроза в молодом возрасте характерны:
Выраженный болевой корешковый синдром
В остром периоде вертеброгенных корешковых синдромов применяют:
Для спондилоартрита (болезни Бехтерева) характерны:
Сакроилеит и кифоз грудного отдела позвоночника
При невральной амиотрофии Шарко-Мари наблюдается:
Дистальная амиотрофия конечностей
В развитии гормональной спондилопатии играет роль:
Недостаточность половых гормонов и снижение уровня фосфора и кальция в крови
Для гормональной спондилопатии характерными рентгенологическими признаками являются:
Диффузный остеопороз позвонков и клиновидные переломы позвонков
Участком возможной компрессии срединного нерва является:
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Изпредставленных вариантов ответов выберите один.
1. Выпадение верхних квадрантов полей зрения наступает при поражении:
а) наружных отделов зрительного перекреста;
б) язычной извилины;
в) глубинных отделов теменной доли;
г) первичных зрительных центров вталамусе;
д) зрительного нерва.
2. Птоз при синдроме Горнера уменьшается при:
а) повторных движениях глаз;
б) взгляде вверх;
в) закапывании в глаз атропина;
г) закапывании в глаз фенилэфрина;
д) всем перечисленном.
3. Синдром Аргайла — Робертсона наблюдается при:
а) рассеянном склерозе;
б) синдроме Парино;
г) сахарном диабете;
е) всем перечисленном.
4. Наиболее частой причиной односторонних болей в области лица, сопровождающихся выраженной вегетативной симптоматикой, является:
а) носоресничная невралгия;
б) крылонебная невралгия;
в) невралгия большого каменистого нерва;
г) пучковые (кластерные) головные боли;
д) невралгия тройничного нерва;
5. Нейрогенная остеоартропатия (сустав Шарко) при сахарном диабете наиболее часто возникает в:
а) плюснефаланговых суставах;
б) плюснепредплюсневых суставах;
в) голеностопных суставах;
г) коленных суставах;
д) локтевых суставах.
6. Ведущим вазомоторным фактором алгической стадии приступа мигрени считается:
а) спазм артерий вертебробазилярной системы;
б) спазм артерий в системе наружной сонной артерии;
в) спазм артерий в системе внутренней сонной артерии;
г) дилатация ветвей внутренней сонной артерии;
д) дилатация ветвей наружной сонной артерии.
7. Синдромом Аргайла — Робертсона называют:
а) отсутствие реакции зрачков на свет при сохранной реакции на конвергенцию и аккомодацию;
б) отсутствие прямой реакции на свет при сохранной содружественной реакции;
в) отсутствие реакции зрачков на конвергенцию при сохранной реакции на свет;
г) отсутствие реакции на аккомодацию в сочетании с мидриазом;
д) отсутствие реакции на конвергенцию и аккомодацию в сочетании с анизокорией.
8. Походка с раскачиванием туловища из стороны в сторону характерна для больного с:
а) фуникулярным миелозом;
б) дистальной моторной диабетической полинейропатией;
в) невральной амиотрофией Шарко — Мари;
г) прогрессирующей мышечной дистрофией;
д) мозжечковой миоклонической диссинергией Ханта.
9. Интенционное дрожание и промахивание при выполнении пальценосовой пробы характерны для:
б) динамической атаксии;
в) лобной атаксии;
г) сенситивной атаксии;
д) всех форм атаксии.
10. Для выявления сенситивной динамической атаксии следует попросить больного:
а) осуществить фланговую походку;
б) стать в позу Ромберга с закрытыми глазами;
в) стоя, отклониться назад;
г) пройти с закрытыми глазами;
д) сесть из положения лежа на спине со скрещенными на груди руками.
11. Нормальным слухом считается восприятие шепота с расстояния:
12. Признаком невропатии срединного нерва :
а) слабость IV и V пальцев кисти;
б) снижение чувствительности наладонной поверхности IV, V пальцев;
в) слабость I, II пальцев кисти;
г) болезненность руки при отведении ее за спину;
д) слабость и атрофия дельтовидной мышцы.
13. Признаком поражения лучевого нерва является:
б) невозможность разгибания кисти;
в) невозможность отведения V пальца;
г) боль в области V пальца;
д) гиперкератоз кожи ладони.
14. При невропатии локтевого нерва наблюдается:
б) нарушение чувствительности в области I, II пальцев кисти;
в) невозможность приведения IV, V пальцев;
г) ангидроз кожи ладони;
д) боль в области II и III пальцев.
15. При невропатии бедренного нерва наблюдается:
а) симптом Ласега;
б) слабость четырехглавой мышцы бедра;
в) отсутствие ахиллова рефлекса;
г) атрофия мышц голени;
д) боль в области коленного сустава.
16. Клиническим признаком невропатии наружного кожного нерва бедра является:
а) снижение коленного рефлекса;
б) гипестезия по наружной передней поверхности бедра;
в) слабость четырехглавой мышцы бедра;
г) симптом Ласега;
д) отсутствие ахиллова рефлекса.
17. При невропатии седалищного нерва наблюдается:
а) симптом Вассермана;
б) выпадение ахиллова рефлекса;
в) выпадение коленного рефлекса;
г) гипестезия по наружной передней поверхности бедра;
д) отек в области наружной лодыжки.
18. Клиническим признаком поражения малоберцового нерва является:
а) парез разгибателей стопы;
б) гипестезия по внутренней поверхности голени;
в) выпадение ахиллова рефлекса;
г) симптом Вассермана;
д) отек в области наружной лодыжки.
19. Топический диагноз у больного с парезом длинного разгибателя большого пальца стопы справа, болями и гипестезией по поверхности голени справа: поражение корешка:
20. Скорость регенерации поврежденного аксона при травматическом разрыве нерва составляет:
г) 1 мм в 10 дней;
д) 1 мм в 30 дней.
Ответы
1 — б. 2 — б. 3 — е. 4 — г. 5 — б. 6 — д. 7 — а. 8 — г. 9 — б. 10 — г. 11 — в. 12 — в. 13 — б. 14 — в. 15 — б. 16 — б. 17 — б. 18 — а. 19 — в. 20 — б.
Больной А., 69 лет. Поступил в клинику с жалобами на внезапную потерю зрения на правый глаз, сильную головную боль и слабость в левых конечностях.
Объективно: состояние больного средней тяжести, сознание нарушено по типу сопора, на вопросы отвечает нечетко, заторможенно.
Аускультативно: тоны сердца аритмичные, акцент тона на аорте, частота сердечных сокращений — 110/мин, пульс — 90/мин, аритмичен, АД — 180/110 мм рт. ст. На ЭКГ — признаки мерцательной аритмии.
В невростатусе: зрачки D=S, фотореакция вызывается, центральный парез VII и XII пар нервов слева, симптом Данциг — Кунакова положительный с сторон, положительны симптомы орального автоматизма, проба Барре положительна слева, сухожильные рефлексы вызываются D>S, чувствительность без нарушений, симптомы Бабинского, Оппенгейма, Россолимо положительны слева, менингеальных знаков нет.
1. Каков диагноз?
2. Какой синдром имеет место?
3. Что, на ваш взгляд, явилось причиной этого состояния?
В невростатусе: нервы без особенностей. Сухожильные рефлексы D=S. Позвоночник болезненный, гипестезия по наружной поверхности голени, слабость тыльного сгибания и наружной ротации стопы. Поколачивание в области малоберцовой кости провоцирует боль в голени.
О поражении какого нерва идет речь?
Задача № 1
1. Ишемический инсульт (кардиогенный) в бассейне внутренней сонной артерии.
3. Мерцательная аритмия.
Задача № 2
Только для зарегистрированных пользователей
Поделитесь статьей в социальных сетях
\r\nИзпредставленных вариантов ответов выберите один.
\r\nИзпредставленных вариантов ответов выберите один.
\r\nИзпредставленных вариантов ответов выберите один.
\r\nИзпредставленных вариантов ответов выберите один.
\r\nИзпредставленных вариантов ответов выберите один.
\r\nИзпредставленных вариантов ответов выберите один.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

К числу наиболее часто диагностируемых заболеваний периферических нервов относится нейропатия срединного нерва – одного из трех главных моторно-сенсорных нервов рук, обеспечивающих их движения и чувствительность от плеча до кончиков пальцев.
Без учета патогенетических факторов многие продолжают называть его невритом, а МКБ-10 на основе анатомо-топографических особенностей болезни относит ее к мононейропатиям верхних конечностей с кодом G56.0-G56.1.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Точная статистика данной патологии неизвестна. Большинство эпидемиологических исследований сосредоточено на синдроме запястного канала, который является самым распространенным синдромом периферической компрессии срединного нерва с частотой заболеваний – 3,4% всех нейропатий: 5,8% – у женщин и 0,6% – у мужчин.
Европейские неврологи отмечают, что данный синдром диагностируется у 14-26% пациентов с диабетом; около 2% случаев фиксируется в течение беременности, почти у 10% профессиональных шоферов, у четверти маляров, у 65% людей, постоянно работающих с вибрирующими инструментами, и у 72% работников, занимающихся ручной обработкой рыбы или птицы.
А вот синдром круглого пронатора выявляется почти у двух третей доярок.

[7], [8], [9], [10], [11], [12], [13], [14], [15]
Причины нейропатии срединного нерва
В большинстве случаев причины нейропатии срединного нерва – сдавливание какого-то участка ствола нерва, которое в неврологии определяется как компрессионная нейропатия срединного нерва, нейрокомпрессионный или туннельный синдром. Компрессия может быть следствием травм: переломов в области головки плеча или ключичной кости, вывихов и сильных ударов плеча, предплечья, локтевого или лучезапястного суставов. Если сдавливанию подвергаются близлежащие к нерву кровеносные сосуды и капилляры его эндоневрия, то диагностируется компрессионно-ишемическая нейропатия срединного нерва.
В неврологии выделяют и другие виды нейропатии медиального нерва, в частности, дегенеративно-дистрофическую, связанную с артрозами, деформирующим остеоартрозом или остеитом плечевого, локтевого или лучезапястного суставов.
При наличии хронических инфекционных воспалений суставов верхних конечностей – артритов, остеоартрита запястья, ревматоидного или подагрического артритов, суставного ревматизма – тоже может возникать нейропатия срединного нерва. Сюда же, в качестве триггера патологии, следует отнести воспалительные процессы, локализованные в синовиальной сумке суставов, в сухожилиях и связках (при стенозирующем тендовагините или теносиновите).
Кроме того, к поражению срединного нерва способны приводить новообразования костей плеча и предплечья (остеомы, костные экзостозы или остеохондромы); опухоли ствола нерва и/или его ветвей (в виде невриномы, шванномы или нейрофибромы), а также анатомические аномалии.
Так, если у человека в нижней трети кости плеча (примерно в 5-7 см над средним надмыщелком) имеется редкое анатомическое образование – остистый надмыщелковый отросток (апофиз), то вместе со связкой Струзера и плечевой костью он может образовывать дополнительное отверстие. Оно может быть настолько узким, что проходящие через него срединный нерв и брахиальная артерия могут сдавливаться, приводя к компрессионно-ишемической нейропатии срединного нерва, которая в данном случае называется синдромом наднадмыщелкового апофиза или синдромом супракондилярного отростка.

[16], [17], [18], [19], [20], [21], [22], [23], [24]
Факторы риска
Специалисты считают безусловными факторами риска развития нейропатии данного нерва свойственные некоторым профессиям постоянное напряжение лучезапястного или локтевого суставов, длительные действия с согнутым или разогнутым запястьем. Отмечается также значение наследственности и имеющихся в анамнезе сахарного диабета, тяжелой формы гипотиреоза – микседемы, амилоидоза, миеломы, васкулита, дефицита витаминов группы В.
Согласно результатам некоторых зарубежных исследований, факторы, ассоциированные с данным видом периферической мононейропатии, включают беременность, повышенный индекс массы тела (ожирение), у мужчин – варикозное расширение вен в области плеча и предплечья.
Угроза возникновения неврита срединного нерва существует при противоопухолевой химиотерапии, длительном применении сульфаниламидов, инсулина, диметилбигуанида (противодиабетического средства), препаратов с производными гликолилмочевины и барбитуровой кислоты, гормона щитовидной железы тироксина и др.

[25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
Патогенез
Длинная ветвь плечевого нервного сплетения, которая выходит из брахиального узла (plexus brachials) в области подмышечной впадины, образует срединный нерв (nervus medianus), идущий параллельно плечевой кости вниз: через локтевой сустав вдоль локтевой и лучевой костей предплечья, через карпальный канал лучезапястного сустава в кисть и пальцы.
Нейропатия развивается в случаях компрессии среднего ствола надключичной части плечевого сплетения, его наружного пучка (в зоне выхода верхней ножки нерва из брахиального узла) или в месте отхождения внутренней ножки нерва от внутреннего вторичного пучка. И ее патогенез заключается в блокировании проведения нервных импульсов и нарушении иннервации мышц, что приводит к ограничению движений (парезу) лучевого сгибателя запястья (musculus flexor carpi radialis) и круглого пронатора (musculus pronator teres) в области предплечья – мышцы, обеспечивающей повороты и вращательные движения. Чем сильнее и продолжительнее давление на срединный нерв, тем более выражена нервная дисфункция.
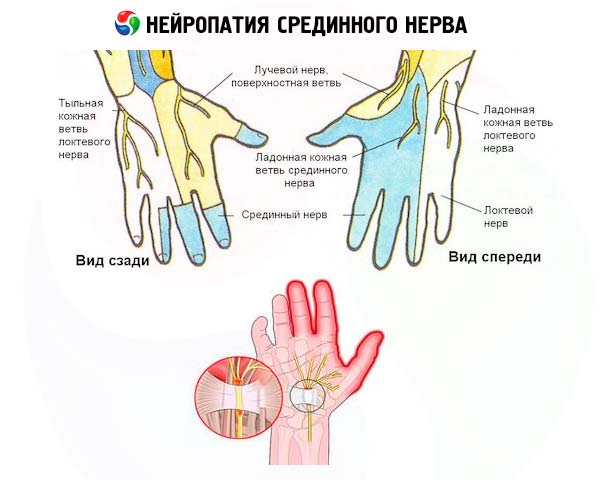
Изучение патофизиологии хронических компрессионных нейропатий показало не только сегментарную, но нередко и обширную демиелинизацию аксонов срединного нерва в зоне компрессии, выраженную отечность окружающих тканей, увеличение плотности фибробластов в тканях защитных оболочек нерва (периневрия, эпиневрия), сосудистую гипертрофию в эндоневрии и увеличение объема эндоневральной жидкости, усиливающее сдавливание.
Также выявлено повышение экспрессии расслабляющего гладкие мышцы простагландина E2 (PgE2); фактора роста эндотелия сосудов (VEGF) в синовиальных тканях; матриксной металлопротеиназы II (MMP II) в мелких артериях; трансформирующего фактора роста (TGF-β) в фибробластах синовиальных оболочек суставных полостей и связок.

[35], [36], [37], [38], [39], [40],
Симптомы нейропатии срединного нерва
Основные определения диагнозов компрессионных мононейропатий: синдром наднадмыщелкового апофиза, синдром круглого пронатора и запястный туннельный синдром или синдром карпального канала.
В первом случае – при синдроме наднадмыщелкового апофиза (о котором уже шла речь выше) – компрессия срединного нерва проявляется симптомами двигательного и сенсорного характера: болями в нижней трети плеча (с внутренней стороны), онемением и покалыванием (парестезией), снижением чувствительности (гипестезией) и ослаблением мышц кисти и пальцев (парезом). Частота данного синдрома составляет 0,7-2,5% (по другим данным – 0,5-1%).
Во втором случае симптомы нейропатии срединного нерва появляются после его компрессии при прохождении через структуры мышц предплечья (круглый пронатор и сгибатель пальцев). Первые признаки синдрома круглого пронатора включает боли в предплечье (отдающие в плечо) и кисти; далее отмечают гипестезию и парестезию ладони и тыльной поверхности концевых фаланг I, II, III и половины IV пальцев; ограничение поворотов и вращательных движений (пронации) мышц предплечья и кисти, сгибания кисти и пальцев. При запущенном заболевании иннервируемая срединным нервом мышца тенара (возвышения большого пальца) частично атрофируется.
При запястном туннельном синдроме сжатие ствола срединного нерва происходит в узком костно-фиброзном туннеле запястья (карпальном канале), через который вместе с несколькими сухожилиями нерв простирается в кисть. При данной патологии отмечаются та же парестезия (не проходящая и по ночам); боли (вплоть до нестерпимых – каузалгических) в предплечье, кисти, первых трех пальцах и отчасти указательном пальце; снижение мышечной моторики кисти и пальцев.
Мягкие ткани в зоне зажатого нерва на первой стадии отекают, а кожа краснеет и становится горячей на ощупь. Затем кожные покровы кистей и пальцев бледнеют или приобретают синюшный оттенок, становятся сухими, и роговой слой эпителия начинает слущиваться. Постепенно происходит утрата тактильной чувствительности с развитием астереогнозии.
При этом симптоматика, которой проявляется нейропатия правого срединного нерва, идентична признакам, возникающим, когда сдавливание локализуется на левой руке, то есть имеется нейропатия левого срединного нерва. Подробнее см. – Симптомы поражения срединного нерва и его ветвей
Осложнения и последствия
Самые неприятные последствия и осложнения нейропатических синдромов медиального нерва верхних конечностей – атрофия и паралич периферических мышц из-за нарушения их иннервации.
При этом двигательные ограничения касаются вращательных движений кистью и ее сгибания (в том числе мизинца, безымянного и среднего пальцев) и сжатия в кулак. Также вследствие атрофии мышц большого пальца и мизинца меняется конфигурация кисти, препятствующая мелкой моторике.
Особенно негативно на состоянии мышц сказываются атрофические процессы, если компрессия или воспаление nervus medianus привели к обширной демиелинизации его аксонов – с невозможностью восстановления проведения нервных импульсов. Тогда начинается фиброзная дегенерация мышечных волокон, которая через 10-12 месяцев становится необратимой.

[41], [42], [43], [44], [45], [46], [47], [48], [49]
Диагностика нейропатии срединного нерва
Диагностика невропатии срединного нерва начинается с выяснения анамнеза пациента, осмотра конечности и оценки степени повреждения нерва – на основании наличия сухожильных рефлексов, которые проверяются с помощью специальных механических тестов (сгибания-разгибания суставов кисти и пальцев).
Для выяснения причины заболевания могут понадобиться анализы крови: общий и биохимический, на уровень глюкозы, гормонов щитовидной железы, содержание CRP, аутоантител (IgM, IgG, IgA) и др.
Инструментальная диагностика с помощью электромиографии (ЭМГ) и электронейрорафии (ЭНГ) дает возможность оценить электрическую активность мышц плеча, предплечья и кисти и степень проводимости нервных импульсов срединным нервом и его ответвлениями. Также используют рентгенографию и миелографию с контрастным веществом, УЗИ сосудов, УЗИ, КТ или МРТ костей, суставов и мышц верхних конечностей.

[50], [51]
Дифференциальная диагностика
Дифференциальная диагностика призвана отличить мононейропатию срединного нерва от нейропатии локтевого или лучевого нерва, поражения плечевого нервного сплетения (плексита), корешковых дисфункций при радикулопатии, скаленус-синдрома, воспаления связки (теносиновита) большого пальца руки, стенозирующего тендовагинита сгибателей пальцев, полиневрита при системной красной волчанке, синдрома Рейно, сенситивной джексоновской эпилепсии и других патологий, в клинической картине которых имеются сходные симптомы.
К кому обратиться?
Лечение нейропатии срединного нерва
Комплексное лечение нейропатии срединного нерва должно начинаться с минимизации компрессионного воздействия и снятия боли, для чего руке придают физиологическое положение и фиксируют лонгетой или ортезом. Купирование интенсивной боли проводят путем периневральной или параневральной новокаиновой блокады. Пока конечность иммобилизована, пациенту дается больничный при нейропатии срединного нерва.
Следует иметь в виду, что лечение возникшей нейропатии не отменяет терапии заболеваний, ставших ее причиной.
Для уменьшения боли могут быть назначены лекарства в таблетках: Габапентин (др. торговые названия – Габагама, Габалепт, Габантин, Ламитрил, Нейронтин); Максиган или Дексалгин (Дексаллин) и др.
Чтобы снять воспаление и отек, прибегают к параневральным инъекциям кортикостероидов (гидрокортизона).
Для стимуляции проведения нервных импульсов применяется Ипидакрин (Амиридин, Нейромидин). Внутрь принимают по 10–20 мг дважды в день (в течение месяца); вводят парентерально (п/к или в/м – 1 мл 0,5-1,5% раствора раз в день). Препарат противопоказан при эпилепсии, нарушениях сердечного ритма, бронхиальной астме, обострениях язвы желудка, беременности и кормлении грудью; не применяется детям. Среди побочных эффектов отмечают головную боль, аллергические кожные реакции, гипергидроз, тошноту, повышение ЧСС, возникновение спазма бронхов и судорог.
Улучшению циркуляции крови в мелких сосудах и кровоснабжения тканей способствует Пентоксифиллин (Вазонит, Трентал). Стандартная дозировка – по 2-4 таблетки до трех раз в сутки. Возможны побочные эффекты в виде головокружения, головной боли, тошноты, диареи, учащения пульса, снижения АД. Противопоказания включают кровотечения и ретинальные кровоизлияния, недостаточность печени и/или почек, язвы ЖКТ, беременность.
Для повышения содержания высокоэнергетических соединений (макроэгов) в мышечных тканях используются препараты альфа-липоевой кислоты – Альфа-липон (Эспа-липон): сначала капельное в/в введение – по 0,6-0,9 г в сутки, спустя две-три недели принимают таблетки – по 0,2 г трижды в сутки. Побочные действия могут выражаться появлением крапивницы, головокружений, повышенной потливостью, болями в области брюшной полости, нарушением работы кишечника.
При нейропатии, связанной с сахарным диабетом, назначают Карбамазепин (Карбалекс, Финлепсин). И всем пациентам необходимо принимать витамины С, В1, В6, В12.
Очень эффективно физиотерапевтическое лечение нейропатий, поэтому обязательно назначаются сеансы физиопроцедур с использованием ультрафонофореза (с новокаином и ГКС) и электрофореза (с Дибазолом или Прозерином); УВЧ, импульсного переменного тока (дарсонвализации) и низкочастотного магнитного поля (магнитотерапии); обычного лечебного массажа и точечного (рефлексотерапии); электростимуляции мышц с нарушенной иннервацией; бальнео- и пелоидотерапии.
После снятия острого болевого синдрома, примерно через неделю после иммобилизации руки, всем пациентам назначают ЛФК при нейропатии срединного нерва – для укрепления мышц плеча, предплечья, кисти и пальцев и увеличения диапазона их сгибания и пронации.
Из средств, которыми рекомендуют проводить народное лечение данной патологии, предлагаются обезболивающие компрессы с голубой глиной, скипидаром, смесью камфорного спирта с солью, спиртовой настойкой календулы. Эффективность такого лечения, а также лечение травами (употребления внутрь отваров из корней девясила или лопуха) никто не оценивал. Но точно известно, что полезно принимать масло энотеры (примулы вечерней), так как в нем много жирной альфа-липоевой кислоты.

[52], [53], [54], [55], [56], [57], [58]
Если все попытки излечить компрессионно-ишемическую нейропатию срединного нерва консервативными методами безуспешны, и двигательно-сенсорные нарушения не проходят после одного-полутора месяцев, проводится хирургическое лечение.
При этом если нейропатия возникла после травмы из-за пересечения nervus medianus, операция по восстановлению его целостности, то есть сшиванию или пластике, делается раньше – чтобы избежать стойкого ограничения амплитуды движений кисти (контрактуры).
При запястном туннельном синдроме проводят хирургическую декомпрессию срединного нерва (рассекая карпальную связку) или его освобождение (невролиз) с удалением сдавливающих фиброзных тканей. Вмешательство может производиться открытым доступом и эндоскопически.
Противопоказаниями к проведению операции при синдроме карпального канала являются преклонный возраст, продолжительность симптомов более 10-ти месяцев, постоянная парестезия, стенозирующий тендовагинит сгибающей мышцы.
А вот синдром супракондилярного (наднадмыщелкового) отростка подлежит только оперативному лечению: с целью декомпрессии выполняется операция по удалению этого костного выроста.
Читайте также:


