Ребенок срыгнул после прививки от полиомиелита
Средства для лечения полиомиелита не существует. Вирус дает тяжелые осложнения, пожизненные параличи или парезы с детского возраста. Он способен вызывать массовые эпидемии на нескольких материках. Путь заражения инфекцией – воздушно-капельный, повышенная восприимчивость к полиомиелиту у детей до 7 лет. Защититься от полиомиелита можно только при помощи вакцинации.
Если все вакцины были выполнены по графику – ребенок защищен от болезни на всю жизнь.
Виды вакцин
Детальнее о симптомах и диагностике полиомиелита читайте в этой статье.
Считается, что вакцина от полиомиелита – одной из самых значимых достижений медицины 20 века. Это объясняется опасностью инфекции, высокой инвалидизацией населения и смертностью среди детей.
Существует два типа вакцин от полиомиелита: инактивированная полиомиелитная вакцина (ИПВ) и живая или оральная вакцина (ОПВ). Всего выделено 5 типов вакцин от полиомиелита с учетом штаммов заболевания:
- ОПВ – оральная вакцина Себина,
- моновалентная оральная полиовакцина , подвид вакцины Себина,
- бивалентная вацина – подвид вакцины Себина,
- инактивированная вакцина Солка.
Живая или оральная полиовакцина Себина выпускается в форме жидкости красного цвета, с горьким привкусом. Она вводится пациентам через рот, путем закапывания по 2-4 капли.
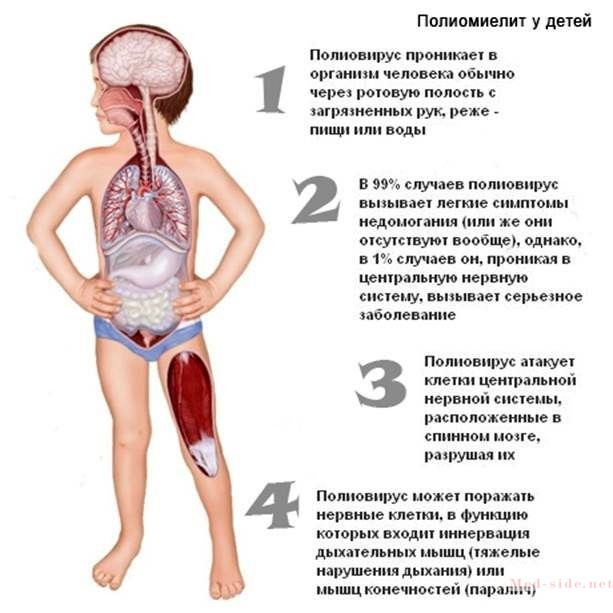
Детям в возрасте до 1 года стараются попасть вакциной по корню языка так, чтобы ребенок не срыгнул средство. Корень языка содержит минимум вкусовых окончаний. В возрасте от 1 года стараются попасть на небную миндалину, чтобы спровоцировать проникновение вируса в лимфатическую ткань.
Если ребенок срыгивает, то дозу закапывают повторно. Спустя час после закапывания нельзя есть и пить.
Вакцинный штамм полиомиелита проникает в ЖКТ в тонкую кишку и начинает там размножаться. Иммунная система в ответ на вирус вырабатывает антитела. Если организм встречается с вирусом, то антитела срабатывают и не дают развиваться клиническим проявлениям болезни. Даже если ребенок заражается полиомиелитом, болезнь проходит без осложнений, параличей.
ЭТО ИНТЕРЕСНО! Дети, которые получили дозу вакцины ОПВ, способны выделять вакцинный штамм вируса в окружающую среду в течение 3 дней при кашле или чихании. Невакцинированный ребенок может заразиться при слабой иммунной реакции. При сильном иммунном ответе начнутся процессы иммунизации. Важно провести всеохватывающую вакцинацию у детей определенного возраста во избежание вспышки инфекции.
Вакцину получили путем обезвреживания вируса формалином. Вирус сохранил иммуногенные свойства, на него организм вырабатывает антитела. Вакцина выпускается в виде одноразового шприца с дозировкой 0,5 мл. Вводится внутримышечно в плечо или бедро. Для массовой иммунизации и искоренения вируса эта вакцина менее актуальна, чем ОПВ. Но она выручает пациентов со сниженным иммунным ответом.
Интересное видео об истории изобретения вакцины
Препараты и график вакцинации
2 и больше зарегистрированных случая вспышки полиомиелита в одном регионе считаются эпидемией.
Вакцина от полиомиелита бесплатная, входит в календарь прививок. Первые две вакцины – ИПВ, последующие ревакцинации делаются при помощи ОПВ. Если взрослые въезжают в опасные по полиомиелиту районы, проводится внеплановая ревакцинация.
В первый год жизни ребенка делают 3 прививки от полиомиелита – в 2, 4, 6 месяцев. Ревакцинация проводится в 18 месяцев, 6 и 14 лет. Если ребенок будет прививаться только ИПВ, то график вакцинации несколько изменен: 3, 4,5 и 6 месяцев – вакцинация, в 1,5 года и через 5 лет , ревакцинация.
Для вакцинации и ревакцинации активно используются такие медикаменты:
- ОПВ или живая вакцина от полиомиелита,
- ИПВ , Имовакс Полио, Полиорикс,
- комбинированные вакцины с АКДС, гепатитом В – Инфаринкс, Инфанрикс Гекса, Пентаксим.
В 2016 года живая вакцина, которая содержала 1,2 и 3 штаммы Сэбина, была уничтожена по указанию ВОЗ в связи с ликвидацией штаммов заболевания.
Что делать с ребенком после вакцинации
При пероральном прийме ОПВ не обходимо отказаться от воды и еды в течение часа, следить, чтобы маленький ребенок не срыгнул дозу вакцины. В последующие 40 дней ограничивают оперативные вмешательства, исключают контакты с ВИЧ-инфицированными.
Если была пропущена доза вакцины, то необходимо придерживаться графика и с короткими интервалами ввести необходимые пропущенные препараты. Перескакивать нельзя.
После введенной ИПВ нет особых ограничений в воде, пище.
Возможные побочные реакции и осложнения
Реакции на ОПВ или ИПВ отсутствуют. Иногда возможно кратковременное учащение стула, которое не требует коррекции. Возможно незначительное повышение температуры тела до 37 градусов Цельсия в последующие 2 недели после прививки. При введении вакцины внутримышечно возможно незначительное покраснение участка.
Риски заражения диким полиомиелитом или вакцин-ассоциированным полиомиелитом равны нолю. Вероятность неврологических расстройств – до 5%.
Противопоказания
Существует ряд относительных противопоказаний к назначению ОПВ Себина:
- Неврологические расстройства во время предыдущего вакцинирования.
- Состояние подавленного иммунитета или иммуносупрессии. Вакцину вводят не ранее, чем через 6 месяцев после окончания иммуносупрессивной терапии (глюкокортикоидами, цитостатиками).
- Врожденные иммунодефицитные состояния.
- Обострения хронических болезней, острые проявления заболеваний, в том числе кишечных инфекций, ОРВИ.
Перед введением вакцины ребенка осматривает педиатр.
Противопоказания к ИПВ:
- Обострения хронических болезней, острые инфекционные патологии, в том числе кишечных инфекций, ОРВИ. Вакцинация откладывается до выздоровления или стойкой ремиссии.
- Аллергия на предыдущее введение вакцины или вспомогательные компоненты вакцины (стрептомицин, неомицин, полимиксин).
Вакцинация – единственный и бесплатный способ борьбы с полиомиелитом. В случае эпидемии болезнь массово охватывает страны и материки. Вакцины от полиомиелита считаются абсолютно безопасными, имеют минимум побочных реакций для детского и взрослого организма. Их можно давать новорожденным детям.
История прививок от полиомиелита. Живая и инактивированная вакцины против полиомиелита

Елена Большакова медицинский журналист, зам. главного редактора газеты "Коммерсантъ" в Санкт-Петербурге
Прививку от полиомиелита дети получают в 3 и 4,5 месяца — инактивированной вакциной и в 6 месяцев — живой. Капли от полиомиелита начали производить в России более 60 лет назад, а инактивированную вакцину придумали, а потом усовершенствовали в США. Действительно ли удастся победить полиомиелит в мире, если в отдельных странах им уже давно не болеют?
Полиовирус — вирус кишечной группы, или энтеровирус, передающийся фекально-оральным путем. Источником и переносчиком его является инфицированный человек, выделяющий вирусные частицы со слизью носоглотки и верхних дыхательных путей, а также с фекалиями. Одним из основных путей распространения инфекции продолжают оставаться сточные воды. Заражение чаще всего происходит через грязные руки, предметы обихода, воду или пищу.
Полиомиелит — это заболевание нервной системы, вызываемое полиовирусом одного из трех типов — 1, 2 или 3. Проявляется лихорадкой, а затем периферическим параличом, который остается на всю жизнь. В самых тяжелых случаях в результате паралича дыхательной мускулатуры (бульбарная форма) болезнь влечет за собой смерть.
Клинические проявления полиомиелита относительно редки — 1 на 100–1000 случаев бессимптомного течения. Это затрудняет процесс своевременного обнаружения инфекции. Ограничение функциональности и чувствительности конечностей может быть вызвано и другими патологиями, поэтому для подтверждения диагноза "полиомиелит" нужны дополнительные анализы и тесты. Диагностировать непаралитические формы крайне сложно — для этого проводят специальные обследования окружения больного.
Вплоть до XIX века случаи заболевания полиомиелитом не привлекали особого внимания, так как на фоне тяжелейших эпидемий чумы, оспы и холеры были относительно малочисленны. При этом полиомиелит оставался одной из древнейших инфекций, известных человечеству. В египетском храме Изиды в Мемфисе (XIV–XVI век до н. э.) сохранилось изображение человека с укороченной ногой и свисающей стопой — типичное проявление паралитического полиомиелита. В странах Европы описание детских паралитических заболеваний известно со времен Гиппократа. Считается, что хромой римский император Клавдий был жертвой полиомиелита. Ретроспективно диагноз был поставлен писателю Вальтеру Скотту, который подробно описал симптомы перенесенной им болезни в 1773 году.
К началу XX века болезнь, раньше лишь изредка поражавшая преимущественно детей и молодых людей, приобрела характер эпидемии. В 39 лет полиомиелитом переболел и остался частично парализован президент США Франклин Рузвельт. Впоследствии он создал фонд для сбора средств в пользу жертв этого заболевания и спонсирования исследований в области профилактики — Национальный фонд борьбы с детским параличом (National Foundation for Infantile Paralysis).
После Второй мировой войны заболеваемость полиомиелитом резко возросла. Эпидемические вспышки проявлялись в скандинавских странах, США и Канаде. Полиомиелит был признан национальной опасностью во многих странах. Началась активная работа по созданию вакцин.
Первая вакцина против полиомиелита — инактивированная
Возможность иммунизации от полиомиелита была выявлена еще в начале XX века. Вирус — это паразит. Несмотря на наличие собственных генов (для человека они являются антигенами), он не способен самостоятельно передавать генетическую информацию. Для выживания вирусу необходимо внедриться в живую клетку и использовать ее гены и белки для размножения. В человеческом теле это вызывает иммунный ответ — образование антител, которые препятствуют размножению недружественных микроорганизмов и сохраняются в течение долгого времени. От соотношения этих сил и зависит тяжесть протекания инфекции.
Долгое время считалось, что полиовирус может расти только в нервных клетках, однако было не ясно, как он попадает в центральную нервную систему. В 1948 году трое ученых открыли способность полиовируса размножаться в клетках различных тканей, которые можно было культивировать. Джон Эндерс и его ассистенты Томас Уэллер и Фредерик Роббинс научились выращивать "полио" в пробирке, тем самым сильно расширив возможности его изучения в лабораторных условиях. За эту работу все трое впоследствии получили Нобелевскую премию по физиологии и медицине.
В 1950 году Джонас Солк убил формалином выращенный на клеточных культурах полиовирус, а скопления фрагментов клеток, в которых мог сохраняться живой вирус, удалил фильтрацией. Так он создал инактивированную полиовакцину (ИПВ), которая должна была вводиться внутримышечно. В 1954 году Солк испытал ее на 2 млн детей, и в 1955 году ИПВ была лицензирована в США, где началась массовая иммунизация с ее применением.
Однако через две недели произошла трагедия. Оказалось, что один из производителей ИПВ — Cutter Laboratories — не дезактивировал вирус полностью. В результате 120 тыс. детей были привиты некачественной вакциной, содержащей дикий, потенциально смертельный вирус. Семьдесят тысяч переболели полиомиелитом в легкой форме, 200 оказались необратимо и тяжело парализованы, а 10 умерли. Это была одна из самых страшных биологических катастроф в истории Америки.
В то же время другая группа американских ученых пыталась разработать вакцину на основе ослабленных штаммов живого вируса, полагая, что она будет эффективнее. Альберт Сейбин выделил штаммы полиовируса, которые могли расти в инфицированном организме, не поражая ЦНС, и создал прототип живой полиовакцины, которая вводилась через рот — вакцинному вирусу кишечной группы, считал Сейбин, целесообразно проникать в тело человека путем дикого вируса. Но распространению пероральной вакцины (ОПВ) мешали уже внедренная в массовом порядке ИПВ, а главное — сомнения научного сообщества в отношении безопасности применения живого вируса. Сейбину не давали разрешения даже на ограниченные клинические испытания. К счастью, судьба свела его советскими учеными.
Живая вакцина против полиомиелита
В СССР первые эпидемии полиомиелита официально зарегистрированы в 1949 году — в Прибалтике, Казахстане и Сибири. Однако еще в 1945 году советский эпидемиолог Михаил Чумаков вел активные исследования в области разработки вакцины от полиомиелита. В молодости он стал жертвой клещевого энцефалита, после чего почти полностью оглох и потерял подвижность правой руки.
Уже став академиком, Чумаков засыпал руководство Академии наук и советское правительство письмами о создании центра по борьбе с полиомиелитом. Институт по изучению полиомиелита он получил в 1955 году — и сразу же начал действовать.
В 1956 году академик Чумаков с несколькими коллегами отправились в длительную командировку в США. Там началось их сотрудничество с Альбертом Сейбиным, изменившее ход истории болезни.
К тому времени эпидемия в СССР приняла страшный размах. По некоторым данным, в 1957 году было зарегистрировано 24 тыс. случаев полиомиелита, 13 тыс. из них паралитических, — тысячи смертей. Система здравоохранения оказалась не готова к появлению огромного числа детей-инвалидов.
Усилиями команды Чумакова в 1957 году в стране начала производиться инактивированная вакцина, которую срочно отправляли в эндемичные районы. Однако требовалось более универсальное решение и явно больший охват иммунизации.
Альберт Сейбин бесплатно передал свои штаммы Михаилу Чумакову и Анатолию Смородинцеву, которые подвергли их тщательным лабораторным исследованиям. После получения положительных результатов они провели первые ограниченные исследования. В круг испытуемых, рассказывают современники, входили сотрудники институтов и их дети (в том числе дети Михаила Петровича Чумакова).
Переход на ОПВ был актуален для СССР. В отличие от убитой вакцины, она обладала низкой себестоимостью и могла производиться практически в любых количествах. Для введения ОПВ не требовался квалифицированный медицинский персонал, поскольку капля этой жидкости помещалась непосредственно в рот ребенка или на кубик рафинированного сахара, что позволяло охватить иммунизацией максимальное количество населения.
Не менее весомые преимущества нашлись и с биологической точки зрения. Живая вакцина препятствует репликации вируса и выделению его с калом — простыми словами, она рвет цепочку распространения дикого вируса. Зато введенный привитому ребенку вакцинный вирус контактным способом передается его братьям, сестрам и друзьям, создавая таким образом коллективный иммунитет.
В 1958 году Минздрав СССР разрешил проведение расширенных испытаний ОПВ. В январе — апреле 1959 года в Эстонии и Литве под руководством Михаила Чумакова были привиты и тщательно обследованы 27 тыс. детей, а под руководством Анатолия Смородинцева — 12 тыс. детей в Латвии. Полученные результаты подтвердили безопасность и высокую эффективность вакцины. К концу 1959 года в СССР были привиты более 15 млн человек. В 1960 году Минздрав издал указ о проведении обязательной иммунизации населения от 2 месяцев до 20 лет, вакциной было привито 77,5 млн человек (более 35% населения).
В 1961 году эпидемии полиомиелита в нашей стране прекратились. Динамика была поразительная: в 1958 году в СССР заболеваемость составляла 10,6 случая на 100 тыс. населения, а уже в 1963-м — 0,43 случая, в 1964–1979 годах — 0,1–0,01 случая на 100 тыс. человек.
Можно ли ликвидировать полиомиелит в мире
Документация по производству и контролю качества ОПВ из штаммов Сейбина была передана во Всемирную организацию здравоохранения (ВОЗ) и составила основу международных требований для иммунизации населения. В результате все страны быстро заменили ИПВ на ОПВ в календарях вакцинопрофилактики (за исключением трех скандинавских стран, добившихся полной ликвидации вируса и не видевших смысла в проведении дальнейшей иммунизации).
Живая вакцина, произведенная Институтом по изучению полиомиелита, экспортировалась более чем в 60 стран мира и помогла ликвидировать большие вспышки полиомиелита в Восточной Европе и Японии. Успех клинических испытаний ОПВ в Советском Союзе был критическим фактором для начала применения вакцины на ее родине — в Соединенных Штатах. Моновалентная ОПВ была зарегистрирована в США в 1961 году, а трехвалентная — в 1963-м.
Если вакцинацией охвачено большое количество людей в популяции, вирус лишается хозяев и не может распространяться и вызывать вспышки заболеваемости. В расчете на это и получив достаточное количество данных, в 1988 году ВОЗ приняла Программу глобальной ликвидации полиомиелита (Global Polio Eradication Initiative, GPEI) с использованием ОПВ. Она предусматривала систематическую вакцинацию новорожденных, национальные дни иммунизации для детей постарше и целевую иммунизацию в районах, где существовали факторы риска.
На момент принятия программы дикий полиовирус циркулировал в 125 странах мира, где полиомиелитом ежегодно заболевали свыше 350 тыс. человек. К 2015 году число зарегистрированных случаев сократилось до 74, а эндемичных стран — до двух (Пакистан и Афганистан, 5 и 7 случаев полиомиелита соответственно в 2017 году).
Как сейчас делают прививку от полиомиелита
Однако эти проблемы оказались не единственными. Несмотря все плюсы ОПВ, у нее достаточно быстро обнаружился серьезный недостаток. В крайних случаях — от 2 до 4 на 1 млн — у детей с изначально пониженным иммунитетом ОПВ может вызывать вакциноассоциированный паралитический полиомиелит (ВАПП). Организм этих детей не способен бороться даже с ослабленным вирусом в составе вакцины. Этот факт был достоверно установлен в США уже в 1962 году, где применялись моновалентные ОПВ. А позже ВАПП регистрировали и у людей, контактировавших с привитыми.
Сначала эти случаи не привлекали особого внимания, так как заболеваемость от дикого полиовируса была намного выше. Но к 1990-м годам ВАПП стал ведущей причиной полиомиелита в США, что поставило перед работниками здравоохранения вопрос об этических аспектах использования живой вакцины.
Бороться с проблемой научились, изменив схему вакцинации: стало доступным новое поколение ИПВ — и прививки младенцам делают убитой вакциной, а ревакцинацию проводят живой. Дело в том, что живая вакцина необходима, чтобы прервать цепь распространения диких штаммов полиовируса, и отказ от нее невозможен для территорий, где они циркулируют или куда могут попасть из других стран.
В России, куда последний раз дикий полиовирус был завезен из Таджикистана в 2010 году, первые две прививки от полиомиелита делают убитой вакциной, а для по следующих ревакцинаций применяют ОПВ. Исключительно ИПВ вакцинируются дети из групп риска.
Однако ученых ждало еще более неприятное открытие: вакцинные штаммы Сейбина, эволюционируя в восприимчивой части человеческой популяции, способны восстанавливать свои исходные дикие качества, в первую очередь патогенность и вирулентность. Возникающие таким образом полиовирусы называют вакцинородственными (ВРПВ) и приравнивают к диким штаммам, которые могут вызвать паралитический полиомиелит и передаваться. Впервые ВРПВ зарегистрированы во время вспышки полиомиелита на Гаити и в Доминиканской Республике в 2000 году, когда заболеваемость в отдельных странах уже была сведена до единичных случаев.
В связи с этим Всемирная организация здравоохранения приняла решение о поэтапном отказе от живой вакцины (ОПВ) — по мере остановки циркуляции дикого полиовируса типа 1, оставшегося на сегодня, — и повсеместном переходе на убитую вакцину (ИПВ). Это означает, что для завершения начатой в мире 1988 году тотальной борьбы с полиомиелитом потребуется выполнение парадоксального условия: ликвидация будет возможна лишь тогда, когда прекратится использование вакцины, с помощью которой полиомиелит был поставлен под контроль во всем мире.

- 1 Что такое прививка ОПВ
- 2 Инструкции по применению ОПВ от полиомиелита
- 3 Противопоказания и меры предосторожности
- 4 Осложнения после прививки ОПВ
- 5 Сроки иммунизации
- 6 Побочные эффекты прививки ОПВ

Прививка ОПВ способна защитить ребенка от опасного заболевания полиомиелита. Она входит в график обязательных прививок детям от рождения до 18 лет. Полиомиелитная вакцина производится в России, институтом вирусного энцефалита и полиомиелита. В составе вакцины имеется ослабленной живой вирус.

Что такое прививка ОПВ
Расшифровка аббревиатуры ОПВ означает оральные полиомиелитные вакцины, содержащие слабые живые вирусы. ОПВ содержит антивирус для защиты от трех штаммов вируса. Обычно это штамм 1, 2 и 3 типов.
Применение препарата в виде капель оптимально для применения в возрасте до полугода.
Первое упоминание о полиомиелитных вирусах было упомянуто в 1950 году. Ученый А. Сэйбин, впервые вывел антивирус ОПВ на примере обезьяны. Полученный вирус хорошо и легко распространялся по организму, но не затрагивал клетки мозга.

При этом сам полиомиелитный вирус поражает кору головного или спинного мозга, что приводит к частичному или полному параличу.
Как уже отмечалось выше, вакцина Сэбина ОПВ защищает человека от трех штаммов вируса. В настоящее время в России особую популярность набирает именно эта вакцина, но иногда врачи используют моновакцину.
Как правило, это обосновано тем, что у вакцинируемого может быть аллергическая реакция на составляющие компоненты ОПВ.
Разница между ОПВ и ИПВ в том, что ИПВ содержит в составе инактивированный вирус (мертвый), а ОПВ — хоть и слабый, но живой. Использовать можно оба препарата, у каждого есть свои отличительные особенности, преимущества и недостатки.
Вакцинация ИПВ не опасна для человека, и в редких случаях вызывает побочные явления и осложнения. Введение совершают внутрикожно. Врачи советуют начинать курс против полиомиелита именно с инактивированной инъекции. Она поможет подготовить организм и создать небольшой здоровый барьер, который потом разовьется с помощью ОПВ.
Инструкции по применению ОПВ от полиомиелита
Вакцинации подлежат дети от трех месяцев после рождения до 14 лет. Иногда график могут сместить по эпидемиологическим причинам. Зачатую вакцинации подлежат люди перед поездкой в страну с возможной эпидемиологической обстановкой.

Как применяется прививка ОПВ? Как уже говорилось выше, препарат вводится перорально, то есть через рот. Вакцина выпускается в форме капель. Оттенок жидкости может варьироваться от прозрачного до светло-розового оттенка.
За одну дозу человеку дается от 2 до 4 капель. Обычно дозировка составляет 0,2 мл. В комплекте с препаратом идет маленькая пипетка, но также можно использовать одноразовый шприц без иголки.
В зависимости от возраста прививаемого, препарат наносится на разные участки ротовой полости. Младенцам вакцину ОПВ капают на кончик языка, а более взрослым детям она вводится ближе к миндалинам.
Такой метод позволяет избегать выплевывания и срыгивания вакцины. Но если подобное все-таки произошло, то вакцинацию придется повторить.

Антивирус полиомиелита ОПВ совместим с большинством других вакцин. Исключением являются другие оральные вакцины и БЦЖ.
Противопоказания и меры предосторожности
Когда следует избегать ОПВ:
- ВИЧ, СПИД;
- наличие онкологических болезней;
- при беременности;
- при наличии людей с ослабленным иммунитетом и беременных в близком окружении;
- при обострениях неврологических заболеваний.
При простудном заболевании лучше отложить применение ОПВ до полного выздоровления.

Первую инъекцию полиомиелита следует делать ИПВ. Комбинированная схема принятия препарата позволит избежать развития последствий и побочных явлений.

Осложнения после прививки ОПВ
Самым опасным после прививки ОПВ является вакциноассоциированный полиомиелит. Риск заболеть ВАП появляется после первой вакцинации, ко второй ревакцинации риск становится заметно меньше.
Чтобы избежать этого осложнения, следует придерживаться комбинированной схемы вакцинации. Первые полученные дозы препаратом ИПВ позволит избежать тяжелой реакции на прививку.
Начальные проявления последствий проявляются в первые 5-14 дней. Группы риска ВАП — люди с ослабленным иммунитетом, хроническими и аллергическими обострениями.
Сроки иммунизации
В три и четыре с половиной месяца лучше проводить вакцинацию инактивированной вакциной, а уже после ИПВ следует ревакцинация ОПВ.
Всего полный курс состоит из 6 доз. Поскольку ОПВ тяжело переносится и зачастую вызывает побочные явления, то первые инъекции необходимо заменять вакциной с инактивированным вирусом.

Последняя завершающая доза препарата ставится в 14 лет.
Этого графика вполне хватает для создания устойчивой защиты организма. Прививаться ОПВ можно в государственной или частной поликлинике.
Если прививаться по национальному плану вакцинации, то ставить уколы можно на бесплатной основе в государственном медицинском учреждении, где ребенок состоит на учете.
Также можно пройти курс прививок самостоятельно, на платной основе. Основным недостатком самостоятельного приобретения препарата является его высокая стоимость.
Перед вакцинацией следует пройти осмотр у врача, сдать анализы. После употребления препарата следует воздержаться от приема пищи минимум на час.
После принятия капель возможно обильное выделение слюны, рвотные порывы. Но если препарат от вируса полиомиелита не успеет усвоиться, то придется повторить процесс. Повторно пройти вакцинацию можно только через 1,5 месяца.
Если первые два раза оказались неудачными, то на третий раз вакцинацию не проводят. Есть мнение, что небольшое количество препарата все-таки успевает проникнуть в тонкий кишечник и способно выработать стойкую защиту от инфекции.
Побочные эффекты прививки ОПВ
Возможные побочные явления:
- Болезненность и воспаление дыхательных органов;
- Появление физических недомоганий;
- Тошнота и рвота;
- Слабость;
- Отсутствие или нарушение процесса сна.
Для подавления побочных эффектов можно использовать лекарственные препараты. Но, например, температура до 38 градусов не является опасной. Повышение температуры говорит о правильном протекании инъекции.
Если температура поднялась выше, то можно использовать жаропонижающие средства, не содержащие ацетилсалициловой кислоты.
Вспышки каких-либо инфекционных болезней не являются таким уж частым явлением по сравнению с предыдущими десятилетиями. Такое снижение заболеваемости связано с тем, что в здравоохранение было внедрено массовое прививание. Особо важную роль этот процесс играет в профилактике болезней детского контингента, так как у организма ребёнка есть свои особенности, в том числе несовершенство защитных сил, из-за того, что иммунитет не до конца сформирован.

Медики единогласны в том мнении, что прививки нужны и важны. Потенциальная польза от иммунизации намного превышает все возможные риски. Далее мы подробно рассмотрим всё, что нужно знать о вакцине от полиомиелита, а также приведём отзывы тех людей, которые проводили это прививание.
Чем опасен полиомиелит
Полиомиелит – это заболевание, которое распространено в основном среди детей. Вызывается эта тяжелая болезнь вирусом, который попадает в организм при помощи фекально-орального механизма передачи (с водой, загрязнённой пищей, через грязные руки).
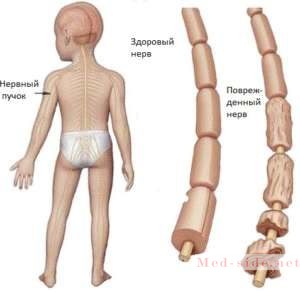
Несмотря на то, что возбудитель в первую очередь проникает в желудочно-кишечный тракт, он поражает не кишечник, а центральную нервную систему, так как имеет к ней тропность. Поражение ЦНС проявляется в виде параличей конечностей, которые распознаются по частичной или полной утрате двигательной активности. Как и все другие заболевания, которые поражают нервную систему, полиомиелит очень тяжело протекает и переносится пациентами.
Важно! Заражение этим вирусным возбудителем происходит очень легко, поскольку он долго сохраняется во внешней среде и быстро развивается в организме, для развития болезни не нужно слишком много инфекционных агентов.
Клиническая картина на начальном этапе достаточно неспецифична и протекает по типу обычного респираторного заболевания с лихорадкой, выраженным синдромом интоксикации, а также расстройствами со стороны ЖКТ. На более поздних стадиях присоединяются параличи и парезы, и тогда постановка диагноза становится очевидной.
Лечение на этапе развития выраженного поражения ЦНС не приносит особой эффективности, и дети часто могут оставаться инвалидами после того, как переболели полиомиелитом.
Состав и виды
Существует 2 принципиально отличающихся между собой типа полиомиелитного средства:
- живая;
- инактивированная (мёртвая).

Живую вакцину капают по 2-4 капли в рот
Стоит оговориться, что живая прививка на данный момент применяется для иммунизации детей только на территории Российской Федерации. Нет однозначного ответа на вопрос, какая из этих вакцин более эффективная и безопасная, у каждой есть свои плюсы и минусы.
Оральная полиомиелитная инъекция является живой. Она изготавливается по методике ослабления вирусов, вызывающих полиомиелит. После контакта с таким полноценным антигеном иммунитет организма начинает активную наработку защитных иммуноглобулинов. При этом иммунная система создаёт наиболее эффективную защиту от возбудителя этого заболевания.
Также преимуществом живой прививки является то, что она вводится перорально, а это самый лучший способ вакцинирования детей, которые очень плохо переносят уколы. Недостатком этой разновидности иммунизации организма является то, что при определённом сочетании условий может развиться вакциноассоциированный полиомиелит. Эта патология обусловлена тем, что даже ослабленные вирусные агенты вызывают манифест болезни, против которого проводилось прививание.
Инактивированная инъекция от полиомиелита содержит только отдельные части убитых вирусов. Иммунитет при этом вырабатывается не такой стойкий, и известны случаи, когда после такой прививки дети всё-таки заболевали. Кроме того, введение этих препаратов должно быть инъекционным, что само по себе является определенным травмирующим фактором для малыша. Но из плюсов мертвых препаратов можно назвать то, что они не способны привести к развитию ятрогенного полиомиелита.
График вакцинации от полиомиелита
В нашей стране наиболее предпочтительным методом иммунизации против полиомиелита является комбинированное использование живой и инактивированной инъекции. При этом схема прививания будет выглядеть таким образом:
| Процесс вакцинации | Возраст |
|---|---|
| 1-я вакцина | 3 месяца |
| 2-я | 4,5 мес. (через полтора месяца) |
| 3-я | 18 месяцев |
| 4-я | 20 месяцев |
| 5-я | 14 лет |
Если по каким-то причинам использование инактивированной вакцины невозможно, то стоит провести прививание живым противомиелитным препаратом по такой схеме: первичную вакцинацию проводят в 3 месяца, 4.5 месяца и в полгода. Ревакцинация должна осуществиться по той же схеме, что использовалась при комбинированном применении препаратов.
При использовании только мёртвого средства(чаще всего такая нужда возникает, когда есть аллергия к куриному белку и оральный препарат противопоказан) схема иммунизации отличается. Первичная вакцинация так же, как в схеме с живой вакциной (3, 4 с половиной и 6 месяцев), а ревакцинация – в полтора года и 6 лет.
Инструкция по применению
Оральное полиомиелитное средство выпускается в виде раствора, имеющего красноватую окраску. Препарат сразу же содержится во флаконе с пипеткой, которой удобно закапывать вакцину. Для её введения ребенка просят открыть рот. Чтобы малыш не закрыл его раньше времени, медсестра плотно фиксирует подбородок левой рукой.
Закапывать иммунизирующее средство необходимо на корень языка или на ткань миндалин. Стандартные дозы составляют 2 и 4 капли (при разной концентрации препарата).
Примечание! Если ребенок выплюнул лекарство (жидкость имеет горьковато-солоноватый вкус) или срыгнул, то можно дополнительно закапать еще 2 капли препарата.
Однако, если и в этот раз ситуация повторилась, то следует назначить прививание через полтора месяца, потому что существует вероятность передозировки при ещё одном закапывании вакцины. Один час после манипуляции нельзя кормить малыша и давать ему воду или другое питьё.
Инактивированный препарат вводится инъекционно в область под лопаткой или в бедро. Перед инъекцией необходимо тщательно обработать кожные покровы в области будущего укола при помощи какого-либо дезраствора. После манипуляции все использованные материалы должны тщательно утилизироваться по правилам.
Введение должно проводиться только квалифицированным медицинским персоналом в условиях оборудованного прививочного кабинета.
Реакция и побочные эффекты
Препарат хорошо переносится и редко приводит к развитию осложнений, однако вероятность появления побочной реакции никогда не нужно исключать.
Побочные эффекты в ответ на введение могут быть следующими:
- Появление локальной гипертермии, гиперемии и отечности мягких тканей может возникать как легкая локализованная реакция на прививание. Обычно эти изменения проходят самостоятельно в течение нескольких дней (за исключением тех случаев, когда воспаление обусловлено занесением инфекции во время укола).
- Развитие интоксикационного синдрома с повышением температуры является самым частым осложнением. Лихорадка должна самостоятельно пройти к концу вторых суток. Это побочное действие обычно не требует назначения лечения.
- Может появляться беспокойство и раздражительность, которая у детей младшего возраста проявляется постоянным беспричинным плачем и криком, а также отказом от еды и плохим сном.
- Очень редко может возникать судорожный синдром, который требует срочной медицинской помощи.
Контакт с непривитыми детьми после вакцинации
Всегда ходило множество слухов и мифов по поводу живой вакцины от полиомиелита и непривитого ребенка. Многие родители боятся того, чтобы их малыш общался с детьми, которым недавно была дана оральная инъекция. Это произошло из-за того, что считается, что привитые дети могут стать источником вируса для окружающих людей.
Однако нужно учитывать, что заражение будет происходить не полноценным возбудителем болезни, а ослабленным штаммом вируса. Этот инфекционный агент не сможет вызвать развитие заболевания у обычного здорового ребенка.
Есть определенная опасность для детей с ослабленным иммунитетом или тем, кто сейчас болеет чем-то другим. Однако нужно учитывать, что такие дети обычно находятся в изоляции от детского коллектива (в стационаре на лечении, дома на больничном).Даже при таком условии риск составляет менее 1 процента.
Из вышесказанного можно сделать вывод, что для человека, который имеет нормальный иммунитет, контакт с только что привитым малышом не будет нести никакой опасности.
Цена и где сделать
Как уже было сказано раньше, существует несколько разновидностей противомиелитных вакцин. У каждого препарата своя стоимость, и порой она может очень сильно отличаться от цены аналога.
Стоимость оральной живой вакцины составляет около 800-1100 рублей за 10 флаконов по 2 миллилитра препарата в каждом.
Вакцина Инфанрикс Гекса (инактивированная, комбинированная) будет стоить 1800-2000 рублей за дозу.
Произвести вакцинацию можно в государственных лечебных учреждениях, где есть специализированные прививочные кабинеты с обученным медперсоналом. Также можно обратиться в частную клинику, где условия позволяют предоставлять услуги по данному виду прививания.
Таблица акутальных цен на препарат Инфанрикс Гекса в интернет-аптеках. Последнее обновление данных было 24-07-2020 00:05.
Читайте также:


