Роль нервной и эндокринной систем в обеспечении эмбрионального развития
Этим термином обозначают совокупность последовательных изменений, происходящих в организме от момента образования зиготы до смерти. Этапы онтогенеза обычно выделяют по тем жизненным задачами, которые необходимо решить организма для сохранения вида, к которому он принадлежит. Так, итогом эмбриогенеза является появление человека как отдельной особи, в течение детства формируется способность к определенной самостоятельности в обеспечении потребностей организма. Подростковый возраст и юность является периодом становления репродуктивной функции, а задача зрелости заключается в реализации.
Заметим, что во время роста и развития различные системы органов и даже различные органы в той же системе достигают функциональной зрелости одновременно. Неравномерным является рост в системах органов: интенсивный рост чередуется с периодами спада. Проиллюстрируем это на примере роста и развития скелета. Позвоночник растет быстрее и равномерно в течение первых 1,5 года жизни. С 1,5 до 3 лет рост шейных и верхнегрудных позвонков замедляется, а позвонков поясничного отдела — ускоряется. Последующие периоды быстрого роста позвоночника — 7-9 лет и в период полового созревания, однако его рост заканчивается только в 21-23 года.
На багаже знаний читайте похожие рефераты по теме:
Грудная клетка приобретает соответствующую взрослому организму формы в 12-13 лет, а кости таза — в 14-16. Формирование костей мозговой части черепа завершается в 1-2 года, их соединения — в 4 года, а кости лицевой части черепа интенсивно растут в период полового созревания. В это время череп приобретает формы, свойственной взрослому человеку.

Формирование мозга человека
Неравномерность роста различных частей опорной системы проявляется в том, что тело ребенка приобретает пропорций, характерных для внешности человека с возрастом взрослого, только в 14-16 лет. Неравномерно развивается и нервная система, показателем развития которой является разветвленность сети нервных клеток. Пусть-интенсивнее отростки нервных клеток разветвляются в возрасте до 7 лет, а затем образование связей между нейронами замедляется.
Роль эндокринной регуляции на разных этапах онтогенеза. Для каждого этапа онтогенеза характерно определенное соотношение активности желез внутренней секреции. В эмбриогенезе определяющую роль играют гормоны плаценты и эндокринные железы организма матери. Они контролируют закладка органов, их рост и развитие в течение того времени, пока формируются железы внутренней секреции плода. Первыми созревают клетки поджелудочной железы, продуцирующие инсулин, и кора надпочечников, которая производит кортикостероиды.

Гормоны этих желез эмбриона начинают регулировать углеводный и минеральный обмен веществ, а также закладки половых желез. В это время формируется тимус, начинается работа иммунной системы плода. Несколько позже начинает функционировать гипофиз и щитовидная железа. Гормон роста регулирует темпы роста всех органов, а гормоны щитовидной железы — энергетический обмен. Недостаток этих гормонов в эмбриогенезе приводит к тяжелым нарушениям физического и психического развития плода. Действие половых гормонов проявляется уже на 10-12 неделе развития эмбриона. В это время закладываются основные признаки, характерные для женского и мужского организмов.
В детстве масса эндокринных желез увеличивается. Секреция гормонов всех желез, кроме половых, растет, обеспечивая все структурные изменения в организме. Так, под влиянием гормона роста увеличиваются размеры костей и мышц, а кальцитонин и паратгормон регулируют изменения состава костной ткани. Они определяют соотношение в ней органических и неорганических веществ, а значит, ее физические свойства.
К 10-12 годам масса гипофиза увеличивается почти втрое, и гипоталамо-гипофизарная система приобретает способность регулировать процесс полового созревания. Гипоталамус продуцирует гонадолиберина, вызывающих секрецию гонадотропных гормонов. Эти гормоны действуют на половые железы, и в семенниках мальчиков увеличивается секреция андрогенов, а в яичниках девочек начинают вырабатываться эстрогены. Половые гормоны влияют на деятельность многих систем органов, вызывают появление вторичных половых признаков и стимулируют созревание гамет в половых железах.
Завершение полового созревания сопровождается уменьшением секреции гормона роста. Рост костей в длину почти прекращается. Условием нормального развития человека является строго определенное соотношение между половыми гормонами и гормоном роста — в случае его нарушения возникает акромегалия.
В период зрелости эндокринная регуляция физиологических функций становится сбалансированной, что дает организму возможность реализовать репродуктивную функцию. У женщин, начиная с периода полового созревания и до пожилого возраста, концентрация половых гормонов колеблется в связи с менструальным циклом, беременностью и родами. За начало родов отвечает гормон гипоталамуса окситоцин, а в течение беременности работает гормон гипофиза — пролактин. Он готовит молочные железы к выработке молока, а после родов контролирует этот процесс. У пожилых людей деятельность половой системы подавляется, постепенно снижается активность всех эндокринных желез.
Раздел 10 РАЗМНОЖЕНИЕ И РАЗВИТИЕ ЧЕЛОВЕКА
Онтогенез человека (рис. 51.1). Этим термином обозначают совокупность последовательных изменений, происходящих в организме от момента образования зиготы до смерти. Этапы онтогенеза обычно выделяют за теми жизненными задачами, которые необходимо решить организма для сохранения вида, к которому он принадлежит. Так, итогом эмбриогенеза является появление человека как отдельной особи, в течение детства формируется способность к определенной самостоятельности в обеспечении потребностей организма. Подростковый возраст и юность является периодом становления репродуктивной функции, а задача зрелости заключается в ее реализации.
Заметим, что во время роста и развития различные системы органов и даже разные органы в той самой системе достигают функциональной зрелости неодновременно. Неравномерным является рост в системах органов: интенсивный рост чередуется с периодами замедления. Проиллюстрируем это на примере роста и развития скелета. Позвоночник растет быстрее и найрівномірніше в течение первых 1,5 года жизни. С 1,5 до 3 лет рост шейных и верхнегрудных позвонков замедляется, а позвонков поясничного отдела — ускоряется. Следующие периоды быстрого роста позвоночника — 7-9 лет и во время полового созревания, однако его рост заканчивается только в 21-23 года.
Грудная клетка приобретает соответствующей взрослому организму формы в 12-13 лет, а кости таза — в 14-16. Формирование костей мозговой части черепа заканчивается в 1-2 года, их соединения — в 4 года, а кости лицевой части черепа наиболее интенсивно растут в период полового созревания. В это время череп приобретает форму, свойственную взрослому человеку.
Неравномерность роста различных частей опорной системы проявляется в том, что тело ребенка приобретает пропорций, характерных для взрослого, только в 14-16 лет.

Рис. 51.1. Так меняется внешность человека с возрастом
Неравномерно развивается и нервная система, показателем развития которого является разветвленность сети нервных клеток (рис. 51.2). Интенсивно отростки нервных клеток ветвятся в возрасте до 7 лет, а потом образование связей между нейронами замедляется.
Роль эндокринной регуляции на разных этапах онтогенеза. Для каждого этапа онтогенеза характерно определенное соотношение активности желез внутренней секреции. В эмбриогенезе определяющую роль играют гормоны плаценты и эндокринные железы организма матери. Они контролируют закладки органов, их рост и развитие в течение того времени, пока формируются железы внутренней секреции плода. Первыми созревают клетки поджелудочной железы, продуцирующие инсулин, и кора надпочечников, вырабатывающую кортикостероиды.
Гормоны этих желез эмбриона начинают регулировать углеводный и минеральный обмен веществ, а также заделка половых желез. В это время формируется тимус, начинается работа иммунной системы плода. Несколько позже начинает функционировать гипофиз и щитовидная железа. Гормон роста регулирует темпы роста всех органов, а гормоны щитовидной железы — энергетический обмен. Недостаток этих гормонов в эмбриогенезе приводит к тяжелым нарушениям физического и психического развития плода (см. § 39). Действие половых гормонов проявляется уже на 10-12 неделе развития эмбриона. В это время закладываются основные признаки, характерные для женского и мужского организмов (см. § 41).
В детстве масса эндокринных желез увеличивается. Секреция гормонов всех желез, кроме половых, растет, обеспечивая все структурные изменения в организме. Так, под влиянием гормона роста увеличиваются размеры костей и мышц, а кальцитонин и паратгормон регулируют изменения состава костной ткани. Они определяют соотношение в ней органических и неорганических веществ, а следовательно, ее физические свойства.
К 10-12 годам масса гипофиза увеличивается почти втрое, и гипоталамо-гипофизарная система приобретает способность регулировать процесс полового созревания. Гипоталамус продуцирует гонадоліберини, которые вызывают секрецию гонадотропных гормонов. Эти гормоны действуют на половые железы, и в семенниках мальчиков увеличивается секреция андрогенов, а в яичниках девочек начинают вырабатываться эстрогены.

Рис. 51.2. Изменения формы и размера черепа человека, увеличение нервных связей в мозге. Новорожденный (а); шестилетний ребенок (б); взрослый (в)
Половые гормоны влияют на деятельность многих систем органов, вызывают появление вторичных половых признаков и стимулируют созревание гамет в половых железах.
Завершения полового созревания сопровождается уменьшением секреции гормона роста. Рост костей в длину почти прекращается. Условием нормального развития человека есть строго определенное соотношение между половыми гормонами и гормоном роста — в случае его нарушения возникает акромегалия.
В период зрелости эндокринная регуляция физиологических функций становится сбалансированной, что дает организму возможность реализовать репродуктивную функцию. У женщин, начиная с периода полового созревания и до пожилого возраста, концентрация половых гормонов колеблется в связи с менструальным циклом, беременностью и родами. За начало родов отвечает гормон гипоталамуса окситоцин, а в течение беременности работает гормон гипофиза — пролактин. Он подготавливает молочные железы к выработке молока, а после родов контролирует этот процесс. У пожилых людей деятельность половой системы подавляется, постепенно снижается активность всех эндокринных желез.
Венерические заболевания и болезни органов половой системы
Инфекционные болезни, передающиеся в основном половым путем, то есть во время полового акта, называют венерическими заболеваниями. Наиболее распространенными среди них являются трихомоноз, гонорея, сифилис. Половым путем передается также СПИД. Венерические болезни наносят вред не только органам половой системы. Например, при сифилисе в первую очередь поражаются кожа и кости. Против венерических заболеваний не формируется иммунитет, и при повторном заражении человек болеет опять. Эти болезни очень опасны и требуют своевременного лечения. Заражение сифилисом угрожает и здоровью инфицированного, и здоровью тех, кто имеет с ним половые контакты. Дети, рожденные от больных родителей, сильно отстают в физическом и умственном развитии. Обычно родители передают своим потомкам и возбудителей болезни. Основным способом предотвращения венерическим заболеванием является избегание случайных половых контактов.
Опасными являются и невенеричні заболевания, которые возникают вследствие проникновения микроорганизмов в половых органов через их слизистые оболочки или из очагов инфекций в других системах органов (в первую очередь, мочевыделительной). Переходя в хроническую форму, воспаление маточных труб и яичников у женщин и предстательной железы у мужчин угрожают бесплодием.
Женщине вводят гормоны, которые стимулируют выработку яичниками яйцеклеток. Потом несколько зрелых яйцеклеток удаляют из организма и помещают в среду, аналогичное тому, что существует в маточных трубах. У мужа забирают сперму и выделяют из нее сперматозоиды. их добавляют в среду, где размещаются яйцеклетки. Там и происходит оплодотворение. Образовавшиеся зиготы несколько раз делятся, и из каждой формируется многоклеточный зародыш. Все эти процессы происходят в пробирке в течение двух суток. Затем эмбрионы (обычно два или три) специальным шприцем через влагалище и шейку матки вводят в матку. За две недели проводят тест на беременность. Обычно имплантируется и продолжает развиваться лишь один из внесенных эмбрионов.
Термин клонирование происходит от греческого слова клон, которое означает побег, черенок. Типичным клонированием является вегетативное размножение растений, в результате которого образуются клоны — организмы с тем же набором наследственной информации, что и у родительского организма.
Возможно ли клонирование человека? Теоретически — да. Однако ученые считают, что получить полноценный человеческий организм с помощью клонирования сегодня технически невозможно.
« Женская и мужская половые системы образованы внутренними и наружными половыми органами. В семенниках мужчин формируются сперматозоиды, в яичниках женщин - яйцеклетки.
• И оогенез и сперматогенез начинаются в эмбриональном периоде, тормозятся в детстве и восстанавливаются в подростковом возрасте во время полового созревания. Начиная с этого периода, образование сперматогенез происходит непрерывно до конца жизни мужчины, а яйцеклетки образуются циклически до наступления летнего возраста женщины.
• Пол ребенка зависит от того, какая из половых хромосом (Х или Y ) содержится в сперматозоиде, который оплодотворил яйцеклетку. Оплодотворение происходит в маточных трубах, эмбрион развивается в матке.
• Онтогенез - процесс индивидуального развития организма человека от момента образования зиготы до смерти. Каждый этап онтогенеза человека характеризуется определенными физиологическими изменениями и контролируется эндокринной системой.
Роль нервной системы в регуляции онтогенеза.
Эмбриональная индукция; виды, значение в эмбриогенезе.
Роль клеточных контактов в регуляции онтогенеза. Взаимодействия клеток на разных стадиях развития зародыша.
Эмбриональная индукция – это взаимодействие частей развивающегося зародыша, при котором один участок зародыша влияет на судьбу другого участка .Явление эмбриональной индукции с начала 20 века изучает экспериментальная эмбриология.
Различают гетерогенную и гомономную виды индукции. Гетерогенные те индукции, при которых один кусочек зародыша индицирует иной орган (хордомезодерма индуцирует появление нервной трубки и всего зародыша в целом). Гомономная индукция заключается в том, что индуктор побуждает окружающий материал к развитию в том же направлении, что и он сам.
Определяет специфичность ответа при индукционных взаимодействиях.
Ограничивает ответную реакцию на действие индуктора размером реагирующей области и стадией эмбрионального развития.
СТРАНИЦЫ ПРАКТИКУМА---142 стр.
СТРАНИЦЫ ПРАКТИКУМА---143-144 стр.
33. Клеточные процессы и взаимодействия в эмбриогенезе: пролиферация, сгущение, миграция, избирательная гибель, адгезия, сортировка. Последствия нарушений клеточных процессов в эмбриогенезе.
1) увеличение числа клеток (или только геномов при полиплоидии) путём митоза, приводящее к росту ткани, в отличие от др. способов увеличения её массы, напр. вследствие отёка. Интенсивность П. регулируется стимуляторами и ингибиторами, вырабатываемыми как вдали от реагирующих клеток (напр., гормонами), так и внутри них. В раннем эмбриогенезе П. происходит непрерывно. По мере дифференцировки периоды между делениями удлиняются. Некоторые дифференцированные. клетки, напр. нервные, не способны к П. 2) У растений П., или пролификация,— прорастание цветка или плода с образованием вегетативного побега или нового цветка над ними. Происходит вследствие удлинения оси цветоложа или плода в определённых условиях за счёт роста и дифференциации неиспользованной части верхушечной меристемы. П. обычна у розы, земляники, ананаса; встречается также у жен. шишек саговников, шишек хвойных.
Миграция клеток, или клеточные перемещения, наряду с другими клеточными процессами имеют очень большое значение, начиная с процесса гаструляции и далее, в процессах морфогенеза. Клетки меха низменного типа мигрируют одиночно и группами, а клети эпителиев обычно согласованно, пластом
В процессе эмбриогенеза клетки не только активно перемещаются, но и “узнают” друг друга, т.е. образуют скопления и пласты только с определенными клетками. Значительные координированные перемещения клеток характерны для периода гаструляции. Смысл Этих перемещений заключается в образовании обособленных друг от друга зародышевых листков с совершенно определенным взаимным расположением. Клетки как бы сортируются в зависимости от свойств, т.е. избирательно.
Адгезия - не просто соединение клеток между собой, а такое соединение их, которое приводит к формированию определённых правильных типов гистологических структур, специфичных для данных типов клеток.
Гибель клеток (апоптоз)
Апоптоз-явление программируемой клеточной смерти, сопровождаемой набором характерных цитологических признаков (маркеров апоптоза) и молекулярных процессов, имеющих различия у одноклеточных и многоклеточных организмов.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Развитие эндокринной системы плода.
Становление и развитие эндокринной системы плода необходимо рассматривать в тесном взаимодействии с эндокринной системой материнского организма и плаценты. Лишь в отдельных случаях эндокринная система плода функционирует изолированно от соответствующих систем матери и плаценты. Типичным примером в этом отношении является продукция плодом соматотропного гормона гипофиза.
Продукция соматотропного гормона гипофиза плода автономна, поскольку плацента является барьером для материнского гормона. Начальную продукцию этого гормона у эмбриона можно отметить, начиная с 7—8-й недели внутриутробной жизни. Возрастание концентрации этого гормона в крови плода наблюдается до 20—24 нед беременности, что коррелирует с показателями роста плода. Однако на более поздних стадиях беременности эта тенденция не сохраняется, вследствие чего считают, что рост плода не полностью контролируется продукцией данного гормона.
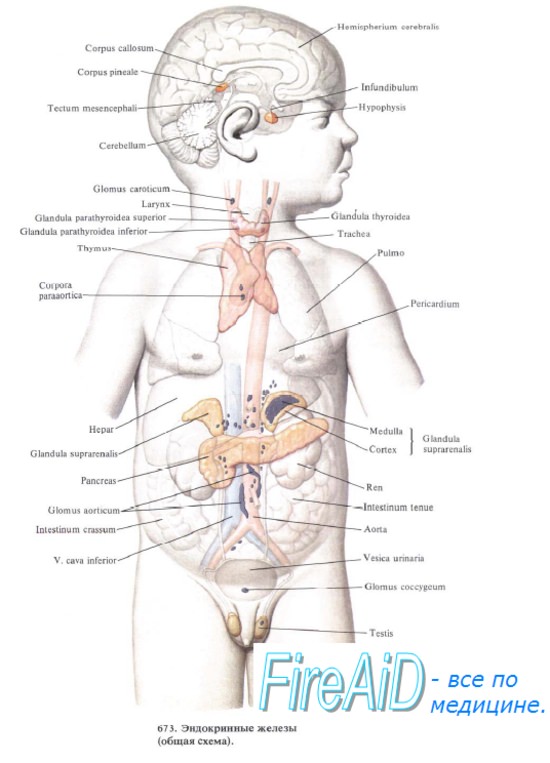
Продукция гипофизом гонадотропных гормонов происходит в такой последовательности: фолликулостимулирующий гормон (ФСГ) синтезируется гипофизом с 13-й недели онтогенеза, лютеинизирующий (ЛГ) — с 18-й, пролактин (ПЛ) — с 19-й. Окситоцин и вазопрессин начинают синтезироваться задней долей гипофиза с 23-й недели внутриутробной жизни. Наивысшие концентрации окситоцина у плода обнаруживают в конце внутриутробного развития и в родах.
Половые гормоны женских (эстрогены) и мужских (тестостерон) гонад образуются в антенатальном периоде в незначительном количестве. Этим гормонам принадлежит важная роль в процессах дифференцировки наружных и внутренних половых органов.
На 9-й неделе развития у плода можно отметить первые признаки продукции АКТГ. АКТГ стимулирует функцию коркового вещества надпочечников с образованием кортизола и дегидроэпиандростерона. Кортизол плода играет важную роль в синтезе сурфактантной системы, которая способствует созреванию легочной ткани. При недостаточной продукции кор-тизола наблюдается недостаточное созревание легочной ткани плода.
Дегидроэпиандростерон из надпочечников плода поступает в плаценту, где из него синтезируется гормон эстриол. Он является основным эстрогеном плаценты (90 % эстрогенов в крови матери представлены эстриолом). Следовательно, содержание эстриола в крови матери отражает состояние не только плода, но и плаценты (фетоплацентарной системы), что имеет очень важное диагностическое значение.
Продукция тиреотропного гормона (ТТГ) гипофиза начинается приблизительно на 12-й неделе внутриутробной жизни, что сопровождается началом образования тиреоидных гормонов (Т3 и Т4)- ТТГ, как и Т4, матери не переходят через плаценту. Переход Т3 от матери к плоду ограничен. Вследствие этого система ТТГ — щитовидная железа плода функционирует в значительной степени изолированно от соответствующей системы матери. Тиреоидные гормоны плода играют очень важную роль в процессах феталь-ного роста и развития, особенно в оссификации костей скелета и зубов, а также в формировании нервной системы.
Развитие поджелудочной железы у эмбриона человека начинается на 3—4-й неделе онтогенеза. К 17-й неделе отмечается высокая концентрация фетального инсулина. У плода инсулин играет роль гормона роста, в то время как в материнском организме инсулин обеспечивает надлежащий уровень глюкозы как у матери, так и у плода. Инсулин, образующийся в организме матери, не переходит через плаценту к плоду; равным образом инсулин плодового происхождения не переходит в материнский кровоток, что, по-видимому, обусловлено высокой молекулярной массой данного гормона. Поэтому предположение о том, что сахарный диабет у беременных протекает легче, чем у небеременных, в результате компенсации за счет плода, в настоящее время считается необоснованным.
Необходимость и важность знания закономерностей развития желез внутренней секреции вытекает из того факта, что вещества, выделяемые этими органами и именуемые гормонами, играют одну из основных ролей в процессе развития. Раннее появление закладок эндокринных желез и раннее начало их функционирования еще раз свидетельствуют о важности этих образований для нормального развития организма.
Центральным звеном эндокринной системы зародыша и плода является гипофиз. Выделяемые его передней долей тропные гормоны осуществляют коррелятивную связь деятельности всех желез внутренней секреции плода. Контроль над функцией гипофиза со стороны гипоталамуса также устанавливается еще в период зародышевого развития.
Супраоптические и паравентрикулярные ядра гипоталамуса:
- закладываются на 2 мес. эмбрионального развития;
- на 4 мес. начинается клеточная дифференцирорвка;
- к моменту рождения они уже хорошо сформированы;
- к 2 годам их цитоархитектоническое развитие в основном заканчивается.
Аркуатное, вентромедиальные и остальные ядра гипоталамуса:
- закладываются на 3 мес.;
- клеточная дифференцировка происходит на 6 мес.;
- формирование завершается к 4 годам.
Можно констатировать, что ребенок рождается с вполне зрелой в морфологическом отношении гипоталамо-гипофизарной нейросекреторной системой.
Закладка гипофиза появляется у зародыша человека в конце первого месяца эмбриональной жизни. Покрышка ротовой полости образует выпячивание в виде довольно длинной трубки, оно получило название кармана Ратке. Он направляется в сторону мозгового выроста из третьего желудочка мозга. Из эктодермального эпителия, выстилающего карман Ратке, развивается аденогипофиз (передняя и промежуточная доли). Выпячивание промежуточного мозга формирует нейрогипофиз.
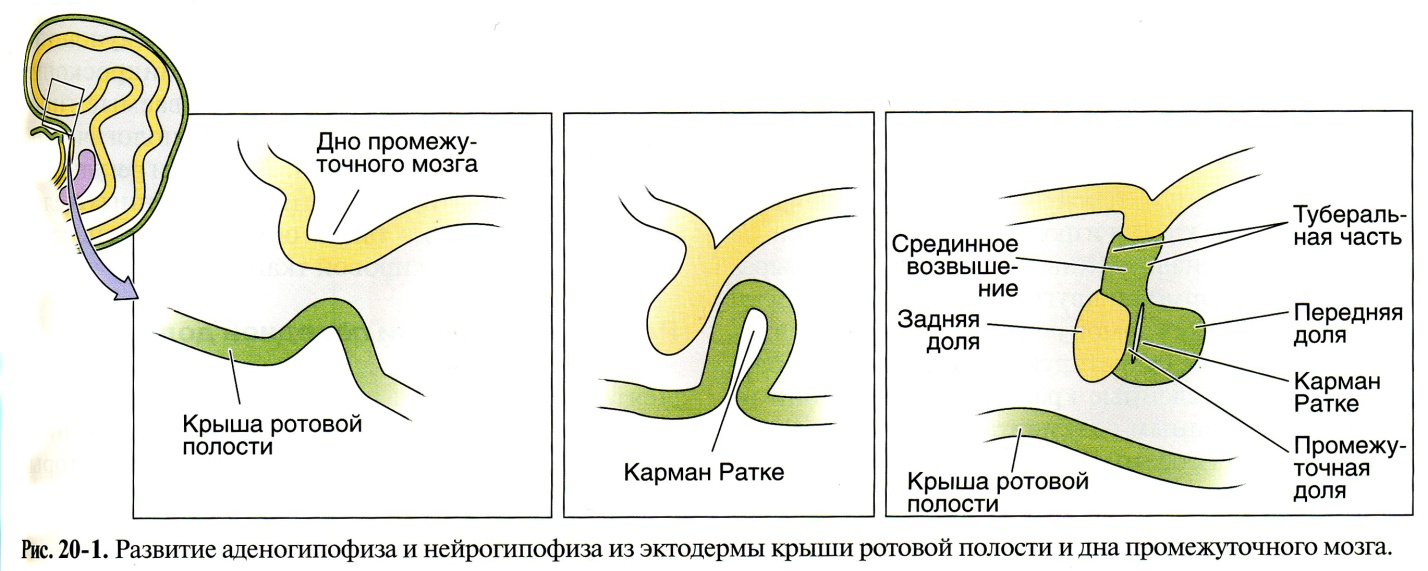
На 3 месяце развития зачатки сливаются в один орган, в аденогипофизе начинается клеточная дифференцировка, появляются признаки его секреции. Дифференцировка клеток задней доли начинается позже, нейросекрет в задней доле начинает выявляться в конце 1-й половины утробной жизни. Гонадо-, тирео-, сомато- и адренокортикотропное влияние передней доли гипофиза устанавливается еще в эмбриональном периоде. К моменту рождения гипофиз является морфологически зрелым органом.
В аденогипофизе новорожденного имеются все три вида клеточных элементов: хромофобные, базофильные и ацидофильные. Паренхима аденогипофиза состоит из неправильных клеточных тяжей и гнезд, между которыми располагаются синусоидные капилляры. Соединительная ткань, как правило, мало. Хромофобных клеток у новорожденного и на первой неделе жизни немного.
Следовательно, аденогипофиз новорожденного является структурно дифференцированным, состоящим из всех основных категорий секреторных клеток.
Аномалии развития гипофиза
Функциональные нарушения, касающиеся количества или качества вырабатываемых гипофизом гормонов, наблюдаются довольно часто. Они имеют большое клиническое значение, так как вызывают сильные нарушения роста и развития половых органов. К несчастью, мы еще не знаем, чем вызываются эти функциональные нарушения, связаны ли они с наследственностью или же они

Рис. 11. Гипофизарный гигантизм и гипофизарная карликовость – аномалии, как результат гипер- и гипофункции по соматотропному гормону аденогипофиза.
являются результатом аномалий развития, не проявивших себя морфологически.
Наиболее часто встречающимся структурным дефектом гипофиза является присутствие ткани передней доли вдоль хода врастания кармана Ратке. Как показано на рис. 320, эти добавочные массы передней доли могут быть расположены в трех областях: внутри углубления в клиновидной кости (sella turcica), в котором расположен гипофиз, но вне капсулы железы, внутри вещества клиновидной кости, и наконец, в мягких тканях дорзальной стенки глотки. Последнее место локализации встречается довольно часто.
Зачатки эпифиза, или шишковидной железы в эмбриогенезе человека появляется рано - на 5-6 неделе внутриутробного развития. В это время эпифиз определяется как выпячивание крыши промежуточного мозга. У плодов 3 месяцев эпифиз вполне оформлен и начинает функционировать.
Эпифиз новорожденных отличается от эпифиза плодов последнего месяца беременности меньшим весом и размером. К старости, вероятно, функциональная
активность пинеалоцитов постепенно снижается.
У зародыша человека щитовидная железа впервые появляется как выпячивание стенки глотки между 1-ми 2-м жаберными карманами на 3 - 4 неделе. Выпячивание подразделяется на две маленькие дольки и при помощи так называемого щитовидноязычкового протока прикрепляется к глотке. По мере развития проток теряет связь с глоткой и в конце 4-й недели эмбрионального развития исчезает.
Зачаток щитовидной железы по мере развития постепенно увеличивается, обрастает мезенхимой. У зародыша 7-недельного возраста щитовидная железа еще очень маленьких размеров. В возрасте 8 недель в железистой ткани впервые появляются мелкие фолликулы, в полости которых коллоид, как правило, отсутствует. У плодов 9-11 недельного возраста впервые среди массы клеток фолликулов появляются капли коллоида; они обнаруживаются также в полости мелких фолликулов. К концу 11 -й недели внутриутробного развития коллоида уже много как в цитоплазме фолликулярных клеток, так и в полостях большого количества мелких фолликулов. Функциональная деятельность щитовидной железы у человеческих плодов 2-й половины внутриутробного развития усиливается. К моменту рождения далеко не во всех случаях щитовидные железы имеют одинаковое строение. Лишь в одной пятой всех случаев щитовидные железы новорожденных имеют микроструктуру, сходную с микроструктурой взрослого организма, т. е. более или менее округлые фолликулы, выстланные кубическим эпителием и заполненные жидким, бледно окрашивающимся коллоидом.
Таким образом, щитовидная железа плода человека к моменту рождения является структурно вполне дифференцированной и зрелой.
В течение первого года жизни, выраженного роста паренхимы щитовидной железы не происходит. К концу первого года жизни наблюдается усиленный рост размеров фолликулов во всей массе органа. К 2-м годам вес железы увеличивается вдвое. Особенно бурный рост наблюдается в пубертатный период, что связано с усилением кровообращения за счет развития сосудов. В это время у некоторых особей женского пола может происходить заметное глазом увеличение размеров железы. Это временное явление, зависящее от перестройки женского организма в связи с включением гонадотропных функций гипофиза и циклических гормональных изменений яичников.
Функция щитовидной железы у детей может быть до наступления юности несколько повышена, однако это рассматривается как физиологическое явление.
Структура щитовидной железы в старческом возрасте характеризуется уплощением фолликулярного эпителия, резорбцией коллоида, атрофией фолликулов, частичным замещением железистой ткани лимфоидной. В значительной части случаев даже в глубокой старости наблюдается нормальное строение железы.
Аномалии развития щитовидной железы у детей встречается значительно чаще, чем аномалии развития других эндокринных желез.
Одной из часто встречающихся форм аномалий развития щитовидной железы является агенезия какой-либо части ее. Агенезия средней части щитовидной железы приводит к атиреозу, агенезия боковых частей железы обычно не приводит к сколь-нибудь выраженным клиническим проявлениям и обнаруживается случайно. При гипофункции органа по йодсодержащим гормонам у плода и у детей развивается заболевание кретинизм – отставание в физическом развитие в сочетании с умственной отсталостью.
Другой часто встречающейся формой аномалий развития щитовидной железы является ее дистопия. При этом средняя доля железы может локализоваться в необычном месте, что нередко сопровождается сохранением щито-язычного протока. Задержка опущения средней доли приводит к фрагментации щитовидной железы, остающейся вблизи сонных или яремных сосудов. Наоборот, излишнее опущение щитовидной железы обусловливает ее довольно частое обнаружение в средостении, а иногда даже в перикарде или в межжелудочковой перегородке сердца.
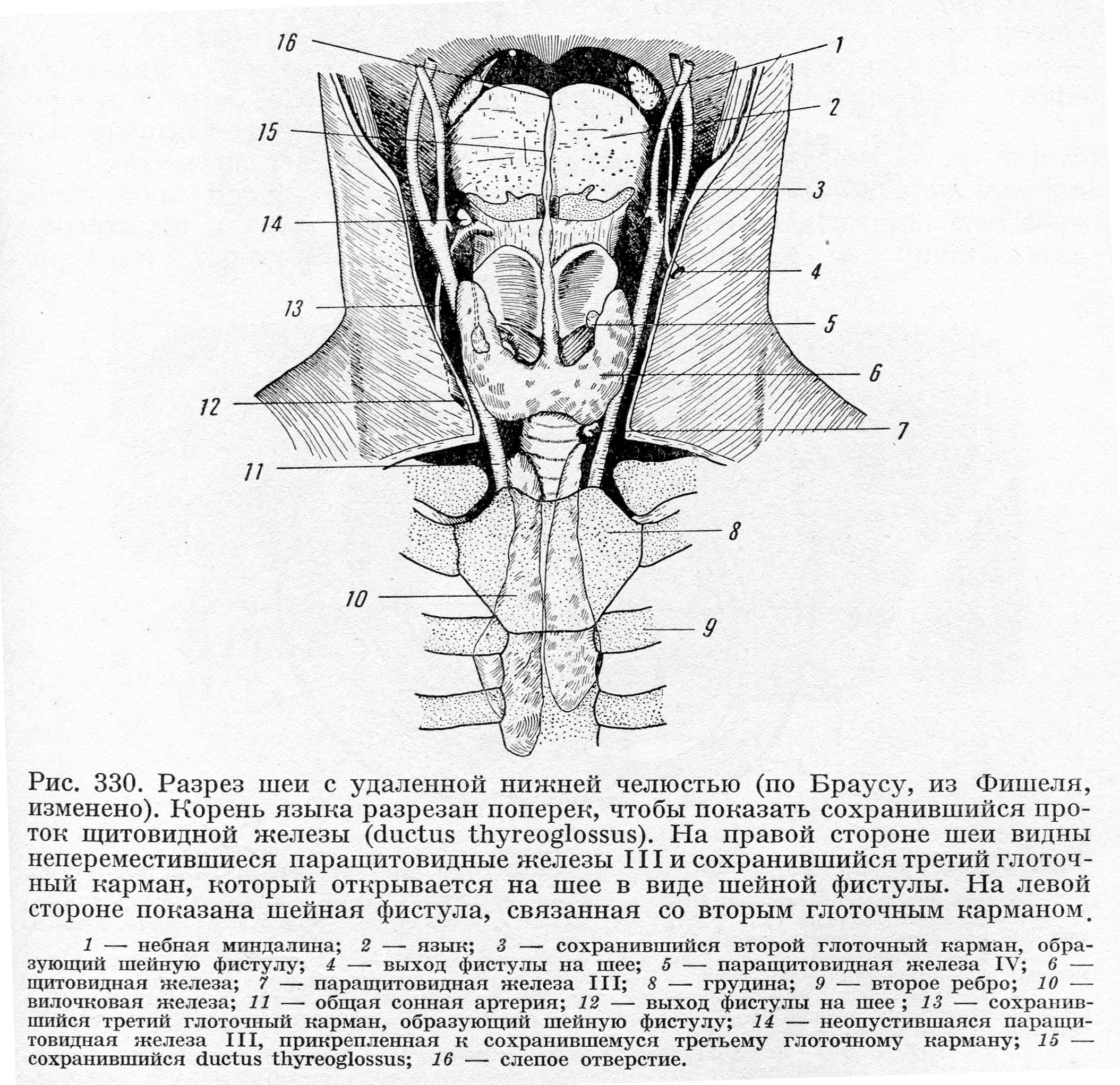
Добавочная тиреоидная ткань может развиться из средней доли где-нибудь по ходу опускающейся вилочковой железы. Иногда тиреоидная ткань, локализующаяся вблизи foramen coecum, вызывает нарушение глотательного рефлекса (дисфагия) и изменение голоса (дистония); очень редко щитовидная железа располагается таким образом, что закрывает воздухоносные пути; иногда она развивается в толще языка.
Наиболее частым вариантом развития срединной тиреоидной ткани, вряд ли относящимся к аномалиям развития в истинном смысле слова, является наличие так называемой пирамидальной доли железы, обнаруживаемой почти у 50% людей. При зобогенном перерождении этой доли развивается загрудинный зоб.
Эктопическая тиреоидная ткань может встречаться повсюду, но, как правило, она сохраняет связь с языком и стенкой щито-язычного протока. Чаще всего она имеет вид образования, лежащего по срединной линии шеи или в трахее. Следует отметить, что эктопическая тиреоидная ткань в значительной степени подвержена канцероматозному перерождению.
Многие виды аномалий развития щитовидной железы лечатся хирургическим путем, однако хирургическое вмешательство, если нет насущной необходимости, предпочтительно отложить до подросткового или юношеского возраста.
Околощитовидные железы (паращитовидные железы) возникают на 5-6-й неделе развития из эпителия III и IV пар жаберных карманов глоточной кишки. Эти выступы отшнуровываются от участка своего возникновения, каждый из них развивается в отдельную околощитовидную железу и присоединяются к задней поверхности боковых долей щитовидной железы. По мере увеличения размеров закладок околощитовидных желез в них врастает окружающая мезенхима вместе с капиллярами. Одновременно образуется соединительнотканная капсула желез. Околощитовидные железы во внутриутробном периоде развития необычайно богато васкуляризованы. К моменту рождения околощитовидные железы представляют собой совокупность комплексов эпителиальных клеток, имеющих светлую цитоплазму и лежащих в густой сети синусоидных капилляров. Это главные клетки околощитовидных желез. Оксифильных клеток на всем протяжении внутриутробного развития человека нет.
Ребенок рождается на свет с уже развитыми околощитовидными железами, которые в функциональном отношении являются активными. В течение первых лет жизни особых морфологических изменений не происходит.
Постнатальные изменения околощитовидньгх желез можно рассматривать как медленно прогрессирующую инволюцию.
Из аномалий наиболее часто встречаются нарушения в перемещении паращитовидных желез, в результате они занимают несвойственное им положение: в толще соединительной ткани возле щитовидной или вилочковой железы, в толще этих желез, иногда вместе с вилочковой железой опускаются за грудину.
Каждый надпочечник, являясь анатомически единым органом, состоит фактически из двух объединенных вместе желез. Эти две составные части - корковое и мозговое вещество - являются самостоятельными образованиями.
Закладка корковой части обнаруживается у зародыша человека на 5-й неделе внутриутробного периода в виде утолщений целомического эпителия по обе стороны корня брыжейки. Это интерренальные тела. Мозговая часть надпочечников закладывается на 6 - 7-й неделе внутриутробного периода из общего зачатка симпатических ганглиев, располагающегося в аортальной области зародыша, выселяются нейробласты (симпатобласты), внедряются в интерренальное тело, где размножаются и дают начало мозговой части надпочечников.
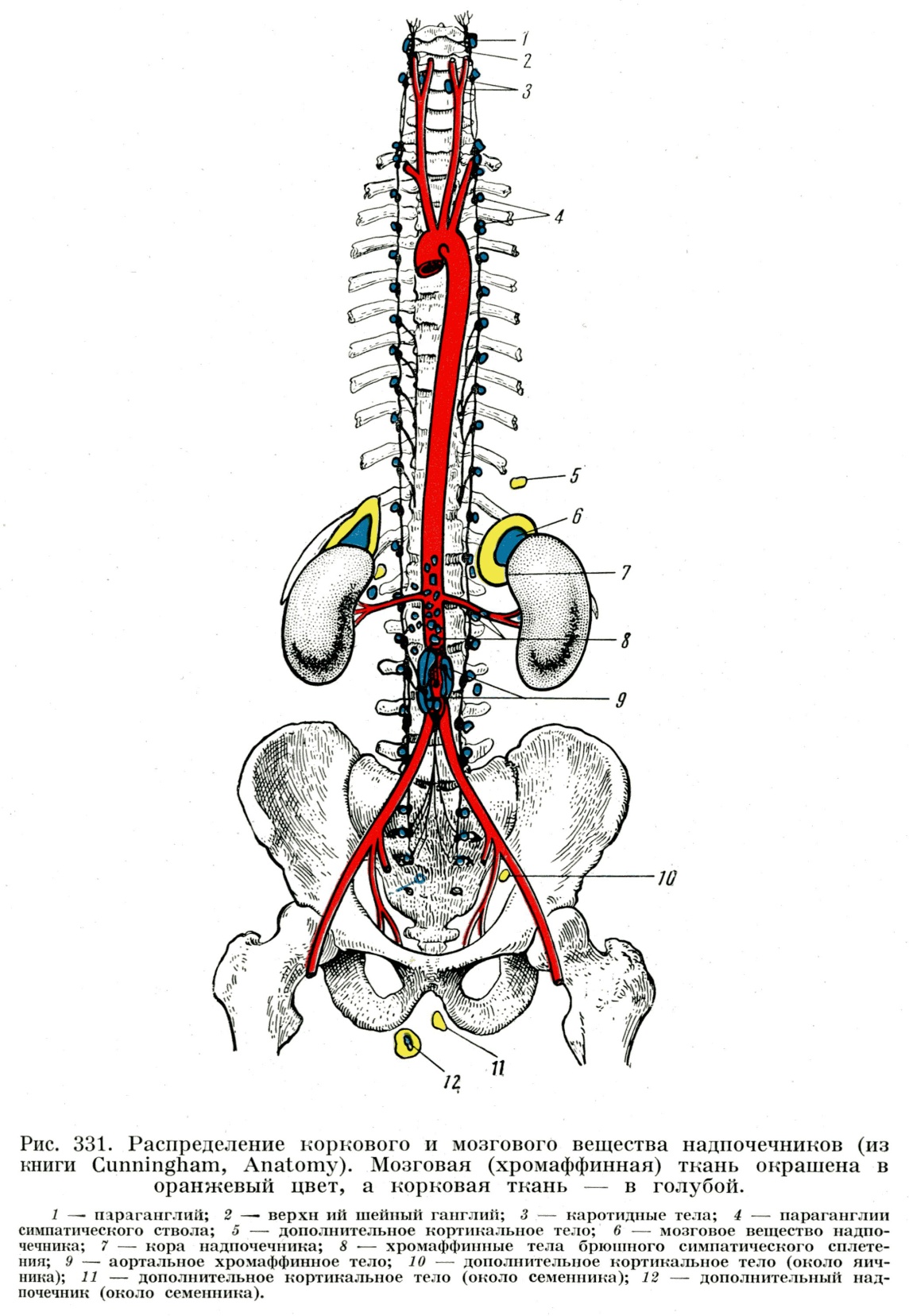
Наиболее распространенные аномалии надпочечников связаны с их двойным происхождением. Могут встречаться добавочные кортикальные или мозговые массы, расположенные на разных уровнях вдоль средней линии на дорсальной стенке тела. Довольно часто добавочная надпочечниковая ткань располагается вместе с гонадами и вместе с ними могут смещаться далеко: у женщин в толщу широкой связки матки, у мужчин – в мошонку.
| | | следующая лекция ==> | |
| КОНДИЦИОНИРОВАНИЕ И КОНДИЦИОНИРУЮЩЕЕ ОБОРУДОВАНИЕ | | | Информационные ресурсы общества. Образовательные информационные ресурсы. |
Дата добавления: 2015-12-10 ; просмотров: 4190 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Читайте также:


