Сосуды и нервы сосудистой оболочки


Достаточно подробное описание хориоидеи было сделано около 100 лет назад Лебером, Вольфрумом, Зальцманом. В последующие годы существенно эти данные были уточнены Заттлером, Цинном, Брухом. Именно по этой причине многие структуры хориоидеи были названы в честь этих ученых.
Существенно уточнились сведения о структурной организации и функции хориоидеи в связи с разработкой методов электронной микроскопии. изучения тотальных препаратов.
Анатомия собственно сосудистой оболочки. Сосудистая оболочка (chorioidea) расположена позади радужки и ресничного тела и между сетчаткой и склерой (рис. 3.8.48, 3.8.49).
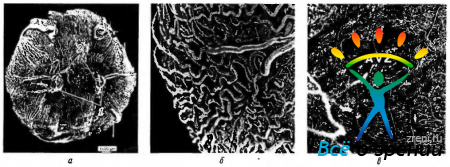
Снаружи она ограничена склерой, а изнутри — сетчаткой. Хориоидея обеспечивает питание наружных слоев сетчатой оболочки, но при этом не проникает в нее. Простирается сосудистая оболочка от зрительного нерва до зубчатой линии (рис. 3.8.2, 3.8.4, 3.8.48).
Сосудистая оболочка состоит в основном из сосудов и напоминает кавернозную ткань (рис. 3.8.49). Толщину сосудистой оболочки трудно измерить после энуклеации глазного яблока, поскольку она спадается. При гистологическом исследовании толщина хориоидеи следующая. В переднем отделе — 100 мкм, а в заднем — 220 мкм. Наиболее толстая она в области расположения желтого пятна. По данным Д. И. Судакевич, у взрослых в возрасте 24—36 лет средняя толщина хориоидеи достигала 228,8 мкм и таковой сохранялась до старости. При этом только при сдавлении глазной артерии или зрительного нерва толщина хориоидеи уменьшалась или увеличивалась (157,3—386,1 мкм).
На основании ультразвуковых исследований установлено, что толщина хориоидеи колеблется от 500 до 1000 мкм и значительно увеличивается при высокой близорукости, а также врожденной и хронической глаукоме.
Сосудистая оболочка плотно присоединяется к склере в области края зрительного нерва и местах проникновения в глаз сосудов и нервов, особенно в области экватора.
К внутренней поверхности сосудистой оболочки прилежит мембрана Бруха. При отделении от склеры внешняя поверхность сосудистой оболочки имеет бархатистую неровную поверхность. Это связано с тем, что внутренний слой супрахориоидеи остается на поверхности сосудистой оболочки.
Темная пластинка склеры (lanimina fusca sclerae: надсосудистая оболочка: супрахориоидея). Супрахориоидея располагается между хориоидеей и склерой и имеет толщину 10— 34 мкм. Впереди она переходит в супрацилиарное пространство. При накоплении в надсосудистой оболочке серозной жидкости (транссудат, экссудат) или крови образуется пространство. Пластинка представляет собой скопление коллагеновых волокон, распространяющихся от склеры к сосудистой оболочке.
В супрахориоидее обнаруживается также сеть гладкомышечных клеток (миофибробласты или мышцы Зальцмана). Миофибриллы этих клеток окрашиваются при выявлении а-актинина. Клетки контактируют с нервными окончаниями и адвентицией крупных сосудов. В области экватора количество миофибробластов существенно уменьшается. Остается большое их количество только в местах выхода вортикозных вен.
Меланоциты лежат в супрахориоидее в сети коллагеновых волокон и фиброцитов. Размеры и отростки их меньше, чем меланоцитов сосудистой оболочки, и они менее пигментированы. В области экватора обнаруживаются гладкомышечные клетки.
Сосуды хориоидеи, исключая слой хориокапилляров, окружены сетью эластических волокон, которая простирается от мембраны Бруха до супрахориоидеи. В передних отделах эта сеть распространяется на строму ресничного тела, включая мембрану Бруха плоской части ресничного тела. В эту сеть вплетаются волокна заднего сухожилия ресничной мышцы. При сокращении ресничной мышцы в процессе аккомодации сухожилие мышцы подтягивает и эластическую сеть сосудистой оболочки. Обратное сокращение эластической сети сосудистой оболочки приводит к дисаккомодации. Предполагают, что этот процесс может влиять на кровоток в сосудистой оболочке.
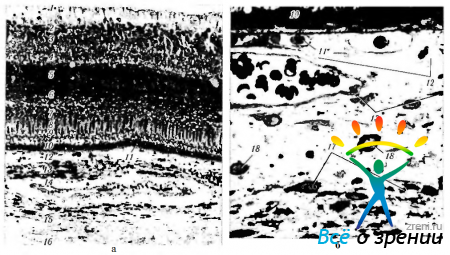
Микроскопическое строение сосудистой оболочки. Сосудистая оболочка почти полностью состоит из сосудов (рис. 3.8.48, 3.8.49; 3.8.50).

Таким образом, можно выделить два слоя сосудистой оболочки (рис. 3.8.49; 3.8.50., а):
-
Стромальный слой (слой крупных и сред них сосудов).
Стромальный слой (substantia propria) содержит нервы, сосуды, клетки и соединительную ткань. К стромальным клеткам относятся меланоциты, макрофаги, фиброциты, тучные и плазматические клетки.
Меланоциты пигментированы. Они образуют трехмерную сеть контактирующих между собой клеток, распространяющуюся на супрахориоидею. Количество клеток и степень их пигментации зависят от многих причин — возраста, расы, степени общей пигментации. Они окружают сосуды, включая вены и ампулы вортикозных вен.
Меланоциты содержат нежные овальной формы пигментные гранулы, меланосомы, размером от 0,3 до 0.4 мкм. Цвет их колеблется от слабо золотистого до коричневого. Цитоплазма меланоцита на 70% выполнена меланосомами (рис. 3.8.51).
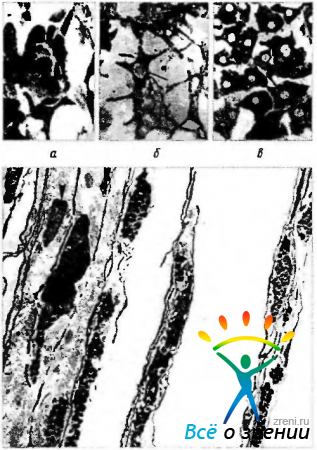
Фибробласты имеют типичное строение. Отростки фибробластов контактируют с отростками меланоцитов. Их количество больше в наружных слоях сосудистой оболочки. Коллагеновая сеть оплетает их и кровеносные сосуды. Обнаруживаются также эластические и ретикулиновые волокна. Клетки и волокна погружены в основное вещество.
Артериальное кровоснабжение хориоидеи (рис. 3.8.2—3.8.4, 3.8.48—3.8.50). Короткие ресничные артерии, после прохождения через склеру, располагаются первоначально в супрахориоидее. Здесь они окружены пигментированной тканью. В последующем они извилисто распространяются вперед и постепенно погружаются в сосудистую оболочку.
Сосуды дихотомически разделяются и, в конечном счете, переходят в хориокапилляры, т. е. капиллярное русло сосудистой оболочки, простирающееся от края диска зрительного нерва до зубчатой линии. Сосудистые стволы, отходящие от глубокой поверхности задних коротких ресничных артерий, лежат в поверхностных слоях, образуя слой Халлера (Haller). Сосуды этого слоя дают начало артериолам промежуточного слоя Саттлера (Sattler).
Задние короткие ресничные артерии кровоснабжают заднюю часть сосудистой оболочки до экватора. Задняя темпоральная длинная ресничная артерия снабжает клиноподобный сектор сосудистой оболочки, начинающейся в том месте, где сосуд поступает в сосудистую оболочку позади экватора, и распространяющийся вперед. Передняя часть сосудистой оболочки снабжена возвратными ресничными артериями, которые возникают в ресничном теле из большого круга кровообращения радужки, а также задних длинных и передних ресничных артерий. Число этих сосудов различно (10—20). Они направляются назад, располагаясь между многочисленными параллельно лежащими в плоской части ресничного тела венами. Затем они дихотомически делятся и формируют переднюю часть хориокапилляров (рис. 3.8.52).
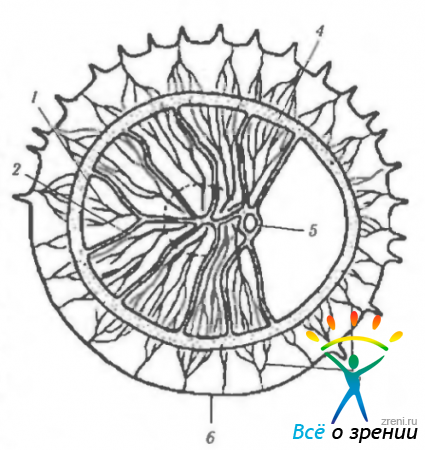
Структурно-функциональная единица сосудистой оболочки. В ранних работав хориокапиллярый слой (сосудисто-капиллярная пластинка; choriocapillaris) рассматривали в виде непрерывной сети сосудов, анастомозирующих между собой и лежащих в одной плоскости. Однако экспериментальные исследования выявили сегментное распределение сосудов хориоидеи. Каждая конечная артериола снабжает кровью отдельную. независимую от других сосудистую дольку (рис. 3.8.53).

Каждая долька состоит из центрально расположенной артериолы, капиллярного русла и расположенных по периферии венул. Такие дольки были названы артериоцентрическими (рис. 3.8.54—3.8.55).
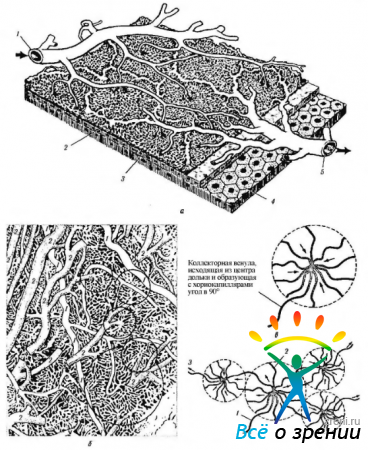

Дальнейшие исследования выявили, что дольки имеют определенные различия в своем строении в зависимости от их расположения в плоскости сосудистой оболочки.
На расстоянии 3 мм от диска зрительного нерва и 2 мм от макулярной области сосудистая оболочка состоит из долек примерно одинакового размера и округлой формы. Дольковое строение отсутствует или его трудно различить в перипапиллярной области или в области, расположенной непосредственно под желтым пятном. Дольковое строение четко выражено в заднем полюсе глаза. Здесь дольки имеют округлую или полигональную форму. По мере приближения к зубчатой линии дольки удлиняются, становятся разнообразными по форме и размеру.
В заднем отделе сосудистой оболочки артериолы и венулы подходят к дольке под острым углом относительно плоскости хориокапилляров. Диаметр этих артериол равняется 70 мкм, в то время как вен — 22—90 мкм. Диаметр артериол, расположенных в плоскости хориокапилляров. несколько больший (30—85 мкм). в то время как венул — 35—95 мкм.
Часть сосудистой оболочки, лежащая вблизи желтого пятна, обеспечивается 8—16 прекапиллярными артериолами, обладающими многочисленными межартериолярными анастомозами. Соотношение прекапиллярных артериол и венул в этой области равно 3:1.
Средний диаметр дольки в заднем полюсе — 515x450 мкм, а отношение прекапилляров к венулам существенно отличается и колеблется от 1 :2 до 1 : 5. В области экватора средний размер долек равен 645x550 мкм, в то время как артериоло-венулярное отношение—1:2. И, наконец, по периферии хориоидеи долька имеет овальную форму (955
670 мкм). Отношение артериол к венулам здесь находится между 1:2 и 1:4.
Расположены дольки мозаичным образом, и между ними обнаруживаются анастомозы. Каждая задняя короткая ресничная артерия имеет отдельную зону, в которой она формирует дольку и анастомоз между ними.
Нарушение кровообращения вообще не наступает или кровоток быстро восстанавливается в тех случаях, когда присутствуют интервенулярные или интерартериолярные анастомозы. Такое строение сосудистой сети свойственно заднему полюсу глаза. Кроме того, интерартериолярные анастомозы являются неотъемлемой частью субмакулярной сосудистой оболочки. Между передним и задним отделами хориоидеи они встречаются значительно реже.
Медиальные (назальные) и латеральные (темпоральные) ресничные артерии кровоснабжают назальную и темпоральную половины сосудистой оболочки. Задняя латеральная ресничная артерия может снабжать до двух третей сосудистой оболочки. Граница между областями кровоснабжения медиальной и латеральной артерий располагается вертикально и обычно над диском зрительного нерва.
Между венами также видны многочисленные анастомозы. В горизонтальной плоскости проходит граница раздела зон венозного дренажа хориоидеи.
Хориокапиллярный слой, располагающийся вблизи желтого пятна, формирует сетчатую структуру, и к нему подходит большое количество прекапилляров, просвет которых имеет ширину 20—40 мкм. Эти артериолы короткие и располагаются перпендикулярно поверхности хориокапилляров. При этом капилляры имеют широкий просвет (20—50 мкм).
Между капиллярными петлями располагаются пучки коллагеновых волокон, которые формируют так называемые межкапиллярные перегородки. Перегородки укреплены волокнами коллагенового слоя мембраны Бруха и их волокна смешиваются с волокнами супрацилиарного слоя. Капилляры, таким образом, поддерживаются жесткой сетью коллагеновых волокон, которые предотвращают спадение сосудов. Необходимо отметить, кровоток в хориокапиллярах сосудистой оболочки постоянный, как и в сосудах сетчатки. В противоположность этому большая часть капилляров радужной оболочки в определенный момент времени не функционирует.
Строение сосудов хориоидеи.
Артерии. Артерии не отличаются от артерий других локализаций и обладают средним мышечным слоем и адвентицией, содержащей коллагеновые и толстые эластические волокна (рис. 3.8.56).
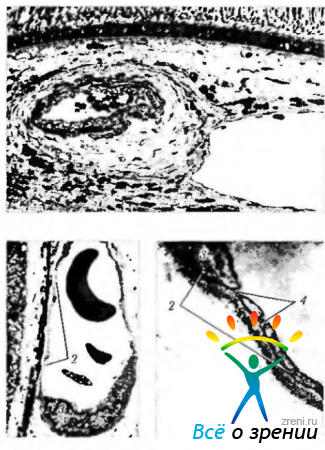
Мышечный слой от эндотелия отделен внутренней эластической мембраной. Волокна эластической мембраны переплетаются с волокнами базальной мембраны эндотелиоцитов.
По мере уменьшения калибра артерии превращаются в артериолы. При этом исчезает сплошной мышечный слой стенки сосудов.
Вены. Вены окружены периваскулярной оболочкой, вне которой располагается соединительная ткань. Просвет вен и венул выстлан эндотелием. Стенка содержит неравномерно распределенные гладкомышечные клетки в небольшом количестве. Диаметр самых больших вен равен 300 мкм, а самых маленьких, прекапиллярных венул, — 10 мкм.
Капилляры. Капилляры хориокапиллярного слоя сосудистой оболочки имеют довольно большой просвет, позволяющий проходить нескольким эритроцитам. Выстланы они эндотелиальными клетками, снаружи которых лежат перициты (рис. 3.8.56, б, в). Количество перицитов на одну эндотелиальную клетку хориокапиллярного слоя довольно велико. Так, если в капиллярах сетчатки это соотношение равно 1:2, то в сосудистой оболочке— 1:6. Перицитов больше в фовеолярной области. Перициты относятся к сократительным клеткам и участвуют в регуляции кровоснабжения. Особенностью капилляров хориоидеи является то, что они фенестрированы, в результате чего их стенка проходима для маленьких молекул, включая флюоросцеин и некоторые белки. Диаметр пор колеблется от 60 до 80 мкм. Закрыты они тонким слоем цитоплазмы, утолщенной в центральных участках (30 мкм). Фенестры располагаются в хориокапиллярах со стороны, обращенной к мембране Бруха (рис. 3.8.57, в).
Между эндотелиальными клетками артериол выявляются типичные зоны замыкания.
Межклеточные контакты эндотелиальных клеток хориокапилляров особого типа. Близкие по строению контакты выявляются в синусоидах печени и венулах брыжейки. Выявляются неравномерно распределенные зоны замыкания и десмосомы, которые не полностью герметичны. Между эндотелиальными клетками и перицитами существуют щелевые контакты.
Иннервация сосудистой оболочки. Сосудистая оболочка иннервируется симпатическими и парасимпатическими волокнами, исходящими из ресничного, тройничного, крылонебного и верхнего шейного ганглиев (рис. 3.8.57). В глазное яблоко поступают они с ресничными нервами.
В строме сосудистой оболочки каждый нервный ствол содержит 50—100 аксонов, теряющих миелиновую оболочку при проникновении в нее, но сохраняющих шванновскую оболочку. Постганглионарные волокна, исходящие из ресничного ганглия, остаются миелинизированными.
Сосуды над сосудистой пластинки и стромы сосудистой оболочки исключительно обильно снабжены как парасимпатическими, так и симпатическими нервными волокнами (рис. 3.8.58).

Симпатические адренергические волокна, исходящие из шейных симпатических узлов, обладают сосудосуживающим действием.
Парасимпатическая иннервация сосудистой оболочки исходит от лицевого нерва (волокна, идущие из крылонебного ганглия), а также из глазодвигательного нерва (волокна, идущие из ресничного ганглия).
Последние исследования значительно расширили наши знания относительно особенностей иннервации сосудистой оболочки. У различных животных (крыса, кролик) и у человека артерии и артериолы сосудистой оболочки содержат большое количество нитрэргических и пептидэргических волокон, образующих густую сеть. Эти волокна приходят с лицевым нервом и проходят через крылонебный ганглий и немиелинизированные парасимпатические ветви от ретроглазного сплетения. У человека, кроме того, в строме сосудистой оболочки имеется особая сеть нитрэргических ганглиозных клеток (положительны при выявлении НАДФ-диафоразы и нитроксидной синтетазы), чьи нейроны связаны друг с другом и с периваскулярной сетью (рис. 3.8.59).

Отмечено, что подобное сплетение определяется только у животных, имеющих фовеолу.
Ганглиозные клетки сконцентрированы в основном в височных и центральных областях сосудистой оболочки, по соседству с макулярной областью. Общее количество ганглиозных клеток в сосудистой оболочке порядка 2000. Распределены они неравномерно. Наибольшее их количество обнаруживается с темпоральной стороны и центрально. Клетки маленького диаметра (
M. sphíncter pupíllae иннервируется парасимпатическими волокнами, идущими из добавочного ядра глазодвигательного нерва в составе n. oculomotórius, а m. dilatátor pupíllae — симпатическими из trúncus syrnpáthicus.
Непроницаемость диафрагмы для света достигается наличием на ее задней поверхности двухслойного пигментного эпителия. На передней поверхности, омываемой жидкостью, она покрыта эндотелием передней камеры.
Срединное расположение сосудистой оболочки между фиброзной и сетчатой способствует задержанию ее пигментным слоем излишних лучей, падающих на сетчатку, и распределению сосудов во всех слоях глазного яблока.
Сосуды и нервы сосудистой оболочки. Артерии происходят от ветвей a. ophthálmica, из которых одни входят сзади глазного яблока (аа. ciliáres posterióres bréves et lóngi), а другие спереди по краю роговицы (аа. ciliáres anterióres). Анастомозируя между собой вокруг ресничного края радужной оболочки, они образуют circulus arteriosus iridis major, от которого отходят веточки к córpus ciliáre и радужке, а вокруг зрачкового отверстия — círculus arteriósus íridis mínor. Вены образуют густую сеть в сосудистой оболочке. Кровь из них выносится главным образом посредством 4 (или 5–6) вортикозных вен, vv. vorticósae (напоминающие водоворот — vórtex), которые по экватору глазного яблока на одинаковых расстояниях прободают косо склеру и вливаются в глазные вены. Спереди вены из ресничной мышцы впадают в sínus venósus sclérae, который имеет отток в vv. ciliáres anterióres. Венозный синус сообщается также с пространствами радужно-роговичного угла.
Нервы сосудистой оболочки содержат в себе чувствительные (от n. trigéminus), парасимпатические (от n. oculomotórius) и симпатические волокна.
III. Сетчатка, или сетчатая оболочка, retina (рис. 370), — самая внутренняя из трех оболочек глазного яблока, прилегающая к сосудистой оболочке на всем ее протяжении вплоть до зрачка.
Рис. 370. Строение сетчатой оболочки глаза.
а — choroidea: б — corpus vitreum; 1 — stratum pigmentosum retinae; 2 — палочки и колбочки; 3 — membrana limitans gliae externa; 4 — stratum granulosum externum; 5 — stratum plexiforme externum retinae; 6 — stratum granulosum internum; 7 — stratum plexiforme internum; 8 — stratum ganglionare; 9 — stratum fjbrarum nervosatum; 10 — membrana limitans interna.
В противоположность остальным оболочкам она происходит из эктодермы (из стенок глазного бокала; см. о развитии глаза) и сообразно своему происхождению состоит из двух частей: наружной, содержащей пигмент, pars pigmentósa, и внутренней, pars nervósa, которая разделяется по своей функции и строению на два отдела: задний несет в себе светочувствительные элементы — pars óptica retínae, а передний их не содержит. Граница между ними обозначается зубчатым_краем, óra serráta, проходящим на уровне перехода choroidea в orbículus ciliáris ресничного тела. Pars óptica retínae почти совершенно прозрачна и только на трупе мутнеет.
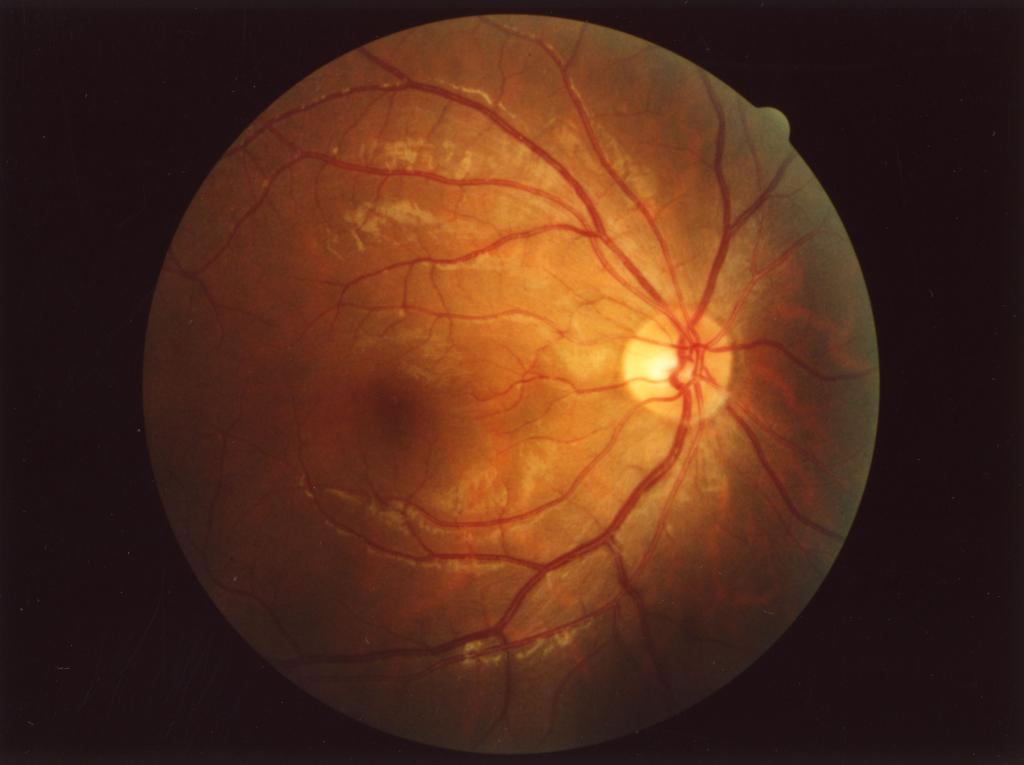
При рассматривании у живого посредством офтальмоскопа глазное дно кажется темно-красным благодаря просвечиванию сквозь прозрачную сетчатку крови в сосудистой оболочке. На этом красном фоне на дне глаза видно беловатое округлое пятно, представляющее место выхода из сетчатки зрительного нерва, который, выходя из Нее, образует здесь так называемый диск зрительного нерва, díscus n. óptici, с кратерообразным углублением в центре (excavátio dísci). При осмотре зеркалом хорошо также видны исходящие из этого углубления сосуды сетчатой оболочки. Волокна зрительного нерва, лишившись своей миелиновой оболочки, распространяются от диска во все стороны по pars óptica retínae. Диск зрительного нерва, имеющий около 1,7 мм в диаметре, лежит несколько медиально (в сторону носа) от заднего полюса глаза. Латерально от него и вместе с тем немного в височную сторону от заднего полюса заметно в форме овального поля 1 мм в поперечнике так называемое пятно, mácula, окрашенное у живого в красно-коричневый цвет с точечной ямкой, fóvea centrális, посредине. Это место наибольшей остроты зрения (рис. 371).
Рис. 371. Внутренняя поверхность глазного яблока в его задней части (глазное дно).
Зрение играет важную роль для человека. Без нормального кровоснабжения глаз они не будут полноценно функционировать. Строение органа сложное, сбой в работе кровеносной или нервной системы может привести к полной потере зрения. Своевременная диагностика и лечение позволяют снизить риск развития заболевания.
Строение глаза
Глаза являются первичным звеном в получении зрительной информации. Далее картинка передается по зрительному нерву в затылочные доли головного мозга. Мозг обрабатывает и формирует картинку.
Стереоскопичным зрение делает наличие двух глаз. Одна сторона сетчатки передает информацию одному полушарию мозга, аналогично действует и вторая часть. Задача мозга – соединить изображение воедино.
При нарушении кровоснабжения глаз возникает сбой в работе бинокулярного зрения. Движения глаз становятся несогласованными. Человек видит раздвоенную картинку или одновременно разное изображение.
Основные части глаза:
- роговица - прозрачная оболочка, покрывающая часть глаза;
- радужка - круг, отвечающий за цвет глаз;
- зрачок - отверстие в радужке;
- хрусталик - линза глаза;
- сетчатка состоит из фоторецепторов и нервных клеток;
- сосудистая оболочка выстилает заднюю часть склеры.
Функции сосудов
Плохое кровоснабжение глаз приводит к снижению остроты зрения. Кровеносные сосуды органов зрения имеют сложную структуру. Они обеспечивают глаза необходимыми питательными веществами. Кровеносная система глаз начинается с сонной артерии. Благодаря развитой системе кровоснабжения сосуды глаза выполняют следующие функции:
- насыщение органов зрения кислородом и питательными веществами;
- выведение вредных веществ, компонентов распада обменных процессов и углекислого газа.
Строение артериальной системы глаза
Кровоснабжение включает в себя артерии, вены и капилляры. Основным поставщиком крови является артерия. К глазному яблоку подходит верхняя ветка сонной артерии через зрительный нерв. Внутри происходит ответвление нескольких сосудов, которые отвечают за свою часть органа зрения. При нарушении в работе одного из сосудов нарушается общий кровоток. Артериальная система глаза включает в себя:
- Центральную артерию сетчатки. Ее основная функция - питание зрительного нерва. Проходит через диск и останавливается на глазном дне. Несколько сосудов отвечают за внутренний слой сетчатки.
- Короткие цилиарные задние артерии питают нервные окончания. Находятся в склере.
- Длинные цилиарные задние артерии снабжают кислородом радужную оболочку глаза
- Мышечные сосуды, которые занимаются питанием мышц занимаются и переходят в передние цилиарные артерии.
- Верхние и нижние артерии, образующие круговой кровоток, за счет которых происходит кровоснабжение век.
- Слезную артерию, дополнительно питающую веки и снабжающую слезную железу питательными веществами.
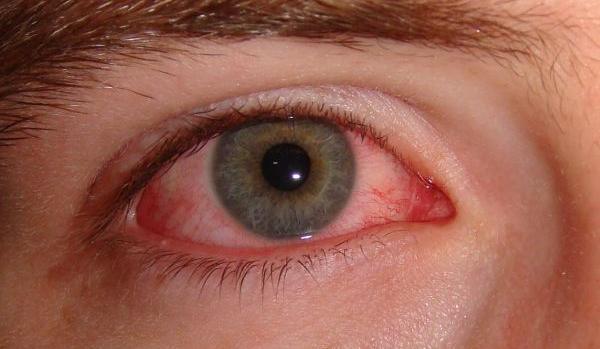
Венозная схема глаза
Отработанная кровь возвращается обратно по вене. Кровоснабжение глаза построено таким образом, что вена забирает кровь из тех отделов, которые наполняет кровью артерия. От сосудистой оболочки отходят вортикозные вены, которые приходят к верхней и нижней глазной вене.
Венозное кровоснабжение напоминает артериальное в обратной последовательности. Большая часть вен уходит в верхнюю вену, нижняя вена имеет всего два ответвления. Первая часть уходит также в верхнюю вену, вторая - в нижнюю глазничную щель.
Венозная система органов зрения, лица и головного мозга связаны между собой и не имеют клапанов. Поэтому кровь свободно перетекает в головной мозг. Это представляет опасность при возникновении в глазах инфекционного воспаления.
Такое строение глаза позволяет регулировать обмен веществ органа, забирать вредные и ненужные вещества и выводить из организма. Каждой артерии соответствует своя вена, поэтому глаз имеет полное кровоснабжение.
Иннервация глаза
Иннервация глаза - наличие в тканях зрительного аппарата нервов, которые позволяют сообщаться с головным мозгом. Иннервация и кровоснабжение глаза позволяют полноценно функционировать органам зрения.
Первая ветвь троичного нерва входит в орбиту глаза через верхнюю щель и разделяется на три отростка:
- слезный;
- носоресничный;
- лобный.
Сигналы со всех частей глаза о действиях и ощущениях происходят за счет рецепторов, которые покрывают значительную часть зрительного органа. Информация поступает в головной мозг, проходит обработку, мозг посылает сигнал по нервным окончаниям, что необходимо сделать.
Виды нервов
Все нервы глаза можно разделить на три группы:
- чувствительные;
- двигательные;
- секреторные.
Основная функция чувствительных нервов - реагировать на появление инородного тела или чувствовать боль. При воспалении или нарушении работы посылается сигнал в головной мозг. Троичный нерв является частью чувствительной группы.
Двигательные нервы отслеживают работу глазного яблока, его подвижность, контролируют деятельность глазного зрачка, управляют расширением щели глаза. Мышцы, которые двигают глаз, приводятся в действие сигналом мозга с помощью боковых, отводящих и глазодвигательных нервов. Лицевая мышца приводится в движение лицевым нервом. Мышцы, отвечающие за расширение и сужение зрачка, контролируются вегетативной системой.
Секреторные нервы взаимосвязаны с секреторными мышцами, которые приводят в работу слезную железу, конъюнктивы век, кожу нижнего и верхнего века.
Строение нервной системы глаза
Нервная система глаза руководит мышцами, отвечает за состояние сосудов и кровоснабжение глаз. Нервы начинаются в коре головного мозга и состоят из 12 пар нервных окончаний. Часть из них отвечает за работу зрительного органа:
- глазодвигательный;
- отводящий;
- боковой;
- лицевой;
- троичный.
Троичный является самым крупным. Носоресничный нерв входит в троичный, разделяется на заднюю, цилиарную, переднюю и носовую части.
Верхнечелюстной нерв тоже является частью троичного, делится на подглазничный и скуловой. Глазодвигательный нерв отвечает за работу нервных волокон, за все мышцы, кроме наружной, контролирует мышцу, поднимающую нижнее веко, расширение зрачка и ресничную мышцу.
Слезный нерв активирует слезную железу, конъюнктиву и кожу верхнего и нижнего века. Мелкие нервы отходят к ресничному узлу, три длинные ресничных нерва уходят в глазное яблоко. Возле ресничного тела они образуют сплетение и проникают в роговицу. Ресничный узел расположен в глазнице с наружной стороны нерва и состоит из чувствительных волокон носоресничного нерва.
Лобный нерв делится на надблоковую и надглазничную часть. Блоковидный - приводит в работу верхнюю косую мышцу. Отводящий - отвечает за наружную прямую мышцу. Лицевой нерв контролирует круговую мышцу глаза.
Признаки плохого кровоснабжения
Нарушение кровоснабжения глаз является основной причиной снижения остроты зрения или полной слепоты. Такое заболевание называется ишемией. К ее развитию приводят хронические заболевания глаз, сахарный диабет, гипертония, атеросклероз.
Основными симптомами считаются резкое снижение зрения, раздвоение в глазах. В 15 % диагностированных случаях появляется кратковременная слепота, которая является предвестником серьезного заболевания. Полная слепота наблюдается у 10 % обратившихся пациентов. Чаще всего происходит значительная потеря зрения. При поражении центральной артерии изображение становится расплывчатым или двоится.
При осмотре офтальмолог отмечает сужение артериальной сетки. Сетчатка становится мутной, цвет меняется на серый. Диск зрительного нерва мутнеет в последнюю очередь. По этим признакам можно определить, как давно появилось заболевание. На сетчатке возникает ярко-красное пятно, в этом месте сетчатка становится тоньше.
Если снижение произошло в результате спазма, то вероятность вернуть зрение довольно высока. Снятие спазма приводит к улучшению кровоснабжения глаза человека и улучшению зрения. При нарушении главной артерии лечение на дает нужного эффекта.
При эмболии главной артерии сетчатой оболочки прогноз пессимистический. В случае спазма зрение у молодых может вернуться, но у пациентов в преклонном возрасте прогноз менее благоприятный. При остром тромбозе центральной артерии принимают сосудорасширяющие препараты. Также проводится антикоагулянтная терапия. Для вспомогательного эффекта принимают антисклеротические препараты и витамины.
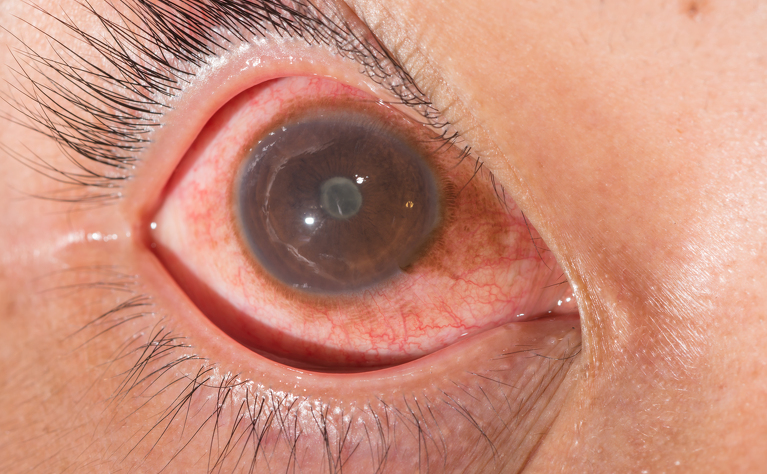
Нарушение кровоснабжения сетчатки глаза является основной проблемой при ухудшении зрения. При этом нарушается работа всего глаза, что приводит к атрофии некоторых элементов.
Симптомы поражения нервов глаз
Поражение глазного нерва влечет различные заболевания. Основными симптомами нарушения нервных окончаний являются:
- болезненное движение глазных яблок;
- снижение остроты зрения;
- искажение цветов;
- отек глаза;
- фотопсия;
- уменьшение периферического зрения;
- тошнота;
- потемнение в глазах;
- слепота;
- покраснение диска.
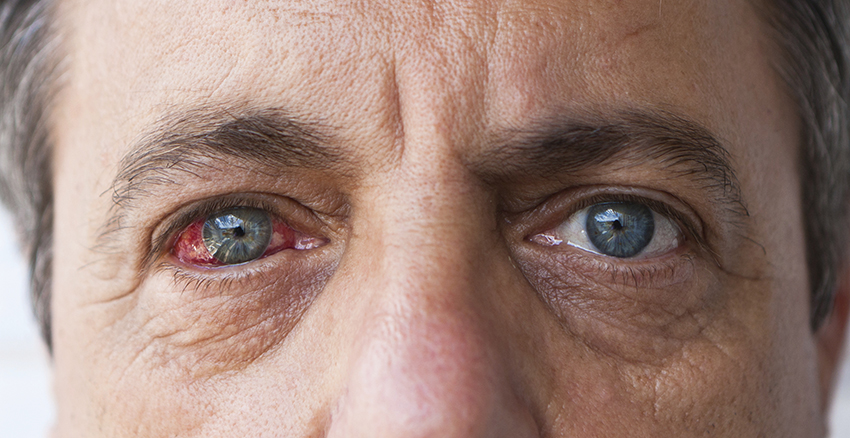
Заболевания с поражением зрительного нерва и кровоснабжения
Нарушение в работе нервной системы и кровоснабжения роговицы глаза приводит к различным заболеваниям:
- Паралитическое косоглазие - нарушение движения одного из глазных яблок.
- Синдром Маркуса-Гуна - глаз самопроизвольно открывается и закрывается при движении челюсти.
- Параличи глазодвигательных мышц приводят к возникновению раздвоения изображения и боли при движении глазного яблока в какую-либо сторону.
- Синдром Горнера появляется вследствие основного заболевания глаз.
- Невралгия тройничного нерва выражается сильной болью в месте воспаления.
- Неврит - воспаление в тканях нерва.
- Токсическое поражение возникает после приема алкогольных или наркотических веществ.
- Нейропатия - поражение нервов от сетчатки до головного мозга. Дополнительно нарушается кровообращение глаз.
- Транзиторные ишемические атаки - кратковременное прекращение кровообращения.
- Церебральные кризы.
- Инсульт приводит к нарушению кровообращения глазного яблока.
Читайте также:


