Толщина слоя нервного волокна зрительного нерва норма


Содержание:
- 1 Томографическое изображение сетчатки глаза в норме
- 2 Серия сагиттальных томограмм через макулу и диск зрительного нерва
- 3 Оптические свойства тканей и трактовка томографических изображений
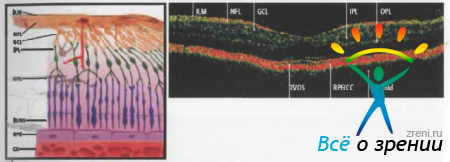
ILM - внутренняя пограничная мембрана
NFL - слой нервных волокон
GCL - слой ганглионарных клеток
IPL - внутренний плексиформный слой
OPL - наружный плексиформный слой
ISOS - наружные и внутренние сегменты фоторецепторов
RPECC - пигментный эпителий и хориокапилляры
показано томографическое изображение сетчатки здорового глаза человека и схематическое изображение ее слоев.
Красным цветом выделен высокоотражающий слой ПЭ сетчатки и хориокапилляров. Этот задний слой теряется у границы диска зрительного нерва. Под слоем хориокапилляров относительно слабый отраженный сигнал воспринимается от глубоких слоев хориоидеи и склеры. Черный слой с минимальными отражающими свойствами, внутри от ПЭ, соответствует расположению наружных сегментов фоторецепторов. Средние отражающие свойства имеют внутренний и наружный плексиформные слои, состоящие из клеточных элементов, расположенных перпендикулярно направлению сканирующего луча. В минимальной степени на томограммах проявляют свои отражающие способности нуклеарные слои сетчатки, в которых клетки расположены параллельно направлению сканирующего луча.
Внутренняя граница сетчатки с высокими отражающими свойствами соответствует расположению слоя нервных волокон, толщина которого увеличивается по направлению от макулы к диску зрительного нерва. Сосуды сетчатки можно определить по их повышенным отражающим свойствам, а также по характерному затемнению в глубжележащих слоях ПЭ и хориоидеи.
Как уже было отмечено, современные модели томографов предлагают различные варианты протоколов сканирования, а также дают возможность самостоятельно создавать пользовательский протокол. Основные протоколы сканирования предназначены для оценки макулярной области, диска зрительного нерва и толщины слоя нервных волокон вокруг диска.
Для создания профиля диска зрительного нерва применяют протокол Optical Disc, аналогичный схеме радиальных линий. На рисунке 4
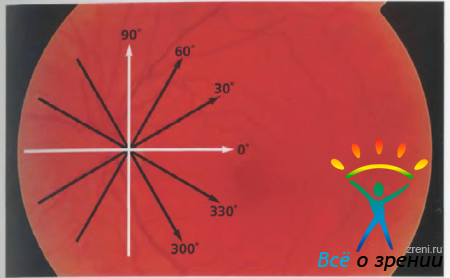
показаны направления выполняемых томографом радиальных сканов. Серия радиальных томограмм через диск зрительного нерва, демонстрирующая его края и экскавацию показаны на рисунке 5.
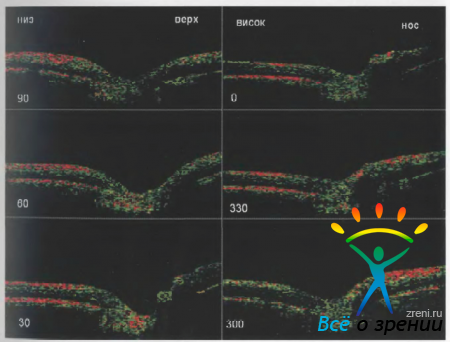
Стоит отметить, что в отличие от других диагностических приборов, при определении границ ДЗН томограф ОСТ-3 автоматически руководствуется окончанием гиперрефлективного сигнала от ПЭ. Таким образом, при использовании протоколов анализа, удается существенно повысить объективность оценки краев и экскавации ДЗН.
Толщина слоев нервных волокон неодинакова в перипапиллярном регионе, что отражается на томограммах. Как было отмечено выше, слой нервных волокон хорошо дифференцируется на томограммах в виде гиперрефлективной полосы во внутренних отделах сетчатки (рис. 7).
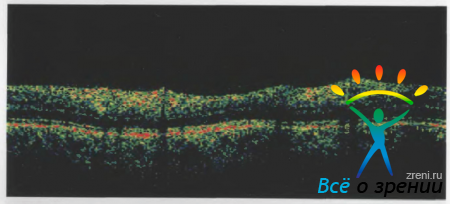
На циркулярной томограмме перипапиллярной области заметно, что толщина слоя нервных волокон сетчатки больше в верхневисочном и нижневисочном секторах. Такое строение характерно для нормального анатомического строения этой области сетчатки. Учитывая общую толщину сетчатки, компьютерный модуль томографа обрабатывает изображения с помощью программных средств и представляет их в виде круговой диаграммы, отражающей толщину в различных секторах перипапиллярной области. Кроме того, на томограммах четко определяются границы ДЗН, диаметр и глубина экскавации, что служит основой для расчета соотношений этих параметров при контроле над течением глаукомы.
Взаимодействие света с физическими телами и, в частности, с тканями глаза основано на фундаментальных свойствах проникновения, рассеивания и отражения.
Для оценки взаимодействия света с полупрозрачными средами применяют три основных параметра:
- коэффициент абсорбции,
- коэффициент рассеивания
- и анизотропию рассеивания.
Известно, что изменения в клеточной морфологии и структуре ткани влияют на ее оптические свойства, которые могут быть оценены при сканировании. Интерпретация томограмм зависит от способности пользователя оценивать отражающие способности различных слоев тканей и умения сопоставить их с морфологической картиной в норме и при их патологических изменениях. Если разрешающая способность прибора не удовлетворяет пользователя, он может прибегнуть к диагностическому анализу получаемых томограмм с помощью программного обеспечения.
Сигнал от исследуемой ткани, воспринимаемый оптическим томографом складывается не только из ее отражающих свойств, но и поглощающих и рассеивающих свойств структур, находящихся перед ней. При диагностической оценке результатов оптической томографии важно принимать во внимание это свойство и учитывать, что на изображение сетчатки может накладывать свой отпечаток прозрачность и состояние роговицы, хрусталика, стекловидного тела, а также изменения ее структуры во внутренних слоях.
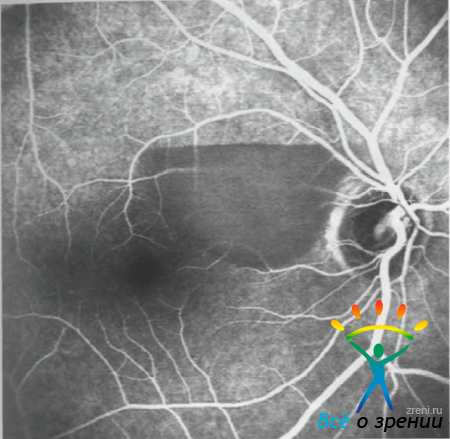
представлена флюоресцентная ангиограмма глаза пациентки с преретинальным кровоизлиянием, а на рисунке 9
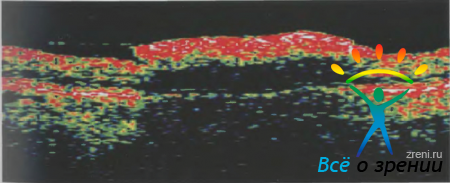
— соответствующее ей изображение на оптической томограмме.
Сниженные отражающие свойства или гипорефлективность характерна для отека сетчатки, при котором накапливающаяся в сетчатке жидкость повышает коэффициент рассеивания. Кроме того, снижение отражающих свойств может быть вызвано изменениями структуры сетчатки, в частности, при гипопигментации ПЭ. Гипорефлективность морфологически измененных структур сетчатки важно дифференцировать от причин, снижающих доступ сканирующего излучения:
- помутнений хрусталика или стекловидного тела,
- астигматизма,
- неровного положения интраокулярной линзы
- или неадекватно выполненных настроек томографа.
На основе различий в отражающих свойствах возможно дифференцировать геморрагии от твердых экссудатов и серозного субретинального содержимого. Серозная жидкость содержит мало клеточных элементов, поэтому ее отражающие свойства слабо выражены. Кровоизлияния, напротив, содержат много клеточных элементов, которые хорошо отражают и рассеивают излучение. Экссудаты выглядят на сканограммах образованиями со средними отражающими свойствами, занимая промежуточное положение по плотности окрашивания между кровью и серозной жидкостью.
Накопление интраретинальной жидкости ведет не только к изменению структуры сетчатки, но и к увеличению ее толщины. С помощью метода ОКТ можно прецизионно определять последнюю, поскольку высокая разрешающая способность аксиального скана позволяет точно определять дистанцию между гиперрефлективными внутренней (сетчатка — стекловидное тело) и наружной (ПЭ) границами сетчатки. Измерение толщины сетчатки, особенно в макулярной области, имеет большое клиническое значение, так как может служить основой для наблюдения за динамикой накопления интраретинальной жилкости при диабетическом макулярном отеке, синдроме Ирвина-Гасса, окклюзиях сосудов сетчатки и других заболеваниях.
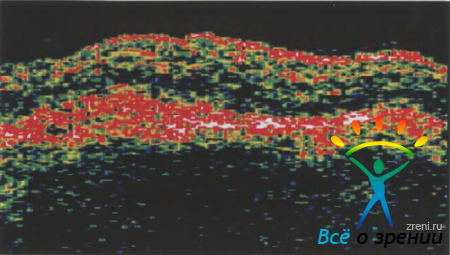
Отслойка нейросенсорной сетчатки выглядит на томограммах в виде плоской ее элевации над оптически прозрачной полостью между задней поверхностью отслоенного фоторецепторного слоя и ПЭ. При этом хорошо дифференцируются гиперрефлективный ПЭ, а также внутренняя поверхность отслоенной сетчатки, поскольку она оказывается высококонтрастной на фоне субретинальной жидкости (рис. 10).
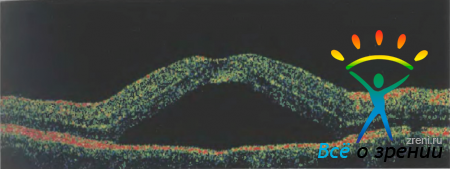
Серозная отслойка ПЭ выглядит на томограммах как фокальная элевация его гиперрефлективного слоя ПЭ над оптически прозрачной полостью (рис. 11).

Геморрагическая отслойка ПЭ имеет сходные характеристики, однако отличается сопутствующим отраженным сигналом от форменных элементов крови, расположенных под ним. Вместе с ПЭ они создают гиперрефлективную область, позволяющую сигналу проникать в глубину, как правило, не дальше 100 нм.
Для фиброваскулярных отслоек ПЭ также характерна повышенная интенсивность отраженного сигнала, величина которого колеблется от средней до умеренной, позволяя при этом получать изображение хориоидеи. Аналогично проявляют себя на томограммах и вителлиеформные изменения макулы (рис. 12).
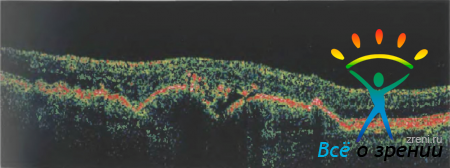
В норме границу ПЭ с хориоидеей дифференцировать на сканограммах сложно. При сенильной макулярной дегенерации часто возникает нарушение целостности мембраны Бруха, сопровождающееся ростом хориоидальной неоваскулярной мембраны. На ранней стадии прорастания её сложно выделить на фоне изображения хориоидеи, однако позже мембрана может хорошо дифференцироваться на томограмме в виде грибовидного или блюдцеобразного образования средней рефлективности (рис. 13).
Кроме того, при врастании неоваскулярной мембраны возникает увеличение толщины сетчатки как за счет мембраны, так и за счет перифокального отека и кровоизлияний.
В нормальных условиях граница сетчатка-стекловидное тело является высококонтрастной, а стекловидное тело выглядит оптически прозрачным. Стекловидное тело может давать участки гиперрефлективности при появлении в нем воспалительных инфильтратов, помутнений, кровоизлияний. Задняя отслойка стекловидного тела выявляется с трудом, поскольку и внутриглазная жидкость и гель стекловидного тела имеют сходные показатели преломления и не образуют контрастной границы.
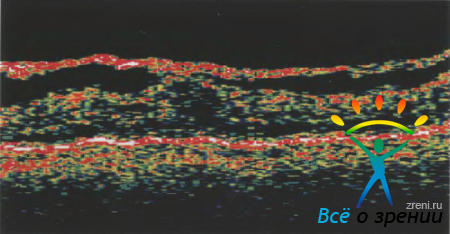
Те эпиретинальные мембраны, которые потеряли плотный контакт с сетчаткой, хорошо выделяются на томограммах. От задней отслойки стекловидного тела они отличаются более высокой рефлективностью, толщиной и более плоским контуром (рис. 14).
Наиболее полное представление о клинических возможностях метода, можно получить, сопоставляя томографические изображения с реальной картиной глазного дна и ФАГ, чему будет посвящены следующие главы.
- вторая пара черепно-мозговых нервов, по которым зрительные раздражения, воспринятые чувствительными клетками сетчатки, передаются в головной мозг.
Зрительный нерв (n.opticus) представляет собой нерв специальной чувствительности, по своему развитию и строению представляет собой не типичный черепномозговой нерв, а как бы мозговое белое вещество, вынесенное на периферию и связанное с ядрами промежуточного мозга, а через них и с корой больших полушарий, он образован аксонами ганглиозных клеток сетчатки и заканчивается в хиазме. У взрослых людей его общая длина варьирует от 35 до 55 мм. Значительную часть нерва составляет глазничный отрезок (25-30 мм), который в горизонтальной плоскости имеет S-образный изгиб, благодаря чему не испытывает натяжений при движениях глазного яблока.
На значительном протяжении (от выхода из глазного яблока до входа в зрительный канал — canalis opticus) нерв, подобно мозгу, имеет три оболочки: твердую, паутинную и мягкую. Вместе с ними толщина его составляет 4-4,5 мм, без них - 3-3,5 мм. У глазного яблока твердая мозговая оболочка срастается со склерой и теноновой капсулой, а у зрительного канала - с надкостницей. Внутричерепной отрезок нерва и хиазма, находящиеся в субарахноидальной хиазматической цистерне, одеты только в мягкую оболочку.
Подоболочечные пространства глазничной части нерва (субдуральное и субарахноидальное) соединяются с аналогичными пространствами головного мозга, но изолированы друг от друга. Они заполнены жидкостью сложного состава (внутриглазная, тканевая, цереброспинальная). Поскольку внутриглазное давление в норме в 2 раза выше внутричерепного (10-12 мм рт. ст.), направление ее тока совпадает с градиентом давления. Исключение составляют случаи, когда существенно повышается внутричерепное давление (например, при развитии опухоли мозга, кровоизлияниях в полость черепа) или, наоборот, значительно снижается тонус глаза.
Зрительный нерв берёт начало из ганглиозных клеток (третьих нервных клеток) сетчатки. Отростки этих клеток собираются в диске (или соске) зрительного нерва, находящемся на 3 мм ближе к середине от заднего полюса глаза. Далее пучки нервных волокон пронизывают склеру в области решётчатой пластинки, окружаются менингеальными структурами, образуя компактный нервный ствол. Нервные волокна изолированы друг от друга слоем миелина. Все нервные волокна, входящие в состав зрительного нерва, группируются в три основных пучка. Аксоны ганглиозных клеток, отходящие от центральной (макулярной) области сетчатки, составляют папилломакулярный пучок, который входит в височную половину диска зрительного нерва. Волокна от ганглиозных клеток носовой половины сетчатки идут по радиальным линиям в носовую половину диска. Аналогичные волокна, но от височной половины сетчатки, на пути к диску зрительного нерва сверху и снизу "обтекают" папилломакулярный пучок.
В глазничном отрезке зрительного нерва вблизи глазного яблока соотношения между нервными волокнами остаются такими же, как и в его диске. Далее папилломакулярный пучок перемещается в осевое положение, а волокна от височных квадрантов сетчатки — на всю соответствующую половину зрительного нерва. Таким образом, зрительный нерв четко разделен на правую и левую половины. Менее выражено его деление па верхнюю и нижнюю половины. Важной в клиническом смысле особенностью является то, что нерв лишен чувствительных нервных окончаний.
В полости черепа зрительные нервы соединяются над областью турецкого седла, образуя хиазму (chiasma opticum), которая покрыта мягкой мозговой оболочкой и имеет следующие размеры: длина 4-10 мм, ширина 9-11 мм, толщина 5 мм. Хиазма снизу граничит с диафрагмой турецкого седла (сохранившийся участок твердой мозговой оболочки), сверху (в заднем отделе) - с дном III желудочка мозга, по бокам - с внутренними сонными артериями, сзади - с воронкой гипофиза.

Среди пучков волокон зрительного нерва располагаются центральная артерия сетчатки (центральная ретинальная артерия) и одноимённая вена. Артерия возникает в центральной части глаза, а её капилляры покрывают всю поверхность сетчатки. Вместе с глазной артерией зрительный нерв проходит в полость черепа через зрительный канал, образованный малым крылом клиновидной кости.
Пройдя через толщу жирового тела глазницы зрительный нерв подходит к общему сухожильному кольцу. Этот его участок носит название глазничная часть (лат. pars orbitalis). Затем он входит в зрительный канал (лат. canalis opticus) — эта часть носит название внутриканальцевая часть (лат. pars intracanalicularis), а из глазницы в полость черепа выходит внутричерепная часть (лат. pars intracranialis). Здесь в области предперекрёстной борозды клиновидной кости (лат. os sphenoidale) происходит частичный перекрёст волокон зрительного нерва — лат. chiasma opticum.
Латеральная часть волокон каждого из зрительных нервов направляется дальше по своей стороне.
Медиальная часть переходит на противоположную сторону, где соединяется с волокнами латеральной части зрительного нерва гомолатеральной (своей) стороны и образует вместе с ними зрительный тракт лат. tractus opticus.
По своему ходу ствол зрительного нерва окружён внутренним влагалищем зрительного нерва (лат. vagina interna n. optici), представляющим собой вырост мягкой оболочки головного мозга. Внутреннее влагалище щелевидным межвлагалищным пространством лат. spatia intervaginalis отделяется от наружного (лат. vagina externa n.optici), являющегося выростом паутинной и твёрдой оболочек головного мозга.
В лат. spatia intervaginalis проходят артерии и вены.
Каждый зрительный тракт огибает с боковой стороны ножку мозга (лат. pedunculus cerebri) и заканчивается в первичных подкорковых зрительных центрах, которые представлены с каждой стороны латеральным коленчатым телом, подушкой таламуса и ядрами верхнего холмика, где производится первичная переработка зрительной информации и формирование зрачковых реакций.
От подкорковых центров зрения нервы веером расходятся по обе стороны височной части головного мозга — начинается центральный зрительный путь (зрительная лучистость Грациоле), Далее волокна, несущие информацию от первичных подкорковых зрительных центров собираются вместе, чтобы пройти через внутреннюю капсулу. Заканчивается зрительный путь в коре затылочных долей (зрительной зоне) головного мозга.

Отделы зрительного нерва
- Интраокуляриый отдел (диск, головка) — диск зрительного нерва, самый короткий: длина 0,5-1,5 мм, вертикальный диаметр 1,5 мм. Неврологическая патология в этом отделе зрительного нерва включает воспаление (папиллит), отек и аномальные отложения (друзы) .
- Интроорбитальный отдел зрительного нерва длиной 25-30 мм распространяется от глазного яблока до зрительного канала в вершине орбиты. Из-за появления миелиновой оболочки нервных волокон диаметр зрительного нерва составляет 3-4 мм. В орбите зрительный нерв S-образно изогнут, что обеспечивает возможность движений глаза без натяжения нерва.
- Интраканаликулярный отдел зрительного нерва имеет длину около 6 мм и проходит зрительный канал. Здесь нерв фиксирован к стенке канала, т. к. твердая мозговая оболочка сливается с надкостницей.
- Интракраниальный отдел зрительного нерва переходит в хиазму, длинна его может составлять от 5 до 16 мм (в среднем 10 мм). Длинный интракраниальный отдел особенно уязвим при патологии прилежащих структур, таких как аденомы гипофиза и аневризмы.
Место соединения оптических волокон сетчатки в канале, образованном оболочками глазного яблока. Поскольку слой нервных волокон и вся сетчатка по мере приближения к нему утолщаются, то это место выступает внутрь глаза в виде сосочка, отсюда и прежнее название – papilla n. optici. Общее количество нервных волокон, составляющих ДЗН, достигает 1.200.000, но с возрастом постепенно уменьшается.
Анатомические параметры ДЗН:
- длина – около 1 мм;
- диаметр 1,75 – 2 мм;
- площадь – 2-3 мм 2
При УЗ–сканировании:
- ширина продольного УЗ–сечения внутриглазной части ДЗН составляет 1,85±0,05 мм;
- ширина ретробульбарной части зрительного нерва в 5 мм от ДЗН – 3,45±0,15 мм; на расстоянии в 20 мм – 5,0±0,25 мм.
По данным трехмерной оптической томографии
- горизонтальный диаметр ДЗН – 1,826±0,03 мм;
- вертикальный диаметр – 1,772±0,04 мм;
- площадь ДЗН – 2,522±0,06 мм 2 ;
- площадь экскавации – 0,727±0,05 мм 2 ;
- глубина экскавации – 0,531±0,05 мм;
- объем экскавации – 0,622±0,06 мм 3 .
Локализация: в носовой части глазного дна на расстоянии 2,5-3 мм от заднего полюса глаза и на 0,5- 1 мм книзу от него.
По тканевой структуре ДЗН относится к безмякотным нервным образованиям. Сам он лишен всех мозговых оболочек, а составляющие его нервные волокна – миелиновой оболочки. ДЗН богато снабжен сосудами и опорными элементами. Его нейроглия состоит исключительно из астроцитов.
Граница между безмякотным и мякотным отделами зрительного нерва совпадает с наружной поверхностью lamina cribrosa.
В ДЗН, т. е. в безмякотном отделе зрительного нерва, можно выделить три части.
- Ретинальная
- Хориоидальная (преламинарная)
- Склеральная (ламинарная)
Постламинарная часть зрительного нерва (ретроламинарная) - представляет собой часть зрительного нерва примыкающую к решетчатой пластинке. Она в 2 раза толще ДЗН и диаметр ее составляет 3–4 мм.
Зрительный нерв окружен тремя мозговыми оболочками, образующими наружное и внутреннее влагалища зрительного нерва (vaginae externa et interna n. optici).
- Наружное влагалище образовано твердой мозговой оболочкой.
- Внутреннее влагалище зрительного нерва состоит из паутинной и мягкой мозговых оболочек и непосредственно окружает ствол зрительного нерва, отделяясь от него только слоем нейроглии. От мягкой мозговой оболочки отходят многочисленные соединительнотканные перегородки, разделяющие в зрительном нерве пучки нервных волокон.
- Между наружным и внутренним влагалищем располагается межвлагалищное пространство. Делится паутинной оболочкой на субдуральное и субарахноидальное пространство. Заполнены цереброспинальной жидкостью.
- Внутричерепной отрезок зрительного нерва и хиазма лежат в субарахноидальной хиазматической цистерне и покрыты только мягкой мозговой оболочкой.
Толщина зрительного нерва с оболочками 4-4,5 мм, без них – 3-3,5 мм.
Основным источником кровоснабжения переднего отдела зрительного нерва является система задних коротких циллиарных артерий.
Ретинальная часть ДЗН кровоснабжается за счет a. retinae centralis. Темпоральный сектор этого слоя снабжается веточками из хориоидальных сосудов.
Преламинарная часть снабжается кровью из капилляров перипапиллярных хориоидальных сосудов.
Ламинарная часть ДЗН получает питание из терминальных артериол перипапиллярной хориоидеи или от круга Галлера-Цинна.
Ретроламинарная часть зрительного нерва получает кровь в основном из ветвей сосудистого сплетения мягкой мозговой оболочки. Это сплетение образовано возвратными артериальными ветвями перипапиллярной хориоидеи, артериолами круга Галлера-Цинна и ветвями ЗКЦА.
Глазничная часть зрительного нерва кровоснабжается a. centralis n. optici.
Внутриканальная и околоканальная части зрительного нерва имеют особую систему кровоснабжения.
Сосудистая сеть внутричерепной части зрительного нерва образована разветвлениями передней мозговой и непосредственно внутренней сонной артерии. В кровоснабжении принимают участие глазничная артерия и передняя соединительная артерия.
Отток крови из переднего отдела зрительного нерва происходит в основном через центральную вену сетчатки. Из области диска в его преламинарной части венозная кровь частично оттекает в перипапиллярные хориоидальные вены, несущие кровь в вортикозные вены глаза. Во внутриканальной части зрительного нерва проходит задняя центральная вена (v. centralis posterior), которая после выхода из ствола нерва вливается в кавернозный синус. Эта вена может быть источником кровотечения в ткань нерва при его повреждениях в костном канале.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Глаукома - распространённая причина слепоты во всех странах, может развиться в любой возрастной группе, но особенно часто - после 40 лет. Повышение внутриглазного давления - самый важный причинный фактор риска при глаукоме, но для развития глаукоматозных повреждений высокое внутриглазное давление не обязательно. Физический эффект глаукомной оптической нейропатии заключён в необратимой потере ганглиозных клеток сетчатки, которая клинически проявляется в увеличении экскавации диска зрительного нерва и появлении локальных или диффузных дефектов в слое нервных волокон сетчатки. Поскольку глаукоматозные повреждения необратимы, но в большинстве своём могут быть предотвращены, очень важно рано и точно установить диагноз.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Функциональные тесты
Оценка состояния зрительного нерва и слоя нервных волокон состоит в обследованиях, анализирующих их структуру и функции. Глаукоматозная потеря ганглиозных клеток сетчатки приводит к структурным изменениям в виде появления дефектов в слое нервных волокон и зрительном нерве, и функционально - к изменениям полей зрения, которые оценивают по результатам автоматической периметрии и электрофизиологических исследований. Глаукоматозные дефекты полей зрения включают локальные парацентральные скотомы, дугообразные дефекты, назальные ступеньки и более редкие темпоральные дефекты. Чаще всего дефекты полей зрения при глаукоме встречают в области, обычно называемой зоной Бьеррума (Bjerrum), которая распространяется дугообразно от слепого пятна до медиального шва.
Автоматическая периметрия

[10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
Шведские интерактивные пороговые алгоритмы
SITA (Humphrey Systems, Dublin, CA) - семейство тестовых алгоритмов, разработанных для значительного уменьшения времени проведения теста без снижения качества полученных данных.
Как работают шведские интерактивные пороговые алгоритмы
SITA применяют информацию, собранную программой для определения пороговой стратегии для смежных точек, измеряют время ответа каждого пациента и используют эту информацию дли установки скорости теста. SITA-стратегии достаточно быстрые, осуществляют такой же или лучшего качества тест как полную пороговую программу. В среднем, время исследования составляет приблизительно от 5 до 7 мин на каждый глаз с SITA Standard. Существует также SITA Fast strategy, для которой необходимо приблизительно на 50% времени меньше, чем SITA Standard, но из-за уменьшения времени тестирования существенно меняется чувствительность метода.
Когда применяют шведские интерактивные пороговые алгоритмы
В работе проведено исследование толщины слоя нервных волокон (ТСНВ) перипапиллярной зоны сетчатки 335 (656 глаза) пациентов. Выявлено достоверное истончение ТСНВ сетчатки обоих глаз у пациентов с демиелинизирующими заболеваниями центральной нервной системы (ДЗЦНС). Сравнительный анализ по секторам показал характерное уменьшение ТСНВ у больных ДЗЦНС в височных сегментах и папилломакулярном пучке (T, TI, TS и PMB). Средние величины ТСНВ сетчатки у пациентов с КИС не отличались от контроля, выявлено утолщение ТСНВ нижних сегментов (NI и TI), что связано с воспалительным отеком. У пациентов с оптическими невритами (ОН) неясной этиологии наблюдалось достоверное истончение ТСНВ в обоих глазах. Полученные данные позволили предложить критерии ранней диагностики ДЗЦНС с учетом уменьшения общего среднего значения ТСНВ (критерий колебания от 84 до 94 мкм); наличия истончения ТСНВ в височных сегментах T, TS и TI и учета выраженности асимметрии между височными и носовыми сегментами обоих глаз.
In the paper the thickness of the retinal nerve fiber layer (RNFL) peripapillary area of the retina 335 (656 eyes) patients was studied. It was shown significant thinning RNFL retina of both eyes in patients with demyelinating diseases of the central nervous system (DDCNS) Comparative analysis by sector shows a characteristic decrease RNFL patients DDCNS in temporal segments and papillomacular beam (T, TI, TS and PMB). Mean values TSNV retina in patients with CIS did not differ from controls, revealed thickening TSNV lower segments (NI and TI), which is associated with inflammatory edema. In patients with optic neuritis (ON) of unknown etiology was a significant thinning TSNV in both eyes. The data obtained suggest criteria for early diagnosis DDCNS considering reducing the overall average RNFL (criterion variations from 84 to 94 microns), the presence of thinning RNFL in the temporal segments T, TS and TI and accounting pronounced asymmetry between the temporal and nasal segments in both eyes.
К демиелинизирующим заболеваниям центральной нервной системы (ДЗЦНС) относят группу аутоиммунных заболеваний, характеризующихся дегенерацией миелиновых нервных волокон, частичной или полной потерей проводимости нервного импульса [1, 2]. Основным и наиболее часто встречающимся видом ДЗЦНС является рассеянный склероз, реже острый рассеянный энцефаломиелит (болезнь Марбурга), острый оптиконевромиелит (болезнь Девика), концентрический склероз (болезнь Бало), прогрессирующая мультифокальная лейкоэнцефалопатия, диффузный периаксиальный лейкоэнцефалит (болезнь Шильдера) [3, 4, 5]. Ранняя диагностика ДЗЦНС особенно актуальна, так как заболевания возникают преимущественно в молодом возрасте и приводят к развитию частичной или полной потери трудоспособности, снижению качества жизни, инвалидности [3, 4, 5].
Для диагностики ДЗЦНС наиболее часто применяемым методом является магниторезонансная томография (МРТ) головного или спинного мозга [3, 4, 5-14]. Общим для этой группы заболеваний является выявление на МРТ множественных (более трех) воспалительных фокусов в белом веществе головного мозга круглой или овальной формы, различных размеров (от3 ммдо3 см), расположенных в любых зонах мозга. Клинически изолированный синдром (КИС) устанавливается при наличии менее чем трех воспалительных очагов в головном мозге, данных пациентов относят к группе повышенного риска развития демиелинизирующих заболеваний ЦНС [4, 5].
Недостатком МРТ является проведение исследования на поздней стадии заболевания, при наличии выраженной клинической картины парезов и параличей. Нередко требуется многократное проведение МРТ для уточнения диагноза и динамического наблюдения за пациентом, что является экономически затратным.
Более перспективным методом ранней диагностики ДЗЦНС является спектральная оптическая когерентная томография (ОКТ) глазного дна, позволяющая измерять степень истончения слоев сетчатки 11. Наиболее популярным и общепризнанным является оценка толщины слоя нервных волокон (СНВС) перипапиллярной зоны сетчатки глазного дна 12. Большинство авторов указывают, что у больных ДЗЦНС толщина слоя нервных волокон уменьшается 11. Однако до сих пор в практической медицине четко не разработаны диагностические критерии метода ОКТ, которые позволяли бы выявлять ДЗЦНС.
В связи с этим целью работы явилось разработка критериев ОКТ диагностики ДЗЦНС.
Материалы и методы исследования
Исследования проведены с участием 335 (656 глаз) пациентов за период c 2007 по 2012 годы. В основную группу были включены 132 (258 глаз) больных демиелинизирующими заболеваниями центральной нервной системы, подтвержденных заключением МРТ головного мозга, из них 114 (224 глаза) пациентов с рассеянным склерозом и 18 (34 глаза) пациентов с рассеянным энцефаломиелитом. В контрольную группу были включены 105 (209 глаз) относительно здоровых пациентов. В сравнительную группу были отобраны 52 (98 глаз) пациента с оптическими невритами (ОН) с отсутствием патологических изменений на МРТ головного мозга и 46 (91 глаз) пациентов с клиническим изолированным синдромом (КИС), подтвержденным на МРТ головного мозга.
Критерием отбора в основной группе являлись: установленный диагноз рассеянного склероза и рассеянного энцефаломиелита на основании данных МРТ головного мозга и заключения невролога, ремитирующая форма рассеянного склероза. Критериями исключения были демиелинизирующий процесс в сочетании с онкологией, токсическим поражением центральной нервной системы. Распределение пациентов по возрасту продемонстрировано в таблице 1.
Распределение пациентов по возрасту
Средний возраст основной группы составил 33,45±0,73 лет, пациентов с КИС — 33,00±1,38 лет, пациентов с ОН — 32,92±1,25 лет, в контрольной группе — 32,71±0,75 лет (достоверных отличий не выявлено). Среднее значение рефракции в основных и сравниваемых группах не превышало SE (сферэквивалент)=-0,95±0,17 Дптр, что практически не отличалась от контроля SE=-1,44±0,19 Дптр. Проводилась общепринятая офтальмологическая и неврологическая диагностика. Глазное дно исследовали с помощью спектрального оптического томографа Spectralis OCT BluePeak (Heidelberg Engineering, Германия). Использовался протокол Axonal конфокального лазерного сканирования высокого поперечного разрешения 6 мкм, глубиной сканирования8 мм.
Результаты
Разброс значений СНВС (G) в основной и сравниваемых группах находился в пределах от 40 мкм до 134 мкм (табл. 2).
Средние значения СНВС сетчатки пациентов по группам (правый глаз)
| СНВС | РС, мкм | Энцефаломиелит,мкм | КИС, мкм | ОН, мкм | Контроль, мкм |
| TS | 113,72±2,14 | 124,22±3,19 | 122,55±3,84 | 117,00±3,23 | 131,72±1,11 |
| NS | 90,37±2,10 | 95,00±3,73 | 82,12±2,99 | 87,32±2,88 | 89,70±0,92 |
| N | 64,27±1,47 | 68,88±3,75 | 64,25±2,57 | 63,90±2,31 | 66,73±1,00 |
| NI | 92,83±2,40 | 90,77±4,22 | 99,47±2,61 | 93,75±3,68 | 104,12±1,82 |
| TI | 121,78±2,59 | 135,38±4,16 | 157,32±5,1 | 141,17±3,34 | 132,86±2,76 |
| PMB | 43,37±1,07 | 56,16±4,8 | 63,23±2,37 | 47,98±1,98 | 63,99±0,84 |
| T | 56,60± 1,42 | 62,27±2,88 | 78,37±5,02 | 62,52±2,95 | 76,89±0,85 |
| G | 82,14± 1,38 | 86,94±3,21 | 95,44±2,66 | 87,84±2,27 | 95,05±0,69 |
Значения СНВС (G) относительно здоровых пациентов менялись от 66 мкм до 119 мкм, среднее значение составило правом глазу 95,05±0,69 мкм, в левом глазу 96,41±0,70 мкм. Различий между правым и левым глазом не выявлено как в основных и сравниваемых группах, так и в контроле: t=0,49; p>0,05; табл. 3).
Средние значения СНВС сетчатки пациентов по группам (левый глаз)
Общее истончение СНВС (G) у больных рассеянным склерозом и рассеянным энцефаломиелитом достоверно отличалось от контроля по обоим глазам. При анализе СНВС по секторам выявлено достоверное истончение височных сегментов T, TI, TS и папилломакулярного пучка PMB. При этом СНВС по другим сегментам существенно не отличалась от контроля (рис. 1).
Рисунок 1. ОКТ перипапиллярной зоны сетчатки больной А., 36 лет с рассеянным склерозом, ремитирующая стадия (правый и левый глаз)

Интерфейс Spectralis OCT BluePeak с аксональной программой. Характерно истончение височных сегментов СНВС (T, TI, TS), папилломакулярного пучка (PMB), носовые сегменты без статистически значимых изменений.
Общее истончение СНВС (G) у пациентов с КИС достоверно не отличалось от контроля по обоим глазам (t=0,14; t=0,53; p>0,05). При анализе СНВС сетчатки по секторам выявлено достоверное истончение только в височном сегменте TS (t=2,11; p 0,05). При анализе СНВС по секторам выявлено достоверное истончение в обоих глазах в височных сегментах T и TS (t=4,64; t=5,86; p
Читайте также:


