Коронавирус какие антибиотики livejournal
Антибиотики при коронавирусе назначают довольно редко. Непосредственно от COVID 19 лекарства этой группы не помогают, использовать их имеет смысл лишь при возникновении осложнений.
Почему антибиотики не убивают коронавирус
Новый китайский коронавирус негативно воздействует на дыхательную систему и приводит к развитию пневмонии. Известно, что при таком поражении легких в обычных случаях для лечения назначают как раз антибиотики. Однако в случае с COVID 19 никакой пользы от них не будет:
- Препараты относятся к противомикробной группе, их назначение состоит в том, чтобы подавлять активность живых микроорганизмов, грибков и бактерий.
- Вирусы, к которым относится COVID 19, не являются живыми в привычном смысле этого слова. Фактически они представляют собой цепочку РНК, не обладают клеточной структурой и имеют только белковую оболочку, позволяющую им прикрепляться к тканям носителя. Организм одновременно и примитивный, и очень сложный, он представляет собой своеобразный код с информацией о болезни, которую вызывает.
- Поскольку патоген не живой, то он не может и умереть под воздействием противомикробных препаратов, антибиотики не действуют на коронавирус. Употреблять их в надежде на улучшение состояния бессмысленно, лучше не тратить ценного времени и обратиться за помощью и назначениями к врачу.

Коронавирус никак не реагирует на антибиотики, поскольку не попадает в их спектр действия
Для лечения новой инфекции используют противовирусные средства. Правда, и здесь медицина сталкивается с проблемами — ни один из существующих препаратов не оказывает серьезного воздействия именно на коронавирус 2019 года. Терапия проводится симптоматическая, при помощи уже известных противовирусных лекарств врачи стараются облегчить состояние пациента, укрепить его иммунитет и не допустить развития дополнительных осложнений.
До тех пор, пока не будет изобретена и проверена вакцина от коронавируса, медики смогут бороться с недугом только аппаратными и поддерживающими способами. Выход узконаправленного лекарства на рынок запланирован на 2021 год, до этого времени препаратам придется пройти испытания и тестирования на отсутствие серьезных побочных эффектов.
Таким образом, антибиотики против коронавируса обычно не используются, вирусная пневмония, вызванная патогеном COVID 19, не может быть вылечена с их помощью. Бесконтрольный прием противомикробных средств приведет скорее к развитию побочных эффектов и только замедлит выздоровление.
Можно и нужно ли принимать антибиотики при коронавирусе
При легком течении коронавирусной инфекции антибиотики для лечения не назначают, антибактериальные средства не приносят никакой пользы. Пациенты чувствуют себя достаточно хорошо, часто им удается избежать даже вирусной пневмонии. Практически никогда не присоединяется вторичной инфекции, а, значит, в антибактериальных препаратах не возникает потребности.
Однако при тяжелом протекании заболевания врач может назначить лечение коронавируса у человека антибиотиками. На фоне снижения иммунитета к вирусной пневмонии нередко присоединяется бактериальная, и функционирование дыхательной системы резко ухудшается. В таких случаях антибиотики эффективны при коронавирусе и полностью оправданы, они помогают справиться с появившимися осложнениями.
Информация подтверждается на официальном сайте Всемирной Организации Здравоохранения. В разделе с ответами на самые популярные вопросы четко говорится следующее:
- антибиотики помогают только против бактерий и грибков;
- в лечении и профилактике китайской инфекции они не применяются, поскольку не дают терапевтического эффекта;
- в случае госпитализации с подтвержденным диагнозом COVID 19 антибиотики при пневмонии, вызванной коронавирусом, все-таки могут быть назначены, в целях подавления бактериального патологического процесса вторичного типа.

Ампициллин — один из самых эффективных антибиотиков при пневмонии бактериального характера
Узконаправленных лучших антибиотиков при коронавирусе не существует. Бактериальную пневмонию, которая развилась на фоне основного заболевания, врачи лечат стандартными препаратами следующих групп:
- пеннициллины — Амоксиклав, Аугментин, Пиперациллин, Ампициллин;
- аминогликозиды — Стрептомицин, Тобрамицин;
- фторхинолоны — Офлоксацин и Ципрофлоксацин;
- макролиды — Эритромицин, Кларитромицин, Азитромицин;
- цефалоспорины — Цефуроксим и Цефтриаксон.
Группы препаратов отличаются между собой по назначению, по спектру действия, по результативности и по количеству побочных эффектов. Назначать эффективные антибиотики при коронавирусе должен врач по итогам анализов и рентгена. Самостоятельно выбирать для терапии случайное средство нельзя.
Заключение
Антибиотики при коронавирусе может назначить только врач. Основанием для употребления противомикробных препаратов становится бактериальная инфекция. Если пациент страдает только от вирусной пневмонии, антибиотики не принесут никакой пользы или даже причинят вред организму.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
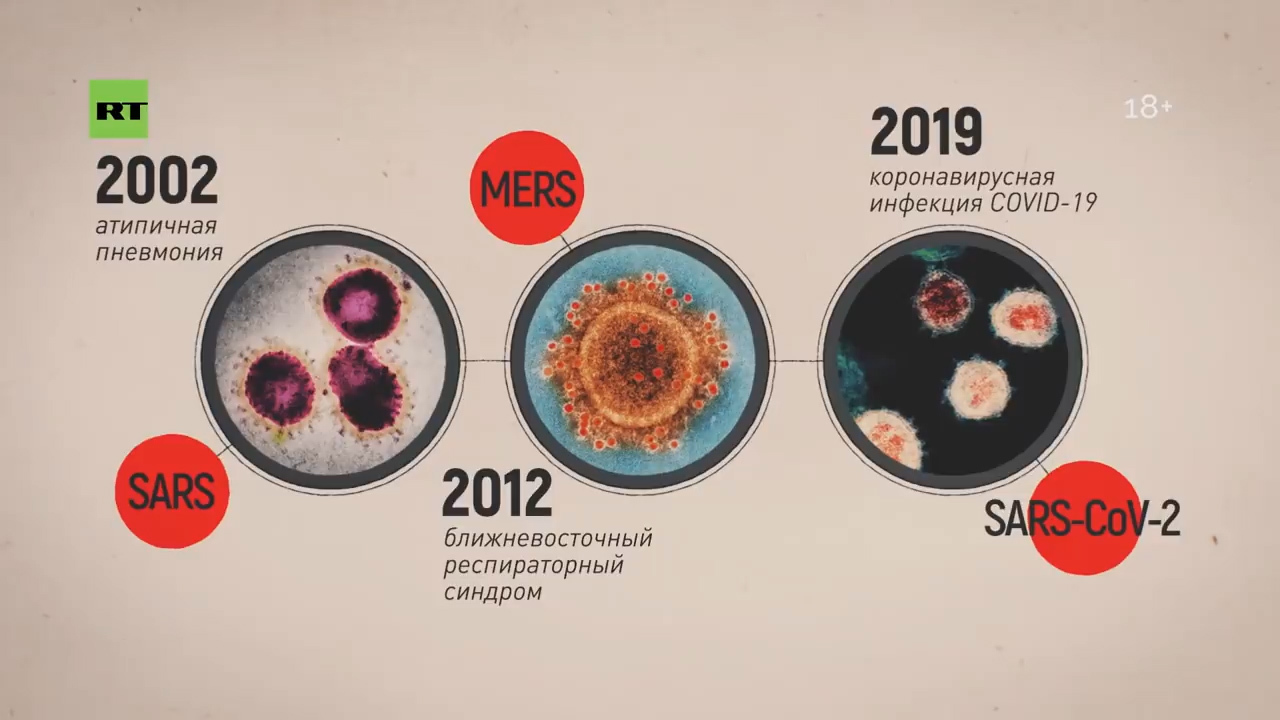
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
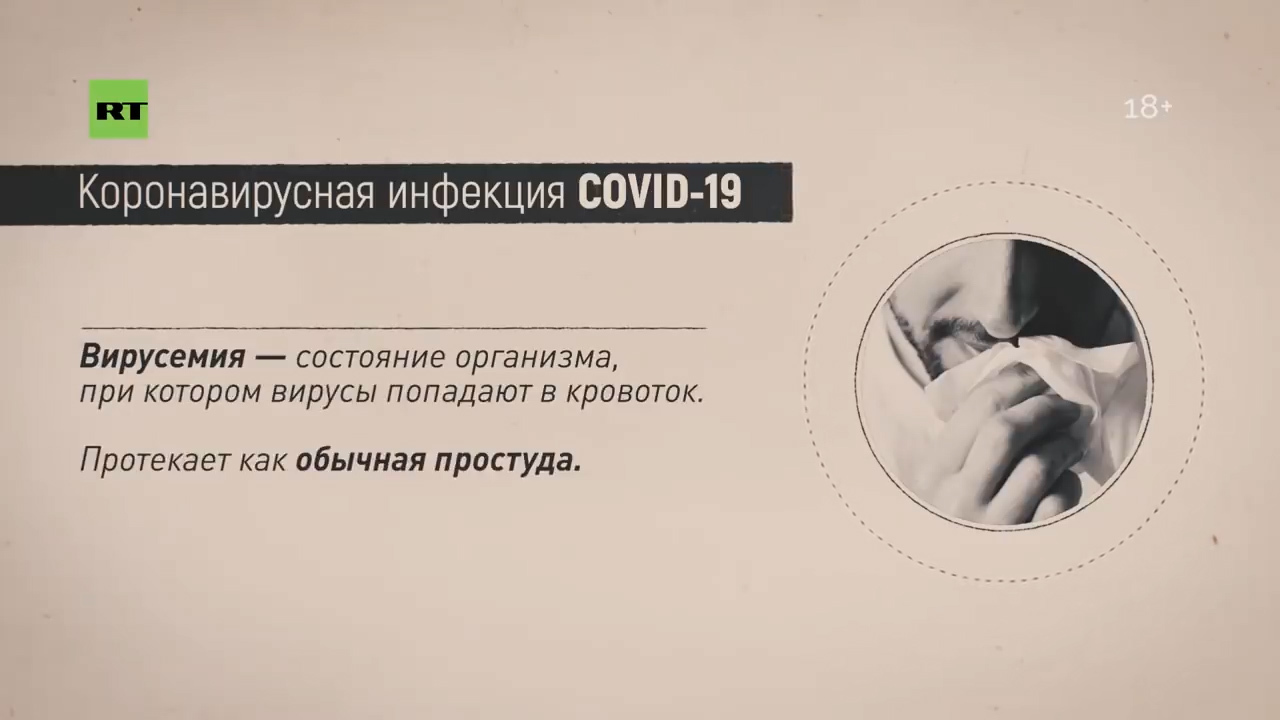
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.

Антибиотики при коронавирусе нужны только при развитии осложнения – воспаления легких, вызванного присоединением бактериальной инфекции. При поступлении больного в крайне тяжелом состоянии антибиотики назначают сразу (Амоксиклав, Линезолид), после получения результатов анализов схему могут изменить. Минимальный курс введения – 10-14 дней, отмена проходит только после нормализации состояния и анализов.
Никогда коронавирус не лечат только антибиотиками, нужны противовирусные и другие препараты, включенные во временные схемы терапии. Антибактериальные средства нельзя использовать для профилактики коронавирусной инфекции.
Антибиотики при коронавирусе: причины, почему нельзя
Антибиотики не убивают коронавирус, так как они целенаправленно действуют на клеточную оболочку бактерии. Если пациент решит самостоятельно принимать препарат или вводить его в уколах при коронавирусной инфекции, то никакого улучшения не будет, но резко возрастает риск возникновения побочных реакций.
На фоне вирусной пневмонии и из-за подавления коронавирусом иммунитета зачастую в легкие проникает один или несколько видов бактерий (стафилококк, пневмококк, синегнойная палочка и другие). Это можно узнать по анализам крови и посевам мокроты. В таких случаях антибиотики жизненно необходимы. Если их не применить вовремя, то развивается сепсис (заражение крови), а в крайне тяжелых случаях и септический шок, чаще всего со смертельным исходом.
Какими и когда все же коронавирус лечат антибиотиками
Антибиотиками лечат при коронавирусе пневмонию, показаниями к применению могут быть:
- обширное поражение легких;
- наличие обильной мокроты в дыхательных путях, особенно желтой (гнойной);
- хронические воспалительные заболевания бронхов, легких – бронхит, хроническая обструктивная и бронхоэктатическая болезнь;
- применение гормональной и противоопухолевой терапии перед поступлением в стационар.
В рекомендациях Минздрава указано, что при поступлении больного в крайне тяжелом состоянии антибиотики начинают вводить даже до получения результатов анализов. Такая терапия называется упреждающей, она может включать один из препаратов:
В дальнейшем ориентируются на анализы, поэтому к первому препарату могут добавить Оксациллин, Ванкомицин, а также может быть и полная замена. Наиболее универсальными считают Линезолид и Зинфоро. Антибиотики при осложнении коронавируса пневмонией в обязательном порядке сочетают с основным лечением – противовирусной терапией. Если больной был подключен к аппарату искусственного дыхания, то могут понадобиться еще и противогрибковые средства.
Если при коронавирусе не пьют антибиотики, то какие есть самые лучшие и эффективные препараты
Антибиотики не пьют при коронавирусе с легким течением и средней тяжести, больным назначается (после подтверждения диагноза) терапия, останавливающая развитие вирусной инфекции COVID-19. Важно учитывать, что все схемы используются, как временные. Они основаны на опыте применения этих медикаментов в очагах вспышек нового заболевания и досконально не изучены. Может быть рекомендовано одно из лекарственных средств или комбинация двух:
- хлорохин (Делагил),
- гидроксихлорохин (Плаквенил),
- лопинавир/ритонавир (Калетра),
- бета-интерферон (Бетаферон).
Для лечения коронавируса у человека в 2020 Всемирной организацией здравоохранения было разрешено применять препараты, в инструкции к которым нет указания на такое применение. Например, Делагил и Плаквенил ранее назначали при малярии, ревматоидном артрите.
Есть также и схемы, в которых есть антибиотик Азитромицин (в сочетании с Плаквенилом). Он рекомендован не потому, что действует на коронавирус, а из-за способности его стимулировать фагоцитоз (уничтожение вируса клетками иммунной системы). Этот российский антибиотик хорошо изучен, он может помочь от коронавируса, но категорически запрещено его применять самостоятельно.
Сколько колят при симптомах коронавируса антибиотики
Так как колят антибиотики только при коронавирусной пневмонии с тяжелым течением (редко средней тяжести), то минимальный курс обычно составляет не менее 10-14 дней. Их использование целесообразно в стационарных условиях, а критериями отмены является нормализация общего состояния: исчезновение лихорадки, уменьшение кашля и одышки, а также снижение острофазовых показателей в крови (С-реактивный белок, СОЭ, число лейкоцитов, сдвиг лейкоцитарной формулы).
Нет смысла в продолжительной антибактериальной терапии пациентов с коронавирусом, так как антибиотики только уничтожают вторичную инфекцию, но они не могут уменьшить воспаление или нормализовать иммунитет. Их необходимо применять при острой воспалительной реакции, а после ее стихания потребуется введение растворов, откашливающих и противовоспалительных средств.
Есть ли антибиотики для профилактики коронавируса широкого спектра
Для профилактики коронавируса не применяют антибиотики, особенно широкого спектра действия, это опасно развитием осложнений:
- снижение лейкоцитов, иммунной защиты, что угрожает быстрым заражением и более тяжелым течением инфекции;
- снижение эритроцитов в крови (анемия), усиливающая дыхательную недостаточность, чаще необходима искусственная вентиляция в легких;
- возбужденное состояние или сонливость, затуманивание сознания;
- потеря вкуса и обоняния;
- мышечная слабость;
- судороги;
- ухудшение зрения, слуха;
- сильное сердцебиение, боли в груди, нарушения сердечного ритма;
- падение или повышение артериального давления;
- тошнота, понос, рвота, отвращение к пище;
- ухудшение работы почек, печени;
- аллергические реакции.
Все эти проявления могут быть причиной неправильной постановки диагноза, ухудшению реакции на лечение. Если пациент применял антибиотики для профилактики, то организм на противовирусное лечение реагирует хуже, а необходимые медикаменты (обычно токсичные) приходится применять в более низкой дозе. Все это негативно сказывается на результатах терапии.
Антибиотики не нужны при коронавирусе за исключением вирусной пневмонии с тяжелым течением. Особенно опасно применять их для самолечения, они запрещены при вирусной инфекции для профилактики.
Читайте также:


