Коронавирусы и респираторные синцитиальные вирусы

Возбудитель инфекции
Респираторно-синцитиальная инфекция: причины и симптомы
Респираторно-синцитиальное поражение нижних дыхательных путей связано с одноименным РНК-вирусом. В окружающей среде возбудитель быстро погибает, так как не способен жить вне организма человека.
Передаются вирусные частицы воздушно-капельным путем. Источником заражения является больной человек или вирусоноситель, который не имеет симптомов болезни. Для респираторно-синцитиального поражения характерна динамика вспышек, которые возникают внутри семьи или организованных коллективов — в детском саду или педиатрических отделениях.
Респираторно-синцитиальная инфекция имеет благоприятный прогноз. Однако если у пациента имеется иммунодефицит или он получает неправильную терапию, поражение легких может быстро прогрессировать.
Вирусная инфекция редко приводит к заболеванию взрослых. Наибольшей чувствительностью к ней обладают дети в возрасте от 6 месяцев до 3 лет, а также недоношенные. По данным Всемирной организации здравоохранения, каждый второй ребенок перенес респираторно-синцитиальное поражение легких. Диагноз при этом ставится не всегда, так как требует проведения серологических или молекулярно-генетических методов анализа.
Клинические проявления
Симптомы инфекционного заболевания зависят от того, какой отдел дыхательной системы поражен вирусом. Педиатры выделяют 4 варианта течения инфекции: назофарингит, бронхит, бронхиолит и пневмония. Инкубационный период достигает 6-7 дней. Патология развивается постепенно. У ребенка появляются субфебрильная температура (до 38 градусов), легкий озноб, головная боль и насморк. Эти проявления соответствуют острому назофарингиту. При распространении вируса вглубь дыхательной системы появляется сухой кашель, плохо поддающийся лечению.
В отсутствии адекватной терапии или на фоне иммунодефицита прогрессирование респираторно-синцитиальной инфекции приводит к пневмонии. В этом случае появляются лихорадка с температурой до 39 градусов и выраженные симптомы интоксикации: головная боль, тошнота, беспокойство или апатия ребенка. Больные жалуются на боли в груди, которые усиливаются при кашле. Характерный признак — удушье, возникающее в виде отдельных приступов. Кашель становится влажным и сопровождается отхождением большого количества мокроты.
Детям требуется проводить комплексное лечение
У детей развивается дыхательная недостаточность. Она сопровождается тремя клиническими проявлениями: одышкой на выдохе, цианозом губ и акроцианозом. Возможно развитие обструктивного бронхита и бронхиолита. В этих случаях лечение требует госпитализации больного и проведения интенсивной терапии для устранения дыхательной недостаточности.
Продолжается заболевание 10-14 дней. Если отмечается пневмония, то полное выздоровление наступает через 2-3 недели. При респираторно-синцитиальном поражении возможны осложнения: бактериальная пневмония, гнойный отит, судорожные приступы и т.п. Тяжелое течение, сопровождающееся дыхательной недостаточностью, может стать причиной гибели ребенка.
Диагностика заболевания
Основной метод диагностики — изучение имеющихся жалоб, особенностей развития заболевания и внешний осмотр. Симптомы дыхательной недостаточности, развивающиеся медленно и сопровождающиеся интоксикацией, характерны для респираторно-синцитиального поражения. Помимо этого, детям проводят следующие исследования:
- рентгенологическое исследование органов грудной клетки. На рентгенограмме отмечаются затемнение полей легкого и усиление рисунка бронхиального дерева. При развитии пневмонии легочной рисунок в одной доле органа может полностью исчезать;
- спирография для оценки функции органов дыхания и установления типа дыхательной недостаточности;
- иммуноферментный анализ с определением уровня иммуноглобулинов. При повышении концентрации IgM в крови врачи говорят о подтверждении диагноза. Если же увеличен уровень IgG, то инфекция связана с другим микроорганизмом;
- серологические исследования: реакция нейтрализации, реакция связывания комплемента и др.
Дифференциальная диагностика проводится с другими заболеваниями, вызывающими схожую клиническую картину. К ним относят коклюш, бронхиальную астму и аллергический бронхит.
Подходы к лечению
Респираторно-синцитиальное поражение — вирусная инфекция
Детям при выявлении респираторно-синцитиального поражения легких требуется комплексная терапия. Госпитализация показана только при тяжелых формах заболевания. Дети грудного возраста госпитализируются при средней степени тяжести инфекции. Острая фаза болезни — показание для постельного режима и лечебной диеты.
Клинические рекомендации выделяют этиотропную, патогенетическую и симптоматическую терапию. Препаратов этиотропного лечения РСВ инфекции на сегодняшний день не существует.
Медикаменты назначает только врач. Препараты имеют показания и противопоказания к использованию. Если их не учитывать, то возможны прогрессирование инфекционного процесса и появление побочных эффектов от приема лекарств.
Симптоматические средства позволяют устранить клинические признаки болезни и улучшить самочувствие больного. Основными препаратами для данной группы являются жаропонижающие и сосудосуживающие капли для носа. Снижать температуру с помощью лекарств следует при ее повышении выше 38 градусов. Назальные капли используются при сильном насморке и заложенности носа.
Патогенетическая терапия включает в себя несколько групп медикаментов. Антигистаминные средства, уменьшающие отечность и тонус гладкой мускулатуры в бронхиальном дереве. Препараты, разжижающие мокроту, облегчают ее выведение из легких и уменьшают выраженность одышки. По возможности ребенку проводят небулайзерные ингаляции с щелочными растворами или бронхолитиками. Это позволяет улучшить отхождение мокроты и нормализовать дыхание.
При появлении первых проявлений болезни родителям необходимо обратиться к врачу. Своевременное назначение лечения улучшает прогноз на выздоровление и снижает риск развития осложнений.
Респираторно-синцитиальная инфекция имеет благоприятный прогноз. Комплексная терапия, включающая средства для этиотропного и патогенетического лечения, позволяет остановить прогрессирование патологии. Ребенок в этот период нуждается в постельном режиме и уходе со стороны родителей. В отсутствии терапии или при самолечении у детей развиваются бронхиолит и пневмония. Оба состояния способны привести к дыхательной недостаточности, угрожающей здоровью и жизни ребенка.

Те кто занимаются ОРВИ, к которым относятся и коронавирусы, знают о феномене их сезонности! Я мне в своё время пришлось очень серьезно ими заняться, т.к. у меня ОРВИ перестало само проходить за неделю и обычное лечение не работало, но это другая история.
Сезонность респираторных инфекций — феномен колебаний заболеваемости различными инфекциями дыхательных путей в течение года с сохранением схожего характера колебаний из года в год в одни и те же периоды, либо в зависимости от условий окружающей среды, в том числе из-за метеорологических условий. Из-за увеличения заболеваемости зимой и ощущаемой связи с холодным временем года во многих языках острые респираторные инфекции называют простудными заболеваниями, а раньше существовали убеждения, что острые респираторные инфекции могут возникать следом за охлаждением.По современным научным представлениям простуда вызывается различными вирусами, а воздействию холода не придают большого значения, однако существует некоторая взаимосвязь между частотой заболеваемости и тяжестью течения болезней, с одной стороны, и низкими температурой и влажностью воздуха, с другой.
Но кто этих ученых понимает — они точку зрения меняют каждые полгода!
Общепринятой же является гипотеза о том, что в холодное время года увеличиваются шансы на распространение вирусных инфекций, поскольку люди, скапливаясь, проводят больше времени рядом друг с другом в замкнутых помещениях. Т.е. чтобы было больше заболевших, нужно как больше закрывать народу на карантин!
Также считается, что холодный воздух снижает естественную сопротивляемость инфекциям у носовых путей. Не исключается и запуск каких-либо патофизиологических процессов в случае охлаждения поверхности лица или тела.
Распределение доли разных вирусов в разное время года — различное. Вирусы без оболочки, в число которых входят риновирусы и аденовирусы, обычно присутствуют в течение всего года, но могут иметь сезонные колебания, которые могут быть обусловлены, в том числе, социальными факторами, например, началом учебного года в сентябре. Однако заболеваемость энтеровирусами, которые тоже не имеют оболочки, обычно приходится на лето, причины чего пока остаются не выясненными. Вирусы, покрытые оболочкой, по предпочтительности температуры условно можно разделить на зимние и летние. К зимним можно отнести респираторно-синцитиальный вирус, метапневмовирус человека, вирусы гриппа А и B
и коронавирусы, а к летним — вирусы парагриппа 1-го—3-го типов, которые наиболее активны в летние и осенние месяцы.
А почему? Дело в том, что у вирусов тоже есть капитализм и конкуренция))
Сезонность отдельных вирусов может обуславливаться также конкуренцией между вирусами. В 2019 году опубликован результат многолетнего исследования, выявившего эффект подавления одних вирусов другими в организме-хозяине, в частности, когда человек заражён риновирусом, тот препятствует размножению вируса гриппа, и наоборот. Это позволяет предположить конкуренцию вирусов как один из механизмов сезонности разных вирусных инфекций. Сама же конкуренция может быть обусловлена, например, выработкой в ответ на заражение интерферона, который защищает здоровые клетки от дальнейшего заражения вирусами, повреждением используемых вирусами рецепторов на поверхности клеток, что происходит в случае вирусов гриппа, либо гибелью самих клеток.
Про коронавирусы:
Коронавирусы вызывают острую, легкую инфекцию верхних дыхательных путей (простуда).
Структура
Сферические или плеоморфные оболочечные частицы, содержащие одноцепочечную (в положительном смысле) РНК, связанную с нуклеопротеином внутри капсида, состоящего из матричного белка. Конверт имеет выступы гликопротеина клубовидной формы.
классификация
Коронавирусы (и торовирусы) классифицируются вместе на основании коронкового или галообразного внешнего вида гликопротеинов оболочки и на основе особенностей химии и репликации. Большинство коронавирусов человека подпадают под один из двух серотипов: OC43-подобный и 229E-подобный.
патогенез
Передача обычно осуществляется воздушно-капельным путем в слизистую оболочку носа. Вирус реплицируется локально в клетках мерцательного эпителия, вызывая повреждение клеток и воспаление.
Защита хоста
Появление антител в сыворотке и назальных выделениях сопровождается разрешением инфекции. Иммунитет снижается в течение года или двух.
эпидемиология
Пик заболеваемости зимой, принимая форму местных эпидемий, длящихся несколько недель или месяцев. Один и тот же серотип может вернуться в область через несколько лет.
диагностика
Простуду, вызванную коронавирусами, нельзя отличить клинически от других простуд у какого-либо одного человека. Лабораторный диагноз может быть сделан на основе титров антител в парных сыворотках. Вирус трудно выделить. Испытания гибридизации нуклеиновых кислот (включая ПЦР) в настоящее время вводятся.
контроль
Лечение простудных заболеваний является симптоматическим; вакцины или специальные лекарства не доступны. Гигиенические меры снижают скорость передачи.
Коронавирусы встречаются у птиц и млекопитающих. Они похожи друг на друга по морфологии и химической структуре: например, коронавирусы человека и крупного рогатого скота имеют антигенные связи. Однако нет никаких доказательств того, что коронавирусы человека могут передаваться животными (так было до COVID-19). У животных различные коронавирусы проникают во многие различные ткани и вызывают различные заболевания, но у людей доказано, что они вызывают только легкие инфекции верхних дыхательных путей, то есть обычные простудные заболевания. В редких случаях желудочно-кишечная коронавирусная инфекция ассоциировалась со вспышками диареи у детей, но эти кишечные вирусы плохо охарактеризованы и не обсуждаются в этой главе.
Коронавирусы проникают в дыхательные пути через нос. После инкубационного периода около 3 дней они вызывают симптомы простуды, включая заложенность носа, чихание, насморк и иногда кашель. Заболевание проходит через несколько дней, в течение которых вирус выделяется в носовые выделения. Существуют некоторые свидетельства того, что респираторные коронавирусы могут вызывать заболевания нижних дыхательных путей, но маловероятно, что это связано с прямым вторжением. Этим вирусам приписывают другие проявления заболевания, такие как рассеянный склероз, но данные не являются однозначными.
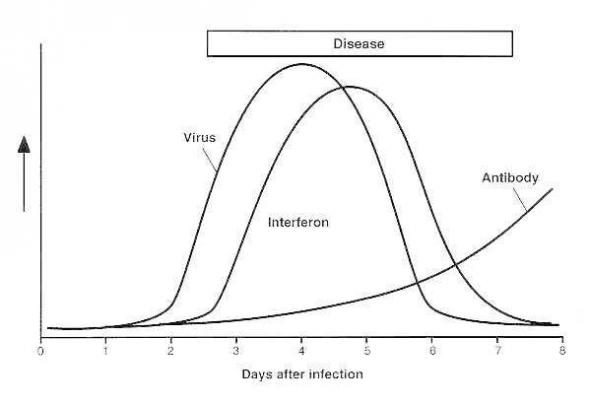
Исследования как на органных культурах, так и на людях-добровольцах показывают, что коронавирусы чрезвычайно привередливы и растут только в дифференцированных клетках респираторного эпителия. Зараженные клетки становятся вакуолизированными, имеют поврежденные реснички и могут образовывать синцитию. Повреждение клеток запускает производство медиаторов воспаления, которые увеличивают секрецию носа и вызывают локальное воспаление и отек. Эти реакции, в свою очередь, стимулируют чихание, затрудняют дыхательные пути и повышают температуру слизистой оболочки.
Поэтому у курильщиков коронавирус COVID-19 приживается плохо))
«пидемиология коронавирусных простуд мало изучена. Волны заражения проходят через сообщества в зимние месяцы и часто вызывают небольшие вспышки в семьях, школах и т. Д. Иммунитет не сохраняется , и субъекты могут быть повторно инфицированы, иногда в течение года. Таким образом, паттерн отличается от риновирусных инфекций, которые достигают максимума осенью и весной и обычно вызывают длительный иммунитет. Примерно одна из пяти простудных заболеваний связана с коронавирусами.
Ждем в декабре 2020 года панику COVID-19, но еще более масштабную!
Скорость передачи коронавирусных инфекций не была детально изучена. Вирус обычно передается при вдыхании загрязненных капель, но он также может передаваться руками на слизистую оболочку носа или глаз.
Мир легкомысленно отнесся к предыдущим коронавирусным эпидемиям — на сей раз, хочется надеяться, будет иначе, в том числе и в России: быстрое распространение новой инфекции должно к этому стимулировать.
Сергей Нетёсов, член-корреспондент РАН, доктор биологических наук, профессор, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета
Эта зима принесла нам тревожные известия о возникновении в Китае и начале активного распространения по всему миру нового коронавируса SARS-CoV-2, вызывающего болезнь под международным названием КоВиД-19 (CoViD-19 — CoronaVirus Disease-19, как ее политкорректно назвали во Всемирной организации здравоохранения). К 10 марта им достоверно, с лабораторным подтверждением, во всем мире заразилось более 110 тыс. человек. Причем сейчас он намного быстрее распространяется вне Китая, чем в самом Китае.
Каковы особенности возбудителя и чем он отличается от других вирусов ОРВИ
Острые респираторные вирусные инфекции (ОРВИ) вызывают более 80% всех острых респираторных заболеваний. Вирусы — это не бактерии, и антибиотики от них не помогают. Наиболее часто ОРВИ вызываются риновирусами (более 50 разновидностей), вирусами гриппа (минимум четыре подтипа), вирусами парагриппа (четыре разновидности), метапневмовирусами, бокавирусами, респираторно-синцитиальными вирусами, аденовирусами и некоторыми другими. Обычные четыре разновидности коронавирусов тоже есть этом списке (229E, OC43, NL43, HKU1) и в зависимости от года занимают второе—пятое места по своей доле в общей заболеваемости. Респираторное заболевание они обычно вызывают слабой и средней тяжести, но иногда случаются и тяжелые случаи.
Как большинство вирусных возбудителей ОРВИ, коронавирусы являются РНК-вирусами, но имеют самый большой из них по размеру геном — около 29 тыс. нуклеотидов. Они содержат липидную оболочку, поэтому легко поддаются разрушению мылом и другими ПАВ. Коронавирусы выявлены практически у всех животных и птиц, но далеко не у всех они вызывают серьезные заболевания. Разработаны живые противокоронавирусные вакцины для собак и домашних кур, потому что у них соответствующие разновидности вызывают тяжелую хроническую инфекцию и большую вирусную смертность.

Фото: Getty Images
Отметим, что за последнее десятилетие учеными-вирусологами получена масса новых данных о вирусах самых разных животных. И теперь мы знаем, что летучие мыши, по всей видимости, стали для человечества и для животного мира в целом источниками нескольких весьма значимых вирусных заболеваний: это вирусы кори, другие парамиксовирусы, вирус бешенства, коронавирусы,— и этот список растет. Как правило, напрямую на человека эти вирусы от летучих мышей не перескакивают, потому что слишком разные у нас и у них клеточные рецепторы. Как показали результаты исследований последних лет, от летучих мышей к человеку вирусы, как правило, проходят через промежуточного хозяина.
В 2002–2003 годах ТОРС-коронавирус (SARS), вызвавший эпидемию атипичной пневмонии, по всей видимости, перескочил от летучей мыши на человека, пройдя эволюционно-мутационный процесс в организмах пальмовых циветт (зверьков из подотряда кошкообразных). В 2007–2012 годах БВРС-коронавирус (MERS) аналогично перескочил от египетских летучих мышей сначала на верблюдов, а потом на людей. Ну а в этот раз новый коронавирус, явно имеющий происхождение от летучих мышей, уже вызвал колоссальную эпидемию практически во всем мире. Здесь пока что промежуточный хозяин не выявлен, но подозрения падают на панголинов, кошек, бродячих собак, хотя возможны и другие варианты.
Симптоматика нынешней коронавирусной инфекции: отличия от гриппозной и других
Сейчас можно с полной уверенностью сказать, что только по симптомам никакой врач эту инфекцию от других серьезных вирусных инфекций не отличит. Потому что и лихорадка, и высокая температура, и затрудненное дыхание, и слабость, и боли в мышцах, и сухой кашель характерны и для инфекций, вызванных гриппом и респираторно-синцитиальным вирусом.
Вроде бы единственный признак, который, как правило (но не как закон), не характерен для коронавирусной инфекции,— это заложенный нос. Но и для гриппозной инфекции такое тоже может быть. Так что для точной постановки диагноза необходима лабораторная диагностика методом полимеразной цепной реакции (ПЦР) нуклеиновых кислот, выделенных из проб от человека (смывы из носоглотки, мазки из носоглотки и т. д.).
В самом рутинном варианте это занимает четыре—шесть часов (без учета времени на доставку пробы в лабораторию). Коммерческими компаниями, в том числе и в России, разработано несколько экспресс-вариантов диагностикумов, требующих в три-четыре раза меньше времени. Насколько известно автору, в Китае и США федеральные власти уже приняли решение простимулировать коммерческих разработчиков для быстрейшей сертификации и запуска производств этих тест-систем. Они будут доступны любому гражданину, а не только людям с ярко выраженными симптомами ОРВИ, а это позволит усилить и ускорить борьбу с эпидемией.
• Инкубационный период (прибл.) — 2–14 дней
• Бессимптомное течение — до 2 недель, с выделением вируса
• Сезонный (обычный) грипп — менее 0,01% (у пожилых — до 2%)
• ТОРС-коронавирус 2003 года (SARS) — около 10%
• БВРС-коронавирус (MERS) — 34%
• Новый коронавирус SARS-CoV-2 — около 2%
Чего ждать и что делать нам
Человечество в настоящее время имеет несколько способов и подходов к борьбе с инфекциями: противоэпидемические мероприятия с как можно более чувствительными и специфичными диагностическими методами, быстрая разработка и применение вакцин. Ну и, конечно же, нужны эффективные методы изоляции и лечения больных.
Зоонозные инфекции и в дальнейшем будут перескакивать с животных на людей, как это и было в течение всей истории человечества. Примеры: вирус ВИЧ, перескочивший на человека от обезьян; вирус гепатита С, который к людям попал от лошадей или от других животных; вирусы кори и паротита, явно перешедшие на людей от копытных животных или тех же летучих мышей; вирусы клещевого энцефалита, Зика, лихорадок денге и Западного Нила и т. д. А различные виды коронавирусов за последние 20 лет, как уже сказано, трижды перескакивали на человека от летучих мышей (коронавирусы атипичной пневмонии SARS-CoV-1, ближневосточного респираторного синдрома (БВРС) и нынешний SARS-CoV-2).
Возможны, а вернее всего неизбежны, и другие аналогичные перескоки в будущем. Готовиться к ним надо гораздо более интенсивно, изучая инфекции животных и разрабатывая новые вакцины. Посмотрите, какая складывается ситуация: после атипичной пневмонии 2002–2003 годов никто так и не разработал вакцины против тогдашнего ТОРС-коронавируса. После открытия коронавируса БВРС в 2012 году тоже не разработали соответствующей вакцины. Если бы эти вакцины были разработаны и доказана их эффективность, то сейчас было бы намного легче разработать вакцину против нынешнего коронавируса. В этом году прозвенел третий звонок от коронавирусов за последние 20 лет. Может, не будем ждать четвертого и разработаем вакцины? В 1950–1970-е годы прошлого века наша страна была лидером не только в космосе, но и в разработках и применении вакцин!
Вернее всего, с этой пандемией человечество справится. Должны справиться и мы в России. Но наша готовность к последующим аналогичным эпидемиям должна быть повышена, потому что они неизбежно будут. А пока среди всех респираторных инфекций у нас есть вакцина только против гриппа. И это XXI век! У нас нет вакцин против вирусов парагриппа, респираторно-синцитиального вируса, метапневмовирусов, других коронавирусов, которые в сумме вызывают более трети всех респираторных инфекционных заболеваний, то есть уж точно больше, чем вирус гриппа. И люди от них умирают не единично. В том числе от того, что мы почему-то не видим в них угрозы, а видим угрозы там, где их и нет вовсе или они намного менее значимы. Может быть, потому, что вирусы маленькие? Но ущерб-то от них очень большой: это неспасенные тысячи жизней граждан России.
Эпидемиология ОРВИ
Наиболее частые возбудители инфекций респираторного тракта (ОРВИ), протекающих с более или менее однотипными клиническими проявлениями, прежде всего катаром верхних дыхательных путей. К этой группе в настоящее время относят вирусы парагриппа, PC-вирус, рино-, адено-, корона- вирусы, а также недавно открытые бока- и метапневмовирус человека. Сходные проявления вызывает грипп.
Основной вид передачи этих инфекций — воздушно-капельный: с кашлем передаются инфекции, поражающие бронхи, с чиханием — при ринофарингитах. В не меньшей степени они передаются контактным путем — через загрязненные выделениями руки, так что мытье рук не менее важно, чем масочный режим; идеально — обслуживание больного в индивидуальных перчатках.
PC-вирус, вирус парагриппа типа III, эндемические типы аденовирусов (1, 2, 5, 6 типов) инфицируют практически всех детей в возрасте до 2 лет, вызывая в последующей жизни лишь легкие формы заболевания. Аденовирусы типов 3, 4, 7, как и микоплазмы (с меньшим инфекционным индексом) вызывают эпидемии каждые 4-5 лет. Риновирусы длительно циркулируют, оставляя часть популяции незараженной, однако обилие серотипов, не дающих перекрестного иммунитета, обеспечивает частую заболеваемость. Парагриппозные вирусы 1 и 2 типа активизируются каждый второй год, обычно в осеннее время, а вспышки вируса 3 типа — на следующий год, обычно весной.
В клинической практике обычно используются флюоресцентные методы выявления вирусных антигенов в носовом секрете, в соскобах или отпечатках слизистой носа.
Лечение ОРВИ
Есть наблюдения о том, что римантадин и индукторы интерферона (тилорон, Арбидол) сокращают длительность лихорадки при некоторых ОРВИ на 24 часа, но их эффективность подтверждена лишь отдельными, часто не очень доказательными исследованиями. Шире используются интерфероны (Виферон в свечах, Гриппферон, Ингарон в нос). Ингибиторы нейраминидазы не эффективны при ОРВИ. В отношении PC-вируса существуют препараты химио- и иммунотерапии (см. ниже).
Профилактика ОРВИ
Использование интерферонов для профилактики ОРВИ у детей групп риска при контакте с заболевшим в семье, а также у начинающих посещать детский коллектив ребенка вполне оправдано (дозировки — см. Грипп).
ДНК-вирусы имеют более 50 серотипов, составляющие 6 видов (A-F), большинство поражает респираторный тракт, вирусы серотипов 31, 40, 41 вызывают гастроэнтерит. Имеет значение и передача инфекции через конъюнктиву, в т.ч. с загрязненной водой бассейнов, при пользовании общими полотенцами, в лечебных учреждениях. Для энтеральных серотипов типичен фекально-оральный путь. Аденовирусы дают вспышки в коллективах (в частности, среди новобранцев). Инкубационный период для респираторных форм 2-14 дней, для кишечных (см. Главу 3) — 3-10 дней. Больной особенно заразен в первые дни болезни, но выделение вирусов может длиться неделями.
Лекарственная чувствительность. Специфических средств нет.
Клинические проявления. Назофарингит, тонзиллит, в т. ч. с налетами, фаринго-конъюнктивальная лихорадка, реже коклюшеподобный синдром, геморрагические конъюнктивит и цистит. Некоторые типы аденовируса (7, 21) вызывают вспышки облитерирующего бронхиолита с развитием синдрома сверхпрозрачного легкого (синдром МакЛеода). У лиц с дефектами иммунитета возможна тяжелая пневмония, энцефалит.
Иммунопрофилактика (вакцина из аденовируса 7 типа) проводится в армейских коллективах в США.
Недавно открытый вирус (семейство парвовирусов) — возбудитель обычных ОРВИ. Заболеваемость повышается в зимний период. Среди госпитализированных больных в некоторых сериях наблюдений уступает по частоте лишь PC-вирусу, обусловливая около 5% всех больных с ОРЗ.
Лекарственная чувствительность . Противовирусные средства не известны.
Клинические проявления. Наряду с больными с лихорадочным катаром верхних дыхательных путей бокавирус выявляется у грудных детей с бронхиолитом, обструктивным бронхитом, пневмонией. У 2/3 больных температура превышает 38,5°, иногда сопровождающаяся фебрильными судорогами, обычны кашель, диспноэ, рвота, иногда понос (бокавирус выделен также из кала).
Эти крупные РНК-вирусы делят на 3 группы. Наряду с многими вирусами животных в группу 1 входят патогенные для человека 229Е и NL63, в группу 2 — ОС43 и, возможно, вирус SARS. В группу 3 входят птичьи коронавирусы (вирус бронхита индеек и др.). Вирусы человека распространены повсеместно, заболеваемость учащается зимой. Инкубационный период 2-5 дней. Больной особенно заразен в разгар болезни.
Коронавирус SARS вызвал эпидемию в 2003 г. (заражение от животного, затем активно распространялся от человека к человеку, в т.ч. в условиях стационара); инкубация составила 2-7 дней, выделение вируса максимально на 2-й неделе болезни.
Лекарственная чувствительность. Специфические средства не известны.
Клинические проявления. Основные проявления инфекции — катар верхних дыхательных путей; считалось, что бронхит и пневмонию они вызывают лишь у иммунодефицитных. Однако недавно открытый вирус NL63 достаточно часто ассоциировался с бронхиолитом. Коронавирус SARS вызывает тяжелый острый респираторный синдром с поражением легких по типу респираторного дистресс-синдома взрослого типа.
Терапия симптоматическая, для лечения SARS использовались рибавирин, интерферон-альфа, озельтамивир, однако, их эффективность оценить трудно.
Этот РНК-парамиксовирус был открыт в 2001 г., он имеет 2 антигенные подгруппы, инфицирует только человека и вызывает зимой и весной вспышки, совпадающие по времени с активизацией PC-вируса. К возрасту 5 лет практически все дети имеют антитела к вирусу. Часто выявляется вместе с другими вирусами. Инкубация 3-5 дней.
Лекарственная чувствительность. Противовирусные средства не известны.
Клинические проявления. Основные проявления — ринит, бронхиолит, круп; с учетом высокой частоты смешанной инфекции роль каждого вируса оценить трудно.
Лекарственная чувствительность. Противовирусные средства не известны.
Клинические проявления. Вирусы парагриппа 1 и 2 типа чаще всего ассоциируются с крупом, 3 типа — с бронхиолитом
Более 100 серотипов, относящихся к пикорнавирусам (РНК), заражают от человека к человеку, часто через загрязненные вирусом руки. Максимум вирусовыделения — первые 2-3 дня инфекции и прекращается к 7-10-му дню. Инкубация 2-3 дня.
Лекарственная чувствительность. Противовирусные средства не известны.
Клинические проявления. Ринит и ринофарингит, иногда бронхит, бронхиолит, обострения бронхиальной астмы.
РНК-парамиксовирус, имеет 2 основных штамма — А и В, циркулирующих одновременно. Вирус стоек во внешней среде (в течение нескольких часов на окружающих больного поверхностях, 30 минут на руках), что обусловливает его большую контагиозность, в т. ч. в стационаре. Заболеваемость увеличивается зимой и ранней весной.
Инкубационный период 2-8 (чаще 4-6) дней, выделение вируса — 3-8 дней, но у грудных детей, особенно с аллергией, у иммунодефицитных оно затягивается на 1 месяц и более. Вирус часто выделяется при каждом рецидиве обструктивного бронхита.
Лекарственная чувствительность. PC-вирус in vitro чувствителен к рибавирину.
Клинические проявления. У детей раннего возраста чаще всего — бронхиолит, который у детей групп риска (недоношенных, с бронхолегочной дисплазией, пороками) осложняется пневмонией. У старших детей и взрослых протекает как ринофарингит.
Терапия. Этиотропное лечение PC-вирусной инфекции — рибавирин — иногда используют в США в виде постоянных мелкодисперсных аэрозольных ингаляций через ингалятор Спар (6 г/300 мл воды в течение 18 часов в сутки 3-7 дней или 6 г/100 мл воды по 2 часа 3 раза в сутки); показания — тяжелая инфекция у новорожденных групп риска, эффект — некоторое улучшение сатурации кислородом, но без сокращения времени искусственной вентиляции и госпитализации. В Европе не используется.
Препарат паливизумаб (Синаджиз) — моноклональные антитела к F-протеину РС-вируса, используется при тяжелых формах бронхиолита у детей первых 2 лет жизни; с его помощью удается быстро снизить обилие PC-вируса в дыхательных путях.
Медикаментозная профилактика. Паливизумаб рекомендуется в США детям с бронхолегочной дисплазией, требующих постоянного лечения (02, бронходилататоры), недоношенным (менее 32 недель) в сезон повышения заболеваемости. Более широкому применению препятствует высокая стоимость препарата.
Читайте также:


